Что такое подкожная эпидермальная киста
Обновлено: 18.04.2024
Хотя они чаще всего локализуются на лице, шее и туловище, эпидермоидные кисты можно найти в любом месте, включая мошонку, гениталии, пальцы, а также внутри слизистой оболочки щеки. Кисты могут прогрессировать медленно и оставаться в течение многих лет. Обычно используют термин сальная киста; однако этот термин является в некотором роде неправильным.
Другие общие синонимы включают в себя инфундибулярную кисту, эпидермальную кисту и эпидермальную кисту включения. Хотя эти кисты считаются доброкачественными, могут возникать и редкие злокачественные новообразования.
Эпидермоидная киста, что собой представляет?
В большинстве случаев эпидермоидные кисты носят спорадический характер. Хотя эпидермоидные кисты могут быть обнаружены и при аутосомно-доминантном (АД) синдроме Гарднера (семейный аденоматозный полипоз) и синдроме Горлина (синдром базально-клеточных невусов). Эпидермоидные кисты, возникающие до полового созревания в необычных местах и количестве, вызывают подозрение на синдром. При синдроме Фавра-Ракушо (узловой эластоз с кистами и комедонами) у пожилых людей эпидермоидные кисты могут возникать в результате хронического повреждения солнцем. В последнее время также было отмечено, что имиквимод и циклоспорин вызывают образование эпидермальных кист.
Эпидермоидные кисты являются наиболее распространенными кожными кистами и обычно встречаются в третьем и четвертом десятилетиях жизни. Редко найти эти кисты до полового созревания. Они встречаются преимущественно у мужчин по сравнению с женщинами (соотношение 2: 1). В неонатальном периоде распространены небольшие эпидермальные кисты, называемые «милия». Было отмечено, что приблизительно 1% эпидермоидных кист имеют злокачественную трансформацию в плоскоклеточную карциному и базально-клеточную карциному.
Причины возникновения эпидермоидной кисты
Как правило, кисты являются результатом закупорки фолликулярного отверстия. Киста сообщается с поверхностью кожи через заполненное кератином отверстие. Разрушение фолликула важно в патогенезе, так как у людей с обыкновенными угрями на самом деле могут быть множественные эпидермоидные кисты, происходящие из комедонов. Кроме того, они также могут возникать при травматических и сквозных повреждениях, приводящих к имплантации эпителия.
Эпидермоидные кисты выстланы многослойным плоским эпителием, что приводит к накоплению кератина в субэпидермальном слое или дерме. Как правило, кисты не имеют симптомов, пока они не разорвутся. Когда кисты разрываются, возникает воспалительная реакция от смещения мягкого и желтого кератина в дерму и окружающие ткани.
Гистопатология
Многослойный плоский эпителий выстилает кисту. При гистологическом исследовании выявляется киста с эпителиальной оболочкой, заполненная ламинированным кератином, расположенным в дерме. Слизистая оболочка кисты похожа на поверхностный эпителий, но отличается тем, что в ней отсутствуют гребни. Имеется гранулированный слой, заполненный кератохиалиновыми гранулами.
Диагностика эпидермоидной кисты
Физическое обследование обычно выявляет от 0,5 см до нескольких сантиметров не колеблющейся сжимаемой массы. Центральное темное комедоновое отверстие (пунктум) часто описывается. При разрыве киста может напоминать фурункул с болезненностью при пальпации, эритеме и припухлости. Может присутствовать неприятно пахнущий желтоватый сыроподобный материал, выделяемый из кожи.
Эпидермоидные кисты могут быть найдены где угодно, но обычно встречаются в следующих местах:
Они также могут быть найдены на ягодицах, ладонях и подошвенной стороне ног, если из-за проникающей травмы. Если происходит на дистальной части пальцев, могут произойти изменения в ногтевой пластине.
Необходимость гистологического исследования вырезанной массы часто обсуждается. Лабораторное обследование не обязательно. Рентгенографические тесты обычно не используются при оценке эпидермоидных кист.
Лечение эпидермоидной кисты
Наиболее эффективное лечение включает полное хирургическое удаление кисты с неповрежденной стенкой кисты. Полное удаление должно быть отложено, если присутствует активная инфекция.
Эпидермальная киста или атерома представляет собой ограниченную капсулой полость, которая заполнена кожным салом и роговыми массами. Она встречается чаще у людей молодого и среднего возраста, независимо от половой принадлежности.
Эпидермальная киста – причины

Механизм развития патологического процесса, при котором формируется эпидермальная сальная киста, заключается в закупорке протока сальной железы, при этом накапливается ее секрет. С течением времени объем накопившегося кожного сала увеличивается, присоединяются роговые массы, которые представляют собой отшелушенные клетки эпидермиса. Существует несколько причин развития такого образования:
- Нарушение обмена веществ, которое приводит к более густой консистенции кожного сала с закупоркой протоков желез.
- Воспалительные процессы кожи (включая акне или угревую сыпь, а также воспаление волосяных фолликулов) – приводят к отеку, который уменьшает диаметр выводных протоков желез.
- Травматизация кожи, с последующим рубцеванием, соединительная ткань при этом сдавливает протоки сальных желез.
- Недостаточная гигиена – приводит к закупорке сальных желез роговыми чешуйками кожи.
- Чрезмерное увлечение различными косметологическими средствами или неправильное их применение.
- Гормональный дисбаланс, при котором нарушается регуляция процесса образования кожного сала, а также его выхода на поверхность.
- Генетическая предрасположенность.
Одновременное воздействие нескольких причин значительно повышает риск развития такого объемного образования кожи.
Проявления атеромы

Атерома имеет характерные проявления в виде безболезненной выпуклости, которая не спаяна с окружающими тканями и не отличается по цвету. Диаметр образования различный, он может достигать 10 см в диаметре. Излюбленная локализация атеромы – участки кожи, богатые сальными железами (лицо, волосистая часть головы, ушные раковины). Несколько реже сальные атеромы могут формироваться на коже спины и грудной клетки.
Присоединение воспаления (его провоцирует проникновение бактериальной инфекции) характеризуется покраснением атеромы, появлением боли. Дальнейшее развитие инфекционного процесса вызывает скопление гноя в полости атеромы, который может выходит наружу через свищ, или вызывать гнойное расплавление окружающих здоровых тканей.
Эпидермальная киста – лечение
Образование имеет доброкачественное течение, оно характеризуется медленным прогрессированием и ростом. Однако риск бактериального инфицирования с развитием гнойного процесса или косметического дефекта является показанием к радикальному лечению этого заболевания, которое заключается в его удалении.
Эпидермальная киста – удаление
Радикальное лечение патологического процесса заключается в его удалении. Оно проводится при помощи различных методик, которые включают:
- Хирургическое механическое удаление – проводится при больших размерах атеромы хирургическим скальпелем и открытым доступом.
- Лазерное вылущивание – на образование воздействуют лазером высокой энергии, после проведения такой процедуры не остается рубца.
- Электроволновое удаление – проводится бесконтактное воздействие на образование электромагнитной волной, что сводит к минимуму риск присоединения бактериальной инфекции.
В клинике предпочтительными методами являются использование лазера или электромагнитной волны для удаления кисты. Эпидермальная киста кожи, удаленная в нашей клинике с помощью таких методик, не оставляет после себя рубцов или гиперпигментации.
Кисты кожи – изолированные от окружающих тканей шаровидные образования, представляющие собой скопление кожного сала и роговых масс в эпидермальной оболочке (истинная киста кожи) или полости внутри дермы, заполненные гетерогенным содержимым, без оболочки из эпидермиса (ложная киста кожи). Локализуются по всей поверхности кожного покрова. Размеры кисты могут достигать куриного яйца, кожа над ней не изменена, при травмировании или разрыве образования возможно развитие воспаления. Субъективно самочувствие пациента не нарушено. Диагностируется киста дерматоскопически, клинически, гистологически. При необходимости проводят УЗИ, МРТ. Лечение заключается в наблюдении за пациентом или радикальном удалении образования.
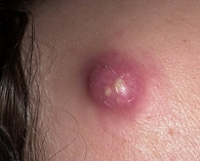
Общие сведения
Киста кожи – внутридермальная полость, выстланная эпителием (или без него), заполненная различным содержимым. Чаще всего в дерматологии встречаются сальные кисты, или атеромы кожи. Строго говоря, кисты находятся на стыке интересов разных медицинских дисциплин: дерматологии, косметологии, эндокринологии, хирургии, онкологии. Однако с визуальной стороной проблемы, как правило, чаще сталкиваются дерматологи и косметологи. В структуре кожных заболеваний на долю кист кожи приходится около 1%. Гендерных, возрастных, расовых, сезонных различий не выявлено.
Особенностью дермальных кист является их способность долгое время существовать на коже, оставаясь незамеченными из-за своих небольших размеров. Это чревато спонтанной диссеминацией процесса в результате травм (бритьё, пилинг), гиперинсоляции, переохлаждения, гормональной перестройки организма (половое созревание, беременность, климакс), контакта с недоброкачественной косметикой, других негативных причин, а также возможностью злокачественного перерождения кист. Именно с этой особенностью связана актуальность вопроса на современном этапе.

Причины образования кист кожи
Существует три основных причины образования кист: нарушение секреции сальных желёз кожи, нарушение кератинообразования в волосяном канале, расстройство нейроэндокринной регуляции желёз внутренней секреции, связанных с кальциевым обменом. В норме сальные железы кожи гормонозависимы. Мужские и женские половые гормоны контролируют пролиферацию клеток кожи, секрецию кожного сала. Если мужские половые гормоны преобладают над женскими (возраст, климакс, приём гормонов, опухоли), происходит разрастание ткани сальных желёз кожи с увеличением выработки секрета.
Кожное сало, состоящее из двух фракций - секрета сальных желёз и липидов эпидермальных клеток - меняет свою консистенцию из-за преобладания гиперсекреторной фракции. В сочетании с компенсаторным гиперкератозом в устье волосяного фолликула это приводит к блокировке оттока секрета, закупорке устья и формированию полости в дерме, выстланной эпителиальными клетками. Если волосяной фолликул травмируется, вместо сала полость заполняется эпидермальными клетками, поскольку процессы кератинизации с целью восстановления дефекта преобладают над салообразованием. Нарушение нейроэндокринной регуляции щитовидной, вилочковой железы, паращитовидных, половых желёз, запускает процесс кальциноза в коже, при котором образовавшиеся внутридермальные полости заполняются кальцием. К образованию кист кожи чаще склонны люди с жирной или комбинированной кожей, себореей, угревой сыпью.
Классификация кист кожи
Все полостные внутридермальные образования делят на две большие группы: истинные и ложные. Истинные кисты кожи – это полости, имеющие внутреннюю оболочку. К ним относятся:
- Эпидермальная киста (атерома) – шаровидная полость внутри кожного покрова, покрытая оболочкой из клеток эпителия и содержащая кожное сало. В свою очередь подразделяется на истинную атерому (киста в оболочке невоидного происхождения) и ложную (ретеционную) атерому (пробка из кожного сала).
- Волосяная киста – аналог эпидермальной, но без отверстия в центре.
- Имплантационная киста (паразитарная) – возникает в результате травмы эпидермиса, выстлана травмированными слоями.
- Милиум – поверхностная эпидермальная киста минимальных размеров.
- Дермоид – врождённое кистозное образование.
Ложные кисты кожи – это полости без эпителиальной внутренней оболочки. К их числу принадлежат:
- Синовиальная киста – дермальная полость из клеток эпителия, придатков кожи. Чаще возникает у лиц преклонного возраста.
- Кальциноз - отложение кальция в тканях организма человека, в том числе и в коже.
- Псевдомилиум – отложение кожного сала в зоне рубцов и шрамов.
Симптомы кист кожи
Клиническая картина кистозных образований зависит от разновидности патологического процесса. Все они – изолированные от окружающих тканей полости с внутренней оболочкой или без неё, наполненные гетерогенным содержимым. Эпидермальная киста - самая распространённая. Различают истинную атерому и псевдоатерому.
Истинная атерома - оболочечная, содержит секрет сальных желёз, остатки клеток рогового слоя эпидермиса. Визуально выглядит как подкожный узел, способный достигать более 5 см в окружности, усеянный по всей поверхности порами, забитыми кератином. Располагается на щеках, ушных раковинах, в верхней трети спины, на половых органах. Узел постоянно увеличивается в размере, что со временем разрывает его изнутри, и всё содержимое кисты выливается в дерму с болью и развитием воспаления. Такое течение заболевания требует немедленного врачебного вмешательства. Растёт истинная атерома медленно, часто инфицируется, становится плотной, болезненной на ощупь. Если она расположена неглубоко, то происходит спонтанное вскрытие гнойных масс, их излитие наружу, и воспалительный процесс купируется. Глубокие кисты склонны к абсцедированию, требуют вмешательства хирурга, антибактериальной терапии.
Ложная киста растёт быстро, локализуется в основном в области волосистой части кожи головы и половых органов, что является залогом своевременного обращения к дерматологу из-за нарушения качества жизни. Милиум – это небольшая эпидермальная киста, атерома в миниатюре.
Волосяная киста похожа на атерому, но не имеет центрального отверстия, гладкая, плотная, куполообразная. Обычно это множественные образования, поскольку локализуются такие кисты там, где растут волосы. Волосяная киста анатомически не связана с эпидермисом, если она достигает больших размеров, волосы вокруг нее выпадают. Киста заполнена кератином, склонна к обызвествлению. Разрыв кисты вызывает боль, инициирует воспаление в коже.
Имплантационная киста – итог травмирования кожи, «вдавливания» эпидермиса в глубину кожных слоёв. Располагается киста на ладонях и подошвах в виде внутрикожного образования с роговыми клетками внутри. Из-за постоянной угрозы механического вскрытия подлежит удалению.
Дермоид – врождённый дефект эмбриогенеза в виде кисты, содержащей внутри производные эктодермы. Клиника зависит от размеров кисты и её расположения. При увеличении образования в размерах страдают функции соседних органов, разрыв вызывает боль и воспаление. Дермоид способен трансформироваться в плоскоклеточный рак кожи.
Среди ложных кист пальма первенства принадлежит синовиальной кисте. Это заболевание распространено среди пожилых людей. Выглядит киста как полость, заполненная коллоидом. Локализуется чаще всего в области ногтевого ложа, может спровоцировать дистрофию ногтя.
Кальциноз кожи – иллюстрация неполадок в работе нейроэндокринной системы, регулирующей обменные процессы. Кальций начинает откладываться непосредственно в дерме, подкожно-жировой клетчатке, подлежащих мышцах. Клинически островки микроэлемента выглядят как плотные участки кожного покрова, напоминающие ассиметричные узлы синюшного цвета, растущие по периметру, склонные к изъязвлению и нагноению.
Псевдомилиум – мини-киста из кожного сала, расположенная в углублениях эпидермиса и прикрытая сверху клетками. Самостоятельно не вскрывается.
Диагностика и лечение кист кожи
Обычно внешний вид кисты не оставляет сомнений в диагнозе, гистологическое исследование в обязательном порядке используют после удаления образования. В неясных случаях подключают УЗИ кожного новообразования, которое не только подтверждает наличие полости, но и определяет её размеры. Редкая локализация кисты требует проведения МРТ мягких тканей. Дифференцируют кисты с липомами, дерматофибромами, гигромами, паронихиями, аденофлегмоной, плоскоклеточным раком кожи.
Способ лечения зависит от размеров кисты. Милиумы, кисты небольших размеров подлежат наблюдению у дерматолога. Остальные образования после консультации с косметологом, хирургом, пластическим хирургом удаляют. Применяют обычное хирургическое вмешательство с разрезом кожи и обязательным вылущиванием стенок кисты, кюретажем. Кроме того, используют радиоволновой метод удаления кисты, лазерную деструкцию, электрокоагуляцию, минимизируя манипуляционную травматичность. Во всех случаях содержимое кисты испаряется, оболочка разрушается. При осложненных кистах кожи вначале проводят курс антибиотикотерапии.
Профилактика образования кист кожи состоит в соблюдении правил личной и интимной гигиены, диеты с ограничением жиров, сахара, соли; рекомендуется избегать травмирования кожных покровов, следить за гормональным балансом организма. Прогноз благоприятный для жизни.
Параректальная дермоидная киста – это доброкачественная опухоль из группы тератом, расположенная в параректальном пространстве и содержащая в себе ткани, нетипичные для данной анатомической области. Представляет собой безболезненный узел в форме полусферы, может быть однокамерной или многокамерной. Возможна малигнизация или нагноение с последующим развитием абсцесса и формированием свища. Заболевание диагностируют на основании данных осмотра, ректального исследования, ректороманоскопии, КТ, МРТ, эндоректального УЗИ, проктофистулографии и других исследований. Лечение – хирургическое иссечение неоплазии и свищевых ходов.
МКБ-10

Общие сведения
Параректальная дермоидная киста (параректальная кистозная тератома, пресакральная дермоидная киста, каудальная киста) – доброкачественное новообразование параректальной зоны, происходящее из эмбриональных клеток и содержащее в себе ткани-производные одного, двух или трех зародышевых листков. Чаще всего в полости параректальной дермоидной кисты обнаруживаются производные эктодермы: волосы, участки многослойного ороговевающего эпителия, элементы и содержимое сальных и потовых желез. Характерен медленный рост и доброкачественное течение. При образовании крупных кист возможно сдавление близлежащих органов. Малигнизация наблюдается у 8% пациентов. Лечение осуществляют специалисты в области оперативной проктологии и онкологии.

Причины
Параректальная дермоидная киста относится к категории врожденных неоплазий, возникающих в результате нарушений эмбриогенеза. Причины таких нарушений пока остаются невыясненными. Существует гипотеза о связи между новообразованием и неправильным развитием близнецов, в результате которого один плод на каком-то этапе развития поглощается вторым, сохраняясь в организме выжившего близнеца в виде отдельных тканей, зачатков различных органов, частей туловища и конечностей.
Классификация
Большинство параректальных дермоидных кист представляют собой относительно простые однокамерные образования, содержащие только производные эктодермы. Такие кисты называют однолистковыми (представленные тканями, происходящими из одного зародышевого листка). В группе однолистковых неоплазий выделяют дермоидные и эпидермальные кисты. Реже встречаются двухлистковые параректальные дермоидные кисты, включающие в себя производные эктодермы и мезодермы или эктодермы и эндодермы, еще реже – трехлистковые, содержащие производные всех трех зародышевых листков.
Наряду с однокамерными кистами в параректальной области могут обнаруживаться многокамерные и лентовидные узлы кистозного строения, а также тератоидные солидные узлы. С учетом особенностей расположения выделяют внутритазовые параректальные дермоидные кисты, новообразования, локализующиеся рядом с боковой стенкой прямой кишки, в пресакральном пространстве, в области ректовагинальной перегородки и за пределами полости таза (в зоне ягодиц и промежности).
Наиболее сложными с точки зрения проведения радикального оперативного вмешательства являются крупные многокамерные параректальные дермоидные кисты сложной формы. Кроме того, определенные проблемы в плане течения и эффективного лечения могут представлять осложнившиеся новообразования. Возможно озлокачествление неоплазии, нагноение параректальной дермоидной кисты с образованием тазового абсцесса и последующим формированием свища, нередко – с затеками и длинными извилистыми свищевыми ходами сложной конфигурации.
Симптомы дермоидной кисты
Образования данной локализации склонны к длительному бессимптомному течению. Клиническая симптоматика обычно возникает на фоне роста кисты, сопровождающегося сдавлением окружающих органов и тканей. Пациенты могут жаловаться на давящие боли в области ануса, крестца, копчика, промежности и нижней части живота. Возможно учащение дефекации и мочеиспускания. Некоторые больные с параректальной дермоидной кистой впервые обращаются к врачу в связи с обнаружением узла в перианальной зоне или зоне промежности.
При нагноении параректальной дермоидной кисты характер болевого синдрома меняется. Боли становятся интенсивными, распирающими, дергающими или пульсирующими. Отмечается слабость, разбитость, головная боль и повышение температуры тела. После формирования свища и опорожнения абсцесса состояние пациента с параректальной дермоидной кистой улучшается. В случае если свищ открывается в прямую кишку, в кишечном содержимом появляются примеси гноя, крови и слизи. При открытии хода в области промежности больные предъявляют жалобы на наличие свища с гнойным отделяемым.
При осмотре и пальпации промежности могут выявляться опухолевидное образование, свищевые отверстия и мацерация кожи. При проведении пальцевого ректального исследования прощупывается выбухание стенки кишки, обусловленное давлением кисты. После нагноения параректальной дермоидной кисты возможно формирование рубцовых сращений, снижающих подвижность и эластичность стенки кишечника. Могут выявляться рубцы и свищевые ходы. На перчатке после извлечения пальца из прямой кишки обнаруживаются патологические выделения.
Диагностика
Параректальная дермоидная киста диагностируется с учетом жалоб, данных осмотра промежности, пальцевого ректального исследования, ректороманоскопии, эндоректального и трансвагинального УЗИ, КТ и МРТ малого таза, фистулографии и других исследований. Осмотр промежности при подозрении на наличие неоплазии производят в положении на гинекологическом кресле и в коленно-локтевом положении. Ректальное исследование осуществляют в соответствии со стандартной методикой. На данном этапе обычно удается определить расположение, диаметр и консистенцию параректальной дермоидной кисты, наличие или отсутствие свищей и рубцовых изменений, а также наличие других заболеваний и патологических состояний (геморроя, анальной трещины и т. д.).
В ходе ректороманоскопии оценивают состояние слизистой прямой кишки, уточняют размер параректальной дермоидной кисты, локализацию и диаметр свищевых отверстий. Для определения направления и протяженности свищевых ходов выполняют проктофистулографию с использованием бариевой взвеси, которую вводят в прямую кишку при помощи клизмы. При проведении УЗИ, МРТ и КТ получают дополнительную информацию о состоянии сфинктеров прямой кишки, мягких тканей малого таза и т. д. Дифференциальную диагностику параректальной дермоидной кисты проводят с парапроктитом, остеомиелитом крестца и копчика, эпителиальным копчиковым ходом, злокачественными опухолями прямой кишки и некоторыми другими заболеваниями данной анатомической зоны.
Лечение дермоидной кисты
Лечение оперативное. Из-за множества вариантов расположения, возможной сложной конфигурации опухоли, частого наличия рубцовых изменений, спаек с близлежащими органами и извилистых свищевых ходов радикальное иссечение параректальной дермоидной кисты представляет собой непростую задачу для хирурга-проктолога и должно проводиться в условиях специализированного отделения. Операцию выполняют в плановом порядке после соответствующего обследования. Противопоказанием являются тяжелые соматические заболевания в стадии декомпенсации.
Тактику хирургического вмешательства определяют с учетом локализации и размера параректальной дермоидной кисты. Опухоль может удаляться с использованием промежностного и парасакрального доступов, через влагалище или переднюю брюшную стенку. В большинстве случаев неоплазию вместе со свищами, затеками и свищевыми ходами иссекают одномоментно. В ходе операции мобилизуют прямую кишку, выделяют мышечно-фасциальные лоскуты для закрытия образовавшихся дефектов и т. д. Рану ушивают послойно, устанавливают дренаж. В послеоперационном периоде больным с параректальной дермоидной кистой проводят перевязки, осуществляют антибиотикотерапию, назначают обезболивающие средства.
Прогноз и профилактика
Прогноз зависит от размера и расположения параректальной дермоидной кисты, наличия или отсутствия осложнений. Неосложненные новообразования считаются прогностически благоприятными. В большинстве случаев после операции наступает полное выздоровление. При осложненных опухолях возможно недостаточно радикальное удаление, обусловленное рубцовыми изменениями и сложностью свищевых ходов. Меры профилактики отсутствуют, поскольку параректальные дермоидные кисты уже существуют на момент рождения.
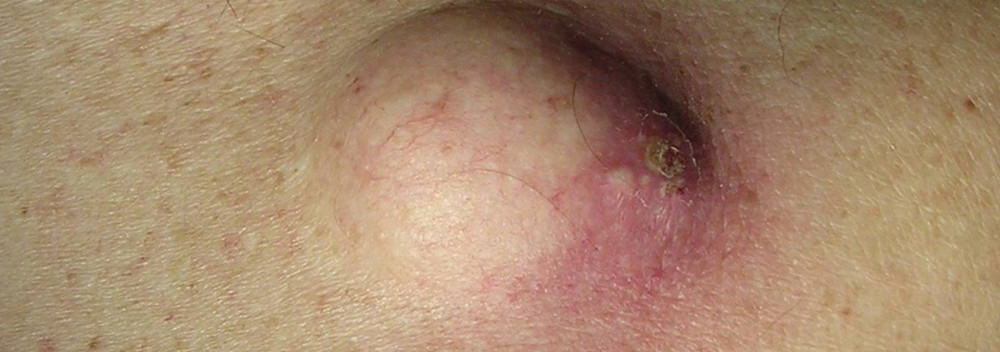
Атерома - это эпидермальная или фолликулярная киста, заполненная пастообразным веществом или собственными выделениями кисты.
То есть это подкожная капсула, содержащая творожистую массу. Этой творожистой массой являются скопившиеся выделения сальной железы, которые часто имеют неприятный запах. Иногда имеется по середине образования отверстие, из которого выделяется содержимое неприятного цвета и запаха. Иногда атеромы бывают множественными.
Причины появления атеромы?

Причин появления атером множество. Чаще всего атерома возникает вследствие закупорки выводимого протока протока сальной железы или отека волосяного фолликула (мешочка). отек фолликула может произойти из-за повреждения. Как правило из одного фолликула (волосяного мешочка) растет один волос и после травмы и удалении волоса выход из мешочка может блокироваться, особенно на фоне повышенного содержания тестостерона. Оставшаяся часть сальной железы продолжает выделять сальные выделения и вследствие бывший фолликул увеличивается в размерах и превращается в большую атерому. Травма или разрыв самих сальных желез. Часть такой железы после травмы или воспалительного процесса (фурункул или карбункул) может оказаться под кожей, а так как железа продолжает работать и выделять сальный секрет - появляется атерома. На появление атером может также может влиять наследственный фактор и гормональный, как повышенное содержание тестостерона.
Что внутри атеромы?
Содержимое атеромы наполняют выделения, как правило сальных желез. Как правило это жирные и ороговевшие вещества волокнистой структуры. Внешне эта смесь напоминает творог. Если в атерому проникла инфекция то содержимое превращается в гнойную массу различных цветов от белого до коричневого и с примесью крови.
У кого атеромы появляются чаще?
Атеромы встречаются очень часто и у большинства людей на протяжении всей жизни, хотя бы одна появляется. Появляются они без видимой на то причины. Правда считается, что у мужчин появляется в два раза чаще. По возрасту - пик появления атером приходится на 20-30 лет, но обращаются люди к врачу чаще в более позднем возрасте, когда атеромы вырастают до внушительных размеров.
На какой части тела атеромы появляются чаще?
Атеромы чаще всего находят на волосистой части головы, лице, ушах, шее, плечах, спине и груди. У мужчин атеромы встречаются на мошонке. На волосистой части головы, если атерома находится длительное время - это может привести к потере волос на данном участке, непосредственно над атеромой.
В чем опасность атеромы?
Атеромы относятся к доброкачественным новообразованиям (не раковым), но они могут стать хроническим очагом инфекции, что ведет за собой другие осложнения. Атерома, даже если не заражена бактериальной инфекцией, может воспалиться и распухнуть. Во время воспаления атерому очень трудно удалять, поэтому операция в такой период может быть отложена. Серьезными осложнениями атеромы являются ее разрыв и инфицирование, которые могут привести к абсцессу и даже флегмоне. Очень редко атеромы могут привести к базальному и плоскоклеточному раку кожи, но так как это происходит редко, то гистологическое исследование атеромы не проводят.
Как узнать, что атерома воспалена и инфицирована?
Признаки и симптомы, указывающие на воспаление атеромы: это покраснение кожи над атеромой, отек, увеличение в размерах, боль, усиливающая при прикосновении, повышение температуры, выделение вещества над атеромой бело-серого цвета с неприятным запахом. Если у человека есть хоть один из перечисленных признаков - то требуется срочно обратиться к врачу-хирургу.
При обращении к хирургу
Врач проведет опрос, осмотр, поставит точный диагноз. Для диагностики атеромы иногда требуется ультразвуковое исследование, консультация онколога или дерматолога. После постановки диагноза врач назначит адекватное лечение. Если это будет хирургическое лечение - то расскажет как оно будет проводиться: в каком объеме, каким методом, под каким обезболиванием. Обязательно спросит о переносимости лекарственных средств, аллергии, наличия сопутствующих заболеваний, например сахарного диабета, приема лекарственных препаратов, влияющих на свертывающую систему крови. Последнее может оказаться противопоказанием к оперативному вмешательству. В соответствии общепринятыми протоколами лечения назначит предоперационное лабораторное обследование. После чего назначит дату операции или проведет в день обращения по возможности.
На сколько дней требуется ложиться в больницу
Операция обычно проводится амбулаторно и как правило, в большинстве случаев не требуется госпитализации.
Как долго будет проходить операция по удалению атеромы? Операция по удалению атеромы проводится, как правило в амбулаторных условиях, под местным обезболиванием. Продолжительность собственно оперативного вмешательства составляет 15-25 минут, но общее время, взятое совместно с подготовкой, с последующим наложением повязки, оформлением документации составляет 45-70 минут.
Какой наркоз используется при удалении атеромы?
Удаление атеромы в большинстве случаев проводится под местным обезболиванием. Использование наркоза является нерациональным. Местное обезболивание представляет собой введение анестетика при помощи шприца с иглой в кожу и подкожную клетчатку окружающие и покрывающие атерому или проще говоря производится укол анестетиком. Общее обезболивание, то есть наркоз или регионарная проводниковая анестезия проводятся в случае наличия показаний, например при гигантской атероме.
Перед операцией
В день операции, за 4 часа до собственно оперативного вмешательства, желательно ничего не есть и не пить. Перед самой операцией подписывается согласие на оперативное вмешательство и происходит фотографирование места, где располагается атерома.
Экстренное хирургическое лечение при воспалении атеромы
Если произошло инфицирование атеромы, воспаление и образовался абсцесс, то удалить атерому не представляется возможным. В этом случае в стерильных условиях под местной анестезией атерому вскрывают, эвакуируют гнойное содержимое, промывают и дренируют. В послеоперационном периоде часто требуется назначение антибиотиков. Далее рана затягивается по законам гнойной хирургии, так называемым вторичным натяжением. В этом случае атерому нужно будет удалить через 3 месяца во избежание рецидива воспаления.
Плановое хирургическое лечение
Плановая операция, как правило, проходит по следующему алгоритму:
- Подготовка и обработка операционного поля дезрастворами.
- Обезболивание области вокруг атеромы местными анестетиками.
- Производится разрез над атеромой Разрез в современных лечебных учреждениях может производиться как скальпелем, так и радиоволновым ножом Surgitron (Сургитрон) или лазером.
- Далее происходит выделение и вылущивание атеромы. Атерома может будет удалена двумя различными способами: без нарушения оболочек целиком, или с извлечением содержимого атеромы в первую очередь и оболочек во вторую. Последний метод используется, если произведен маленький разрез кожи или атерома фрагментирована.
- Далее проводят гемостаз - то есть останавливают кровотечение из поврежденных сосудов, если таковы были.
- Обрабатывают рану дезрастворами.
- Накладывают швы на рану если требуются. В зависимости где была расположена атеромы накладывают рассасывающиеся, косметические, обычные или усиленные швы (особенно на частях тела, которые активно задействованы в движении организма, например в подмышечных впадинах и на пояснице).
- Накладывают асептическую повязку на рану или наклейку, в зависимости от места расположения бывшей атеромы. При маленьких разрезах или на волосистой части головы повязку не накладывать.
Будет ли рубец после операции?
В области разреза, сразу после операции остается небольшой рубец, который со временем должен исчезнуть. Как долго будет исчезать - это зависит от индивидуальных особенностей организма.
Какие осложнения могут быть после операции?
После удаления атеромы, в образовавшейся полости может скопиться тканевая жидкость со сгустками крови. Опасность скопления этой жидкости в том, что данная жидкость является потенциально идеальной средой для развития инфекции. Чтобы эта жидкость не скапливалась - накладывается давящая повязка или дренажи, по которым в течение ближайших суток данная жидкость вытекает и тем самым предотвращается возможность образования инфекционного очага.
После удаления атеромы в течение первых суток может отмечаться небольшое повышение температуры тела. Но если подъем температуры поднимется до высокой отметки (38 гр), возникнут отечность и боль в области послеоперационной раны, то следует в срочном порядке обратиться к хирургу, который делал операцию, для исключения проникновения инфекции в послеоперационную рану, даже несмотря на то, что воспаление и инфицирование послеоперационной раны происходит редко. В таком случае, после осмотра, доктор может назначить применение антибиотиков.
Что делать, чтобы атеромы не появлялись?
Для профилактики и предотвращения появления атером рекомендуется выполнять чистку кожи лица у косметолога и тщательно мыть лицо в домашних условиях, особенно при наличии угревой сыпи и жирной коже. Многие врачи рекомендуют снизить в употреблении жирной пищи и с большим количеством углеводов.
Запись на прием к врачу хирургу, дерматологу
Обязательно пройдите консультацию квалифицированного специалиста в области кожных заболеваний в клинике «Семейная».
Читайте также:

