Что такое подкапсульная гематома печени
Обновлено: 18.04.2024
Повреждения печени у детей. Частота разрывов печени у детей
Наибольшее число детей было с повреждениями печени II и III степени, значительно реже I и IV. Повреждения IV степени наблюдались у детей с тяжелыми комбинированными травмами, часто несовместимыми с жизнью. При повреждениях I степени, особенно Iа степени, когда у детей образуются различные по размеру и локализации гематомы (вследствие консервативных мероприятий), больных чаще всего не оперируют и выписывают из стационара с диагнозом ушиб живота, ушиб печени.
Размеры субкапсулярных или внутрипеченочных гематом в этих случаях могут быть самыми разнообразными — от мелких, точечных кровоизлияний до обширных центральных гематом. Последние возникают в результате массивного сдав-ления органа, что чаще всего бывает у детей с тяжелой комбинированной травмой, которая и служит причиной смерти.
Описываемые у взрослых больных двухфазные («запоздалые», «вторичные» или «двухмоментные») разрывы печени, образующиеся по прошествии некоторого срока после травмы в результате повторной травмы живота или же продолжающегося некроза в паренхиме печени, у детей наблюдаются очень редко.
Повреждения 16 степени в виде единичных трещин капсул лы отмечены у 5 больных. У 2 детей трещины располагались на нижней поверхности левой доли, у 2 — в области хвостатой доли (Spigeli), и у 1 ребенка — на нижней поверхности правой доли. У 1 ребенка, у которого разрыв капсулы произошел в области левой доли, отмечался сочетанный разрыв сальника с повреждением его сосудов, в результате чего клиника внутрибрюшного кровотечения была особенно отчетлива и не вызывала сомнений. У всех больных трещины носили линейный характер с умеренным кровотечением из них во время операции. Оперативное вмешательство во всех случаях было минимальным и ограничивалось наложением единичных швов на капсулу.
Наибольшее число больных детей было оперировано по поводу повреждений печени II степени, т. е. с разрывом капсулы и паренхимы печени.
Наиболее часто разрывы печени II степени находились на верхней поверхности правой доли (16 детей). Значительно реже они переходили с верхней поверхности на нижнюю, и у 1 ребенка разрыв доходил до квадратной доли. Это объясняется более крупными размерами правой доли при сравнительно малой защитной роли мышц передней брюшной стенки и правой реберной дуги. Разрывы печени у большинства детей имели вид зияющих ран различной глубины (иногда носили сквозной характер), с неровными краями, переходящих чаще всего в поверхностные трещины. Разрывы II степени у всех детей сопровождались значительным внутрибрюшным кровотечением, что служило прямым показанием к оперативному вмешательству.
Повреждения печени III степени в виде отдельных фрагментации печеночной ткани наблюдались у 9 детей. Как правило, они образовывались вследствие приложения к органу значительной травмирующей силы (удары выступающими деталями транспорта, крупными предметами и др.). В большинстве случаев это были комбинированные травмы, сопровождавшиеся симптомами шока, и травмы ЦНС, часто последние превалировали. Дети с подобными повреждениями были оперированы при нарастании анемии, несмотря на проводимую значительную кровезамещающую терапию.
Повреждения IV степени (размозжение отдельных участков или долей печени) возникают в результате тупой травмы значительной силы. Участки размозжения печеночной ткани представляют собой кашицеобразную массу, состоящую из отдельных кусочков паренхимы и обрывков капсулы Глиссона. Часто подобные повреждения определяются при вскрытии, значительно реже — на операционном столе.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Травма печени – одно из наиболее тяжелых, трудно диагностируемых и опасных для жизни пациента абдоминальных повреждений. Обычно сопровождается массивным кровотечением из ткани печеночной паренхимы и крупных сосудов печени. Возможно также излитие желчи в брюшную полость с последующим развитием желчного перитонита. Причиной такой травмы может стать автокатастрофа, падение с высоты, удар в область живота, ножевое или огнестрельное ранение и т. д. Наблюдаются симптомы острой кровопотери в сочетании с болью и напряжением мышц в области правого подреберья. Подозрение на повреждение печени является показанием для немедленной доставки больного в стационар. Лечение хирургическое, производится в экстренном порядке. Объем оперативного вмешательства и прогноз зависит от характера и тяжести травмы печени.
МКБ-10
Общие сведения
Травма печени – опасное для жизни пациента повреждение, сопровождающееся внутренним кровотечением. В отсутствие специализированной помощи смерть в большинстве случаев наступает от потери крови. При небольшом кровотечении через некоторое время развивается перитонит, обычно желчный. Малейшее подозрение на травму печени является показанием для срочной транспортировки пациента в специализированное мед. учреждение, детального обследования и, при подтверждении диагноза – экстренного оперативного лечения.
Травмы печени составляют чуть более 20% от общего количества повреждений органов брюшной полости. Из них 18,7% приходится на закрытые повреждения и 81,3 – на открытые. Повреждения печени редко бывают изолированными и, как правило (в 77,6% случаев) наблюдаются при множественных или сочетанных травмах.

Классификация травм печени
Специалистами в области травматологии все травмы печени делятся на открытые и закрытые.
Закрытые повреждения в свою очередь подразделяются на несколько групп:
С учетом механизма травмы: полученные вследствие непосредственного удара в живот, дорожной травмы, падения с высоты и сдавления между двумя предметами. Кроме того, в эту группу относят разрывы, возникающие вследствие напряжения брюшного пресса – такая патология может наблюдаться у новорожденных, а также у пациентов с патологически измененной печенью.
С учетом характера повреждения: чрезкапсулярные разрывы (повреждения с нарушением целостности капсулы), субкапсулярные разрывы (подкапсульные повреждения), гематомы печени или центральные разрывы (нарушение целостности ткани в центре органа при неизмененных периферических отделах), повреждения сосудов печени и внепеченочных желчных путей.
С учетом степени повреждения: разрывы глубиной до двух сантиметров и поверхностные трещины, разрывы глубиной менее половины толщи печени, разрывы глубиной более половины толщи печени, множественные разрывы с расчленением органа на отдельные фрагменты, а также размозжение частей органа.
С учетом наличия или отсутствия повреждения внутрипеченочных структур: с поражением или без поражения желчных протоков, внутри- и внепеченочных сосудов.
Кроме того, закрытую травму печени классифицируют с учетом локализации повреждения (нарушения целостности сегментов или долей).
Открытые травмы печени, как и закрытые, подразделяются на группы с учетом характера, локализации и объема повреждения. Кроме того, в этом случае учитывается вид ранения: колотое, резаное, рубленое, огнестрельное (дробовое, пулевое или осколочное) и т. д. Как правило, такие травмы печени сочетаются с повреждением других органов брюшной полости.
Закрытые травмы печени
Особенности повреждения зависят от механизма травмы. При прямом ударе чаще возникают разрывы нижней поверхности или одновременно нижней и верхней. При сдавлении и противоударе чаще страдает верхняя поверхность органа. При этом для сдавления характерны не только множественные линейные разрывы, но и очаги размозжения.
При переломах ребер справа внизу возможно разрушение части печени внедрившимся в нее отломком. Падение с большой высоты может стать причиной отрыва органа от его связочного аппарата. Центральные и подкапсульные гематомы образуются преимущественно при резком перегибе или крутом повороте туловища.
Состояние больного тяжелое, быстро ухудшающееся. Наблюдаются симптомы травматического шока и внутреннего кровотечения. Дыхание по грудному типу, кожные покровы бледные, отмечается вялость, холодный пот, снижение АД и тахикардия. При этом быстрое нарастание тахикардии является прогностически неблагоприятным признаком.
Пациент жалуется на усиливающиеся боли в правом подреберье. Часто отмечается иррадиация в правую надключичную область. Резко выраженный болевой синдром в первые часы после повреждения для изолированных травм печени нехарактерен – его наличие может свидетельствовать об одновременном нарушении целостности полого органа.
Пальпация правого подреберья болезненна, выявляется умеренное напряжение мышц и тупость при перкуссии. Определяется положительный симптом Щеткина-Блюмберга. В анализах крови – нарастающая анемия при быстром увеличении количества лейкоцитов.
Без экстренной медицинской помощи пациент обычно погибает от кровотечения в первые часы или сутки после травмы печени. При небольших повреждениях больной может выжить, однако на 2-3 день в таких случаях развивается перитонит, вызванный излитием желчи или крови в брюшную полость.
Центральные и субкапсулярные гематомы на начальной стадии протекают более благоприятно. Однако на 1-3 сутки гематома может разорваться, что влечет за собой обильное кровоизлияние в брюшную полость. Такие травмы печени носят название двухфазных разрывов.
Диагностика закрытых травм печени достаточно сложна, особенно – при сочетанных и множественных травмах, когда есть другие, более заметные повреждения, обуславливающие кровотечение и развитие травматического шока. Еще одним фактором, затрудняющим постановку диагноза, являются нарушения сознания, вызванные тяжелым шоком, массивной кровопотерей, черепно-мозговой травмой или алкогольным опьянением.
Диагноз выставляется на основании осмотра пациента, данных анализов крови и дополнительных исследований. Для выявления повреждения может использоваться УЗИ, компьютерная томография и ангиография. Наиболее информативным методом исследования является лапароскопия. Во время этой процедуры в брюшную полость через небольшой разрез вводится эндоскоп, через который можно непосредственно осмотреть различные органы, установить факт кровотечения и выявить его источник, а также примерно оценить объем кровопотери.
Лечение закрытых травм печени оперативное, проводится в экстренном порядке. Выжидательная тактика используется только в тех редких случаях, когда повреждение не удается четко диагностировать, кровопотеря незначительна и не увеличивается.
В ходе операции выполняется ревизия печени. Небольшие разрывы и трещины ушивают. При глубоких разрывах и обильном кровотечении предварительно производят перевязку поврежденных сосудов. При размозжении выполняют резекцию печени. При тяжело останавливаемом кровотечении осуществляют тампонаду с использованием мышцы или сальника больного либо гемостатической губки. Брюшную полость промывают, рану зашивают.
Хирургическое вмешательство проводят на фоне переливания крови и кровезаменителей. Если внутренние органы не повреждены, возможно переливание собранной в брюшной полости и предварительно отфильтрованной крови.
Открытые травмы печени
Открытые травмы печени часто сочетаются с повреждением других органов (легких, желудка и поперечно-ободочной кишки). Для колотых и резаных ран характерно обильное наружное кровотечение, для огнестрельных – массивные повреждения с разрывом и контузией органа на значительном протяжении. Кровотечение при открытых травмах печени, как правило, более интенсивное, чем при закрытых. Прогноз неблагоприятный, особенно – при обширной травме, запоздалой специализированной помощи и одновременном повреждении легких.
Показано экстренное хирургическое вмешательство. Операцию проводят незамедлительно, не дожидаясь купирования симптомов травматического шока. В ходе операции осуществляется переливание крови.
При колотых и резаных ранениях выполняют ушивание раны печени. При огнестрельных ранениях производится удаление инородных тел и иссечение нежизнеспособных участков печеночной паренхимы с последующим ушиванием.
1. Хирургия печени и желчевыводящих путей / Шалимов А.А., Шалимов С.А., Ничитайло М.Е., Доманский Б.В. - 1983
3. Травматические повреждения печени и желчевыводящих путей / Гареев Р. Н., Нгуен Х. К. // Медицинский вестник Башкортостана - Т.8, №1
4. Диагностика и лечение травмы печени в условиях мирного времени / Белобородов В. А., Чихачёв Е. А., Калинина М. Г. // Сибирское медицинское обозрение - 2009
Гематома мягких тканей – это полость, образовавшаяся в результате травмы и заполненная кровью или сгустками. Возникает при излитии крови в ткани из поврежденного сосуда. Представляет собой плотное или флуктуирующее опухолевидное образование, болезненное при пальпации, сопровождающееся отеком и изменением цвета кожи. При глубоком расположении проявляется нарушением формы и локальным увеличением объема пораженного участка. Патология диагностируется на основании жалоб, данных анамнеза и внешнего осмотра. В сомнительных случаях назначается ультрасонография. Лечение – местные консервативные мероприятия, в тяжелых случаях показано вскрытие, дренирование.
МКБ-10


Общие сведения
Гематома мягких тканей – распространенное патологическое состояние в современной травматологии. Может выявляться в области конечностей, лица или туловища, быть небольшой или обширной, располагаться подкожно, внутримышечно, подфасциально, под слизистой оболочкой. Мелкие поверхностные гематомы чаще обнаруживаются в области пальцев рук, обширные скопления крови – в зоне нижних конечностей (голени и бедра). Небольшие образования нередко рассасываются самостоятельно. При попадании инфекции наблюдается нагноение. Патология диагностируется у всех групп населения, отмечается некоторое преобладание людей с высоким уровнем физической активности (детей, молодых мужчин).
Причины
Гематомы могут обнаруживаться при любых видах травматических повреждений (автодорожных, производственных, падениях с высоты и пр.), но наиболее распространенной причиной их образования является бытовая травма. Патология обычно возникает после прямого удара при ушибе, может формироваться вследствие интенсивного сдавления, разрыва сосуда при переломах, вывихах и других повреждениях. Предрасполагающими факторами, увеличивающими вероятность развития данного состояния, являются заболевания, сопровождающиеся нарушениями со стороны свертывающей системы крови и повышенной хрупкостью сосудистой стенки.
Патогенез
В основе механизма формирования гематомы мягких тканей лежит разрыв кровеносного сосуда без наличия раны, реже – при небольшой ране (обычно колотой). Интенсивное локальное травматическое воздействие при ушибе, повреждение костным отломком, резкое противоестественное смещение одних анатомических структур относительно других при переломе или вывихе становится причиной нарушения целостности сосудистой стенки. Кровь под давлением вытекает и «раздвигает» ткани, формируя полость.
Часть крови пропитывает ткани, поэтому в дальнейшем наблюдаются цикличные изменения цвета кожных покровов, обусловленные распадом эритроцитов с образованием гематоидина и гематосидерина. Вначале место повреждения становится багровым или багрово-синюшным, позже приобретает зеленоватый, а затем желтоватый оттенок. При глубоких гематомах цвет кожи может оставаться неизмененным.
В последующем гематома либо рассасывается, либо длительно сохраняется, претерпевая ряд последовательных изменений, завершающихся рубцеванием. При вскрытии свежих образований кровь алая, вязкая, густая, иногда желеобразная, что объясняется активностью факторов свертывания. Позже в полости обнаруживаются либо старые сгустки, либо темная жидкая лизированная кровь. При опорожнении застарелых гематом сгустки могут быть твердыми, образовывать цельную массу, плохо отделяться от окружающих тканей, что связано с начавшимся процессом рубцевания и перерождения в фиброзную ткань. Инфицированные полости заполнены серозным или гнойным содержимым.
Классификация
Систематизация осуществляется по нескольким признакам. Целью деления на группы является оценка тяжести патологии, выбор лечебной тактики, определение необходимости проведения хирургического вмешательства и наиболее вероятного прогноза. В клинической практике различают следующие виды гематом:
- По локализации. Гематомы могут быть расположены под кожей, в подслизистом слое, под фасцией, в толще мышечной ткани. Наиболее крупные полости локализуются внутри мышц или подфасциально (между мышцей и фасцией), что обусловлено богатым кровоснабжением и эластичностью скелетной мускулатуры.
- По состоянию сосуда. Пульсирующие гематомы формируются при повреждении сосуда большого калибра, отличаются отсутствием тромба в зоне повреждения, возможностью свободного движения крови из полости образования в полость сосуда и обратно. Непульсирующие гематомы обнаруживаются при нарушении целостности мелких и средних сосудов, дефект стенки которых быстро закрывается тромбом.
- По состоянию излившейся крови. Несвернувшиеся (свежие) гематомы выявляются в первые часы или дни после травмы, свернувшиеся – спустя несколько суток, лизированные (заполненные старой кровью, неспособной к свертыванию) – через несколько недель. Указанные сроки могут колебаться в зависимости от активности факторов свертывания, размера образования и иных обстоятельств. При проникновении инфекции наблюдается инфицирование, позже – нагноение.
- По отношению к тканям. При развитии диффузных гематом процесс пропитывания тканей кровью преобладает над процессом их «раздвигания», полость небольшая или отсутствует. При формировании ограниченных образований ткани пропитаны незначительно, основная масса излившейся крови находится в полости. Осумкованные гематомы определяются в отдаленные сроки, характеризуются наличием слоя плотной соединительной ткани, отделяющей полость от окружающих структур.
- По степени тяжести. Легкие гематомы возникают примерно через сутки после травматического эксцесса, чаще рассасываются самостоятельно. Образования средней тяжести формируются в течение 3-5 часов, требуют проведения консервативных или оперативных мероприятий. Тяжелые повреждения диагностируются через 1-2 часа после травмы, являются показанием для вскрытия и дренирования.

КТ ОГК. Гиперденсное скопление крови в толще мышечного массива грудной стенки справа, окруженное зоной отека.
Симптомы
Первыми проявлениями патологии становятся боль и местный отек. Характерным отличием гематомы от других травм мягких тканей на ранней стадии является более выраженная ограниченность припухлости, отсутствие постепенного перехода от отечных структур к неизмененным. В последующие часы отек начинает распространяться. Болезненность усиливается, движения ограничиваются из-за боли. Пациенты предъявляют жалобы на ощущение давления или напряжения в пораженной зоне. При поверхностном расположении гематомы кожа становится синюшно-багровой. При глубокой локализации полости может выявляться локальная гиперемия кожных покровов, иногда цвет кожи не изменяется.
При пальпации на начальном этапе флуктуация обычно отсутствует, определяется уплотнение и резкая болезненность. После формирования ограниченной полости, содержащей жидкую кровь, выявляется положительный симптом зыбления. Вначале пораженная область при ощупывании напряженная, после спадания отека плотность тканей может снижаться. При благоприятном течении припухлость постепенно уменьшается в размере и исчезает, при неблагоприятном – сохраняется в течение длительного времени, вызывает болезненность при движениях.
Осложнения
Основным возможным негативным последствием гематомы мягких тканей является ее нагноение с образованием абсцесса. Осложнение чаще обнаруживается при сопутствующих повреждениях кожных покровов. При попадании инфекционных агентов в полость образования болевой синдром усиливается, отмечается локальная гиперемия и гипертермия, присоединяются симптомы общей интоксикации. В отдельных случаях возможно распространение гнойного процесса с формированием флегмоны или развитием сепсиса.
Диагностика
Диагностика осуществляется врачом-травматологом. При отсутствии признаков поражения костей и суставов дополнительные исследования обычно не требуются, диагноз выставляется с учетом данных анамнеза (наличие свежей травмы с характерным механизмом), жалоб больного и результатов физикального обследования. При глубоко расположенных гематомах для оценки тяжести повреждения и дифференцировки с ушибом может назначаться УЗИ мягких тканей. При сопутствующем поражении твердых структур выполняется рентгенография соответствующего сегмента. Кроме ушиба дифференциальную диагностику иногда приходится проводить с переломами, надрывами связок и мышц, реже – с синдромом позиционного сдавления, острым миозитом, ишемией при тромбозе сосуда мелкого или среднего калибра и некоторыми другими состояниями, сопровождающимися плотным локальным отеком.

Лечение гематомы мягких тканей
Лечение обычно осуществляется амбулаторно, тактика определяется тяжестью процесса и временем с момента травмы. При свежих повреждениях конечности придают возвышенное положение, прикладывают холод (грелку с холодной водой, пакеты со льдом, завернутые в полотенце), накладывают давящую повязку для уменьшения кровотечения. После организации небольших образований назначают УВЧ, применяют теплые грелки для ускорения рассасывания. Небольшие поверхностно расположенные гематомы вскрывают в условиях травмпункта. При крупных и глубоких полостях, появлении признаков инфицирования показана госпитализация в травматологическое отделение, вскрытие и дренирование на фоне антибиотикотерапии. При неинфицированных гематомах после вскрытия рекомендовано тугое бинтование для устранения полости и ускорения заживления.
Прогноз и профилактика
Прогноз обычно благоприятный. Большинство гематом рассасывается самостоятельно в течение 2-3 недель. Средний срок нетрудоспособности после вскрытия полости составляет около 2 недель, исходом становится полное выздоровление. При отсутствии лечебных мероприятий возможно образование массива фиброзной ткани (рубца) с формированием внешнего дефекта. При наличии инфекции сроки лечения и прогноз могут колебаться, зависят от тяжести процесса. Профилактика включает предотвращение травм и раннее обращение за медицинской помощью при получении повреждений.
Абсцесс печени – это ограниченная полость, расположенная в печени и заполненная гноем. Развивается вследствие других заболеваний либо первичного поражения. Проявляется болями в правом подреберье, повышением температуры, желтушностью кожи. Диагноз ставится путем сбора анамнеза, осмотра, проведения УЗИ печени, применения вспомогательных методов исследований. Лечение может быть консервативным (антибиотикотерапия) или хирургическим (вскрытие абсцесса). Прогноз заболевания при своевременном начале лечения благоприятный.
МКБ-10

Общие сведения
Абсцесс печени – это деструктивное заболевание, при котором в ткани печени формируется полость с гнойным содержимым. На сегодняшний день определено множество причин возникновения абсцессов в печени, но наиболее значимыми из них являются аппендицит, желчнокаменная болезнь и сепсис. Такие абсцессы достаточно сложны в диагностике, поэтому постоянно разрабатываются новейшие методики определения и лечения данного состояния. Применяются более современные методики лечения – все чаще при обнаружении гнойника в печени хирурги прибегают к его лапароскопическому или тонкоигольному дренированию, а расширенные лапаротомические операции постепенно уходят в прошлое.
Причины
Основное условие образования гнойника в печени – снижение общего и местного иммунитета. Формирование абсцесса может быть вызвано различными возбудителями, чаще всего это гемолитический стрептококк, золотистый стафилококк, энтеробактерии, кишечная палочка, клебсиелла, анаэробные микроорганизмы. Нередко при посеве гноя выделяется смешанная флора. Заболеванием чаще страдают мужчины. Амебная этиология преобладает в возрастной группе 20-35 лет, а бактериальная – после 40 лет. Абсцессы печени разделяются по пути распространения инфекции:
- по желчным путям при холецистите, холангите, желчнокаменной болезни, раке желчных путей;
- контактно при возникновении воспалительных процессов в брюшной полости: аппендицит, дивертикулит, неспецифический язвенный колит у лиц с иммунодепрессией;
- по кровеносным сосудам при сепсисе.
Также инфекционный агент может попасть в орган при травмах печени, во время операции на печени, при инфицировании различных кист печени (паразитарных и непаразитарных), из очагов распада опухолей и специфических гранулем. Иногда причину возникновения патологии установить не удается.
Классификация
В абдоминальной хирургии существует несколько классификаций абсцесса печени:
- По количеству: единичный и множественные абсцессы.
- По месту возникновения: поражение левой или правой доли печени.
- По этиологии: бактериальные и паразитарные абсцессы.
По причине развития патология может быть первичной или вторичной. Разные авторы трактуют это разделение по-разному – ряд специалистов говорит о первичном очаге инфекции, другие – о наличии или отсутствии изменений в ткани печени до возникновения абсцесса. Сходятся они в одном: причину возникновения первичного абсцесса обычно определить не удается (такие абсцессы называют криптогенными).
Симптомы абсцесса печени
Формирование абсцесса обычно характеризуется возникновением болей в правом подреберье, которые могут иррадиировать под лопатку или в плечо справа. Пациент отмечает усиление болей в положении на левом боку. Интенсивность боли может снижаться в положении на правом боку с подтянутыми к груди коленями. Боль тупая, ноющая, постоянная. Также отмечается чувство тяжести в правом подреберье. Печень увеличена в размерах, выступает из-под реберной дуги. При пальпации печени или при надавливании на подреберья в проекции абсцесса отмечается значительная болезненность.
Могут беспокоить диспепсические явления: снижение или отсутствие аппетита, тошнота, метеоризм, жидкий стул (диарея). Повышается температура до фебрильных цифр (выше 38°С), возникает озноб с похолоданием ног, появлением на них гусиной кожи. Отмечаются явления тяжелейшей интоксикации, тахикардия, проливные поты.
Потеря веса – зачастую единственная жалоба на первых этапах развития абсцесса, в связи с чем диагностика на ранних стадиях затруднительна. На более поздних стадиях появляется желтушность слизистых и кожи. При компрессии сосудов печени или их тромбировании вследствие воспалительного процесса может появиться асцит (скопление жидкости в брюшной полости).
Главная особенность течения абсцессов печени заключается в том, что клиника часто маскируется основным заболеванием, на фоне которого и развился абсцесс, поэтому от начала формирования патологического процесса до его диагностирования зачастую проходит длительное время.
Осложнения
Абсцесс печени может осложняться прорывом гноя в брюшную или плевральную полости, полость перикарда, соседние органы (кишечник, желудок). При разрушении стенки сосуда возможно сильное кровотечение. Также возможно распространение инфекции с формированием поддиафрагмального абсцесса, развитием сепсиса с образованием абсцессов в других органах (легкие, головной мозг, почки и др.).
Диагностика
Для своевременной диагностики абсцесса печени большое значение имеет правильный и подробный сбор анамнеза. При этом выясняется наличие в организме больного хронических очагов инфекции, а в анамнезе - тяжелых инфекционных заболеваний, опухолей, операций, травм. Следует выяснить, с чем сам пациент связывает возникновение жалоб, когда они появились и как изменился их характер с момента возникновения.
- УЗИ печени. По данным УЗИ гепатобилиарной системы также возможно обнаружение в печени полости, заполненной жидкостью и сгустками гноя, определение ее размеров и топографии. Одновременно под контролем УЗИ возможно проведение тонкоигольной биопсии абсцесса с определением характера выпота, чувствительности флоры к антибиотикам. Эта процедура является лечебно-диагностической, так как одновременно производится дренирование абсцесса печени.
- Рентгенография ОБП. Для уточнения диагноза используются классические и современные методики. При проведении рентгенографии можно обнаружить участок просветления в печени с уровнем жидкости, жидкость в плевральной полости (реактивный плеврит), ограничение подвижности диафрагмы справа.
- Томография. МРТ или МСКТ брюшной полости позволяют определиться с количеством и расположением абсцессов, их размерами, помогают разработать оптимальную тактику лечения и план операции. При сложностях в диагностике или невозможности проведения указанных исследований можно выполнить ангиографию и радиоизотопное сканирование печени – оба этих метода могут выявить дефект кровоснабжения и накопления изотопа в печени, соответствующий расположению и размерам абсцесса.

- Лабораторные исследования. В лабораторных анализах обычно отмечаются изменения, характерные для воспалительных заболеваний (снижение уровня гемоглобина и эритроцитов, увеличение пула лейкоцитов, изменения в лейкоформуле). В биохимическом анализе крови повышаются показатели, свидетельствующие о повреждении ткани печени (АСТ, АЛТ, ЩФ, билирубин).
В самых сложных случаях прибегают к диагностической лапароскопии. При этом в брюшную полость вводится специальный видеоинструментарий, позволяющий рассмотреть органы, определиться с диагнозом, а при возможности провести дренирование абсцесса. Дифференциальная диагностика абсцесса печени проводится с поддиафрагмальным абсцессом, гнойным плевритом, гнойным холециститом.
Лечение абсцесса печени
Тактика лечения в каждом конкретном случае разрабатывается индивидуально. При наличии небольшого единичного или множественных мелких абсцессов тактика будет консервативной.
Консервативное
Назначается антибиотик в соответствии с посевами и чувствительностью микрофлоры (при амебной этиологии абсцесса назначают противопаразитарные препараты). Так как посев гноя позволяет выделить возбудителя только в трети случаев, эмпирически назначаются цефалоспорины третьего поколения, макролиды и аминогликозиды. Если возможно проведение чрескожного дренирования полости, в ней устанавливают дренажные трубки, через которые в полость также вводится антибиотик, антисептические растворы.
Хирургическое
При необходимости хирургического лечения стараются прибегать к малоинвазивным методикам (эндоскопическое дренирование), однако при трудной локализации процесса предпочтение отдается классической лапаротомии с вскрытием абсцесса печени. Всем пациентам с перенесенным абсцессом назначается специальная диета №5, восстановительная терапия. Обязательно проводится соответствующее лечение заболевания, приведшего к образованию гнойника. Больные этого профиля наблюдаются хирургом-гепатологом. При необходимости привлекается инфекционист.
Прогноз и профилактика
Прогноз при своевременно начатом и адекватном лечении одиночного абсцесса печени благоприятный – до 90% пациентов выздоравливают. При множественных мелких гнойника или отсутствии лечения одиночного очага летальный исход весьма вероятен. Профилактикой данного заболевания является предотвращение заражения амебиазом (в первую очередь соблюдение личной гигиены), своевременное выявление и лечение заболеваний, которые могут привести к образованию гнойников в печени.
1. Абсцессы печени / Ахаладзе Г.Г., Церетели И.Ю. // Анналы хирургической гепатологии - 2006 - Т.11, №1
2. Абсцессы печени: выбор метода лечения / Пащина С.Н., Благитко Е.М., Беспалов А.А. // Медицинские и фармацевтические науки - 2014 - №4
3. Современная тактика в лечении бактериальных абсцессов печени / Овчинников В.А., Малов А.А. и др. // Медицинский альманах - 2013 - №5
4. Абсцессы печени: причины, диагностические ошибки и лечение. Автореферат диссертации / Церетели И.Ю. - 2005
КТ, МРТ, УЗИ признаки травматического повреждения печени
а) Определение:
• Повреждение печени, обусловленное травмой
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Наличие поврежденных участков в паренхиме печени, неправильной формы, в сочетании с кровоизлиянием в паренхиму печени и возле нее
• Локализация:
о Правая доля (75%), левая доля (25%):
- Интрапаренхиматозная и (или) подкапсульная гематома
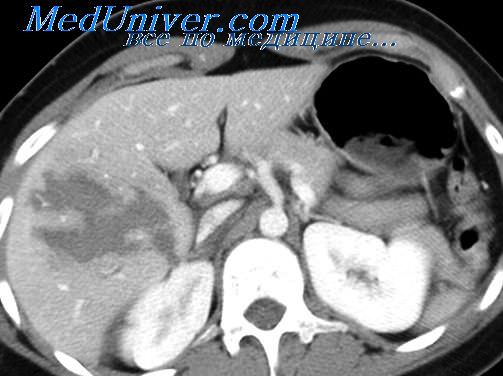
(Слева) На аксиальной КТ у женщины 33 лет определяется перелом ребра со смещением отломков, а также глубокий разрыв паренхимы печени. В подкожной клетчатке видны включения газа. Разрыв распространяется вплоть до крупных вен печени, однако признаков активной экстравазации не обнаруживается.
(Справа) На аксиальной КТ с контрастным усилением, выполненной десять дней спустя этой же пациентке, определяется разрешение гемоперитонеума и частичное заживление разрыва печени. Поскольку консервативное лечение эффективно для большей части пациентов с повреждением печени в результате тупой травмы, находящихся в стабильном состоянии, позволяющем выполнить КТ, часто удается обойтись без операции.
2. КТ признаки травматического повреждения печени:
• Разрывы имеют простой или «звездчатый» вид и часто ориентированы параллельно ветвям воротной или печеночной вены:
о Простой разрыв: единичный, гиподенсный, линейный
о «Звездчатый» разрыв: гиподенсный, с множественными линейными «лучами»
• Паренхиматозная или подкапсульная гематома имеет чечевицеобразную форму:
о Жидкая кровь (35-45 ед. Хаунсфилда) в ближайшее время после травмы:
- На КТ без контрастного усиления плотность крови превышает плотность паренхимы печени в норме
- На КТ с контрастным усилением: плотность гематомы ниже, чем плотность паренхимы печени, накопившей контраст
о Свернувшаяся кровь (60-90 ед. Хаунсфилда):
- Выглядит более плотной по сравнению с жидкой кровью и неизмененной паренхимой печени
- Может выглядеть более плотной на фоне паренхимы печени, не накопившей контраст
- Наличие «сторожевого сгустка» помогает определить локализацию источника кровотечения
• Активное кровотечение или псевдоаневризма:
о КТ с контрастным усилением: активное кровотечение:
- Кровь при активном кровотечении изоденсна крови в сосудах
- Контрастное вещество за пределами сосудистой стенки, плотностью 85-350 ед. Хаунсфилда, расположенное вокруг гиподенсного сгустка крови
• Гемоперитонеум: скопление крови по краю печени и в карманах брюшины:
о Повреждение внебрюшинного поля печени приводит к забрюшинному (не интраперитонеальному) кровоизлиянию
• Перипортальные «рельсы»: линейные, очаговые или диффузные участки снижения плотности вокруг ветвей воротной вены:
о Обусловлены диссекцией тканей кровью, желчью, либо расширением перипортальных лимфатических протоков
о Дифференциальная диагностика осуществляется с избыточной гидратацией: диагностическим критерием является расширение нижней полой вены:
- Повышение венозного давления и транссудация
• Зоны инфаркта:
о Выглядят как гиподенсные участки различного размера
о Обычно имеют клиновидную форму, занимают сегмент или долю печени
о Возможно наличие внутрипеченочного/подкапсульного газа, обусловленного некрозом печени
о Инфаркт может быть результатом травмы или ятрогенного повреждения, полученного во время операции или спиральной эмболизации кровоточащего сосуда
• КТ при диагностике повреждений печени:
о Точность - 96%, чувствительность - 100%, специфичность - 94%
3. МРТ признаки травматического повреждения печени:
• Т1 ВИ и Т2 ВИ:
о Интенсивность сигнала зависит от степени выраженности и времени, прошедшего с момента возникновения кровоизлияния или инфаркта
4. УЗИ признаки травматического повреждения печени:
• Серошкальное УЗИ:
о Подкапсульная гематома: скопление жидкости, имеющее чечевицеобразную или извитую форму:
- Изначально анэхогенное
- После 24 часов: эхогенное
- Через 4-5 дней: гипоэхогенное
- Через 1-4 недели: в гематоме обнаруживаются внутренние эхогенные включения и септы
о Интрапаренхиматозная гематома:
- Округлый, эхогенный или гипоэхогенный очаг
о Биломы:
- Анэхогенные, многокамерные очаги округлой или эллипсовидной формы
- С ровными четкими контурами; вплотную прилежащие к желчным протокам
о Разрывы паренхимы:
- Дефекты неправильной формы
- С нарушенной эхотекстурой по сравнению с нормальной паренхимой печени
5. Ангиография:
• Традиционная ангиография:
о Активная экстравазация, псевдоаневризма
о Артерио-венозные, артерио-билиарные, портально-билиарные фистулы
6. Рекомендации по визуализации:
• Лучший метод диагностики:
о МСКТ у гемодинамически стабильных пациентов
о Ангиография для уточнения локализации кровотечения и контроля после эмболизации
• Выбор протокола:
о МСКТ с включением в зону сканирования базальных отделов легких и таза
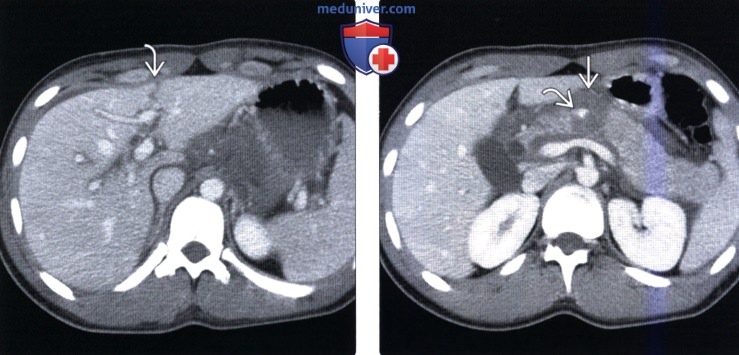
(Слева) На аксиальной КТ с контрастным усилением определяется разрыв, проходящий через левую долю печений.
(Справа) На аксиальной КТ с контрастным усилением у этого же пациента определяется разрыв шейки поджелудочной железы, проходящий вплоть до селезеночной вены. Поджелудочная железа полностью фрагментирована, определяются признаки активной экстравазации. Разрыв левой доли печени часто сочетается с повреждениями других органов, расположенных по средней линии.
в) Дифференциальная диагностика травматического повреждения печени:
1. HELLP-синдром:
• Гемолиз (Hemolysis), повышение уровня печеночных ферментов (Elevated Liver enzymes), тромбоцитопения (Low Platelets)
• Тяжелый вариант преэклампсии
• Инфарктные участки клиновидной формы
• Внутрипеченочные или подкапсульные скопления жидкости (гематомы)
• В единичных случаях - активная экстравазация
2. Спонтанное кровоизлияние (на фоне коагулопатии):
• Заболевания, приводящие к повышенной кровоточивости, в анамнезе
• Лабораторные данные: изменение показателей свертываемости крови
• Подкапсульные или внутрипеченочные скопления крови
• Без данных анамнеза спонтанное кровоизлияние невозможно отличить от травматического
3. Кровотечение, обусловленное опухолью печени:
• Напр., гепатоцеллюялрным раком (ГЦР) или аденомой
• Округлое образование в паренхиме печени, накапливающее контраст
• Гепатоцеллюлярный рак часто прорастает в сосуды, лимфоузлы и внутренние органы
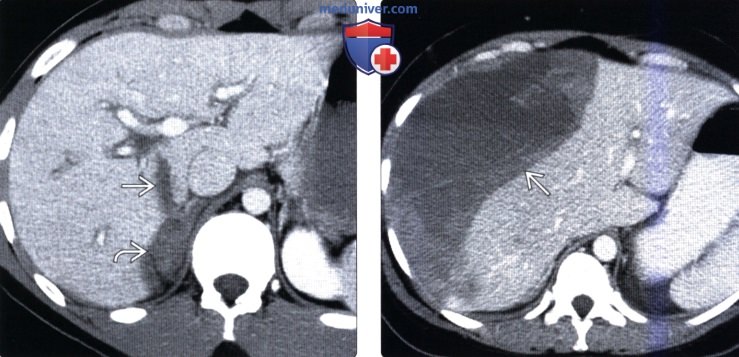
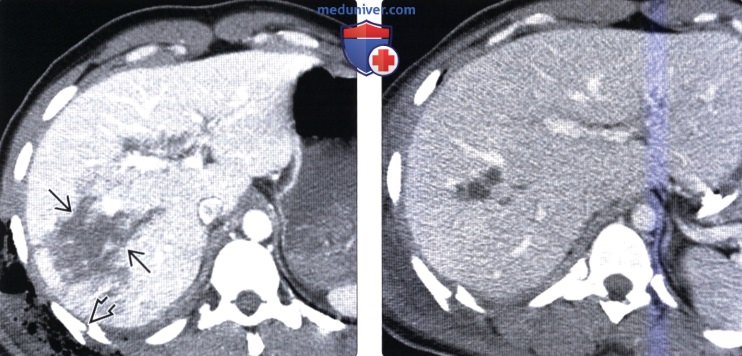
(Слева) На аксиальной КТ с контрастным усилением определяется линейный разрыв основания хвостатой доли, распространяющийся на внебрюшинное поле печени, приводящий к формированию забрюшинной гематомы (внутрибрюшное кровотечение в этой ситуации возникает реже).
(Справа) На аксиальной КТ с контрастным усилением визуализируется большая под капсульная гематома. Пациент недавно получил травму, но за медицинской помощью не обращался, самостоятельно принимал аспирин и ибупрофен. Изолированные подкапсульные гематомы при отсутствии интрапаренхиматозных кровоизлияний встречаются при травме нечасто.
г) Патология:
1. Общая характеристика:
• Этиология:
о Наиболее частые причины:
- Тупая травма:
Чаще всего, полученная в ДТП
А также в результате падения или побоев
- Проникающие повреждения:
Огнестрельные и колотые (колото-резаные) раны
- Ятрогенное повреждение:
Биопсия печени (самая распространенная причина подкапсульной гематомы в США), плевральный дренаж, чреспеченочная холангиография
• Сопутствующие изменения:
о Повреждение селезенки (45%), повреждение кишечника (5%), переломы ребер
о Разрыв левой доли печени часто сочетается с повреждением кишечника или поджелудочной железы
2. Стадирование, градация и классификация травматического повреждения печени:
• Клиническая классификация Американской Ассоциации Хирургии Травмы (AAST):
о Степень I:
- Подкапсульная гематома меньше 10% площади поверхности
- Разрыв капсулы, разрыв паренхимы менее 1 см глубиной
о Степень II:
- Подкапсульная гематома: 10-50% площади поверхности
- Паренхиматозная гематома меньше 10 см в диаметре
- Разрыв паренхимы глубиной 1-3 см, длиной меньше 10 см
о Степень III:
- Подкапсульная гематома, занимающая больше 50% поверхности; увеличение размеров подкапсульной/паренхи-матозной гематомы или ее прорыв в окружающие ткани
- Паренхиматозная гематома больше 10 см или увеличивающаяся в размерах
- Разрыв паренхимы больше 3 см глубиной
о Степень IV:
- Разрыв, занимающий 25-75% доли печени или 1-3 сегмента одной доли печени (по Куино)
о Степень V:
- Разрыв, занимающий больше 75% доли печени или больше 3 сегментов одной доли (по Куино)
- Повреждение позадипеченочной части полой вены, крупных печеночных вен
о Степень VI:
- Отрыв печени от сосудистой «ножки»
3. Макроскопические и хирургические особенности:
• Подкапсульная или интрапаренхиматозная гематома
• Разрыв или контузия
д) Клинические особенности:
1. Проявления травматического повреждения печени:
• Наиболее частые признаки/симптомы:
о Боль в правом подреберье, болезненность, напряжение мышц живота, симптомы раздражения брюшины
о Гипотония, тахикардия, желтуха
о Гематемезис или мелена (вследствие гемобилии)
• Клинический профиль:
о Гипотония, болезненность в области правого подреберья, симптомы мышечной защиты и раздражения брюшины у пациента, пострадавшего в ДТП
• Лабораторные данные:
о Постепенное снижение гематокрита
о Повышения уровня прямого/непрямого билирубина
о Повышение уровня щелочной фосфатазы
2. Демография:
• Эпидемиология:
о Травма живота:
- Ведущая причина гибели людей младше 40 лет (в США)
- У 5-10% пациентов с тупой травмой живота имеется повреждение печени
- Печень - второй чаще всего повреждающийся солидный орган брюшной полости (после селезенки):
Частота повреждений печени обусловлена ее локализацией: печень близко прилежит к передней брюшной стенке и частично выступает из-под реберной дуги
3. Течение и прогноз:
• Осложнения:
о Гемобилия, биломы, артерио-венозная фистула, псевдоаневризма
• Прогноз:
о Степень I, II, III: благоприятный О Степень IV, V, VI: неблагоприятный
о Прогноз не всегда соотносится со степенью повреждения по классификации AAST:
- Активное кровотечение при разрыве печени или других органов является критерием неблагоприятного прогноза даже при минимальном повреждении
о Смертность: 10-20%:
- В 50% случаев летальный исход обусловлен непосредственным повреждением печени
- В остальном-сочетанной травмой
4. Лечение:
• Степень I, II, III:
о В случае большинства повреждений, обнаруживаемых на КТ, достаточно консервативного лечения
• Степень IV, V, VI:
о Хирургическое вмешательство при шоке, перитоните:
- Дренирование, восстановление целостности, контроль кровотечения
о Эмболизация при активной экстравазации
е) Диагностическая памятка:
1. Следует учесть:
• Дифференциально-диагностический ряд при травме печени включает HELLP-синдром, спонтанное кровоизлияние (на фоне коагулопатии) и кровотечение, обусловленное опухолью печени (ГЦР, аденомой)
2. Советы по интерпретации изображений:
• При обнаружении КТ-признаков активной экстравазации, таких как внутри- и внепеченочные скопления жидкости, изоденсной кровеносным сосудам, необходима эмболизация или хирургическое вмешательство вне зависимости от степени повреждения
• Разрыв левой доли печени часто сочетается с повреждением кишечника и поджелудочной железы
Читайте также:

