Что такое параорбитальная гематома глаза
Обновлено: 18.04.2024
Неотложная помощь и лечение травмы века глаза
а) Этиология травмы век. Большинство травм век и придаточного аппарата — это травмы в результате несчастного случая, чаще всего бытовые, полученные во время игр или занятий спортом. Нередки травмы в результате укусов собак. Также часто случаются проникающие ранения карандашами или игрушками, когда ребенок несет в руках предмет, спотыкается и падает. Повреждения век включают в себя контузии, ушибленные раны, ссадины, разрывы, колотые раны и ожоги. Часто случаются комбинированные повреждения.
б) Неотложная помощь при травме века глаза. Собирается анамнез, отмечается время получения травмы, характер ранящего предмета (острый или тупой, металлический или растительного происхождения), скорость ранящего предмета (его бросили или выстрелили им), высоту падения и тип поверхности, на которую упал ребенок, факт потери сознания и наличие свидетелей.
Обследование пациента начинается с осмотра всех имеющихся повреждений и оказания соответствующей помощи. После проведения необходимых реанимационных мероприятий выполняется полное обследование пациента по системам; при малейшем подозрении на проникающее ранение черепа пациент направляется на неврологическое обследование. Нередко, когда ребенок спотыкается и падает, находящийся у него в руках длинный узкий предмет, например карандаш, проникает через глазницу в полость черепа.
Выполняется полный офтальмологический осмотр. Оцениваются зрительные функции; по возможности определяется острота зрения. У маленьких детей определяется фиксация и реакция на прикрывание неповрежденного глаза. Определяется реакция зрачков для выявления относительного афферентного дефекта.
Травма оценивается после поиска повреждений, незамеченных сразу. За небольшим сквозным разрывом века могут скрываться обширные повреждения, например проникающее ранение черепа, переломы глазницы, нейрооптикопатия и повреждение глазного яблока. Рваные раны верхнего и нижнего век (например, укусы собак) обычно сопровождаются повреждением слезных канальцев, поскольку это самый слабый участок века, который часто рвется в первую очередь.
Пациента осматривают на предмет наличия неудаленного инородного тела, дефектов ткани и повреждения слезоотводящей системы. При разрывах верхнего века необходимо оценить функцию леватора. При наличии большой гематомы следует подозревать повреждение глазницы и глазного яблока. КТ применяется для диагностики неудаленных инородных тел и переломов костей; МРТ полезна при диагностике неудаленных инородных тел органического происхождения, она позволяет более полно оценить повреждения полости черепа.
Для документирования травмы делаются фотографии любого повреждения. При необходимости вводится столбнячный анатоксин.
Ткани не следует иссекать или отбраковывать, поскольку область век прекрасно кровоснабжается; нужно сохранять любую перемычку. Обычно нет необходимости рассекать или «освежать» рану. При инфицированных ранах, например, при укусах животных, необходимо в течение одного часа внутривенно ввести антибиотики и продолжить курс пероральными антибиотиками в течение недели.
После первичной обработки обширные вмешательства нужно отложить на 6-9 месяцев. Затем, если у пациента не развиваются не поддающиеся контролю одними любрикантами признаки ксероза роговицы и отсутствует опасность развития амблиопии, выполняется коррекция вторичных дефектов, таких как ретракция века или птоз.
Дефекты края век требуют тщательного сопоставления линии ресниц и серой линии, чтобы избежать возникновения промежутка между ресницами, поворота и других аномалий ресниц. Швы серой линии и ресничного края следует делать погружными, чтобы впоследствии не возникало необходимости их удалять.
Анатомия века и глазного яблока, сагиттальный срез.
в) Травматический птоз. Травматический птоз вызывается несколькими причинами, среди которых:
1. Прямое повреждение/растяжение апоневроза или мышцы, поднимающей верхнее веко.
2. Утрата содержимого глазницы или субатрофия глазного яблока, снижение высоты опоры комплекса леваторов.
3. Повреждение верхней порции третьего черепного нерва или нарушение симпатической иннервации.
4. Механические ограничения вследствие рубцевания конъюнктивы, век или глубоких тканей глазницы.
Большинство дефектов леватора удается ушить во время первичной обработки; однако мелкие дефекты можно не ушивать, поскольку они, скорее всего, заживут самостоятельно и излишнее хирургическое воздействие может вызвать ретракцию века. Резидуальный птоз можно корректировать и в более поздние сроки, обычно через полгода, либо когда дальнейшее улучшение прекращается. Раннее вмешательство показано при наличии даже минимального риска развития амблиопии. Может потребоваться временная имплантация удаляемого лобного слинга из проленовой или супрамидной нити или силиконового жгута. Вторичная реконструкция выполняется через передний доступ.
При иссечении рубцовой ткани может возникнуть дефект комплекса леваторов, требующий имплантации спэйсера. Для профилактики образования плотных спаек можно использовать кожно-жировой лоскут. Лечение птоза, вызванного повреждением нерва, описано в этой главе выше.
г) Повреждения слезоотводящей системы. Раньше считалось, что нижний слезный каналец имеет большее значение в слезоотведении, чем верхний. Исходя из этого некоторые авторы при разрывах рекомендовали восстанавливать целостность только нижнего канальца. Результаты исследований с применением слезной сцинтиграфии и окклюзией верхней или нижней слезной точки свидетельствуют, что два пути имеют одинаковое значение для слезоотведения; повреждение одного из них является показанием к репаративной операции. Хотя многие пациенты не будут предъявлять жалоб, пока функционирует хотя бы один из двух канальцев, по меньшей мере у 10% пациентов развивается слезотечение при окклюзии хотя бы одной слезной точки. При раздражении глазного яблока факторами окружающей среды это число превышает 50%.
Целостность канальцев восстанавливается сшиванием двух концов разорванного канальца над введенным в каналец силиконовым стентом, который обычно оставляют в канальце на три или четыре месяца. Белый эпителий канальцев обычно хорошо виден через операционную лупу, но может понадобиться операционный микроскоп. Введение подкрашенного флюоресцеином вискоэластика через противоположную точку (или, в случае повреждения обоих канальцев, прямо в слезный мешок) облегчит обнаружение канальца. Вызывает спор целесообразность применения зонда типа поросячьего хвостика для обнаружения оторванного конца канальца путем введения зонда через интактную слезную точку; им можно повредить здоровые ткани (особенно при использовании старых изогнутых инструментов).
При применении операционного микроскопа, качественном гемостазе и хорошем знании анатомии необходимость в этих манипуляциях возникает редко.
При необходимости наложения анастомоза канальцы интубируют долговременным моноканаликулярным или биканаликулярным стентом. Периканаликулярные мягкие ткани ушиваются швами викрил 7-0. Восстанавливается положение заднего отростка сухожилия внутренней спайки, который проходит сразу позади медиальной части канальцев. Это позволяет сохранить прилегание век к глазному яблоку. При восстановлении канальцев нужно проводить швы как можно ближе к канальцу, но не пересекать канальцевый эпителий.
При простом повреждении канальцев восстанавливается их целостность, при сопутствующем ранении слезного мешка выполняется интубация канальцев и дакриоцисториностомия.
При повреждении канальцев вблизи слезной точки выполняется ретроградная дакриоцисториностомия и марсупиализация канальцев в конъюнктивальную полость. Проходимость при блокаде вблизи слезного мешка восстанавливается после иссечения рубцовой ткани и соединения проходимого канальца с мешком. В каждом случае для успешного лечения необходимо, по меньшей мере, 8 мм хотя бы одного канальца.
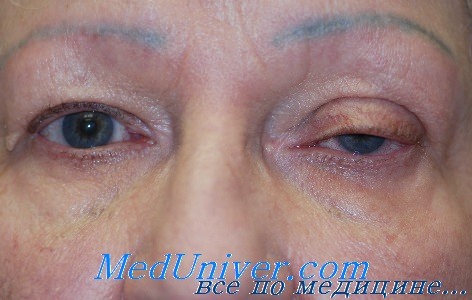
Травматический птоз
д) Повреждения сухожилия медиальной спайки. Необходимость восстановления переднего отростка медиальной спайки возникает редко; однако при повреждении заднего отростка и восстановлении только переднего отростка веко сместится кпереди. Метод восстановления заднего отростка зависит от наличия точки фиксации. При отсутствии повреждений слезоотводящей системы и наличии твердой подходящей точки фиксации на медиальной стенке, задний отросток и ткани века подшиваются напрямую к медиальной стенке глазницы. Если необходимо вскрыть слезный мешок для дакриоцисториностомии, а ткани позади слезного мешка состоятельны, позади вскрытого слезного мешка можно провести нерассасывающиеся швы и фиксировать ими медиальную спайку и ткани века позади и кнутри от заднего листка слезной фасции.
При отсутствии достаточно надежной точки фиксации к переднему слезному гребню фиксируется Т-образная мпнипластина и сухожилие подшивается к одной из своих точек задней фиксации, либо трансназально проводится проволока, которую используют для репозиции кзади медиальной спайки.
е) Лечение ожога века глаза. В острой стадии лечение ожогов заключается в интенсивном применении любрикантов и наложении окклюзионных повязок для защиты роговицы. Чтобы не допустить развития амблиопии у маленького ребенка на 2-3 часа в день прекращают применение любрикантов или заклеивают парный глаз. В случае тяжелого ксероза может потребоваться конъюнктивальный лоскут для защиты роговицы в хронической стадии. Частой проблемой являются рубцовые контрактуры, и для защиты глазной поверхности требуется выполнение тарзорафии, пластики век лоскутом на питающей ножке, расщепленным кожным лоскутом и наложение швов по Frost.
При прогрессировании контрактуры, которое может длиться несколько месяцев, часто требуется повторное оперативное вмешательство. Реконструкция век выполняется через 30 дней. Может потребоваться пластика расщепленным кожным лоскутом; из-за риска развития амблиопии пластику лоскутом на свободной ножке стараются не применять.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Советник и наставник Генерального директора. Заслуженный врач РФ. Офтальмохирург. Зав.кафедрой офтальмологии ФДПО РНИМУ им. Н.И. Пирогова. Профессор. Доктор медицинских наук.

Генеральный директор кандидат медицинских наук. Член американской академии офтальмологов, член Европейского общества рефракционных хирургов и катарактологов.

Врач офтальмохирург. Кандидат медицинских наук. Заведующая офтальмологическим отделением. Доцент кафедры офтальмологии ФДПО РНИМУ им. Н.И.Пирогова.




Зрение – самое важное из всех пяти чувств, а глаз – чрезвычайно сложный и драгоценный орган, здоровье которого необходимо беречь, так как офтальмологические заболевания гораздо проще профилактировать, чем лечить. Если пациент замечает у себя какие-либо симптомы ухудшения или изменения зрения, или, например, возникла гематома глаза лечение должно оказываться незамедлительно, и в специализированном офтальмологическом центре. Специалисты Международного центра охраны здоровья Игоря Медведева уже более 20 лет успешно справляются с любой офтальмологической патологией, а комфортная атмосфера и дружелюбие персонала любого уровня ускоряют выздоровление.
Гематома глаза
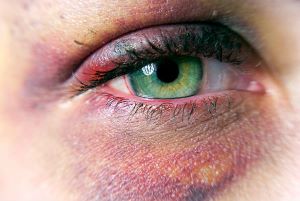
Согласно определению, гематома – ограниченное скопление крови в тканях, строго говоря, словосочетание «гематома глаза» не совсем корректно, так как в глазном яблоке множество тканей и слоев. Правильнее будет называть это явление параорбитальная или инфраорбитальная гематома (простым языком, синяк под глазом) и кровоизлияние в конъюнктиву.
Параорбитальная гематома обычно является следствием травмы или сотрясения мозга. Прямой удар в лицо, удар головой, падение с высоты могут приводить к гематоме глаза. Есть понятие «синдром очков» - это параорбитальная симметричная гематома при переломе основания черепа, переносицы, лба, надбровной области.
Кровоизлияние в конъюнктиву выглядит устрашающе, но обычно являются следствием слабости и разрыва сосудов, реже – признаком инородных тел и ранений.
В любом случае, при гематоме глаза необходимо обратиться к врачу, так как даже при такой серьезной патологии, как перелом основания черепа, всегда есть светлый промежуток, когда пациент чувствует себя хорошо, и нет никаких симптомов, кроме синяка.
Специалист при наличии такого симптома, как гематома глаза, проверяет рефлексы, ширину зрачков, их симметричность, реакцию на свет, при необходимости проводит рентген черепа в прямой и боковой проекции, рентген глазницы и пазух носа.
Гематома глаза лечение
Если причиной стала травма или другое воздействие с сотрясением головного мозга и переломом его основания, пациент госпитализируется в травматологическое или неврологическое отделение для лечения основного заболевания. Обычно оно заключается в постельном мили полупостельном режиме, обезболивающих и снимающих отек препаратах (диуретики), антигипоксантах и нейропротекторах. Неосложненный перелом основания черепа срастается быстро и самостоятельно, в очень редких случаях пациенту нужна реанимация, помощь нейрохирурга и наблюдение в палате интенсивной терапии, обычно это происходит при сочетании с эпидуральной гематомой, которая сдавливает головной мозг.
В случаях, когда гематома глаза является самостоятельным и единственным симптомом, врач назначает пациенту холод в первые сутки на синяк, сухое тепло для ускорения рассасывания – потом. Хороший эффект оказывают мази и гели с гепарином. Обычно гематома под глазом лечение требует консервативное и рассасывается на 10-14 дней, проходя стадии от багровой до желтой, связанные с распадом гемоглобина.
В общем и целом, гематома глаза – рутинное состояние активных и агрессивных пациентов, любящих применять физическую силу и выяснять с помощью нее отношения. Но! Всегда при данном состоянии следует обратиться к врачу для исключения сотрясения головного мозга и перелома его костей, ведь это чревато осложнениями, а проявляется не сразу. В медицинском центре И.Медведева диагностика проводится за сутки, мы работает профессионально и оперативно 363 дня в году.
Мы стремимся оказывать качественные услуги с высоким уровнем сервиса. Мы благодарны нашим пациентам за оказанное доверие и отзывы о нашем медицинском центре.
Что такое гематома головного мозга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Яковлева Дмитрия Вячеславовича, нейрохирурга со стажем в 11 лет.
Над статьей доктора Яковлева Дмитрия Вячеславовича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Гематома головного мозга — это грозное патологическое состояние, при котором кровь изливается из повреждённого сосуда внутрь черепной коробки. Скапливаясь во внутричерепном пространстве или в веществе головного мозга, кровь сдавливает мозг и повреждает его. Стремительно появляются и прогрессируют неврологические симптомы, столь же быстро, а иногда и молниеносно, гематома приводит к угнетению сознания, вплоть до комы. Данное состояние является тяжёлым и зачастую угрожает жизни, поэтому требует своевременной диагностики и лечения [1] .
Согласно зарубежным источникам:
- ежегодно инсульт головного мозга с формированием гематомы случается у 2400 человек из 1 млн жителей западных развитых стран ;
- из них более 700 человек ежегодно погибает;
- менее половины из этих 2400 человек восстанавливаются и способны полноценно обслуживать себя [11] .
Причины развития гематомы головного мозга:
- Основная — артериальная гипертензия и атеросклеротическая болезнь[2] . Риск инсульта с формированием гематомы среди пациентов с артериальной гипертензией составляет 60 %;
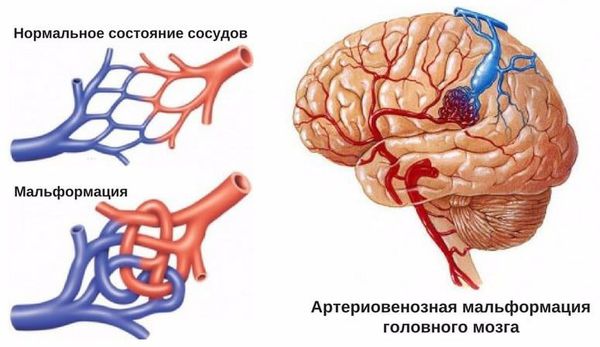
- Пороки развития сосудов головного мозга. К ним относят аневризму (выпячивание стенок мозговых артерий) и артериовенозную мальформацию (патологическое переплетение артерий и вен).
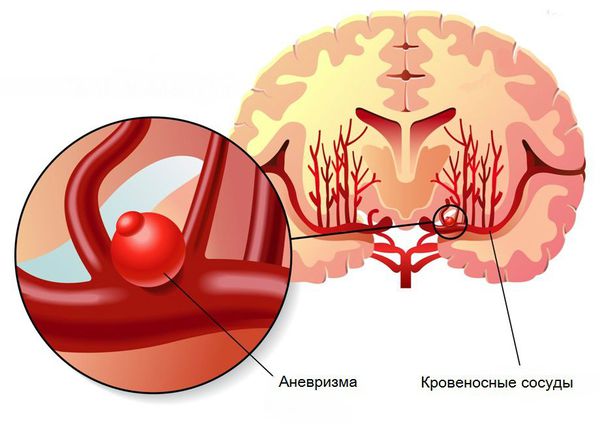
- Опухоли головного мозга, воспалительные заболевания сосудов, нарушения свёртывающей системы крови с повышением кровоточивости.
- Препараты, повышающие кровоточивость: антикоагулянты, антиагреганты и фибринолитики. Эти медикаменты назначают пациентам со склонностью к образованию тромбов и после тяжёлых шунтирующих операций. Приём лекарств необходим, но риск развития гематомы головного мозга при этом возрастает.
- Черепно-мозговые травмы. Гематомы возникают в 55 % всех случаев черепно-мозговых травм и являются причиной 2/3 смертей при данных повреждениях [12] . Травмы мозга — одна из самых частых причин смерти в развитых странах. По статистике они находятся на третьем месте после летальных исходов от сердечно-сосудистых заболеваний и онкологии [7] .
Причины развития гематом головного мозга зависят от возраста пациента:
- у детей — пороки развития сосудов головного мозга и болезни системы крови [3] ;
- у молодых взрослых — артериальная гипертензия, алкогольная и наркотическая интоксикации;
- у лиц среднего и пожилого возраста — артериальная гипертензия, опухоли головного мозга, артериовенозные мальформации и аневризмы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гематомы головного мозга
Гематома головного мозга проявляется различными способами. Симптомы делятся на две группы:
1. Общемозговые — головная боль, головокружение, тошнота или рвота. Вызваны значительным повышением внутричерепного давления.
2. Очаговые — слабость в руке или ноге, нарушение зрения или движений глаз и др. Напрямую зависят от расположения гематомы.
Симптомы острой нетравматической гематомы:
- интенсивная головная боль, вызванная физической нагрузкой, эмоциональным перенапряжением, повышенным артериальным давлением [3] ;
- тошнота, рвота;
- нарушение речи;
- слабость в руке или ноге;
- асимметрия лица;
- крайне важные и тяжёлые признаки — судороги, кратковременная потеря или стойкое угнетение сознания, кома;
- пульсирующий шум в голове, нарушение координации или зрения, икота.
Патогенез гематомы головного мозга
К кровоизлиянию могут приводить травмы и различные заболевания. Однако при патологии всегда повреждается кровеносный сосуд и внутри или снаружи от вещества головного мозга скапливается кровь, для которой в норме нет места. Она сдавливает головной мозг и повреждает его отделы.
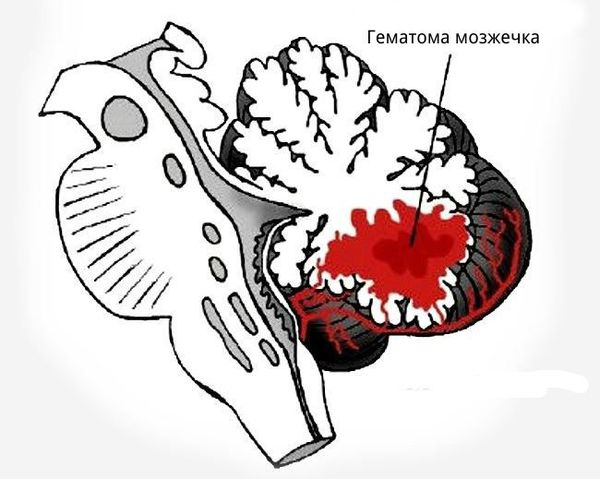
При внутримозговом кровоизлиянии гематома может формироваться в больших полушариях головного мозга и мозжечке. Расположение влияет на клиническую картину и косвенно указывает на причину кровоизлияния:
- гематомы, вызванные повышенным артериальным давлением, располагаются в глубоких отделах полушарий головного мозга вблизи таламуса или в мозжечке;
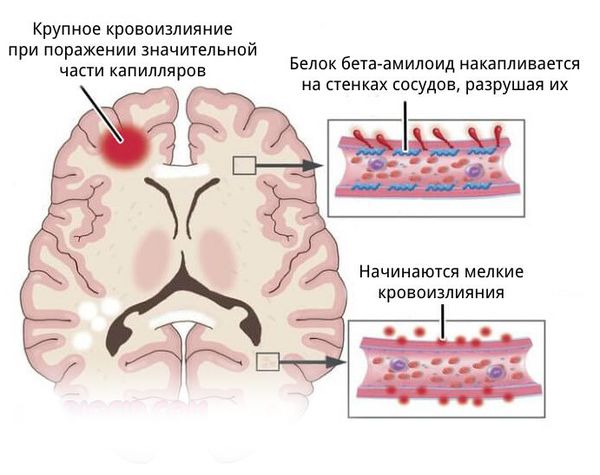
- более поверхностно локализованы гематомы, связанные с разрывом аневризм головного мозга, амилоидной ангиопатией (заболеванием мелких сосудов мозга), длительным приёмом препаратов, влияющих на свёртываемость крови, кавернозной ангиомой (сосудистой опухолью) или кровоизлиянием в опухоль;
- для артериовенозных мальформаций характерно расположение гематомы под корой головного мозга, а также прорыв крови в полость между мозговыми оболочками.
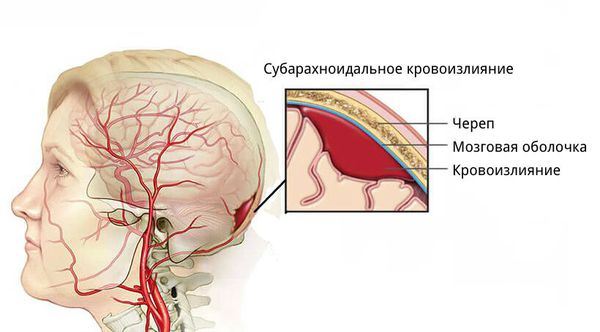
Классификация и стадии развития гематомы головного мозга
Все гематомы головного мозга подразделяются на две группы:
- нетравматические, или спонтанные;
- травматические, возникшие при травме.
По локализации во внутричерепном пространстве выделяют:
- эпидуральные гематомы — располагаются между внутренней поверхностью костей черепа и твёрдой мозговой оболочкой;
- субдуральные — локализованы между твёрдой мозговой оболочкой и веществом головного мозга;
- внутримозговые гематомы — залегают в веществе головного мозга.
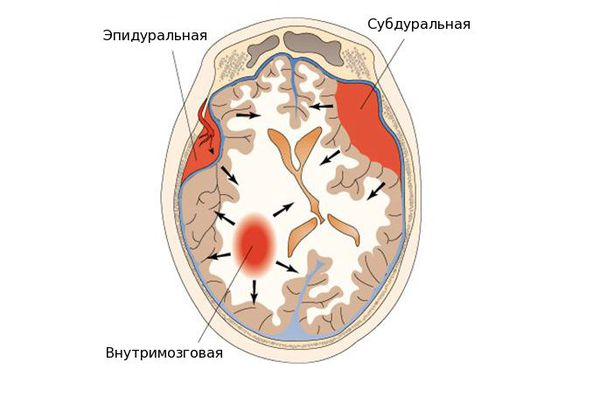
По срокам давности гематомы головного мозга подразделяются на три типа:
- острые — обнаружены в течение трёх суток после возникновения;
- подострые — выявлены через 3-21 день после травмы;
- хронические — после травмы и появления гематомы прошло более 21 дня.
Врач может определить приблизительный возраст гематомы по снимкам компьютерной и магнитно-резонансной томографии (КТ и МРТ). От срока давности зависит выбор методов лечения.
По глубине расположения гематомы делятся на два вида:
- поверхностные (подкорковые);
- глубокие (в центральных отделах полушария).
Внутримозговые кровоизлияния, приводящие к гематомам, разделяют на две группы:
- первичные, вызванные артериальной гипертензией (70-90 % всех внутримозговых гематом) [9] ;
- вторичные, связанные с нарушениями свёртываемости крови, сосудистой патологией и кровоизлиянием в опухоль.
Существует два механизма развития кровоизлияния:
- излившаяся кровь расслаивает вещество головного мозга и формирует полость с жидкой средой и кровяными свёртками;
- кровь пропитывает вещество мозга, перемешиваясь с ним.
Осложнения гематомы головного мозга
Внутричерепная гематома как частое последствие черепно-мозговых травм вызывает ряд нарушений, связанных с работой мозга. Так как череп является замкнутой жёсткой костной структурой, он не способен растягиваться и увеличиваться в объёме. Поэтому образовавшееся внутри черепной коробки скопление крови давит на головной мозг, спинномозговую жидкость и сосуды головного мозга, вытесняя и занимая их место. Именно из-за этого состояние пациента осложняется ещё сильнее [4] [5] .
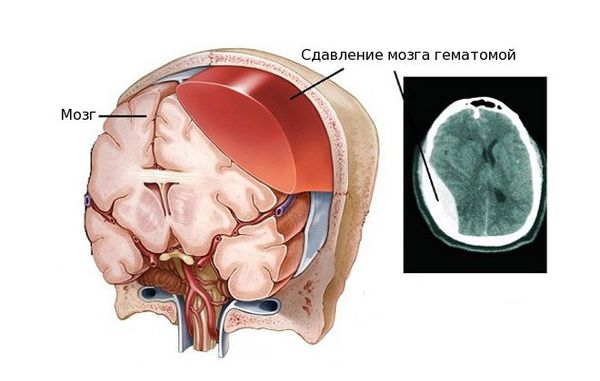
Вне зависимости от того, вызвана гематома травмой или заболеванием, проявление патологии схожее. Гематома вызывает следующие нарушения:
- Двигательные и чувствительные нарушения, например в ногах и руках. Возникают вследствие ограниченного проведения нервных импульсов.
- Гибель клеток мозга и отёк в результате сдавления сосудов головного мозга, ухудшения кровоснабжения и оттока крови.
- Смещение участков головного мозга.
- Повышение внутричерепного давления.
- Нарушение движения спинномозговой жидкости внутри черепа.
- Самое опасное последствие — вклинение ствола головного мозга в большое затылочное отверстие. Это приводит к остановке дыхания и сердечно-сосудистой деятельности.
Все вышеперечисленные процессы взаимосвязаны и влияют друг на друга. Последствия различаются в зависимости от объёма гематомы, расположения, наличия прорыва крови в желудочковую систему, нарушения циркуляции спинномозговой жидкости и других факторов. В самом худшем варианте — это смерть.
Часто после травмы головы с повреждением сосудов гематома развивается в течение трёх часов. Однако известны случаи отсроченных гематом, возникших через 72 часа. Невозможно точно указать время, когда гематома начнёт ухудшать состояние пациента, так как это зависит от её объёма. Малые гематомы, расположенные вне зон, регулирующих деятельность мышц и органов чувств, могут остаться незамеченными без проведения КТ и МРТ исследований.
Диагностика гематомы головного мозга
Как правило, пациенты или их родственники (если пациент находится в бессознательном состоянии) сперва сталкиваются не с неврологом или нейрохирургом, а с врачом скорой помощи, общей практики или терапевтом. Врач предполагает наличие внутричерепного кровоизлияния на основании состояния пациента, жалоб и сведений, полученных от него и сопровождающих лиц. В некоторых случаях определить гематому оказывается сложной задачей, и дальнейшую диагностику проводят врач-невролог или нейрохирург.
Для определения степени поражения головного мозга невролог и нейрохирург проводят оценку неврологического статуса (осмотр, проверка рефлексов). После этого подбирается тактика лечения.
Для подтверждения или опровержения гематомы, определения её расположения, сроков появления, размеров, степени сдавления головного мозга применяют методы нейровизуализации:
- Бесконтрастная компьютерная томография (КТ) — достоверный способ диагностики острых гематом головного мозга. КТ позволяет распознать гематому, её объём, воздействие на различные структуры головного мозга. На основании снимков КТ нейрохирург определяет тактику и объём оперативного вмешательства. Большинство стационаров, особенно оказывающих экстренную помощь, оснащены КТ аппаратами. Однако в хронической стадии и при пороках сосудов головного мозга без кровоизлияния КТ может не предоставить врачу нужной информации. В этих случаях применяют МРТ [8] .
- Магнитно-резонансная томография (МРТ) позволяет более подробно рассмотреть мягкотканные структуры. Поэтому в случае затруднений при диагностике, несмотря на проведённое КТ исследование, врач может назначить МРТ.
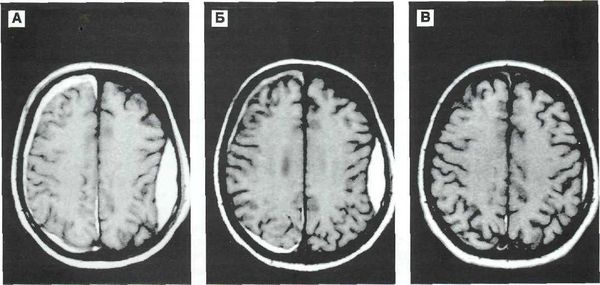
- Церебральная ангиография (золотой стандарт визуализации аневризм головного мозга [10] ), магнитно-резонансная ангиография (МРА) или КТ-ангиография дополняют МРТ исследования для определения патологии сосудов головного мозга. Преимущество КТ-ангиографии — возможность получить 3D-модель сосудов головного мозга и определить расположение относительно сосудистых или костных структур.
Ранее для диагностики широко применяли люмбальную пункцию. Однако этот метод имеет существенные недостатки и постепенно вытесняется вышеперечисленными, хотя в лечебных учреждениях, не оснащённых КТ и МРТ аппаратурой, применяется до сих пор.
Лечение гематомы головного мозга
Выделяют два вида лечения: консервативное и хирургическое.
Консервативное лечение
Методы консервативного (медикаментозного) лечения нормализуют жизненные функции организма:
- поддерживают артериальное давление на необходимом уровне: так, чтобы кровоснабжение головного мозга сохранялось, но объём гематомы при этом не увеличивался;
- воздействуют на свёртывающую систему крови;
- предотвращают и устраняют отёки;
- укрепляют сосудистую стенку.
Это крайне важный и ответственный этап лечения. Все мероприятия проводит врач, глубоко анализируя патогенетические процессы в организме человека. Многие методы основаны на лабораторных данных. Консервативную терапию ни в коей мере не могут контролировать или регулировать родственники либо сочувствующие лица из-за отсутствия у них этих знаний. Например снижение давления при гипотензивной терапии не должно быть резким. Его понижают до уровня, который не совпадает с показателями нормы для здорового человека. Давление поддерживают в определённых пределах: оно не должно быть слишком высоким, но и слишком низким. Это позволяет снизить риск продолжения кровоизлияния и сохранить адекватное кровенаполнение головного мозга для его защиты от вторичного повреждения из-за кислородного голодания.
Консервативные методы применяют для лечения в следующих случаях:
- гематомы небольших размеров и не оказывают значительного давления на мозг;
- гематомы не вызывают смещение структур головного мозга, грубого угнетения сознания, сопровождаются умеренными неврологическими нарушениями.
Хирургическое лечение
Хирургическое лечение заключается в механическом удалении гематомы. В результате прекращается давление гематомы на мозг.
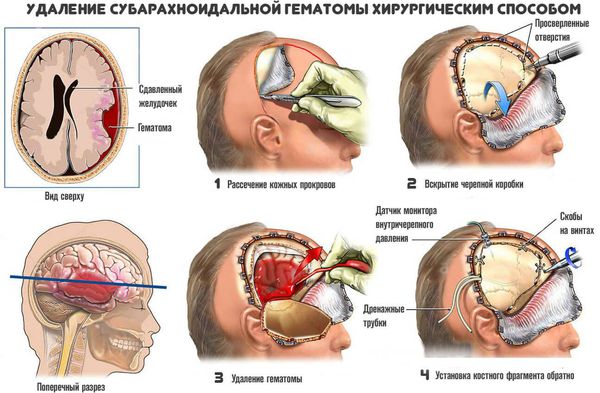
Применяют несколько методов хирургичекого удаления внутримозговых гематом:
- Пункционный метод — выкачивание жидкой части гематомы (аспирация) через отверстие. Однако удалить всю гематому таким способом невозможно, так как обычно она на 80 % состоит из кровяных сгустков, а жидкий компонент составляет 20 % и меньше. Метод применяют только при тяжёлой форме заболевания для спасения жизни. Если после операции состояние пациента не улучшается, то используют радикальные методы удаления.
- Открытый метод — традиционный способ удаления гематомы путем создания отверстия в костной ткани черепа (трепанации), рассечения участка мозга (энцефалотомии) и аспирации отсосом как жидкой крови, так и её сгустков. Метод позволяет полностью удалить гематому. Однако сопровождается дополнительной хирургической травмой мозга, что приводит к нарастанию отёка, усилению смещения и деформации структур мозга и нередко вызывает повторное кровоизлияние.
- Эндоскопический метод — перспективная технология удаления внутримозговых гематом. Совмещает низкую травматичность пункционного метода с возможностью полного удаления гематомы. Но метод можно применять только при условии прозрачности среды в зоне операции. Например, при кровотечении проведение операции затруднено, а часто и невозможно.
- Стереотаксический метод — проводят при помощи специальных инструментов, погружённых в головной мозг через отверстие диаметром 5–10 мм. Особенность метода — перенос координат гематомы с помощью компьютерной томографии или рентгенографии. Технология уменьшила летальность глубоких гематом на 22 % в сравнении с консервативными методами лечения. Однако в 10-16 % случаев возможны повторные кровоизлияния в первые несколько суток после операции.
- Нейронавигационный метод — применяют нейронавигационные системы: ОртiсаI Тracking System «Radionics Inc» Compass Cygnus PFS System, «Compass» Vectorvision ВrаinLАВ. Метод с высокой точностью определяет расположение гематомы. Технология особенно эффективна при очагах в функционально значимых зонах мозга. Её широкое применение пока невозможно из-за высокой стоимости оборудования и ограниченного опыта операций у врачей [13] .
Тактика оперативного вмешательства, его объём, меры для устранения сдавления головного мозга, сроки проведения операции и многое другое зависят от конкретной ситуации. Решение принимает врач-нейрохирург на основании состояния пациента, лабораторных данных и КТ/МРТ снимков.
Прогноз. Профилактика
Гематома головного мозга — это результат патологических изменений в организме, которые формируются постепенно под влияние различных причин. Поэтому прогноз в каждом конкретном случае будет различаться [3] .
Исход во многом зависит от объёма и расположения гематомы. Быстрое ухудшение состояния с угнетением сознания является негативным признаком. Согласно зарубежным источникам, гематомы головного мозга в 55 % случаев приводят к значительному ухудшению состояния пациента и смерти [6] . Поэтому очень важно незамедлительно доставить пациента в специализированный стационар и оказать медицинскую помощь.
После выздоровления могут остаться последствия повреждения мозговой ткани: слабость в руке или ноге, когнитивные расстройства (нарушение мышления, памяти, снижение критики к своему состоянию и поведению).
Профилактика заболевания заключается в здоровом образе жизни в любом возрасте и внимательном отношении к своему состоянию в случае уже имеющихся болезней. Нередко пациенты с артериальной гипертензией не посещают кардиолога и терапевта, не контролируют уровень давления и показатели крови. Пациенты с сахарным диабетом зачастую игнорируют рекомендации эндокринолога, способствуя ухудшению своего состояния. Конечно, длительный приём препаратов и соблюдение диеты могут быть психологическим испытанием для человека, но это важный шаг к сохранению своего здоровья.
Кровоизлияние в орбиту: причины, диагностика, лечение
Кровоизлияние в орбиту часто возникает в результате её травмы и редко требует какого-либо специального лечения. Спонтанное кровоизлияние в орбиту наблюдают редко. В этом случае необходимо обследование орбиты с целью обнаружения источника кровотечения. Редко возникает необходимость дренирования области орбитального кровотечения.
Эпидемиология и этиология кровоизлияния в орбиту:
• Возраст: любой.
• Пол: у мужчин наблюдают чаще в связи с более частыми травмами.
• Этиология: травма или сосудистое образование орбиты (например, лимфангиома или сосудистая мальформация).
Анамнез кровоизлияния. В анамнезе часто присутствует указание на травму. При сосудистых мальформациях внезапно возникает боль в орбите, давление, экзофтальм и иногда экхимоз.
Внешний вид кровоизлияния в орбиту. В зависимости от тяжести кровоизлияния обнаруживают экзофтальм и другие симптомы. Если причиной кровоизлияния послужила травма, то возможно наличие других повреждений орбиты и глазного яблока. Небольшое кровоизлияние может манифестировать только экзофтальмом, а обширное — привести к полной потере зрения (вплоть до отсутствия светоощущения), развитию тяжёлого экзофтальма, обнажения роговицы, неподвижности глазного яблока, увеличению внутриглазного давления и невозможности закрыть глаз вследствие выраженного экзофтальма.
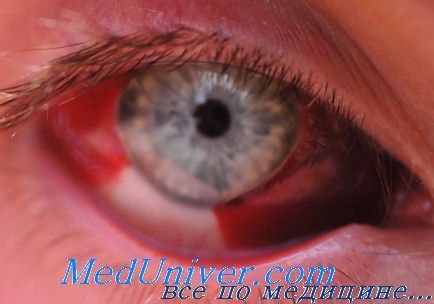
Визуализация кровоизлияния в орбиту:
• КТ: отдельное или инфильтрирующее образование.
• МРТ: острое кровоизлияние, гипоинтенсивное в Т1-режиме и гиперинтенсивное в Т2-режиме. Если оно произошло более семи дней назад, то кровь становится гиперинтенсивной в Т1-режиме и имеет различную интенсивность в Т2-режиме.
Особые случаи. При спонтанном кровоизлиянии следует провести обследование орбиты с целью обнаружения сосудистой мальформации. Если после острого кровоизлияния при визуализации ничего не обнаружено, то последующее проведение МРТ с гадолинием может помочь определить его источник.
Дифференциальная диагностика кровоизлияния в орбиту. При спонтанном (не травматическом) кровоизлиянии:
• лимфангиома;
• венозная мальформация и варикоз;
• артериовенозная мальформация.
Лечение кровоизлияния в орбиту. При отсутствии снижения остроты зрения проводят наблюдение. При небольшом её снижении требуется наблюдение и внутривенное введение глюкокортикоидов и ацетазоламида. Возможно выполнение латеральной кантотомии. При более выраженном снижении остроты зрения показано немедленное проведение кантолиза и внутривенное введение высоких доз глюкокортикоидов. Для уточнения локализации кровоизлияния используют различные методы визуализации орбиты. Обычно происходит кровоизлияние в орбитальные ткани, поэтому дренирование или декомпрессия редко приносят результат.
Исключением может быть лишь локализованное кровоизлияние (например, при лимфангиоме).
Прогноз. При тяжёлом кровоизлиянии существует риск необратимой потери зрения. Более лёгкие кровоизлияния разрешаются без последствий.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гематома глазницы: признаки, гистология, лечение, прогноз
Гематома не является истинным сосудистым новообразованием, она представляет собой скопление крови, возникшее вследствие разрыва артерии или вены. Она может развиваться в любой части тела, в том числе и в глазнице (1-13). Ранее это состояние обозначалось термином «гематоцеле».
Однако термин «гематома» предпочтительнее, поскольку образование не имеет эпителиальной выстилки и по этому критерию не является кистой. Хотя развитию гематомы может способствовать самая разная сосудистая патология, в том числе лимфангиома, варикоз, внезапное повышение внутричерепного давления, сопутствующие геморрагические диатезы и синуситы, большинство гематом глазницы являются результатом травмы и могут развиваться и при отсутствии этих предрасполагающих состояний (5-12).
а) Клиническая картина. У пациента с гематомой глазницы обычно внезапно или постепенно развиваются и прогрессируют односторонние экзофтальм и смещение глазного яблока, обычно вниз. Некоторые пациенты сообщают, что они перенесли травму, сопровождавшуюся кровоизлиянием в ткани век; иногда травма имела место несколько месяцев или даже лет тому назад. Другие пациенты факт травмы отрицают.
Причина такой задержки развития симптоматики неясна. Хотя некоторые гематомы разрешаются самостоятельно, другие вызывают развитие клинических проявлений и постепенно увеличиваются в размерах, вероятно, вследствие осмотического градиента, создаваемого продуктами распада крови и приводящего к увеличению абсорбции жидкости и увеличения гематомы в размерах.
МРТ, корональная проекция, режим Т1: мужчина, перенесший тупую травму глазницы; визуализируется типичная поднадкостничная гематома в верхней части левой глазницы. МРТ того же пациента, что и на рисунке выше несколько недель спустя: отмечается полная резорбция крови без лечения. КТ, корональная проекция: мужчина 32 лет с травмой глаза в анамнезе. Обратите внимание на объемное образование в верхней части глазницы, смещающее глазное яблоко книзу и проникающее через верхнюю стенку глазницы в полость черепа. Во время операции и при гистологическом исследовании был подтвержден диагноз организующейся гематомы. МРТ, корональная проекция, режим Т1: тот же пациент, что и на рисунке выше; определяется организующаяся гематома. Экзофтальм и небольшое смещение левого глазного яблока вниз у мужчины 26 лет. МРТ, корональная проекция: пациент, представленный на рисунке выше; в нижневисочной части глазницы определяется четко отграниченное объемное образование. При патологоанатомическом исследовании образование оказалось организующейся гематомой с плотной фиброзной псевдокапсулой.
б) Диагностика. При КТ и МРТ в верхней части глазницы обычно выявляется четко отграниченное образование, его содержимое при МРТ имеет характеристики организующейся крови. Обычно оно локализуется между надкостницей и костью верхней стенки глазницы, что обусловливает ровные границы гематомы. Организующаяся гематома верхней части глазницы иногда может вызывать эрозию кости и постепенно прорываться в головной мозг.
в) Патологическая анатомия. Гистологически организующаяся гематома характеризуется наличием измененной крови на разных стадиях дегенерации и организации, скоплением холестерина и желчного пигмента гематоидина (9). Часто наблюдается фиброзная псевдокапсула.
г) Лечение. Труднодоступные бессимптомные гематомы глазницы можно лишь тщательно наблюдать в надежде на их стабильное течение или резорбцию. При необходимости лечения, оптимальным методом является хирургическое иссечение с эвакуацией крови и удалением фиброзной капсулы. Если гематома проникает в полость черепа, операция выполняется совместно с нейрохирургом.
д) Список использованной литературы:
1. Shields JA, Shields CL, Scartozzi R. Survey of 1264 patients with orbital tumors and simulating lesions: The 2002 Montgomery Lecture, part 1. Ophthalmology 2004; 111: 997-1008.
2. Shields JA, Bakewell B, Augsburger JJ, et al. Classification and incidence of space-occupying lesions of the orbit. A survey of 645 biopsies. Arch Ophthalmol 1984;102:1606-1611.
3. Shields JA, Bakewell B, Augsburger JJ, et al. Space-occupying orbital masses in children: A review of 250 consecutive biopsies. Ophthalmology 1986;93:379-384.
4. Gunalp I, Gunduz K. Vascular tumors of the orbit. Doc Ophthalmol 1995;89: 337-345.
5. Martinez Devesa R Spontaneous orbital hematoma. J Laryngol Otol 2002;116: 960-961.
6. Spence CA, Duong DH, Monsein L, et al. Ophthalmoplegia resulting from an intraorbital hematoma. Surg Neurol 2000;54:447-451.
7. Atalla ML, McNab AA, Sullivan TJ, et al. Nontraumatic subperiosteal orbital hemorrhage. Ophthalmology 2001;108:183-189.
8. Iwata A, Matsumoto T, Mase M, et al. Chronic, traumatic intraconal hematic cyst of the orbit removed through the fronto-orbital approach-case report. Neurol Med Chir (Tokyo) 2000;40:106-109.
9. Lieb WE, Shields JA, Shields CL, et al. Postsurgical hematic cyst simulating a conjunctival malignant melanoma. Retina 1990;10:63-67.
10. Kim UR, Arora V, Shah AD, et al. Clinical features and management of posttraumatic subperiosteal hematoma of the orbit. Indian J Ophthalmol 201 l;59(l):55-8.
11. Yazici B, Gunen T. Posttraumatic subperiosteal hematomas of the orbit in children. Ophthal Plast Reconstr Surg 201 l;27(l):33-37.
12. Swanenberg IM, Rizzuti AE, Shinder R. Spontaneous subperiosteal hematoma precipitated by anxiety attack. Orbit 2013;32(6):402-404.
13. Ali HM, Khairallah AS, Moghazy K. Acute spontaneous extraconal hematic cyst of the orbit. Saudi J Ophthalmol 2011 ;25( 1 ):85—88.
Читайте также:

