Что такое папулезное ожерелье полового члена
Обновлено: 25.04.2024
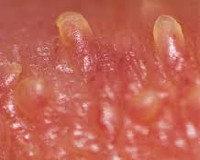
Перламутровые папулы (жемчужные) это гипертрофированные сальные железы, сосочковидные образования телесного или белесоватого цвета с матовым оттенком, размером до 3 мм. Чаще всего жемчужные папулы окружают венец головки в один или несколько рядов, но могут располагаться одиночными группами возле уздечки и на ней. Перламутровые папулы физиологичны, совершенно безопасны, не передаются половым путём и являются всего лишь косметическим дефектом.
Видео Операции — Удаления перламутровых папул
У мужчин перламутровые папулы довольно часто встречаются в юношеском возрасте, меньше в среднем и практически не встречаются у стариков. Папулы в течение жизни могут уменьшаться вплоть до полного исчезновения.
Обрезанные мужчины не имеют перламутровых папул на головке этот феномен объясняется тем, что кожа головки после операции грубеет и граница с ними стирается.
Жемчужные папулы не должны иметь красный или багровый цвет, болеть, зудеть, трескаться, мокнуть, увеличиваться. Если имеются такие симптомы — это не перламутровые папулы. В таком случае необходимо срочно обратиться к врачу для установки диагноза и лечения.
Перламутровые папулы необходимо отличать от таких заболеваний, как:
- Остроконечные кондиломы (генитальные бородавки), вызываемые вирусом папилломы человека (ВПЧ) и поражающие по типу цветной капусты не только головку, но также уретру и крайнюю плоть;
- Контагиозный моллюск;
- Кандидозный баланопостит.
Диагностика
Диагностика перламутровых папул для уролога и венеролога не представляет особых сложностей и базируется на осмотре полового члена. Грамотный врач с лёгкостью отличит папулы на головке члена от, каких-либо заболеваний. Если в диагностике возникают затруднения, доктор проводит более глубокие обследования, используя дерматоскопию, биопсию кожи, ИФА и ПЦР.
Лечение
Лечение перламутровых папул в домашних условиях не желательно в связи с большой вероятностью занести инфекцию. Убрать папулы мазями, гелями и народной медициной невозможно.
Некоторые мужчины, имея жемчужные папулы на головке полового члена, испытывают психологический дискомфорт от их наличия и желают избавиться от них.
В связи, с чем удаление перламутровых папул проводится урологом исключительно по желанию пациента с целью устранить косметический недостаток.
К современным методам удаления перламутровых папул относятся:
- Лазерная коагуляция;
- Радиоволновая коагуляция;
- Электрокоагуляция;
- Криодеструкция с помощью жидкого азота, а также препаратами диметилового эфира, изометана и пропана.
Ниже представлю фото головки члена до удаления перламутровых папул и после.
Все вышеперечисленные методы удаления перламутровых папул абсолютно безболезненны не оставляют рубцов и не вызывают осложнений. После процедуры удаления жемчужные папулы не рецидивируют.
Консультации по вопросу перламутровых папул в Николаеве проводит хирург-уролог Смерницкий Владимир Сергеевич.
Перламутровые папулы полового члена - небольшие конусообразные выступающие образования кожного покрова вокруг головки или венечной бороздки пениса без тенденции к изъязвлению, воспалению или озлокачествлению. Эти выросты рассматриваются как вариант нормы. Какой-либо неприятной симптоматики жемчужные папулы не вызывают. Диагноз устанавливают на основании визуального осмотра, при сомнениях возможна дерматоскопия и биопсия с последующим морфологическим исследованием. Лечение не является обязательным условием и выполняется исключительно с косметической целью. Варианты деструкции включают лазерную хирургию, криотерапию, радиохирургию.
МКБ-10
Общие сведения
Перламутровые папулы полового члена (синонимы: гирсутоидные папилломы, жемчужные папиллярные папулы, папиллярная корона полового члена и пр.) обычно развиваются после полового созревания. Распространенность оценивается в 14-48%, выше у чернокожих и необрезанных мужчин. После появления папулы остаются на всю жизнь, не склонны менять форму и распространяться на другие участки тела. С возрастом могут уменьшаться в размерах. Учитывая их сходство с некоторыми патологическими состояниями, рекомендовано получить консультацию дерматовенеролога или уролога. Гирсутоидные папилломы не заразны и не влияют на сексуальную жизнь мужчины. Есть данные об усилении ощущений во время полового акта у партнерши.

Причины
Доподлинно неизвестно, почему на пенисе появляется папиллярная корона. Предполагается, что папулы остаются после эмбрионального развития человека в утробе матери. Хотя точная причина неясна, эксперты в области урологии и андрологии утверждают, что перламутровые папулы - нормальное анатомическое состояние, которое регистрируется преимущественно у мужчин 20-40 лет. Каких-либо факторов риска не установлено, папиллярные образования не связаны с гигиеной или сексуальной активностью. Рассматривают две теории, связанные с жемчужно-пенильными папулами:
- Рудиментарная теория. У древнего человека и человекообразных обезьян на пенисе присутствовали мягкие наросты. В процессе эволюции большинство мужчин утратило эту особенность. На сегодняшний день перламутровые папулы считаются рудиментарными остатками - наследством от предков.
- Теория изменения волосяных фолликулов. Гипотеза заключается в том, что причиной жемчужных папул полового члена являются крупные видоизмененные волосяные фолликулы, но убедительных доказательств этого до сих пор не представлено. Противники данной теории приводят аргумент о том, что волосяные луковицы находятся по всему телу, но гирсутоидные папилломы имеют четкую локализацию, ограниченную головкой пениса.
Патогенез
Патогенез перламутровых папул полового органа до конца не изучен. Ученым неизвестно, почему в коже начинается пролиферация фибробластов с концентрическим фиброзом и расширение кровеносных сосудов, питающих папулы (по типу ангиофибромы). Возможно, определенная роль принадлежит скоплению смегмы, обладающей канцерогенными свойствами и способной спровоцировать развитие новообразований. Убедительных доказательств нет, но есть данные, что у мужчин с выполненной операцией циркумцизио папулы полового члена встречаются в 2 раза реже. Также замечено, что после обрезания крайней плоти начинается регрессия папул.
Симптомы
Большинство мужчин ошибочно принимают жемчужные папулы за заболевание, передающееся половым путем, что заставляет их обращаться к дерматовенерологу. Специфические симптомы отсутствуют. При осмотре типична следующая картина: по окружности вокруг венечной борозды в один или два ряда плотно располагаются конусообразные нитевидные наросты телесного или желтовато-кремового оттенка, безболезненные при надавливании. Размер вариативен: от 1 до 4 мм. Для того чтобы их увидеть, необходимо обнажить головку полового члена. У мужчин после циркумцизио перламутровые папулы располагаются на тех же участках. Гиперемия, кератоз не характерны, как и увеличение паховых лимфатических узлов.
Осложнения
Если не предпринимать самостоятельных действий, связанных с травматизацией папул (обработка химическими средствами, выщипывание пинцетом), осложнения не типичны. Общие неблагоприятные последствия в редких случаях могут развиваться после хирургической деструкции и быть представлены потерей чувствительности, вторичным присоединением инфекции, кровотечением, что может потребовать выполнения дополнительных манипуляций. Часто отек и гиперемия сопутствуют обработке подофиллотоксином, поэтому в настоящее время предпочтительны другие способы избавления от данного косметического дефекта. Активное нанесение различных кремов и мазей, прижигание йодом, спиртом и пр. может привести к развитию дерматита.
Диагностика
Установить диагноз в большинстве клинических случаев можно после визуального осмотра уже в ходе первичной консультации венеролога или уролога. Проведение каких-либо лабораторных анализов, подтверждающих состояние, не предусмотрено. При подозрении на иной генез наростов могут быть полезны:
- Дерматоскопия. Дерматоскопическое исследование позволяет рассмотреть подозрительные участки под многократным увеличением. Это актуально для диагностики контагиозного моллюска, который имеет некоторые схожие проявления. Обследование не является обязательным и, несмотря на абсолютную неинвазивность, не проводится всем пациентам.
- Биопсия с гистологией. После химического ожога или травмирования папул у некоторых мужчин визуализируется язвенно-некротическое поражение. Определить его генез без дополнительных способов диагностики невозможно. Перламутровые папулы кожи мужского органа не исключают вероятность сочетанного развития опухолевого процесса, хотя эти нозологии не связаны между собой.
Дифференциальная диагностика проводится с генитальными бородавками, контагиозным моллюском, эктопическими сальными железами. Из перечисленного наибольшую опасность представляет кондиломы акумината (остроконечные генитальные кондиломы), которые могут передаваться половым путем и имеют связь с инициированием опухолевого процесса. На вид они менее однородны по форме и по размеру, с неровными контурами, не расположены в четких круговых рядах и могут меняться с течением времени. При инфицировании контагиозным моллюском повреждения более крупные, вогнутые, иногда с розовым оттенком. Эктопические сальные железы локализованы на валике полового члена, желтоватого цвета и выделяют жирный секрет. Некоторые специалисты включают в дифференциальную диагностику пятна Фордайса, ангиокератомы, фолликулит и чесотку.
Лечение перламутровых папул полового члена
Если мужчина испытывает психологический дискомфорт из-за наличия множественных жемчужных папул, возможно проведение лечения в косметических целях. Простое иссечение с помощью скальпеля слишком травматично, чревато рубцовыми изменениями с потерей чувствительности, поэтому не рекомендовано к использованию. Это же можно отнести к всевозможным способам химической деструкции. Пероральных препаратов для лечения не существует. Удалить перламутровые папулы с минимальным риском осложнений можно с помощью:
- Лазерной аблации. Обработка лазером - самое современное, эффективное и безболезненное лечение. Процедура не требует глубокой анестезии, имеет высокие косметические результаты при максимально быстром восстановлении. После точечного воздействия на каждое образование папула расщепляется на молекулярном уровне и испаряется, не оставляя рубцов и не затрагивая прилегающую кожу. Этому способствует высокая точность лазерного луча.
- Криодеструкции. Папулы несколько раз замораживают жидким азотом (температура -60° С), что вызывает разрушение клеток и постепенное отмирание наростов. Эффект от воздействия проявляется в течение 10-12 дней. Кожа после лечения белеет, образуется болезненный пузырь, который по мере процессов заживления преобразуется в корочку. После отпадения корочки возможна остаточная пигментация.
- Радиохирургии. Применяют высокодозное излучение для избирательной ионизации ткани, в результате чего высвобождаются свободные радикалы, обладающие разрушительным действием на клетки. Для удаления перламутровых папул пениса эта процедура предпочтительней, чем простая хирургическая операция, но уступает лазерной хирургии.
- Электрокоагуляции. С помощью электрического коагулятора папулы максимально высушивают, после чего остаточные ткани удаляют хирургическими инструментами. Способ требует анестезии и может осложниться постоянным рубцеванием. После вмешательства болевой синдром купируют назначением анальгетиков.
Прогноз и профилактика
После проведенной беседы с разъяснениями доброкачественности образований, отсутствия риска инфицирования и осложнений многие мужчины соглашаются с ненужностью каких-либо лечебных действий. Беседа врача с партнершей о безопасности папул - хорошая моральная поддержка. Прогноз для жизни благоприятный. Обрезание при рождении может уменьшить вероятность развития перламутровых папул на 50%, но не стоит рассматривать гирсутоидные папилломы как показание к данной операции. Учитывая вероятную роль смегмы в развитии новообразований полового члена, не стоит забывать об адекватном гигиеническом уходе: гигиенические процедуры проводят не реже одного раза в день с обязательным удалением смегмы.
1. Жемчужные папулы полового члена/ Чернышов П.В.// Украинский журнал дерматологии, венерологии, косметологии. – 2011 - №3 (42).
Бовеноидный папулез — передающееся половым путем заболевание, обусловленное вирусом папилломы человека, проявляющееся эритематозными пятнами, папулами или бляшками и протекающее с поражением кожи гениталий, промежности, перианальной области или бедер. Бовеноидный папулез относится к предраковым состояниям кожи. Диагностика бовеноидого папулеза основана на клинической картине, ПЦР-выявлении вируса папилломы человека, отрицательных серологических реакциях на сифилис, результатах гистологического исследования. Лечение бовеноидного папулеза заключается в проведении общей противовирусной терапии и удалении накожных элементов лазером, электрокоагуляцией, иссечением или криодеструкцией.
Общие сведения
Бовеноидный папулез вначале был описан как пигментная множественная форма болезни Боуэна. Затем была выявлена его связь с вирусом папилломы человека. Заболеванию бовеноидным папулезом подвержены мужчины и женщины, в основном в возрасте 17-40 лет. В клинической венерологии также наблюдались отдельные случаи возникновения бовеноидного папулеза у детей, в том числе и у новорожденных, матери которых имели это заболевание.
Бовеноидный паппулез — относительно редкое заболевание. Однако в последнее время наметилась тенденция к увеличению числа заболевших, что связывают с ростом беспорядочных половых связей в обществе.

Причины возникновения бовеноидного папулеза
Этиологическим фактором бовеноидного папулеза является вирус папилломы человека (ВПЧ), который также обуславливает возникновение кондилом, бородавок и папиллом. Большинство авторов указывает на связь заболевания с ВПЧ 16, 18, 31, 33 типов. Отдельные исследования свидетельствуют об обнаружении у пациентов с бовеноидным папулезом и других типов ВПЧ.
Заражение бовеноидным папулезом, подобно другим венерическим заболеваниям (гонорея, сифилис, хламидиоз, уреаплазмоз и пр.) происходит половым путем. Инкубационный период может занимать от 2-3-х месяцев до нескольких лет.
Симптомы бовеноидного папулеза
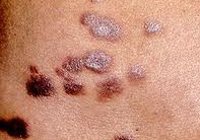
Высыпания бовеноидного папулеза могут быть представлены пятнами красного цвета, пигментированными или лихеноидными папулами, похожими на лейкоплакию бляшками. Элементы могут иметь множественный или единичный характер, размер от нескольких миллиметров до 3-3,5 см. Обычно они не сопровождаются субъективными ощущениями, в некоторых случаях пациенты жалуются на зуд. При развитии воспаления появляется болезненность.
Пигментные папулы бовеноидного папулеза имеют красно-бурую, розовую, фиолетовую или желтоватую окраску. Их консистенция тестоватая, поверхность обычно гладкая, иногда бородавчатая. Лихеноидные папулы бовеноидного папулеза представляют собой локальные утолщения кожи с усиленным и грубым кожным рисунком. Они чаще имеют цвет обычной кожи и шероховатую поверхность, могут быть покрыты серозными корками. Отдельные папулы сливаясь между собой, образуют бляшки. Лейкоплакиеподобные бляшки окрашены в молочно-белый или серовато-белый цвет, их края четко отграничены от здоровой кожи.
Наиболее типичное расположение элементов бовеноидного папулеза у мужчин на половом члене, у женщин — на клиторе и половых губах. Возможна локализация в паховой области, на коже бедер и промежности, вокруг анального отверстия, на слизистой оболочке рта и глотки. Как правило, на стволе полового члена у мужчин, в области вульвы и вокруг ануса у женщин отмечаются пигментированные папулы, на головке полового члена — лихеноидные.
Одновременно с проявлениями бовеноидного папулеза у пациентов часто наблюдаются бородавки и остроконечные кондиломы. У женщин встречается сочетание бовеноидного папулеза с дисплазией шейки матки.
Для бовеноидного папулеза характерно длительное течение без прогрессирования процесса с периодами спонтанных ремиссий. В отдельных случаях наблюдалось самопроизвольное разрешение заболевания. Однако, несмотря на кажущуюся безобидность бовеноидного папулеза, он относится к предраковым заболеваниям кожи. Всегда существует вероятность трансформации его элементов в плоскоклеточный рак кожи половых органов, болезнь Боуэна, рак полового члена у мужчин или рак вульвы у женщин. В связи с эти пациенты с бовеноидным папулезом должны состоять на диспансерном учете у венеролога или дерматолога и регулярно проходить осмотры.
Диагностика бовеноидного папулеза
Элементы бовеноидного папулеза могут быть выявлены при проведении осмотра на консультации гинеколога, уролога или андролога. В таких случаях пациент направляется к венерологу, который и устанавливает диагноз, основываясь на клинических данных, результатах ПЦР-диагностики, цитологического и гистологического исследования материала, полученного с пораженного участка кожи.
ПЦР-исследования направлены на выявление и типирование вируса папилломы человека. Они проводятся с соскобом, кровью пациента или мазками, взятыми из половых органов. Для исключения сифилитической природы кожных элементов проводится их исследование на бледную трепонему, серологическая диагностика (RPR-тест, РИБТ, РИФ).
Цитологическое исследование соскоба или мазка-отпечатка элементов бовеноидного папулеза выявляет наличие койлоцитоза — большого количества эпителиоцитов с характерным просветлением вокруг ядра, а также клеток с удвоенными ядрами. Гистологическая картина бовеноидного папулеза соответствует раку in situ. Наблюдается пролифирация кератиноцитов и атипичные митозы. Характерные для бовеноидного папулеза полиморфные атипичные клетки с гиперхромными ядрами диффузно рассеяны по всей толще эпидермиса, в то время как при болезни Боуэна подобные клетки располагаются компактными группами.
Дифференциальная диагностика бовеноидного папулеза проводится с сифилисом, остроконечными кондиломами, псориазом, красным плоским лишаем, болезнью Боуэна, обыкновенными бородавками.
Лечение бовеноидного папулеза
Необходимость лечения бовеноидного папулеза продиктована вероятностью его озлокачествления. Производится криодеструкция, лазерное удаление, электрокоагуляция или хирургическое иссечение элементов бовеноидного папулеза. Применяется также нанесение цитостатиков (проспидия хлорида, фторурацила) на пораженные участки кожи или их обкалывание интерфероном. Местное лечение бовеноидного папулеза сопровождается общей противовирусной терапией.
Следует отметить, что бовеноидный папулез склонен к частому рецидивированию и даже его комплексное лечение не всегда достаточно эффективно.
Профилактика бовеноидного папулеза
Меры, направленные на предупреждение заражения с развитием бовеноидного папулеза, соответствуют общим принципам профилактики ИППП. Они включают в первую очередь разумное половое поведение и использование презерватива во время полового контакта.
Болезнь Пейрони – это патологическое изменение соединительной ткани полового члена, для которого типично образование плотных бляшек в белочной оболочке. Жалобы включают болезненные эрекции, деформацию пениса, что на продвинутой стадии приводит к невозможности сексуальной жизни. Диагностика базируется на данных осмотра гениталий, УЗИ, КТ полового члена. Лечение гиперпластической индурациии на начальной стадии может быть консервативным, предусматривает использование гормонов, витаминов и др. При значительной деформации обоснована хирургическая коррекция.
МКБ-10
Общие сведения
Болезнь Пейрони (пенильный фиброматоз, болезнь Ван-Бурена) – хроническое заболевание с малоизученной этиологией. Патология описана в середине XVIII века французским исследователем Франсуа Пейрони, первые упоминания встречаются в 1561 году. Фиброматозный процесс чаще регистрируют у мужчин старше 40 лет, в настоящее время прослеживается тенденция к росту заболеваемости. Распространенность составляет 0,4-9%. Риск возникновения патологии увеличивается с возрастом, у 25% пациентов гиперпластическую индурацию сопровождает эректильная дисфункция.
Причины
Причины заболевания досконально не изучены. Большинство специалистов в качестве значимого фактора указывают повторяющуюся травму белочной оболочки с разрывом микрососудов. Иногда болезнь Пейрони сочетается с контрактурой Дюпюитрена, синдромом Вебера-Крисчена, прочими патологиями, при которых имеет место диффузное поражение соединительной ткани. Аспекты, приводящие к пенильному фиброматозу:
- слишком интенсивный секс, особенно, в состоянии алкогольного опьянения, когда утрачивается контроль над болевыми ощущениями
- введение в пенис каких-либо растворов, имплантация инородного тела, перелом с разрывом кавернозных тел
- интракавернозное лечение эректильной дисфункции инъекциями препаратов, способствующих эрекции
- генетическая предрасположенность
- частые баланиты, баланопоститы.
К предрасполагающим факторам относят свободные сексуальные отношения без использования средств барьерной контрацепции (риск ИППП, хронического воспаления головки и крайней плоти). В качестве возможных триггеров рассматривают сахарный диабет, нарушения липидного обмена, гипертоническую болезнь, курение, алкоголизм, но их окончательное влияние на развитие болезни остается неизученным.
Патогенез
Альтерирующий фактор способствует развитию воспаления между слоями белочной оболочки. Нарушается дифференциация фибробластов, запускается избыточное производство миофибробластов, которые отвечают за выработку коллагена. Его отложение приводит к деградации эластиновых волокон. Любая травматизация усугубляет патологический процесс, поэтому все вмешательства планируют на стадии стабилизации.
Длительно существующее воспаление инициирует формирование грубой соединительной ткани, бляшек в толще белочной оболочки. За счет потери эластичности пенис искривляется, что делает невозможным или затруднительным его введение во влагалище. Самоизлечение наступает крайне редко (1-3%), рост фиброматозных бляшек может прогрессировать.
Классификация
В клинической урологии существует множество классификаций болезни Пейрони. Систематизация позволяет определиться с тактикой ведения пациента (консервативной или оперативной). С учетом течения патологического процесса выделяют две стадии:
- Острая воспалительная реакция. Типичны болевые ощущения в члене вне зависимости от наполненности кавернозных тел, т.е. боль может возникать как в покое, так и при эрекции. Пальпаторно бляшка мягкая, появляются первые признаки искривления фаллоса.
- Стабилизация. Происходит окончательное формирование (организация) бляшки, которое может сопровождаться кальцификацией.
Грань между стадиями пенильного фиброматоза условна, но существование изменений более года, присутствие самой бляшки в течение 3-х месяцев рассматриваются специалистами как переход острого воспаления в стадию стабилизации. По скорости развития патологический процесс может прогрессировать медленно или быстро. Для оперирующих урологов большее значение имеет классификация, учитывающая степень искривления полового члена:
- отсутствие деформации;
- деформация до 30°, не препятствующая сексуальным контактам;
- деформация до 60°, ограничивающая проникновение фаллоса во влагалище;
- деформация более 60°, не допускающая ведение интимной жизни.
Участки уплотнения при фиброматозе имеют различные размеры, могут быть единичными и множественными, локализация их также вариативна: у корня, в области ствола, головки.
Симптомы болезни Пейрони
Основные проявления – боль в половом члене, бляшки или участок уплотнения, искривление органа, которое чаще визуализируется при эрекции. По завершении организации фиброматоза пальпация узелков не сопровождается болевыми ощущениями, эрекции также становятся безболезненными. В 60% случаев гиперпластические изменения затрагивают дорсальную поверхность, бляшки на вентральной или латеральной поверхности встречаются реже, но данная локализация чаще вызывает значительную деформацию фаллоса.
Осложнения
Осложнение гиперпластической индурации – развитие эректильной дисфункции, ухудшающей качество жизни, исключающей интимную близость. Часто невозможность ведения сексуальной жизни сопровождается депрессивным расстройством, поскольку тестостерон продолжает вырабатываться обычно (либидо сохранено). Искривление пениса при попытке совершения полового акта может привести к перелому мужского органа, разрыву белочной оболочки, что усугубляет процесс.
Диагностика
Предварительный диагноз устанавливает уролог при физикальном осмотре, перед этим врач анализирует условия возникновения бляшек, склонность организма к образованию келоидной ткани. Иногда пациенту сложно описать степень деформации, что требует введения в кавернозные тела вазоактивного средства, способствующего наступлению эрекции с целью оценки искривления. Искусственному заполнению кавернозных тел кровью также способствует вакуум-эректор. Алгоритм обследования включает:
- Ультразвуковое исследование.УЗИ пениса лоцирует размер бляшки, ее местоположение. Структура образования гиперэхогенна, отложения кальция дают четкую акустическую тень.
- Компьютерную томографию. Более точные данные можно получить при выполнении КТ. Исследование обосновано для дифференциальной диагностики с опухолью полового члена.
- Биопсию. При получении неоднозначных результатов УЗИ возможно выполнение биопсии. Поводом для морфологической диагностики может служить изъязвление образования, увеличение лимфатических узлов.
Сходные проявления, сопровождающиеся деформацией мужского органа и появлением плотных участков, наблюдают при врожденном искривлении, фиброзе кавернозных тел (последствие приапизма), травме, кавернозите, периуретральном склерозе. Фармакодопплерография пенильных сосудов позволяет дифференцировать васкулогенную форму эректильной дисфункции, при которой также невозможно введение члена во влагалище.
Лечение болезни Пейрони
Лечение болезни направлено на блокирование воспаления, предотвращение деформации белочной оболочки и, соответственно, фаллоса. Терапевтические мероприятия при пенильном фиброматозе не всегда успешны, перед началом необходимо оценить соотношение пользы и потенциального вреда, поэтому многие урологии при сохранении приемлемого качества сексуальной жизни останавливаются на динамическом наблюдении. Тактика ведения пациента коррелирует со стадией патологического процесса, может быть консервативной или хирургической.
Немедикаментозное лечение
Пациент нуждается в оказании психологической помощи. В задачу уролога или андролога входит объяснить, что пальпируемые образования не являются злокачественными, не имеют тенденции к малигнизации, болевой синдром пройдет, а значимое искривление мужского органа можно скорректировать несложной операцией.
- Физиолечение. Положительную динамику наблюдают при использовании физиотерапевтических процедур: воздействие на зону поражения инфракрасным лазером в сочетании с магнитотерапией, ультразвуком способствует регрессу фиброзных тяжей, купированию боли, уменьшению деформации.
- Низкодозное облучение. Лечение с применением низкодозного облучения обосновано при стойких проявлениях боли, но способ не рекомендован к широкому использованию, так как есть вероятность нарушения эректильной функции.
Лекарственная терапия
Реорганизации фиброзных бляшек способствует ряд препаратов:
- Витамин Е. Биологически активное вещество оказывает антиоксидантное действие, но последние исследования подтвердили лишь незначительную его эффективность в лечении болезни Пейрони.
- Парааминобензоат калия. Субстанция имеет антифибротический механизм действия, улучшает оксигенацию тканевых структур и может использоваться в составе комплексной терапии.
- Тамоксифен. Применение Тамоксифена остается спорным, по мнению некоторых специалистов, он уменьшает выработку фибробластами трансформирующего фактора роста. Последние рандомизированные исследования считают это утверждение недоказанным.
- Кохлицин. Назначение колхицина для лечения ранних изменений болезни Пейрони в комбинации с витамином Е способствует уменьшению размеров уплотнений, степени искривления пениса.
- Пентоксифиллин. К аналогичным эффектам приводит прием пентоксифиллина – неспецифического ингибитора фосфодиэстеразы. Отмечено, что препарат замедляет секрецию факторов роста, усиливает фибринолитическую активность, препятствует кальцификации.
- Ингибиторы фосфодиэстеразы-5. Влияние ингибиторов фосфодиэстеразы -5 на уменьшение размеров фиброзных образований неоднозначно, но есть данные о локальном повышении индекса апоптоза.
Инъекционная терапия
Данный тип лечения подразумевает введение лекарств в толщу бляшки. Стероидные гормоны потенциально подавляют иммунные реакции, что способствует уменьшению синтеза коллагена. Транспортировка гликозамингликанов, фибронектина, коллагена в межклеточном пространстве невозможна без ионов кальция; верпамил, являясь блокатором медленных кальциевых каналов, усиливает активность коллагеназы, уменьшает воспаление, замедляет пролиферацию фибробластов.
Относительно недавно для лечения болезни начали использовать клостридиальную коллагеназу, которая избирательно способствует деструкции коллагена. Клиническое улучшение зафиксировано в 36% случаев. Введение интерферона альфа-2в замедляет фибробластическую пролиферацию, выработку коллагена, доказано уменьшает болевые ощущения, размеры образований, искривление пениса.
Местное лечение
С успехом применяется локальное нанесение гелей на кожу полового органа. Системное действие не оказывается. Положительную динамику отмечают при использовании:
- Верпамила. 15% гель снимает болевые проявления, уменьшает размеры уплотнения и способствует восстановлению привычного вида органа.
- Ионофореза. Транспорт верпамила и дексаметазона непосредственно в ткани усиливает эффект от медикаментозной терапии, обладает рассасывающим действием.
- Вакуум-эректорной терапии. Создаваемая с помощью отрицательного давления искусственная эрекция создает условия для расправления тканевых структур. Неприменима на стадии воспаления.
Хирургическое лечение
Тип операции рассматривается индивидуально, зависит от степени деформации, размера, гемодинамической составляющей. Хирургическое вмешательство обосновано в стадии стабилизации, через полгода-год после манифестации заболевания. В современной урологии есть два вида операций: с укорочением или удлинением полового члена. К первым относят операцию Несбита, включая модификации, пликационные вмешательства, ко вторым – заместительные корпоропластики.
Если у пациента развилась тяжелая форма эректильной дисфункции, предпочтительнее протезирование фаллоса с заместительной корпоропластикой или без таковой. В качестве формирующего материала применяют синтетические и аутологичные трансплантанты, аллографты, ксенографты и пр. К недостаткам относят вероятность повторной хирургии на протяжении последующих 10 лет. В послеоперационном периоде рекомендуют использовать пенильный экстендер.
Прогноз и профилактика
Прогноз при болезни Пейрони определяет степень выраженности пенильной деформации, агрессивность патологического процесса, размер пениса и присоединение осложнений. С учетом возможного выполнения хирургического лечения (по показаниям) исход для пациента благоприятный. Профилактика подразумевает использование средств защиты при травматических видах спорта, недопустимость самостоятельного введения в половой орган каких-либо имплантов, масел.
2. Клинические рекомендации по диагностике и лечению болезни Пейрони, XIV конгресс Российского общества урологов. Саратов. – 2014.

Перламутровые папулы у мужчин это мелкие до 2-3 мм, доброкачественные образования, сосочковой формы, напоминающие белые прыщики, просяные зёрна или маленькие жемчужинки. Папулы на головке члена располагаются в один или несколько рядов. Они могут иметь телесную, белую, розовую, прозрачную, блестяще-матовую поверхность.
В литературе встречается несколько названий перламутровых папул у мужчин:
— Белые пупырышки на головке;
— Жемчужное ожерелье венца головки;
— Белые прыщики на головке;
— Перламутровое ожерелье на головке;
— Перламутровые папилломы вокруг головки;
— Жемчужные папилломы на головке члена.
Как выглядят папулы
Ниже приведу примеры того, как выглядят перламутровые папулы вокруг головки (Фото из личного архива уролога Смерницкого В.С.) нажмите на фото для увеличения.
Причины возникновения жемчужных папул вокруг головки
В настоящее время, выяснить точные причины появления жемчужных папул на головке у одних мужчин и отсутствие их у других, науке не удалось. Сейчас рассматривается несколько теорий появления папул на члене. В научной среде полагают, что перламутровые папулы у мужчин могут являться рудиментарными образованиями, оставшимися от наших древних предков. Другая теория говорит о том, что перламутровые папулы на члене — это железы, которые в какой-то момент перестали функционировать. Третья теория — склоняется к тому, что папулы, белые пупырышки на головке, появляются в связи с высоким уровнем тестостерона в крови, в период полового созревания мужчины. Но какие бы, ни были, теории, достоверно известно одно, они безвредны для здоровья и являются всего лишь косметическим дефектом.
Научно и практически доказано, что те мужчины, которые обрезаны, не имеют перламутровых папул. Причиной тому служит более грубая кожа головки, после кругового иссечения крайней плоти, вследствие чего возникшее ранее жемчужное ожерелье, сглаживается и исчезает.
Симптомы
Перламутровые папулы головки члена не имеют симптомов и не доставляют никакого дискомфорта. Но само наличие белых пупырышек на головке, негативно влияет на самооценку мужчин, вызывает чувство стеснения, неуверенности перед сексуальной партнёршей. Такие факторы могут привести к комплексу неполноценности и даже к синдрому ожидания неудачи во время интимной близости.
К урологу мужчину приводит неэстетичный вид жемчужного ожерелья на головке, страх того, что это какое-то заболевание или же отказ женщин в половых контактах при виде белых прыщиков на члене. Часто, именно непредсказуемая реакция девушек, которые замечают белые пупырышки на головке, заставляет мужчину обратиться к врачу.
Диагностирование
Диагноз: «Перламутровые папулы на головке члена» устанавливается врачом-урологом во время осмотра. Обычно установка правильного диагноза не вызывает затруднений, но иногда жемчужные папулы нужно дифференцировать с такими заболеваниями, как:
— Остроконечные кондиломы, вызванные вирусом папилломы человека (ВПЧ);
Лечение
Лечение папул на головке у мужчин предполагает полное удаление жемчужного ожерелья.
Удалить жемчужные папулы, каким либо из консервативных методов невозможно. Никакие мази, гели, таблетки, настои, отвары, бальзамы для удаления совершенно неэффективны. Также отсутствие эффекта при удалении жемчужного ожерелья показали такие препараты, как Ретин-А и масло жожоба.
Иногда дерматологи-венерологи для удаления перламутровых папул назначают растворы кондилин, веррукацид, чистотел, ферезол. Но применение данных препаратов может привести к химическому ожогу, язвенному, а затем рубцовому процессу на головке и крайней плоти.
Методов удаление папул
Самыми эффективными способами удаления перламутровых папул являются:
— Радиоволновое удаление жемчужных папул;
— Удаление перламутровых папул лазером;
— Электрокоагуляция белых прыщиков;
— Криодеструкция белых пупырышек на головке жидким азотом;
— Хирургическое удаление жемчужных папул скальпелем;
— Круговое иссечение крайней плоти (Обрезание).
Радиоволновое удаление папул (Ещё называют радиочастотная шлифовка) — это современный, высокоэффективный, абсолютно безболезненный метод. Манипуляция проводится с помощью высокочастотного радиоволнового аппарата. После удаления папул, на коже головки не остаётся рубцов и шрамов. Радиоволновая шлифовка длится 10-20 минут, время процедуры удаления зависит от количества белых пупырышек. Данный метод с успехом применяется в Николаеве.
Видео Операции — Удаления перламутровых папул (пупырышек под головкой члена)
Фото вид головки до и после удаления перламутровых папул радиоволновым методом (Операцию провел уролог Смерницкий В.С. Украина, г.Николаев).
Лазерное удаление перламутровых папул – также как и радиоволновой метод, проявляет хорошую результативность в устранении перламутрового ожерелья на головке члена. Процедура предполагает использование специального аппарата, который подаёт луч лазера к папулам и бесследно выжигает их. Удаление папул лазером проводится в Николаеве.
Удаление перламутровых папул на головке путём электрокоагуляции, предполагает использование аппарата, который называется коагулятор. Данный метод даёт разряд тока к папулам, они нагреваются и выпариваются. После удаления жемчужных папул электрокоагулятором, на головке могут остаться рубцы. Поэтому такой способ несколько устарел и применяется в эстетической урологии крайне редко.
Удаление жемчужных папул на головке у мужчин жидким азотом — процедура достаточно простая, проводится специальным прибором, который называется криодеструктор. Во время манипуляции к перламутровым папулам подаётся жидкий азот, температура которого достигает -195 градусов, папулы замораживаются и со временем отпадают. Во время процедуры пациент чувствует холод в области головки. Минус процедуры в том, что невозможно с точностью рассчитать глубину заморозки, если кожу переморозить, рана будет долго заживать и на головке останутся рубцы.
Хирургическое удаление белых пупырышек на головке скальпелем, ушло далеко в прошлое. К такому методу уже мало кто прибегает, во время процедуры мужчина испытывает болезненные ощущения, а рана достаточно сильно кровит. На головке после операции остаются рубцы.
Обрезание крайней плоти, мужчинам с белыми прыщиками и пупырышками на члене, проводится с целью дать возможность коже головки огрубеть. Обычно после обрезания перламутровые папулы у мужчин самостоятельно исчезают. По просьбе пациента, круговое иссечение крайней плоти можно сочетать с радиоволновой или лазерной шлифовкой жемчужного ожерелья.
И в подведение итогов нужно сказать, если вы у себя на головке полового члена обнаруживаете перламутровые, белые пупырышки или белые прыщики не пытайтесь удалить их сомнительными методами в домашних условиях, это может привести к серьёзным последствиям в виде ожогов, язв, рубцов и пр. В Украине, достаточно медицинских заведений, где перламутровые папулы успешно удаляются. В Николаеве удалить перламутровые папулы можно, обратившись к урологу по телефонам, указанным в контактах.
Статью подготовил уролог в Николаеве Смерницкий Владимир Сергеевич
Читайте также:

