Что такое папула при чесотке
Обновлено: 18.04.2024
Для цитирования: Малярчук А.П., Соколова Т.В. Многоцентровое исследование качества лабораторной диагностики чесотки в РФ. РМЖ. 2014;8:592.
Чесотка является одним из самых распространенных паразитарных заболеваний человека. О росте заболеваемости данной болезнью свидетельствуют многочисленные публикации зарубежных авторов [1–3]. Ежегодно в мире регистрируется около 300 млн больных чесоткой [4]. В нашей стране этот показатель составлял в 2011 г. всего 49,5, а в 2012 г. – 38,2 на 100 тыс. населения [5].
Судя по объему реализации скабицидов (бензилбензоат, серная мазь и др.) в РФ, можно предположить, что уровень заболеваемости может достигать 800–900 тыс. человек [6]. Поэтому данная проблема остается актуальной для российского здравоохранения. Это подтверждают данные официальной статистики, указывающие, что в отдельных регионах РФ интенсивный показатель заболеваемости чесоткой достаточно высокий. Например, в Ненецком АО он составлял в 2012 г. 127,2, в Чукотском АО – 107,9, в Удмуртской Республике – 101,5 [5]. Постановлением Правительства Российской Федерации от 1 декабря 2004 г. № 715 «Об утверждении перечня социально-значимых заболеваний и перечня заболеваний, представляющих опасность для окружающих» чесотка включена в их число [7].
В соответствии с Приказом МЗ РФ № 162 от 2003 г. «Об утверждении отраслевого стандарта “Протокол ведения больных. Чесотка”» диагноз чесотки необходимо подтверждать лабораторно. В разделе 7.1.3 данного приказа, наряду со сбором анамнеза и жалоб, визуальным исследованием, требуется выполнение дерматоскопии (осмотр кожи под увеличением) с последующим соскобом высыпаний и микроскопией полученного материала для выявления чесоточного клеща [8]. Результат лабораторной диагностики считается положительным, если в препарате обнаруживается хотя бы один из паразитарных элементов – половозрелые клещи (самка, самец), личинки, нимфы, яйца, опустевшие яйцевые оболочки, линечные шкурки.
Целью настоящего исследования явилась оценка качества лабораторной диагностики чесотки в РФ: частота использования, приоритеты методов, участие врачей и лаборантов, эффективность, оценка диагностической значимости дерматоскопии.
Материалы и методы исследования
Мониторирование раздела «Лабораторная диагностика чесотки» Приказа №162 от 24.04.2003 г. «Об утверждении Отраслевого стандарта “Протокол ведения больных. Чесотка”» проводилось методом анонимного анкетирования дерматовенерологов с использованием авторского варианта анкеты «Оценка практической реализации Приказа №162 от 24.04.2003». В исследовании приняли участие 319 дерматовенерологов из 50 городов и 6 Федеральных округов РФ.
Объективные данные об эффективности лабораторной диагностики чесотки, выполненной различными специалистами, получены во время посещения КВД Московской области и ЛПУ Министерства обороны РФ при плановых выездах с целью оказания практической помощи на местах. В исследовании приняли участие 13 врачей и 8 лаборантов. Обследованы 38 больных чесоткой. Анализ работы лабораторной службы КВД Московской области проводился комиссией, куда входили специалисты Московского областного ККВД.
Клинический раздел работы выполнен на базе ЦВКГ РВСН (г. Одинцово), госпиталя Спецстроя (г. Химки) и многопрофильных клиник «Астери-МЕД» (г. Москва). Под наблюдением находились 234 больных чесоткой в возрасте от 11 до 82 лет, мужчин – 195 (83,3%), женщин – 39 (16,7%). Выявлено 2088 чесоточных ходов.
Для дерматоскопии использовали бинокулярный микроскоп МБС-10, цифровой микроскоп «Webbers digital microscope f-2cn» с увеличением 50–200 крат, цифровую фотокамеру «Canon digital ixus 960 is» с разрешением 12,1 мп. Для улучшения визуализации чесоточных ходов применен метод масляной витропрессии с минеральным маслом, адаптированный авторами применительно к диагностике чесотки. Цифровая фотодерматоскопия использовалась для изучения на экране монитора компьютера изображения чесоточных ходов.
Результаты собственных исследований
Работа включала несколько этапов:
2. Анализ результатов анкетирования дерматовенерологов РФ с использованием данных анонимных анкет «Оценка практической реализации Приказа №162 от 24.04.2003 "Об утверждении Отраслевого стандарта «Протокол ведения больных. Чесотка»”. В исследовании приняли участие 319 дерматовенерологов из 6 Федеральных округов и 50 городов РФ (2011–2013 гг.).
3. Оценка эффективности различных подходов к лабораторной диагностике чесотки:
- исследование материала врачом;
- лаборантом после маркировки места соскоба врачом;
- лаборантом, самостоятельно выбирающим место соскоба.
4. Оценка диагностической значимости дерматоскопии при различных вариантах течения чесотки и клинических разновидностях чесоточных ходов.
Бактериоскопический метод для диагностики чесотки использован у 3/4 (77,6%) больных, а метод дерматоскопии – только в 11% случаев. Однако эти данные не позволяют оценить число подтвержденных лабораторно случаев заболевания. С другой стороны, это указывает, что метод дерматоскопии используется крайне редко.
2 раздел. Анализ результатов анонимного анкетирования 319 дерматовенерологов из различных регионов РФ в 2011–2013 гг. позволил получить более информативные данные о качестве лабораторной диагностики чесотки. Лабораторную диагностику для подтверждения диагноза применяют 265 (83,1%) врачей. Среди них более половины – 153 (57,8%) специалистов – делают это практически всегда, более четверти – 71 (26,8%) – периодически и 41 (15,4%) – редко. На рисунке 2 представлена частота использования специалистами различных методов диагностики чесотки.
В КВД врачи/лаборанты отдают предпочтение методу соскоба высыпаний с использованием щелочи (56,6%, или 150 человек). Извлечение клеща иглой используют треть (31,7%, или 84 человека) специалистов, а соскоб в молочной кислоте – около четверти (23,8%, или 63 человека). Следует отметить, что 23,4% врачей использовали разные методы диагностики в зависимости от клинической ситуации. Эффективность всех методов диагностики чесотки представлена на рисунке 3.
Практически всегда клеща обнаруживали только треть (94, или 35,5%) специалистов, выполнявших исследование, периодически – около половины (115, или 43,4%) и более 1/5 (56, или 21,1%) – редко. Иными словами, клинический диагноз одним из лабораторных методов всегда подтверждали только 94 (29,5%) из 319 респондентов.
Оценен вклад врачей и лаборантов дерматовенерологической службы РФ в проведение лабораторной диагностики чесотки (рис. 4).
В 3/4 случаев (200, или 75,5%) лаборант производил забор материала из очагов, отмеченных врачом; в 1/5 (55, или 20,8%) – лаборант проводил все исследование самостоятельно, реже (44, или 16,6%) врач сам осуществлял забор материала, который направлял в лабораторию. Участие врачей без лаборанта было минимальным (7, или 2,6%).
3 раздел. Объективные данные об эффективности лабораторной диагностики чесотки, выполненной различными специалистами, представлены на рисунке 5.
Существенно, что клинический диагноз чесотки практически всегда (92,1%) лабораторно подтверждался при выполнении исследования врачом. Однако по причине большой нагрузки на амбулаторном приеме в государственных учреждениях врач не имеет возможности самостоятельно проводить лабораторное обследование больного. Это более приемлемо для стационаров и частных клиник, где врач может неоднократно повторять исследования до получения положительного результата. В 2/3 (63,2%) случаев диагноз лабораторно подтверждался при соскобе лаборантом высыпаний, отмеченных врачом. Существенно, что при предварительной маркировке врачом нескольких мест для забора материала лаборант может проводить исследования неоднократно в присутствии больного до получения положительного результата. При заборе материала лаборантом без участия врача положительный результат регистрировался менее чем в трети (28,9%) случаев.
4 раздел. Одним из современных методов диагностики чесотки является дерматоскопия. Ранее нами установлено, что положительный результат при типичной чесотке методом дерматоскопии регистрировался в 100% случаев, при чесотке без ходов – в 32% [9].
По данным анонимного анкетирования изучена частота использования метода дерматоскопии дерматологами РФ (рис. 6).
Установлено, что только 122 (38,2%) дерматовенеролога выполняют дерматоскопию при чесотке. Остальные 2/3 (61,8%, или 197) ее не применяют. Существенно, что из 122 дерматологов, считающих метод дерматоскопии необходимым, только 34 (28%) имели стандартные дерматоскопы, а остальные 88 (72%) использовали различные оптические приспособления. Дерматоскопию для диагностики чесотки не использовали по различным причинам (рис. 7).
Большая часть специалистов (136, или 69%) отметила отсутствие дерматоскопов в их лечебных учреждениях, 20 (10,2%) не владели методикой исследования. В то же время 20,8% (41) врачей указали, что не считают необходимым применять этот метод, несмотря на его регламентацию существующим Приказом.
Нами также дана количественная оценка диагностической значимости дерматоскопии при различных клинических вариантах течения заболевания и клинических разновидностях чесоточных ходов.
Обследовано 234 больных. Методом дерматоскопии исследовано 2088 чесоточных ходов. Число ходов у больных колебалось от 0 (чесотка без ходов) до нескольких сотен (скабиозная эритродермия, норвежская чесотка). При использовании дерматоскопии выявлено чесоточных ходов на 27% больше, чем при объективном осмотре без оптических приборов. Это связано с тем, что короткие ходы на начальной стадии формирования и старые полуразрушенные ходы плохо видны невооруженным глазом.
Оценена частота обнаружения клещей на различных стадиях развития в интактных чесоточных ходах, фолликулярных папулах на туловище и конечностях, везикулах на кистях. Частота выявления возбудителя составила 97% (рис. 8), 21% (рис. 9), 32% (рис. 10) соответственно.
Многолетний опыт работы с больными чесоткой свидетельствует, что методом дерматоскопии чесоточные ходы без труда практически всегда можно выявить при типичной чесотке, чесотке со скабиозной лимфоплазией кожи, чесотке «инкогнито», осложненной чесотке. При типичной чесотке ходы обнаруживаются на местах их излюбленной локализации (кисти, запястья, стопы) (рис. 11).
При чесотке со скабиозной лимфоплазией следует помнить, что лентикулярные папулы в преобладающем большинстве случаев возникают при распространенном процессе и локализуются на ягодицах, животе, в аксилярных областях, на половых органах мужчин, а типичные чесоточные ходы, как и в первом случае, – на кистях, запястьях и стопах. При чесотке «инкогнито» типичные чесоточные ходы надо искать в типичных местах и помнить, что они немногочисленны.
При чесотке, осложненной вторичной пиодермией, чесоточные ходы приурочены к стафилококковому импетиго и пролегают в их покрышке. В этом случае самка клеща обнаруживается значительно реже, т. к. клещи быстро погибают. Для получения положительного результата необходимо искать типичные ходы или внимательно обследовать кожу вокруг импетиго, т. к. там может сохраняться погибшая самка (рис. 12).
При скабиозной эритродермии и норвежской чесотке чесоточные ходы располагаются по всему кожному покрову, и их число достигает нескольких сотен (рис. 13).
Проведен сравнительный анализ частоты выявления типичных чесоточных ходов и их реактивных вариантов при осмотре пациента без использования оптических приборов и с использованием дерматоскопии. Результаты исследования представлены в таблице 1.
Методом дерматоскопии типичных чесоточных ходов выявлено на 12,7% больше, ходов, приуроченных к везикулам, – на 36,4% больше, а к пустулам – на 66,1% больше. Иными словами, диагностическая значимость дерматоскопии возрастает при наличии чесоточных ходов, приуроченных к экссудативным морфологическим элементам, особенно к пустулам.
Интересные результаты получены при обследовании больной со скабиозной эритродермией кожи. В 4-х скотч-пробах, взятых со стопы, живота, бедра и груди, число выявленных клещей на площади 10 см2 колебалось от 2 до 6 особей. Всего обнаружено 15 клещей на разных стадиях развития: самок – 6, самцов – 3, личинок – 6 и нимф – 1. Яйца и опустевшие яйцевые оболочки отсутствовали. Клещи выявлялись не только на местах типичной локализации чесоточных ходов (стопы), но и на тех участках кожного покрова, где при типичной чесотке локализуются высыпания метаморфической части жизненного цикла (живот, бедро, грудь). При дерматоскопии на площади того же размера было обнаружено клещей в 5,6 раза больше (84 против 15), в т. ч. на стопе – 35, животе – 12, бедре – 22, груди – 15.
Метод скотч-проб имеет диагностическую значимость только при чесотке с высоким паразитарным индексом – норвежская, скабиозная эритродермия, в то время как при обычном ее течении он малоинформативен. В последнем случае сравнение эффективности дерматоскопии и метода скотч-проб показало значительное преимущество первого метода. Дерматоскопия является эффективным методом диагностики чесотки при любой ее форме и при этом позволяет значительно увеличить выявляемость клещей в сравнении с осмотром больного без оптических приборов, когда визуализируются только ходы.
Заключение
Данные официальной статистики МЗ РФ свидетельствуют, что бактериоскопический метод для диагностики чесотки используется у 3/4 (77,6%) больных, а метод дерматоскопии – только в 11% случаев. В лечебных учреждениях отдают предпочтение методу соскоба высыпаний с использованием щелочи (56,6%), реже используют соскоб с молочной кислотой (23,8%), хотя последний регламентирован Приказом МЗ РФ №162. Лабораторную диагностику чесотки применяют 83,1% врачей, из них 3/4 (78,9%) – всегда или периодически. Только 29,5% дерматологов клинический диагноз во всех случаях подтверждают с использованием лабораторных методов. В 3/4 случаев (75,5%) практика лабораторной диагностики представлена участием врача и лаборанта – первый отмечает место забора материала, второй – производит его забор и микроскопию. Сравнительный анализ эффективности лабораторной диагностики врачом и лаборантом показал, что при заборе материала врачом положительный результат получен в 92,1% случаев, врачом и лаборантом – в 63,2%, только лаборантом – в 28,9%. Оценка диагностической значимости дерматоскопии в РФ показала, что ее применяют 38,2% дерматологов, среди которых только 28% используют стандартные дерматоскопы. Причинами редкого использования дерматоскопии является отсутствие дерматоскопов (69%), неумение работать с ними (10,2%) и игнорирование врачами данного метода (20,8%).
Количественная оценка диагностической значимости дерматоскопии при различных вариантах течения чесотки и клинических разновидностях чесоточных ходов показала, что при использовании дерматоскопии выявляется чесоточных ходов на 27% больше, чем при объективном осмотре без оптических приборов. Частота обнаружения клещей на различных стадиях развития в интактных чесоточных ходах (97%), фолликулярных папулах (21%) и везикулах (32%) неоднозначна. Для чесоточных ходов этот показатель зависит от клинического варианта чесотки и разновидности чесоточных ходов. Методом дерматоскопии ходов, приуроченных к пустулам, выявлено их больше на 66,1%, к везикулам – на 36,4%, при типичных ходах – на 12,7%. Иными словами, диагностическая значимость дерматоскопии возрастала при наличии чесоточных ходов, приуроченных к экссудативным морфологическим элементам, особенно к пустулам. Метод скотч-проб имеет диагностическую значимость только при чесотке с высоким паразитарным индексом – норвежская, скабиозная эритродермия, в то время как при обычном ее течении он малоинформативен.
Практические рекомендации:
1. Для врачей практического здравоохранения подготовлен фильм «Диагностика чесотки», который просмотрен в интернете более чем 7 тыс. пользователей.
2. Многолетний опыт работы с больными чесоткой позволяет рекомендовать для использования профессиональные модели современных дерматоскопов различных компаний (РДС-1, Россия; Heine, Германия; KaWe, Германия; Rudolf Riester GmbH, Германия; FotoFinder Systems GmbH, Германия; Welch Allyn, США; Derma medical systems, Австрия; Sometech Inc., Южная Корея).
3. Дерматоскопия позволяет повысить эффективность диагностики типичной чесотки, и особенно чесотки, протекающей с ходами, приуроченными к экссудативным морфологическим элементам (везикулы, пузыри, пустулы). Это типично для детей, беременных, больных с аллергодерматозами.
4. При норвежской чесотке и скабиозной эритродермии эффективным является метод скотч-проб.
- Hafner C. Skabies. Der Hautarzt. 2009. Vol. 2. P. 145–159.
- Lassa S., Campbell M.J., Bennett C.E. Epidemiology of scabies prevalence in the U. K. from general practice records // Brit. J. Dermatol. 2011. Vol. 164. P. 1329–1333.
- Pannell R.S., Fleming D.M., Cross K.W. The incidence of molluscum contagiosum, scabies and lichen planus // Epidermiol. Infect. 2005. Vol. 133(6). P. 985–891.
- Chosidow O. Scabies. The new England // J. Medicin. 2006. Vol. 354(16). P. 1718–1727.
- Ресурсы и деятельность медицинских организаций дерматовенерологического профиля. Заболеваемость инфекциями, передаваемыми половым путем, заразными кожными болезнями кожи. (Статистические материалы). М., 2013. 220 с.
- Соколова Т.В. Чесотка с позиции практического врача // Врач. 2006. № 2. С. 69–73.
- Постановление Правительства Российской Федерации от 1 декабря 2004 г. № 715 "Об утверждении перечня социально-значимых заболеваний и перечня заболеваний, представляющих опасность для окружающих".
- Приказ МЗ РФ № 162 от 24.04.2003 г. «Об утверждении отраслевого стандарта «Протокол ведения больных. Чесотка»».
- Малярчук А.П. Оптимизация диагностики, лечения и профилактики чесотки: автореф. дис. … канд. мед. наук: 14.01.10. М., 2010. 16 с.
- Katsumata K., Katsumata K. Simple method of detecting Sarcoptes scabiei var hominis mites among bedridden elderly patients suffering from severe scabies infestation using an adhesive-tape // Intern. Med. 2006. Vol. 45(14). P. 857–859.
- Walter B., Heukelbach J., Fengler G., Worth C. Comparison of dermoscopy, skin scraping, and the adhesive tape test for the diagnosis of scabies in a resource-poor setting // Arch. Dermatol. 2011. Vol. 147(4). P. 468.
- Leung V., Miller M. Detection of scabies: A systematic review of diagnostic methods // Canad. J. Infectious Diseases Medical Microbiol. 2011. Vol. 22(4). P. 143.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Трудно представить практического врача, не сталкивающегося в своей повседневной работе с чесоткой. Дерматологам приходится помнить о ней практически ежедневно, проводя дифференциальный диагноз между различными зудящими дерматозами. И при этом регистрация чесотки (по разным, но вполне понятным причинам) остается недостаточной.
Несмотря на многочисленные публикации, посвященные современному состоянию проблемы чесотки (3, 5—8,10), часть врачей не связывают особенности паразитирования чесоточного клеща Sarcoptes scabiei с клиникой заболевания.
Чесоточный ход—симптом, который отличает чесотку от других дерматозов и позволяет практически всегда правильно диагностировать заболевание. Жизненный цикл чесоточного клеща делится на 2 части: кратковременную накожную и длительную внутрикожную, представленную топически разобщенными репродуктивным и метаморфическим периодами. В ходе репродуктивного периода самка откладывает яйца в прогрызаемом ею чесоточном ходе. Вылупляющиеся личинки выходят на поверхность кожи через отверстия, проделанные самкой над местом каждой кладки, и внедряются в волосяные фолликулы и под чешуйки эпидермиса. Здесь протекает их метаморфоз (линька): через стадии прото- и телеонимфы образуются взрослые особи. Самки и самцы нового поколения выходят на поверхность кожи, где происходит спаривание. Дочерние самки мигрируют на кисти, запястья и стопы, внедряются в кожу и сразу начинают прокладывать ходы и класть яйца, Преимущественная локализация чесоточных ходов на этих местах обусловлена самой большой здесь толщиной рогового слоя (в сравнении с остальными слоями эпидермиса), вследствие чего личинки успевают вылупиться, а не отторгаются вместе с роговыми чешуйками. Установлено, что участки кожи, где располагаются чесоточные ходы, имеют пониженную температуру, а волосяной покров там отсутствует или минимален. В редких случаях (за счет механического прижатия) внедрение самок возможно в кожу других участков кожного покрова: ягодиц, аксилярных областей, живота и др. Клинически это соответствует скабиозной лимфоплазии кожи (СЛК).
В большинстве случаев кожа не реагирует на внедрение самки клеща в роговой слой эпидермиса, поэтому воспалительный компонент при прокладывании самкой хода отсутствует и в клинической картине заболевания преобладает типичный или интактный вариант чесоточного хода. Внешне он имеет вид слегка возвышающейся линии грязно-серого цвета, прямой или изогнутой, длиной 5—7 мм. В то же время возможно возникновение воспалительной реакции в процессе жизнедеятельности самки. Такие ходы принято называть реактивными. В соответствии с предложенной нами классификацией (4) существует до 15 вариантов чесоточных ходов. Под ходами могут возникать полостные элементы (везикулы и пузыри) или лентикулярные папулы, что очень типично для детей. На протяжении хода могут возникать пустулы, трещины, точечные или линейные корочки, эрозии; иногда ход принимает вид «ракетки» или «веретена». Частота встречаемости и индекс обилия чесоточных ходов наибольшие на кистях (соответственно 96% и 10,5), значительные — на запястьях (59% и 2), половых органах мужчин (49% и 2), стопах (29% и 1); на других участках кожного покрова они встречаются реже. Необходимо остановиться на закрепившихся в мышлении врачей стереотипах. Так, в отечественной литературе в качестве основного диагностического симптома чесотки встречается отождествление чесоточных ходов с «парными элементами», в то время как ничего общего с чесоточными ходами эти элементы не имеют. Их описание отсутствует и в зарубежной литературе, и в действующих на территории России методических рекомендациях (1, 2). При исследовании более 1 тыс. таких элементов (со-скоб с последующим микроскопированием содержимого) чесоточного хода в них не обнаружено.
Другой стереотип — оценка СЛК (возникающей в период инвазионного процесса в результате заселения клещами различных участков кожного покрова) в качестве постскабиозной лимфоплазии кожи, возникновение и длительное персистиро-вание которой многие врачи связывают не с самой чесоткой, а с проведенной терапией.
Клиническое и паразитологическое обследование более 1000 больных чесоткой показало, что СЛК всегда возникает под чесоточными ходами во время болезни. Ходы в этих случаях приурочены к сильно зудящим лентикулярным папулам, на поверхности которых часто имеется крупная кровянистая корочка как результат механического расчесывания. Наличие чесоточных ходов в роговом слое лентикулярных папул подтверждено путем соскоба с последующим микроскопированием в молочной кислоте. Во всех случаях обнаружены самки, яйца, личинки, опустевшие яйцевые оболочки, экскременты. Количество паразитарных элементов в таких ходах вдвое выше, чем в типичных ходах (на кистях, запястьях и стопах): в среднем соответственно 20—22,7 и 6,2— 12,9. Отмечены высокая гибель зародышей в таких ходах и забитость ходов экскрементами клещей. СЛК не встречается в типичных местах локализации чесоточных ходов, но преобладает на мошонке (частота встречаемости и индекс обилия — соответственно 61% и 1,6), половом члене (54% и 1,1), ягодицах (44% и 1,4), локтях (30% и 0,8). Реже СЛК выявляется в подмышечных областях (19% и 0,3) и на молочных железах у женщин (16% и 0,4), крайне редко — на животе, в паховой и подвздошных областях, на бедрах и груди. Гистологическое исследование биоптатов с участков СЛК показало, что до и после лечения они практически не различаются. В дерме обнаружены переполнение сосудов кровью и выраженный периваскулярный инфильтрат из лимфоцитов, гистиоцитов, эозинофилов. В гистологических препаратах, взятых до лечения, число эозинофилов было значительно меньше, чем после специфической терапии. Длительность персистирования СЛК (2—6 мес) не зависит от локализации на теле больного, но коррелирует с числом СЛК и особенно зависит от сохранения или удаления содержимого чесоточного хода из рогового слоя эпидермиса. Соскоб последнего с поверхности скабиозной папулы способствовал ее более быстрому разрешению (9). Изложенное свидетельствует о том, что СЛП является своеобразным вариантом течения чесотки; при ведении таких больных необходим индивидуальный подход.
И последнее: при чесотке не бывает рецидивов, поэтому постановка такого диагноза неосновательна. Во-первых, в жизненном цикле чесоточного клеща нет латентных, длительно переживающих стадий; во-вторых — отсутствует стойкий иммунитет. Причиной возобновления заболевания чаще являются реин-вазия от непролеченных контактных лиц в очаге или вне его, а также недолеченность больного в связи с несоблюдением схем лечения (применение заниженных концентраций препаратов, частичная обработка кожного покрова, сокращение продолжительности курса терапии).
Приказом МЗ РФ №162 от 24.04.03 утвержден отраслевой стандарт (ОС) «Протокол ведения больных. Чесотка». ОС прошел процедуру государственной регистрации в Министерстве юстиции РФ. При подготовке ОС использованы ссылки на Постановления Правительства РФ от 05.11.97 №1387 «О мерах по стабилизации и развитию здравоохранения и медицинской науки в РФ» и от 26.10.99 №1194 «О программе государственных гарантий обеспечения граждан РФ бесплатной медицинской помощью». ОС разработан для решения важных задач практического здравоохранения страны, среди которых:
- определение спектра лечебных и диагностических услуг, оказываемых больным чесоткой;
- определение формулярных статей лекарственных средств, применяемых для лечения чесотки;
- разработка алгоритмов диагностики и лечения чесотки;
- установление единых требований к порядку профилакти ки, диагностики и лечения больных чесоткой;
- унификация расчетов стоимости медицинской помощи, разработки базовых программ ОМС и тарифов на меди цинские услуги и оптимизации системы взаиморасчетов между территориями за оказанную больным чесоткой ме дицинскую помощь;
- контроль объемов, доступности и качества медицинской помощи, оказываемой пациенту в медицинском учреждении и на территории в рамках государственных гарантий обеспечения населения бесплатной медицинской помощью.
Больше всего вопросов возникло по п, 7 «Характеристика требований протокола». Алгоритм ведения больных чесоткой определяется правильностью выбора «модели пациента». При определении модели пациента необходимо использовать общепринятые классификации дерматозов с учетом традиционных для каждой нозологической формы стадий течения процесса, клинических форм, возможных осложнений. В разделе ОС «Общие вопросы» дана подробная характеристика клинических проявлений чесотки. Указывается, что клиническими вариантами чесотки являются типичная чесотка, без ходов, норвежская, осложненная (дерматитом и пиодермией), чесотка «чистоплотных», чесотка в сочетании с СЛК кожи, псевдосаркоптоз, чесотка на фоне других дерматозов. Классификации заболевания с учетом стадии и фазы процесса не существует. Врачам не ясно, что вкладывается в ОС в понятия «стадия» и «фаза» чесотки (если есть чесотка с высыпаниями, то должна быть и чесотка без высыпаний; если есть острая чесотка, то должна быть и хроническая?). Необходимо, чтобы при описании модели пациента использовались принятые для данного заболевания критерии. Поэтому пункты «стадия» и «фаза» заболевания при чесотке в ОС необходимо исключить.
В этом же .разделе ОС дан алгоритм лечения только 2 моделей пациента «Чесотка без осложнений» и «Чесотка. Пост-скабиозный зуд». Закономерен вопрос: а как лечить остальные формы заболевания? Некоторые специалисты имели разногласия с фондом ОМС, так как при осложненной, норвежской чесотке, СЛК требуется назначение дополнительных лекарственных препаратов как внутрь, так и наружно.
При переиздании ОС количество моделей пациента необходимо привести в соответствие с разделом «Общие вопросы», В частности, такими моделями должны быть:
Модель 01.01 (03). Чесотка типичная, без ходов, чесотка «чистоплотных»
(05). Без осложнений.
Модель 01.02 (03). Чесотка типичная, без ходов, чесотка «чистоплотных»
(05) Осложнения — пиодермия.
Модель 01.03 (03). Чесотка типичная, без ходов, чесотка «чистоплотных»
(05) Осложнения — контактный аллергический дерматит.
Модель 01.04 (03). Чесотка типичная, без ходов, чесотка «чистоплотных».
(05), Осложнения — сочетание пиодермии и контактного аллергического дерматита.
Модель 01.05 (03). Чесотка типичная, без ходов, чесотка «чистоплотных» в сочетании с СЛК,
Модель 01.06 (03). Норвежская чесотка.
Модель 01.07 (03). Псевдосаркоптоз.
Модель 01.08 (03). Чесотка на фоне другого дерматоза (атопический дерматит, псориаз, лимфома и др.).
Второй вопрос, возникающий у практических врачей, — это трактовка диагностических критериев чесотки. В ОС указывается, что «диагноз чесотки ставится на основании комплекса клинических и эпидемиологических данных, лабораторного обнаружения возбудителя. В редких случаях возможно использование лечебного критерия — получение положительного эффекта при лечении «ex juvantibus» одним из противочесоточных препаратов». Но четкого подразделения критериев на клинические, эпидемиологические, лабораторные и лечебные нет, что нередко приводит к разногласиям с ГЦСЭН и фондом ОМС. Приводим эти критерии.
Клинические критерии диагностики чесотки (выявляются при установлении жалоб больного и при его осмотре):
- Зуд, усиливающийся в вечернее и ночное время.
- Наличие типичных чесоточных ходов и их реактивных вариан тов — цепочка везикул, пузырь, лентикулярная папула, «ракетка» и т.п.
- Наличие невоспалительных, изолированных везикул, фол ликулярных папул, сильно зудящих лентикулярных папул.
- Типичная локализация высыпаний при чесотке: чесоточные ходы на кистях, запястьях, стопах, локтях; фолликулярные папулы — на переднебоковой поверхности тела; невоспалительные ве зикулы — на кистях и стопах в непосредственной близости от хо дов; лентикулярные папулы (половые органы мужчин, ягодицы, ак- силярная и пупочная области, молочные железы у женщин).
- Наличие характерных для чесотки симптомов : Арди, Гор чакова, Михаэлиса, Сезари.
- Преобладание стафилококкового импетиго на кистях, за пястьях, стопах; эктим — на голенях и ягодицах; остиофоллику- литов и фурункулов — на туловище и ягодицах.
- Отсутствие эффекта от лечения антигистаминными, де сенсибилизирующими средствами внутрь и противовоспали тельными, в том числе кортикостероидными мазями, наружно,
Эпидемиологические критерии диагностики чесотки (выявляются при сборе анамнезе, осмотре контактных лиц и соответствующих коллективов):
- Наличие зудящего дерматоза у одного или нескольких членов семьи.
- Наличие зудящего дерматоза среди членов инвазионно- контактного коллектива (общежитие, детский сад, интернат, оздоровительный лагерь, детский дом, казарма и т.п.).
- Возникновение заболевания после тесного телесного контакта в постели, в том числе полового, в вечернее и ночное время (суточный ритм активности возбудителя).
- Последовательное появление новых больных в очаге.
- Реализация непрямого пути заражения только при нали чии нескольких больных в очаге или высоком паразитарном ин дексе (число чесоточных ходов) у одного больного, что часто наблюдается при норвежской чесотке.
- Возможность заражения через предметы, которыми не прерывно пользуется большой поток людей (шкафы в банях, ма трацы в поездах, спальные мешки на туристских базах и т.п.).
- Улучшение состояния после самолечения одним из про тивочесоточных препаратов.
Лабораторные критерии
Клинические и эпидемиологические данные должны быть подтверждены обязательным обнаружением возбудителя чесотки одним из перечисленных выше методов.
Лечебные критерии диагностики
В исключительных случаях, особенно при чесотке без ходов, когда поиск возбудителя в фолликулярных папулах и везикулах требует высокого профессионализма, одним из диагностических критериев чесотки может быть лечение ex juvantibus. В этом случае терапия проводится одним из противочесоточных препаратов по установленной схеме. Исчезновение зуда после 1-й обработки и разрешение высыпаний к концу недели являются диагностическим критерием наличия у больного чесотки.
Серьезное недоумение при внедрении в практику ОС возникало у дерматовенерологов в связи с отождествлением перметрина и медифокса. За рубежом перметрин для лечения чесотки используется в виде 5% крема, а медифокс выпускается в виде концентрата эмульсии и перед употреблением разводится более чем в 12 раз. Специфическая активность препаратов, используемых в виде крема и раствора, не равнозначна. В ОС в разделах «Характеристика алгоритмов и особенностей применения медикаментов» и «Формулярные статьи лекарственных средств» в рубрике «Перметрин» подробно разбирается алгоритм применения медифокса и дается его характеристика, а не 5% крема перметрина. При этом указывается, что синонимом перметрина является медифокс.
Отождествление в ОС перметрина с медифоксом дало возможность производителям педикулоцидных препаратов (акромед, ниттифор, веда-2) на основе перметрина незаконно рекламировать их в интернете для лечения чесотки. При этом совершенно не учитывается, что экспозиция педикулоцидов на коже не превышает 10—30 мин и площадь обрабатываемых участков ограничивается только волосистой частью головы или областью лобка. Использование педикулоцидов на весь кожный покров в течение 8—12 ч чревато серьезными осложнениями. В интернете для лечения чесотки стали рекламировать препараты на основе перметрина, применяемые для уничтожения моли (рейд антимоль, армоль, зитол), бытовых насекомых (амизоль, первит), сельскохозяйственных вредителей (канон плюс), летающих насекомых (арзоль-Л). Назначая средства на основе перметрина, врач должен подчеркнуть, что таким препаратом является только медифокс, а самолечение с использованием интернет-ресурсов может привести к серьезным последствиям.
Из зарубежных антипаразитарных препаратов, используемых для лечения чесотки, в нашей стране широко применяется Спрегаль. Его действующим началом является эсдепалетрин — нейротоксический яд для насекомых, нарушающий катионный обмен мембран нервных клеток. Второй компонент — пиперони-ла бутоксид — усиливает действие эсдепалетрина и устраняет возможность развития резистентности возбудителя чесотки к данному скабициду. В разделе «Формулярные статьи лекарственных средств» спрегаль описывается в рубрике «Эсдепалет-рин+пиперонила бутоксид», что не является синонимом данного препарата, а лишь отражает вещества, составляющие его.
Совершенно непонятно, как в ОС для лечения чесотки попал препарат ниттифор. Его действующим веществом является перметрин. Ниттифор разработан и официально утвержден для лечения педикулеза. Он наносится на ограниченные участки кожного покрова, и его экспозиция на коже не должна превышать 40 мин.
Подводя итог сказанному, можно заключить, что опыт применения ОС в лечебно-профилактических учреждениях России показал необходимость его доработки с учетом предложений и замечаний, поступающих от специалистов и практикующих врачей.
ЛИТЕРАТУРА
1. Гладько В.В., Соколова ТВ., Рязанцев И.В. Организация помощи военнослужащим, больным чесоткой, в ВМУ МО РФ / Методические рекомендации для врачей войскового звена медицинской службы МО РФ. — М., 2004. — 63 с.
2. Кубанова А.А., Соколова Т.В., Ланге А.Б. Чесотка / Методические рекомендации для врачей. — М., 1992. — 20 с.
3. Ланге А.Б., Соколова Т.В. Паразитизм чесоточного зудня Sarcoptes scabiei (L.) (Acariformes, Sarcoptidae) // Паразитология. — 1992. — №4. — С. 281—295.
4. Соколова Т.В., Федоровская РФ., Ланге А.Б. Чесотка. — М.: Медицина. — 1989. — 175 с.
5. Соколова Т.В. Новое в этиологии, эпидемиологии, клинике, диагностике, лечении и профилактике чесотки (лекция) // Рос. журн. кожн. и венерич. болезней. — 2001. — №1. — С.27—39.
6. Соколова Т.В. Чесотка: современное состояние проблемы // Consilium Medicum. — 2002. — Т. 4. — №5. — С. 244—248.
7. Соколова Т.В. Чесотка // Consilium Provisorum. — 2002. — №6. — С.15—19.
8. Соколова ТВ., Лопатина Ю.В. Паразитарные дерматозы: Чесотка и крысиный клещевой дерматит. — М.: Бином.—2003. — 121 с.
9. Соколова Т.В., Гладько В,В., Рязанцев И.В. Чесоточный клещ Sarcoptes scabiei и доброкачественная лимфоплазия кожи // Рос. журн. кожн. и венерич. болезней. — 2004. — №5. — С.25—30.
10. Справочник по кожным и венерическим болезням / Под общ, ред. проф. И.Ю, Быкова. — Изд. 2-е дополненное. — М„ 2005, — 292 с.

Кожа является самым большим органом человека и самым чувствительным к изменениям в организме. При сбоях в работе внутренних органов или при неблагоприятном воздействии на организм кожа реагирует высыпаниями. Относиться к такому симптому надо серьезно. Следует, не откладывая посетить врача.
Важно узнать, имеет ли сыпь инфекционную или аллергическую природу. То и другое требует своевременного лечения, а иногда и изоляции больного, если болезнь заразна. Наша клиника предлагает услуги опытных специалистов, а также достаточную базу для современных, точных лабораторных и диагностических исследований.
- К какому врачу необходимо обратиться при кожной сыпи?
- Заразна ли кожная сыпь?
- Какая диета необходима при кожной сыпи?
- Какая необходима диагностика при кожной сыпи?
- Чем опасна кожная сыпь?
- Почему необходимо сдавать анализы при кожной сыпи?
- О каких заболеваниях говорит кожная сыпь?
- Какое обследование необходимо при кожной сыпи?
- Какая кожная сыпь является опасной?
- Как отличить аллергическую сыпь от инфекционной
- Как избавиться от сыпи на коже?
- Как избавиться от зуда при кожной сыпи?
- Какие органы поражаются при кожной сыпи?
- Как подготовиться к приему дерматолога?
- Как провериться на кожные заболевания?
- Какие болезни лечит дерматолог?
- Какие анализы необходимо сдать у дерматолога?
- Какую диагностику может провести дерматолог в клинике?
- Куда обратиться с кожным заболеванием?
Виды аллергической сыпи
Аллергическая реакция появляется на попадание в организм какого-либо внешнего или внутреннего аллергена. Обычно выражается в виде высыпаний и зуда. Организм человека бросает все силы на нейтрализацию аллергена. Сосуды расширяются, кожа краснеет и воспаляется, появляется отек. Надо немедленно вызывать скорую помощь.
Иногда аллергия протекает в более легкой форме. Основные виды аллергических высыпаний:
- Крапивница. Она может выражаться в виде средних и больших волдырей. Они иногда сливаются друг с другом. Волдыри матового цвета, а по краям розовая каемка.
- Атопический дерматит. Кожа зудит, сухая и раздраженная. Это реакция на растения, животных, некоторые виды пищи, на духи и дезодоранты, бытовую химию, крема и пыль, на лекарственные препараты.
- Контактный дерматит. Появляются пузырьки на теле, кожа краснеет, зудит. Высыпания локализуются там, куда попал аллерген, как реакция на косметику, синтетическую одежду, медикаменты.
- Экзема. Она чаще локализуется на руках и на лице. Это многочисленные точечные высыпания с серозной жидкостью. Вызывают сильный зуд. Это может быть из-за стресса, нарушения эндокринной системы, обмена веществ, реакция на пищу, косметику, бытовую химию.
Есть еще токсикодермия, нейродермит, синдром Лейелла и так далее. Опытный врач-дерматолог или аллерголог помогут определить диагноз и назначить соответствующее лечение.
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
Сыпь при инфекционных заболеваниях
Сыпь при инфекционных заболеваниях сопровождается увеличением лимфоузлов, слабостью, утомляемостью, тошнотой и диареей, высокой температурой. Форма и локализация высыпаний зависит от вида инфекции, вызвавшей эту сыпь.
Болезни, сопровождающиеся кожными высыпаниями:
- Корь. Высыпания в виде папул появляются на 3-4 сутки за ушами, в области переносицы. И очень быстро сыпь распространяется на все лицо. Затем она переходит на верх спины, грудь, в последнюю очередь – на стопы и кисти рук.
- Краснуха. Сыпь мелкопятнистая, бледно-розовая. Локализуется на коже ягодиц в сгибах локтей и колен. На вторые сутки покрывает поверхность тела и конечностей.
- Скарлатина. Высыпания сплошные в виде покраснения из точек красного цвета. Сначала сыпь яркая, потом бледнеет и затем становится коричневатой. Сначала покрывается лицо, потом шея, грудь, верх спины. А потом – на бедрах и предплечьях.
- Ветряная оспа. Очень заразное заболевание с появлением везикул на волосистой части головы, в паховой области, на по всему телу, кроме ладоней и стоп.
- Герпес. Сыпь мелкая с жидкостью внутри. Очень болезненная. Образуется чаще на слизистой губ, на носу, половых органах. Сопровождается зудом и жжением.
Есть много других инфекционных заболеваний с сыпью на теле. Среди них менингит, мононуклеоз, пневмония. Протекает болезнь с явными симптомами общей интоксикации организма.
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Главные отличия аллергической и инфекционной сыпи
При внешней схожести аллергическая сыпь и инфекционная имеют свои особенности.

Аллергическая сыпь появляется на лице и руках, редко по всему телу. Инфекционная – на любой поверхности тела.
Сыпь при аллергии возникает внезапно, когда попадает аллерген. Инфекционная сыпь появляется поэтапно, сначала в одном, потом в другом месте.
У аллергических высыпаний нет четкой формы, края размыты. Инфекционная сыпь чаще имеет четкие формы.
Инфекционная сыпь, как правило, проявится, спустя время и у кого-то из членов семьи, так как она заразна. Аллергия не заразна.
- Лечение сыпи на коже
- Сыпь у женщин
- Сыпь у мужчин
- Сыпь у подростков
- Сыпь при беременности
- Диагностика кожной сыпи
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.

Абаева Юлиана Генриховна
Стоимость приема - 2700 р.
Абакарова Севиля Абакаровна
Стоимость приема - 2000 р.
Абачева Маида Ферезуллаевна
Стоимость приема - 2600 р.
Абдуллаева Ульвия Абдуллаевна
Стоимость приема - 13164 р.
Абдурахмонова Гульчехра Баротовна
Стоимость приема - 1900 р.
Абрамова Екатерина Игоревна
Стоимость приема - 2000 р.
Абрамова Светлана Николаевна
Стоимость приема - 3320 р.
Абросимова Валерия Сергеевна
Стоимость приема - 1534 р.
Авакян Назели Аваговна
Стоимость приема - 2000 р.
Аванесян Гаяне Юрьевна
Стоимость приема - 2000 р.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Демодекоз – паразитарное кожное заболевание, которое вызывает клещ-железница (Demodex). Клещ размножается в волосяных фолликулах, сальных железах кожи и мейбомиевых железах (видоизмененных сальных железах, располагающихся по краю века) и поражает в основном кожу лица и наружных ушных раковин, хотя в редких случаях может мигрировать на кожу груди и спины. Питательной средой, необходимой для размножения клеща, служит кожное сало (себум).
Носителями клеща могут быть многие люди, но заболевание проявляется остро только при нарушении микробного биоценоза кожи и снижении иммунитета.
В таких случаях клещ начинает активно размножаться, в результате чего на коже формируются асимметричные шелушащиеся розовые пятна, телеангиэктазии, розовая или красная сыпь, на месте которой затем возникают пустулы (пузырьки с гноем) или везикулы (пузырьки с прозрачной жидкостью). Кожа в этих местах воспаляется, утолщается и покрывается мокнущими корочками. При отсутствии лечения поражение кожи может усиливаться, захватывая более глубокие слои.
Причины появления демодекоза
Клещ-железница относится к условно-патогенным организмам и у 90% людей входит в состав нормального микробного биоценоза кожи лица, при этом никак себя не проявляя. Активное размножение клеща становится возможным, если биоценоз нарушается, а местный иммунитет снижается. Чаще всего изменение микробной среды происходит вследствие различных кожных заболеваний (воспалительных, бактериальных), использования иммуносупрессантов (препаратов, снижающих иммунную защиту), например, местных стероидных мазей. Распространению демодекоза способствуют нарушения в работе нервной, сосудистой и эндокринной систем, заболевания желудочно-кишечного тракта, патологии обменных процессов.
Немаловажным фактором развития заболевания служит повышенное образование кожного сала и изменение его состава. Увеличение поверхностных липидов в составе себума приводит к усиленному размножению патогенной флоры, которая, в свою очередь, инициирует активность клеща. Гиперпродукция кожного сала возникает у женщин в период гормональной перестройки, а также в результате эндокринных заболеваний и генетической предрасположенности. Существенную роль в активизации клеща играет уровень инсоляции, влияющий на усиление продукции себума.
В жаркое время года регистрируется всплеск заболеваемости демодекозом, что связано с повышенной выработкой провоспалительных веществ из-за чрезмерного воздействия ультрафиолетовых лучей.
Классификация заболевания
Демодекоз относится к группе паразитарных заболеваний кожи. Различают две клинические формы – первичный и вторичный демодекоз. При внезапном всплеске размножения клещей (более 5 особей на 1 см 2 кожи), отсутствии сопутствующих дерматитов (акне, розацеа, себореи) и успешном излечении после терапии с использованием противопаразитарных средств ставят диагноз «первичный демодекоз». Как правило, заболевание отмечают у пациентов старше 40 лет.
При наличии сопутствующих поражений кожи (акне, розацеа, перорального дерматита и т.д.), системных заболеваний (лейкоза, ВИЧ и др.) диагностируют вторичный демодекоз. Чаще всего он возникает у пациентов со значительно ослабленным иммунитетом. Иногда к вторичному демодекозу приводят терапия ингибиторами рецепторов эпидермального фактора роста, хроническая почечная недостаточность и УФ-воздействие. Заболевание может манифестировать в любом возрасте и характеризоваться значительной площадью поражения и выраженностью симптомов. Поражение век приводит к демодекозному блефароконъюнктивиту (воспалению век и их слизистой оболочки, прилежащей к глазу), который возникает как изолированно, так и параллельно с демодекозом кожи лица.
В зависимости от характера проявлений на коже различают:
- Акнеформный демодекоз. На коже присутствуют папулы и пустулы, напоминающие высыпания при угревой сыпи.
- Розацеаподобный демодекоз. Папулы появляются на фоне разлитой эритемы (покраснения кожи).
- Себорейный демодекоз. Сыпь на коже сопровождается пластинчатым шелушением.
- Офтальмологический демодекоз. Кожа век воспалена, присутствует чувство инородного тела в глазах.
На коже человека паразитируют два вида клеща Demodex folliculorum (длинный клещ) и Demodex brevis (короткий клещ).
В зависимости от вида клеща преобладают те или иные элементы поражения кожи. Развитие Demodex folliculorum чаще приводит к эритеме и слущиванию эпителия кожи. Demodex brevis вызывает формирование конусовидных папул, покрытых серыми чешуйками. Иногда отмечаются симметричные папулопустулезные элементы (пузырьки с прозрачной жидкостью или гноем), окруженные воспалительным инфильтратом.
Иногда размножение клещей приводит к присоединению вторичной гнойной инфекции, в ходе которой развиваются крупные гнойные пустулы и даже абсцессы.
При локализации клеща на коже век на краю ресниц и вокруг них образуются чешуйки и своеобразный «воротничок». Больной жалуется на зуд, усиливающийся под воздействием тепла и УФ-лучей, ощущение инородного тела в глазах, усталость глаз, чувство жжения. В углах глаз скапливается вязкое и клейкое отделяемое, особенно по утрам. Кожа становится сухой и истонченной, а пораженные демодекозом участки утолщаются и покрываются мокнущими корками.
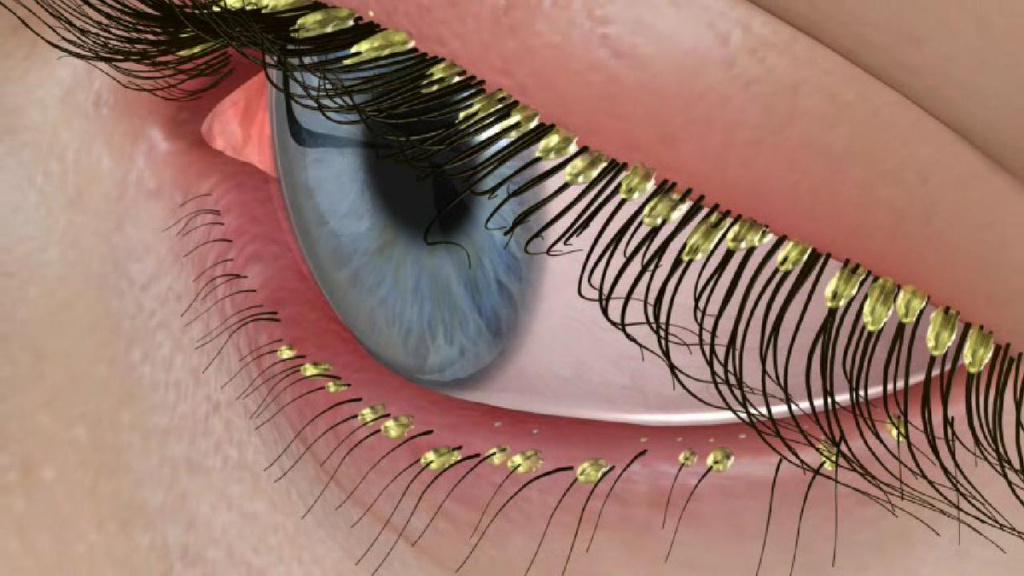
Длительное течение заболевания может привести к потере ресниц и замещению волосяных фолликулов рубцовой соединительной тканью.
Диагностика демодекоза
Выявить демодекоз можно лишь по совокупности клинических признаков и с помощью лабораторной диагностики. Кожные проявления при демодекозе могут существенно варьироваться, «маскируясь» под другие заболевания, что затрудняет постановку диагноза. Так, при акнеформном демодекозе папулы и пустулы напоминают угревую сыпь, при розацеаподобной форме папулы и пустулы появляются на фоне эритемы, при себорейной форме сыпь покрывается сероватыми корочками.
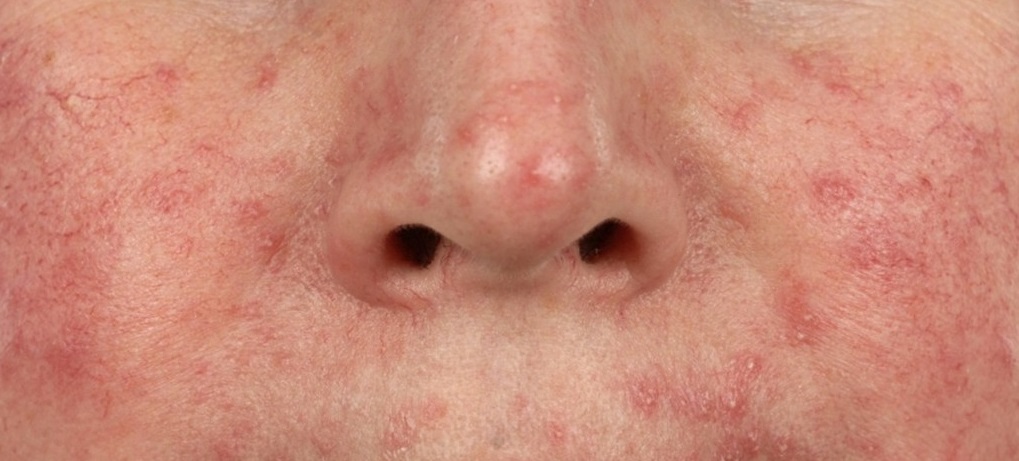
Такие разнообразные проявления демодекоза делают обязательной лабораторную диагностику для выделения клещей из очагов поражения.
Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул.
Информацию о приеме биоматериала в медицинских офисах необходимо заранее уточнить, позвонив в справочную службу ИНВИТРО по телефону. Клещ-железница размерами 0,2-0,5 мм, рода Demodex (Demodex folliculorum, Demodex brevis), является частым эктопаразитом человека. Он вызывает демодекоз, относящи.
Чесотка – паразитарное заболевание кожи, вызываемое чесоточным клещом Sarcoptes scabiei homonis, паразитирующим в роговом слое кожи [1,2,11].

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
• микроскопическое исследование в биологическом материале (соскоб кожи, содержимое чесоточных ходов) (до начала терапии).
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводятся.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне: не проводятся.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
• время, прошедшее с момента контакта (от 1 суток до 14 дней) с предполагаемым источником заражения или предметами обихода больных чесоткой.
Дифференциальный диагноз
Таблица 1. Основные клинико-лабораторные дифференциально-диагностические признаки чесотки
Лечение
• снижение риска распространения инфекции.
• эсдепаллетрин: однократно обрабатывается аэрозолью весь кожный покров за исключением лица, волосистой части головы.
• перметрин (гель, раствор для наружного применения 0,5%).
Другие виды лечения: не проводятся.
Хирургическое вмешательство: не проводится.
Профилактические мероприятия:
• При выявлении больного чесоткой в семье, в организованном коллективе, члены семьи больного подвергаются тщательному осмотру и однодневному профилактическому лечению.
• При выявлении случая чесотки в организованном коллективе осмотр контактных проводится в течение сорока пяти дней (первые десять дней ежедневно, далее – один раз каждые десять дней).
• Информирование населения о личной и общественной профилактике инфекционных и заразных дерматозов через средства массовой информации, памятки и мультимедийные программы.
Препараты (действующие вещества), применяющиеся при лечении
| Бензилбензоат (Benzylbenzoate) |
| Перметрин (Permethrin) |
| Пиперонил бутоксид (Piperonyl butoxide) |
| Сера (Sulfur) |
Госпитализация
Информация
Источники и литература
Информация
1) Батпенова Г.Р. д.м.н., профессор, главный внештатный дерматовенеролог МЗСР РК, АО «Медицинский университет Астана», заведующая кафедрой дерматовенерологии;
Рецензент:
Валиева Сауле Арынбаевна – доктор медицинских наук, заместитель директора филиала АО «Казахский медицинский университет непрерывного образования» в городе Астана.
Указание условий пересмотра протокола: пересмотр протокола через 3 года и/или при появлении новых методов диагностики/лечения с более высоким уровнем доказательности.
Читайте также:

