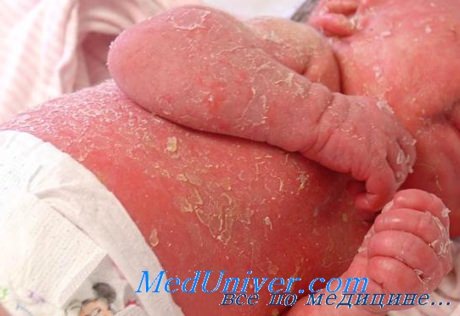
Что такое паховой эритродермии
Обновлено: 03.05.2024
С целью определения возможного участия различных герпесвирусов в формировании тяжелых форм псориаза обследовано 149 больных псориазом. Разработанный и апробированный метод комплексной терапии больных псориатической эритродермией с включением отечественног
Role of viral infection in debut and development of psoriatic erythroderma — approaches to complex therapy
In order to determine the possible involvement of different herpes viruses in the formation of severe psoriasis, 149 psoriasis patients were examined. Method of complex therapy of patients with psoriatic erythroderma was designed and tested, with inclusion of domestic immunotropic drug with antiviral effect, which was recognized effective and safe.
Псориаз является одним из наиболее распространенных хронических дерматозов, которым страдает до 3% населения земного шара [1, 2], а в последние годы рядом исследователей отмечается рост заболеваемости псориазом в молодом возрасте, увеличение удельного веса тяжелых, резистентных к традиционной терапии форм (псориатическая эритродермия и др.), нередко приводящих к инвалидизации [3, 4].
Псориатическая эритродермия развивается у 2,5–3,0% больных псориазом, составляя более половины случаев осложненных форм заболевания, часто рецидивирующих, нередко угрожает жизни больного, требует системной терапии на госпитальном этапе [5, 6]. Среди причин развития тотального поражения кожи при псориатической эритродермии обсуждаются такие, как нерациональная терапия, сопутствующие вирусные или бактериальные инфекции, алкоголизация и активное курение, механические повреждения, применение некоторых лекарственных средств и эмоциональный стресс [2, 7]. Однако окончательный спектр триггеров псориатической эритродермии не определен и является предметом научных исследований [8, 9].
Кроме того, обсуждается возможная роль вирусного персистирования в развитии аутоиммунных заболеваний, когда специфический антиген (вирус) рассматривается как запускающий фактор прямого или опосредованного взаимодействия с иммунокомпетентными клетками; возможна репликация вирусов в иммунокомпетентных клетках (Т- и В-лимфоцитах или макрофагах), как это имеет место при инфицировании вирусами семейства Herpesviridae. Установлено, что вирусы вызывают дисрегуляцию в иммунной системе, в том числе могут модулировать продукцию цитокинов, например ИЛ-6 и ИЛ-8. Нуклеарный фактор, контролируемый ИЛ-6 (НФ-ИЛ6), вовлечен в транскрипторную регуляцию генов белков острой фазы и распознает элементы капсидной оболочки вирусов как ИЛ-6. Вирусы семейства Herpesviridae синтезируют белки, служащие ловушками для хемокинов, что ведет к снижению их концентрации и противодействию развития защитных реакций [12]. Показано, что одновременный синтез ИФН-γ и других цитокинов, например ФНО-α, усиливает экспрессию МНС I класса, которая в связи с формированием аутореактивных Т-клеток может приводить к расширенному повреждению ткани, вызванному CD8+ цитотоксическими Т-лимфоцитами [13]. Также существует механизм запуска вирусами аутоиммунного процесса, заключающийся в синтезе антивирусных антител, которые, являясь основной защитой организма, при определенных ситуациях могут оказывать повреждающее действие по отношению к клеткам хозяина. Согласно одной из гипотез, имеет место структурное сходство детерминант HLA с антигенами некоторых патогенных микроорганизмов, в частности вирусов, благодаря чему усугубляется иммунопатологический процесс в организме [1]. Воздействие вирусов на функционирование клеток иммунной системы заключается в увеличении активности NK-киллерных клеток, индукции синтеза и освобождении провоспалительных цитокинов: ИЛ-1α, ИЛ-15, ФНО-α и ИФН-α, а также формировании вторичного иммунодефицита при персистирующей герпетической инфекции [14, 15].
Лечение герпесвирусных инфекций человека на сегодняшний день представляет собой трудную задачу. Ведущее место среди этиотропных подходов занимает противовирусная химиотерапия, представленная большой группой ациклических аналогов нуклеозидов. Иммунотропная терапия герпесвирусных инфекций включает препараты интерферонов и иммуноглобулинов, является дополнительной, однако важной составляющей комплексного лечения [17, 18].
Одним из наиболее часто встречающихся вирусов, имеющих тенденцию к ускоренной репликации и длительной персистенции в организме человека, является потенциально онкогенный представитель семейства Herpesviridae — вирус Эпштейна–Барр (ВЭБ). Пожизненная персистенция вируса связана с тропностью ВЭБ к иммуноцитам, в частности, к лимфоцитам. Проникновение ВЭБ в B-лимфоциты осуществляется через рецептор этих клеток CD21 — рецептор к C3d-компоненту комплемента. Он способен инфицировать другие клетки: T-лимфоциты, NK-клетки, макрофаги, нейтрофилы, эпителиоциты сосудов [19].
Вирус герпеса человека 6-го типа (ВГЧ 6-го типа) репродуцируется в Т-, В-лимфоцитах и макрофагах, в большей степени поражая Т-лимфоциты. ВГЧ 6-го типа инфицирует CD3+, CD4+, CD5+, CD8+ лимфоциты человека, способен «убивать» инфицированную им Т-клетку. Доказана иммуносупрессивная активность, которая связана с подавлением синтеза ИЛ-2 Т-лимфоцитами и ингибированием клеточной пролиферации. При этом один ВГЧ 6-го типа не вызывает иммунодефицита в организме человека [13].
Приведенные данные послужили обоснованием обследования пациентов с распространенным вульгарным псориазом, в том числе с упорным, резистентным к традиционным методам лечения кожным процессом и больных псориатической эритродермией на наличие лимфотропного герпесвирусного инфицирования.
Материалы и методы исследования
Результаты исследования
Сравнительный анализ клинико-анамнестических особенностей течения псориатической эритродермии у больных псориатической эритродермией с лимфотропным герпесвирусным инфицированием выявил, что преимущественными триггерами развития тяжелой формы псориаза являлись герпесвирусная инфекция или острые респираторные вирусные инфекции, перенесенные перед обострением псориаза, и длительный психоэмоциональный стресс. Генерализованное поражение кожи псориатическим процессом происходило в ранние сроки от появления первых высыпаний (в 80,0% случаев от 1 до 3 месяцев). Наблюдались активные кожные проявления (выраженная эритема, инфильтрация, шелушение, чувство стягивания кожи, поражение ногтевых пластинок в виде онихогрифоза, подногтевого гиперкератоза и кожи волосистой части головы — «псориатической короны»), наличие длительного субфебрилитета и лимфаденопатии в 100% случаев. У пациентов без лимфотропного герпесвирусного инфицирования основными триггерными факторами развития псориатической эритродермии были злоупотребление алкоголем и обострения хронических заболеваний желудочно-кишечного тракта. Наблюдались более длительные сроки развития генерализованного поражения кожного покрова — 3–6 месяцев. Пациенты данной группы характеризовались выраженными субъективными жалобами на зуд, шелушение, болезненность и жжение в местах высыпаний, чувство стягивания кожи, различной сочетанной коморбидной патологией желудочно-кишечного тракта.
Основываясь на полученных данных, пациентам c псориатической эритродермией с наличием лимфотропного герпесвирусного инфицирования проведена стандартная терапия, включающая короткий курс системных глюкокортикостероидов (ГКС) в дозе, не превышающей 30 мг преднизолона в сутки, дезинтоксикационные, гипосенсибилизирующие и антигистаминные препараты, метотрексат 15–20 мг/нед, топические ГКС сильного действия, средства по уходу за кожей. В составе комплексной терапии назначался препарат Панавир (регистрационный № 000229/02–2008), обладающий противовирусным, иммунотропным действием, назначался по 5,0 мл (0,2 мг) в/в струйно с интервалом 48 часов, последующие 3 инъекции в/в струйно с интервалом 72 часа. Дополнительными факторами, обосновывающими назначение препарата Панавир, были: наличие в анамнезе герпесвирусной инфекции, связь обострений псориаза с респираторными вирусными заболеваниями, активация фокальной инфекции, детекция ДНК вирусов семейства Herpesviridae в лимфоцитах периферической крови, повышение абсолютного числа CD4+ лимфоцитов.
После окончания терапии у больных с псориатической эритродермией с установленным лимфотропным инфицированием клиническое выздоровление (PASI 90) достигнуто у 13 больных (65,0%), значительное улучшение (PASI 75) — у 5 пациентов и у двух больных (PASI 50) улучшение кожного процесса. Наблюдалось снижение среднегруппового индекса PASI в 3,6 ± 1,6 раза (63,1 ± 5,8/16,8 ± 1,8), сроки стационарного лечения составили в среднем 25,0 ± 2,0 дня. Период ремиссии больных продолжался в течение в среднем 8,0 ± 2,9 месяца, а частота повторных госпитализаций за последующий 3-летний период наблюдения составила 4,1 ± 0,9.
Анализ иммунологических параметров до назначения лекарственной терапии выявил у больных псориатической эритродермией с лимфотропным герпесвирусным инфицированием достоверно повышеными общее количество лейкоцитов, абсолютное и относительное число ФАН, эозинофилов, абсолютное число нейтрофилов, моноцитов и лимфоцитов, в том числе CD3+ лимфоцитов и CD4+ лимфоцитов, абсолютное и относительное число CD16+ лимфоцитов и CD19+ лимфоцитов, уровень комплемента в сыворотке крови, концентрация сывороточных иммуноглобулинов A, M, G, общего E.
Результаты лабораторных тестов после проведенного комплексного лечения с включением иммунотропного препарата Панавир выявили достоверные изменения иммунологических параметров в сторону нормализации показателей (рис. 2).
Так, достоверно снизился уровень общего числа лейкоцитов, абсолютное число нейтрофилов, CD4+ лимфоцитов; повысился уровень IgM в сыворотке крови. На уровне тенденции наблюдалось снижение абсолютного числа лимфоцитов, в том числе CD3+ лимфоцитов, что свидетельствует о снижении активности воспалительного процесса, коррекции нарушений факторов иммунитета у больных псориатической эритродермией с лимфотропным герпесвирусным инфицированием.
Выводы
Литература
Я. В. Кащеева 1 , кандидат медицинских наук
Н. Н. Филимонкова, доктор медицинских наук
М. М. Кохан, доктор медицинских наук, профессор
Псориатическая эритродермия – самая тяжёлая, опасная для жизни пациента разновидность псориаза, характеризующаяся остротой и распространенностью процесса, требующая немедленного медицинского вмешательства. Проявляется хаотичным высыпанием псориатических пятен, которые образуют очаги, напоминающие ожог. Постепенно появляются бляшки, крупнопластинчатое шелушение, зуд, болезненность кожи. Диагностируют клинически, с учётом анамнеза и наличия симптоматической триады (стеариновое пятно, терминальная плёнка, точечное кровотечение). Иногда подключают гистологию. Лечение осуществляется в стационаре, предусматривает детоксикацию, цитостатики, ретиноиды, гормоны и физиотерапию.
Общие сведения
Псориатическая эритродермия (эритродермический псориаз) – хронический эксфолиативный дерматит, характеризующийся вторичной генерализацией процесса или кожными проявлениями системного заболевания в результате утраты защитных функций кожи. В 52% случаев патологическому процессу предшествует кожная патология. Чаще всего в эритродермию трансформируется пустулёзный псориаз. В 20% случаев предшественника установить не удаётся, такие формы называют идиопатическими. В 4% псориатическая эритродермия возникает на фоне перенесённых инфекций и заболеваний иммунного генеза, 24% составляют лекарственные провокации.
Псориатическая эритродермия встречается редко, отмечается только у 1-2% пациентов, страдающих псориазом. Чаще болеют мужчины старше 50 лет любой расы, заболевание дебютирует в любое время года, обостряется осенью и зимой, эндемичностью не обладает. Тяжесть процесса и острота течения требуют госпитализации из-за интоксикации, представляющей опасность для жизни больных. Актуальность проблемы связана с данными о том, что псориатическая эритродермия обладает тенденцией к трансформации в грибовидный микоз или синдром Сезари, а так же с тем, что патологический процесс существенно нарушает качество жизни пациентов.

Причины псориатической эритродермии
Точные причины развития патологического процесса неизвестны. В наши дни псориатическую эритродермию рассматривают как гетерогенную патологию, возникающую в результате воздействия генетических, иммунных и средовых триггеров. Иногда выявляется наследственная предрасположенность (при наличии семейных случаев псориаза). Эритродермия может возникать на фоне вульгарного лишая или неизмененной кожи, она развивается у страдающих спонгиотическими дерматитами, чесоткой, фотодерматитами и лекарственной гиперчувствительностью. Провоцирующими моментами являются стрессы, вредные привычки, бесконтрольный приём лекарств, резкая отмена гормонов или цитостатиков, ослабление иммунитета (в том числе при ВИЧ-инфекции), аутоинтоксикация, травмирование кожных покровов, гиперинсоляция.
Механизм развития псориатической эритродермии обусловлен патогенезом основного патологического процесса. По сути, это – реактивный врожденный иммунный цитокиновый ответ кожи на воздействие патологического антигена. Иммунные нарушения сводятся к снижению количества Т-лимфоцитов с диспропорцией в сторону увеличения Т-хелперов и уменьшения Т-цитотоксических лимфоцитов, сдерживающих иммунную реакцию. На гуморальном уровне наблюдается дисглобулинемия, происходит активизация хемокинов – белков плазмы с плейотропной активностью, что в сочетании с утратой защитных функций кожи приводит к возникновению острого воспаления и распространению патологического процесса по всей поверхности кожи.
Псориатическая эритродермическая эритема, трансформирующаяся в папулу или бляшку, формируется из-за нарушения питания дермы и спазма региональной артериолы. Кожа в области первичного элемента теряет барьерную функцию, становится уязвимой для проникновения вглубь любого патогенного начала. Возникает хроническое воспаление с аутоиммунным конфликтом, который поддерживает воспаление и запускает усиленную пролиферацию клеток (в районе эритемы интенсивность деления увеличивается в 200 раз). Питание этой области дермы нарушено, новые клетки погибают так же быстро, как и появляются.
Визуально просматривается образование нового гиперемированного пятна, бляшки. При этом замыкается очередной «порочный круг» псориаза, являющийся основой хронического течения патологического процесса: спазм сосуда в сочетании с нарушением барьерной функции приводит к проникновению в кожу антигенов, развитию воспаления, аутоиммунной реакции и активной пролиферации; часть клеток гибнет, часть образует эритему и бляшки, после чего всё повторяется. Патологический процесс истощает надпочечники, которые участвуют в выработке противовоспалительных гормонов.
Классификация псориатической эритродермии
В современной дерматологии принято различать первичную (проявляется спонтанно, на фоне полного здоровья) и вторичную (развивается на фоне уже имеющейся патологии) эритродермию и три основных разновидности патологического процесса:
- Генерализованная эритродермия с практически тотальным поражением кожных покровов. Первичным элементом является шелушащаяся сливная ярко-красная отёчная эритема.
- Гиперергическая эритродермия, первоначально образующая единичные очаги воспалительного патологического процесса, сопровождающиеся зудом и чувством жжения кожи, имеющие тенденцию к постоянному распространению и нарушению общего состояния организма.
- Нагнаивающаяся эритродермия – переходная форма между пустулёзным псориазом Цумбуша и истинной эритродермией, характеризующаяся присоединением пустулёзных высыпаний, образованием нагноившихся участков кожи и слизистых.
Симптомы псориатической эритродермии
Генерализация псориатического процесса в подавляющем большинстве случаев происходит вторично, на фоне длительно существующего заболевания-предшественника. В начальной стадии псориатическая эритродермия визуально проявляется алой эритемой. Острое начало сопровождается обострением основной патологией, значительным повышением температуры тела и нарушением общего состояния пациента. Требует госпитализации. В процесс вовлекаются лимфатические узлы, начинается выпадение волос и расслоение ногтей, присоединяется гипергидроз, появляются ознобы.
Очаги гиперемии напоминают ожог, распространяются по всей поверхности кожи, на их поверхности возникают новые бляшки, которые начинают шелушиться. Чешуйки отслаиваются крупными пластинами, поверхность под ними иногда кровоточит из-за подкожного расположения артериол, участвующих в образовании первичных элементов. Отмечаются сухость и болезненность кожи, присоединяется зуд. Отсутствие защитных функций дермы делает пациента, страдающего псориатической эритродермией, мишенью для любой инфекции.
При генерализованной форме, возникающей исподволь, как результат периферического роста первичных элементов, отдельные пятна сливаются, вначале образуя крупные диффузные участки с мелким шелушением, а затем поражая весь кожный покров. В них неразличимы папулы и бляшки, кожа напряжена, инфильтрирована, похожа на панцирь. Волосы и ногти в процесс не вовлекаются. При развитии эритродермии в качестве продолжения пустулёзного псориаза к другим проявлениям присоединяется высыпание пустул.
Гнойные буллы подсыхают с образованием корочек, исчезают и появляются вновь. Сыпь распространяется на слизистые полости рта и язык. Общее состояние при этом может резко ухудшаться, что обуславливает необходимость госпитализации. Все формы патологического процесса осложняются сердечной недостаточностью, отёками, инфекционными заболеваниями, расстройствами терморегуляции и белковой недостаточностью. Часто развивается псориатический артрит. Псориатическая эритродермия может стать причиной инвалидности или летального исхода.
Диагностика и лечение псориатической эритродермии
Клинический диагноз ставит дерматолог на основании симптомов, анамнеза заболевания и наличия диагностической триады (стеариновое пятно, терминальная плёнка, кровотечение по типу капель росы), в сомнительных случаях используют результаты гистологии. Псориатическую эритродермию дифференцируют с лимфопролиферативными процессами, токсикодермией, чесоткой, сухой экземой, сухим эпидермитом, злокачественными новообразованиями, боррелиозом, дерматомикозами, буллёзными дерматитами, красным плоским лишаём, нейродермитом и лишаём Жибера.
Симптоматическое лечение псориатической эритродермии неэффективно, поскольку патологический процесс представляет совокупность системных проблем в сочетании с инфекционной составляющей. В последнее время получил распространение метод ФРМ – физиологической регуляционной медицины, представляющий собой комплексную программу терапии псориатической эритродермии, рассчитанную на 21 день стационарного лечения. В оптимальном варианте пациенту предоставляется отдельная палата со специальным микроклиматом, если таковой нет, требуется регулярное кварцевание, поддержание определённой влажности и температуры в помещении.
Курс лечения включает детоксикацию, антиоксидантную и противопаразитарную терапию, коррекцию работы надпочечников, витаминотерапию и назначение микроэлементов (селен, цинк, кремний). Программа также предусматривает гидратацию организма, иммуномодуляцию, лечение кортикостероидами с последующей терапией чужеродным белком, ПУВА-терапию псориаза, АУФОК-терапию (переливание собственной квантово фотомодифицированной крови), плазмаферез, гемосорбцию, лимфоцитаферез и коррекцию профиля питания. При необходимости подключают наружную терапию смягчающими средствами и охлаждающими перевязками.
Профилактика псориатической эритродермии заключается в регулярных профилактических осмотрах, диспансеризации, проведении курсов поддерживающей терапии и соблюдении диеты. При своевременной диагностике и лечении прогноз обычно благоприятный, при отсутствии терапии возможны разнообразные осложнения и даже летальный исход.
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Содержание статьи:

Что такое воспаление лимфоузлов?
Воспаление лимфоузлов (лимфаденит) – их специфическое или неспецифическое воспалительное поражение. Развивается при попадании в лимфатическую систему различных микроорганизмов (бактерии, грибы, вирусы) или их токсинов.
В большинстве случаев воспаление лимфатических узлов не является самостоятельным заболеванием, а возникает при патологических процессах в различных органах и системах организма. Чаще всего сопровождает инфекционные болезни. Однако длительно текущее воспаление лимфоузлов, неправильное лечение или его отсутствие могут привести к переходу лимфаденита в самостоятельную патологию и развитию серьезных осложнений.
Классификация лимфоузлов
Лимфоузлы, наряду с лимфатическими капиллярами, сосудами, стволами, протоками и некоторыми органами (селезенка, тимус, костный мозг, миндалины) – часть лимфатической системы организма.
Функции лимфатической системы:
- транспортная (дренажная) – возвращение продуктов обмена из тканей в венозное русло, выведение экссудата и гноя из раневых очагов;
- кроветворная (лимфоцитопоэз) – образование, созревание и дифференцировка лимфоцитов;
- барьерная – обезвреживание и выведение попадающих в организм бактерий, вирусов, других чужеродных агентов.
Лимфатические узлы – образования округлой или овальной формы, размером от нескольких миллиметров до 1-2 сантиметров. Они играют в системе роль биологического фильтра. Проходя через лимфоузлы, лимфа очищается от бактерий, токсинов, которые захватываются и уничтожаются структурами узла – лимфоидными фолликулами и тяжами лимфоцитов. Кроме того, в лимфоузлах вырабатываются антитела – формируется «иммунная память», а также фагоциты и лимфоциты.
В организме имеются следующие группы лимфатических узлов:
- лимфоузлы головы и шеи:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- подмышечные;
- локтевые;
- надключичные;
- подключичные;
- предпозвоночные;
- межреберные;
- окологрудинные;
- верхние диафрагмальные;
- поясничные
- брыжеечные;
- подвздошные;
- подколенные;
- паховые.
Причины патологии
Воспаление лимфатических узлов бывает неспецифическим и специфическим Источник:
Структура шейного лимфаденита у детей. Егорова А.А., Хаертынова А.Х. FORCIPE, 2019. с. 83-84 .Неспецифический лимфаденит вызывается чаще всего гноеродными бактериями (стафилококки, стрептококки), продуктами их жизнедеятельности и распада тканей. Неспецифическое воспаление лимфоузлов часто сопутствует следующим патологиям:
- ограниченные и разлитые гнойные процессы (абсцесс, карбункул, флегмона);
- тромбофлебит, трофические язвы;
- остеомиелит;
- кариес;
- заболевания лор-органов (отит, стоматит, ангина);
- кожные болезни (пиодермия, инфицированные экземы);
- детские инфекции (скарлатина, паротит).
Причина специфического лимфаденита – возбудители, вызывающие определенные инфекции. Этот вид воспаления сопровождает такие болезни, как:
- туберкулез;
- сифилис;
- гонорея;
- чума;
- ВИЧ (СПИД);
- туляремия.
Лимфаденопатия – увеличение лимфатических узлов, не всегда сопровождающееся воспалением, может возникать при злокачественных новообразованиях, аллергических реакциях, аутоиммунных патологиях. Увеличение, а иногда и воспаление, лимфоузлов иногда наблюдается как у мужчин, так и у женщин, занятых тяжелым физическим трудом, тренирующихся с высокими нагрузками, так как лимфатические узлы вынуждены пропускать через себя большое количество лимфы, оттекающей от тканей и мышц при интенсивной работе и ускоренном метаболизме Источник:
Лимфаденопатия при инфекционных заболеваниях. Ющук Н.Д., Кареткина Г.Н. Детские инфекции, 2003. с. 61-65 .Симптомы лимфаденита
Симптоматика зависит от того, в какой форме – острой или хронической – протекает воспаление лимфоузлов, а также от того, вызвано оно неспецифическими или специфическими бактериями.
Острая форма
Острая форма лимфаденита подразделяется на три фазы: катаральную, гиперпластическую (серозную) и гнойную.
Общие симптомы острого процесса:
- увеличение и болезненность одного или нескольких лимфоузлов;
- высокая температура тела;
- слабость, головная боль;
- потеря аппетита.
Для катаральной фазы воспаления характерны незначительное увеличение пораженного лимфоузла, изменение его плотности, невыраженная болезненность, отсутствие общих симптомов.
В серозную фазу воспаление распространяется на окружающие ткани, усиливается болезненность, появляется гиперемия кожи в области поражения, нарастает общая симптоматика. Возможно вовлечение в процесс близлежащих сосудов – лимфангит.
Гнойная фаза характеризуется нарастанием интенсивности местных явлений – гиперемии, отека кожи над лимфатическим узлом, его контуры становятся неоднородными. Усиливается общая интоксикация. По мере нагноения лимфоузла и его гнойного расплавления на коже в области инфильтрата становится заметна флюктуация – чувство волнообразных колебаний при прощупывании.
Хроническая форма
Хроническое неспецифическое воспаление лимфоузлов протекает без остро выраженных проявлений. Лимфоузлы при этом состоянии увеличены, малоболезненные, плотные, не спаяны с окружающими тканями. Часто вследствие хронического течения болезни лимфоидная ткань разрастается либо замещается соединительной, происходит сморщивание лимфоузлов, которые перестают выполнять свои функции. Возможно появление очагов распада и некроза узла, развитие осложнений, связанных с расстройством лимфотока.
Особенности течения специфических процессов
Гонорейный лимфаденит протекает с увеличением и резкой болезненностью паховых лимфоузлов.
Для воспаления лимфоузлов при туберкулезе характерны лихорадка, симптомы интоксикации, периаденит (вовлечение в процесс прилежащей к узлу ткани), нередко – некротические изменения узлов.
Сифилитический лимфаденит отличается отсутствием нагноения. Воспаление одностороннее, при пальпации обнаруживается цепочка лимфоузлов, которые увеличены умеренно, не спаяны между собой и с кожей.
Диагностика
При появлении признаков воспаления лимфатических узлов следует обращаться к терапевту или педиатру, либо к хирургу. При наличии сопутствующих заболеваний привлекаются другие специалисты – инфекционист, дерматовенеролог, онколог.
Диагностика неспецифического лимфаденита обычно не представляет трудностей. Диагноз ставится на основании:
- жалоб пациента – боль, общие симптомы;
- анамнеза – время начала заболевания, интенсивность развития, наличие сопутствующих патологий;
- общего осмотра – размер и консистенция лимфоузла, его подвижность, отек и гиперемия окружающих тканей.
Для подтверждения воспаления лимфоузлов врач может назначить общий анализ крови, мочи, биохимический анализ крови.
При подозрении на специфический лимфаденит проводятся мероприятия для выявления первичного очага – анализ крови на сифилис, ВИЧ, проба Манту или диаскин-тест, посев крови на стерильность для выявления возбудителя.
В качестве дополнительных обследований назначаются:
- рентгенография грудной клетки;
- ультразвуковая доплерография лимфатических сосудов;
- рентгенография лимфатических сосудов с контрастом;
- компьютерная или магнитно-резонансная томография пораженных лимфоузлов;
- лимфосцинтиграфия.
При хроническом воспалении лимфатических узлов рекомендуется проведение пункционной биопсии узла или его иссечение с последующим гистологическим анализом.
Дифференциальная диагностика лимфаденита проводится с кистозными образованиями, заболеваниями слюнных желез, гидраденитом, последствиями перенесенных миозитов, добавочной долькой молочной железы, поражениями узлов при злокачественных новообразованиях Источник:
Алгоритм диагностики и лечения больных паратонзиллярным абсцессом и шейным лимфаденитом. Фернандо Д.Р., Назарочкин Ю.В., Проскурин А.И., Гринберг Б.А. Российская оториноларингология, 2011. с. 165-169 .Лечение воспаления лимфоузлов
При имеющемся первичном очаге инфекции требуется его устранение. Одновременно с этим назначаются:
- антибактериальная терапия – антибиотики широкого спектра действия либо, при выявленном возбудителе, направленного действия;
- противовирусные средства – при вирусной этиологии заболевания;
- противовоспалительные препараты – для снятия боли, снижения температуры, улучшения общего состояния;
- антигистаминные средства – для уменьшения проницаемости капилляров, снижения отечности;
- дезинтоксикационная терапия – энтеральным (обильное питье) или парентеральным (внутривенное капельное введение) путем, для выведения из организма продуктов распада бактерий, токсинов.
Помимо медикаментозных методов для лечения лимфаденита применяется физиотерапия: УВЧ, ультрафиолетовое облучение, магнитотерапия, электрофорез, лазерное воздействие.
Пациенту с воспалением лимфатических узлов рекомендуется полноценное питание со сбалансированным содержанием белков, жиров и углеводов, обильным питьем. Необходимо потреблять достаточное количество витаминов, микроэлементов.
При неэффективности консервативной терапии, гнойном лимфадените, аденофлегмоне показано хирургическое лечение. Под местной или общей анестезией удаляется содержимое и ткани пораженного узла. Операционный материал отправляется на гистологическое исследование. В рану вставляется дренаж для оттока содержимого. Через несколько дней дренаж удаляется, края раны сшиваются.
Осложнения заболевания
Переход острого процесса в хроническую форму – нередкое осложнение воспаления лимфоузлов. Состояние долгое время не дает никаких симптомов, но при переохлаждении, ослаблении организма лимфоузел может воспалиться с развитием нагноения.
При длительно текущем остром лимфадените, обострении хронического процесса без должного лечения существует риск развития аденофлегмоны – разлитого гнойного воспаления жировой клетчатки вокруг пораженного лимфоузла. Аденофлегмона характеризуется тяжелым общим состоянием пациента, лихорадкой, интоксикацией, выраженной болью и отеком, плотным воспалительным инфильтратом в зоне воспаленного лимфатического узла. Состояние требует неотложной помощи.
Реже развиваются такие осложнения как абсцесс – нагноение пораженного лимфоузла с образованием четких границ, или флегмона – гнойное поражение, не имеющее четкого отграничения от окружающих тканей.
При тяжелом течении воспаления, ослабленном организме пациента, наличии сопутствующих заболеваний, отсутствии адекватной терапии существует опасность возникновения сепсиса. При нем возбудитель лимфаденита попадает в кровь, вызывает поражение любых органов, в тяжелых случаях – полиорганную недостаточность и летальный исход.
Застой лимфы при воспалении лимфатических узлов может спровоцировать развитие тромбофлебита, отеки, слоновость.
Профилактика лимфаденита
Поскольку заболевание часто вызывается неспецифическими возбудителями, то и специфической профилактики не существует. Важно придерживаться здорового образа жизни, отказаться от вредных привычек. Большое значение в поддержании иммунитета имеют сбалансированный рацион с достаточным потреблением белковой пищи, полиненасыщенных жиров, овощей, фруктов, полноценный сон, умеренная физическая активность.
Людям с хроническими заболеваниями необходимо периодически посещать врача и следить за состоянием здоровья. Всем без исключения рекомендуется раз в полгода проходить профилактический осмотр у стоматолога, так как именно заболевания зубов, десен, ротовой полости являются частой причиной лимфаденита.
При появлении первых признаков заболевания нельзя ждать, когда воспаление лимфоузлов пройдет самостоятельно. Следует как можно быстрее обратиться к врачу, чтобы не допустить развития осложнений и перехода болезни в хроническую форму.
Диагностика эритродермии. Лечение
а) Клиника. Клиническая картина эритродермии зависит от причины, вызвавшей заболевание. При лекарственной реакции эритродермия начинается внезапно и разрешается быстрее. Кожные проявления начинаются с зудящих эритематозных пятнистых бляшек, которые распространяются и сливаются в очаги эритемы, охватывающие обширные участки тела.
Затем развивается шелушение. В острой стадии чаще всего наблюдается крупнопластинчатое шелушение, а при хронической эритродермии преобладает мелкопластинчатое. Поражение волосистой части кожи головы встречается очень часто с развитием алопеции у 25% пациентов. Системные проявления при эритродермии связаны с нарушением кожного барьера, утратой тонуса сосудов дермы и потерей жидкости и электролитов.
Потери белка при псориатической эритродермии могут достигать 25-30%, что приводит к гипоальбуминемии и отёку. Повышенная перфузия в оголенную воспаленную кожу приводит к нарушениям терморегуляции и сердечной недостаточности на фоне повышения сердечного выброса. Кроме того, повышается риск развития стафилококковой инфекции и сепсиса. Любое из этих осложнений может стать угрожающим для жизни.
Эритродермический псориаз с листовидной эксфолиацией, вызывающий дегидратацию, - угрожающее жизни заболевание. В данном случае эритродермия развилась вследствие генерализованного пустулезного псориаза Генерализованный пустулезный псориаз с угрожающей жизни эритродермией у 67-летней женщины. Состояние развилось за три недели до посещения врача, псориаз в анамнезе не отмечался. Пациентка была госпитализирована, при этом лечение местными кортикостероидами и пероральным ацитре-тином, оказалось весьма эффективным При большом увеличении задней поверхности бедра пациентки, представленной на рисунке выше, на эритематозной бляшке заметны пустулы - новый случай эритродермии вследствие генерализованного пустулезного псориаза
б) Типичная локализация на теле. Распределение высыпаний обычно вариабельно, однако слизистые оболочки, ладони и подошвы, как правило, не поражаются. Сообщается о том, что нос и носогубная область также остаются свободными от высыпаний.
в) Анализы при заболевании. Биопсия кожи часто неинформативна. В 50% случаев единичная биопсия не позволяет установить диагноз эритродермии, поэтому рекомендуются многократные биопсии. Прямая иммунофлюоресцеиция, выполняемая в дополнение к традиционному гистопатологическому исследованию, может помочь для выявления иммунных буллезных заболеваний (например, пузырчатки).
Для диагностики лимфопролиферативных заболеваний проводятся исследования реаранжировки гена Т-клеточного рецептора.
Лабораторные тесты часто неспецифические; вместе с тем общие симптомы включают:
• Лейкоцитоз
• Лимфоцитоз
• Слабо выраженную анемию
• Эозинофилию
• Повышенную СОЭ
• Поликлональную гаммапатию
• Повышенный уровень IgE
• Гипоальбуминемию
• Повышенный уровень креатинина
• Повышенный уровень мочевой кислоты.Лицам, входящим в группы риска, рекомендуется ВИЧ тестирование. У детей рекомендуется определение уровней цинка, аминокислот и липидов.
г) Дифференциальная диагностика эритродермии. Эритродермия является дерматологическим проявлением целого ряда заболеваний, включая инфекции, лимфопролиферативные процессы, злокачественные опухоли, кожные болезни, приобретенные и врожденные нарушения метаболизма и токсидермии. Ключом к правильному диагнозу и лечению является установление истинной причины, обусловившей данное состояние.
Сыпной тиф, вызвавший эритему и эксфолиацию, у тяжелобольного с лихорадкой Эритема после обострения грибовидного микоза Полная эритродермия неизвестной этиологии с выраженным покраснением кожи и эксфолиацией С близкого расстояния на спине хорошо заметно шелушение
д) Лечение эритродермии. Пациенты с острой эритродермией нуждаются в госпитализации и срочной консультации дерматолога, поскольку метаболические, инфекционные, терморе-гуляторные и сердечно-сосудистые осложнения могут угрожать жизни. Терапевтические мероприятия:
• Уход за кожей, эмоленты (смягчающие средства), ванны с овсом и влажные компрессы.
• Местные стероиды средней степени активности.
• Стероидов высокой степени активности и иммуномодуляторов следует избегать из-за риска повышенной кожной абсорбции.
• Системные стероиды полезны при токсидермии (реакции па лекарственные средства) и экземе, однако при псориазе их применять не следует.
• При эритродермии вследствие псориаза назначается пероральный прием ретиноидов или циклоспорина.
• Иммуносупрессивные препараты (метотрексат, азатиоприн, инфликсимаб).
• Антибиотикотерапия при подозрении на инфекцию.
• Тщательный контроль водно-электролитного баланса и состояния питания с восполнением дефицитов.
е) Консультирование врачом пациента. Пациентам следует сообщить о том, что эритродермия - потенциально угрожающее жизни заболевание, поскольку нередко возникают нарушения терморегуляции, а также инфекционные, метаболические и сердечно-сосудистые осложнения. Больные должны также знать, что при некоторых состояниях эритродермия может рецидивировать. В частности, это верно для идиопатичсской эритродермии.
ж) Наблюдение пациента врачом. Прогноз при эритродермии в значительной степени зависит от причины, вызвавшей заболевание. Большинство смертельных исходов наблюдается при злокачественных опухолях. Эритродермия, индуцированная лекарственными средствами, имеет самый лучший прогноз с самым низким риском рецидива. Случаи повторного возникновения заболевания наблюдаются у 15% больных псориатической эритродермией. У 50% пациентов с идиопатической эритродермией отмечается частичная ремиссия, а у одной трети - полная.
з) Список использованной литературы:
1. Karakayli G, Beckham G, Orengo I, Rosen T. Exfoliative Dermatitis. Am Fam Physician. 1990;59(3).
2. Sehgal VN, Srivastava G, Sardana К. Erythroderma/exfoliative dermatitis: A synopsis. Int J of Dermatol. 2004;43:39-47.
3. Rothe JH, Bernstein ML, Grant-Kels JM. Life-threatening erythroderma: Diagnosing and treating the “red man”. Clin Dermatol. 2005;23(2):206-217.
4. Sehgal VN, Srivastava G. Erythroderma/generalized exfoliative dermatitis in pediatric practice: An overview. Int J of Dermatol. 2006;45:831-839..
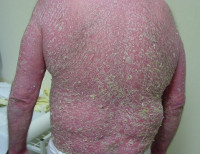
5. Pruszkowski A, Bodemer C, Fraitag S, et al. Neonatal and Infantile Erythrodermas: A Retrospective Study of 51 Patients. Arch Dermatol. 2000;136:875-880.Эритродермия - эксфолиативный дерматит. Причины и механизмы развития
а) Пример из истории болезни. 56-летний мужчина жалуется на сыпь, распространенную по всей поверхности его тела. Высыпания появились два месяца тому назад в области ягодицы и распространились на кисти, предплечья, туловище, голени, стопы и, совсем недавно - на лицо. У пациента отмечается выраженный зуд и чувство дискомфорта. Он признался, что последние 20 лет ежедневно выпивает бутылку джина и не может избавиться от этой привычки. Пациент сообщил, что ранее у него не возникало проблем с кожей и ему никогда не устанавливали диагноз псориаза или экземы. Он отрицает лихорадку, озноб или ночные потения. Кроме дискомфортного зуда кожи другие симптомы не выявлены. При физикальном обследовании на руках и большей части тела наблюдаются обширные эритематозные бляшки с белыми чешуйками.
На рисунке заметны отдельные шелушащиеся бляшки на тыльной поверхности левой кисти и распространенные изменения ногтей правой кисти. На другом рисунке представлена распространенная эритродермия в ягодичной области и на руках. Дифференциальная диагностика эритродермии включает псориаз, экзему, грибковые инфекции, себорейный дерматит и грибовидный микоз. Была выполнена трепанобиопсия 4-мм трепаном и начато лечение местными кортикостероидами. Больной отказался от госпитализации с целью детоксикации и дерматологического лечения. Ему предоставили большой тюбик 0,1% мази триамцинолона для ее аппликации на пораженные участки кожи два раза в день. Нанося триамцинолон на всю пораженную кожу в течение первых нескольких дней, ему следовало надевать хлопчатобумажную пижаму, предварительно смоченную теплой водой, и укрываться одеялом на 15 минут, по истечении которых снимать пижаму.
Тесты на ВИЧ, сифилис, красную волчанку, вирусный гепатит В и С отрицательные. Уровень тиреостимулирующего гормона в норме, уровни ферментов печени повышены, СОЭ - 52. Пациенту было рекомендовано уменьшить употребление алкоголя, пить много жидкости и явиться на повторный прием; на следующий день он отметил улучшение своего состояния. Через два дня было получено патоморфологическое заключение о наличии экзематозного дерматита, что позволило назначить пациенту курс системных стероидов наряду с местным применением мази. Наметившееся улучшение приостановилось через три недели, в связи с чем для улучшения состояния кожи настоятельно подчеркивалась необходимость отказа от алкоголя. Между врачом и пациентом установились доверительные отношения, которые способствовали согласию больного на детоксикацию в условиях стационара, и после сложного периода в палате интенсивной терапии он выписан из больницы трезвым, практически полностью с чистой кожей.
Эритродермия на руках у 56-летнего алкоголика. Бляшки и дисморфические ногти предполагают наличие псориаза, однако данные биопсии указали на экзематозный дерматит Эритродермия на спине и ягодицах пациента, представленного на рисунке выше
б) Распространенность (эпидемиология). Эритродермия или эксфолиативный дерматит является редким заболеванием, которое обычно развивается после системных или кожных заболеваний.
• Эритродермия возникает в любой возрастной группе - от младенцев до пожилых людей.
• У взрослых средний возраст начала заболевания составляет 55 лет, соотношение мужчин и женщин равно 2,3:11,2.
• Вольные эритродермией составляют примерно 1% от всех пациентов, госпитализированных в дерматологические клиники.
• Эритродермия иногда протекает очень тяжело, в ходе заболевания часто развиваются метаболические, инфекционные, кардиологические и респираторные осложнения, а также расстройства терморегуляции.
в) Этиология (причины), патогенез (патология). Примерно в 50% случаев эритродермия возникает на фоне предшествующих дерматозов, однако может развиваться и вследствие системных заболеваний, злокачественных опухолей и токсидермии (реакции на лекарственные средства). Эритродермия с неустановленной причиной (идиопатическая) отмечается в 9-47% случаев.
• Патофизиология заболевания полностью не выяснена, однако наблюдается повышение скорости замены старых клеток эпидермиса новыми.
• Быстрое созревание и миграция клеток через эпидермальный слой приводит к избыточному шелушению.
• Быстрое обновление эпидермиса вызывает потерю жидкости, электролитов и белка, что обычно имеет тяжелые метаболические последствия, включая сердечную недостаточность и синдром острого респираторного дистресса.
• Определенную роль в патогенезе играет взаимодействие иммунологических модуляторов (включая интерлейкины 1, 2, 8) и фактора некроза опухоли.
1. Дерматологические состояния, которые чаще всего сопутствуют эритродермии, включают следующие:
• Псориаз - особенно генерализованный пустулезный псориаз с эксфолиацией
• Красный волосяной лишай
• Себорею
• Атопический и контактный дерматиты.2. Эритродермия может также развиваться после ряда инфекционных заболеваний:
• ВИЧ-инфекции
• Туберкулеза
• Норвежской чесотки
• Гепатита
• Сыпного тифа
• Гистоплазмоза.3. Системные заболевания, сопуствующие эритродермии, включают следующие:
• Саркоидоз
• Тиреотоксикоз
• Реакцию «трансплантат против хозяина»
• Дерматомиозит.![эритродермия]()
Эритродермия - эксфолиативный дерматит
4. Точная заболеваемость эритродермией, сопутствующей злокачественным опухолям, неизвестна, однако ретикулоэпдотелиальные неопластические процессы, особенно кожные Т-клеточные лимфомы, вызывают эритродермию наиболее часто.
Эритродермия может предшествовать кожной Т-клеточной лимфоме или развиваться после ее выявления; в свою очередь, при хронической идиопатической эритродермии высок риск последующего развития кожной Т-клеточной лимфомы.
Опухоли толстого кишечника, легких, предстательной железы и щитовидной железы являются причиной 1% всех случаев эритродермии.У детей эритродермия может сочетаться со следующими состояниями:
• Синдром Оменна
• Квашиоркором
• Диетическим фиброзом
• Аминоацидозом.5. Реакции на лекарственные препараты (токсидермия) - общеизвестная причина эритродермии. Список лекарств, вызывающих эритродермию, обширен и включает системные и местные препараты, многие из которых широко применяются, в том числе травяные, гомеопатические и аюрведические средства. Список основных препаратов включает:
• Пенициллины
• Сульфонамиды
• Производные тетрациклина
• Сульфат мочевины
• Блокаторы кальциевых каналов
• Каптоприл
• Тиазиды
• Нестероидные противовоспалительные препараты
• Барбитураты
• Соли лития.У детей была выявлена связь заболевания с местным применением борной кислоты.
Читайте также: