Что такое остиальный клапан большой подкожной вены
Обновлено: 18.04.2024
Этапы и техника операции при варикозе на ногах
а) Показания для операции при варикозе:
- Плановые: хроническая недостаточность поверхностной венозной системы с варикозом и язвами на нижней конечности.
- Противопоказания: окклюзия глубокой венозной системы.
- Альтернативные мероприятия: чрескожная инъекционная склерозирующая терапия.
б) Предоперационная подготовка:
- Предоперационные исследования: подтвердите проходи мость глубокой венозной системы при флебографии и допплерографии.
- Подготовка пациента: отметьте вены до операции, особенно перфораторы.
в) Специфические риски, информированное согласие пациента:
- Рецидив варикозной болезни (5% случаев через 10 лет)
- Повреждение сосудов (бедренная артерия/вена).
- Послеоперационное кровотечение
- Повреждение нервов (n. saphenus, n. suralis)
г) Обезболивание. Общая, спинальная, эпидуральная анестезия.
д) Положение пациента. Лежа на спине, ноги немного раздвинуты.
е) Оперативный доступ. Разрез кожи для субфасциальной эндоскопической операции на перфораторах (SEPS) выполняется вдоль средней линии по медиальной поверхности голени, на два поперечных пальца дорзальнее заднего края большеберцовой кости.
ж) Этапы операции:
- Анатомия
- Маркировка варикозных вен
- Расположение пациента и разрез кожи
- Анатомия овальной ямки
- Перевязка и пересечение устья большой подкожной вены - Пересечение большой подкожной вены
- Перевязка культи вены с прошиванием
- Дистальное выделение большой подкожной вены
- Введение зонда Бэбкока
- Проксимальная перевязка зонда Бэбкока
- Экстирпация большой подкожной вены в краниокаудальном направлении
- Удаление варикозно измененных венозных ветвей
- Перевязка перфораторов
- Техника субфасциальной эндоскопической операции на перфораторах
- Компрессионное бинтование
з) Анатомические особенности, серьезные риски, оперативные приемы. Помните о близком расположении большой подкожной вены и подкожного нерва, а также короткой подкожной вены и икроножного нерва.
и) Меры при специфических осложнениях. При кровотечении применяйте постоянное сжатие; возможна перевязка венозных ветвей с прошиванием.
к) Послеоперационный уход после удаления большой подкожной вены по поводу варикоза:
- Медицинский уход: строгое соблюдение компрессии, вначале накладывайте эластичный бинт, индивидуальные компрессионные чулки применяются только после полного заживления ран.
- Активизация: сразу же: приподнятое положение ног в положении сидя в течение первых 6 недель. Девиз для пациента: ходить и лежать - хорошо, сидеть и стоять - плохо.
- Физиотерапия: нет необходимости.
- Период нетрудоспособности: 1 неделя.
л) Этапы и техника операции при варикозе вен ног:
1. Анатомия
2. Маркировка варикозных вен
3. Расположение пациента и разрез кожи
4. Анатомия овальной ямки
5. Перевязка и пересечение устья большой подкожной вены
6. Пересечение большой подкожной вены
7. Перевязка культи вены с прошиванием
8. Дистальное выделение большой подкожной вены
9. Введение зонда Бэбкока
10. Проксимальная перевязка зонда Бэбкока
11. Экстирпация большой подкожной вены в краниокаудальном направлении
12. Удаление варикозно измененных венозных ветвей
13. Перевязка перфораторов
14. Техника субфасциальной эндоскопической операции на перфораторах
15. Компрессионное бинтование
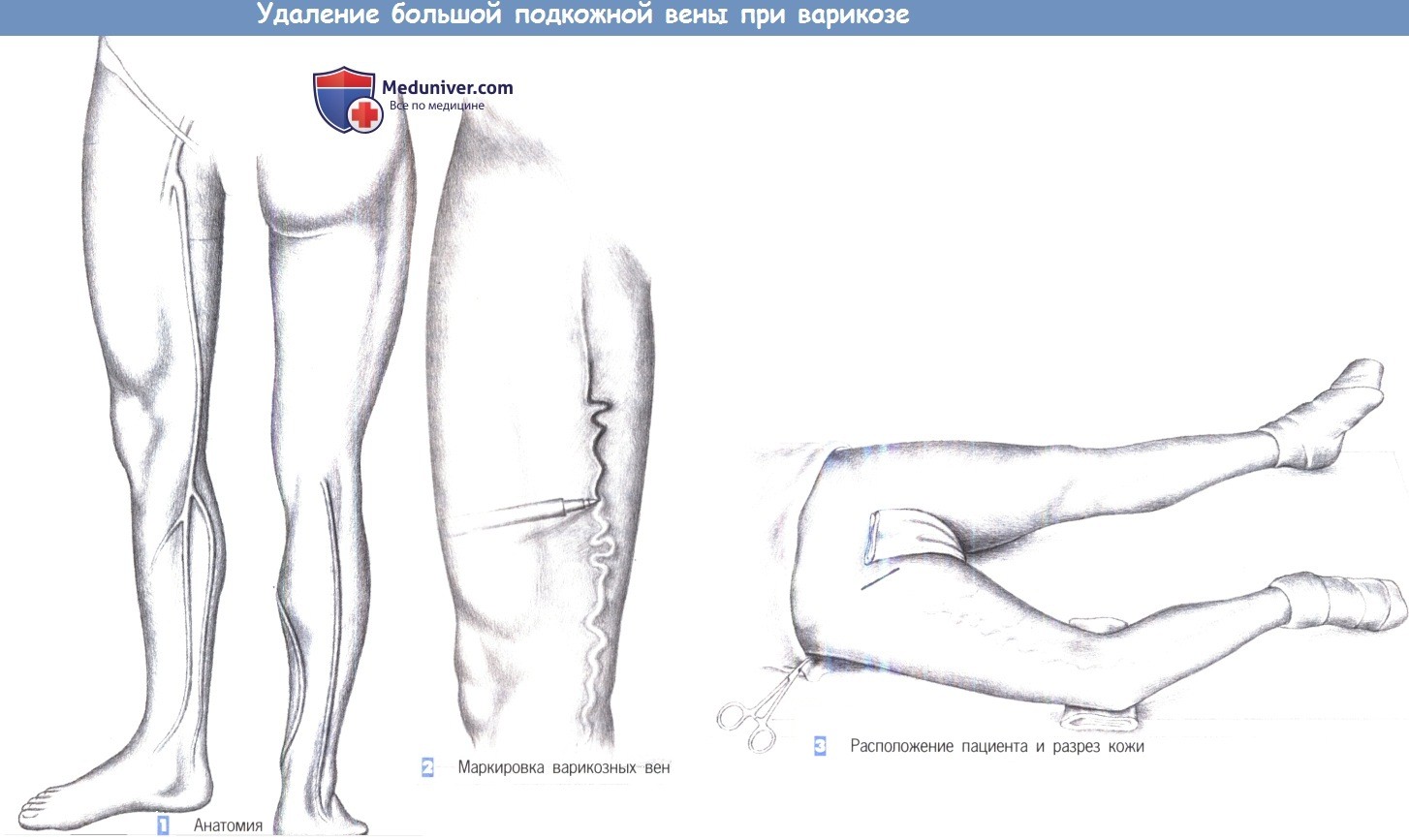
1. Анатомия. Большая подкожная вена идет вдоль внутренней поверхности бедра и делится на две или три ветви на внутренней поверхности голени. Короткая подкожная вена нижней конечности впадает в подколенную вену и идет подкожно на дорзолатеральной поверхности голени. Большая подкожная вена исходит из области внутренней лодыжки, а короткая подкожная вена начинается на задней поверхности наружной лодыжки.
2. Маркировка варикозных вен. Заметный стволовой варикоз с признаками начального застоя является показанием к хирургическому лечению варикозной болезни. В этих случаях склерозирующая терапия бесполезна. Предпосылка для эксцизионного лечения варикозной болезни - подтверждение проходимости глубокой венозной системы при флебографии. Подготовка к операции начинается вечером перед операцией; венозные узлы отмечаются фломастером в положении пациента стоя. Пальпируются фасциальные промежутки, и несостоятельные перфораторы в их пределах отмечаются отдельно (кругами или крестами).
3. Расположение пациента и разрез кожи. Нога пациента на стороне операции укладывается с небольшой наружной ротацией на подушке. Лонная область и нижняя конечность обкладываются стерильным бельем. Хирургическое поле распространяется от передневерхней ости подвздошной кости до лодыжки. Разрез кожи проводится по медиальной поверхности бедра, поперечно или косо, над легко пальпируемой пульсацией бедренной артерии, что соответствует местоположению овальной ямки.
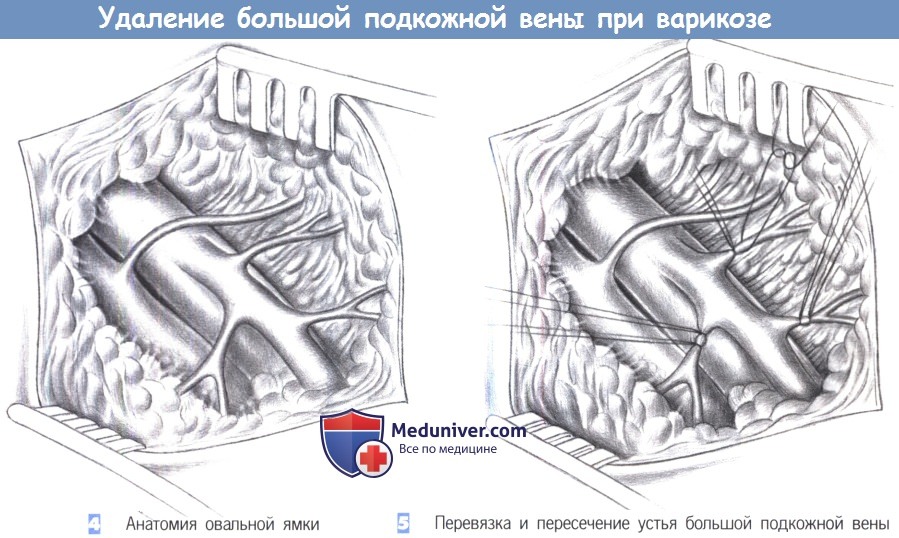
4. Анатомия овальной ямки. После углубления разреза через подкожную ткань и введения ранорасширителя с кремальерой обнаруживается овальная ямка. Бедренная вена идет по ее медиальной стороне вместе с большой подкожной веной, которая ответвляется медиально. Артерия расположена латерально. Артериальные ветви часто пересекают вены, уходя на медиальную поверхность бедра. Уверенность в том, что сосуд является большой подкожной веной, подтверждается идентификацией бедренной вены. Эта идентификация - необходимая профилактика случайного иссечения бедренной вены.
5. Перевязка и пересечение устья большой подкожной вены. Иссечение большой подкожной вены начинается с перевязки и пересечения, которое включает пересечение большой подкожной вены у места ее слияния с бедренной веной, а также пересечение всех ее притоков. Каждый приток дважды перевязывается и пересекается. Перевязка и пересечение около устья могут быть показаны как единственная мера при недостаточности сафенофеморального клапана в отсутствие обширного столового варикоза. Конечно, эти случаи также включают пересечение большой подкожной вены у сафенофеморального соединения.
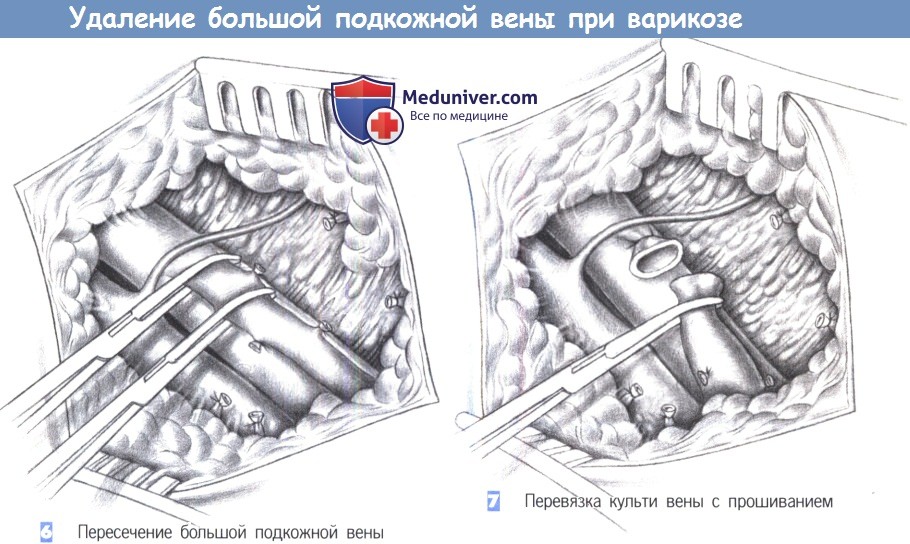
6. Пересечение большой подкожной вены. После четкой идентификации и пересечения всех притоков большая подкожная вена пересекается между зажимами Оверхольта у сафенофеморального соединения и подготавливается к экстирпации.
7. Перевязка с прошиванием культи вены. Культя большой подкожной вены перевязывается с прошиванием у бедренной вены (2-0 PGA) без сужения последней. Для выхода зонда Бэбкока, который вводится дистально, дистальная часть сосуда перекрывается зажимом.
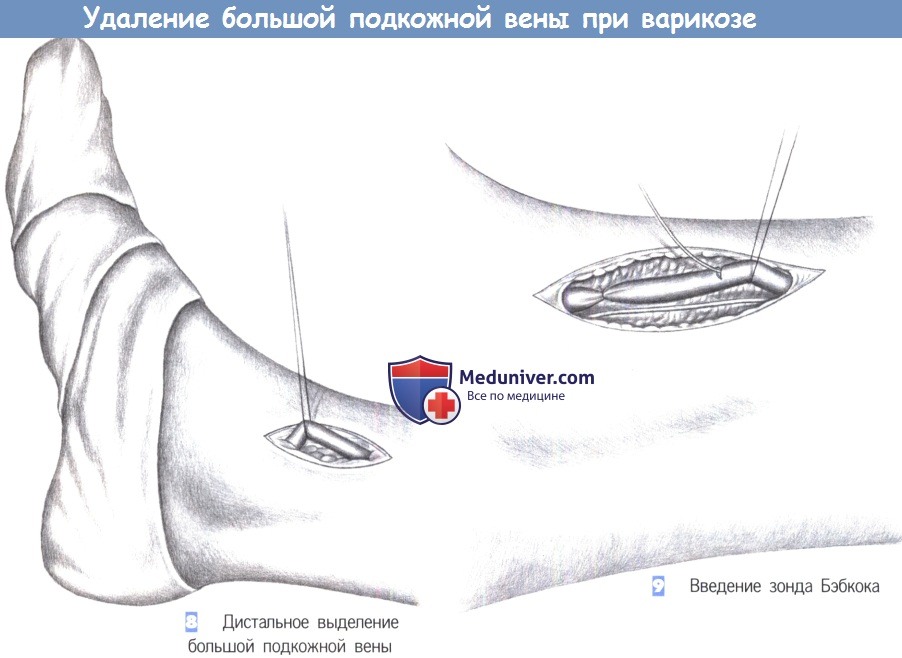
8. Дистальное выделение большой подкожной вены. Следующий шаг - изоляция большой подкожной вены у места ее появления в области стопы. Большую подкожную вену легко обнаружить кпереди от медиальной лодыжки. Вена выделяется через продольный разрез кожи, обводится лигатурами и перевязывается с дистальной стороны.
9. Введение зонда Бэбкока. После достаточной мобилизации вены в нее может быть введен зонд Бэбкока в направлении от стопы к бедру. Во время этой манипуляции важно идентифицировать и защитить идущий в непосредственной близости подкожный нерв. Повреждение этого нерва приводит к тяжелым симптомам и потере чувствительности. Учитывая возможность повреждения подкожного нерва, экстирпация вены в направлении кровотока, от стопы к бедру, правомерна только в исключительных случаях.
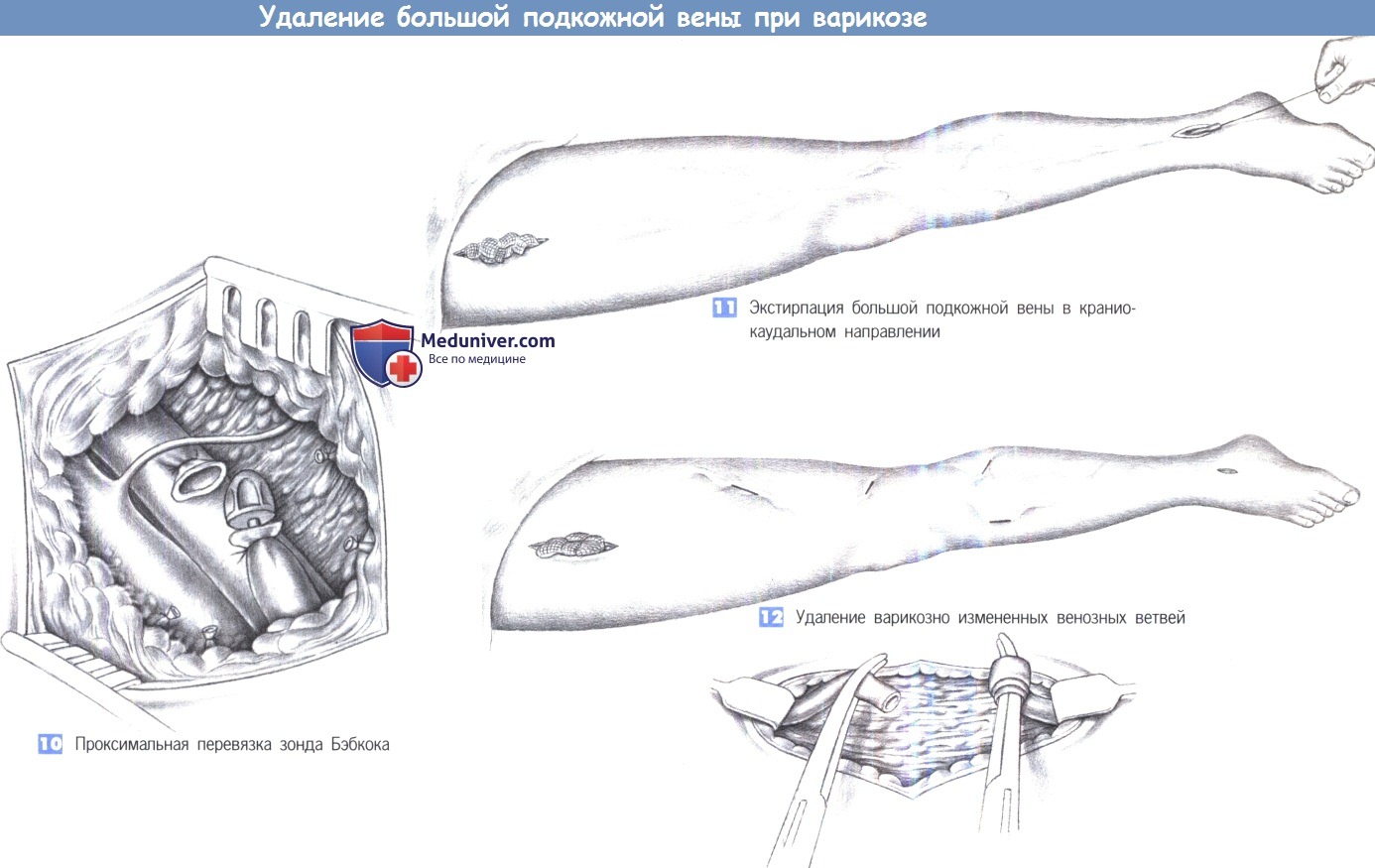
10. Проксимальная перевязка зонда Бэбкока. Зонд Бэбкока вводится от дистального до проксимального отдела конечности и продвигается до проксимальной части подкожной вены. Часто зонд может быть продвинут вдоль ноги только на короткие сегменты. В этих случаях над головкой зонда выполняется поперечный разрез, головка зонда перевязывается и привязанная к головке зонда вена извлекается с дистальной стороны. В принципе, та же самая процедура применяется в случаях полного проведения зонда Бэбкока по вене до паха. После успешного проведения зонда через вену до паха, вена надежно привязывается к зонду Бэбкока в паховой области.
11. Экстирпация большой подкожной вены в краниокаудальном направлении. Это предпочтительный метод, позволяющий защитить подкожный нерв. Вена постепенно извлекается от проксимального до дистального отдела конечности при сжатии рукой помощника с выполнением релаксирующих разрезов (чтобы перевязать все притоки) при большом сопротивлении продвижению зонда. Ассистент удерживает ногу в поднятом состоянии и выполняет компрессию тампонами.
12. Удаление варикозно измененных венозных ветвей. После того, как большая подкожная вена удалена на всю ее длину или по частям, начинается удаление варикозно измененных венозных ветвей. С этой целью над ранее отмеченной варикозно измененной веной выполняется разрез длиной 1-2 см, чтобы выделить венозные узлы. Они захватываются зажимами, пересекаются и извлекаются из подкожной ткани на максимально возможном расстоянии, путем скручивания на зажимах. Ветви перевязываются лигатурами (2-0 PGA). Кожа над венами мобилизуется в максимально возможной степени. Важно избежать большого кровотечения, так как это может привести к значительным послеоперационным жалобам и обширным гематомам.
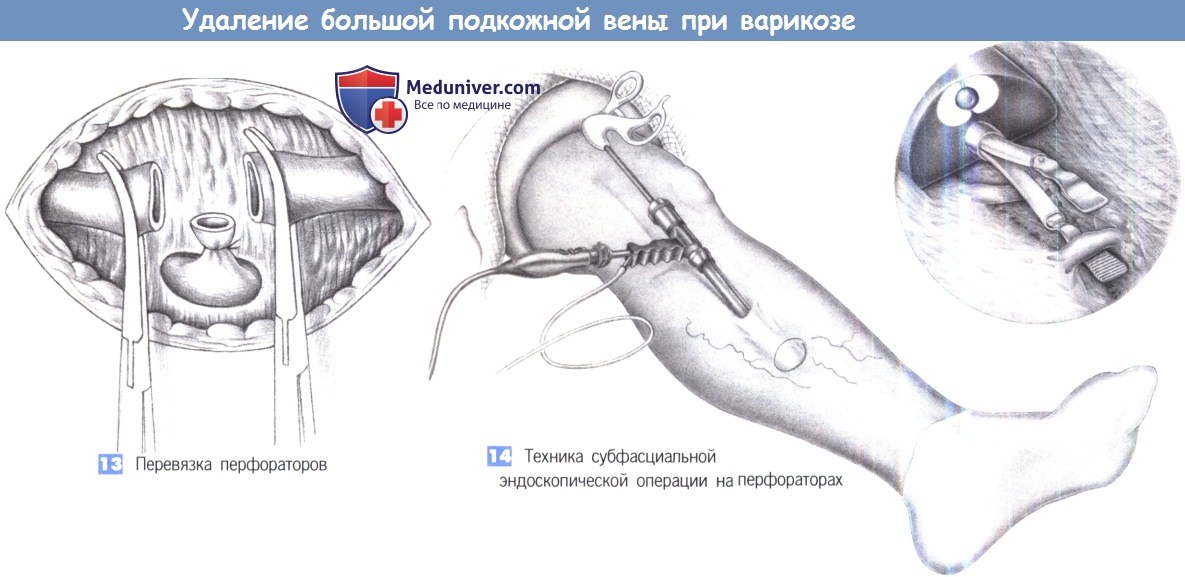
13. Перевязка перфораторов. Если имеются перфорирующие вены, обнаруживаемые по промежуткам в фасции, то они должны быть найдены через отдельные разрезы и пересечены между лигатурами с прошиванием. Соединяющаяся вена, ведущая вниз к глубокой венозной системе, обрабатывается лигатурами с прошиванием (2-0 PGA), чтобы предотвратить послеоперационное кровотечение. Лежащие выше варикозно измененные узлы должны быть удалены с помощью обычной техники и перевязаны лигатурами.
14. Техника субфасциальной эндоскопической операции на перфораторах. После наложения жгута, на два поперечных пальца кзади от переднего края большеберцовой кости, на линии Линтона в середине голени выполняется разрез длиной около 3 см. После идентификации фасции она рассекается на ту же длину. Перед введением операционной трубки и эндоскопической оптики субфасциальное пространство расширяется пальцем. При осторожном продвижении инструмента может быть осмотрено все субфасциальное пространство. Недостаточные перфораторные вены коагулируются или пересекаются ультразвуковым скальпелем.

15. Компрессионное бинтование. Самая важная послеоперационная мера - полное бинтование ноги от стопы до паха с достаточным давлением при использовании эластичного бинта или упругих компрессионных чулок. Чулки или компрессионный бандаж предотвращают послеоперационное кровотечение.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Как и на верхней конечности, вены нижней конечности разделяются на глубокие и поверхностные, или подкожные, которые проходят независимо от артерий.
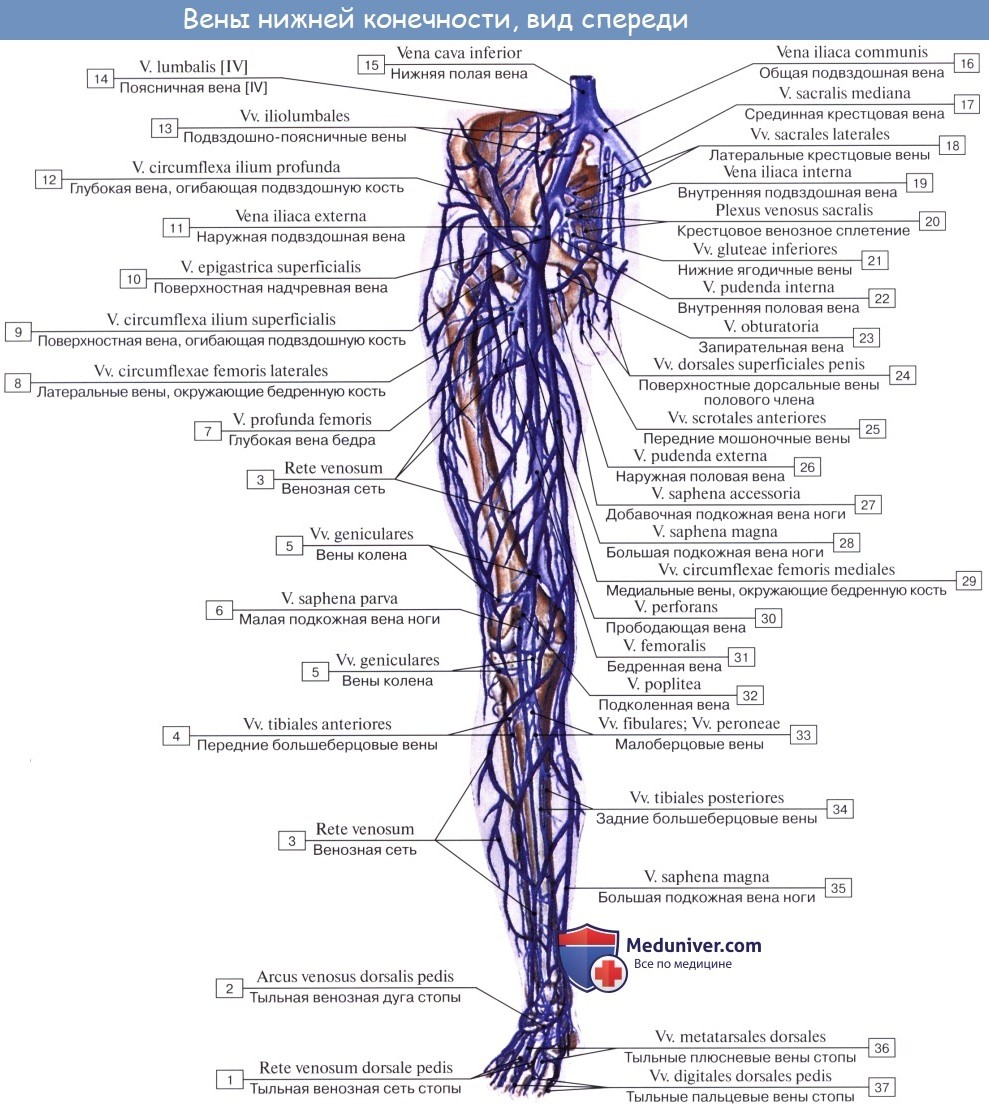
Глубокие вены стопы,и голени являются двойными и сопровождают одноименные артерии. V. poplitea, слагающаяся из всех глубоких вен голени, представляет одиночный ствол, располагающийся в подколенной ямке кзади и несколько латерально от одноименной артерии.
V. femoralis одиночная, вначале располагается латерально от одноименной артерии, затем постепенно переходит на заднюю поверхность артерии, а еще выше — на ее медиальную поверхность и в таком положении проходит под паховой связкой в lacuna vasorum. Притоки v. femoralis все двойные.
Из подкожных вен нижней конечности наиболее крупными являются два ствола: v. saphena magna и v. saphena parva. Vena saphena magna, большая подкожная вена ноги, берет начало на дорсальной поверхности стопы из rete venosum dorsale pedis и arcus venosus dorsalis pedis. Получив несколько притоков со стороны подошвы, она направляется вверх по медиальной стороне голени и бедра.
В верхней трети бедра она загибается на переднемедиальную поверхность и, лежа на широкой фасции, направляется к hiatus saphenus. В этом месте v. saphena magna вливается в бедренную вену, перекидываясь через нижний рог серповидного края. Довольно часто v. saphena magna бывает двойной, причем оба ее ствола могут вливаться отдельно в бедренную вену.
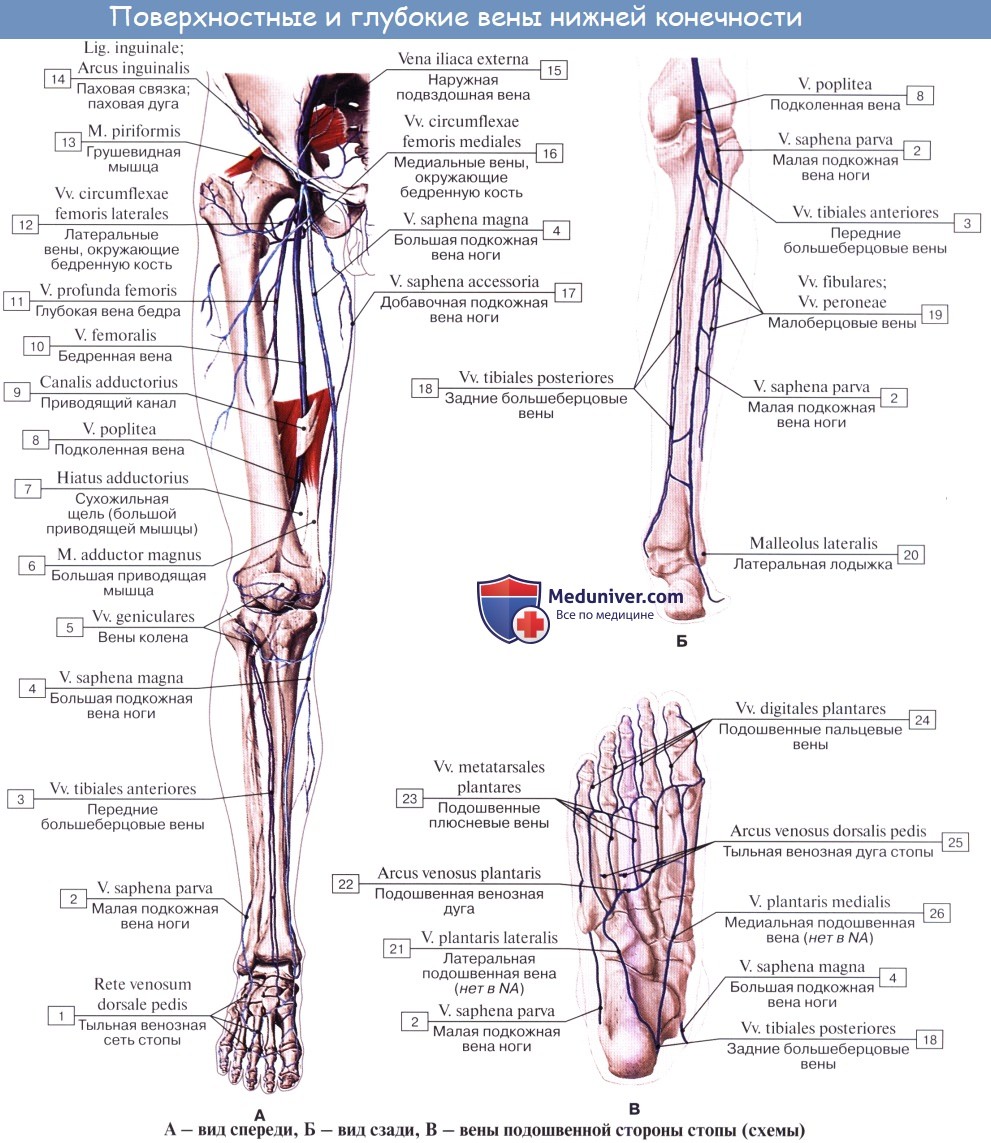
Из других подкожных притоков бедренной вены следует упомянуть о v. epigastrica superficialis, v. circumflexa ilium superficialis, vv. pudendae externae, сопровождающих одноименные артерии. Они вливаются частью непосредственно в бедренную вену, частью в v. saphena magna у места ее впадения в области hiatus saphenus.
V. saphena parva, малая подкожная вена ноги, начинается на латеральной стороне дорсальной поверхности стопы, огибает снизу и сзади латеральную лодыжку и поднимается далее по задней поверхности голени; сначала она идет вдоль латерального края ахиллова сухожилия, а далее кверху посередине заднего отдела голени соответственно канавке между головками m. gastrocnemii.
Достигнув нижнего угла подколенной ямки, v. saphena parva вливается в подколенную вену. V. saphena parva соединяется ветвями с v. saphena magna.
Клапаны вен и венозный насос. Несостоятельность венозных клапанов
Если бы не клапаны вен, давление в венах стопы под действием гравитационных сил у вертикально стоящего человека было бы постоянно на уровне +90 мм рт. ст. Но каждый раз при движении, когда сокращаются мышцы нижних конечностей, они сдавливают вены, проходящие между мышцами или в самих мышцах. Кровь из сдавленных участков вен перетекает в соседние участки. Но клапаны вен организованы таким образом, что кровь может течь только по направлению к сердцу.
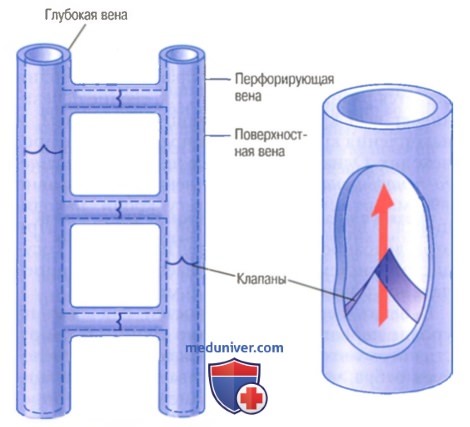
Клапаны вен нижних конечностей
Следовательно, каждый раз, когда происходит движение или хотя бы напряжение мышц конечностей, некоторое количество венозной крови проталкивается по направлению к сердцу. Эта насосная система известна как венозный насос, или мышечный насос. Его эффективность настолько велика, что в обычных условиях у идущего человека давление крови в венах стопы не превышает +20 мм рт. ст.
Если же человек стоит неподвижно, то венозный насос не работает, и венозное давление в сосудах нижних конечностей за 30 сек увеличивается до полной гравитационной величины +90 мм рт. ст. Давление в капиллярах при этом тоже существенно увеличивается, что приводит к выходу воды из сосудистого русла в окружающие ткани. В результате нижние конечности отекают, а объем крови в сосудистой системе уменьшается.
При неподвижном стоянии за 15-30 мин объем крови может уменьшиться на 10-20%, что часто происходит у солдат, которые вынуждены стоять по команде «смирно».
Несостоятельность венозных клапанов приводит к варикозному расширению вен. Клапаны венозных сосудов часто становятся несостоятельными, а иногда даже разрушаются. Особенно часто это происходит, если перерастяжение вен под действием повышенного венозного давления продолжается в течение недель и месяцев. Например, это бывает при беременности, или в том случае, когда человек большую часть времени вынужден стоять.
Растяжение вен приводит к увеличению площади поперечного сечения, но лепестки клапанов при этом не увеличиваются и не могут полностью перекрывать просвет сосудов. Если возникает подобная ситуация, венозный насос оказывается неэффективным и давление в венах нижних конечностей увеличивается еще больше. Это приводит к еще большему растяжению вен, в результате функция клапанов полностью нарушается. Таким образом, у человека развивается варикозное расширение вен, при котором под кожей нижней конечности видны большие выбухающие венозные узлы.
Если человеку с варикозным расширением вен приходится стоять дольше, чем несколько минут, давление в венах и капиллярах становится слишком высоким. Это приводит к выходу воды через сосудистую стенку в ткани и развитию постоянного отека конечности. Отек, в свою очередь, препятствует нормальной диффузии питательных веществ из капилляров к мышечным волокнам и клеткам кожи. Поэтому мышцы становятся болезненными и слабыми, а кожа — гангренозной и изъязвленной.
Клинические методы оценки венозного давления. Очень часто уровень венозного давления можно оценить путем простого наблюдения за степенью расширения периферических вен — особенно вен шеи. Например, у спокойно сидящего человека вены шеи в норме никогда не бывают расширенными, наполненными кровью. Если же давление в правом предсердии увеличено до +10 мм рт. ст., начинают выбухать вены, расположенные в нижней части шеи, а при увеличении давления до +15 мм рт. ст. все вены шеи без исключения переполнены кровью и выбухают.
Видео урок анатомии вен нижних конечностей
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Разрушение венозных клапанов после тромбозов является основной причиной развития недостаточности кровообращения и трофических язв при посттромботической болезни. Вальвулопластика (операция по восстановлению клапанов) при несостоятельности клапанов глубоких вен является эффективным методом улучшения венозного оттока. Восстановление клапанного аппарата глубоких вен возможно различными способами, каждый из них имеет свои показания. Это может быть замена пораженного венозного сегмента другим участком вены с сохраненными клапанами, либо переключение венозного оттока через ветви с сохранными клапанами.
Лучшие результаты достигаются посредством прямого восстановления клапанного аппарата с помощью микрохирургической вальвулопластики. Вальвулопластика позволяет добиться хорошей компенсации венозного оттока, что приводит к уменьшению отеков и заживлению трофических язв. Вальвулопластика глубоких вен должна проводится опытными сосудистыми хирургами, владеющими микрохирургической техникой и разбирающимися в патологии венозного оттока.
Подготовка к операции и анестезия
Подготовка к вмешательству на клапанах глубоких вен включает в себя очищение кишечника, бритье волос в области хирургического доступа. В ночь перед операцией пациенту вводится легкий седативный препарат. Непосредственно перед подачей в операционную проводится премедикация легким снотворным и анальгетиком.
В операционной устанавливается катетер в мочевой пузырь и подключичный внутривенный катетер для инфузии растворов во время операции. С целью анестезии мы обычно применяем эпидуральный катетер - укол в область позвоночника и продленное введение обезболивающих препаратов.
Для контроля за показателями артериального давления и ЭКГ к пациенту подключается специальный монитор.
Ход вмешательства
Доступ к венам
Чаще всего проводится вмешательство на клапанах бедренных вен. В этом случае разрез длиной около 10 см проводится в паховой области. После отделения клетчатки и выделения бедренной артерии открывается доступ к бедренным венам.
Для доступа к подколенной вене может использоваться подход с положением больного на животе, либо применяется доступ по внутренней поверхности нижней трети бедра и верхней трети голени.
![Вальвулопластика бедренной вены]()
Вальвулопластика
Оптимальным методом лечения рефлюкса по глубоким венам является прямое восстановление клапана - вальвулопластика. Целью вальвулопластики является восстановление функции клапана, устраняя существующий анатомический дефект. В зависимости от подхода вальвулопластики разделяются на несколько видов:
Прямая вальвулопластика
Подразумевает рассечение венозной стенки над клапаном и прямое устранение анатомического и функционального дефекта. Преимуществом метода является четкое выявление дефекта, идеальные возможности для восстановления створок венозных клапанов под контролем зрения.
Недостатками являются риски повреждения клапанного аппарата во время рассечения вены, которые могут быть устранены предварительной поперечной венотомией с последующим рассечением вены над клапаном под контролем зрения. Прямая вальвулопластика является сложным ювелирным вмешательством, что препятствует ее широкому распространению и должна выполняться под микроскопом.
Наружная вальвулопластика
Подразумевает собой сужение вены вокруг клапана с целью добиться смыкания створок. Эта операция имеет только два преимущества, это отсутствие необходимости рассекать вену и легкость в выполнении. По эффективности она значительно уступает прямому вмешательству.
Техника подобной операции может быть различной:
- Использование наружного кольца или спирали на вену (метод Введенского)
- Обвивной шов вены над клапаном без вскрытия просвета (экстравазальная коррекция клапана)
- Окутывание вены бычьим перикардом или лоскутом из сосудистого протеза
Основным недостатком такой методики является неконтролируемый эффект, и возможность стойкого сужения вены.
![Пересадка бедренной вены в большую подкожную с клапанами]()
Транспозиция бедренной вены
Смысл этой операции заключается в переводе потока крови из бедренной вены в вену с сохраненными клапанами. Это может быть сохраненная большая подкожная вена или глубокая вена бедра. Тогда обратный ток крови из подвздошной вены упирается в эти сохраненные клапаны, а отток из конечности не страдает.
Подобная операция является очень эффективной в лечении патологического венозного сброса, однако нечасто встречаются условия для ее выполнения. Чаще всего клапанные аппараты большой подкожной или глубокой вены бывают поражены, что делает их малопригодными для использования.
Создание нового венозного клапана
Принцип заключается в построении нового клапана с помощью венозной ткани пациента. Техника создания клапана зависит от ситуации с венозной стенкой. Если она утолщена, то можно ее расслоить, затем полученный лоскут фиксируется в виде паруса направленного выпуклой стороной в дистальном направлении. Можно сделать двустворчатый клапан, что является наиболее физиологичным и эффективным. Если в просвете вены имеются фиброзные тяжи после перенесенного тромбоза, то можно использовать их в качестве створок создаваемого клапана. При отсутствии таких условий можно создать клапан с помощью собственной венозной стенки, погруженной в просвет.
![Забор участка подмышечной вены с клапаном]()
Трансплантация (пересадка) нормального венозного сегмента
С целью восстановления клапанного аппарата в венах, не подходящих для прямой вальвулопластики может быть использована замена венозного сегмента участком подмышечной или плечевой вены с клапанами. С помощью разреза на плече забирается участок здоровой вены с клапанами, который вшивается в бедренную вену. Таким образом, восстанавливается полноценный клапанный аппарат.
Недостатком данной технологии является возможность развития вторичного расширения или наоборот рубцевания пересаженного сегмента, так как вены несколько отличаются по своей структуре.
Возможные осложнения после вальвулопластики
Как после любой большой хирургической операции после вальвулопластики встречаются осложнения связанные с самим вмешательством:
- Кровотечение
- Повреждение лимфатических протоков (лимфоррея)
- Повреждения кожных и глубоких нервов
- Нагноение послеоперационной раны
В нашей клинике подобные осложнения являются исключительной редкостью.
Специфическими осложнениями данного вмешательства являются:
- Тромбоз реконструированного сегмента
- Восходящий венозный тромбоз
- Легочная тромбоэмболия
К счастью эти осложнения являются редкими, их частота не превышает 1% от всех выполненных операций.
Прогноз после вальвулопластики
Основной целью вмешательства является улучшение венозной гемодинамики в конечности, что в конечном итоге должно привести к заживлению трофических язв, уменьшению отеков и затвердения тканей.
Результат лечения зависит прежде всего от правильного определения показаний к операции. Такое сложное вмешательство, как вальвулопластика, должно выполняться только после исчерпания всех менее сложных методов коррекции венозного оттока - устранения рефлюкса по подкожным венам и перфорантам, неэффективности компрессионного трикотажа и венотонических препаратов.
Наблюдение после операции
Проходимость восстановленного венозного сегмента обязательно контролируется после операции перед выпиской из стационара с помощью УЗИ вен.
В последующем, осмотры сосудистого хирурга с выполнением УЗИ должны проводится не реже чем один раз в 6 месяцев. По истечении года желательно выполнить МРТ флебографию.
Пациенту будут назначены препараты снижающие вероятность образования тромбов. Чаще всего это будет варфарин (под контролем анализа МНО), иногда мы назначаем продаксу. Самому, без согласования с врачом, отменять эти препараты недопустимо.
Преимущества Инновационного сосудистого центра
Инновационный сосудистый центр является одним из немногих медицинских учреждений в России в котором с успехом практикуются реконструктивные операции на глубокой венозной системе. Мы обладаем технологиями и опытом микрохирургических операций на клапанах вен нижних конечностей при посттромботической болезни, методами эндоваскулярной коррекции венозного оттока (ангиопластика и стентирование подвздошных вен), шунтирующих операций на глубоких венах.
В клинике детально отработана диагностика при нарушениях венозного оттока и показания к реконструктивным операциям на глубоких венах.
Преимущества лечения в клинике
Заболевания
Предварительное обследование и диагностика
Ультразвуковое дуплексное сканирование вен предоставляет сведения, касающиеся анатомии и гемодинамики глубокой венозной системы. С помощью ультразвука можно выявить наличие и продолжительность рефлюкса (обратного тока крови) по глубоким венам. Рефлюкс может быть выявлен на уровне бедренных, подколенных или берцовых вен. Определяется направление кровотока по перфорантным венам на голени. С помощью УЗИ можно выявить створки венозных клапанов и их функцию во время проб с напряжением живота на вдохе (проба Вальсальвы). УЗИ вен позволяет планировать вмешательство на венозных клапанах, но достаточно сложно оценить состояние глубокой вены бедра, так как ее достаточно сложно идентифицировать.
Контрастное исследование вен является финальным методом диагностики перед принятием решения о реконструкции венозных клапанов. Флебография дает исчерпывающую информацию по анатомии венозного сосуда и состоянии венозных клапанов, если она проводится сверху вниз (нисходящая флебография). Для оценки проходимости вен может использоваться восходящая флебография с пункцией низлежащих отделов глубоких вен. Оценка клапанов может проводится только при нисходящей флебографии с помощью пробы Вальсальвы.
Для оценки проходимости глубоких вен может использоваться современная технология визуализации как с контрастом (МСКТ), так и без контраста (МРТ). Получаемые данные позволяют оценить проходимость и анатомическую структуру глубокой венозной системы, но не позволяют оценить функцию венозных клапанов.
Основной целью операции по восстановлению клапанов является улучшение клинического состояния пациента с хронической венозной недостаточностью посредством устранения рефлюкса крови и венозной гипертензии. До решения вопроса о выполнении операции на глубоких венах необходимо устранить патологические сбросы по поверхностным венам и перфорантам. С этой целью оптимально применить эндовенозную лазерную коагуляцию.
В случае, если клинический эффект не достигается после этих более простых вмешательств, то возникают показания для исправления рефлюкса по глубоким венам. Чтобы операция имела успех необходимо точно локализовать рефлюкс и несостоятельные клапаны.
Показанием для операции на клапанах глубоких вен нижних конечностей является тяжелая хроническая венозная недостаточность класса C4b–С6, которая не контролируется консервативным лечением (компрессия) у пациентов с рефлюксом по глубоким венам при устранении возможного рефлюкса по поверхностным венам и перфорантам.
Если прямая вальвулопластика не представляется возможной, то мы рассматриваем следующие варианты хирургической коррекции:
- Транспозиция некомпетентной бедренной вены в вены с сохраненными клапанами (глубокая бедренная вена или большая подкожная вена.
- Создание искусственного клапана
- Пересадка вены с сохраненными клапанами
При сочетании клапанной недостаточности с непроходимостью или сужением глубоких вен требует в первую очередь устранить нарушения проходимости и лишь потом заниматься клапанами. Чаще всего для этого подходит венозное стентирование.

Патология подвздошных вен, которая связана с передавливанием левой подвздошной вены в малом тазу правой подвздошной артерией называют синдромом Мея Тернера. Это довольно редкое заболевание, которое поражает как мужчин, так и женщин. Синдром Мея-Тернера может являться причиной нарушения венозного оттока из левой нижней конечности и тазовых органов, вызывая варикозную трансформацию подкожных вен левой ноги, варикоцеле или варикозное расширение вен малого таза с последующим развитием хронической венозной недостаточности.
Другим компрессионным синдромом, имеющим клиническое значение при варикозе вен малого таза и семенного канатика является синдром аорто-мезентериального пинцета (nutcraker syndrome). Анатомические особенности приводят к сдавлению левой почечной вены верхней брыжеечной артерией с развитием рефлюкса по яичниковой (яичковой) вене и синдромом тазового венозного полнокровия.
Распространенность
Согласно эпидемиологическим данным правая общая подвздошная артерия (ОПА) сдавливала левую общую подвздошную вену (ОПВ) в 22 % из 430 аутопсий. В некоторых исследованиях эта находка составила до 32 %. До 16–20 % всего взрослого населения имеют бессимптомное сдавление левой ОПВ.
Течение заболевания
3 клинические стадии течения этого заболевания:
I стадия – бессимптомное течение;
II стадия – развитие сужений и штрангов в просвете подвздошной вены с явлениями хронической венозной недостаточности;
III стадия – развитие илиофеморальных тромбозов.
Прогнозы
Если стент во время операции был установлен правильно, то патология Мея Тернера не вернется. Пациенту назначают регулярное наблюдение у специалиста по сосудам и профилактическое лечение препаратами, которые предотвращают тромбоз. При естественном течении высока вероятность илеофеморального флеботромбоза слева и тяжелой хронической венозной недостаточности. Синдром аорто-мезентериального пинцета является частой причиной расстройств венозного оттока из малого таза и способствует развитию болезненных менструаций у женщин и варикоцеле у мужчин.
Преимущества лечения в клинике
Диагностика

При описании клинической картины авторы отмечают, что пациенты с синдромом Мея-Тернера предъявляют жалобы на боль и отек левой нижней конечности, боль в малом тазу, варикозное расширение вен левой нижней конечности, хронические язвы левой нижней конечности.
Женщины могут жаловаться на варикозное расширение вен половых губ, тазовые боли и/или полименорею. Чаще всего заболевание манифестирует у девочек в пубертатном возрасте, когда под действием эстрогенов происходит функциональная и морфологическая перестройка венозной системы органов малого таза.
У мужчин формируется 2-й (илеотестикулярный) тип варикоцеле, рефлюкс из подвздошной вены в яичковую. Чаще всего эти больные обращаются с жалобами на стой-кие боли в мошонке, в области таза и промежности, в левой нижней конечности, неустойчивую эрекцию, бесплодие, учащенное мочеиспускание.
Выделяют несколько групп в зависимости от клинических проявлений.
Первая группа связана с нарушением оттока из бассейна наружной подвздошной вены и вен левой нижней конечности, как следствие этого, развивается варикозная болезнь вен нижней конечности.
Вторая группа связана с нарушением оттока крови из бассейна внутренней подвздошной вены, и клинические проявления связаны с венозным полнокровием тазовых органов. Это варикозная болезнь вен малого таза у девочек и у мальчиков, сопровождающаяся синдромом тазовой боли, воспалительными заболеваниями (вульвовагинитами, простатопатиями и др.). Крайнее проявление болезни – кровотечения. До пубертатного возраста у детей чаще возникают кровотечения из прямой кишки и мочевого пузыря. Конечно, выраженность клинических проявлений зависела от степени флебогипертензии.
Обследование
УЗИ органов мошонки и подвздошных вен таза с обеих сторон. В большинстве случаев выявляется расширение левой ОПВ (общей подвздошной вены) ≥ 2 см (норма – 10–12 мм) и усиления линейной скорости кровотока в ней более чем в 2 раза по сравнению с аналогичным показателем с контрлатеральной стороны.
МР-ангиография нижней полой вены с контрастированием.
Магнито-резонансное исследование позволяет выявить варианты и степень компрессии общей, внутренней и наружной подвздошных вен слева при трехмерной реконструкции. Это исследование поможет при составлении диагностического алгоритма по пути исключения других признаков варикозной трансформации вен таза и/или нижней конечности.
Тазовая флебография
Селективные почечные и тазовые флебографии с обязательной флеботонометрией. Необходимо оценить НПВ, почечные, подвздошные и тестикулярные вены. При наличии положительного градиента давления между ОПВ слева и НПВ >10 мм рт. ст. необходимо оперативное лечение.
Читайте также:




