Что такое оптическая кожа
Обновлено: 26.04.2024
Ко́жно-опти́ческое восприя́тие (КОВ), кожное зрение — якобы существующая разновидность экстрасенсорных способностей — способность восприятия цвета, рисунков или текста за счёт одного только кожного контакта с объектом. Неизвестно ни одного современного научного исследования, подтверждающего наличие подобных способностей.
Содержание
Научные исследования кожно-оптического восприятия
История исследований
В 1930-е годы в серии экспериментов, проведённых в психологических лабораториях Харькова и Москвы в исследованиях советских психологов (А. Н. Леонтьев, А. В. Запорожец, В. И. Аснин, Н. Б. Познанская, С. Я. Рубинштейн) была показана принципиальная возможность возникновения у человека «чувствительности кожи к видимым лучам в условиях внешнего поискового действия» [1] . Эти исследования были прерваны с началом Великой Отечественной войны.
В 1960-х годах явления кожно-оптического восприятия демонстрировались Розой Кулешовой из Нижнего Тагила и изучались коллективами психологов и физиологов в СССР (А. С. Новомейский [1], Я. Р. Фишелев, С. Н. Добронравов, Н. Н. Судаков, Д. К. Гилев), США (R.P. Youtz, W.L. Makous [2], C.B. Nash, R.B. Buckhout, D.J. Weintraub), и Европе (Y. Duplessis [3]). Качественную оценку советские исследования этого времени получили в совместной статье доктора наук Зинченко В. П. и академиков Леонтьева А. Н., Ломова Б. М. и Лурия А. Р. «Парапсихология: фикция или реальность?» [2] Экспериментальная проверка способностей Кулешовой была также проведена в редакции «Литературной газеты». В этой проверке было совершенно однозначно показано, что «кожное зрение» Кулешовой в действительности не существует. Ни в одном из опытов, где обеспечивалась надёжная изоляция от других источников получения информации, Кулешова не смогла продемонстрировать свои якобы феноменальные способности. По свидетельству О. П. Мороза [3] , присутствовавшие на заключительном этапе тестирования профессиональные фокусники однозначно заявили, что все демонстрируемые Кулешовой «чудеса» — обыкновенные фокусы. Тем не менее, «феномен Розы Кулешовой» неоднократно вспоминали и позже:
В Нижнем Тагиле и в других городах на Урале в течение ряда лет проводятся исследования «кожного зрения» (так называемый эффект Розы Кулешовой), которое часто неправомерно относится к кругу «парапсихологических явлений», на самом деле не имея с ними ничего общего. Учет результатов многочисленных проверок, аналогичные случаи, наблюдавшиеся за рубежом и совсем недавно в Москве, дают основание заключить, что такое явление, то есть «кожное зрение», действительно существует и требует внимательного изучения. Правда, относительно его механизмов пока трудно делать сколько-нибудь определенные заключения [4] .
С конца 1970-х гг. явления кожно-оптического восприятия изучались в лаборатории Института радиотехники и электроники коллективом физиков под руководством академика Ю. Б. Кобзарева, академика Ю. В. Гуляева и доктора физико-математических наук Э. Э. Годика. Одним из основных объектов, которые изучались в этом проекте, была Н. С. Кулагина.
В конце восьмидесятых годов в харьковской гимназии для незрячих работал Виктор Мизрахи, который пpовел диссертационное исследование по теме «Психологические условия развития кожно-оптического восприятия цвета у слепых школьников» [4] и защитил кандидатскую диссертацию в 1998 г. в Институте дефектологии Украины [5] .
На настоящий момент научных экспериментов, достоверно повторивших результаты предыдущих заявлений, подтвердивших КОВ, не существует.
Методология научного исследования
Для корректной проверки необходимо исключить возможность получения информации о предлагаемых для «кожного просмотра» предметах через обычные органы чувств.
- Зрение — необходимо применять непрозрачную маску, целиком закрывающую лицо и плотно прилегающую к коже (простейший вариант — противогазная маска с надёжно затемнёнными стёклами). Можно использовать большой непрозрачный экран с рукавом (или непрозрачный мешок с рукавами на резинках, типа фотографического бокса), если «экстрасенс» утверждает, что «видит» рукой, размещая по одну его сторону испытуемого, а по другую — стол с оригиналами.
- Осязание — все оригиналы должны иметь одинаковый формат и структуру поверхности. Можно, например, покрыть предлагаемые рисунки прозрачной плёнкой или поместить их в застеклённые рамки.
- Возможность подсказки — оригиналы должны предъявляться вразбивку, перемешиваясь перед проверкой, а предъявляющий их человек не должен быть связан с проверяемым. При проверке нельзя допускать никаких разговоров.
Научно неподтвержденные явления КОВ
Все прочие фокусы, в которых феномен «кожного зрения», демонстрируемый «экстрасенсами», подтверждался, обнаруживают нарушение методики проведения (не произведено полное исключение других каналов поступления информации к «экстрасенсу»). Ни в одном эксперименте, где методика соблюдалась, ни один из экстрасенсов не смог продемонстрировать статистически значимого количества удачных определений цветов, опознания рисунков или чтения. «Экстрасенсы», пытавшиеся получить премию фонда Джеймса Рэнди, также не сумели продемонстрировать способность к «кожному зрению» в корректно поставленном эксперименте.
Чаще всего подобные возможности демонстрируются различного рода шарлатанами. Aферисты утверждают, что они могут определять цвета или даже читать кожей. Контактное или бесконтактное «чтение кожей» многократно демонстрируемое на публике, не более чем обыкновенный цирковой фокус.
В XXI веке на Украине и в России (Киев, Феодоссия, Москва, Санкт-Петербург) создано несколько центров «по обучению слепых детей кожному зрению» по «методу Вячеслава Бронникова». Документированных доказательств реальности заявленных результатов нет, но подготовлено несколько телевизионных передач и публикаций в прессе. Относительно уровня обучения в школах, обучающих по методу Бронникова, объективных данных пока нет. На сайте В. Бронникова приведена электронная библиотека, содержащая ссылки на множество газетных и журнальных публикаций (1995-2007 гг.). За все 12 лет деятельности В.М. Бронников не опубликовал ни одной научной статьи по кожно-оптическому восприятию в научных журналах.
Техника демонстрации трюка
Наиболее обычный способ «чтения руками» демонстрируется следующим образом: «экстрасенс» предлагает завязать себе глаза непрозрачной повязкой, после чего подавать заранее подготовленные (и виденные им самим) рисунки. Фокус состоит в том, что при завязывании глаз обычной повязкой (платком, шарфом) глаза закрываются не полностью — из-за натягивания ткани на верхней части носа под внутренними углами глаз повязка не доходит до кожи. В результате «экстрасенс», скосив глаза к переносице и повернув соответствующим образом голову, может видеть предлагаемые рисунки. Смотреть таким образом, конечно, неудобно, но цвета определять можно, а можно и опознавать рисунки и надписи, особенно если их число ограничено, а содержание заведомо известно. Возможны и другие уловки, как прямое подглядывание, так и, например, подсказки помощника заранее оговорённым словесным кодом, различение заранее подготовленных рисунков по микрознакам, которые могут восприниматься наощупь (аналогично краплению карт) и так далее.
Атопическая кожа – это один из симптомов атопического дерматита. Заболевание принадлежит к хроническим незаразным патологиям, характеризуется периодическими обострениями и периодами ремиссий.
Заболевание не представляет реальной опасности для здоровья пациента, но вызывает большой дискомфорт, понижает качество жизни, вызывает физические и моральные страдания. Чаще всего патология встречается в детском возрасте, но иногда сохраняется и у взрослых.
Причины атопической кожи у ребенка
Атопическая кожа развивается в раннем детстве. Заболевания имеет наследственный характер, чаще передается по материнской линии. Во взрослом возрасте больные с атопическим дерматитом часто страдают бронхиальной астмой или аллергическим ринитом. Если родители склонны к проявлениям признаков атопической кожи, вероятность передачи болезни ребенку достигает 50 %.
К причинам заболевания относят:
- слабость иммунной системы;
- повышенную сухость и чувствительность кожи;
- дефицит липидов, препятствующих проникновению аллергенов;
- погрешности в питании матери во время вынашивания ребенка;
- ранний перевод младенца на искусственное вскармливание или раннее введение прикорма.
К провоцирующим факторам развития болезни относятся проживание в регионах с неблагоприятной экологической ситуацией, токсикозы матери при беременности, нервно-психическое истощение, перенесенные инфекционные заболевания.
Болезнь периодически обостряется и затихает. Обострения возникают под влиянием различных провоцирующих факторов: прорезывание зубов, перепады температуры, ношение одежды из синтетических тканей, пищевые аллергены.
Симптомы
Атопическая кожа у ребенка возникает в результате острой или хронической формы заболевания. Обострение характеризуется следующими признаками:
- красные пятна;
- узелковые высыпания (папулы);
- шелушение участков кожи;
- образование мокнущих участков;
- образование чешуек-корочек в волосистой части головы;
- сильный зуд пораженных участков;
- экзематозные воспаления.
Поскольку атопическая кожа сопровождается сильным зудом, в местах расчесов образуются ранки и язвочки. При переходе болезни в хроническую форму, наблюдается утолщение кожных покровов, появление трещин на ладонях и подошвах стоп.
Места локализации высыпаний при атопическом дерматите: щеки и лоб, конечности, тыльная сторона кистей рук, верхняя часть груди, ягодицы. Во взрослом возрасте атопическая кожа преимущественно встречается на сгибательных поверхностях рук и ног.
Продолжительное обострение негативно отражается на психологическом состоянии. У пациента наблюдается повышенная тревожность, раздражительность. У младенцев нарушается сон и аппетит, они становятся капризными и малоактивными
Заболевание может вызывать осложнения, среди них наиболее распространенными являются пиодермия (бактериальная инфекция), поражение грибками.
Диагностика
Специфических лабораторных исследований для диагностики заболевания не существует, диагноз ставят на основании наличия зуда, признаков экземы, аналогичного диагноза у ближайших родственников. Хроническая форма также является основанием подтверждения диагноза.
Дополнительно обращают внимание на локализацию высыпаний, их интенсивность, сильный зуд и нарушения сна. Вне хронической формы заболевания берут кожные пробы на выявление аллергена.
В диагностике атопической кожи важно исключить другие заболевания с аналогичными симптомами. Это контактный дерматит, себорея, чесотка, псориаз, микоз.
Лечение атопической кожи
Лечение атопической кожи направлено на:
- устранение зуда, повышенной сухости кожи и высыпаний;
- снятие воспалительного процесса;
- очищение организма;
- снятие чувствительности к аллергену;
- коррекцию сосудистых и обменных нарушений;
- профилактику рецидивов и осложнений;
- избавление от вторичной инфекции.
Лечение заболевания должно быть комплексным. Оно включает медикаментозную терапию, наружное лечение, коррекцию диеты, осуществление физиотерапевтических процедур, реабилитацию и психологическую помощь. При легком течении болезни лечение проводят на дому, при тяжелых формах показана госпитализация.
Лекарственная терапия
Для снятия зуда и воспаления назначают противовоспалительные, противозудные, дезинтоксикационные средства.


Важной частью лечения заболевания является назначение антигистаминных препаратов. Это группа лекарственных средств, блокирующих рецепторы гистамина в организме. Сегодня применяют антигистаминные препараты нового поколения, поскольку первые лекарства такого действия вызывали быстрое привыкание и теперь назначаются только краткими курсами.

Одна из первоочередных задач лечения – это устранение зуда и восстановление водно-липидного баланса кожных покровов. С этой целью показано местное лечение пораженных участков. Возможно применение специальных косметических средств, увлажняющих и регенерирующих кожу. В период обострений показано применение примочек на основе лекарственных трав – ромашки, шалфея, зверобоя.
Диетотерапия
Регуляция питания, исключение из рациона продуктов, способных провоцировать аллергические реакции, помогает снизить тяжесть симптомов.
При атопической коже у детей грудного возраста важно быть очень внимательными со сроками введения прикорма. Каждый новый продукт дают в минимальном количестве и в течение 2-3 дней наблюдают за реакцией организма. Первым прикормом ребенка должны стать пюре из кабачков, патиссонов, капусты или безмолочные каши без сахара и глютена.
Немного позже малышу вводят белковый прикорм – пюре из мяса кролика или индейки. Соки и фрукты рекомендуют давать в ограниченных количествах к концу первого года жизни.
В периоды обострения назначается гипоаллергенная диета. Она предусматривает исключение из рациона следующих блюд и продуктов:
- жареная рыба и мясо;
- копченые, маринованные и соленые продукты;
- наваристые бульоны;
- шоколад и какао;
- цитрусовые;
- клубника и земляника;
- орехи и мед;
- фаст-фуд и консервы;
- грибы.
Диетотерапия предусматривает включение в меню пищевых добавок, таких как оливковое, подсолнечное или кукурузное масло.
Профилактика
Профилактические меры по предотвращению атопического дерматита должны начинаться еще на этапе беременности. Будущей маме рекомендовано избегать контакта с потенциальными аллергенами, не допускать токсикоза, правильно питаться, много времени проводить на свежем воздухе, отказаться от вредных привычек.




Главная профилактика заболевания на первом году жизни – это грудное вскармливание малыша. Кормящая мама также должна соблюдать гипоаллергенную диету. Следует избегать неконтролируемого приема медикаментозных средств, поскольку они также могут спровоцировать аллергические реакции у младенца.

Любой прикорм вводят очень осторожно и в небольших количествах. Прикорм вводится не раньше, чем через полгода жизни малыша.
Перечисленные меры относятся к первичной профилактике. Вторичная профилактика предусматривает:
- исключение контакта с провоцирующими факторами;
- соблюдение диеты;
- проведение десенсибилизирующей терапии;
- назначение санаторно-курортного лечения;
- регулярный прием теплой ванны или душа;
- смягчение и увлажнение кожи специальными средствами;
- выбор нижнего белья и одежды из натуральных материалов, преимущественно хлопка;
- защиту кожи от неблагоприятных внешних факторов – солнечных лучей, ветра и мороза.
По мере роста и взросления ребенка обострения заболевание встречается реже. Примерно половина пациентов излечиваются к подростковому возрасту. О выздоровлении ведут речь при отсутствии признаков болезни в течение 4-7 лет.
К сожалению, полностью исключить факторы, провоцирующие атопический дерматит, невозможно. Но при этом реально свести количество обострений к минимуму, соблюдая профилактические меры.
Ни при каких обстоятельствах нельзя заниматься самолечением, особенно если речь идет о грудном ребенке. При атопической коже необходимо обращаться к врачу-дерматологу или аллергологу, который назначит лечение.
Средства при дерматите
Средства по уходу за чувствительной кожей, склонной к проявлению аллергических реакций, не менее важны, чем медикаментозная терапия и коррекция питания. Их задача – устранить повышенную сухость, зуд и раздражение кожи.
Хорошие отзывы получают средства для устранения сухости и зуда серии «Эмолиум». Их используют для коррекции состояния кожи при атопическом дерматите, себорее, псориазе. Эмоленты в составе оказывают увлажняющее, противозудное, регенерирующее, противовоспалительное действие.
Базовая серия подходит для ежедневного ухода за чувствительной сухой кожей. Для успешного устранения местных признаков атопического дерматита возможно применение средств из специальной и триактивной серии.
Для смягчения жесткой воды, увлажнения и ускорения регенерации рекомендуют эмульсию для купания «Эмолиум». Ряд активных компонентов в составе эмульсии восстанавливает дефицит жиров в коже, а также насыщает ее витаминами и полезными минералами. Масла карите и авокадо способствуют увлажнению и обеспечивают оптимальный водно-липидный баланс.
Эмульсию можно использовать при каждом купании ребенка. В процессе мытья нельзя тереть кожу мочалкой. После водных процедур нельзя растирать кожу, достаточно аккуратно промокнуть ее полотенцем. Для закрепления эффекта после купания на кожу наносят крем серии «Эмолиум».
Атопический дерматит — это хроническое аллергическое заболевание с периодами обострения и ремиссии. Наиболее характерными симптомами заболевания являются постоянный зуд кожи и красные поражения, напоминающие лишайник. Атопический дерматит чаще всего диагностируется у маленьких детей, взрослые болеют реже.
Другие термины для атопического дерматита, такие как атопическая экзема или ранее использовавшаяся чесотка, в самом названии сближают природу и специфические симптомы этого заболевания. Люди, страдающие АД, страдают хроническим зудом кожи. В результате царапин, которые трудно контролировать, кожа разрушается, ослабляя защитную барьерную функцию. Как следствие, происходит чрезмерная потеря воды из более глубоких слоев кожи (происходит ее высыхание), и аллергены имеют больше шансов проникнуть в организм.
Что такое атопия?
Атопия — это ненормальная реакция организма на аллерген, приводящая к перепроизводству антител IgE, ответственных за аллергическую реакцию. Атопический дерматит относится к группе атопических заболеваний, как и бронхиальная астма, крапивница и сенная лихорадка.
Пациенты, склонные к атопии, обычно имеют несколько аллергических заболеваний одновременно. Организм человека, страдающего AD, реагирует на очень низкие дозы аллергена (молекулы, которые могут вызвать иммунную реакцию) в окружающей среде. Болезнь может быть вызвана многими факторами, которые нас окружают: пылевыми клещами, пыльцой с цветов, животных и пищи.
Причины атопического дерматита
Первые симптомы атопического дерматита почти у половины пациентов появляются между третьим и шестым месяцем жизни, в большинстве случаев заболевание появляется в возрасте до пяти лет. Происхождение атопического дерматита является сложным, и его развитие представляет собой совокупность экологических, генетических, иммунологических и неиммунологических факторов.
У пациентов с БА существует генетический дефект в эпидермисе, который вызывает нарушения в составе поверхностного слоя кожи. В результате кожа пациента подвергается чрезмерному воздействию аллергенов, она становится сухой, чрезмерно чувствительной и зудящей.

Атопический дерматит
Заболевание является генетическим, что означает, что если у одного или двух родителей был атопический дерматит или любое другое атопическое заболевание, вероятность того, что дети унаследуют склонность к атопии, включая атопический дерматит, высока.
Каковы симптомы атопического дерматита (AD)?
Наиболее распространенным симптомом атопического дерматита является экзема, воспаление, которое проявляется в виде папул на покрасневшей коже. Повреждения кожи обычно появляются группами и выстраиваются в неправильные формы.
В результате царапин появляются повреждения кожи. Хронические поражения приводят к лихенизации (утолщению) кожи и ее гиперкератозу, то есть ихтиозу (кератоз пиларис, ихтиоз). В очень тяжелых условиях может возникнуть эритродемия, то есть общее воспаление кожи, увеличение лимфатических узлов и повышение температуры.
В зависимости от возраста пациента течение заболевания можно разделить на три фазы: детская, подростковая, взрослая. Локализация изменений отличается время от времени. У детей симптомы атопического дерматита часто видны на щеках и лбу, в то время как у взрослых он в основном виден в изгибах нижних и верхних конечностей. Кроме того, у взрослых могут развиться другие симптомы AD, такие как беловатая перхоть, которая не встречается у детей.
Как распознать атопический дерматит?
В диагностике часто используются тесты — кожные пробы и атопические пластыри, но отрицательный тест не всегда означает, что болезнь отсутствует, это может быть только то, что аллергенный аллерген еще не обнаружен.
Лаборатория также выполняет определения общего сывороточного IgE, которые определяют аллергию у пациента. Поскольку атопический дерматит является аллергическим заболеванием, мы не можем его полностью вылечить, мы лечим его только симптоматически. В некоторых случаях можно десенсибилизировать пациента.
Как предотвратить и лечить рецидивирующее воспаление при AD?
Лечение АД является комплексным и требует постоянного контроля состояния кожи. Это особенно важно для детей, которые чаще всего не могут определить, к каким продуктам они проявляют аллергию и в каких ситуациях. Пациенты должны минимизировать контакт с аллергенами, что нелегко из-за множественности аллергенов и их распространенности.
Симптомы атопического дерматита усиливаются в ответ на стресс, поэтому для предотвращения рецидивов рекомендуется избегать стрессовых ситуаций, особенно когда это хроническое течение.
Во время обострения симптомов необходимо проконсультироваться с дерматологом, который подберет подходящие антигистаминные препараты, которые также обладают противозудными свойствами, и другие лекарства, которые ингибируют развитие аллергии — для местного или общего применения (например, иммунодепрессанты).
Стоит позаботиться о том, чтобы исключить из рациона продукты, которые заставляют больных чувствовать себя плохо и дают сыпь. Избегание аллергенов в порошках и жидкостях для полоскания рта, которые сильно раздражают уже пораженную кожу, также играет ключевую роль.
Избегайте одежды из шерсти и других «едких» материалов. Важно качество постельного белья, на котором пациент спит. Оно также должно быть мягким и не раздражающим. Гигиенические и косметические процедуры также оказывают влияние на состояние кожи при AD. Избегайте отшелушивающих моющих средств и мыла, регулярно увлажняйте и слегка смазывайте кожу.
Атопия — болезнь не только организма
Атопический дерматит — это заболевание, которое может оказать негативное влияние на психику пациента. Дети и подростки, которым поставлен диагноз AD, чаще всего имеют проблемы с принятием в своей среде. Трудно объяснить своим сверстникам, откуда берутся красные пятна и шрамы после обострения заболевания.
К счастью, только около у 30% больных симптомы сохраняются в зрелом возрасте. В оставшиеся 70% симптомы полностью исчезают или проявляются в более мягкой форме, которую пациент может контролировать с помощью хорошего дерматолога.
Диагностика атопического дерматита (АД): кожные пробы
При диагностике атопического дерматита — в дополнение к анализу симптомов и лабораторных тестов — для выявления веществ, ответственных за чрезмерную аллергическую реакцию, проводится ряд кожных тестов, таких как кожные пробы, атопические пластыри или тесты на воздействие пищевых элементов на кожу.
Диагноз подтверждается иммунологическими лабораторными тестами — определением концентрации антител IgE — и рядом кожных тестов, которые позволяют выявить аллергены, ответственные за чрезмерную аллергическую реакцию.
Кожные пробы (STP)
В тестах на кожные пробы проводится тест на определенный аллерген. Этот тест основан на факте, что антитела IgE присутствуют на поверхности клеток иммунной системы. Цель теста — привести такие клетки в контакт с аллергеном.
Раствор, содержащий аллерген, наносится на кожу пациента, а затем ее прокалывают с помощью специального ланцета. Обычно во время такого теста одновременно тестируют несколько веществ, например, пыль, волосы или пыльцу.

Кожные пробы
Этот тест ничем не отличается от теста, определяющего аллергию на какое-либо вещество. Поэтому наличие положительной аллергической реакции не означает автоматически атопический дерматит. В дополнение к аллергенной реакции, должны появиться и другие симптомы, такие как сухость и зуд кожи. Кроме того, отрицательный результат теста не означает, что заболевание не является AD; это только означает, что данный набор веществ не вызывает аллергических реакций.
Атопические пластыри (АТФ)
Атопические пластыри — это тип эпидермальных пластырей, с помощью которых специально приготовленные аллергены наносятся на нетравмированную кожу спины пациента и заклеиваются. Они используются, чтобы обнаружить отсроченные аллергенные реакции, которые не могут быть обнаружены кожными пробами укола.
Атопические пластыри являются очень хорошим дополнением к диагностике АД с веществами, которые пациент должен исключить из жизни, чтобы уменьшить симптомы заболевания.

Атопические пластыри
Аппликация для кожи с тестом питания SAFT
SAFT — это метод тестирования пищевой аллергии, который в основном используется для маленьких детей. Методика включает в себя употребление пищи, которая, как подозревается, вызывает аллергию у ребенка, и отслеживание симптомов.
Если во время применения возникает эритема, зуд и отек кожи, это указывает на положительный результат, то есть аллергию. Чаще всего такой тест проводят на аллергенных фруктах, овощах, молоке, куриных яйцах и орехах.
Диагностические проблемы в диагностике АД
Атопический дерматит вызывает диагностические проблемы, так как некоторые из симптомов атопического дерматита характерны для других кожных заболеваний. Атопию иногда путают с псориазом, симптоматической чесоткой или легкой сыпью. Полезны при постановке диагноза наборы критериев для диагностики AD по Вильямсу или Ханифину и Райке.
Также не всегда легко определить аллергены, ответственные за возникновение неприятных симптомов. Отрицательный кожный тест не всегда означает, что болезнь отсутствует, это может говорить только о том, что сенсибилизирующий аллерген еще не обнаружен. Между тем именно правильный выбор веществ, которые пациент должен исключить из жизни, чтобы уменьшить симптомы заболевания, является ключом к улучшению его самочувствия.
Диагностика атопического дерматита (АД): лабораторные исследования
Атопический дерматит — это иммунное заболевание, при котором происходит перепроизводство антител в ответ на аллерген. Лабораторный анализ крови может измерять общую концентрацию антител IgE или концентрацию антител IgE против определенных аллергенов или всех их групп. Результаты этих тестов, превышающие норму, позволяют поставить диагноз АД.
Лабораторные тесты в диагностике AD
Диагностика AD направлена на выявление нарушений в функционировании иммунной системы, особенно при иммуноглобулиновых нарушениях IgE.
Определение общей концентрации IgE-антител
Самый простой тестом, выполняемый при диагностике AD, — определение общей концентрации IgE-антител в крови. Эта концентрация указывается в МЕ, а стандарт составляет 100 МЕ/мл. У пациентов с атопией общая концентрация антител IgE увеличивается на 80%. Часто существует связь между концентрацией IgE, превышающей норму в 10 раз, и клиническим состоянием кожи пациента. Чем выше концентрация антител, тем хуже и тяжелее изменения кожи.
Поэтому пациентов с атопическим дерматитом можно разделить на две группы: те, у кого повышенный уровень антител, и те, у кого нормальный уровень антител (около 20% пациентов).
- В первом случае мы говорим о внешнем атопическом дерматите (внешний атопический дерматит — EAD), потому что симптомы вызваны аллергенами, поступающими из окружающей среды.
- Реже мы имеем дело с внутренним AD (внутренний атопический дерматит — IAD), где симптомы появляются по неиммунным причинам, например, дефект кожи или неспецифический воспалительный ответ. Это означает, что результат IgE в пределах нормы не обязательно исключает атопический дерматит.
Определение концентрации специфических антител IgE
Разновидностью этого теста является определение специфических антител IgE, которые направлены против конкретных веществ или целых групп (например, пищевых продуктов). Такой тест особенно полезен, когда состояние кожи пациента или неспособность прекратить прием лекарств препятствует проведению кожных проб.
Как диагностируется атопический дерматит? Критерии диагностики АД
При постановке диагноза атопический дерматит, помимо иммунологических лабораторных анализов крови, ключевым является анализ состояния кожи пациента и ее симптомов в соответствии с критериями Уильямса и его коллег или критериями Ханифина и Райки.
Атопический дерматит (AD) является хроническим заболеванием со сложной причиной. На его появление влияют иммунологические, генетические, неиммунологические факторы и факторы окружающей среды. Поэтому это не просто аллергическая реакция. По этой причине основой правильной диагностики АД является общая картина заболевания, прежде всего внешний вид кожи.
Атопический дерматит представляет собой заболевание, которое вызывает диагностические проблемы — аналогичные симптомы могут возникать при других типах дерматита, например себорейном или потовом дерматите, контактной экземе, микозе или псориазе. Самым распространенным диагнозом атопического дерматита является так называемый Критерии Уильямса и его коллег или критерии Ханифина и Райке.
Ко́жно-опти́ческое восприя́тие, «кожное зрение», «альтернативное зрение» с помощью кожи [1] (англ. dermo-optical perception, dermal vision, dermo-optics, eyeless sight, eyeless vision, skin vision, skin reading, finger vision, paroptic vision, para-optic perception, cutaneous perception, digital sight, bio-introscopy [2] ) — термины, используемые преимущественно в парапсихологии для обозначения предполагаемой способности кожи человека к восприятию текста, рисунков или цвета объектов различной природы [2] . При этом предполагаются три формы кожно-оптического восприятия — контактная (при непосредственном касании объекта), дистантная (на некотором расстоянии) и проникающая (способность кожи «видеть» сквозь препятствия) [3] .
Во второй половине XX века был опубликован ряд работ, в которых исследователи пытались обнаружить либо существование особых светочувствительных рецепторов кожи, либо способность терморецепторов кожи к тонкой дифференциации излучения объектов [4] , в том числе в инфракрасном диапазоне [1] [5] . Также предполагалось с помощью кожно-оптического восприятия доказать существование «экстрасенсорных» способностей человека [4] . Однако не было обнаружено никаких достоверных данных в пользу всех этих гипотез [6] .
В рамках биомедицины возникновение зрительных образов у бодрствующего человека в условиях исключения попадания изображения на сетчатку глаза связывают либо с одной из форм истерии [2] [7] , либо с феноменом синестезии [2] [8] (сходное явление — цветной слух).
Профессиональные иллюзионисты утверждают, что во всех известных им случаях попыток доказать существование феномена кожно-оптического восприятия наилучшим объяснением полученных позитивных результатов является нарушение методологии проведения экспериментов, не исключавшее банальное подглядывание или использование известных трюков [9] [10] [11] [12] .
Наука категорически не признаёт существование каналов восприятия, не совместимых ни с одним из известных видов физических взаимодействий [13] . Существование феномена «альтернативного зрения с помощью кожи» наукой отрицается [1] [14] [15] [16] [17] [18] .
Содержание
История научных исследований кожно-оптического восприятия
В 1930-е годы под руководством академика А. Н. Леонтьева была проведена серия исследований по предполагаемому формированию кожно-оптического восприятия в психологических лабораториях Харькова и Москвы (в работах его сотрудников, таких как А. В. Запорожец, В. И. Аснин, Н. Б. Познанская, С. Я. Рубинштейн и В. Т. Дробанцева) [23] [24] [25] [26] [27] [28] и под наблюдением и в консультациях с психологами и физиологами, такими как академик Л. А. Орбели, профессора Б. М. Теплов, М. С. Лебединский, П. П. Блонский и А. И. Богословский [29] . В этих исследованиях, по мнению экспериментаторов, была показана принципиальная возможность возникновения у человека «чувствительности кожи к видимым лучам в условиях внешнего поискового действия» [30] . Исследования кожно-оптического восприятия в исследовательской группе Леонтьева были прерваны с началом Великой Отечественной войны. Результаты всех четырех серий этих исследований были впервые опубликованы в монографии А. Н. Леонтьева «Проблемы развития психики» (первое издание опубликовано в 1959 году и удостоено Ленинской премии за 1963 год; впоследствии книга выдержала ещё три издания в 1965, 1972 и 1981 годах).
В начале 1960-х годов предполагаемые явления кожно-оптического восприятия были обнаружены врачом-невропатологом Первой городской больницы Нижнего Тагила И. М. Гольдбергом в результате наблюдений над пациенткой Розой Кулешовой [31] [32] . Серия наблюдений была описана в его статье «К вопросу об упражняемости тактильной чувствительности», опубликованной в журнале «Вопросы психологии» в 1963 году. Изучение упражняемости чувствительности кожи, начатое в исследованиях группы Леонтьева в конце 1930-х годов, было продолжено А. С. Новомейским на материале 80 зрячих, слабовидящих и слепых испытуемых [33] [34] . Впоследствии, в 1960-1980-х годах в СССР так называемое «кожно-оптическое чувство» изучалось коллективами психологов и физиологов (А. С. Новомейский [35] , Я. Р. Фишелев и С. Н. Добронравов [36] , Н. Н. Судаков [37] , Д. К. Гилев [38] , В. П. Зинченко [39] [40] ).
В документальном фильме «Семь шагов за горизонт» (1968) режиссёра Феликса Соболева показаны эксперименты, якобы подтверждающие существование кожного зрения. Заслуженный артист России, известный опровергатель «экстрасенсов» Ю. Горный утверждал, что в фильме продемонстрированы трюки, давно знакомые иллюзионистам [41] .
По мнению ряда советских психологов середины XX века (академиков В. П. Зинченко, А. Н. Леонтьева, Б. Ф. Ломова и А. Р. Лурия), результаты экспериментов на Западе и в СССР давали основание заключить, что явление «кожного зрения» действительно существует [39] и требует продолжения изучения этого феномена, принимая во внимание ряд существенных методологических недостатков у работ в этой области [9] и неоднократные случаи шарлатанства [40] . При этом относительно механизмов этого явления авторы затруднялись делать сколько-нибудь определённые заключения [39] .
С конца 1970-х годов явления кожно-оптического восприятия изучались в лаборатории Института радиотехники и электроники коллективом физиков под руководством академика Ю. Б. Кобзарева, академика Ю. В. Гуляева и доктора физико-математических наук Э. Э. Годика [42] [43] [44] [45] [46] . Одним из основных объектов, которые изучались в этом проекте, была Н. С. Кулагина [47] .
По мнению большинства современных исследователей, Роза Кулешова и Нинель Кулагина в экспериментах середины XX века не показали ничего кроме известных иллюзионистам трюков [41] [48] [49] [50] [11] [10] .
С конца восьмидесятых годов в харьковской гимназии для незрячих работает Виктор Мизрахи, который провел диссертационное исследование по теме «Психологические условия развития кожно-оптического восприятия цвета у слепых школьников» и защитил кандидатскую диссертацию в 1998 году в Институте дефектологии Украины [51] .
Исторический анализ явления «кожного зрения», эксперименты, проведённые с середины 1990-х годов в Казани Р. Л. Исхаковым со зрячими людьми, позволили некоторым исследователям предположить существование феномена более широкого зрительного восприятия — «зрения вне глаз» [52] . В недавней российской психологической литературе обсуждается возвращение интереса к ранним исследованиям формирования кожной чувствительности под руководством А. Н. Леонтьева, проведённым в 1930-е годы в Харькове и Москве [53] .
В XX веке на Западе также был опубликован ряд работ, сообщавших о позитивных результатах экспериментов с кожным зрением — в США (R.P. Youtz, W.L. Makous [54] , C.B. Nash, R.B. Buckhout, D.J. Weintraub [55] ) и Европе (Y. Duplessis [56] ). Однако в большинстве этих исследований были найдены недостатки в методологии проведения экспериментов [9] , зачастую обнаруживалось, что испытуемые прибегали к обманному подглядыванию [17] . После 1992 года на Западе не проводились исследования «кожного зрения» [57] . Европейские исследователи — Ларнер (2006) [8] , Бруггер и Вайсс (2008) [4] — высказали мнение, что поиск нейробиологического базиса кожно-оптического восприятия является серьёзной задачей для современной нейрологии [58] .
Позитивные результаты советских, российских и западных исследователей не были приняты научным сообществом из-за неповторяемости, отсутствия удовлетворительных объяснений феномена, ненадлежащей документации, сомнению в качественном контроле над исследованиями, возможности мошенничества и обмана во время экспериментов [59] [57] . Существование феномена «кожно-оптического восприятия» признано научно неподтверждённым [10] [17] [15] . Критики относят работы в области подтверждения этого феномена к области парапсихологии и псевдонауки [9] [16] [17] [60] [61] .
Экспериментальная проверка
Методология экспериментальной проверки
Для корректной проверки существования явления кожно-оптического восприятия необходимо исключить возможность получения информации о предлагаемых для «кожного просмотра» предметах через обычные органы чувств.
- Зрение — необходимо применять непрозрачную маску, целиком закрывающую лицо и плотно прилегающую к коже [13] (простейший вариант — маска противогаза с надёжно затемнёнными стёклами). Если испытуемый утверждает, что «видит» рукой, можно использовать большой непрозрачный экран с рукавом (или непрозрачный мешок с рукавами на резинках, типа фотографического бокса), размещая по одну его сторону испытуемого, а по другую — стол с оригиналами (спланированные таким образом эксперименты были опубликованы в журнале Life за 1964 год, см. [1], [2])
- Осязание — все экземпляры должны иметь одинаковый формат и структуру поверхности. Можно, например, покрыть предлагаемые рисунки прозрачной плёнкой или поместить их в застеклённые рамки. [источник не указан 726 дней]
- Возможность подсказки — экземпляры должны предъявляться вразбивку, перемешиваясь перед проверкой [57] , а предъявляющий их человек не должен быть связан с проверяемым. При проверке нельзя допускать никаких разговоров.
- Двойной слепой метод — заключается в том, что не только испытуемые, но и экспериментаторы остаются в неведении о важных деталях эксперимента до его окончания. Двойной слепой метод исключает неосознанное влияние экспериментатора на испытуемого, а также субъективизм при оценке экспериментатором результатов эксперимента. Двойной слепой метод используется также для научной проверки заявлений о паранормальных способностях, таких как способность читать мысли или определять цвет предметов без помощи зрения.
Примеры
В ряде экспериментов, в которых якобы подтверждался феномен «кожного зрения», были обнаружены те или иные нарушения методики проведения исследований. В тех экспериментах, где методика тщательно соблюдалась, ни один из испытуемых не смог продемонстрировать статистически значимого количества удачных определений цветов, чтения или опознания рисунков. «Экстрасенсы», пытавшиеся получить премию фонда Джеймса Рэнди, также не сумели показать способность к «кожному зрению» в корректно поставленном эксперименте [11] . Чаще всего подобные возможности демонстрируются различного рода иллюзионистами или шарлатанами, чьё контактное или бесконтактное «чтение кожей», многократно демонстрируемое на публике, — не более чем обыкновенный цирковой фокус [41] [9] [17] [49] [50] [11] [10] .
В XXI веке на Украине и в России (Киев, Феодосия, Москва, Санкт-Петербург) создано несколько центров по обучению слепых детей «кожному зрению» по методу Вячеслава Бронникова. Было подготовлено несколько телевизионных передач и публикаций в прессе [62] , однако за все годы деятельности В. М. Бронников не опубликовал ни одной научной статьи по кожно-оптическому восприятию в научных журналах. В 2002 году сотрудники Института мозга человека РАН, во главе с Н. П. Бехтеревой, провели исследование с целью проверить, действительно ли ученики Бронникова способны воспринимать изображения при условии, что их глаза закрыты маской из непрозрачного материала. Результаты экспериментов были опубликованы в журнале «Физиология человека». К удивлению научного сообщества, авторы исследования заявили о реальности феномена так назваемого «альтернативного видения». При этом, признавая отсутствие прямых доказательств, авторы предположили, что «альтернативное зрение» осуществляется с помощью кожи [63] .
Эта публикация вызвала широкий резонанс в научной среде [7] [13] и даже обсуждение на научном семинаре [64] в Институте высшей нервной деятельности и нейрофизиологии РАН, на котором учёные, надевавшие маску, с негодованием говорили, что видят из-под её краев лучи света [65] . Дискуссии с коллегами побудили директора Института мозга человека С. В. Медведева и его сотрудников разработать серию экспериментов с целью перепроверки результатов начального исследования. В итоге все основные выводы начального эксперимента были поставлены под сомнение, существование «кожного зрения» было однозначно отвергнуто [1] , но Медведев отказался полностью дезавуировать данные начального исследования, заявив, что по всей вероятности ученики Бронникова способны видеть изображения в инфракрасном оптическом диапазоне [65] . Однако это заявление совершенно не удовлетворило большую часть научного сообщества. Позже Медведев признал, что предполагает умелое подглядывание у учеников Бронникова [11] .
Председатель комиссии РАН по лженауке академик Эдуард Кругляков называет метод Бронникова откровенным мошенничеством [66] . В одной из посвящённых этому методу телепрограмм компании НТВ при монтаже было вырезано разоблачение метода — демонстрация одним из журналистов возможности подглядывания при используемых повязках для глаз [66] [67] .
Возможная техника демонстрации трюка
Способ «чтения руками» может демонстрироваться следующим образом: испытуемый предлагает завязать себе глаза непрозрачной повязкой, и фокус состоит в том, что при завязывании глаза закрываются не полностью — из-за натягивания ткани на верхней части носа под внутренними углами глаз повязка не доходит до кожи. В результате испытуемый, скосив глаза к переносице и повернув соответствующим образом голову, может видеть предлагаемые изображения [68] . Смотреть таким образом, конечно, неудобно, но цвета определять можно, а можно и опознавать рисунки и надписи, особенно если их число ограничено, а содержание заведомо известно. [источник не указан 727 дней] Возможны и другие уловки, как прямое подглядывание [11] (например, при использовании специальной повязки) [49] , так и подсказки помощника заранее оговорённым словесным кодом, различение заранее подготовленных рисунков по запаху [11] или по микрознакам, которые могут восприниматься наощупь (аналогично шрифту Брайля) и так далее.
«Дерматит» означает воспаление кожи. А под термином «атопический» понимают наследственную предрасположенность к аллергии.
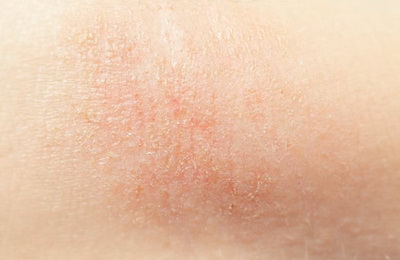
Чаще всего это заболевание впервые проявляется в детском возрасте. У большинства больных к пяти годам атопический дерматит уходит в стойкую ремиссию, но нередко болезнь может продолжаться и у взрослых. Точные причины заболевания не установлены, однако современная медицина считает, что атопический дерматит – мультифакториальное заболевание, в основе которого лежит генетическая предрасположенность к атопическим заболеваниям.
ВАЖНО! Информация из статьи не может быть использована для самодиагностики и самолечения! Назначить необходимые обследования, установить диагноз и составить план лечения может только врач на консультации!
Склонность к атопическом дерматиту может реализоваться, когда в вашей жизни есть провоцирующие факторы:
- психоэмоциональные нагрузки;
- нарушение в работе внутренних органов;
- неблагоприятная окружающая среда.
Замечено, что атопический дерматит чаще обостряется в холодное время года, поэтому, если с наступлением холодов возникают проблемы с кожей, есть повод задуматься о посещении дерматолога.
Основным симптомом атопического дерматита является зуд разной степени интенсивности. Иногда настолько сильный, что может нарушать сон больного. Воспаление и сухость кожи, разнообразные высыпания, часто сопровождающие болезнь, доставляют очень неприятные ощущения.
Различают несколько стадий заболевания:
- Младенческая (возраст до двух лет).
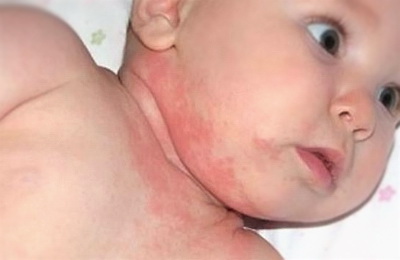
В этот период высыпания, как правило, представляют собой отечные покраснения, шелушение на коже лица, на разгибательных поверхностях рук и ног. При более тяжёлом течении могут появляться пузырьки, мокнутие и корки. В эту стадию, как правило, прослеживается четкая связь с пищевыми раздражителями.
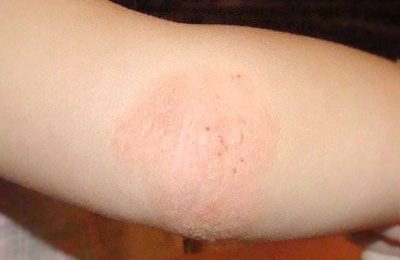
В возрасте от двух лет атопический дерматит у детей проявляется в виде высыпаний на коже локтевых сгибов, подколенных ямок, задней поверхности шеи. Склонность к мокнутию уменьшается, чаще присутствуют узелковые воспалительные элементы, сохраняется повышенная сухость кожи, ее шелушение и раздражение.
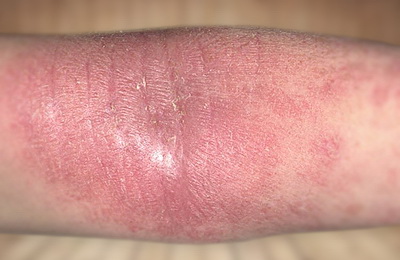
У большинства пациентов к этому возрасту заболевание уходит в стойкую ремиссию (отсутствие проявлений заболевания). При продолжении заболевания во взрослом возрасте на первое место выходит интенсивный кожный зуд. Сохраняется выраженная сухость кожи, шелушение. Высыпания на коже могут быть разнообразными (пузырьки, узелки, очаги покраснения). У большинства пациентов имеется четкая связь обострений с психоэмоциональными факторами.
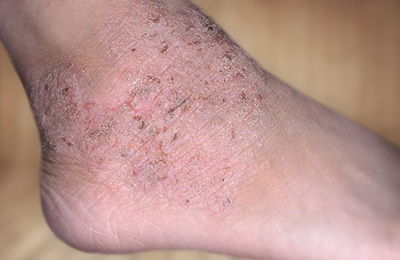
Вышеперечисленные симптомы относятся к периодам обострения атопического дерматита. Во время «затишья» болезнь может проявлять себя только повышенной сухостью кожи.
Рекомендации людям, страдающим атопическим дерматитом
- У тех, кто страдает от атопического дерматита, кожа очень чувствительна к внешним воздействиям. Таким людям не желательны частые водные процедуры, а мыться нужно с применением специальных смягчающих и увлажняющих средств, не пользоваться мочалкой. После мытья воду с поверхности кожи лучше убирать промакивающими движениями, а не привычным вытиранием.
- Смягчающий и увлажняющий крем при атопическом дерматите необходимо использовать ежедневно. В одежде нужно отдавать предпочтение хлопку и избегать контакта кожи с шерстью, синтетическими и грубыми тканями.
- Тем, кто страдает от атопического дерматита, лучше не иметь в доме ковров, а также предметов и мебели, способствующих накоплению пыли. Книги и одежду лучше хранить в закрывающихся шкафах, и регулярно пылесосить. Подушки и одеяла лучше использовать не пуховые, а из синтетических материалов.
- Это заболевание накладывает некоторые ограничения на питание. Особенно в младенчестве. Очень важно, чтобы родители вели пищевой дневник малыша. Он поможет четко проследить связь употребления того или иного продукта с обострением атопического дерматита.
- У многих детей есть повышенная чувствительность к молочному и яичному белку, которая с возрастом исчезает. В дальнейшем значимость пищевой аллергии снижается. У взрослых истинная пищевая аллергия встречается крайне редко.
Однако и взрослые люди с атопическим дерматитом должны избегать продуктов, богатых гистамином или усиливающим его высвобождение в организме:
- ферментированные сыры
- квашеная капуста
- копченые колбасы
- томаты
- сыры
- маринады
- пивные дрожжи
- алкоголь и др.
Кроме того, если пациент замечает ухудшение состояния кожи после употребления какого-то конкретного продукта, то этот продукт также следует исключить из рациона. Во время обострения заболевания требуется более жесткая диета, исключающая всю раздражающую пищу: острое, копченое, пряное, маринады, жирное, сладкое, сдоба, жареное, цитрусовые, мед, орехи, шоколад, алкоголь. Солнце – сильный фактор, влияющий на состояние кожи.
- Вызов врача на дом
- Круглосуточный прием терапевта
- Анализы, УЗИ, рентген
- Диагностика всего организма
- Стационар и хирургия
- Вакцинация
Можно ли при атопическом дерматите загорать?
Можно, но кожу все же следует защищать от избытка ультрафиолета. Например, с помощью кремов с высокой степенью защиты (SPF30+ и выше). Крем наносите на кожу каждые два часа. Кроме того, лучше не проводить на открытом солнце самые «жаркие» часы. Даже людям без кожных проблем рекомендуется загорать или до 11 часов утра или после 16 часов.
Как лечить атопический дерматит?
- Первый шаг при лечении атопического дерматита – выявление и устранение провоцирующих факторов. Одновременно назначаются антигистаминные препараты, устраняющие беспокоящий больного зуд. При выборе препарата настоятельно рекомендуется проконсультироваться с врачом, чтобы он помог не только выбрать лекарство, но и рассчитал дозу, соответствующую возрасту пациента и характеру протекания заболевания.
- Помимо этого, в лечении атопического дерматита применяются местные противовоспалительные средства (кремы, мази), в том числе гормональные. К выбору препарата следует подходить очень осторожно, особенно для грудничков. Консультация врача обязательна. Самолечение может привести к нежелательным результатам. Эта же рекомендация относится и к препаратам для лечения дисбактериоза, что является важным при лечении атопического дерматита.
- Если возникают инфекционные осложнения (нередко связанные с наличием расчесов), то для лечения используются противогрибковые, противовирусные и антибактериальные препараты.
Наша рассылка для людей, которые хотят знать правду о медицине в России. Расскажем, как лечиться правильно, объясним разницу между псевдо- и доказательной медициной. Разберем на примерах, каким новым технологиям можно доверять, а на что не стоит тратить время и деньги.
Читайте также:

