Что такое омфалит или свищ
Обновлено: 25.04.2024
Оглавление 1) Показания [1] 2) Консервативный подход [2] 3) Хирургическое лечение [3] Лечение омфалита должно быть комплексным и зависит.
Лечение омфалита должно быть комплексным и зависит от множества факторов, начиная от формы болезни и заканчивая состоянием пациента. В большинстве случаев достаточно оказывается проведения консервативного лечения, хотя иногда нужно прибегнуть и к оперативным методам.
Показания и начало лечения
Омфалит необходимо лечить в любом случае, вне зависимости от состояния пациента, формы болезни, длительности течения омфалита, клинических проявлений и так далее. Все эти факторы могут влиять на выбор метода лечения, но собственно терапию нужно начать как можно раньше и проводить в полноценном объеме.
Как пройти лечение:
- Запись на прием. По телефону (89031830141), запись на прием с сайта, по E-mail.
- Консультация. Очно или удаленно (E-mail, WhatsApp, Viber).
- Обследование. УЗИ почек и мочевого пузыря. При проксимальной гипоспадии или при сочетании с крипторхизмом – эндокринологическое обследование.
- Госпитализация и сбор анализов. Сбор необходимых анализов и подготовка к операции.
- Оперативное лечение. Микрохирургическая реконструктивная пластическая операция.
- Выписка. Рекомендации в послеоперационном периоде.
Консервативная терапия
Основой консервативной терапии является местное лечение с использованием антисептических растворов. Это могут быть водные или спиртовые растворы фурацилина, бриллиантовой зелени и так далее. Необходимо изначально проводить обработку ранки раствором с использованием стерильного ватного тампона, а затем кожу необходимо просушить, применяя уже другой стерильный тампон. Повторять манипуляцию следует четыре раза в сутки на протяжении как минимум недели, до полного заживления раны и устранения симптомов.
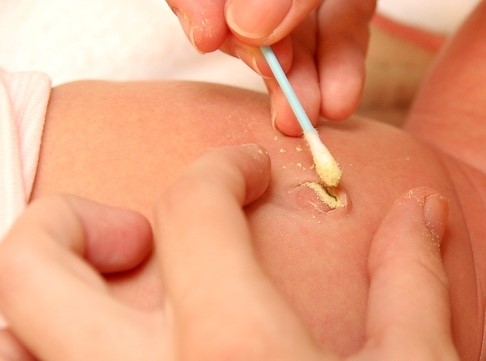
Также показано применение физиотерапевтических методов:
- ультрафиолетовое облучение;
- СВЧ;
- применение тока ультравысокой частоты;
- неонового лазера.

Важно уделить внимание и такой гигиенической процедуре, как купание ребенка. Купание следует проводить в слабом растворе перманганата калия, чтобы предупредить повторный занос инфекции в рану.
Консервативная терапия в указанном объеме применяется при катаральной форме омфалита. Если происходит присоединение бактериальной инфекции, то обязательным является назначение антибиотиков. Терапию начинают с антибиотиков широкого спектра, поскольку определение чувствительности флоры хоть и проводится, но требует много времени, которое нельзя терять.
Как правило, назначаются системные антибиотики в таблетках или инъекционной форме – все зависит от выраженности бактериального воспаления. При необходимости может проводиться обкалывание собственно пупочной ранки антибактериальными препаратами для повышения эффективности проводимого лечения.
Также показано применение местных повязок на область воспаления с мазью Вишневского или полимиксином В. В ряде случае вводится антистафилококковый иммуноглобулин и проводится инфузионная дезинтоксикационная терапия.
Хирургическое лечение омфалита
Хирургическое лечение омфалита может проводиться в тех случаях, когда консервативная терапия уже не может применяться. В частности, при формировании гнойника (абсцесса), который обязательно должен быть вскрыт хирургическим путем, а также при развитии некротической формы омфалита, когда необходимо удаление некротических участков кожи перед началом местного лечения, проведения антибактериальной и дезинтоксикационной терапии.
Также хирургическое лечение омфалита требуется при развитии вторичного воспалительного процесса на фоне имеющихся свищей мочевого, желчного пузыря, пупочного свища и так далее. Только хирургическое устранение этих врожденных аномалий позволяет предотвратить развитие повторного воспаления в будущем.
В тоже время следует понимать, что только хирургическое лечение не позволяет избавиться от омфалита. Основой лечения в любом случае является консервативная терапия, своевременное начало которых позволяет быстро избавиться от воспаления и не допустить развития осложнений.
МКБ-10


Общие сведения
Точные статистические данные по распространенности свищей пупка отсутствуют, что связано со сложностью выявления неполных форм заболевания и отсутствием четких диагностических критериев. Половые и расовые отличия заболеваемости не установлены. В практической неонатологии специалисты редко сталкиваются с подобными аномалиями развития, а самым распространенным вариантом поражения пупка у новорожденных считается омфалит. Однако свищи не теряют своей актуальности в современной медицине и требуют усовершенствования методов оперативной коррекции.

Причины
Этиологическая структура свищей пупка на сегодня остается неизвестной. Предполагается связь заболевания с воздействием тератогенных влияний во втором триместре беременности. К таким факторам относят:
- вредные материнские привычки;
- плохую экологию;
- наличие патологий беременности и экстрагенитальных заболеваний у матери.
Незаращение желточного протока чаще встречается у недоношенных детей, сочетается с врожденными пороками других внутренних органов.
Патогенез
Под действием различных тератогенных факторов процессы внутриутробного развития нарушаются, вследствие чего возможна неполная или замедленная облитерация одного из протоков. При формировании свища пупка наблюдается незаращение протока по всей его длине либо только с дистального края. От этого зависит форма заболевания, клиническая картина и тяжесть состояния ребенка.

Классификация
В детской хирургии большое значение имеет разделение свищей на две группы с учетом особенностей их строения. Своевременное определение типа аномалии помогает правильно выбрать тактику лечения для устранения всех анатомо-функциональных нарушений. Возможны следующие варианты пупочных фистул:
Симптомы свища пупка
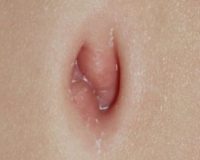
Заболевание проявляется в первый день после рождения или сразу после отпадания пуповины. Основным признаком свища является мокнутие пупка – постоянное выделение небольших количеств слизи и отсутствие заживления пупочной ранки. Интенсивность симптоматики определяется анатомическим вариантом аномалии. Неполные свищи имеют скудные клинические проявления, поэтому в первые несколько недель жизни младенца они могут протекать под видом омфалита.
При полном свище желточного протока из пупочной ранки выделяется зеленоватое содержимое тонкого кишечника новорожденного. С учетом размеров свищевого отверстия количество отделяемого варьирует от нескольких капель до нескольких миллилитров и более. При осмотре пупка удается обнаружить ярко-красную слизистую диаметром 0,5-1 см, которая представляет собой участок кишечной стенки.
При функционировании пузырного свища в постнатальном периоде после отпадения пуповины наблюдается постоянное подтекание мочи. Жидкость выделяется каплями, при натуживании и беспокойстве младенца начинает течь тонкой струйкой. Кожа вокруг выходного отверстия протока постоянно воспалена и отечна, со временем наблюдается ее огрубение из-за действия кислой среды мочи.
Осложнения
Свищи нередко сопровождаются омфалитом – бактериальным воспалением кожи и подкожно-жировой клетчатки вокруг пупочного кольца. В этом случае усиливается покраснение и отечность тканей возле свищевого хода, сосуды передней стенки живота расширяются и становятся доступными для пальпации. Общее состояние ребенка ухудшается, наблюдается вялость, частые срыгивания, отказ от еды. Гнойный омфалит является фактором риска неонатального сепсиса.
При крупных кишечных свищах бывают значимые потери белков, воды и электролитов. У младенцев нарушаются процессы переваривания грудного молока, что способствует медленному набору массы тела, ухудшению показателей физического развития. К тяжелым осложнениям полного свища пупка относят выпадение и выворот петли кишечника, инвагинацию подвздошной кишки. При пузырно-пупочном свище есть риск проникновения инфекции извне с развитием цистита, пиелонефрита.
Диагностика
Первичный осмотр младенцев с подозрением на свищ пупка проводится врачом-неонатологом, при необходимости к обследованию подключается детский хирург. Обнаружение воспаления и патологического отделяемого пупочной ранки служит показанием к расширенной инструментальной диагностике. Для подтверждения диагноза врожденной аномалии используются следующие методы исследования:
- Зондирование свища. При неполной форме свища пуговчатый зонд удается провести через отверстие пупка на глубину 1-2 см, после чего он упирается в эластичное препятствие. Проникновение инструмента глубоко в брюшную полость указывает на формирование полного свища. С целью уточнения диагноза выполняется фистулография безопасным контрастным веществом.
- УЗИ органов брюшной полости. Свищ визуализируется как гипоэхогенный тяж протяженностью несколько сантиметров, который отходит от пупка кзади вдоль передней брюшной стенки. При выполнении ультразвукового исследования также удается выявить сопутствующие аномалии органов пищеварения.
- Рентгенография брюшной полости. Для получения дополнительной диагностической информации назначается лучевая диагностика с применением контрастного вещества, которое водится в свищевой ход. Исследование показано при подозрении на полный свищ.
- Лабораторные анализы. Для оценки общего состояния здоровья ребенка назначается гемограмма, биохимический анализ крови с определением острофазовых показателей. При наличии гнойного отделяемого проводится посев на питательные среды для определения возбудителя и его чувствительности к антибиотикам.
Дифференциальная диагностика
Дифференциальную диагностику неполных свищей проводят с катаральным и гнойным омфалитом. При обследовании новорожденного необходимо исключить другие варианты аномалий пупочной области:
Обязательно учитывается возможность одновременного существования Меккелевого дивертикула и неполного свища пупка, соединенных между собой фиброзным тяжом.

Лечение свища пупка
Хирургическое лечение
Абсолютными показаниями к оперативному вмешательству являются полные свищи урахуса или желточного протока, неполные свищи после неудачи консервативной терапии. Задачей детских хирургов является полное иссечение патологического образования, ушивание дефектов тонкокишечной или пузырной стенки. На современном этапе развития хирургии большую популярность приобретают малотравматичные лапароскопические методы операции.
Консервативная терапия
Медикаментозное лечение является методом выбора при неполных свищах. Для ликвидации воспаления и профилактики вторичных бактериальных осложнений проводится ежедневная обработка наружного отверстия свищевого хода антисептиками. Во избежание натирания и мокнутия пупка для новорожденного используются специальные подгузники с вырезом, открывающие пупочную ранку. При благоприятных условиях облитерация занимает несколько месяцев.
Консервативное лечение показано детям в послеоперационном периоде для ускорения сроков реабилитации. С этой целью выполняется регулярная обработка послеоперационных швов и гигиена области пупка. Родителям необходимо поддерживать пупочную ранку в чистоте, по возможности избегать ее загрязнения мочой и каловыми массами. С учетом состояния младенца проводится естественное грудное вскармливание или применяется сцеженное молоко (молочная смесь).
Прогноз и профилактика
При своевременной диагностике свища пупка и проведении хирургического лечения удается полностью ликвидировать анатомическую аномалию. У ребенка восстанавливаются функции органов пищеварения и мочевыделительной системы, дальнейшее развитие происходит согласно возрасту. Превентивные меры включают рациональное ведение беременности, исключение тератогенных влияний на плод, комплексную профилактику преждевременных родов.
3. Полный свищ пупка, осложненная флегмонозным омфалитом, у ребенка 8 месяцев/ Боднар Б.М., Микитинський Є.М. и др.// Клиническая анатомия и оперативная хирургия. – Т. 12, N2. – 2013.
4. Early diagnosis and treatment of children weeping navel/ Matyakub, Chuliev, et al.// International scientific review. – №2 (33). – 2017.
Мокнущий пупок у новорожденного – это группа заболеваний, для которых характерно воспаление с выделением экссудата из пупочной ранки. Основные причины такого состояния: катаральный омфалит, пупочные свищи, осложненный фунгус. Заболевание проявляется покраснением и отечностью кожи вокруг пупочной ранки, серозным или гнойным отделяемым из нее. При тяжелом течении присоединяются симптомы интоксикации. Диагностика мокнущего пупка предполагает клинический осмотр, бактериологический посев, УЗИ и рентгенографию органов живота. Лечение включает местную обработку очага, парентеральные медикаменты, по показаниям ‒ хирургическую коррекцию первопричины мокнутия.
МКБ-10


Общие сведения
Мокнутие пупка – одна из самых распространенных проблем в клинической неонатологии, которая занимает первое место среди гнойно-воспалительных заболеваний у новорожденных. Осложненные формы омфалитов диагностируются у 32-40% младенцев, которые попадают в инфекционные стационары. Многообразие причин мокнутия, необходимость быстрой диагностики и ограниченность в выборе методов лечения объясняют высокую актуальность заболевания в педиатрической практике.

Причины
Причинами мокнущего пупка выступают различные заболевания пупочной ранки, пуповинного остатка, кожных покровов. Существуют следующие причины мокнутия пупочной ранки у новорожденных:
Факторы риска
Важным предрасполагающим фактором называют недостаточную гигиену младенца, поскольку постоянное загрязнение ранки мочой и каловыми массами провоцирует воспаление и мокнутие. Патологии пупочного остатка чаще бывают у недоношенных новорожденных из-за незрелости кожи и иммунной системы. Мокнущий пупок характерен для детей с гипотиреозом, младенцев, рожденных от матерей с сахарным диабетом.
Патогенез
Пуповина пересекается вскоре после рождения младенца, на ее месте остается небольшой пупочный остаток. Он постепенно мумифицируется и отпадает, оставляя после себя небольшую ранку. В норме она заживает в течение первых 2-х недель жизни новорожденного, при этом остается сухой и чистой. Под действием неблагоприятных факторов возникает местный воспалительный процесс, начинаются процессы экссудации (мокнутия).
Высокая частота развития мокнущего пупка у новорожденных объясняется анатомо-физиологическими особенностями детского организма. Помимо наличия пупочной ранки – типичных входных ворот инфекции, у младенцев наблюдается тонкая и гидрофильная кожа, нейтральный рН и недоразвитие микрофлоры кожных покровов. Это облегчает проникновение и размножение возбудителей, способствует стремительной генерализации инфекции.

Симптомы мокнущего пупка у новорожденных
У большинства младенцев клинические проявления возникают спустя 10-14 дней после рождения. Родители замечают прозрачное или мутное отделяемое из пупка, замедленное заживление ранки. Наблюдается небольшое покраснение, уплотнение и отечность кожи вокруг патологического очага. В неосложненных случаях состояние новорожденного не нарушено, признаки интоксикации отсутствуют, аппетит сохранен.
В случае присоединения бактериальной инфекции выделения становятся гнойными (пиорея пупка), приобретают неприятный запах, их количество возрастает. Наблюдается усиление воспалительного процесса, пупочное кольцо уплотняется и увеличивается в размерах. При легком надавливании на живот вблизи мокнущей раны из нее выделяется гной – симптом «тюбика». Новорожденные плохо сосут грудь, часто срыгивают, медленно набирают вес.
Осложнения
Активное размножение бактериальной инфекции при омфалите чревато развитием язвы пупка. В этом случае дно пупочной ранки покрыто желтыми или сероватыми наслоениями, при удалении которых обнажается ярко-красная мокнущая поверхность. Наиболее опасным воспалительным осложнением считается гангрена пупка, которая сопровождается интоксикационным синдромом, нередко приводит к развитию сепсиса.
Инфекционные возбудители, выступающие причиной мокнущего пупка, нередко вызывают сопутствующее воспаление сосудов. У новорожденных возникает тромбофлебит, перифлебит и периартериит. Воспаленные вены и артерии пальпируются в виде плотных тяжей, кожа над ними красная, отечная и горячая на ощупь. При тяжелой форме заболевания определяется напряжение мышц передней брюшной стенки. Сосудистые патологии сопровождаются явлениями инфекционного токсикоза.
Диагностика
Признаки мокнущего пупка у новорожденного определяются врачом-неонатологом при стандартном физикальном осмотре. Также имеет значение сбор акушерского анамнеза, выяснение особенностей протекания родов. По объективным признакам и общему состоянию младенца можно заподозрить конкретную причину мокнутия. Для подтверждения диагноза ребенку назначают инструментальные и лабораторные методы исследования:
- УЗИ органов живота. С помощью эхосонографии удается обнаружить пупочные свищи и другие врожденные аномалии развития. Ультразвуковое исследование мягких тканей брюшной стенки используется для оценки степени распространенности гнойно-воспалительного процесса.
- Рентгенография брюшной полости. Исследование назначается при подозрении на местные осложнения омфалитов, для выявления сопутствующих пороков развития. Для диагностики свищей показана рентгеноскопия с введением контрастного вещества через наружное отверстие фистулы.
- Бактериологические исследования. Для определения вида возбудителя, вызвавшего воспаление, назначается микроскопия и культуральный посев отделяемого из мокнущего пупка. При подозрении на сепсис выполняется посев крови на стерильность.

Лечение мокнущего пупка у новорожденных
Консервативная терапия
При неосложненных вариантах заболевания достаточно местной медикаментозной терапии. Проводится регулярная обработка мокнущего пупка раствором перекиси водорода, перманганата калия или бриллиантового зеленого. Рекомендуется оставлять пупочную ранку открытой, избегать трения памперсом или одеждой. Для ускорения заживления применяются бактерицидные мази, УФО-терапия. При осложненном бактериальном воспалении используются:
- Антибиотики. Противомикробные препараты подбираются эмпирическим путем с учетом протоколов по неонатологии. Антибактериальная терапия может быть скорректирована после получения результатов микробиологической диагностики.
- Инфузионные растворы. Внутривенное капельное введение растворов глюкозы, солевых и коллоидных препаратов требуется при тяжелой степени интоксикации, гипотрофии, затруднениях энтерального питания.
- Иммунопрепараты. При стафилококковом воспалении мокнущего пупка хороший эффект показывает назначение антистафилококкового иммуноглобулина. По показаниям выполняется пассивная иммунотерапия, применяются биопрепараты.
Хирургическое лечение
Помощь детских хирургов требуется новорожденным с полными пупочными свищами и неполными свищами, которые не поддаются консервативной терапии. Операция предполагает иссечение патологического соустья и восстановление нормальной анатомии органов живота. Для уменьшения травматизации и сокращения реабилитационного периода в детской хирургии активно применяются лапароскопические техники.
Прогноз
Правильное медикаментозное лечение обеспечивает заживление мокнущего пупка в течение 2-3 недель без присоединения осложнений. При наличии свищей и сочетании их с другими врожденными пороками прогноз определяется своевременностью выявления аномалии, сроками и эффективностью оперативной коррекции. Прогностически неблагоприятным признано развитие гангрены и сепсиса, особенно у недоношенных и маловесных новорожденных.
Профилактика
Для профилактики мокнутия пупка у младенца необходимо правильно ухаживать за ранкой после отпадения пуповинного остатка. Для новорожденных рекомендуются подгузники со специальным полукруглым вырезом, которые оставляют пупочную область открытой, предупреждают мокнутие кожи и загрязнение ее естественными выделениями. Важное значение имеет соблюдение санитарных норм в родильных домах, своевременное выявление и лечение экстрагенитальных заболеваний у беременной.
3. Частота встречаемости гнойно-воспалительных заболеваний у новорожденных / Д.А. Адаманова, В.С. Сквозняков, Д.В. Крошкина// Бюллетень медицинских Интернет-конференций. – 2020.
4. Патологические состояния пуповинного остатка и пупочной ранки у новорожденных/ Г.В. Яцык, А.А. Степанов// Consilium Medicum. – 2009. – №3.
Омфалит – инфекция пуповинного остатка и пупочной ранки, приводящая к воспалению кожи и подкожной клетчатки, нарушению процессов эпителизации. Омфалит сопровождается серозной или гнойной экссудацией, гиперемией и инфильтрацией пупочного кольца, повышенной температурой и признаками интоксикации; в тяжелых случаях омфалит осложняется флегмоной, перитонитом и пупочным сепсисом. Диагностика омфалита заключается в осмотре ребенка детским специалистом, проведении УЗИ мягких тканей и органов брюшной полости, посева отделяемого из пупочной ранки. Лечение омфалита включает местную обработку пупка антисептиками, перевязки, антибиотикотерапию, физиотерапию (УФО, УВЧ), по показаниям – хирургическое лечение.
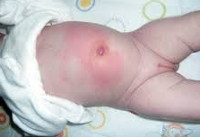
Общие сведения
Омфалит – заболевание новорожденных, характеризующееся воспалением кожи и подкожной клетчатки в области пупочной ранки. Гнойно-септические заболевания кожи являются преобладающими в период новорожденности. Среди них встречаются стрептодермии и стафилодермиии (везикулопустулез, эпидемическая пузырчатка новорожденных, эксфолиативный дерматит новорожденных). В структуре неонатальной патологии омфалит занимает одно из ведущих мест по распространенности и практической значимости. Опасность омфалита у детей заключается в возможном распространении и генерализации инфекции с развитием артериита или флебита пупочных сосудов, флегмоны, перитонита, сепсиса.

Причины омфалита
Развитие омфалита связано с попаданием инфекции через культю пуповины или незажившую пупочную ранку. Это может произойти в случае пренебрежения гигиеническими нормами и правилами ухода за новорожденным и обработкой пупочной раны, наличии пеленочного дерматита или других инфекционных заболеваний кожи у новорожденного (пиодермии, фолликулита). В редких случаях инфицирование возможно во время лигирования пупочного канатика, однако чаще заражение происходит между 2-ми и 12-ми сутками жизни.
Риск развития омфалита повышен у недоношенных детей, рожденных от преждевременных или патологически протекавших родов, внебольничных (в т. ч. домашних) родов, детей с внутриутробными инфекциями, гипоксией, врожденными аномалиями (неполным пупочным, желточным или мочевым свищом).
Возбудителями омфалита чаще всего оказываются стафилококки, стрептококки, примерно в 30% случаев - грамотрицательные микроорганизмы (кишечная палочка, клебсиелла и др.). Источником инфекции могут выступать кожные покровы младенца, загрязненные мочой, испражнениями, гноеродной флорой; предметы ухода, руки ухаживающего персонала (медицинских работников, родителей) и др.
Классификация омфалита
По причинам возникновения омфалит может быть первичным (при инфицировании пупочной ранки) или вторичным (в случае присоединения инфекции на фоне имеющихся врожденных аномалий - свищей). Вторичный омфалит у ребенка развивается в более поздние сроки и протекает более длительно.
По характеру и степени воспалительных изменений в области пупка различают катаральный или простой омфалит («мокнущий пупок»), флегмонозный и гангренозный (некротический) омфалит.
В спектре рассмотрения клинического течения омфалита заболевание может представлять практический интерес для педиатрии, детской хирургии, детской дерматологии, детской урологии.
Симптомы омфалита
Наиболее частая и прогностически благоприятная форма заболевания - катаральный омфалит. Обычно самостоятельное отпадение пуповинного остатка у новорожденного происходит на первой-второй неделе жизни. На его месте образуется рыхлая кровянистая корочка; окончательная эпителизация пупочной ранки при должном уходе отмечается к 10-15 дню жизни. В случае развития локального воспаления пупочная ранка не затягивается, из нее начинает выделяться скудный секрет серозного, серозно-геморрагического или серозно-гнойного характера. Ранка периодически затягивается корочками, однако после их отторжения дефект не эпителизируется. Пупочное кольцо гиперемировано и отечно. При длительном мокнутии (в течение 2-х и более недель) может происходить избыточное разрастание грануляций с формированием на дне пупочной ранки грибовидного выпячивания – фунгуса пупка, который еще более затрудняет заживление. Общее состояние новорожденного (аппетит, физиологические отправления, сон, прибавка в массе) при простой форме омфалита обычно не нарушено; иногда отмечается субфебрилитет.
Флегмонозный омфалит характеризуется распространением воспаления на окружающие ткани и обычно является продолжением «мокнущего пупка». Кожа вокруг пупка гиперемирована, подкожная клетчатка отечна и возвышается над поверхностью живота. Рисунок венозной сети на передней брюшной стенке усилен, наличие красных полос свидетельствует о присоединении лимфангита.
Кроме мокнутия пупочной ранки, отмечается пиорея – истечение гнойного отделяемого и выделение гноя при надавливании на околопупочную область. Возможно образование на дне пупочной ямки язвочки, покрытой гнойным налетом. При флегмонозном омфалите состояние младенца ухудшается: температура тела повышается до 38°С, выражены признаки интоксикации (вялость, плохой аппетит, срыгивания, диспепсия), замедляется нарастание массы тела. У недоношенных детей локальные изменения при омфалите могут быть выражены минимально, зато на первый план обычно выходят общие проявления, молниеносно развиваются осложнения.
Некротический омфалит встречается редко, обычно у ослабленных детей (с иммунодефицитом, гипотрофией и т. д.). При этом расплавление клетчатки распространяется в глубину. В области пупка кожа приобретает темно-багровый, синюшный оттенок. При некротическом омфалите воспаление практически всегда переходит на пупочные сосуды. В некоторых случаях могут некротизироваться все слои передней брюшной стенки с развитием контактного перитонита. Гангренозный омфалит имеет наиболее тяжелое течение: температура тела может снижаться до 36°С, ребенок истощен, заторможен, не реагирует на окружающие раздражители.
Омфалит может осложняться флегмоной передней брюшной стенки, артериитом или флебитом пупочных сосудов, абсцессами печени, энтероколитом, абсцедирующей пневмонией, остеомиелитом, пупочным сепсисом.
Диагностика и лечение омфалита
Обычно для распознавания омфалита достаточно осмотра ребенка неонатологом, педиатром или детским хирургом. Для определения возбудителя бактериальной инфекции и подбора антибактериальной терапии проводится бакпосев отделяемого пупочной ранки на флору с чувствительностью.
Для исключения осложнений омфалита (флегмоны брюшной стенки, абсцессов брюшной полости, перитонита) ребенку показано проведение УЗИ мягких тканей, УЗИ брюшной полости, обзорной рентгенографии брюшной полости. В обязательном порядке ребенка с омфалитом должен осмотреть детский хирург.
При назначении лечения омфалита учитывается его форма и общее состояние новорожденного. В амбулаторных условиях под контролем педиатра возможно лечение только катарального омфалита; в остальных случаях показана госпитализация новорожденного.
При простом омфалите производится местная обработка мокнущей пупочной ранки 3-4 раза в день вначале перекисью водорода, затем водными или спиртовыми растворами антисептиков – фурацилина, диоксидина, хлорофиллипта, бриллиантовой зелени. Все манипуляции (обработка, просушивание пупочной ранки) проводятся отдельными ватными палочками или тампонами. Применяется физиотерапевтическое лечение – УФО, СВЧ, УВЧ-терапия, гелий-неоновый лазер. При разрастании фунгуса осуществляется его прижигание нитратом серебра. В период лечения омфалита купание ребенка производится в слабом растворе калия перманганата.
При флегмонозной форме омфалита, кроме выше перечисленных мероприятий, на область воспаления накладываются повязки с антибактериальными и антисептическими мазями (бацитрацин/полимиксин B, Вишневского), производится обкалывание очага антибиотиками, назначаются системные антибактериальные препараты и инфузионная терапия, вводится противостафилококковый иммуноглобулин. При формировании гнойника прибегают к его хирургическому вскрытию.
При развитии некротического омфалита производится иссечение некротизированных тканей, осуществляются перевязки, проводится активное общее лечение (антибиотики, витаминотерапия, переливания плазмы, физиотерапия и пр.).
Прогноз и профилактика омфалита
Катаральный омфалит легко поддается лечению и обычно заканчивается выздоровлением. Прогноз флегмонозного и некротического омфалита зависит от адекватности и сроков начала лечения, присоединения вторичных осложнений и состояния ребенка. При генерализованных септических осложнениях возможен летальный исход.
Профилактика омфалита предполагает соблюдение асептики при обработке пуповины, ежедневном уходе за пупочной ранкой, соблюдение гигиены ухаживающим персоналом. Категорически недопустимо насильственно срывать корочки с пупочной ранки, закрывать ее повязкой или подгузником, заклеивать лейкопластырем, поскольку это провоцирует мокнутие и инфицирование. В случае покраснения пупочной ранки, появления отечности и отделяемого следует незамедлительно проконсультироваться у педиатра.
Омфаломезентериальный проток, соединяющий среднюю кишку с желточным мешком, при нормальном развитии облитерируется на 5-6 неделе внутриутробного развития. При этом кишечная трубка теряет связь с пупочным канатиком.
При нарушении этого процесса, в зависимости от того в какой степени и на каком уровне сохранился эмбриональный желточный проток (ductus omphaloentericus) возникают следующие пороки:
- свищи пупка (полные и неполные);
- дивертикул подвздошной кишки (Меккеля);
- энтерокистома.

В периоде новорожденности клинические проявления и необходимость лечения возникает чаще всего при наличии пупочных свищей.
Неполный свищ пупка
Неполный свищ пупка встречается гораздо чаше полного и образуется при нарушении облитерации дистального отдела желточного протока. Протяженность свищевого хода не превышает 2-3 см.
Клинически характерно скудное и длительное слизистое отделяемое из пупочной ямки, при присоединении инфекции отделяемое становится гнойным. Детей в этом случае, как правило, длительно лечат по поводу «мокнущего пупка».
При осмотре пупочной ямки среди необильных грануляций имеется точечное отверстие со скудным отделяемым. При зондировании пуговчатый зонд уходит в свищ на глубину 1-2 см, где встречает препятствие.
Полный свищ пупка
Полный свищ пупка возникает, если желточный проток остается необлитерированным на всем протяжении.
Клинически при рождении ребенка обращает на себя внимание аномально утолщенная пуповина и несколько расширенное пупочное кольцо. Отпадение пуповины обычно задерживается, а после этого в центре пупочной ямки открывается свищевое отверстие с ярко-красной слизистой и кишечным отделяемым. При раннем отсечении пупочного остатка на 3-4 сутки жизни ребенка так же обнаруживается дефект кишечной стенки. При зондировании полного свища пупка зонд уходит глубоко в брюшную полость, после чего отходит очередная порция кишечного содержимого. Удостовериться в наличии полного свища возможно при помощи УЗИ и фистулографии.
Хотя сам по себе кишечный свищ пупка не является тяжелым пороком развития, но осложнения его могут быть чрезвычайно опасными для жизни новорожденного. Так, заворот кишки вокруг протока может привести к быстрому и тяжелому нарушению кровообращения, а эвагинация кишки через проток – к ущемлению и некрозу кишки.
Лечение неполных свищей пупка у новорожденных и детей первых месяцев жизни должно начинаться с консервативных мероприятий в надежде на самоизлечение.
Консервативное лечение направлено на профилактику инфицирования и стимуляцию склерозирования свищевого хода. При этом назначаются ежедневные ванны со слабым раствором перманаганата калия или отваром антисептических трав, обработка свищевого хода 3% раствором перикиси водорода и йода.
В случае неэффективности упорной консервативной терапии показано хирургическое лечение, которое заключается в выделении на всем протяжении и отсечение свища у места его прикрепления без вскрытия брюшной полости.
Лечение полных свищей пупка исключительно хирургическое.
Операция заключается в полном иссечении свищевого хода на всем протяжении. Выполняется лапароскопия, при которой выделяется петля кишки, несущая свищ. Производится клиновидная резекция кишки со свищом, дефект ушивается поперечно непрерывным однорядным серозно-мышечным швом.
Читайте также:

