Что такое ниша в области рубца
Обновлено: 26.04.2024
Цель. Изучение характера и времени истончения рубцов на матке после кесарева сечения (КС) у беременных при помощи ультразвукового мониторинга.
Материалы и методы. Обследованы 148 беременных в интервалы 6–12, 13–20, 21–29, 30–36 и 37–40 недель, которые были разделены на группы по исходной величине (толщине) остаточного миометрия в области рубца; изучены исходы.
Результаты. У пациенток группы А (остаточный миометрий более 3 мм) истончение рубцов происходило поздно (к 37-й неделе) и постепенно (в среднем 1 мм за триместр). Исходы: беременность доношенная – у 89,1% пациенток, до срока 30–36 недель – у 10,9% (роды через естественные родовые пути – 17,2%, КС – 82%). У пациенток группы В (остаточный миометрий 2–3 мм) беременность доношенная – 84,6%, до срока 30–36 недель – 15,4% (КС – 92,3%; КС, гистерэктомия – 7,3%). У 45,7% беременных группы С (остаточный миометрий менее 2 мм) толщина его составила менее 1 мм уже в сроке 26 недель. В данной группе отмечены высокая частота предлежания и врастания плаценты (11,3%) и неблагоприятные исходы (беременность доношенная – у 31,4%, до срока 30–36 недель – у 31,4%, до срока 22–29 недель – у 11,4% (КС – 57,7%; КС, метропластика – 8,5%; КС, гистерэктомия – 5,65%); до срока 22 недели – у 28,1% (метропластика – 22,5%, гистерэктомия – 5,65%).
Заключение. Беременные с толщиной остаточного миометрия 1 мм и менее в сроке до 26 недель беременности составляют группу крайне высокого риска и требуют особого контроля (рекомендуемые сроки УЗИ – 12, 18, 22, 26 недель беременности).
Рекомендованный ВОЗ (1985 г.) диапазон частоты абдоминального родоразрешения – 10–15% давно преодолен, и в настоящее время частота КС (исследования Эдинбургского университета, 2016 г.) составляет в странах Западной Европы – 24,5% (Италия – 38,1%); странах Северной Америки – 32%; странах Южной Америки – 41%, а в некоторых странах (Бразилия, Турция, Египет) превышает 50%. Даже в ГБУЗ МО МОНИИАГ, который последовательно отстаивает позиции естественного родоразрешения, ввиду концентрации беременных с тяжелой экстрагенитальной патологией, отягощенным акушерским анамнезом и осложнениями беременности, частота КС только за последние 10 лет возросла более чем на 10% (в 2009 г. – 24,9%, в 2019 г. – 35,7%; в Московской области в 2009 г. – 20,3%, в 2019 г. – 26,4%). Только в МОНИИАГ и Московской области за последние 11 лет произведено 208 443 КС. Поиски метода, который может предсказать вероятность осложнений, связанных с наличием рубца на матке после КС, становится все более актуальным, особый интерес представляет разработка протоколов для прогнозирования возможности осложнений [1, 2]. Послеродовый эндометрит, травматическое повреждение эндо- и миометрия вследствие технических сложностей в процессе КС, ишемия зон репарации в результате системных заболеваний и осложнений беременности и родов могут способствовать формированию несостоятельного шва/рубца на матке [3]. Наличие недифференцированной ДСТ также может способствовать нарушениям неоангиогенеза в рубце матки [4]. Течение беременности с рубцом на матке может осложниться такими тяжелыми осложнениями, как прерывание беременности, разрыв матки [5]. В последнее время отмечен значительный рост аномальных прикреплений и инвазий плаценты [5, 6]. Одним из основных методов оценки состояния рубца на матке при беременности является УЗИ. Среди отечественных и зарубежных авторов значительно разнятся сведения о диагностической ценности и возможностях трансвагинального и трансабдоминального УЗИ, остаются неоднозначными тактические подходы [7–11]. Учитывая значительный рост частоты абдоминального родоразрешения, изучение и систематизация знаний по вопросам диагностики (в том числе ультразвуковой) и тактики ведения пациенток с рубцом на матке после КС представляет особое значение для профилактики тяжелых и летальных осложнений и успешного завершения беременности.
Материалы и методы
Нами обследованы 148 женщин с рубцом на матке после КС на протяжении периода гестации, изучены исходы беременности и родов. Исследования проводились в интервалы 6–12, 13–20, 21–29, 30–36 и 37–40 недель беременности на аппарате VOLUSON E 10 с применением конвексного датчика C 2–9 и вагинального датчика RIC 5–9 D. С помощью экспертной оценки рубцов при первом обращении (в I триместре беременности) были сформированы три группы пациенток: А – «хороший» рубец, В – «сомнительный» рубец и С – «плохой» рубец. В качестве критериев рассматривали следующие признаки: наличие/отсутствие деформаций, «ниш» (при наличии последних их измеряли в продольном и поперечном срезе и описывали локализацию), участков втяжения со стороны серозной оболочки, жидкостных структур; наличие кровотока, измеряли толщину сохранного (остаточного) миометрия в области рубца. При отсутствии деформаций, «ниш», участков втяжения со стороны серозной оболочки и полости матки или сохранном миометрии в зоне рубца более 3 мм (в I триместре), а также наличии кровотока рубец на матке считали состоятельным. В результате экспертной оценки были сформированы три группы:
В настоящее время частота кесарева сечения (КС) остается на высоком уровне и не имеет тенденции к снижению, а значит, акушер-гинеколог все чаще будет встречать в своей повседневной практике пациенток с несостоятельным рубцом на матке. Согласно последним данным, распространенность «ниш» составляет около 60% среди пациенток, перенесших одно КС, и достигает 100% после трех КС. Объективная оценка состояния рубца на матке после КС представляет значительный интерес еще на этапе прегравидарной подготовки. В случае подтвержденного диагноза несостоятельности рубца на матке планирование беременности возможно только после проведения хирургического лечения – пластики послеоперационного рубца на матке. На сегодняшний день не существует исследований, сравнивающих эффективность хирургических подходов с точки зрения акушерских и гинекологических исходов, как нет и рекомендаций по выбору хирургической тактики для женщин с признаками «ниш» в рубце на матке, планирующих беременность. Для более полного изучения проблемы необходимо проведение дополнительных исследований.
Частота родоразрешения путем операции кесарева сечения (КС) в последние годы в России и за рубежом достигает 30% и не имеет тенденции к снижению [1–3]. В сложившихся условиях вопросы диагностики и тактики ведения больных с рубцом на матке приобретают особое значение. Обусловлено это, прежде всего, тем, что последующая беременность у указанных пациенток может сопровождаться следующими тяжелыми осложнениями: разрывом матки на любом сроке гестации, врастанием плаценты в рубец, а также ранее крайне редким, но в последнее время чаще встречающимся осложнением – эктопической беременностью в рубце (в зарубежной литературе – сesarean scar pregnancy) [4–7]. Таким образом, для врача акушера-гинеколога одной из первостепенных становится задача диагностики состоятельности рубца на матке и определения тактики ведения пациенток с признаками его несостоятельности.
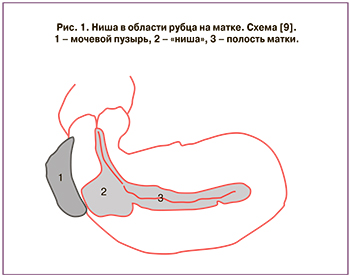
В зарубежной литературе понятию «несостоятельный рубец на матке» соответствуют «cesarean scar defect» и его синонимы: «утероперитонеальная фистула», «ниша» и «истмоцеле». Morris впервые описал «истмоцеле» в 1995 г., Monteagudo в 2001 г. ввел термин «ниша», а в 2003 г. Camran Nezhat и его группа впервые написали о выполненной ими метропластике по поводу «утероперитонеальной фистулы» лапароскопическим доступом [2, 8–11].
Согласно последним данным, распространенность «истмоцеле» составляет около 60% среди пациенток, перенесших одно КС, и достигает 100% после трех КС [12]. Исследователи определяют «нишу» как анатомический дефект – дивертикул на передней стенке тела матки в области рубца с истончением миометрия хотя бы на 2 мм (рис. 1) [9].
Течение процессов репарации в матке после КС определяет морфофункциональную состоятельность нижнего ее сегмента при последующих беременностях и родах. Известно, что при заживлении матки могут наблюдаться два типа регенерации: субституция, представляющая собой неполноценную регенерацию, и реституция, при которой рубец клинически не выявляется [13]. Исследователи выделяют несколько групп факторов, влияющих на формирование полноценного рубца [9, 13–20]:
- факторы, связанные с хирургической деятельностью (техника ушивания, вид шовного материала, уровень разреза матки, влияние перитонизации зоны оперативного вмешательства);
- факторы, влияющие на развитие спаек (неадекватный гемостаз, инфекционное воспаление, тканевая деваскуляризация);
- факторы, возможно, связанные с заживлением раны (высокий паритет, матка в положении ретрофлексии, диабет, дисплазия соединительной ткани (ДСТ), полиморфизмы генов ESR1, плановый/экстренный порядок операции, интраоперационные осложнения, пери- и послеродовая инфекция, предлежание плаценты, интраоперационная кровопотеря).
Считается, что основными причинами, приводящими к развитию несостоятельного рубца на матке, служат послеоперационные гнойно-септические осложнения в раннем послеоперационном периоде, прерывание беременности или наличие любых внутриматочных вмешательств в течение первого года после КС. Временной интервал после КС имеет определяющее значение для формирования полноценного рубца на матке. В среднем полное морфологическое формирование рубца на матке наблюдается через 8–12 месяцев после операции КС [13].
Предикция
Перед исследователями сегодня встает вопрос предикции несостоятельного рубца на матке. Так, отечественные авторы показали высокую частоту выявления несостоятельного рубца на матке у пациенток с недифференцированной ДСТ, а также значительную степень корреляции между формированием несостоятельного рубца на матке и такими клиническими проявлениями ДСТ, как миопия высокой степени и пролапс митрального клапана [21, 22].
Кроме того, показано, что полиморфизмы генов ESR1 при ДСТ играют роль в дезорганизации рубцовой ткани. А носительство гаплотипа CA по полиморфизмам ESR1-397 T > C (Pvull) и -351 G > A (Xbal) явля.
1) ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, Санкт-Петербург, Россия;
2) ГБУ «Санкт-Петербургский научно-исследовательский институт скорой помощи им. И.И. Джанелидзе», Санкт-Петербург, Россия
Цель. Определить факторы риска развития истонченного рубца на матке после кесарева сечения, используя данные ультразвукового метода диагностики и морфологические характеристики рубца. Материалы и методы. Было проведено ретроспективное исследование 164 женщин с рубцом на матке после кесарева сечения, из которых в I группу были включены 98 (59,7%) женщин, имевших рубец на матке нормальной толщины, во II группу – 66 (40,3%) женщин с истонченным рубцом на матке. Были использованы данные медицинских карт стационара, обменных карт из женских консультаций и заключения морфологического исследования рубцов на матке после повторного кесарева сечения. Результаты. Существенные различия были выявлены в положении матки, наличии активной фазы родов, технике наложения шва, наличии инфекционных осложнений до или после операции, интраоперационной кровопотере и времени операции (все P
В последнее время наблюдается тенденция к увеличению количества оперативных родов с помощью кесарева сечения. Всемирная организация здравоохранения заявила, что показатель частоты кесарева сечения должен находиться на уровне 10–15%, что связано со снижением материнской, неонатальной и младенческой смертности. Увеличение частоты кесарева сечения выше этого уровня не связано со снижением смертности. Тем не менее увеличение частоты до 50% может привести к росту числа осложнений [1]. В большинстве регионов Российской Федерации частота абдоминальных родов ежегодно увеличивается. В целом по России с 2006 по 2016 гг. она выросла на 52,2% (с 18,4 до 28%). Однако увеличение частоты кесарева сечения не всегда снижает перинатальную и младенческую смертность [2].
Хорошо известно, что увеличение частоты кесарева сечения связано с такими возможными краткосрочными и долгосрочными осложнениями хирургического вмешательства, как разрыв матки и аномалии плаценты в будущих беременностях. В связи с этим растет и интерес к последствиям рубца на матке после кесарева сечения [3, 4].
Несмотря на все преимущества операции, происходит вынужденное повреждение миометрия, которое неотвратимо приведет к образованию рубца на матке. При восстановительных механизмах в органе образуется рубцовая ткань, которая заменяет нормальный миометрий [5]. Соединительная ткань рубца не может полностью заменить мышечную ткань матки с точки зрения ее функциональных и структурных свойств, что может привести к таким осложнениям, как разрыв матки, аномальные прикрепления плаценты и имплантация плодного яйца в области рубца во время следующей беременности [6].
Несостоятельный рубец на матке после кесарева сечения также называется «ниша», «истмоцеле», «дивертикул», «дефект рубца на матке после кесарева сечения», является дефектом передней стенки матки в области перешейка, расположенного в месте предшествующего кесарева сечения [7]. Ввиду неуклонного увеличения оперативно разрешающихся родов увеличивается и вероятность возникновения несостоятельности рубца на матке после операции кесарева сечения, однако на данный момент нет четкого понимания о патоморфогенезе данного состояния [8]. Также не выявлены значимые факторы риска, оказывающие влияние на формирование неполноценного рубца на матке [9].
По данным Xiaoyan Tang et al. (2019), сообщаемая распространенность истончения рубца на матке после кесарева сечения составляла от 24 до 70% при трансвагинальной сонографии и была еще выше при соногистерографическом исследовании (56–84%) [10, 11]. Пациенты с истонченным рубцом на матке обычно бессимптомны, и наиболее частыми жалобами, связанными с дефектом рубца на матке, являются длительное менструальное кровотечение, а также хроническая тазовая боль, дисменорея и вторичное бесплодие [3, 12, 13].
В настоящее время, как правило, дефект рубца на матке после кесарева сечения считается результатом неполного заживления миометрия [4]. Хотя не у всех женщин с кесаревым сечением в анамнезе развивается истончение рубца, необходимо определить факторы риска, которые могут влиять на его развитие [14, 15].
До сих пор нет единого мнения о стандартизированном подходе к обнаружению и измерению несостоятельного рубца на матке после кесарева сечения, а также отсутствуют достоверные морфологические характеристики истонченного рубца на матке после кесарева сечения [6, 8].
Цель исследования: определить факторы риска развития несостоятельного рубца на матке после кесарева сечения, используя данные ультразвукового метода диагностики и морфологической характеристики рубца.
Материалы и методы
На базе перинатального центра ФГБОУ ВО СПбГПМУ и СПб НИИ скорой помощи им. И.И. Джанелидзе с января по декабрь 2019 г. было проведено исследование 164 женщин с рубцом на матке после кесарева сечения, из которых в I группу были включены 98 (59,7%) женщин, имевших рубец на матке нормальной толщины, во II группу – 66 (40,3%) женщин с истонченным рубцом на матке. Были использованы данные медицинских карт стационара, обменных карт из женских консультаций и заключения морфологического исследования рубцов на.
На сервисе СпросиВрача доступна консультация гинеколога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте, Лариса
Когда были последние роды?
Вообще сколько было беременностей, родов, какие исходы?
Можете добавить УЗИ?

Кесарево сечение когда было - дату напишите, пожалуйста, чтобы понимать, какой интервал.
По какой причине кесарево сечение?
Беременность желанная?

Адэль, у меня не получается прикрепить фото УЗИ. После кесарево прошло уже 10 лет, ребёнок шёл ножками, поэтому кесарили, беременность желанная

Тогда ни о каком прерывании речи идти не может
Да, беременность имеет свои риски - а именно расхождение рубца - но нужно оценивать во время беременности.
Сейчас срок беременности какой?
Прикрепить файл можно в описании вопроса - там где Вы вопрос задавали есть пункт - добавить скан или фотографию

Отлично.
Срок беременности по менструации 5 недель 2 дня.
Матка кзади (вариант нормы), увеличена вследствие беременности. Эндометрий отличный. Яичники спокойные, в одном - желтое тело, которое поддерживает беременность.
Ниша есть - она будет давать риск разрыва матки по рубцу.
Поэтому беременность должна протекать под наблюдением врачей. Вы должны следить за своим состоянием, выделениями, болями. Беременность выносить возможно. Но нужно очень себя беречь.

Если бы Вы пришли ко мне на прием, было бы предложено два варианта
1. Пролонгировать беременность под тщательным контролем
2. Предложен был бы вариант прерывания с последующей метропластикой - то есть ушиванием дефекта и планирование беременности
Но рекомендовать какой вариант выбрать Вам - настаивать и говорить - рожайте, все пройдет отлично, или не рожайте, точно будет плохо - ни то, ни другое я сказать не могу
Риски есть в обоих случаях. Решение должны принимать Вы.

Лариса, какое бы решение Вы не приняли - оно будет правильным.
Я должна Вам сказать - что оба варианта возможны - и сохранение беременности в том числе - но гарантии - что не будет несостоятельности шва на матке - нет
Я бы рекомендовала Вам повторить УЗИ на аппарате экспертного класса - и хорошо внимательно просмотреть именно рубец
Если ниша действительно большая и есть риск - тогда уже сохранять принятое Вами решение.

Пожалуйста, Лариса. Какое бы решение не было принято - в любом случае Вы ни в чем не виноваты, не переживайте. Так сложились обстоятельства, значит сейчас следует этот этап жизни преодолеть. Не обязательно быть сильной, ищите поддержки у супруга, у близких. А потом - ситуацию отпустите.


Лариса, вы должны понимать, что в случае пролонгирования- это беременность очень выского риска. Проблем может возникнуть множество - имплантация плодного яйца в нишу (нужно будет прерывать), врастание плаценты в области ниши (риски отслойки плаценты, высокая вероятность того, что матку придется удалять), риск разрыва матки по рубцу. последствия могут быть такими, что возможности вынашивать последующую беременность не будет.
Поэтому два варианта, либо Вы идете на эти риски под тщательным наблюдением акушера-гинеколога и сохраняете беременность, либо прерываете беременность, делаете плановую метропластику и планируете беременность уже без данной патологии.
На сервисе СпросиВрача доступна консультация акушера онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте , Татьяна
Прошло довольно мало времени для полного восстановления и сокращения матки. Беременность возможна только через 2 года после операции.
С течением времени рубец будет более плотным и ниша должна уйти.
Сейчас можно начать приём настойки водяного перца по 40 капель 3 раза в день для сокращения матки и выхода оставшихся сгустков

Здравствуйте! Ниша уйдёт , нужно время, но планировать беременность лучше через 2 года, чтобы достаточное времени прошло после первого кесарево сечения., чтобы шов был состоятельный. Вы грудью кормите?

Здравствуйте. Прошло ещё очень немного времени, чтобы судить о состоянии и состоятельности рубца.
Что касается ниши - это карман в рубце. Сама по себе ниша не опасна вне беременности. Если ещё есть репродуктивные планы- нужно подождать 2 года от предыдущей операции и контролировать рубец.
Медикаментозного лечения ниши нет. Просто контроль УЗИ. Никто на повторную лапаротомию для ушивания ниши не пойдёт, по крайней мере до 2х лет от операции.

Здравствуйте!
Ниша - это описание участка втяжения, всегда рубец на матке формируется посредством образования плотной соединительной ткани и на узи видно, как втягивается внутренний край. Это нормально. Не у всех заживает одинаково. Тем более толщина рубца в вашем случае нормальная 6 мм.
Выделения ваши после кесарева сечения могут идти довольно долго, потому что на матке рана, она заживает, бывает нити выходят, бывает сукровица. Бывает прекращаются, а потом снова.
В вашем случае я бы рекомендовала только половой покой пока не нормализовались выделения, исключить ванны, бассейн, кормить грудью и со временем выделения прекратятся и ваш организм восстановится.
Будьте здоровы!

Здравствуйте.
Совсем не спешите расстраиваться.
На данный момент эта "ниша" практически ничего не значит.
Матка ещё даже не вернулась к своему первоначальном размеру и состоянию до беременности.
Конечно, тот участок где стенка матки была разрезана, а потом зашита будет сокращать хуже чем остальные части, и на сегодняшний день это может выглядить как выпячивание (ниша).
Выделения Ваши связаны с заживлением плацентарной площадки, в течение 2-3 мес после родов могут иметь место.
В полости матки есть жидкая кровь и сгустки в небольшом количестве , так как не кормите грудью (соответственно не выделяется окситоцин во время кормления) - можно пить экстракт водного перца по 40 кап х 3 р/сут 10 дн, для лучшего сокращения матки и опорожнения полости.
Контроль области области рубца на матке нужно будет провести не ранее чем через 3 мес
Читайте также:

