Что такое множественные конглобатные угри
Обновлено: 18.04.2024
Конглобатные угри (множественные, нагроможденные) — тяжелая форма акне, имеющая хронический, рецидивирующий характер. Конглобатное акне отличается постепенным развитием и длительным течением (может наблюдаться в течение многих лет).
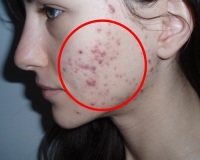
Конглобатные угри имеют главный отличительный признак — слияние множества изолированных комедонов. На практике это приводит к формированию целого комплекса болезненных округлых образований, имеющих синевато-багровый цвет. Это воспалительные инфильтраты, затрагивающие самые глубокие слои дермы (а также подкожную клетчатку) в непосредственной близости от волосяных фолликулов.
Наиболее часто конглобатные угри поражают лицо, заднюю часть шеи, верхнюю часть спины и груди, изредка — живот.
Конглабатное акне часто сочетается с фолликулитами и перифолликулитами в зоне волосистой части головы, повышенным риском появления сальных кист, а также гнойным рецидивирующим воспалением апокриновых и сальных желез. Процесс нагноения нередко сопровождается появлением абсцессов и фурункулов.
Инфильтраты и кистозные образования при данном виде угревой сыпи связаны с поверхностью кожного покрова и между собой при помощи эпителизированных каналов (свищей), через которые происходит выход нагноений при обострениях. Впоследствии на местах расположения воспалительных инфильтратов образовываются келоидные рубцы.
Основные причины появления конглобатных угрей:
· генетически обусловленная гиперандрогения, проявляющаяся в виде значительного роста содержания андрогенов в крови;
· рецепторная форма гиперандрогении (повышение чувствительности волосяных фолликулов к воздействию тестостерона и дегидротестостерона);
· проблемы со способностью ПССГ (полового секс-связывающего глобулина) обеспечивать связывание тестостерона (что значительно снижает активность последнего);
· чрезмерный объем продуцирования кожного сала;
· обеспечение благоприятных условий для активного размножения ряда патогенных микроорганизмов (бактерий, грибков).
В качестве дополнительных провоцирующих явлений конглобатного акне выступают следующие факторы:
· стрессы, психоэмоциональные нарушения;
· дисфункции желез внутренней секреции;
· прием гормональных препаратов;
· различные негативные воздействия окружающей среды;
· различные хронические заболевания организма.
Лечение конглобатного акне
Выбор конкретной тактики лечения конглобатного акне в значительной степени зависит от комбинации различных факторов (пола и возраста пациента, характера его занятости и т. д.). При выборе препаратов для лечения учитывается максимальное число аспектов анамнеза и объективного статуса пациента — только так можно точно определить степень тяжести и вероятную причину, спровоцировавшую конглобатные угри.
Для подбора терапии необходимо уточнить данные о предыдущих курсах лечения, а также провести ряд дополнительных анализов, исследований, призванных максимально объективизировать имеющуюся патологию кожи.
Диагностика конглобатного акне включает:
· видеомониторинг кожного микрорельефа;
· анализ степени увлажненности кожных покровов;
· исследование гормонального фона;
· УЗИ надпочечников, УЗИ органов малого таза;
· Дополнительная консультация эндокринолога (при необходимости — и других специалистов).
При устранении конглобатных угрей лечение предполагает борьбу с провоцирующими факторами путем применения средств местного и системного воздействия.
Системная терапия конглобатных угрей:
· использование КОК (комбинированных оральных контрацептивов);
· использование системных ретиноидов.
Антибиотики – это основные препараты в лечении конглабатных угрей. Для лечения данного вида угревой болезни наиболее часто используются антибиотики тетрациклинового ряда. Причем даже среди них показатели эффективности и безопасности серьезно различаются.
Помимо системной терапии, лечение конглабатного акне предполагает использование местных средств:
· локальных антибактериальных препаратов и антибиотиков в виде мазей;
· ретиноидов в виде лосьонов и кремов, содержащих третиноин.
Отдельно стоит отметить применение немедикаментозных средств, таких как кислородно-озоновая и микротоковая терапия; кроме того, для устранения последствий конглобатных угрей лечение дополняется процедурами с использованием лазерных технологий.
Юношеские угри возникают у большинства подростков в возрасте 12-18 лет. Они развиваются из-за повышенного салоотделения и фолликулярного гиперкератоза, а провоцируются гормональными изменениями пубертата и отягощенной наследственностью. Количество высыпаний варьирует от нескольких небольших акне до множественных кистозных элементов. Диагностика проводится с помощью клинического обследования, бактериологических и гормональных анализов. Лечение угревой сыпи у подростков включает местные средства (антибиотики, ретиноиды, азелаиновая кислота), системные препараты, правильную уходовую косметику и аппаратные методы.
МКБ-10
Общие сведения
Юношеские акне («вульгарные угри») — самая распространенная кожная проблема, которая встречается у 90% подростков. У девочек они возникают в среднем после 12 лет, у мальчиков — в 14-15 лет, что коррелирует со сроками начала полового созревания. Клинические формы, при которых требуется серьезное лечение, составляют до 15%. Угри детского возраста выявляются намного реже — около 7 случаев на 10 тыс. населения. Гнойничковая сыпь на коже доставляет психологический дискомфорт, в тяжелых случаях она становится причиной полной изоляции от сверстников и общества.

Причины
Подростковые угри — полиэтиологическая проблема, но пусковым фактором в современной дерматологии считаются гормональные перестройки пубертатного периода. В это время в крови стремительно возрастает уровень андрогенов (тестостерона и дигидротестостерона), стимулирующих работу сальных желез тела. Помимо эндокринных причин, провоцировать угревую сыпь могут следующие факторы:
- Наследственность. Вероятность появления акне у подростка при наличии отягощенного семейного анамнеза составляет 50-70% и больше. Это обусловлено неблагоприятной комбинаций генных аллелей, которые регулируют развитие и функциональную активность сальных желез. Имеет значение ядерный R-фактор, определяющий генетическую предрасположенность.
- Бактерии. При застое кожного жира активизируются условно патогенные формы микроорганизмов: пропионобактерии, эпидермальные стафилококки, микрококки. Их количество стремительно увеличивается, что клинически проявляется воспалением комедонов, формирование крупных угрей. Реже причиной болезни становятся грибы Candida и Pytirosporum ovale.
- Стрессы. Во время стрессовой ситуации усиленно вырабатываются гормоны надпочечников, которые воздействуют на гормонозависимые сальные железы. Они действуют подобно андрогенам — активизируют выработку кожного сала и нарушают его химический состав, чем провоцируют размножение патогенной микрофлоры.
- Неправильный уход за кожей. Самостоятельное лечение юношеских угрей с применением жестких средств для умывания и спиртовых болтушек еще больше нарушает микрофлору и липидный барьер кожного покрова. Кожа становится пересушенной и чувствительной, но на ней продолжают появляться воспалительные элементы.
Патогенез
В механизме формирования юношеских угрей наибольшая значимость придается 2 факторам: гиперандрогенемии и генетической предрасположенности. Они вызывают увеличение размеров и усиленное функционирование сальных желез, которое сопровождается фолликулярным гиперкератозом. Как следствие протоки желез закупориваются, изменяется рН и биохимический состав секрета, создаются благоприятные условия для размножения бактерий.
Если закупорка произошла в наружной части выводного протока, появляются открытые комедоны (черные точки). При гиперкератозе глубокой части канала в нем накапливаются избыточные сальные и роговые массы, и образуется закрытый комедон. Активное размножение микроорганизмов в сальных железах приводит к воспалению. На коже появляются воспалительные элементы — папулы, пустулы, узлы.
Большую роль в развитии угревой сыпи имеют пропионовые бактерии. Они выделяют хемоаттрактанты, которые повышают приток лейкоцитов и провоспалительных биомолекул в очаг воспаления. Микроорганизмы усиливают синтез интерлейкинов, способствуют выработке специфических антител. Установлено, что P. acnes резистентны к разрушению фагоцитами, поэтому вызванные ими угри умеют торпидное течение.
Классификация
Наиболее удобной для определения клинической формы и постановки диагноза признана классификация Дж. Плевига и А. Клигмана (G. Plewig, A. Kligman), предложенная в 1993 году. Авторы предложили делить угревую болезнь на акне детского возраста и юношеские угри. Последние, в свою очередь, по морфологическим характеристикам бывают комедональные, папулопустулезные, конглобатные и инверсные. Реже встречаются молниеносные и механические формы. По степени тяжести угревая сыпь бывает:
- Легкая. У подростка одновременно выявляется не более 10 комедонов и небольших папулопустулезных элементов. Сыпь покрывает только один участок тела, чаще всего возникает на лице. Лечение проходит успешно, рубцы практически не остаются.
- Умеренная. На коже присутствует до 25 пустул и до 20 комедонов, при этом поражение затрагивает 2 и более анатомические зоны (лицо, грудь, спина). На фоне заболевания у ребенка начинаются психосоциальные проблемы.
- Тяжелая. Характеризуется многочисленными комедонами и папулопустулезными угрями, лечение которых затруднено, а после разрешения зачастую остаются рубцы. Появляются индуративные и конглобатные элементы.
Симптомы юношеских угрей
Небольшие открытые комедоны имеют вид черных точек размером до 1 мм, которые располагаются в основном в Т-зоне лица, могут быть в верхней части спины и груди. Закрытые комедоны — мелкие белые узелки, которые не болят при надавливании и не воспаляются, но создают эстетический дискомфорт и эффект негладкой кожи. При присоединении воспаления кожа вокруг элементов краснеет и отекает, в их центре формируется белая точка — гнойник.
При слиянии глубоко расположенных юношеских элементов акне образуются узловатокистозные угри. Внешне они выглядят как багрово-красные узлы, при прикосновениях сильно болят. Гнойные полости могут вскрываться, в таком случае на месте элемента остается рана, после заживления которой виден рубец. При молниеносной форме юношеских угрей гнойники быстро изъязвляются, оставляя после себя длительно незаживающие раны. При инверсных угрях воспаление поражает потовые железы.
Осложнения
Крупные воспалительные элементы оставляют заметные рубцы и багровые следы постакне, которые не проходят самостоятельно и могут исчезнуть только после аппаратного воздействия. Серьезные рубцовые осложнения наблюдаются после самостоятельного выдавливания гнойных элементов, что сопровождается травмами кожи и распространением инфекции по всему лицу. Юношеские угри сочетаются с пигментацией, экскориациями.
Крупные гнойники в области носогубного треугольника опасны риском вовлечения в инфекционный процесс мозговых сосудов. В течении умеренной и тяжелой формы юношеских угрей неизбежно наступают психологические проблемы — снижение самооценки, повышенная тревожность, фобические расстройства. У части подростков вследствие длительного существования акне и рубцов развиваются депрессии и социальная дезадаптация.
Диагностика
Клиническое обследование подростка проводит детский дерматолог. Он оценивает состояние кожи, определяет тип и количество угрей, выявляет осложнения — рубцы, пигментацию. Врач детально собирает анамнез заболевания и жизни ребенка, интересуется наследственностью. К диагностике могут подключаться эндокринолог, аллерголог-иммунолог, психолог и другие специалисты. Чтобы выявить причины юношеских угрей, назначаются:
- Бактериологический посев. Для диагностики берут отделяемое из гнойных элементов или соскоб кожи. Лаборанты определяют состав микрофлоры эпидермиса, идентифицируют потенциально патогенные микроорганизмы. Чтобы подобрать лечение, выполняют тест на чувствительность бактерий к антибиотикам.
- Гормональный профиль. При рецидивирующей угревой сыпи, протекающей в тяжелой форме, врача интересуют уровни гормонов половых желез, надпочечников, гипофиза и гипоталамуса. У девочек-подростков кровь на исследование берут в разные дни месяца, чтобы оценить прирост андрогенов во второй фазе менструального цикла.
Лечение
Учитывая разнообразие этиологических факторов и лекарственную устойчивость бактерий, лечение патологии представляет собой сложную задачу. Выбор терапевтических методов зависит от тяжести, клинического варианта юношеских акне, наличия осложнений и психологического состояния подростка. На Всемирном конгрессе по дерматологии разработаны основные принципы патогенетического лечения:
- Уменьшение салоотделения. Для нормализации работы кожных желез детям с легкими формами болезни наносят в виде кремов местные ретиноиды, а при тяжелых вариантах течения рекомендованы системные ретиноиды. При необходимости используют гормональные препараты — антиандрогены, эстрогены.
- Купирование воспаления. С этой целью назначают азелаиновую кислоту, местные антибактериальные мази и примочки. Распространенные и глубокие юношеские угри — показание к подбору системных антибиотиков.
- Удаление комедонов. Для растворения рогового слоя и уменьшения скоплений кожного сала применяются средства с бензилпероксидом, салициловой кислотой, адапаленом. Высокую эффективность показывают кислотные пилинги. При неэффективности консервативных методов могут проводить комедоноэкстракцию.
Научно-обоснованные доказательства связи питания и юношеский угрей отсутствуют, поэтому соблюдение диеты не относится к рутинным методам. Однако у некоторых подростков лечение было более эффективным при ограничении молочных продуктов и сладостей. Детям, страдающим ожирением, подбирают гипокалорийный рацион, чтобы снизить вес и благодаря этому нормализовать гормональный фон.
Важное место отводится косметическим уходовым средствам. Они не лечат угревую сыпь, но подготавливают кожные покровы к нанесению лекарств, нормализуют салоотделение и ороговение. Для рутинного ухода подросткам подбирают очищающие гели и лосьоны, тоники с успокаивающими и антибактериальными компонентами, кремы для увлажнения и питания кожи.
Комплексное лечение включает аппаратные и физиотерапевтические методы. Хороший эффект дает фототерапия и озонотерапия юношеских угрей, при глубоких кистозных акне помогает точечное лазерное воздействие. После стихания острой фазы для разрешения рубцов проводится мезотерапия, срединные кислотные пилинги, дермабразия.
Прогноз и профилактика
Первичная профилактика болезни затруднена, поскольку гормональные изменения неизбежны в подростковом возрасте. Чтобы уменьшить риск тяжелых форм юношеских угрей, необходимо подбирать правильные средства по уходу за кожей, ни в коем случае не выдавливать прыщи и черные точки. Подросткам с жирной кожей и склонностью к обильным высыпаниям обязательно нужна консультация дерматолога.
1. Системный подход к лечению угревой болезни. М.С. Линник, Я.Р. Вовк // Современные научные исследования и разработки. — 2016
2. Современные подходы и средства лечения угревой болезни. Л.А. Болотная // Дерматовенерология. Косметология. Сексопатология. — 2008
3. Электроимпульсная терапия в комплексном лечении больных с юношескими угрями. М.Ю. Герасименко, Н.Н. Лазаренко, Д.Ю. Бутенко. — 2008
Конглобатные угри (прыщи, акне) — это тяжелая форма угревой болезни, при которой крупные угревые шаровидные элементы формируются и развиваются в глубоких слоях кожи и подкожно-жировой клетчатке. Как правило, возникают на лице, спине, груди, а также наружно-боковых поверхностях рук и ног.

Такие угри могут сливаться и образовывать полости, содержащие гной (абсцессы). После разрешения оставляют грубые рубцы.
Эта проблема обычно беспокоит и страдают от нее взрослые мужчины, у женщин встречается реже.
Угри поражают такой участок тела как лицо, грудь, спину. Часто появляется разновидность конглобатной формы угревой болезни — один или множественные уплотнённые угри. Высыпания имеют синюшно-красный цвет, очень плотные и болезненные. На поверхности нередко бывают гнойнички.
Причины заболевания
При возникновении угревой болезни большую роль играет наследственная предрасположенность. Помимо генетических факторов на появление конглобатных угрей и развитие воспалительного процесса отмечаются такие факторы как:
- перенесенный стресс;
- угнетённое психическое состояние;
- гормональные нарушения;
- хронические инфекционные болезни и, так называемые, очаги фокальной инфекции (скрыто протекающие гаймориты, синуситы, кисты корней зубов и т. п.).
Чтобы понять, как бороться с воспалениями необходимо учитывать все эти факторы, которые помогут назначить верное лечение для устранения конглобатных угрей.
Симптомы
Как уже упоминалось ранее, угри располагаются в основном на конечностях, спине, груди, животе и на лице. Имеют вид крупных, до размеров крупного боба, инфильтрированных узлов, склонных к группировке. На поверхности некоторых элементов могут наблюдаться гнойнички. После вскрытия таких узлов образуются фистулы (отверстия или свищи), которые через некоторое время заживают, оставляя грубые, мостикообразные, келоидные или атрофические рубцы.
Диагностика конглобатных угрей
Для постановки первичного диагноза врачу-дерматологу достаточно визуального осмотра, так как конглобатные угри отличаются характерным внешним видом. После этого пациенту назначается ряд анализов, позволяющих выявить особенности заболевания, его причины и подобрать адекватное лечение. К основным диагностическим процедурам относятся:
- общий и биохимический анализ крови;
- иммунограмма;
- анализ на гормоны.
Можно ли вылечить конглобатные угри
На вопрос «Чем лечить конглобатные угри?» врачи отвечают однозначно: прием антибиотиков внутрь и наружно. В крайне тяжелых случаях назначаются ароматические ретиноиды, нормализующие салоотделение кожных желез. На заключительных этапах рекомендуют косметологические процедуры.
Кроме того, для успешного лечения конглобатных угрей необходимо прежде всего избавить пациента от стрессов, угнетенного психического состояния, зачастую связанного с самим заболеванием. В этих случаях врачу-дерматологу не обойтись без помощи психотерапевта или медицинского психолога. Важно выявить и возможные эндокринологические болезни — с этой целью стоит посетить консультацию врача-эндокринолога.
Что такое комедоны (чёрные точки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алфимовой Валерии Дмитриевны, косметолога-эстетиста со стажем в 6 лет.
Над статьей доктора Алфимовой Валерии Дмитриевны работали литературный редактор Маргарита Тихонова , научный редактор Татьяна Репина и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Комедоны — это невоспалительные мелкие узелки белого или чёрного цвета, которые создают на коже ощущение неровности. Они возникают при закупорке устьев волосяных фолликулов. С остоят из клеток кожи — кератиноцитов, и кожного сала — себума.

Обычно комедоны — это одно из проявлений акне. Но иногда они возникают самостоятельно [17] .
Основная причина появления комедонов — избыток кожного сала и нарушение кератинизации — образования и отшелушивания клеток кожи. Эти изменения приводят к появлению так называемой "пробки", которая заполняет сально-волосяной проток.
Факторы риска
Комедональная форма акне , как правило, возникает в период полового созревания — 12-16 лет . В это время у подростков формируется свой гормональный статус, который может повлиять на состояние кожи. Под воздействием гормонов она становится более жирной, что способствует развитию комедонов.
Но иногда комедоны образуются после 20 лет. Этому способствуют факторы, которые стимулируют выработку кожного сала. К таким факторам относят:
- наследственную предрасположенность;
- гормональные изменения;
- неправильный уход за кожей;
- неадекватное питание — чрезмерное употребление сладких, рафинированных, цельномолочных и мучных продуктов;
- частые стрессовые ситуации.
В основном работу сальных желёз регулируют гормоны. Поэтому пациентам с комедонами и другими проявлениями акне рекомендуется обратиться к эндокринологу ил гинекологу-эндокринологу. Он оценит гормональный статус и при необходимости поможет его скорректировать.
Усугубить течение комедональной формы акне могут эндокринные нарушения:
-
; ; — СПКЯ;
- гиперандрогению; ; и 2-го типа;
- инсулинорезистентность [12] .
Комедоны, появившиеся на фоне этих заболеваний, хуже поддаются лечению.
Предположительно к причинам развития комедонов относят нарушения работы пищеварительного тракта, такие как гастрит, язва желудка, дисбактериоз и др. Их взаимосвязь с акне подтверждается рядом исследований, но влияние таких заболеваний на появление комедонов пока не доказана [6] [18] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы комедонов
Комедоны хаотично располагаются на лице, декольте и спине. Их к оличество зависит от состояния организма и особенностей кожи: размера сальных желёз и количества выделяемого себума. Поэтому у кого-то на коже образуется всего 5-10 комедонов, а у кого-то — 100 и более элементов.

Из-за длительного присутствия комедона в сально-волосяном протоке запускается воспалительная реакция . В ней участвуют грибы рода Malassezia и бактерии рода Cutibacterium acne . В результате воспаления развиваются более тяжёлые формы акне.

Американская академия дерматологии выделяет четыре степени тяжести акне:
- I степень — наличие комедонов и до 10-ти папул — небольших розовых узелков , иногда с чёрной точкой в центре;
- II степень — сочетание комедонов и папул, появление не более 5-ти гнойничков — пустул;
- III степень — сочетание комедонов и папуло-пустулёзной сыпи, появление не более 5-ти узлов;
- IV степень — явное воспаление кожи с образованием болезненных узлов и кист [2] .
Патогенез комедонов
В основе образования комедонов лежит нарушение нормальной работы сальных желёз. Они расположены в глубоких слоях кожи, у корня волоса.
Сальные железы продуцируют собственный секрет — себум, или кожное сало. Продвигаясь вверх по сально-волосяному протоку , он создаёт на коже защитный барьер, придаёт ей эластичность, поддерживает нормальный уровень pH, способствует сохранению влаги.
Клетки, которые вырабатывают себум, постоянно обновляются: они смещаются в сторону устья сальной железы, постепенно накапливают секрет и разрушаются. Кератиноциты, которые выстилают в ыходной проток фолликула, тоже постоянно обновляются и отшелушиваются.
Когда функция сальных желёз нарушается, происходит следующее:
- Сальные железы начинают вырабатывать слишком много себума. Он превращается в густую липкую массу, которая полностью заполняет проток.
- Образование кератиноцитов усиливается, клеток становится больше. Они застревают в густом себуме и закупоривают выходной проток сальной железы.
Когда просвет канала полностью заполнен, содержимое сально-волосяного протока начинает давить на стенки канала. Устье протока расширяется, в итоге образуется комедон. В такой среде со временем активируется условно-патогенная флора. Она начинает поглощать избыток себума, который является для неё питательной средой. В результате сально-волосяной фолликул воспаляется — развивается акне [3] .
Наследственность, гормональные нарушения и питание
Генетическая предрасположенность к образованию комедонов может быть связана с одной из четырёх особенностей:
- большим размером сальной железы;
- гиперчувствительностью рецепторов сальных желёз к половым гормонам — андрогенам;
- гиперандрогенией — высоким уровнем андрогенов;
- повышенной активностью фермента 5-альфаредуктазы при нормальном уровне половых гормонов.
Последняя особенность связана с переходом андрогена в дигидротестостерон — ДГТ. Такой переход происходит под влиянием фермента 5-альфаредуктазы .
ДГТ контролирует активность сальных желёз и процесс кератинизации. Этот гормон связывается с андрогенными рецепторами по принципу "ключ-замок", где "ключ" — это гормон, а "замок" — это андрогенный рецептор. Но "открыть замок" можно только с помощью другого гормона — инсулина или инсулиноподобного фактора роста — IGF-1 [3] .
Сами по себе инсулин и глюкоза необходимы для организма. Их уровень повышается после употребления любых продуктов. Но при чрезмерном количестве сладостей, рафинированных и других продуктов концентрация инсулина и глюкозы становится больше. Причём сначала увеличивается уровень глюкозы в крови, а потом — инсулина. И дальше всё развивается по тому же сценарию, приводя к активной выработке кожного сала и образованию комедонов.
Уровень инсулина также повышается при употреблении цельномолочных продуктов. Инсулин связывается с андрогенными рецепторами и повышает уровень ДГТ. Этот гормон, в свою очередь, связывается с рецепторами сальных желёз и стимулирует выработку себума.
Поэтому людям, генетически склонным к повышенному салоотделению, следует быть особо осторожными и контролировать употребление сладостей, молочных и рафинированных продуктов.
Неправильный уход за кожей
Кожа, склонная к развитию комедональной формы акне, нуждается в грамотном уходе.
Мыло, жёсткие скрабы и спиртовые средства с поверхностно-активными веществами только травмируют кожу, приводя к появлению новых комедонов. Эти средства нарушают рН кожи — её защитный барьер, из-за чего она становится пересушенной. О рганизм будет пытаться восстановить кожный барьер, усилив выработку себума и образование кератиноцитов. Но это лишь усугубит состояние кожи.
Людям, склонным к образованию комедонов, также не рекомендуется пользоваться маслами, плотными кремами и массировать кожу. Плотные кремы и масла могут ещё больше закупорить сально-волосяной проток, а усиленное разминание, растирание и давление на кожу привести к обострению болезни.
Стресс
Стрессовые ситуации являются триггерным фактором комедональной формы акне [4] [5] . Это связано с выработкой нейромедиаторов, в частности субстанции Р. Это вещество передаёт сигнал, запускает процесс воспаления, расширяет сосуды и увеличивает проницаемость капилляров.
Сальные железы обладают повышенной чувствительностью к субстанции Р. Поэтому нейромедиаторы связываются с клетками сальных желёз и стимулируют их активность. В результате усиливается образование себума [7] .
Классификация и стадии развития комедонов
Комедоны бывают закрытыми и открытыми.
Закрытые комедоны — это белые подкожные узелки около 1 мм в диаметре. Из-за маленького отверстия в коже содержимое таких узелков почти не контактирует с внешней средой, а кератиноциты, которые образуются в устье протока, не могут "прорваться" на поверхность кожи и увеличивают давление внутри.
Иногда закрытые комедоны появляются у новорождённых в первые недели жизни. В этом возрасте болезнь проходит самостоятельно, лечение не требуется. В остальных случаях закрытые узелки перерастают в открытые комедоны [3] .

Открытые комедоны — это чёрные точки размером 0,5-1,0 мм . Причина их тёмного цвета — пигмент меланин и кислородное окисление содержимого комедона через большое отверстие в коже [1] . После исключения триггерного фактора они, как правило, перестают расти и исчезают.

Осложнения комедонов
Если не устранить триггерные факторы и вовремя не обратиться к дерматологу, комедоны могут увеличиться и привести к развитию более тяжёлых форм анке, таким как пустулы (гнойнички), узлы и кисты.

Узлы — это подкожные уплотнения. Чаще возникают на лице и спине. Кожа над узлами становится синюшной, истончается, в ней появляются отверстия, из которых выделяется гной. Заживают узлы с образованием рубцов.

Киста — это подкожное полостное образование. Оно формируются при расплавлении содержимого узла. Заживают с образованием грубых рубцов [9] .

Осложнения самолечения
Пациенты часто пытаются самостоятельно "выдавить" комедоны. Тем самым они рискуют травмировать кожу и сосуды. Эти повреждения могут привести к отёку, воспалению, присоединению бактериальной инфекции и поствоспалительному покраснению кожи — эритеме.
Поствоспалительная эритема — это длительно заживающее покраснение. Оно возникает из-за травмы сосудов при чрезмерном надавливании на поверхность кожи.

Вторичная бактериальная инфекция проникает в комедон через открытое устье фолликула. Она приводит к появлению гнойничковой сыпи.

Диагностика комедонов
Первым делом врач осматривает пациента и проводит пальпацию. Доктор определяет тип кожи и количество комедонов, оценивает место их расположения, размер и глубину залегания, осматривает кожу на наличие воспаления, узлов и кист.
При сочетании комедонов с акне тяжесть течения болезни оценивается по шкале Кука [2] [16] . Чем выше показатель, тем тяжелее течение:
- 0 баллов — на коже есть несколько небольших комедонов или папул, которые заметны только при близком рассмотрении;
- 2 балла — на коже есть несколько открытых или 20-30 закрытых комедонов, четверть лица покрыта небольшими папулами — до 6-12 штук;
- 4 балла — почти половина лица покрыта небольшими папулами или комедонами, на коже есть несколько пустул и больших выступающих комедонов;
- 6 баллов — примерно ¾ лица покрыто папулами и/или большими открытыми комедонами, есть множество пустул;
- 8 баллов — поражена почти вся площадь лица, особое внимание на себя обращают большие выступающие пустулы.
После осмотра доктор собирает полный анамнез — историю болезни, и затем назначает лечение.
Дифференциальная диагностика
Иногда комедоны похожи на образования, возникающие при гиперплазии сальных желёз — их доброкачественном увеличении. В этом случае образование представляет собой одну увеличенную сальную железу, дольки которой расположены вокруг сального протока. При надавливании на такое образование содержимое не выделяется.

Внешне напоминать комедоны могут плоские бородавки — наросты на поверхности кожи. Эти образования отличаются плоской формой, но при этом слегка выпуклые.

Бородавки и гиперплазия сальных желёз не связаны с образованием комедонов. Для устранения этих патологий используют другие способы коррекции.
Также комедоны нужно отличить от милиумов — эпидермальных или фолликулярных роговых кист. Эти кисты внешне напоминают небольшие узелки белого цвета. Часто они появляются на коже вместе с комедонами, но отношения к ним не имеют [13] .

Лечение комедонов
Основа лечения — индивидуальный подход. Первым делом врач разъясняет пациенту особенность его состояния и причину проявления комедонов. Затем проводит терапию, назначает лечение и корректирует домашний уход.
Вывести пациента из комедональной формы акне в продолжительную ремиссию может только комплексным подход. Он состоит из трёх этапов:
- назначение комедонолитиков;
- аккуратное удаление комедонов;
- нормализация питания.
Комедонолитики — это средства, которые предотвращают закупорку сально-волосяных протоков. Наиболее эффективным является ретинол , или ретиноевая кислота — форма витамина А. Это вещество стимулирует рост клеток, уменьшает сальные железы и объём вырабатываемого себума.
К другим комедонолитикам с доказанной эффективностью относят азелаиновую , салициловую и АНА-кислоту, цинк, серу и резорцин . Они регулируют салоотделение, убивают бактерии, уменьшают покраснение и отёчность кожи [7] .
Лечение стойких и распространённых комедонов проводится с помощью наружных средств, в состав которых входят ретиноиды, бензоилпероксид и азелаиновая кислота. При сочетании комедонов с папулами, пустулами, узлами и кистами доктор назначает изотретиноин для приёма внутрь. Все эти средства должны использоваться строго по показаниям и под наблюдением врача.
Механическое удаление комедонов выполняется дерматологом. Перед этим врач может назначить гигиеническую чистку лица — химический пилинг. Процедура позволяет избежать осложнений и улучшить текущее состояние кожи.

Нормализация питания направлена на исключение продуктов, которые стимулируют выработку кожного сала. Поэтому людям с жирным типом кожи, склонной к появлению комедонов, рекомендуют ограничить употребление цельномолочных продуктов и продуктов с высоким гликемическим индексом. Это позволит избежать излишней стимуляции сальных желёз.
Особенности домашнего ухода :
- Очищающее средство не должно пениться, содержать спирт и ПАВы — поверхностно-активные вещества. Стоит отдавать предпочтение мягким очищающим гелям или эмульсиям без масел.
- Тоник для дополнительного очищения и увлажнения должен быть мягким. Желательно, чтобы в его состав входил комедонолитик, например салициловая кислота.
- Крем не должен утяжелять кожу, делать её более жирной. Рекомендуется выбирать средство с более жидкой текстурой, без интенсивных жирных компонентов.
- Домашние пилинги и полирующие средства помогут регулярного поддерживать эффект лечения. Концентрация активных компонентов в них должна быть низкой. Жёсткие скрабы могут травмировать кожу, поэтому пользоваться ими не рекомендуется.
- Чтобы усилить действие косметических средств, можно воспользоваться сывороткой с активными компонентами.
- Для дополнительного очищения кожи от избытка жиров можно делать подсушивающие, салорегулирующие маски.
Все средства домашнего ухода должны содержать в себе АНА-кислоты, ретинол, салициловую кислоту, серу или цинк. Конкретную комбинацию ингредиентов назначает врач.
Прогноз. Профилактика
При соблюдении всех рекомендаций и устранении триггерных факторов комедональную форму акне можно устранить за несколько месяцев в зависимости от степени поражения.

Угри конглобатные – это тяжёлая разновидность угрей, которая клинически проявляется образованием воспалительных узлов, вскрывающихся с выделением гноя.
Синонимы
аcne conglobata, шаровидные угри.
Эпидемиология
Возраст: заболевание обычно начинается в начале периода полового созревания, но чаще встречается в 17-50 лет.
Анамнез
Заболевание начинается с появления на коже спины, задней поверхности шеи, реже – на лице болезненного узла (узлов) красного или синюшно-красного цвета величиной с горошину, который(-ые) быстро увеличивается(-ются) в размерах до 2-3 см в диаметре и размягчается(-ются), вскрываясь свищевыми отверстиями с выделением гноя. После отхождения гноя формируются мозаичные рубцы. Иногда рядом расположенные узлы сливаются в сплошные инфильтраты с многочисленными фистулёзными ходами и свищевыми отверстиями, из которых выделяется гной. В последующем на месте инфильтрата развиваются грубые мозаичные (скрофулодермоподобные) рубцы, на поверхности которых могут возникать крупные комедоны. Этиология: в развитии заболевания принимают участие следующие факторы: наследственная предрасположенность, нарушения секреторной функции сальных желез (себорея), фолликулярный гиперкератоз (образование комедонов), изменения качественного и количественного состава микробной флоры фолликула с частым обнаружением коагулазопозитивного золотистого стафилококка и бета-гемолитического стрептококка, гиперпродукция андрогенов;
Течение
постепенное начало с последующим хроническим рецидивирующим течением.
Этиология
Предрасполагающие факторы
- приём противосудорожных средств (фенитоина, фенобарбитала, карбамазепина, ламотриджина);
- приём препаратов лития (лития карбонат);
- приём глюкокортикоидных (стероидных) гормонов и других иммуносупрессантов;
- местное применение косметики (например, пудр);
- пищевые предпочтения – частое употребление жирной пищи, некипячёного коровьего молока, сладкого;
- контакт с пылью производственного происхождения (текстильной, угольной, цементной);
- работа с ГСМ (горюче-смазочными материалами);
- время года: осень-зима;
- воздействие стресса;
- воздействие холода (переохлаждение);
- травматизация (повреждение) кожи;
Жалобы
На возникновение болезненных узлов на коже, вскрывающихся с выделением гноя и заживающих с рубцеванием, иногда – увеличение регионарных лимфоузлов.
Дерматологический статус
процесс поражения кожи носит распространённый, или локализованный характер, элементы сыпи располагаются изолированно или сливаются друг с другом.
Элементы сыпи на коже
- гладкий болезненный полушаровидно возвышающийся узел (узлы) красного, розового или синюшно-красного цвета размерами от 1 до 3 см, узел малоподвижен при пальпации, консистенция его сначала плотно-эластическая, а затем (на 3-4 сутки после возникновения) в центре узла начинает определяться флюктуация (чувство волнообразного движения, возникающее под пальцами при пальпации узла с гнойным содержимым). Вскоре после возникновения флюктуации узел вскрывается свищевыми отверстиями с выделением гноя и заживает с рубцеванием;
- мозаичный гипертрофический или атрофический (реже келлоидный или нормотрофический) рубец красного, перламутрово-белого или коричневого цвета, возникающий на месте высыпаний.
Элементы сыпи на слизистых
Придатки кожи
волосы в местах высыпаний выпадают с образованием мелких очажков рубцовой алопеции (размерами 0,5-1 см в диаметре).
Локализация
шея, грудь (чаще область декольте), спина (преимущественно верхняя часть спины), плечи (преимущественно разгибательная поверхность), реже – голова (лицо, иногда волосистая часть головы).
Дифференциальный диагноз
Абсцедирующие фурункулы; актиномикоз; скрофулодерма; фолликулит; абсцедирующие угри.
Сопутствующие заболевания
психические заболевания (невротические расстройства, гастродуоденит (язвенная болезнь желудка и/или 12-ой кишки), холецистопанкреатит, колит (неспецифический язвенный колит, болезнь Крона), лимфаденопатия регионарных лимфатических узлов, очаги хронической инфекции (хронический синуит, хронический отит, аднексит, тонзиллит зубные гранулёмы, хронические пиодермии), носительство S. aureus, гидраденит, декальвирующий фолликулит.
Диагноз
Клиническая картина, подтверждённая результатами микробиологических (гистологических) исследований.
Патогенез
До конца не уточнён. Предполагают, что инициирует весь патологический процесс фолликулярный гиперкератоз в устье волосяного фолликула, который приводит к возникновению роговой пробки и закупорке выводного протока, сальной железы – из-за застоя секрета возникает расширение выводного протока и волосяного фолликула, присоединяется воспаление сальной железы в сочетании с размножением коагулазопозитивного золотистого стафилококка (иногда в сочетании с бета-гемолитическим стрептококком группы А). В дальнейшем происходит разрыв фолликула и железы с распространением воспаления на окружающую периаднексальную и перифолликулярную дерму с разрушением тканей фолликула и железы, формированием свищевых отверстий и последующим рубцеванием.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Читайте также:

