Что такое микротрещина на коже человека
Обновлено: 30.04.2024
Сфинктерный проктит – одно из сравнительно распространенных проктологических заболеваний, суть которого заключается в воспалении прямой кишки на конечном, ближайшем к анальному отверстию участке (последние 2-4 сантиметра перед анусом).
При этом более глубокие участки прямой кишки в начале заболевания могут оставаться незатронутыми и совершенно здоровыми, однако велика вероятность генерализации воспаления. Данный вариант проктита получил свое название в связи с тем, что воспалительный процесс поражает преимущественно ткани запирательной круговой мышцы (сфинктера); широко употребляются также синонимические термины «анит» и «анусит».
Сфинктерный проктит, как и другие колопроктологические заболевания, обычно очень дискомфортен для пациента, – испытывающего сильные боли, утрачивающего работоспособность и качество жизни. Поэтому важно вовремя, при первых же симптомах (см. ниже) обратиться к врачу соответствующего профиля, не дожидаясь развития еще более серьезных осложнений.
Причины
Сфинктерный проктит – воспаление инфекционной этиологии. Причиной является либо активизация условно-патогенного микробиома прямой кишки, либо внешняя инвазия – инфекция, занесенная из соседних зараженных зон (прежде всего, урогенитальных) или переданная половым путем (кратчайший путь – анальный секс). Изолированный сфинктерный проктит встречается редко, это скорее исключение; гораздо чаще такое воспаление развивается на фоне хронических или острых заболеваний более общего характера: геморроя, криптита, анальных трещин, парапроктита, а также онкологических и гастроэнтерологических заболеваний, протекающих с кишечным воспалением. В зависимости от выявленного патогена, различают неспецифический и специфический анит (в последнем случае типичным возбудителем является гонококк).
Наиболее значимыми факторами риска выступают ослабление иммунной защиты, несоблюдение гигиенических норм, неразборчивые половые связи и сексуальное экспериментаторство, употребление алкоголя и раздражающей кишечник пищи, наличие в организме хронических инфекционно-воспалительных очагов. В ряде случаев, особенно в детском возрасте, сфинктерный проктит развивается на фоне гельминтоза.
Симптоматика
Классическая клиника сфинктерного проктита включает болевой синдром (спазм пораженной мышечной ткани может быть очень болезненным), мацерацию перианальных зон (мокнутие кожи вокруг заднепроходного отверстия из-за постоянно выделяющегося содержимого анального канала, дурно пахнущего и кишащего патогеном), гиперемию, отечность, ложные позывы на дефекацию. Нередко выявляется выраженная симптоматика общей инфекционной интоксикации: недомогание, слабость, субфебрилитет, головная боль, диссомния и т.п. Из-за боли резко снижается мобильность и активность, больные вынуждены искать лежачего положения.
Диагностика
Учитывая выраженный болевой синдром, любые диагностические процедуры при подозрении на анусит должны производиться с максимальной осторожностью, желательно под местной анестезией. Осуществляют пальцевое ректальное исследование, стандартные для проктологии аноскопию и/или ректороманоскопию; при наличии обоснованных диагностических сомнений производят колоноскопию (в ходе которой отбирается биоптат для гистологического анализа), МРТ и другие исследования по показаниям. Назначают стандартные и специальные лабораторные анализы.
Лечение
Стратегическими направлениями терапии сфинктерного проктита являются а) эрадикация (полная ликвидация, устранение) инфекции, б) противовоспалительные меры и в) купирование болевого синдрома. Соответственно, назначают антибиотики и/или антигельминтные препараты, нестероидные противовоспалительные средства, анальгетики (в наиболее тяжелых случаях прибегают к новокаиновым блокадам).
Применяются различные лекарственные формы – инъекции, суппозитории, гели, мази, микроклизмы и др. Большое терапевтическое значение имеет диета, максимально возможное исключение всех этиопатогенетических факторов и факторов риска (см. выше), нормализация стула по частоте и консистенции. Режим постельный. Необходимо интенсифицировать гигиенические процедуры, избегать ношения белья из синтетических тканей. В любом случае, обязательными являются санация инфекционных очагов и/или терапия основного заболевания, обострение которого послужило причиной или фоном для развития сфинктерного проктита.
Экзема кистей. Причины красноты, сухости, трещин кистей
а) Пример из истории болезни. Врач, американка азиатского происхождения, жалуется на сухость и шелушение кожи кистей. Частое мытье рук ухудшает данное состояние вплоть до появления трещин. У пациентки наблюдается аллергический ринит, а В юности она страдала распространенным атопическим дерматитом. Предложенная терапия заключалась в применении цетафила (или аналогичного очистителя, не содержащего мыльного компонента) вместо мыла и воды. Также было рекомендовано каждый вечер перед сном в течение 3-5 минут принимать теплые ванночки для рук с последующим нанесением мази триамцинолона 0,1% и надевать на ночь хлопчатобумажные перчатки. После проведенного лечения кисти пациентки очистились на 90%, и она осталась довольна его результатами.

Хронический атопический дерматит кистей у пациентки с аллергическим ринитом, которая в юности страдала распространенным атопическим дерматитом
б) Распространенность (эпидемиология):
• Распространенность экземы кистей среди общей популяции по приблизительным оценкам составляет 2-8,9%.
в) Этиология (причины), патогенез (патология):
• Существует множество клинических вариантов экземы кистей и целый ряд различных классификаций.
Приводим одну из признанных классификационных схем дерматита кистей:
1. Контактный (то есть аллергический и ирритантный).
2. Гиперкератотический (то есть псориазиформный).
6. Помфоликс (то есть дисгидротический).
7. Хронический везикулезный.
• Еще один способ классификации экземы кистей - вделение трех подгрупп дерматитов:
1. Эндогенные — атопический, псориатический, дисгидротический.
2. Экзогенные - аллергический контактный и ирритантный контактный.
3. Инфекционные - дерматофития, кандидоз и/или суперинфекция Staphylococcus aureus.
• Большинство случаев контактного дерматита кистей развивается после воздействия раздражающих веществ, таких как мыло, вода и химикаты.
• Аллергический контактный дерматит представляет собой клеточно-опосредуемую замедленную реакцию гиперчувствительности IV типа.
• Кожные пробы, проведенные в период 1994-2004 гг., выявили девять наиболее распространенных аллергенов, вызывающих контактный дерматит кистей. К ним относятся кватерний-15 (16,5%), формальдегид (13,0%), сульфат никеля (12,2%), смесь ароматизаторов (11,3%), тиурамовая смесь (10,2%), перуанский бальзам (9,6%), неомицина сульфат (7,7%) и бацитрацин (7,4%).
• Контакт с аллергенами, содержащимися в резине, происходит обычно на рабочем месте. Идентифицировать вызывающие заболевание раздражающие вещества можно у одной трети пациентов с аллергическим контактным дерматитом.
• К наиболее распространенным аллергенам относятся консерванты, металлы, ароматические вещества, местные антибиотики или добавки к резине.
Экзема кистей Контактный дерматит на тыльной поверхности кисти, резвившийся после нанесения этой стороной кисти одеколона на кожу шеи Гиперкератотический дерматит кистей у темнокожей женщины Фрикционная экзема кисти у пациента, особенно выраженная на участке ладони, опирающейся на трость. Другая рука парализована вследствие инсульта, поэтому пациент держит трость только в одной руке Нумулярный дерматит кистей с мелкими папулами, папуло-везикулами и «монетовидными» экзематозными бляшками на дистальной поверхности пальцев у 14-летней девочки Атопический дерматит кистей на ладонях у женщины азиатского происхождения с длительно текущим атопическим дерматитом
• Контактный (то есть аллергический и ирритантный) дерматит.
- Симптомы включают жжение, покалывание, зуд и болезненность на участке контакта с раздражающим веществом или аллергеном'.
- К признакам обострения заболевания относятся папулы, везикулы, пузыри и отек.
- Мокнутие и корки могут сопровождаться суперинфекцией.
- На хроническое течение указывают бляшки с трещинами, гиперпигментация и/или лихенификация.
- Ирритантный контактный дерматит предрасполагает к развитию аллергического контактного дерматита.
• Гиперкератотический (то есть псориазиформный) дерматит.
- Симметричные гиперкератотические бляшки.
- Очаги располагаются в проксимальной или средней трети ладоней.
- Типичны болезненные трещины.
• Фрикционный дерматит.
- Механические факторы, нередко связанные с рабочим местом, такие как травма, трение, давление и вибрация, вызывают изменения кожи с эритемой и шелушением.
- «Дерматит домохозяек»
- Может вызваться контактом с бумагой и тканями.
• Нумулярпый дерматит.
- Нумулярпый дерматит кистей (иногда называют дискоидным дерматитом кистей).
- Типичны мелкие папулы, папуло-везикулы или «монетовидные» экзематозные бляшки.
- Часто поражаются дорсальные поверхности кистей и дистальные фаланги пальцев.
• Атопический дерматит.
- Пациенты с атопическим дерматитом в детстве предрасположены к развитию дерматита кистей во взрослом возрасте.
- Характерное расположение высыпаний отсутствует, они могут располагаться на любом участке кисти.
- Часто наблюдается поражение запястья или распространение высыпаний на запястье.
Экзема кистей Помфоликс (дисгидротическая экзема) с внезапными острыми высыпаниями везикул размером с просяное зерно на боковых поверхностях пальцев Хронический везикулезный дерматит кистей, персистирующий в течение 10 лет у 51-летней женщины, особенно сильно выраженный в области возвышения мизинца Контактный дерматит кистей у повара-китайца, осложненный кандидозной инфекцией. Обратите внимание на белое шелушение между пальцами. Для обозначения кандидоза в межпальцевых промежутках используется также термин «erosio interdigitalis blastomicetica». Такое состояние наблюдается у пациентов с диабетом Дерматит кистей с выраженным поражением запястий у 20-летней латиномериканки на фоне умеренно тяжелого распространенного атопического дерматита Дерматофития кистей у пациента с синдромом поражения двух стоп и одной кисти. При микроскопическом исследовании кожного соскоба в препарате с КОН выявлены гифы
• Помфоликс (дисгидротическая экзема).
- Рецидивирующие группы папул, везикул и пузырей па латеральных поверхностях пальцев, а также па ладонях и подошвах па фоне неэритематозной кожи.
- Высыпания сравниваются по размеру с просяными зернами или крупинками тапиоки, поскольку па поминают маленькие крупяные шарики.
- Везикулы вскрываются, и кожа шелушится (легкая десквамация).
- Может ощущаться зуд или боль.
- Некоторые специалисты используют термины помфоликс и дисгидротическая экзема как синонимы, другие обозначают термином помфоликс только внезапное появление крупных пузырей, обычно па ладонях, а термином дисгидротическая экзема -хронические мелкие везикулы в виде круглых зерен на боковых поверхностях пальцев.
- Оба заболевания длятся 2-3 недели и разрешаются самостоятельно, кожа при этом остается нормальной, но рецидив может наступить в любое время.
- Оба заболевания идиопатические и близкородственные, если не идентичные.
- Симптомы могут быть связаны с внешними факторами (например, никелем, или жаркой погодой) или внутренними причинами (например, атонией или стрессом).
• Хронический везикулезный дерматит кистей.
- Хронические везикулы, в основном па ладонях, сопровождаются зудом.
- Заболевание отличается от помфоликса более хроническим течением и наличием везикул на эритематозном основании.
- Могут поражаться подошвы стон.
- Плохо поддается лечению.
- В одном из исследований у 55% пациентов с этим типом дерматита кистей были выявлены положительные результаты накожного аппликационного теста.
д) Типичная локализация на теле. Дерматит кистей по определению развивается на кистях, но в случае помфоликса и хронического везикулезного дерматита кистей также могут поражаться стопы.
е) Анализы при заболевании. Установлению диагноза способствует исследование кожных соскобов с KOН (с грибковым красителем или без него) на наличие грибов.
ж) Дифференциальная диагностика экземы кистей:
• Дерматофития кистей часто наблюдается в составе синдрома с поражением двух стоп и одной кисти) при котором шелушение вследствие дерматофитии наблюдается на обеих стопах и только на одной кисти.
• Кандидоз наблюдается между пальцами кистей в сочетании с эритемой и шелушением всех пальцев и ладони.
• Псориаз часто наблюдается на одной кисти. Он проявляется бляшками па дорсальной поверхности кисти и над суставными сочленениями пальцев, либо па ла дони. Ладонно-подошвенный псориаз поражает и кисти, и стопы.
• Кожа над суставными сочленениями пальцев утолщается, на этих участках может развиться гиперпигментация.
Как лечить трещины на коже рук? Рабочие руки
Некоторые дети и мало заботящиеся о себе взрослые часто подвергаются с виду пустому, но, в сущности, очень неприятному страданию - трещинам на руках. А между тем избежать этой неприятности очень легко. Стоит только вполне досуха вытирать руки каждый раз после умывания и никогда не подвергать их влажными ни холоду, ни жару.
В основном от трещин на руках страдают женщины, живущие в сельской местности и занятые работой в домашнем хозяйстве. Они много работают в саду или в огороде и вынуждены часто мыть руки, но при занятиях такого рода время для них чаще всего бывает дорого, то обычно в спешке они кое-как вытирают руки или даже оставляют их влажными. Делать этого никогда не следует.
Напротив, всегда тщательно надо вытирать руки досуха, не жалея тратить на это несколько лишних минут. Это время вовсе не будет потеряно напрасно, потому что основательное вытирание рук предохранит кожу от трещин и таким образом избавит трудолюбивую хозяйку от боли, причиняемой этими трещинами, а стало быть, и время будет выиграно, потому что работа не остановится из-за боли, стесняющей при работе движения и ловкость. Никогда не мойте руки холодной и слишком горячей водой, они еще более располагают к появлению трещин.
Те, у кого кожа отличается особой сухостью, должны особенно старательно вытирать их после мытья. Спасти от трещин на руках могут крема для рук, которые можно купить сегодня в любом магазине. Лучше всего нанести крем для рук утром и вечером, но для тружениц сельской местности вместо крема можно использовать вазелин, сливочное масло, топленое свиное сало или гусиный жир. Взять одно из этих средств и намазать им руки, предварительно вымыв их в теплой воде.

Мазать одним из этих четырех средств руки нужно до тех пор, пока они не станут чувствовать прикосновение жесткого предмета. Достигнув этого результата, смойте жирное, употребленное вами вещество теплой водой с прибавлением нескольких капель нашатырного спирта, а затем вымойте руки с увлажняющим мылом хорошего качества. После этого натрите руки составом из равных частей глицерина, одеколона и пресной воды. Благодаря такому лечению руки станут мягкими и нежными.
Перед сном делайте маску для рук из льняного семени и миндального масла, готовят которую следующим образом: возьмите 3 столовой ложки истолченного льняного семени и ложечку миндального масла, смешайте их и добавьте в массу небольшое количество горячей воды, до образования кашицы. Нанесите кашицу со всех сторон на руки, держите маску 20 минут, затем сполосните руки теплой водой.
Еще великосветские дамы придавали большое значение красоте рук. Так женщинам благородного происхождения открывали двери и носили молитвенники лакеи, потому что считалось, если они сами будут все это делать, то у них на руках появятся мозоли. В наше время женские ручки выполняют огромный объем работ, в особенности это касается тех, кто работает дома и в саду, ухаживает за детьми, готовит, стирает, шьет, моет и убирает.

Всех работ, которые выполняют женские руки, невозможно перечислить, поэтому и неудивительно, что нежные руки трудолюбивой женщины чаще всего и страдают от трещин. Чтобы не допустить растрескивания кожи рук, во время работ по хозяйству или в саду носите резиновые перчатки. Они защитят ваши руки от грязи и негативного влияния воздуха, а также от грязи, что даст возможность мыть руки реже, так как слишком частое мытье для рук вредно. Конечно же, если вы работали в огороде или в саду, занимались грязными работами, после которых руки сильно замарались, то отмыть простым мылом руки невозможно.
Для очищения рук от различных пятен, которые оставляют растения и ягоды, после работы в саду используйте вазелин. Он очищает всякую грязь. Натрите руки небольшим количеством вазелина до полного впитывания его в кожу. Вазелин проникает в поры и соединяется с сальным веществом, затем стоит только вымыть руки в теплой воде и грязь сойдет вместе с вазелином. Средство это одновременно и смягчает руки и очищает их. Сок лимона прекрасно очищает руки различные пятна на руках. Если к лимонному соку прибавить немного соли, то сойдут какие бы то не было пятна и грязь. Пятна от смолы хвойных деревьев хорошо очищаются свежей апельсиновой или лимонной коркой, просто натирайте им смоляные пятна и они быстро отойдут.
Клубника, земляника, помидоры, листья щавеля и молоко снимают с рук пятна с таким же успехом, как и лимонный сок. Обычно кожа рук темнеет после чистки картофеля, чтобы оградить руки от действия картофельного сока соблюдайте следующую предосторожность: по окончании чистки картофеля не мойте руки сразу же. Но если руки почернели, можно отбелить их жидким отваром из перловых круп.
Говорят, что нужно ничего не делать, чтобы руки были изящной аристократической формы, которыми бы восхищались все окружающие. Насколько верно это утверждение, судить не беремся. Однако не подлежит никакому сомнению, что современная жизнь требует от женщины постоянно трудиться, чтобы быть счастливой самой и принести пользу близким. А для того, чтобы руки оставались нежными и белыми, несмотря на работы, которыми они вынуждены заниматься, соблюдайте правила ухода за ними. Следуя им, вы добьетесь не только красоты рук, но и уважения в глазах своих близких и покажете пример трудолюбия своим детям.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое эксфолиативный кератолиз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Похлебкиной Алевтины Алексеевны, педиатра со стажем в 6 лет.
Над статьей доктора Похлебкиной Алевтины Алексеевны работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Эксфолиативный кератолиз — это очаговое симметричное шелушение кожи на ладонях, поверхности пальцев и, реже, на подошвах. Заболевание характеризуется сухостью кожи и поверхностными пузырями, заполненных воздухом.
Также эксфолиативный кератолиз называют рецидивирующей фокальной ладонной десквамацией, сухим пластинчатым дисгидрозом и рецидивирующей ладонной десквамацией.

Заболевание широко распространено и часто носит хронический, но доброкачественный характер. Эксфолиативный кератолиз чаще встречается у детей и подростков, реже у взрослых. Нередко его ошибочно принимают за псориаз, экзему или хронический контактный дерматит. У людей с повышенной потливостью рук состояние ухудшается в тёплую погоду и может быть связано с гипергидрозом — усиленным потоотделением [1] .
Ранее эксфолиативный кератолиз называли дисгидротической экземой , и считалось, что заболевание вызвано нарушением работы потовых желёз. Эта связь уже опровергнута, но термин "дисгидротическая экзема" всё ещё используется [2] .
Дисгидротическая экзема, также называемая помфоликсом, может предшествовать эксфолиативному кератолизу. При этом состоянии на пальцах рук, ног, ладонях и подошвах образуются волдыри, наполненные жидкостью, и возникает сильный зуд [2] . Причина дисгидротической экземы неизвестна, но, вероятно, на развитие заболевания влияет множество факторов. В большинстве случаев причину и предрасполагающий фактор выделить невозможно [17] .
Причины эксфолиативного кератолиза
Предполагалось, что экфолиативный кератолиз может быть вызван грибковым поражением, но в дальнейших исследованиях эта гипотеза не подтвердилась.
Возможные провоцирующие факторы эксфолиативного кератолиза:
- трение и контакт с водой[3][6];
- мыло, моющие средства и растворители: химические вещества, содержащиеся в них, могут привести к появлению трещин и пузырей на руках;
- аллергия: продукты питания, загрязнение воздуха и другие вещества могут спровоцировать появление аллергии на коже;
- стресс: может не только вызвать, но и усугубить течение болезни;
- жаркий климат: при тёплой погоде потоотделение усиливается, что может привести к шелушению кожи;
- воздействие солёной воды;
- сухость кожи.
Эксфолиативный кератолиз не связан с дефицитом какого-либо витамина . Встречаются семейные случаи заболевания, однако генетическая роль в развитии эксфолиативного кератолиза изучена недостаточно [14] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эксфолиативного кератолиза
Эксфолиативный кератолиз часто протекает без выраженных симптомов и проявляется незначительным поражением кожи ладонно-подошвенной области [5] . Отшелушиванию кожи предшествует появление наполненных воздухом пузырей, которые никогда не бывают заполнены жидкостью [3] . В некоторых случаях заболевание начинается только с очагового шелушения кожи, без образования пузырей.
После вскрытия пузырей остаются широкие сетчатые, круглые или овальные очаги. Они шелушатся, распространяются по периферии и образуют большие округлые участки, напоминающие кружева.

Участки слущенного эпителия теряют защитную функцию, становятся красными, сухими и покрываются трещинками. Шелушению может предшествовать небольшой зуд или жжение, в некоторых случаях область слущенного эпителия становится болезненной [3] .
Высыпания всегда симметричные. Иногда на кончиках пальцев образуются глубокие трещины, кожа становится жёсткой и немеет — в таком случае для полного заживления потребуется 1—3 недели. Эксфолиативный кератолиз может повториться через несколько недель после того, как на месте отшелушивания образовалась новая кожа.
Патогенез эксфолиативного кератолиза
Эпидермис — верхний наружный слой кожи, состоящий из кератиноцитов. Эти клетки содержат белок кератин, необходимый для прочности и эластичности кожи. Когда кератин разрушается, прочность кожи снижается, из-за чего она начинает шелушиться.
Также в эпидермисе содержатся корнеодесмосомы — белковые структуры, которые соединяют кератиноциты в сеть. В верхнем роговом слое кожи количество таких структур обычно уменьшается. Это нормальный физиологический процесс. Он называется десквамацией. Благодаря нему клетки кожи отшелушиваются, при этом поддерживается постоянная толщина рогового слоя [8] .

Исследование 24 пациентов с эксфолиативным кератолизом показало, что заболевание может возникать из-за дисбаланса активности ферментов, участвующих в процессе десквамации, особенно на коже ладоней [3] .
Точный механизм развития эксфолиативного кератолиза неизвестен. Прояснить возможные генетические или приобретённые причины заболевания помогут дальнейшие исследования десквамационных ферментов и ингибиторов — веществ, подавляющих или задерживающих течение ферментативных процессов. К таким веществам относятся ингибитор секреторной лейкоцитарной протеазы (SLPI), альфа-2 макроглобулин-1 (A2ML1), сульфат холестерина и ион цинка.
Классификация и стадии развития эксфолиативного кератолиза
По МКБ-10 (Международной классификации болезней) дерматологи часто кодируют эксфолиативный кератолиз как L26, относя заболевание к "другим эксфолиативным состояниям".
Классификации и стадийности эксфолиативный кератолиз не имеет. Заболевание иногда может приобретать хроническое течение с периодами ремиссии и обострения.
Осложнения эксфолиативного кератолиза
Эксфолиативный кератолиз не вызывает системных проявлений или осложнений. При заболевании может повреждаться кожа, в результате чего присоединяется бактериальная инфекция. Её признак — красные пятна, которые превращаются в гнойнички и пузырьки. Пузырьки безболезненные и легко вскрываются, образуются желтоватые чешуйки, так называемые "медовые корочки". При этом может возникать зуд.

Диагностика эксфолиативного кератолиза
Диагноз "эксфолиативный кератолиз" ставится на основании данных клинического обследования и сбора анамнеза [15] . Некоторые пациенты отмечают, что состояние усугубляется после воздействия химических или физических раздражителей, таких как вода, мыло и моющие средства. Другие ассоциируют шелушение кожи с повышенным потоотделением.
Эксфолиативный кератолиз, вероятно, распространён, но часто протекает бессимптомно, поэтому врачи его наблюдают редко.
При осмотре отмечаются симметричные округлые участки шелушения на ладонях и, реже, на стопах. При этом воспаление на коже отсутствует.
Обычно дополнительное диагностическое тестирование не требуется. Однако в более сложных случаях, при подозрении на грибковое поражение, может потребоваться исследование с гидроксидом калия (KOH).
Биопсия кожи при кератолизе показывает расщепление и частично разрушенные корнеодесмосомы в роговом слое.
Патч-тесты , оценивающие потенциальную контактную аллергию , при эксфолиативном кератолизе отрицательны.
Дифференциальную диагностику проводят со следующими заболеваниями:
- различные формы дерматита рук, включая контактный дерматит, — для него характерен зуд, воздействие провоцирующих факторов в анамнезе, положительный ответ на гормональные мази;
- дисгидроз — сопровождается зудом, появлением трещин и везикул, наполненных жидкостью; — бляшки с чёткими границами бордово-красного цвета, выступающие над поверхностью кожи;
- дерматофития рук — изменение ногтей на руках и ногах, положительный ответ на противогрибковые препараты, не всегда симметричное поражение;
- простой буллёзный эпидермолиз — пузыри на разных участках кожи младенцев, возникающие после трения;
- ограниченный ладонный гипокератоз — редкое состояние, характеризуется центральной розовой областью с тонкой кожей на ладонях или подошвах стопы, по краям резкий переход к нормальной коже;
- пальмоплантарная кератодерма — возникает на коже стоп и кистей, характеризуется выраженным утолщением кожи [11] ;
- синдром акрального шелушения кожи — генетическое заболевание с пожизненным отслаиванием кожи.
Лечение эксфолиативного кератолиза
Причин возникновения эксфолиативного кератолиза может быть несколько, и не всегда они очевидны. Поэтому лечение болезни направлено на устранение симптомов и усугубляющих факторов. Это достигается защитой рук от физических или химических раздражителей ношением перчаток, когда это возможно.
Активное увлажнение кожи — важный, безопасный и эффективный метод лечения [10] . Наиболее подходящим способом для большинства пациентов являются кератолитические кремы, содержащие мочевину, молочную кислоту, лактат аммония или салициловую кислоту. Кремы с мочевиной увлажняют кожу и предотвращают её сухость. Кремы могут содержать мочевину 20 % или 40 %, 12 % лактата аммония, 6 % салициловой кислоты и 12 % молочной кислоты. Любой из них применяют до двух раз в день.

Приём наружных гормональных препаратов (стероидов) не требуется, так как воспаление отсутствует.
В некоторых исследованиях упоминается использование фотохимиотерапии с псораленом и ультрафиолетовым светом (PUVA), но только при тяжёлых случаях, так как риски этой терапии превышают пользу [9] .
PUVA-терапия заключается в приёме пациентом фотоактивного материала псоралена с последующим воздействием на кожу UVA лучей. Данных, подтверждающих пользу фототерапии при эксфолиативном кератолизе, на сегодняшний день недостаточно.
Возможные побочные эффекты PUVA-терапии: покраснение кожи вплоть образования пузырей, зуд; к редкими побочными эффектам относятся головная боль, головокружение, учащённое сердцебиение и слабость [4] .
Также в литературе встречаются данные о лечении эксфолиативного кератолиза ацитретином [7] [14] . Но для рутинного применения ацитретина в качестве лечения кератолиза информации пока недостаточно. Ацитретин — это производное витамина А, которым лечат псориаз.
Прогноз. Профилактика
Прогноз благоприятный. Обычно симптомы эксфолиативного кератолиза проходят самостоятельно или после прекращения контакта с провоцирующим фактором. Спустя несколько недель или месяцев формируется здоровая кожа. Однако через несколько недель может возникнуть рецидив.
Иногда кератолиз приобретает хронический характер и длится много лет подряд. В таком случае заболевание трудно поддаётся лечению. С возрастом эксфолиативный кератолиз возникает реже [2] .
Меры профилактики:
- избегать веществ, которые способствуют шелушению, например растворителей, антибактериального мыла и некоторых тканей;
- соблюдать гигиену рук и ног с частой стрижкой ногтей — это поможет избежать вторичного инфицирования;
- использовать перчатки при контакте с химическими веществами;
- наносить увлажняющие кремы для рук, особенно полезны кремы, содержащие мочевину, молочную кислоту или силикон.

Роль продуктов питания в развитии эксфолиативного кератолиза не доказана, поэтому соблюдать диету не нужно.

Гиперкератоз – общее название для группы патологий, основным признаком которых служит неумеренное ороговение кожи. Клетки внешнего, рогового слоя под действием определенного фактора активизируют процесс деления, при этом слущивание отмерших клеток замедляется. В результате кожа покрывается роговым слоем, толщина которого варьирует от долей миллиметра до нескольких сантиметров. Ороговению могут подвергаться любые участки тела, в зависимости от причин патологии.
Разновидности процесса ороговения
Различают наследственный и приобретенный гиперкератоз кожи. В зависимости от клинических проявлений, патология может принимать различные формы:
- фолликулярную – чешуйки отслаивающейся кожи закупоривают протоки фолликулов, из-за чего на коже появляются многочисленные мелкие бугорки, похожие на прыщики;
- лентикулярную – на волосяных фолликулах нижних конечностей появляются роговые папулы, при их удалении на коже остаются небольшие углубления;
- диссеминированную – на коже появляются образования, напоминающие короткие и утолщенные волоски;
- себорейную – на волосистой части головы, иногда на коже лица образуются участки шелушения в виде жирной, легко удаляемой корки, под которой обнаруживаются красноватые пятна кожи;
- диффузную – поражаются большие участки кожи на любых частях тела, иногда даже вся кожа полностью, сальные железы перестают работать, кожа иссушается и шелушится;
- бородавчатую – на коже появляются образования, напоминающие бородавки, но без участия папилломавируса, причем иногда они перерождаются в опухоли;
- старческую – на коже пожилых людей появляются темные ороговевшие пятна.
Диссеминированная и лентикулярная формы, как правило, развиваются у пожилых мужчин. Женщин и молодежь они поражают крайне редко.
Симптоматика

Основным симптомом гиперкератоза служит появление на каких-либо участках тела утолщений кожного покрова с пониженной чувствительностью, нередко с измененным цветом, отличающимся от основного оттенка. В начальной стадии кожа производит впечатление огрубевшей, затем толщина ороговевшего слоя увеличивается, иногда до такой степени, что начинает доставлять дискомфорт. В частности, запущенный гиперкератоз стоп может привести к изменению походки. Ороговевшая кожа шелушится или частично отслаивается, на наиболее утолщенных и сухих участках могут появляться болезненные трещины, которые долго заживают и становятся местами проникновения инфекции. Часто патология сопровождается сухостью кожи, снижением функции сальных желез.
Причины развития патологии
Все вызывающие развитие кератоза причины можно разделить на две группы. В первую входят внешние воздействия – тесная обувь или натирающая определенные участки кожи одежда, интенсивный физический труд, постоянный контакт с химическими реагентами или другими веществами, негативно воздействующими на кожу, несоблюдение правил гигиены и т. д.
Вторая группа включает заболевания и патологические состояния, которые приводят к чрезмерному образованию рогового слоя:
- системные нарушения, врожденные либо приобретенные – ихтиоз, сахарный диабет, псориаз, кератодермия и др.;
- нарушения кровообращения, наиболее часто возникающие в нижних конечностях, – варикозная болезнь, облитерирующий атеросклероз;
- недостаток витаминов;
- грибковые заболевания кожи (лишай) и стоп;
- желудочно-кишечные заболевания;
- стрессы;
- лишний вес, патологии стопы, хромота.
Под влиянием тех или иных факторов в верхнем слое кожи нарушается капиллярное кровоснабжение, ухудшается иннервация. Из-за этого активизируется процесс деления клеток рогового слоя с одновременным замедлением их слущивания и образованием утолщенных ороговевших участков.
Диагностические методы
Как правило, при гиперкератозе диагностика заключается в выявлении заболевания, которое привело к образованию ороговевших участков. Дерматолог проводит наружный осмотр и опрос пациента, проверяет, нет ли признаков кожных заболеваний. Как правило, квалифицированный специалист может распознать заболевание по внешним признакам. Для уточнения может понадобиться дифференциальная диагностика, которая необходима при сходстве проявлений патологии с другими кожными заболеваниями, для которых тоже характерны шелушение и сухость кожи. При затруднениях с определением диагноза проводят биопсию пораженного участка кожи с гистологическим исследованием ткани.
Лечение
Метод лечения гиперкератоза зависит от формы заболевания и от причины, которая его вызвала. Как правило, в периоды обострения показано местное применение кортикостероидных мазей, которые снимают воспаление и отшелушивают ороговевшую кожу. Мягкий кислотный пилинг при помощи специальных кремов помогает освободиться от затвердевших слоев кожи. Механическое удаление огрубевших участков не рекомендуется, так как из-за него образование рогового слоя может усилиться. Хороший эффект дают теплые ванны с добавлением соли, пищевой соды либо крахмала, после которых на кожу наносят увлажняющий крем.
Гиперкератоз кожи головы лечат при помощи смягчающих компрессов, для которых используют касторовое масло, вазелин или глицерин, рыбий жир и т. д. При необходимости могут быть назначены мази с содержанием гормонов. При фолликулярной форме заболевания наружное лечение пне приносит большой пользы, поэтому терапия направлена на устранение нарушений в работе организма.
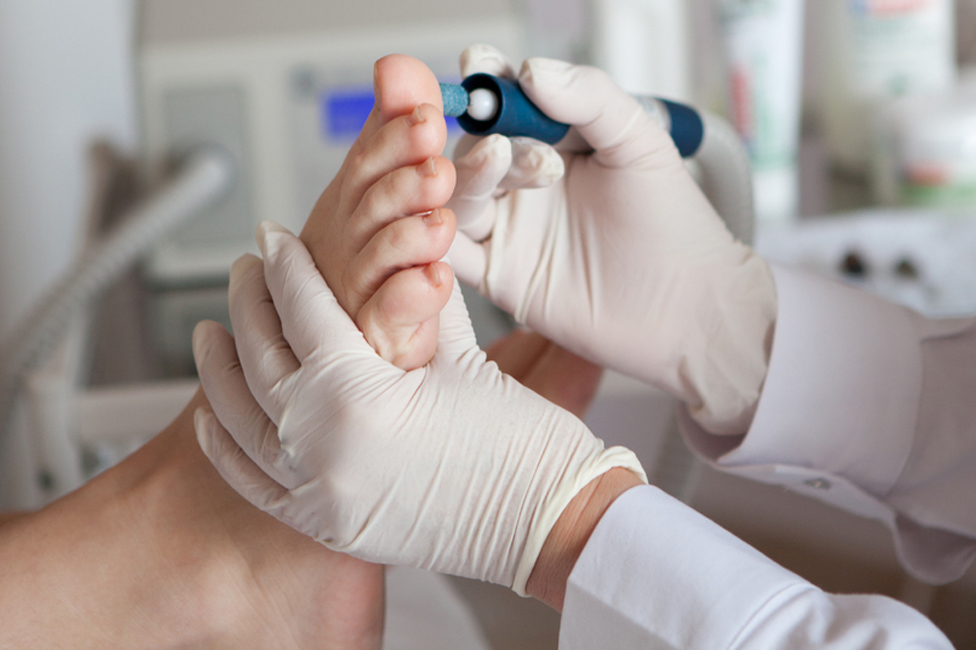
При гиперкератозе кожи стоп необходимо вначале устранить фактор, вызывающий патологию. Часто в роли патологического фактора выступает грибок кожи, от которого избавляются при помощи специальных противогрибковых мазей. Хороший эффект дают ножные теплые ванночки с поваренной солью, после которых распаренный ороговевший слой снимают при помощи пемзы, а кожу смазывают смягчающим кремом. Необходимо выбрать удобную обувь, которая не сдавливает и не натирает стопу. Если пациент страдает косолапостью или плоскостопием, следует позаботиться о выборе специальной обуви.
Профилактика
Чтобы не допустить повторного развития гиперкератоза, необходимо ухаживать за кожей, обеспечивать ее питание и гигиену. Предупредить рецидивы заболевания помогут:
- нормализация питания, обеспечение разнообразного сбалансированного рациона;
- отказ от длительного пребывания на солнце или переохлаждения кожи;
- соблюдение гигиены, уход за кожей;
- использование защитных средств при работе с химическими реагентами.
Некоторые формы заболевания крайне тяжело поддаются лечению и остаются с человеком в течение всей жизни. В этом случае особенно важно уделять внимание профилактическим мерам, которые снижают риск рецидивов.
Вопросы и ответы
Какой врач лечит гиперкератоз?
По поводу диагностики и лечения гиперкератоза следует обратиться к дерматологу. Если речь идет о заболевании стоп, то желательно проконсультироваться у подолога. В ходе лечения, возможно, придется обратиться к флебологу, эндокринологу или другим специалистам, в зависимости от выявленных заболеваний.
Как лечить гиперкератоз народными методами?
Домашние рецепты народной медицины при гиперкератозе помогают только на начальных стадиях и при легкой форме заболевания. Неплохой эффект дают смягчающие кожу аппликации с листьями алоэ, компрессы с прополисом или с отваром луковой шелухи. Можно использовать березовый деготь – действенное противовоспалительное средство, а также барсучий жир для смягчения потрескавшейся кожи.
Чем опасен гиперкератоз?
При отсутствии лечения могут развиться осложнения. Так, при ороговении кожи стоп у пациента нередко появляются трещины и натоптыши, а также высок риск заражения грибком. Бородавчатая форма патологии может оказаться предраковым состоянием кожи. Фолликулярная форма часто сопровождается пиодермией.
Читайте также:

