Что такое меланоцитарное пятно губы лечение
Обновлено: 26.04.2024
Меланоз курильщиков. Меланотическое пятно полости рта. Невус полости рта. Сложный невус полости рта.
Меланоз курильщиков. Курение может вызвать характерное изменение цвета слизистой оболочки, характеризуемое как меланоз курильщиков. Это состояние обусловлено патологическим отложением меланина в клетках базального слоя эпителия слизистой оболочки. Связь меланоза курильщиков с воспалительными изменениями, обусловленными высокой температурой, вдыханием табачного дыма и поглощением экзогенных пигментов не установлена.
Меланоз развивается у лиц пожилого возраста, заядлых курильщиков. Он проявляется в виде диффузного коричневого пятна, достигающего в размерах нескольких сантиметров. Наиболее часто меланоз локализуется на десне переднего отдела альвеолярной дуги нижней челюсти и слизистой оболочке щёк, реже — на губах, нёбе, языке, дне полости рта. Степень пигментации колеблется от светло- до тёмно-коричневого цвета и зависит от интенсивности курения. Обычно на светло-коричневом пятне с нечёткими границами наблюдают участки тёмно-коричневого цвета. Меланозу курильщиков обычно сопутствуют коричневое окрашивание зубов и галитоз (неприятный запах изо рта). Меланоз курильщиков сам по себе не является предраковым состоянием, однако пациентов с этим поражением следует наблюдать, учитывая высокий риск появления у них других, более серьёзных изменений слизистой оболочки полости рта.
Меланотическое пятно (фокальный меланоз).
Меланотическое пятно — участок пигментации с чёткими границами, локализующийся на губе или в других отделах полости рта и обусловленный повышенным локальным отложением меланина в базальных клетках эпителия. Меланотическое пятно обычно бывает одиночным, не превышает в диаметре 1 см, не проявляется клинически и обычно наблюдается у лиц со светлой кожей в возрасте от 25 до 45 лет. Причиной образования меланотического пятна, по-видимому, служит травма или воспалительный процесс. Обычно меланотическое пятно локализуется на середине нижней губы, реже — на десне, слизистой оболочке щеки, нёба. Цвет пятна однородный и может быть синим, серым, коричневым или чёрным. Пациентов с этим поражением следует периодически осматривать, а при появлении изменений — выполнить биопсию.
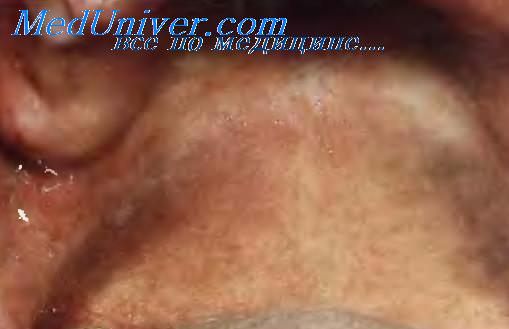
Меланоз курильщиков
Невус полости рта.
Невус — поражение слизистых оболочек и кожи, состоит из скопления невусных клеток с большим содержанием меланоцитов в эпителии или дерме. Обычно невус локализуется на коже, но иногда его выявляют и в полостирта.Невусы делят на две большие группы— врождённые и приобретённые. Врождённые невусы обнаруживают уже при рождении, их иначе называют родимыми пятнами. По сравнению с приобретёнными невусами они имеют более крупные размеры и чаще подвергаются злокачественной трансформации.
Приобретённые невусы, или родинки, появляются в более поздние сроки жизни и имеют вид тёмных, слегка выступающих над кожей папул или полусферических узелков. В зависимости от содержания пигмента в них они могут иметь коричневый, серый или чёрный цвет. Иногда невусы не содержат меланина и имеют розовый цвет. Невусы в полости рта встречают редко, в основном у женщин. Они обычно имеют вид маленького пигментированного пятна или узелка с чёткими границами, локализующегося на нёбе или слизистой оболочке щеки и не вызывающего болезненных ощущений. После периода полового созревания размеры невусов обычно не изменяются.
Доброкачественные невусы делят на четыре подтипа в зависимости от гистологической картины и гнёздных скоплений невусных клеток. Наиболее часто в полости рта встречают внутри-слизистый невус, состоящий только из овоидных невусных клеток, расположенных в соединительной ткани. Этот невус напоминает интрадермальный, имеет вид тёмной возвышающейся папулы на коже, из которой часто растут волосы. Однако при внутрислизистом невусе рост волос отмечают редко. Внутрислизистый невус обычно выступает над уровнем слизистой оболочки, имеет коричневый цвет и диаметр от 0,4 до 0,8 см.
Второй по частоте невус полости рта — голубой невус. Своим названием он обязан характерному голубому или иссиня-чёрному цвету, который обусловлен веретеновидными невусными клетками, расположенными глубоко в соединительной ткани. Эти клетки возникают в эмбриогенезе из нервного гребешка и в силу каких-то причин не достигают зрелости меланоцита. Обычно этот невус имеет вид небольшого голубого пятна, цвет которого с возрастом бледнеет. Нёбо служит наиболее частой локализацией голубого невуса. Случаи злокачественной трансформации голубого невуса полости рта не описаны.
Сложный невус полости рта, как подсказывает само название, состоит их невусных клеток, расположенных как в эпителии, так и в собственной пластинке слизистой оболочки. Сложный невус малигнизируется редко. Пограничный невус — разновидность приобретённого невуса, его клетки локализуются в слое эпителия, граничащем с собственной пластинкой. Это наиболее редкий тип невуса.
Пограничный невус обычно не выступает над окружающей поверхностью, имеет коричневый цвет, диаметр менее 1 см и обычно локализуется на слизистой оболочке нёба и щёк.
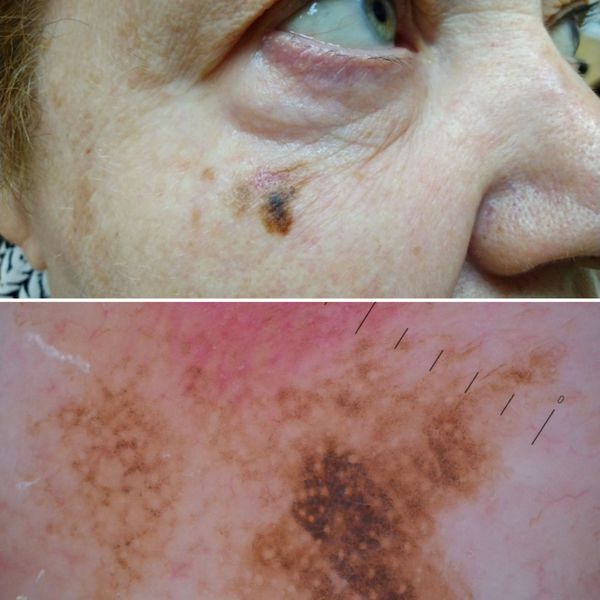
Иногда на слизистой оболочке полости рта выявляют меланотические веснушки Гетчинсона (злокачественное лентиго). Меланотические веснушки обычно наблюдают на лице у пациентов старше 50 лет. Они имеют вид серовато-коричневых пятен неправильной формы, способны к инфильтрирующему росту в пределах плоскости, в которой расположены, и подвергаются злокачественной трансформации.
Невусы трудно отличить от злокачественных пигментированных поражений, поэтому для уточнения диагноза во всех случаях следует выполнить биопсию.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое меланома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Беляниной Елены Олеговны, онколога со стажем в 25 лет.
Над статьей доктора Беляниной Елены Олеговны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Меланома (от греч. melanos – "чёрный", "тёмный") — это злокачественная опухоль, развивающаяся из меланоцитов (клеток, синтезирующих меланин). Чаще всего она образуется из кожных меланоцитов, то есть располагается на коже. В 7% случаев меланома локализуется на сетчатке глаза и в 1-3% случаев — на слизистых оболочках прямой кишки, полости рта, оболочках головного и спинного мозга. [1] [2]
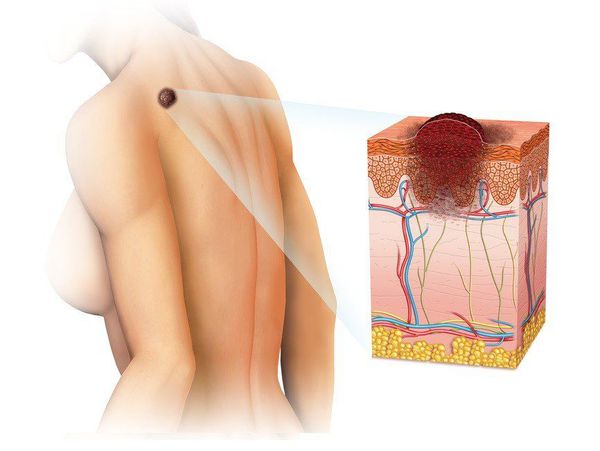
Эта болезнь — одна из наиболее злокачественных опухолей, которая часто метастазирует в разные органы.
Заболеваемость меланомой продолжает увеличиваться. По росту смертности эта патология занимает второе место после рака лёгкого. [3]
В настоящее время и звестно значительное количество факторов, которые повышают вероятность заболевания меланомой. Ни один из них не может быть признан главным или обязательным дл я возникновения заболевания. Однако современные исследования чётко установили, что основная причина меланомы — воздействие ультрафиолетовых лучей естественного солнечного света (а также излучения солярия) на кожу человека. [1] [4]
Другие факторы риска развития меланомы:
- светлая кожа (склонность к солнечным ожогам, светлые или рыжие волосы, голубой цвет глаз);
- большое количество невусов (родинок), в том числе наличие атипичных;
- меланома в личном анамензе, а также наличие меланомы у кровных родственников;
- солнечные ожоги с образованием пузырей, наличие солнечных ожогов в детстве;
- существование врождённого невуса (риск возрастает пропорционально увеличению его размера).
Особенности меланомы у детей
У детей меланома бывает редко. Однако беспигментная меланома у детей может выглядеть как обычная бородавка. Также часто встречается разновидность невусов — невус Шпитц (резко очерченная куполообразная розовато-красная папулу или бляшку), который также не всегда можно отличить от меланомы. Для уточнения необходимо наблюдение и цифровая дерматоскопия.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы меланомы
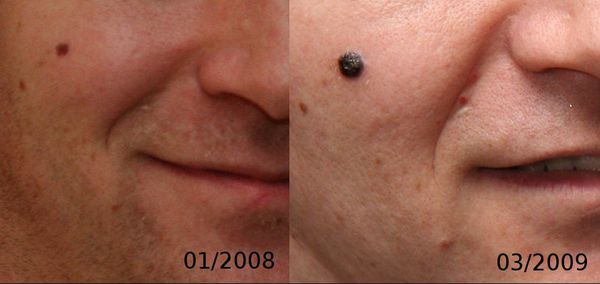
Первые признаки меланомы — появление на коже образования, непохожего на остальные по размеру, цвету и форме.
Меланома отличается от родинки следующими признаками: образование асимметричное по цвету и структуре, его края неправильные и зубчатые, оттенки в пределах одного образования отличаются, размер образования более 4 мм. С течением времени меланома изменяется по одному или нескольким ранее перечисленным критериям.
При обследовании важно учитывать, насколько пигментное образование отличается от остальных. Выявление "гадкого утёнка" среди родинок является причиной его более детального осмотра.
Клиническая картина меланомы достаточна разнообразна. Внешне она может представлять собой как незначительное пигментное пятно, так и узловое образование с изъязвлением. Цвет варьируется от светло-коричневого до чёрного.
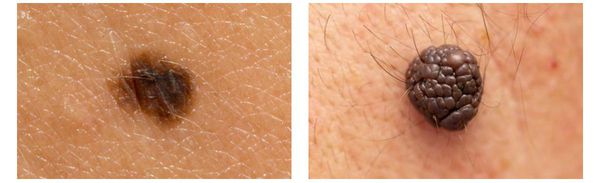
Зачастую меланома возникает у взрослых, но иногда встречаются случаи врождённой формы заболевания. В детском возрасте меланома развивается редко.
Меланома локализуется на любых участках кожи, в том числе и на ногтевой ложе.
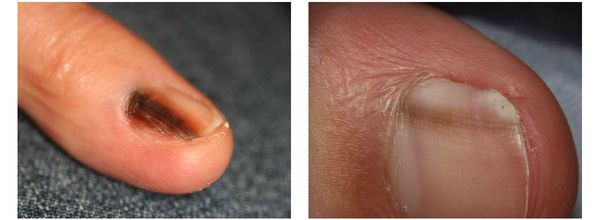
Различают четыре основных типа меланомы в зависимости от клинической картины, течения заболевания, анатомического расположения и гистологических параметров.
1. Поверхностно-распространяющаяся меланома встречается в 65-75% случаев. Для неё характерно длительное течение. Сначала это пятно коричневого цвета, которое постепенно растёт и становится асимметричным по структуре и цвету (появляются вкрапления тёмно-коричневого, чёрного и розового цвета). При переходе в вертикальную фазу роста на пятне появляется утолщение — бляшка. Наиболее часто встречаемая локализация у мужчин — на спине, а у женщин — преимущественно на нижних конечностях.
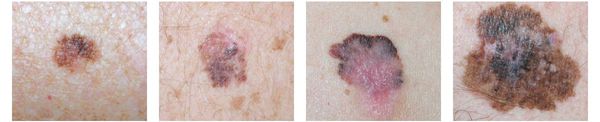
2. Лентиго-меланома представлена в виде пятна неправильной формы и окраски. Она развивается у лиц пожилого возраста. Чаще всего локализуется на лице, шее и тыле конечностей. Лентиго-меланома растёт на фоне длительно существующего злокачественного лентиго (предракового меланоза Дюбрейля). При инвазии клеток меланомы за пределы эпидермиса на пятне появляются возвышающиеся участки.
3. Узловая меланома представлена выступающим над поверхностью кожи образованием тёмно-коричневого или чёрного цвета. Часто эти образования симметричны и не вызывают подозрений. Однако, как правило, такая меланома характеризуется быстрым ростом и плотные на ощупь. С ростом опухоли она может изъязвляться. Чаще всего располагается на спине, голове и шее.
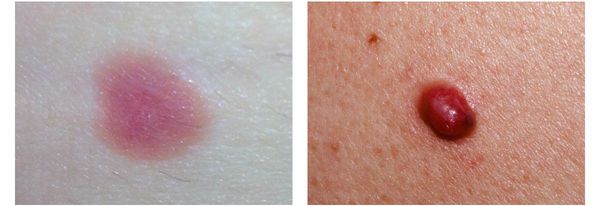
4. Во всех формах возможны беспигментные варианты (около 2%). Беспигментная (амеланотическая) меланома достаточно сложна для диагностики, так как сначала выглядит как безвредная розово-красная папула.
Поздние симптомы меланомы. Появление метастазов
Признаки метастазов зависят от того, в каком органе они появились:
- головной мозг — головные боли, неврологические симптомы (нарушение чувствительности к теплу, боли, расстройства памяти, координации и подвижности и т. п.);
- кости — боли в спине;
- лимфатические узлы — их увеличение и болезненность;
- на коже вблизи первичного очага — одновременное появление множества чёрных образований.
Патогенез меланомы
Патогенез меланомы, как и всех злокачественных опухолей, весьма сложный. Результат воздействия ультрафиолета на кожу человека (лучей А и В, длиной 280-340 нм) зависит от многих факторов, включающих дозу облучения и индивидуальный ответ организма (особенности иммунного ответа и генетическую предрасположенность).
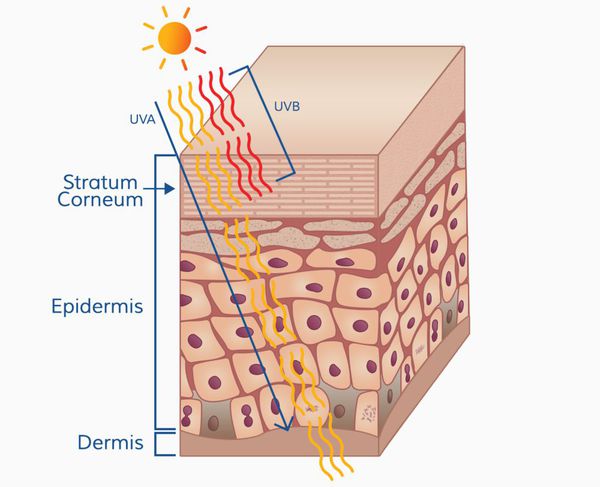
Ультрафиолетовое облучение вызывает:
- фотохимические реакции;
- повреждение молекулы ДНК (иногда повреждение восстанавливается);
- мутации (когда повреждение ДНК "не лечится" организмом);
- иммунные нарушения.
Образование пиримидиновых димеров (т. е. дефектов ДНК) под действием УФО — основная причина мутаций. [5]
Роль диспластических невусов в развитии меланомы недостаточно ясна. Проводимые исследования пока не ответили на вопрос, являются ли эти образования предраковым состояниям, или развитие меланомы в их зоне является статистически случайным событием.
По данным многочисленных гистологических исследований, около 30% меланом развиваются в области меланоцитарных невусов , остальные 70% развиваются на неизменённой коже. [6] [7] [8]
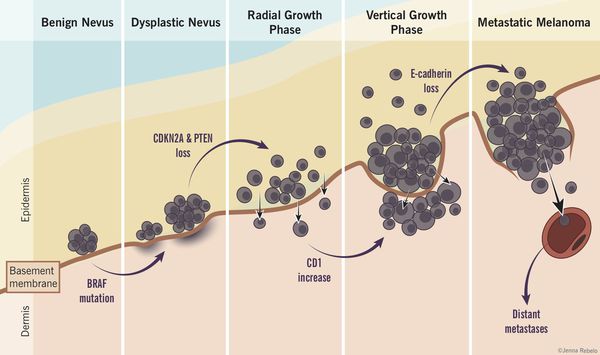
Таким образом, по имеющимся данным, на фоне невусов развивается небольшой процент всех случаев злокачественной меланомы. [4]
Атипичные невусы в первую очередь являются важными маркерами повышенного риска меланомы. При этом профилактическое удаление таких невусов нецелесообразно (они не являются 100% предшественником меланомы)
Пациенты с диспластическими невусами представляют собой группу повышенного риска и должны находиться под постоянным врачебным наблюдением.
В 7-15% всех случаев меланома является наследственной патологией. При этом обнаруживаются мутации в генах-супрессорах опухолевого роста.
Классификация и стадии развития меланомы
Стадию опухолевого процесса меланомы определяют в соответствии с классификацией TNM. Она зависит от толщины первичной опухоли, а также наличия или отсутствия регионарных и/или отдалённых метастазов.
Для определения стадии меланомы необходимо гистологическое исследование. Оценку состояния лимфоузлов для установления стадии выполняют при помощи клинического осмотра и ультразвукового исследования.
Критерий Т говорит о распространённости первичной опухоли (для классификации по этому критерию необходимо удалить первичную опухоль и провести её гистологическое исследование):
- pТis — первичная (неинвазивная) меланома (I уровень инвазии);
- pТ1 — толщина опухоли ≤ 1 мм:
○ pТ1а — II уровень прорастания опухоли в соседние ткани или III уровень без изъязвления опухоли;
○ pТ1b — IV или V уровень прорастания опухоли в соседние ткани или присутствие её изъязвления;
○ pТ2а — без изъязвления опухоли;
○ pТ2b — с изъязвлением;
○ pТ3а — без изъязвления;
○ pТ3b — с изъязвлением;
○ pТ4а — без изъязвления;
○ pТ4b — с изъязвлением.
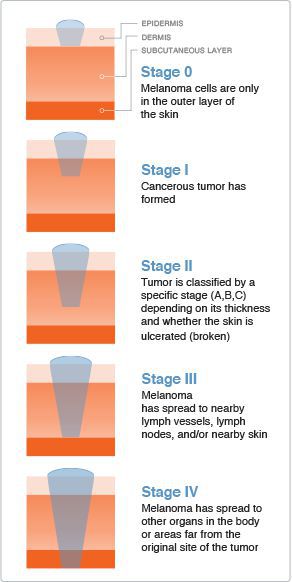
Критерий N говорит о существовании или отсутствии метастазов в регионарных лимфоузлах :
Что такое врождённый меланоцитарный невус? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вавилова Артема Сергеевича, детского хирурга со стажем в 7 лет.
Над статьей доктора Вавилова Артема Сергеевича работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Врождённый меланоцитарный невус (Congenital melanocytic naevus) — это доброкачественное разрастание невусных клеток на коже. Развивается внутриутробно или в первые месяцы жизни [51] .
Если невус появился позже, но до двухлетнего возраста, его называют поздним врождённым невусом [32] .

Невусные клетки — это разновидность меланоцитов, которые отличаются от обычных пигментных клеток кожи двумя свойствами:
- клетки невуса группируются, а меланоциты распределяются в коже равномерно;
- у невусных клеток (за исключением синих невусов) нет дендритных отростков, по которым в обычных меланоцитах перемещается меланин — так он распределяется в коже и окрашивает её [36] .
Распространённость
Врождённые меланоцитарные невусы встречаются у 1–3 % детей, крупные или гигантские — примерно у одного из 20–50 тыс. новорождённых [1] [2] [51] .
Причины появления невусов
Причины появления врождённых меланоцитарных невусов до конца не изучены. Предполагается, что они образуются из-за морфологических нарушений в нейроэктодерме — эмбриональном зачатке, из которого развивается нервная трубка. Эти нарушения приводят к бесконтрольному росту меланобластов, которые в дальнейшем преобразуются в невусные клетки [39] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы врождённого меланоцитарного невуса
Невусы обычно маленького или среднего размера, но могут достигать и 60 см в диаметре. Их цвет варьирует от жёлто-коричневого до чёрного, границы неоднородные. Для невусов характерен «географический» контур, т. е. их форма напоминает материки на карте.

Чаще они единичные, могут возникать на любых участках кожи. На многих врождённых невусах растут густые тёмные и жёсткие волосы.

Большие и гигантские образования часто окружены более мелкими — сателлитными невусами, или невусами-спутниками.
Обычно невусы какими-либо симптомами, кроме внешнего дефекта, не проявляются, но иногда может возникать зуд. Предполагается, что он связан с раздражением нервных волокон, по которым импульсы от кожи передаются в центральную нервную систему.
К особенностям меланоцитарных невусов относится пигментная сеть, очаги ослабления окраски и сгущения рисунка, глобулы и/или диффузная коричневая пигментация. Глобулами называют округлые включения с чёткими границами коричневого, серо-коричневого, чёрного и других цветов, за исключением красного.

В отличие от приобретённых, врождённые невусы глубже проникают в дерму и подкожные ткани, что может приводить к серьёзным осложнениям [5] .
Патогенез врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы развиваются между 5-й и 24-й неделями беременности. Считается, что они образуются из-за ускоренного роста меланоцитарных клеток. Чем раньше начинается этот процесс, тем больше и глубже будет невус [40] .
Врождённые невусы растут пропорционально развитию ребёнка, поэтому можно спрогнозировать, какого размера они достигнут к взрослому возрасту.
Рост невусов зависит от их расположения:
- на голове — увеличиваются в 1,7 раза;
- на туловище и руках — в 2,8 раза;
- на ногах — в 3,3 раза [7] .

Быстрее всего невусы растут в первый год жизни ребёнка [8] . Помимо размера, у них меняется цвет и форма: изначально невусы плоские и равномерно окрашенные, но со временем приподнимаются над кожей, их поверхность становится похожа на гальку или приобретает бородавчатую структуру; они могут стать темнее или светлее, пятнистыми или в крапинку [9] .
Невусы часто травмируются, что снижает защитные свойства кожи. Кроме того, при развитии осложнений, например нейрокожного меланоза, может нарушаться работа других органов.
Классификация и стадии развития врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы классифицируют в зависимости от диаметра, которого они могут достигнуть к зрелому возрасту пациента.
Выделяют четыре группы невусов:

Для новорождённых большими считаются невусы от 9 см на голове и больше 6 см на теле.
Также невусы классифицируют по количеству окружающих их мелких образований (satellite — спутник, сателлитных невусов):
Осложнения врождённого меланоцитарного невуса
Врождённые невусы могут осложняться меланомой, нейрокожным меланозом и другими более редкими болезнями.
Меланома
Меланома — это раковая опухоль кожи, которая возникает из меланоцитов. На злокачественное перерождение невуса указывают его быстрый рост, изменение окраски, изъязвление, растрескивание, шелушение, зуд, боль, кровотечение, появление узелков, бляшек и неподвижность тканей, которая возникает из-за прорастания невуса в более глубокие слои кожи.
Меланома чаще возникает у пациентов с гигантскими невусами на спине и многочисленными невусами-спутниками. Реже она развивается при невусах, расположенных на голове, руках и ногах.
К факторам риска развития меланомы относятся:
- наличие множественных атипичных невусов и меланома у членов семьи;
- пигментная ксеродерма (повышенная чувствительность кожи к ультрафиолету);
- большие и гигантские невусы;
- множественные приобретённые пигментные и атипичные невусы;
- сниженный иммунитет [28][29] .
Риск развития рака при малых и средних врождённых невусах составляет менее 1 % в течение всей жизни, при больших и гигантских — 2–5 % [3] [10] [11] .
Американские исследователи изучили, как часто развивается меланома при гигантских врождённых невусах: из 289 пациентов она возникла у 67.
- в 50,7 % — на невусах;
- в 3 % — на нормальных участках кожи;
- в 31,3 % — в центральной нервной системе.
В 15 % меланома была метастазами опухоли из неустановленного первичного очага. Около половины меланом выявили у детей младше 5 лет [41] .
При больших и гигантских невусах меланома может развиваться под эпидермисом (из-за чего её трудно обнаружить на ранних сроках), поэтому важно прощупывать (пальпировать) всю поверхность невуса.
Нейрокожный меланоз
В редких случаях развивается нейрокожный меланоз — заболевание, при котором меланоциты разрастаются в центральной нервной системе. К таким нарушениям может приводить мутация гена BRAF [50] .

Факторы риска развития нейрокожного меланоза:
- гигантский невус на спине (более 40 см);
- множественные невусы-спутники — чем их больше, тем выше риск;
- более двух средних невусов, особенно если помимо них много других невусов.
Болезнь тяжелее переносят дети младше 10 лет.
В исследовании американских учёных меланоз диагностировали у 26 из 379 пациентов с большими врождёнными невусами [12] . Заболевание может протекать без симптомов и случайно выявляться при МРТ, но в некоторых случаях оно сопровождается неврологическими нарушениями:
- головной болью, вялостью и рвотой;
- отёком диска зрительного нерва;
- параличом черепно-мозговых нервов и судорогами;
- увеличением окружности головы;
- нарушением координации;
- задержкой или недержанием мочи и кала.
Неврологические симптомы могут развиться из-за кровоизлияния в желудочки головного мозга, нарушения циркуляции спинномозговой жидкости, сдавления спинного мозга или злокачественного перерождения меланоцитов [3] [14] .
Симптомы появляются примерно в двухлетнем возрасте. Прогноз чаще неблагоприятный, даже если нет злокачественных новообразований [15] . В одном обзоре были изучены 39 случаев симптоматического нейрокожного меланоза: более половины пациентов погибли в течение трёх лет после появления неврологических нарушений [34] .
Другие осложнения
В очень редких случаях при больших невусах могут развиться рабдомиосаркома, липосаркома и злокачественные опухоли оболочек периферических нервов [20] .
Диагностика врождённого меланоцитарного невуса
Пациентам с малыми и средними невусами нужно раз в год посещать врача. Регулярное наблюдение поможет оценить, насколько изменился размер невуса и его структура. Для этого сравнивают фотографии или данные дерматоскопии.

Невусы чаще перерождаются в злокачественную опухоль после полового созревания, поэтому следует более тщательно наблюдать за кожей в этот период. Пациентам и их родителям нужно обращать внимание на изменение цвета невуса, его границ и структуры, следить за появлением новых образований.
Диагностика среднего, большого или гигантского невуса обычно не вызывает трудностей и основывается на клинических проявлениях и истории болезни. Если анамнез неизвестен, небольшие врождённые невусы легко спутать с приобретёнными.
Отличия можно выявить при биопсии: клетки невуса расположены глубоко в дерме, подкожном жире и сосудисто-нервных структурах, например в стенках кровеносных сосудов, могут проникать между пучками коллагена и встречаться под эпидермисом. Биопсия проводится при подозрении на злокачественное перерождение невуса [5] [37] [38] .
Исследовательский комитет Nevus Outreach разработал диагностическую модель для детей с врождёнными невусами (от 3 см) или невусами-спутниками (от 20 невусов). Методика создана ведущими экспертами в этой области, но она не заменит рекомендаций лечащего врача, так как не учитывает индивидуальные особенности пациента и течение болезни.
План обследования:
- МРТ головного и спинного мозга с контрастированием гадолинием и дальнейшая оценка результатов в экспертном центре.
- Консультации детских врачей:
- офтальмолога — поскольку меланоцитарные поражения могут развиваться на сетчатке;
- невролога — чтобы выявить или исключить симптомы нейрокожного меланоза;
- дерматолога — оценить состояние кожи и её изменения;
- пластического хирурга — определить, нужна ли операция.
- аудиологический скрининг при подозрении на нейрокожный меланоз, так как при болезни нарушается слух;
- консультация детского психолога (даже при бессимптомном течении) [48] .

МРТ головного и спинного мозга с контрастированием гадолинием обязательна для детей с высоким риском меланоза и неврологическими симптомами. В некоторых исследованиях при высоком риске меланоза рекомендовано делать МРТ в первые полгода жизни, даже если нет неврологических симптомов [15] .
Если большой невус расположен вдоль позвоночника или его окружают многочисленные невусы-спутники, МРТ проводят до четырёхмесячного возраста [35] .
Дифференциальная диагностика
Средние и большие врождённые невусы следует отличать от плексиформной нейрофибромы, а малые — от гамартомы гладких мышц и мастоцитомы.
Лечение врождённого меланоцитарного невуса
При врождённых невусах применяется хирургическое и медикаментозное лечение, лазерная терапия и другие методы.
Хирургическое лечение
Большие невусы рекомендуется удалять в раннем детстве — это поможет избежать эмоциональных и поведенческих нарушений у ребёнка. Такие дети из-за внешних отличий могут считать себя хуже других и избегать сверстников. Кроме того, они могут столкнуться с травлей со стороны других детей.
Однако не все невусы можно полностью удалить. Если они занимают большую площадь и дефект нельзя закрыть здоровыми тканями, то операция не проводится, либо участки невуса иссекаются частично.
Объём операции зависит от расположения невуса и глубины поражения. Её необходимость при больших и гигантских невусах считается спорной. Многие специалисты предлагают удалять наиболее неоднородные, толстые или грубые участки невуса, которые затрудняют клиническое наблюдение [45] [46] . Зачастую оптимальный выбор — это тщательно наблюдать за невусом, не проводя операцию.
Единственное абсолютное показание для хирургического лечения — это развитие злокачественной опухоли в очаге поражения. Но даже при полном иссечении больших и гигантских невусов риск онкологии сохраняется, так как меланоциты могут проникать в глубоколежащие ткани: мышцы, кости и нервную систему.
После операции могут возникать следующие осложнения: контрактуры, серомы, гематомы, инфекции мягких тканей, ишемия кожных лоскутов, расхождение швов и образование келоидных рубцов. Гематомы, серомы и ишемия лоскутов появляются сразу после операции, келоидные рубцы формируются позже, в среднем в течение первого года.
Другие методы лечения
Внешний дефект можно уменьшить с помощью кюретажа, дермабразии и лазерной терапии. Методы более эффективны в раннем детстве, поскольку невусные клетки у ребёнка расположены в верхних слоях кожи [21] [22] . После процедур эти клетки остаются в дерме и со временем пигментация частично возвращается. В некоторых случаях на таких участках развивается меланома, но связь с проведённым лечением не доказана [23] [24] [25] [26] [27] .
Противопоказания для данных процедур индивидуальны. Как правило к ним относятся местные нарушения: изъязвление, растрескивание, шелушение, узелки, неподвижность тканей и кровотечение.
Медицинские осмотры после операции
Независимо от проведённого лечения, пациентам с большими врождёнными невусами нужно раз в год проходить медицинский и дерматологический осмотр. Также необходимо проводить пальпацию невуса и рубцов, возникших после его удаления. Если обнаружены узелки или другие подозрительные уплотнения, показано гистологическое исследование, т. е. изучение образцов ткани.
Прогноз. Профилактика
При врождённных невусах может возникать сильная боль и зуд, сухость кожи и недостаточное потоотделение. Косметический дефект может привести к социальной дезадаптации.
Прогноз наиболее благоприятен, если нет факторов риска меланоза: гигантских невусов на спине, многочисленных невусов-спутников, более двух средних невусов.
Если в гигантском врождённом меланоцитарном невусе возникла меланома, то прогноз неблагоприятный [42] . Меланома растёт в дерме, поэтому её трудно обнаружить. Кроме того, клетки опухоли могут распространяться через крупные кровеносные и лимфатические сосуды, из-за чего достаточно быстро появляются метастазы [42] .
Прогноз при нейрокожном меланозе с неврологическими нарушениями тоже неблагоприятный: более половины детей погибают в течение трёх лет после появления симптомов и 70 % — до 10-летнего возраста [18] [34] [43] .
Профилактика врождённого меланоцитарного невуса
Специфической профилактики врождённых невусов не существует. Будущим родителям рекомендуется соблюдать общие правила здорового образа жизни: не курить и не пить алкоголь, полноценно питаться, по возможности не находиться в неблагоприятных экологических зонах.
При планировании и во время беременности женщинам нужно придерживаться рекомендаций Всемирной организации здравоохранения:
- предупреждать возникновение инфекционных заболеваний;
- устранять очаги хронической и острой инфекции до наступления беременности;
- во время беременности не допускать воздействия опасных веществ — солей тяжёлых металлов, пестицидов и др. [47]
Чтобы своевременно выявить злокачественное перерождение невуса, нужно регулярно посещать дерматолога или онколога и проходить дерматоскопическое обследование. Особенно пристально следует наблюдать за большими и гигантскими образованиями. Посещать доктора нужно, даже если невус уже удалён.
Детям с высоким риском развития нейрокожного меланоза необходимо находиться под постоянным наблюдением: им регулярно измеряют окружность головы, проводят неврологическое обследование и оценивают уровень развития [3] [12] [13] .
Синдром Ложье-Хунцикера - клиника, диагностика, лечение
Синонимы: болезнь Ложье, лентигиноз эндобуккальный, идиопатическая лентикулярная пигментация слизистой щек, меланотическая лентикулярная пигментация слизистой рта и губ.
Определение. Лентигиноз, характеризующийся коричневыми пятнами на слизистой губ и щек, без субъективных ощущений и патологии ЖКТ.
Этиология и патогенез неизвестны. Предполагается, что заболевание представляет собой врожденную локальную аномалию пигментообразования. Не исключается роль недостаточного питания, инфекций, рентгенотерапии, приема лекарственных препаратов: антималярийных, цитостатических, тетрациклинов, амиодарона, пероральных контрацептивов, фенотиазина, азидотимидина, кетоконазола.
Частота. С 1970 г. по 2009 г. в литературе описано около 100 случаев.
Возраст и пол. Очаги возникали у пациентов между вторым и девятым десятком лет жизни, чаще между 30 и 50 годами. Половых различий нет.
Элементы сыпи. Пятна округлой или продолговатой формы размерами до 4—5 мм и больше в поперечнике.
Цвет темно-коричневый с синеватым или с белесоватым оттенком.
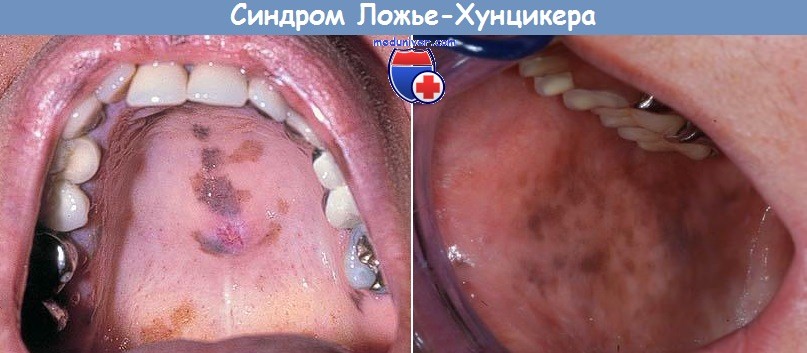
Локализуются очаги на внутренней поверхности щек, губ, твердого нёба, деснах, языке. Возможно также поражение в виде продольных пигментных прерывистых полос на ногтевых пластинках (меланонихии) или на подушечках пальцев. Иногда лентигинозные элементы обнаруживаются на слизистой гениталий, конъюнктиве, в анальной области. При распространении за пределы ногтя необходимо исключать меланому, так как локализация ее в области I—II пальцев является показателем малигнизации (признак Гетчинсона).
Однако при синдроме Ложье—Хунцикера также возможна локализация меланонихии на I—II пальцах.
Гистология. Легкая гиперплазия слизистой, акантоз, гиперпигментация базальных клеток. Базальная мембрана интактная. Иногда обнаруживают отложение пигмента в поверхностном слое дермы, в цитоплазме макрофагов.
Диагноз ставят по клиническим и анамнестическим признакам.
Дифференцируют данное заболевание при локализации очагов только на слизистой полости рта и красной кайме губ с синдромом Пейтца-Егерса. При расположении элементов на слизистой гениталий дифференцируют с фиксированной лекарственной эритемой и другими лентигинозами. Локализация пигментации на ногте и ее распространение на кожу требует проводить дифференциальную диагностику с подногтевой меланомой.
Кроме того, продольно-полосатая меланонихия может обнаруживаться при меланоцитарном невусе, простом лентиго, бактериальных и грибковых инфекциях.
Течение и прогноз. Крайне редко заболевание начинается с меланонихии. Очаги поражения в меланому не трансформируются. Поражений внутренних органов не отмечается.
Лечение не требуется. Для удаления пигментных пятен можно использовать криодеструкцию, лазерную деструкцию с помощью Nd: YAG-лазера и лазера на александритах.
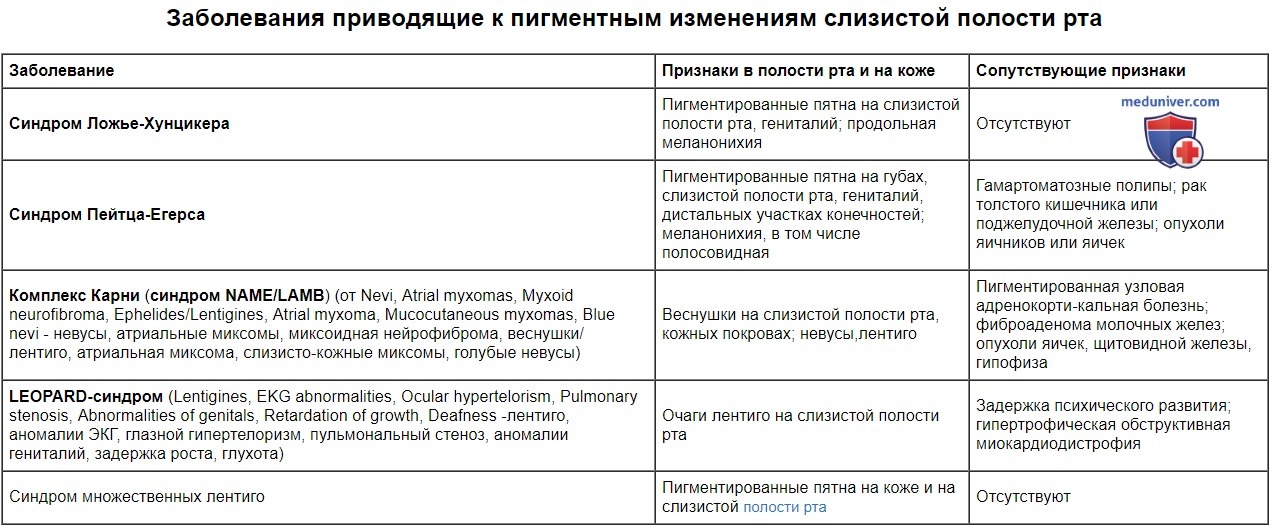
Заболевания приводящие к пигментным изменениям слизистой полости рта
| Заболевание | Признаки в полости рта и на коже | Сопутствующие признаки |
| Синдром Ложье-Хунцикера | Пигментированные пятна на слизистой полости рта, гениталий; продольная меланонихия | Отсутствуют |
| Синдром Пейтца-Егерса | Пигментированные пятна на губах, слизистой полости рта, гениталий, дистальных участках конечностей; меланонихия, в том числе полосовидная | Гамартоматозные полипы; рак толстого кишечника или поджелудочной железы; опухоли яичников или яичек |
| Комплекс Карни (синдром NAME/LAMB) (от Nevi, Atrial myxomas, Myxoid neurofibroma, Ephelides/Lentigines, Atrial myxoma, Mucocutaneous myxomas, Blue nevi - невусы, атриальные миксомы, миксоидная нейрофиброма, веснушки/ лентиго, атриальная миксома, слизисто-кожные миксомы, голубые невусы) | Веснушки на слизистой полости рта, кожных покровах; невусы,лентиго | Пигментированная узловая адренокорти-кальная болезнь; фиброаденома молочных желез; опухоли яичек, щитовидной железы, гипофиза |
| LEOPARD-синдром (Lentigines, EKG abnormalities, Ocular hypertelorism, Pulmonary stenosis, Abnormalities of genitals, Retardation of growth, Deafness -лентиго, аномалии ЭКГ, глазной гипертелоризм, пульмональный стеноз, аномалии гениталий, задержка роста, глухота) | Очаги лентиго на слизистой полости рта | Задержка психического развития; гипертрофическая обструктивная миокардиодистрофия |
| Синдром множественных лентиго | Пигментированные пятна на коже и на слизистой полости рта | Отсутствуют |
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Течение и прогноз меланоцитарных невусов. Лечение невусов.
Являясь, как правило, приобретенными, меланоцитарные невусы эпидермального и дермального меланоцитарного происхождения в течение жизни подвергаются эволюции Пограничный невус, возникающий у младенцев в результате пролиферации невусных клеток вдоль границы эпидермиса и дермы, по мере продолжающейся пролиферации и продвижения их в дерму становится смешанным; а после исчезновения пограничного компонента — интрадермальным. Подавляющее большинство приобретенных меланоцитарных невусов являются доброкачественными и растут пропорционально росту тела. Количество их достигает максимума на 2-3-м десятилетии, а исчезают они к 7-9-му десятилетию жизни. Регресс меланоцитарного невуса происходит путем дегенерации и постепенного замещения фиброзной или жировой тканью. Внезапный же регресс наступает редко.
Что касается степени риска малигнизации, то она довольно высока при пограничном невусе. Особая настороженность требуется в отношении сложных невусов, располагающихся на ладонях, подошвах и половых органах у взрослых и пожилых людей; обычно в этих невусах сохраняется пограничный компонент. Прогноз остальных сложных, а также всех интрадермальных меланоцитарных невусов благоприятный.
Однако во избежание озлокачествления меланоцитарные невусы нельзя подвергать постоянному трению одеждой, контакту с раздражающими веществами, недопустима механическая эпиляция волос с их поверхности.
Подавляющее большинство меланоцитарных невусов эпидермального и дермального меланоцитарного происхождения не нуждается в ечении. Общими показаниями для удаления невусов являются:
• косметические, поскольку нередко оказывается, что желание пациента служит достаточным аргументом для удаления невуса, тем более, что при гистологическом исследовании в таких невусах нередко выявляются диспластические изменения; признаки атипии чаще следует ожидать в «уродливых» меланоцитарных невусах. По мнению В.И.Чиссова и соавт. (1998), следует руководствоваться девизом — лучше подвергнуть иссечению доброкачественное новообразование, чем оставить без лечения раннюю меланому;
• наличие постоянного раздражения. Поэтому в первую очередь следует удалять невусы, постоянно подвергающиеся механическому раздражению, периодически увеличивающиеся и/или изменяющие цвет. С другой стороны, элементы, располагающиеся под ремнем, лямками бюстгальтера или воротником, не полежат плановому удалению до тех пор, пока остаются бессимптомные и не имеют клинических признаков озлокачествления;
• локализация в местах, недоступных или плохо доступных для самоконтроля, таких как волосистая часть головы и промежность; особенно важно удалять интенсивно пигментированные невусы и/или невусы при наличии в личном или семейном анамнезе меланомы и/или диспластического невуса;
• атипичная клиническая картина с интенсивной и/или неравномерной пигментацией, неправильными и/или плохо очерченными границами; наличием асимметрии и крупных (более 5 мм) размеров;
• атипичная эволюция и рост невуса, не соответствующий темпу роста тела (за исключением детского и пубертатного возраста), а также неодновременное изменение всех невусов с внезапным изменением цвета, размеров или топографии отдельных образований;
• наличие элементов высокого риска озлокачествления, включающих клеточный голубой невус, невусы Оты, Ито, диспластический и/или врожденный рассыпной невус, большое количество невусов, выступающих над уровнем кожи при наличии в личном семейном анамнезе меланомы или индуцированных солнцем веснушек;
• некоторые особенности локализации, это касается интенсивно пигментированных невусов в области акральных участков и слизистых оболочек, особенно если они являются врожденными и могут быть предшественниками акрально-лентигинозной меланомы;
• локализация в области ногтевого ложа и конъюнктивы, где наличие невусов должно вызывать подозрение на меланому и ее предшественников.
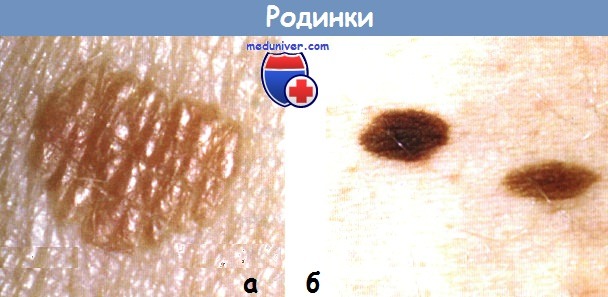
а - невус пограничный невомеланоцитарный розовато-коричневатый
б - невусы пограничные невомеланоцитарные однородные коричневые
При хирургическом удалении невусов всегда требуется последующее гистологическое исследование.
Обязательно хирургическое лечение при наличии хотя бы одного из семи признаков озлокачествления меланоцитарного невуса:
1) увеличение площади или высоты образования;
2) усиление интенсивности пигментации, особенно если она неравномерная;
3) местная регрессия;
4) появление пигментного венчика или элементов-сателлитов;
5) воспалительная реакция в невусе
6) зуд;
7) эрозирование и кровоточивость. Удаление приобретенных меланоцитарных невусов проводят путем хирургической эксцизии с захватом 1-2 мм видимо здоровой кожи. В случаях гистологического выявления меланомы после экономного иссечения показано срочное широкое иссечение послеоперационного рубца. Частичное удаление (срезание, дермабразия) невусов опасно из-за возможности ре пигментации, повторного роста или развития «псевдомеланомы» (при которой мелано-циты выглядят атипично и «приведены» к эпидермису, но нет латерального распространения отдельных меланоцитов) и предпринимается только при необходимости получения биопсииного материала в трудноудаляемом элементе. Деструктивные методы (электродиссекация, криохирургия, дермабразия и удаление лучами лазера) для лечения меланоцитарных невусов не используются.
Что касается гало-невуса, то его иссечение с обязательным гистологическим исследованием показано только в случаях, если природа центрального элемента сомнительна. Spitz невус и невус из баллонообразных клеток хирургически иссекают в щадящих пределах. Лечение монгольского пятна не требуется. При невусах Оты и Ито назначают косметические средства.
Растущие меланоцитарные эпидермальные невусы необходимо наблюдать 1 раз в 3-6 мес.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

