Что такое медиастинальный лимфаденит
Обновлено: 17.04.2024
Причины лимфаденопатии средостения на рентгене, КТ, МРТ, ПЭТ
а) Определения лимфаденопатии:
• Патологическое увеличение или изменение морфологических особенностей лимфатических узлов средостения или корней легких
• В классификацию TNM-7 не включены следующие лимфатические узлы:
- Подмышечные, подгрудные, внутренние грудные, диафрагмальные и абдоминальные
б) Лучевые признаки лимфаденопатии:
1. Основные особенности:
• Оптимальные диагностические ориентиры:
- Размеры внутригрудных лимфатических узлов > 10 мм при КТ
- Поглощение ФДГ внутригрудными лимфатическими узлами при ФДГ-ПЭТ/КТ
• Локализация:
- В соответствии с классификацией Американского объединенного комитета по изучению злокачественных опухолей (American Joint Committee on Cancer, AJCC) и Международного противоракового союза (UICC)
• Размеры:
- Вариабельны
• Морфологические особенности:
о Патологически измененными могут быть небольшие лимфатические узлы с нетипичными морфологическими особенностями
о Нетипичные особенности:
- Округлая форма
- Нечеткий контур
- Отсутствие ворот, заполненных жировой тканью
- Наличие некроза в центре
- Наличие кальцификатов
2. Рентгенография лимфаденопатии:
о Патологические изменения при рентгенографии органов грудной клетки могут не выявляться
о Увеличенные лимфатические узлы:
- Патологический контур средостения и корней легких
- Объемное образование (образования) в корне легкого, средостении
о Основные особенности:
- Утрата границ средостения, видимых в норме
- Утолщение медиастинальных линий и полос о Правые паратрахеальные лимфатические узлы:
- Утолщение правой паратрахеальной полосы
- Выпуклый контур верхней полой вены
о Левые паратрахеальные лимфатические узлы:
- Утолщение правой паратрахеальной полосы
- Выпуклый контур левой подключичной артерии
о Лимфатические узлы переднего средостения:
- Объемное образование переднего средостения
- Утолщение передней соединительной линии О Бифуркационные лимфатические узлы:
- Выпуклый контур кармана, образуемого верхними отделами непарной вены и пищевода
- Затемнение в проекции окна, образуемого корнем легкого и средостением
о Лимфатические узлы корней легких:
- Увеличение корней легких
- Дольчатый контур корней легких
- Симптом наложения корня легкого:
Может выявляться при медиастинальной лимфаденопатии
о Аортопульмональные лимфатические узлы:
- Выпуклый контур аортопульмонального окна
о Юкстадиафрагмальные лимфатические узлы:
- Выпуклый контур кардиодиафрагмального угла
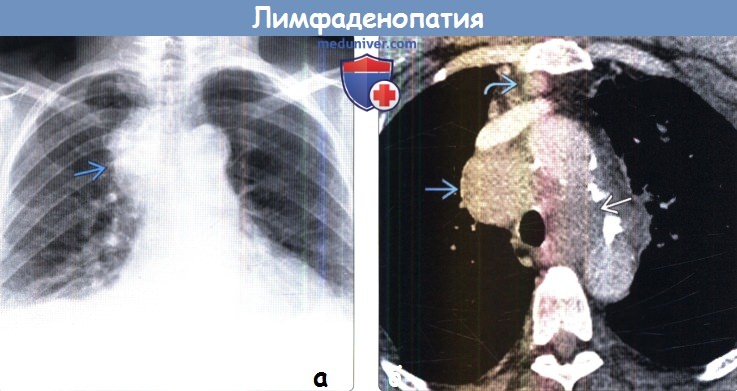
(а) У пожилого курильщика с жалобами на кашель при рентгенографии органов грудной клетки в ЗП проекции справа от трахеи определяется объемное образование обусловленное лимфаденопатией.
Высокое стояние правого купола диафрагмы может быть вызвано ее параличом вследствие инвазии диафрагмального нерва.
(б) У этого же пациента при КТ с контрастным усилением визуализируется увеличение правых и левых нижних паратрахеальных лимфатических узлов и лимфатических узлов переднего средостения обусловленное метастазами рака легких.
Вовлечение в опухолевый процесс лимфатических узлов с обеих сторон соответствует стадии N3 заболевания, при которой опухоль нерезектабельна.
3. КТ:
• Нативная КТ:
о Медиастинальная лимфаденопатия:
- Облитерация пространств средостения, заполненных жировой тканью
- Выявление сливного мягкотканного компонента
о Лимфаденопатия корней легких:
- Объемное образование корня легкого
- С трудом дифференцируется от прилежащих сосудов корня легкого
• КТ с контрастным усилением:
о Лимфаденопатия:
- Отдельные увеличенные лимфатические узлы
- Патологический мягкотканный компонент в области различных групп лимфатических узлов
- Сливные мягкотканные объемные образования; могут выявляться в > 1 группе лимфатических узлов
о Наиболее универсальным критерием является размер лимфатического узла по короткой оси:
- Нижние паратрахеальные и бифуркационные: > 11 мм
- Верхние паратрахеальные и верхние медиастинальные: > 7 мм
- Параэзофагеальные и корня правого легкого: > 10 мм
- Параэзофагеальные и корня левого легкого: > 7 мм
- Перидиафрагмальные: > 5 мм
о Внутренние грудные, ретрокруральные и экстраплевральные лимфатические узлы:
- Критерии размеров не разработаны; при выявлении считаются патологическими
о Размеры лимфатического узла не всегда достоверны:
- У пациентов со злокачественным новообразованием метастазы содержатся в 13% лимфатических узлов размерами < 10 мм
о Внутривенное контрастное усиление облегчает оценку лимфатических узлов и прилежащих сосудов и органов средостения:
- Применяется у пациентов с малым количеством жировой ткани
- Метастазы рака легких в лимфатических узлах обычно накапливают контрастное вещество:
Неконтрастирующиеся участки и участки низкой плотности обусловлены некрозом или геморрагиями
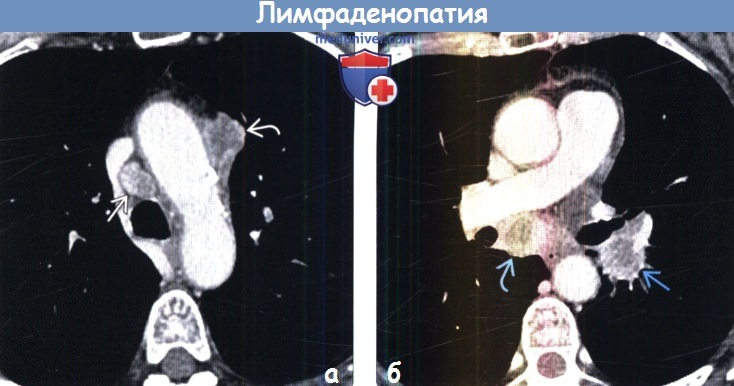
(а) У пациента с распространенным раком легких при КТ с контрастным усилением определяется лимфаденопатия парааортальных и правых нижних паратрахеальных лимфатических узлов.
Пораженные лимфатические узлы увеличены и характеризуются патологическим контрастным усилением: центральные отделы гиподенсны вследствие некроза.
(б) У этого же пациента при КТ с контрастным усилением визуализируются увеличенные лимфатические узлы области бифуркации трахеи и корня левого легкого с наличием некроза в центре.
Вовлечение в опухолевый процесс лимфатических узлов с обеих сторон соответствует стадии N3 заболевания.
4. МРТ лимфаденопатии:
• По точности соответствует КТ
• Контрастное усиление с использованием гадолиния повышает точность стадирования
5. Ультразвуковое исследование:
• Используется для проведения биопсии надключичных и подмышечных лимфатических узлов
• Эндобронхиальноеультразвуковое исследование (ЭБУЗИ): оценка состояния и проведение биопсии некоторых лимфатических узлов средостения и корней легких
6. Методы медицинской радиологии:
• ПЭТ/КТ:
о Поглощение ФДГ:
- Более точное обнаружение метастазов в лимфатических узлах, что повышает достоверность стадирования
- Ложноположительные результаты: при воспалительном процессе в лимфатических узлах
7. Рекомендации к проведению лучевых исследований:
• Оптимальный метод:
о КТ с контрастным усилением оптимальна для выявления и установления характеристик внутригрудной лимфаденопатии
о ПЭТ/КТ позволяет повысить точность стадирования
• Выбор условий исследования:
о Внутривенное контрастное усиление для оценки лимфатических узлов корней легких
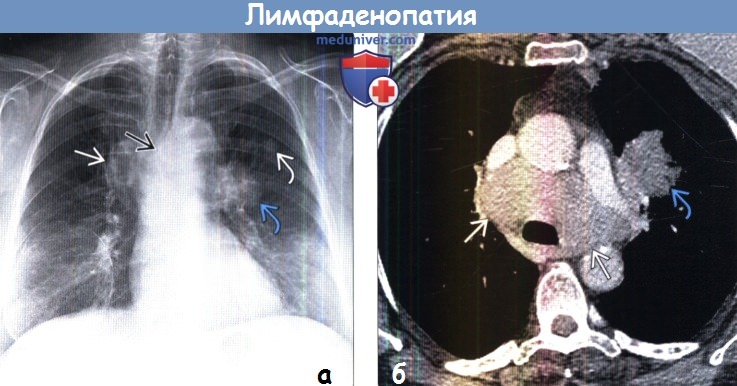
(а) У пожилого курильщика при рентгенографии органов грудной клетки в ПП проекции в верхней доле левого легкого определяются объемное образование и сателлитный узелок.
Следует отметить деформацию левого контура трахеи и правого контура средостения, обусловленную увеличением паратрахеальных лимфатических узлов с обеих сторон.
Следует считать, что объемное образование и лимфаденопатия соответствуют раку легких, пока не доказано иное.
(б) У этого же пациента при КТ с контрастным усилением визуализируются рак легких в верхней доле левого легкого и увеличенные паратрахеальные лимфатические узлы с обеих сторон, что соответствует стадии N3 заболевания, при которой опухоль нерезектабельна.
в) Дифференциальный диагноз лимфаденопатии:
1. Злокачественные новообразования:
• Лимфома:
о Лимфаденопатия; вариабельная картина контрастного усиления
о Лимфома после лечения может содержать кальцификаты
о При лимфоме Ходжкина чаще, чем при неходжкинской лимфоме, в опухолевый процесс включается грудная клетка
• Лимфаденопатия, обусловленная метастазами:
о Злокачественные новообразования грудной клетки:
- Рак молочной железы
- Рак пищевода
- Злокачественная мезотелиома плевры
о Злокачественные новообразования за пределами грудной клетки:
- Меланома
- Почечно-клеточная карцинома
- Тестикулярные новообразования
2. Инфекция:
• Бактериальная(типичная и атипичная)
• Микобактериальная: типичная — с возбудителем Mycobacterium tuberculosis и атипичная
• Грибковая: гистоплазмоз
• Вирусная: вирус Эпштейна-Барр
3. Неинфекционный воспалительный процесс:
• Саркоидоз:
о Системное заболевание, характеризующееся образованием гранулем без казеозного некроза
о Симметричная двусторонняя лимфаденопатия корней легких и паратрахеальных лимфатических узлов о Пораженныелимфатическиеузлы могут содержать кальцификаты
о Для оценки эффективности лечения может использоваться ФДГ-ПЭТ/КТ
• Профессиональные заболевания легких:
о Силикоз
о Пневмокониоз работников угольной промышленности
о Асбестоз
о Бериллиоз
• Гранулематоз с полиангиитом
• Системные заболевания соединительной ткани
4. Прочие:
• Кардиогенный отек легких
• Лекарственная токсичность
• Амилоидоз
• Ангиофолликулярная гиперплазия лимфатических узлов (болезнь Каслмана)
г) Патоморфология лимфаденопатии:
1. Стадирование, определение степени дифференцировки и классификация опухолей:
• Классификация TNM-7 AJCC, используемая при раке легких
• Стадирование лимфатических узлов (N):
о NX: региональные лимфатические узлы не могут быть оценены
о N0: метастазы в лимфатических узлах отсутствуют
о N1: метастазы в гомолатеральных перибронхиальных, внутрилегочных лимфатических узлах и лимфатических узлах корней легких
о N2: метастазы в гомолатеральных лимфатических узлах средостения, области бифуркации трахеи
о N3: метастазы в контралатеральных лимфатических узлах корней легких и средостения, в контралатеральных или гомолатеральных лимфатических узлах лестничных мышц и контралатеральных или гомолатеральных надключичных лимфатических узлах
• При раке легких были выявлены особенности распространения метастазов в специфические лимфатические узлы
• Ограничения системы стадирования:
о Лимфатические узлы, не являющиеся дренирующими
- Подмышечные, подгрудные, внутренние грудные, диафрагмальные и абдоминальные:
Не отражены в классификации TNM-7
- Данные лимфатические узлы классифицируют по-разному:
Метастазы в подмышечных лимфатических узлах часто относят к стадии N3
Метастазы в поддиафрагмальных лимфатических узлах часто относят к стадии М1
д) Клинические аспекты:
1. Проявления:
• Наиболее частые симптомы:
о Охриплость при вовлечении в опухолевый процесс возвратного гортанного нерва
о Одышка при вовлечении в опухолевый процесс диафрагмального нерва и паралич диафрагмы
о Симптомы могут отсутствовать
2. Демографические данные:
• Мужчины > женщины; курильщики
3. Естественное течение заболевания и прогноз:
• Прогноз зависит от стадии заболевания на момент его выявления
4. Лечение:
• Зависит от особенностей первичной опухоли, масштаба вовлечения в опухолевый процесс лимфатических узлов и наличия или отсутствия метастазов:
о N1: новообразование резектабельно на ранней стадии или при отсутствии метастазов
о N2: новообразование может быть резектабельно; может потребоваться проведение неоадъювантной химиотерапии и лучевой терапии
о N3: новообразование нерезектабельно
е) Диагностические пункты:
1. Следует учитывать:
• Патологические изменения в легких и лимфаденопатия могут быть вызваны раком легких
2. Ключевые моменты при интерпретации изображений:
• Оценка лимфатических узлов при КТ осуществляется в соответствии с их размерами и морфологическими особенностями
о Метастазы могут выявляться в неувеличенных лимфатических узлах
3. Ключевые моменты диагностического заключения:
• Для правильного стадирования важно придерживаться классификации групп лимфатических узлов
• На выбор схемы лечения влияет выявление стадии N3 заболевания
ж) Список литературы:
1. El-Sherief АН et al: International association for the study of lung cancer (IASLC) lymph node map: radiologic review with CT illustration. Radiographics. 34(6):1680-91, 2014
2. Nair A et al: Revisions to the TNM staging of non-small cell lung cancer: rationale, clinicoradiologic implications, and persistent limitations. Radiographics. 31 (1):215—38, 2011
3. UyBico SJ et al: Lung cancer staging essentials: the new TNM staging system and potential imaging pitfalls. Radiographics. 30(5): 1 163-81,2010
4. Sharma A et al: Patterns of lymphadenopathy in thoracic malignancies. Radiographics. 24(2):419-34, 2004
5. Pieterman RM et al: Preoperative staging of non-small-cell lung cancer with positron-emission tomography. N Engl J Med. 343(4):254-61, 2000
Лучевая диагностика первичной медиастинальной лимфомы на рентгене, КТ, ПЭТ
а) Сокращения:
• Первичная медиастинальная лимфома (ПМЛ)
б) Определение:
• Первичная лимфома: преимущественная локализация лимфомы в определенной области тела ± невыраженные системные проявления (например, первичная неходжкинская лимфома ЦНС, молочной железы, средостения)
• Первичная медиастинальная лимфома (ПМЛ): лимфома, развивающаяся в тимусе и локализующаяся в основном в переднем средостении; небольшие опухолевые массы могут выявляться в других отделах средостения, органах грудной клетки или за ее пределами:
о Медиастинальная диффузная В-крупноклеточная лимфома (ДККЛ): частое новообразование средостения, развивающееся из В-клеток тимуса в герминативном или негерминативном центрах
о Лимфома Ходжкина (ЛХ):
- Наиболее частым проявлением является шейная лимфаденопатия (ЛАП); вторым по частоте признаком является наличие крупного объемного образования в переднем средостении
- Лимфома Ходжкина (ЛХ), расположенная преимущественно в переднем средостении, некоторыми специалистами расценивается как ПМЛ
Клинически и рентгенографически неотличима от прочих первичных НХЛ средостения
о Медиастинальная лимфома «серой» зоны (медиастинальная ЛСЗ): редкая ПМЛ, занимающая промежуточное положение между ДККЛ и ЛХ (нодулярный склероз):
- Также известна как В-клеточная лимфома; не поддается классификации
- Ранее расценивали как ЛХ-подобную анапластическую крупноклеточную лимфому
о Т-лимфобластная лимфома средостения (медиастинальная ЛБЛ): редкое первичное новообразование средостения, развивающееся из предшественников Т-клеток у лиц молодого возраста
в) Лучевые признаки первичной медиастинальной лимфомы:
1. Рентгенография:
• Объемное образование в переднем средостении (все первичные НХЛ и ЛХ средостения)
о Рентгенография в прямой проекции: может выявляться симптом наложения корня легкого
о Рентгенография в боковой проекции: объемное образование в ретростернальном пространстве
2. КТ:
• Для первичного стадирования и планирования лучевой терапии предпочтительнее использовать КТ
• Все ПМЛ:
о Доминантное крупное объемное образование в переднем средостении
- >1/3 максимального поперечного размера грудной клетки или > 10 см (ранее опухоль классифицировалась как массивная, и указывался индекс X):
Неблагоприятный прогностический фактор только для лимфом с благоприятным прогнозом
о Гетерогенный характер контрастирования, часто вследствие наличия зон некроза
о Вовлечение в опухолевый процесс легких часто проявляется ателектазом или альвеолярной инфильтрацией прилежащего участка легкого
о Девиация трахеи или ее сдавление
• В-крупноклеточная лимфома средостения (медиастинальная ДККЛ):
о Часто на момент выявления локализуется только в средостении, поражение органов за пределами грудной клетки отсутствует
о Прогрессирование или рецидивирование заболевания; гематогенное распространение в почки, печень, яичники, надпочечники, ЖКТ и ЦНС
• Т-лимфобластная лимфома средостения (медиастинальная ЛБЛ):
о Часто выявляется внегрудная лимфаденопатия (например, увеличение поверхностных шейных, надключичных, поднижнечелюстных, подподбородочных, околоушных, брыжеечных и паховых лимфатических узлов)
о Спленомегалия
• Медиастинальная лимфома «серой зоны» (медиастинальная ЛСЗ):
о Поражение экстралимфатических органов наблюдается редко
о Редко встречается плевральный и перикардиальный выпот
о Часто в опухолевый процесс вовлекается костный мозг
• Обструкция (синдром) верхней полой вены (ВПВ): инвазия ВПВ или ее стеноз и формирование обширных венозных коллатералей в грудной стенке и средостении:
о Вероятность развития при лимфоме Ходжкина (ЛХ) меньше
• Плевральный выпот
• Перикардиальный выпот
• Инвазия грудной стенки (редко)
(а) Молодая женщина с первичной медиастинальной диффузной В-крупноклеточной неходжкинской лимфомой. При рентгенографии органов грудной клетки в ПП проекции определяется выраженное двухстороннее расширение тени средостения. Визуализация корней легких на фоне объемного образования соответствует симптому наложения корня легкого.
(б) У этого же пациента при рентгенографии органов грудной клетки в боковой проекции в переднем средостении визуализируется крупное объемное образование. Лучевые признаки всех первичных лимфом средостения сходны, дальнейшую их оценку проводят посредством КТ. Облегчить дифференциальную диагностику позволяют сведения о поле и возрасте. (а) На совмещенных изображениях при КТ с контрастным усилением определяется медиастинальная диффузная В-крупноклеточная лимфома больших размеров: крупное мягкотканное объемное образование, локализующееся преимущественно в переднем средостении, облитерирующее верхнюю полую вену и умеренно сдавливающее трахею. Такие опухоли часто бывают массивными и на момент выявления располагаются преимущественно в преваскулярном отделе переднего средостения.
(б) У этого же пациента при ФДГ-ПЭТ/КТ в структуре объемного образования визуализируются очаги интенсивного поглощения ФДГ, а также участки, не накапливающие ФДГ — обширные зоны некроза.
3. МРТ при первичной медиастинальной лимфоме (ПМЛ):
• Лимфаденопатия (ЛАП):
о Т1ВИ: часто гомогенная структура сигнала о Т2ВИ и Т1ВИ после введения гадолиния: гомогенная структура сигнала или негомогенная за счет наличия зон некроза или кистозных изменений
• Многообещающие результаты предварительных исследований, посвященных применению диффузно-взвешенных изображений (МР-ДВИ) и измеряемого коэффициента диффузии (ИКД):
о ДВИ: гиперинтенсивный сигнал при значениях b-градиентного фактора 500 и 1000 с/мм 2
о Карта ИКД: низкие значения по сравнению с участками некроза
• Для обнаружения вовлечения в опухолевый процесс ЦНС предпочтительнее использовать МРТ
4. Методы медицинской радиологии. ПЭТ/КТ:
о «Золотой стандарт» диагностики
о По возможностям первичного стадирования, промежуточной оценки и оценки в конце лечения превосходит КТ
о Все ПМЛ интенсивно поглощают ФДГ
о Оценка в конце лечения:
- Полный ответ: отсутствие поглощения ФДГ даже при сохранении размеров опухоли
- Резидуальная метаболически активная опухоль: снижен уровень поглощения ФДГ относительно состояния до начала лечения, однако > уровня поглощения ФДГ печенью
- Прогрессирование заболевания: повышение уровня поглощения ФДГ относительно состояния до начала лечения, отсутствие понижения уровня поглощения ФДГ или появление новых очагов
о Признаком вовлечения в опухолевый процесс костного мозга является наличие в нем очагов повышенного накопления ФДГ; исключает необходимость выполнения биопсии
г) Дифференциальная диагностика первичной медиастинальной лимфомы:
1. Лимфома Ходжкина (ЛХ):
• Неотличима от других ПМЛ; многие специалисты расценивают ЛХ как ПМЛ
2. Эпителиальная опухоль тимуса:
• Неотличима от ПМЛ при наличии местнодеструирующего роста
• Часто имеет шаровидную или овоидную форму
• Часто выявляются метастазы тимомы в плевре («падающие»)
3. Герминативно-клеточные опухоли:
• Неотличимы от первичных НХЛ средостения
• Облегчает постановку диагноза определение уровня опухолевых маркеров (например, β-хорионического гонадотропина человека, α-фетопротеина)
• Для тератомы характерно наличие жировых включений и кальцификатов
4. Медиастинальный зоб:
• Образование исходит из щитовидной железы
• Выраженное стойкое накопление контрастного вещества
• Гетерогенная структура за счет наличия участков повышенной плотности, кистозной перестройки и грубых кальцификатов
д) Патоморфология первичной медиастинальной лимфомы:
1. Стадирование, определение степени дифференцировки и классификация опухолей:
• Классификация Лугано (модифицированная Анн-Арбор):
о Индекс X больше не используется
о Индексы А и В больше не используются
о Индекс Е используется, если выявлено ограниченное поражение экстралимфатических органов
• Международный прогностический индекс:
о Ограниченная прогностическая ценность при медиастинальной ДККЛ вследствие возраста пациентов
о Факторы, коррелирующие с более короткой продолжительностью жизни вообще или безрецидивной продолжительностью жизни в частности (по 1 баллу за каждый фактор)
- Возраст > 60 лет
- Повышение уровня лактатдегидрогеназы (ЛДГ)
- Функциональный статус по шкале Восточной кооперативной онкологической группы (ECOG)>2
- Стадия III или IV по классификации Анн-Арбор
- Количество пораженных экстралимфатических органов > 1
о Риск: низкий при сумме баллов, равной 0-1; низкий средний
при сумме баллов, равной 2; высокий средний при сумме баллов, равной 3; высокий при сумме баллов, равной 4-5
о Показатели выживаемости при сумме баллов, равной 0-1, 2, 3 и 4-5: 73%, 51 %, 43% и 26% соответственно.
2. Гистологические особенности:
• Медиастинальная ДККЛ:
о Клетки размером от средних до крупных с большим количеством бледной цитоплазмы и полиморфными ядрами
о Опухоль зонами склероза разделена на участки
о Иммунофенотипирование по CD 19, CD20, CD22, CD30 и CD79a и в большинстве случаев по CD23, CD45 и MAL
• Медиастинальная ЛСЗ:
о Редкая, недавно обнаруженная разновидность ПМЛ
о Ранее часто расценивалась, как анапластическая крупноклеточная ЛХ
о Занимает промежуточной положение между медиастинальной ДККЛ и ЛХ
о Иммунофенотипирование: CD1 5 и CD3CK+)
• Медиастинальная ЛБЛ:
о Мономорфные незрелые T-лимфобластные клетки, сходные с клетками при остром лимфобластном лейкозе
о Иммунофенотипирование: CD3, CD7 и CD10
3. Молекулярные особенности:
• Медиастинальная ДККЛ: активация сигнальных путей JAK-STAT и NFkB аналогично ЛХ
е) Клинические аспекты первичной медиастинальной лимфомы:
1. Проявления:
• Наиболее частые признаки:
о Кашель
о Тахипноэ
о Тромбоз вен
о Боли в груди
о Дисфагия
о Синдром ВПВ
о Системные проявления (например, потеря веса и лихорадка) наблюдаются редко (< 20% от всех случаев)
• Медиастинальная ЛСЗ:
о По сравнению с медиастинальной ДККЛ реже наблюдается повышенный уровень ЛДГ, поражение экстралимфатических органов и наличие плеврального или перикардиального выпота
2. Демографические данные:
• Возраст:
о Медиастинальная ДККЛ и медиастинальная ЛСЗ: четвертое десятилетие жизни
о Медиастинальная ЛБЛ: лица молодого возраста (17-21 год)
о Медиастинальная ЛБЛ: женщины 60-69 лет
о Медиастинальная ЛСЗ: лица молодого возраста (17-21 год)
• Пол:
о Медиастинальная ДККЛ: М: Ж= 1:2
о Медиастинальная ЛСЗ и медиастинальная ЛБЛ: преимущественно мужчины
• Эпидемиология:
о На долю медиастинальной ДККЛ приходится 2-4% от всех НХЛ
о На долю медиастинальной ДККЛ приходится 10% от всех ДККЛ
3. Естественное течение заболевания и прогноз:
• Медиастинальная ДККЛ:
о 80% на стадии I и II, причем 75% из них характеризуются размером опухоли > 10 см
о Поражение экстралимфатических органов (например, почек, надпочечников, печени, яичников, ЦНС) наблюдается чаще, чем лимфатических узлов
о Вовлечение в опухолевый процесс костного мозга на момент выявления встречается редко
• Медиастинальная ЛСЗ характеризуется менее благоприятным прогнозом, чем медиастинальная ДККЛ
4. Лечение:
• Медиастинальная ДККЛ: ритуксимаб, циклофосфамид, доксорубицин, винкристин и преднизолон (R-CHOP)
о ± постремиссионная лучевая терапия
• Медиастинальная ЛСЗ: этопозид, доксорубицин и циклофосфамид с винкристином, преднизолоном и ритуксимабом (EPOCH-R)
• Медиастинальная ЛБЛ: чередование курса химиотерапии циклофосфамидом, винкристином, доксорубицином, дексаметазоном и курса химиотерапии метотрексатом и цитарабином (hyper-CVAD); лучевая терапия
Лимфаденопатия на рентгенограмме и КТ органов грудной клетки
а) Лучевые признаки лимаденопатии:
• Оптимальные диагностические ориентиры:
- Размеры внутригрудных лимфатических узлов > 10 мм при КТ
- Поглощение ФДГ внутригрудными лимфатическими узлами при ФДГ-ПЭТ/КТ
• Рентгенография:
- Патологические изменения при рентгенографии органов грудной клетки могут не выявляться
- Патологический контур средостения и корней легких
- Патологические линии, полосы и контуры в средостении
- Объемное образование (образования) в корне легкого, средостении
• КТ:
- Увеличение лимфатического узла > 10 мм
- Выявление патологического мягкотканного компонента в различных группах лимфатических узлов
- Сливные мягкотканные объемные образования; могут выявляться в > 1 группе лимфатических узлов
- Внутривенное контрастное усиление облегчает оценку лимфатических узлов и прилежащих сосудов и органов средостения
(а) На совмещенных изображениях на схеме (слева) показана методика измерения размера лимфатического узла по его короткой оси.
При КТ с контрастным усилением (справа) определяется патологически измененный паратрахеальный лимфатический узел, на что указывают его размеры и морфологические особенности. Небольшой парааортальный лимфатический узел патологически изменен, поскольку характеризуется округлой формой. В норме лимфатические узлы имеют ворота, заполненные жировой тканью.
(б) У пациента, страдающего раком легких, при ФДГ-ПЭТ/КТ в правом надключичном лимфатическом узле определяется высокий уровень поглощения ФДГ.
ПЭТ/КТ характеризуется высокой чувствительностью при выявлении метастазов в лимфатических узлах. (а) У пациента с мелкоклеточным раком легких при рентгенографии органов грудной клетки в ПП проекции определяется выпуклый, утолщенный правый контур средостения и выпуклый левый контур средостения в проекции АП окна, что соответствует медиастинальной лимфаденопатии.
(б) У того же пациента при КТ с контрастным усилением визуализируются сливающиеся увеличенные лимфатические узлы паратрахеальной группы, циркулярно охватывающие ветви аорты и смещающие верхнюю полую вену.
При выявлении данной картины следует заподозрить наличие первичного рака легких, особенно у пожилых пациентов, у которых в анамнезе имеются сведения о курении.
б) Дифференциальная диагностика:
• Лимфома
• Метастазы в увеличенных лимфатических узлах
• Инфекционный процесс
• Неинфекционный воспалительный процесс
• Профессиональные заболевания легких
в) Клинические аспекты:
• Лечение зависит от особенностей первичной опухоли, степени вовлечения в опухолевый процесс лимфатических узлов и наличия метастазов
г) Диагностические пункты:
• Следует заподозрить наличие рака легких при выявлении у пациентов одновременно патологических изменений в легких и лимфаденопатии
• Оценка лимфатических узлов при КТ основана на измерении их размера и изучении их морфологических особенностей
• Метастазы могут выявляться и в не увеличенных лимфатических узлах
• Для правильного стадирования важно придерживаться классификации групп лимфатических узлов
Медиастинит - это асептический или микробный воспалительный процесс в клетчатке средостения с острым либо хроническим течением. Развитие острого медиастинита характеризуется болью за грудиной, лихорадкой, ознобами, тахикардией, тяжелой эндогенной интоксикацией. При хроническом медиастините на первый план выходят симптомы компрессии органов средостения (кашель, одышка, дисфагия). Диагностика медиастинита проводится с учетом данных рентгеновского обследования, КТ, УЗИ, эзофагоскопии, бронхоскопии, медиастиноскопии. Лечебная тактика при медиастините – активная, требует устранения причины воспаления и проведения медиастинотомии с адекватным дренированием гнойного очага.
МКБ-10
Общие сведения
Медиастинит является угрожающим жизни состоянием и в случае запоздалой диагностики или неадекватного лечения сопровождается высокими показателями летальности. Практика показывает, что только 15-20% случаев медиастинита выявляется прижизненно, что связано с быстро прогрессирующим течением заболевания и недостаточно патогномоничными проявлениями на фоне общей тяжелой инфекции.
Медиастинитом может осложняться значительное число патологических состояний легких, плевры, трахеи, шеи, полости рта, гортани, глотки, пищевода, сердца и т. д. С учетом многогранности причин возникновения, медиастинит представляет клинический интерес не только для пульмонологии и торакальной хирургии, но также для отоларингологии, гастроэнтерологии, кардиологии, стоматологии.
Средостение – пространство в грудной полости, центрально расположенное по отношению к легким. Спереди средостение ограничено грудиной, сзади - позвоночным столбом, по бокам – медиастинальной плеврой, снизу – диафрагмой; вверху без четких границ средостение переходит в область шеи. В средостении выделяют верхний и нижний этажи с условной границей в области IV грудного позвонка. В верхнем средостении выделяют передний и задний отделы; в нижнем – передний, средний и задний отделы.
В переднем отделе верхнего средостения расположены вилочковая железа, дуга аорты, верхняя полая вена, легочная артерия. Переднюю часть заднего средостения занимают сердце и перикард; среднюю - бифуркация трахеи, лимфоузлы, ствол и ветви легочной артерии, восходящая часть аорты. В заднем средостении переднего и нижнего этажей проходят пищевод, грудной лимфатический проток, пограничный симпатический ствол, нисходящая часть аорты, нижняя полая вена, непарная и парная вены.
Все этажи и отделы средостения представляют собой единое, топографо-анатомически связанное пространство без четких границ, поэтому гнойное воспаление при медиастините может распространяться с одной части средостения на другую. В определенной степени этому способствует постоянное движение органов средостения: сердечные толчки, пульсация сосудов, смещение трахеи при разговоре и кашле, перистальтика пищевода и т.д.

Классификация медиастинита
В соответствии с этиопатогенетическими механизмами выделяют первичные (травматические) медиастиниты при ранениях органов средостения и вторичные медиастиниты, обусловленные контактным и метастатическим проникновением инфекции из других областей. По клиническому течению медиастиниты могут быть молниеносными, острыми и хроническими; по характеру воспаления – серозными, гнойными, анаэробными, гнилостными, гангренозными, туберкулезными.
Хронические медиастиниты бывают асептическими и микробными. Среди асептических медиастинитов выделяют идиопатические, ревматические, постгеморрагические адипозосклеротические и др.; среди микробных – специфические (туберкулезные, сифилитические, микотические) и неспецифические. Острые медиастиниты, как правило, носят инфекционный характер.
С учетом тенденции к распространению различают лимфадениты с вовлечением клетчатки средостения, абсцессы и флегмоны средостения, которые могут быть склонными к ограничению или прогрессирующими.
По топографии и анатомической заинтересованности структур средостения медиастиниты подразделяются на:
- передневерхние (выше уровня III межреберья)
- передненижние (ниже уровня III межреберья)
- разлитые передние (с вовлечением верхнего и нижнего отделов)
- задневерхние (выше уровня V грудного позвонка)
- задненижние (ниже уровня V грудного позвонка)
- заднесредние
- разлитые задние (с вовлечением верхнего, среднего и нижнего отделов)
- тотальные (с распространением на переднее и заднее средостение).
Причины медиастинита
Первичные травматические медиастиниты возникают вследствие экзогенного инфицирования. Чаще всего это происходит при открытых, в том числе огнестрельных, травмах органов средостения. Второй по частоте причиной первичного медиастинита выступают травмы пищевода при инструментальных манипуляциях (бужировании пищевода, кардиодилатации, эзофагоскопии, интубации трахеи, трахеостомии, желудочном зондировании). Нередко повреждения пищевода обусловлены инородными телами, спонтанным разрывом пищевода, ожогами, перфорацией дивертикула, изъязвлением опухолей и др.
К числу первичных медиастинитов также относят послеоперационные воспаления клетчатки средостения, обусловленные нарушением герметичности пищеводно-желудочных анастомозов (после выполнения резекции и пластики пищевода, резекции желудка), осложнениями кардиохирургических вмешательств (маммарокоронарного шунтирования, аортокоронарного шунтирования, протезирования митрального клапана и аортального клапана).
Вторичные медиастиниты являются осложнением какого-либо гнойного или деструктивного процесса и развиваются при непосредственном переходе воспаления на клетчатку средостения или метастазировании возбудителей из установленных или неустановленных инфекционных очагов. Контактный медиастинит может развиваться на фоне ран и флегмон шеи, гнойного тиреоидита, пневмонии, ранений легкого и плевры, абсцесса и гангрены легких, туберкулеза, эмпиемы плевры, бронхоэктатической болезни, пищеводно-плевральных свищей, перикардита, остеомиелита ребер, грудины и грудного отдела позвоночника.
Первичным источником инфекции при метастатических медиастинитах могут являться флегмоны верхних и нижних конечностей, отморожения, периостит, остеомиелит нижней челюсти, заглоточный абсцесс при тонзиллите, флегмонозный паротит, ангина, язвенный колит, дизентерия, рожа, лимфаденит, сепсис и мн. др.
Микробиологическая основа медиастинита представлена, в основном, смешанной флорой. Актуальными патогенами при медиастините выступают анаэробы (бактероиды, пептострептококки, превотеллы, порфиромонады, фузобактерии) и аэробы (стафилококки, стрептококки, клебсиелла), грибки. Особенность смешанной микрофлоры заключается в синергизме анаэробов и аэробов в ассоциациях, что предопределяет злокачественность течения медиастинита и высокую летальность.
Симптомы медиастинита
Острый медиастинит обычно развивается внезапно, манифестируя с загрудинных болей, потрясающих ознобов, высокой лихорадки (до 39-40 С°), профузного потоотделения, одышки. При наличии в организме гнойного процесса иной локализации, с присоединением медиастинита резко ухудшается общее состояние, нарастают явления гнойной интоксикации. Беспокойство и двигательное возбуждение, характерные для начального периода медиастинита, вскоре сменяются адинамией, иногда - спутанностью сознания.
Ведущим местным симптомом медиастинита служит интенсивная боль в грудной клетке, которая усиливается во время глотания и запрокидывания головы назад. При переднем медиастините боль локализуется за грудиной, при заднем – в надчревной области или межлопаточном пространстве. Пациенты, стремятся принять вынужденное положение - полусидя со склоненной к груди головой, облегчая, таким образом, дыхание и уменьшая боль. Возникает отек лица, шеи и верхней половины туловища, подкожная эмфизема, расширение поверхностных вен, цианоз кожи.
Тяжелая интоксикация при медиастините обусловливает расстройства сердечной деятельности: выраженную тахикардию (до110-120 уд. в мин.), аритмию, снижение АД и нарастание ЦВД. Сдавление отечной клетчаткой средостения нервов, сосудов, трахеи и пищевода сопровождается развитием удушья, упорного кашля, дисфонии, дисфагии.
Молниеносная форма острого медиастинита приводит к гибели больных в течение первых 2-х суток. Она характеризуется скудными местными проявлениями и тяжелой общей интоксикацией. При хронических асептических медиастинитах симптоматика связана с развитием склероза и рубцевания медиастинальной клетчатки, компрессией органов средостения. Клинически это может выражаться в возникновении астмоидных приступов и осиплости голоса, развитии синдрома верхней полой вены или синдрома Горнера.
Хронический микробный медиастинит возникает при наличии в средостении инкапсулированного гнойника, вокруг которого впоследствии развивается реактивный рубцовый процесс. При этом отмечается длительный субфебрилитет с периодами повышения и снижения температуры, потливость, слабость, умеренные боли в грудной клетке. При развитии компрессионного синдрома присоединяются кашель, одышка, нарушения голоса, дисфагия.
Диагностика медиастинита
Раннее распознавание медиастинита представляет большие трудности. Необходимо детальное изучение анамнеза и проведение тщательного анализа клинической картины. При осмотре больного на медиастинит может указывать наличие объективных симптомов: усиление болей при поколачивании по грудине, надавливании на остистые отростки позвонков, наклоне головы; пастозность в области грудины и грудных позвонков; припухлость и крепитация в яремной впадине и над ключицей; синдром сдавления ВПВ и др.
Проводится тщательное рентгенологическое обследование (рентгенография грудной клетки, томография, рентгенография пищевода, пневмомедиастинография). Рентгенологически при медиастините может выявляться расширение тени шеи и средостения, эмфизема средостения, пневмоторакс, гидроторакс, уровень жидкости в средостении, пищеводные свищи.
При подозрении на перфорацию пищевода показано проведение эзофагоскопии (ЭГДС); при вероятности травмы трахеи и бронхов - бронхоскопии. Наличие плеврального и перикардиального выпота позволяет обнаружить УЗИ плевральной полости и перикарда. В последние годы для диагностики медиастинита используют трансэзофагеальное УЗИ.
Из инвазивных методов обследования прибегают к диагностической тонкоигольной пункции средостения с последующим микробиологическим исследованием пунктата, медиастиноскопии, диагностической торакоскопии. В первые сутки от момента развития медиастинит следует дифференцировать от пневмонии, перикардита, плеврита, острого живота.
Лечение медиастинита
Базовыми принципами лечения медиастинита является назначение ранней массивной антибиотикотерапии, осуществление адекватного дренирования гнойных очагов, радикальное хирургическое устранение причины медиастинита. В целях борьбы с интоксикацией проводится активная инфузионная терапия, коррекция водно-электролитного и белкового баланса, симптоматическая терапия, экстракорпоральная детоксикация, гипербарическая оксигенация, внутривенное, внутриартериальное, эндолимфатическое введение антибиотиков.
В ситуациях острого гнойного и травматического медиастинита показана медиастинотомия и санация средостения. При верхнем переднем медиастините выполняется шейная медиастинотомия; нижнем переднем - внебрюшинная передняя медиастинотомия; при переднем разлитом используется комбинация над- и подгрудинного подходов.
Дренирование верхнего заднего медиастинита осуществляется шейным доступом; нижнего заднего - чрездиафрагмальным (внеплевральным) доступом; диффузного заднего – чрезплевральным доступом (боковая торакотомия). При перфорации пищевода одномоментно с медиастинотомией выполняется гастростомия или эзофагостомия. Для санации средостения осуществляют активную аспирацию, промывание средостения антисептиками, введение антибиотиков и протеолитических ферментов.
В ранние сроки (от 12 до 24 ч от момента развития медиастинита) производится ушивание дефектов в стенке бронхов или пищевода, дренирование плевральной полости и средостения. В более позднем периоде перфоративные отверстия не ушиваются. При послеоперационных медиастинитах, встречающихся в кардиохирургии, производится резекция грудины, удаление некротических тканей, медиастинопластика лоскутами из больших грудных мышц, сальника или прямой мышцы живота.
При осумкованных гнойниках средостения прибегают к трансторакальной пункции и промыванию полости абсцесса либо вскрытию абсцесса и его ведению открытым способом. Необходимо устранение причин, вызывающих компрессию средостения и поддерживающих воспалительный процесс. При хронических медиастинитах специфической этиологии показано активное лечение сифилиса, туберкулеза, микозов.
Прогноз и профилактика медиастинита
Прогноз медиастинита всегда очень серьезен. На исход заболевания влияет характер основного заболевания или травмы, своевременность распознавания медиастинита, адекватность хирургического вмешательства и правильность ведения послеоперационного периода. При остром гнойном медиастините летальность достигает 70%.
Пути профилактики медиастинита заключаются, главным образом, в предупреждении ятрогенных повреждений и интраоперационных ранений органов средостения, своевременной диагностике и рациональном лечении заболеваний, приводящих к медиастиниту.
2. Медиастинит: этиология, патогенез, клиника, диагностика и лечение/ Зорькин А.А., Ларионов М.Ю., Тулупов В.А., Муконин А.А.
3. Хирургическое лечение больных с острым медиастинитом/ Доброквашин С.В., Сысоев П.Н., Демьянов С.Л.//Практическая медицина. – 2014 - №5.
Лимфома средостения – опухоль злокачественного типа, развивающаяся из медиастинальных лимфатических узлов. В большинстве случаев лимфома средостения проявляется симптомами сдавления органов грудной полости: кашлем, затруднением дыхания и глотания, болями в грудной клетке; часто отмечается кожный зуд, ночная потливость. Лимфома средостения обнаруживается с помощью рентгенографии и КТ, диагноз подтверждается после проведения медиастиноскопии, гистологического и иммуноморфологического исследования фрагмента опухоли. Стандартные схемы лечения лимфом предусматривают проведение лучевой и химиотерапии; в некоторых случаях возможно хирургическое удаление опухоли средостения.
МКБ-10


Общие сведения
Под термином «лимфома средостения» понимаются неходжскинские (ретикулосаркома, лимфосаркома) и ходжкинские (лимфогранулематоз) лимфомы, первично поражающие лимфоузлы средостения. Среди всех опухолей средостения лимфомы составляют немногочисленную группу, тем не менее, частота поражения средостения при лимфогранулематозе составляет до 90%, а при неходжкинских лимфомах - до 50%. Медиастинальные лимфомы преимущественно обнаруживаются у лиц молодого и среднего возраста (20-45 лет).
Чаще всего лимфомы локализуются в передне-верхнем этаже средостения. Длительное индолентное (при лимфогранулематозе) или быстрое агрессивное (при лимфосаркоме) течение затрудняют своевременное выявление злокачественных лимфом. Решение этой проблемы требует интеграции усилий специалистов в области онкологии и торакальной хирургии.
Причины лимфомы средостения
В большинстве случаев непосредственная причина развития лимфомы средостения у конкретного пациента остается невыясненной. Однако гематологии известны факторы, повышающие вероятность возникновения лимфоидных неоплазий в популяции в целом. В группу повышенного риска включены пациенты:
- переболевшие инфекционным мононуклеозом, вирусным гепатитом С
- страдающие аутоиммунной патологией (СКВ, ревматоидным артритом и др.)
- те, чьи ближайшие родственники страдали гемобластозами
- имеющие генетические патологии, характеризующиеся первичным иммунодефицитом – это синдромы Вискотта-Олдрича, Луи-Бар (с-м атаксии–телеангиэктазии), Дункана и др.
- проходящие химиотерапевтическое или лучевое лечение по поводу других онкозаболеваний
- лица, получающие иммуносупрессивную терапию после трансплантации органов.
Среди неблагоприятных экзогенных факторов первостепенное значение придается производственным вредностям, экологическому неблагополучию, избыточной инсоляции, повышенному потреблению животных белков. Влияние употребления алкоголя и табакокурения на развитие лимфом однозначно не подтверждено.
Лимфомы средостения могут иметь первичное (изначально развиваются в медиастинальном пространстве) или вторичное происхождение (являются метастатическими новообразованиями или проявлением генерализованной формы лимфогранулематоза).
Симптомы лимфомы средостения
Ходжкинские лимфомы
Лимфогранулематоз средостения на начальных этапах протекает с минимальной симптоматикой. Нередко увеличение медиастинальных узлов, выявленных с помощью рентгенографии грудной клетки, является единственным признаком заболевания. Начальные клинические проявления обычно включают недомогание, повышенную утомляемость, бессонницу, пониженный аппетит, похудание. Характерны периодические подъемы температуры тела, сухой кашель, потливость по ночам, кожный зуд.
В поздних стадиях ходжкинской лимфомы средостения развивается компрессионный синдром, вызванный сдавлением структур средостения. Клиническим выражением этого синдрома может служить одышка, тахикардия, нарушение глотания, осиплость голоса, одутловатость шеи и лица (синдром верхней полой вены). При осмотре часто определяется увеличение шейных и подмышечных лимфоузлов, выбухание грудной клетки, расширение подкожных вен на груди.
Неходжскинские лимфомы
Чаще бывают представлены ретикулосаркомой, нодулярной или диффузной лимфосаркомой средостения. Они отличаются стремительным инфильтративным ростом и ранним метастазированием в легкие, костный мозг, селезенку, печень, кожу. При лимфосаркоме средостения преобладают признаки компрессионного медиастинального синдрома – затруднение дыхания, удушливый кашель, дисфония, цианоз, сдавление ВПВ.
Примерно у 10% пациентов с лимфомой средостения возникает экссудативный плеврит или хилоторакс, вызванные затруднением венозного или лимфатического оттока либо опухолевой инвазией плевры. В далеко зашедших стадиях опухоль может прорастать перикард, аорту, диафрагму, грудную стенку.
Диагностика
Лимфомы медиастинальной локализации не всегда диагностируются при рентгенологическом обследовании. Компьютерная томография, более детально, чем обзорная рентгенография позволяет рассмотреть конгломерат опухоли, увеличение лимфоузлов средостения, вовлечение паратрахеальных, трахеобронхиальных, прикорневых лимфатических узлов. Диагностическая значимость магнитно-резонансной томографии в верификации лимфом средостения признается не всеми авторами.

КТ ОГК. Объемное образование в средостении (патологически измененный лимфоузел), подтвержденная лимфома.
В дополнение к названным исследованиям используется УЗИ средостения, позволяющее оценить состояние внутригрудных лимфоузлов, недоступных для рентгенологической визуализации. Еще более высокочувствительным методом служит лимфосцинтиграфия с цитратом галлия. Для выявления компрессии трахеи и бронхов проводится бронхоскопия.
Поскольку тактика лечения лимфомы средостения определяется гистологическим и иммуногистохимическим типом опухоли, то обязательным этапом диагностики является биопсия. При увеличении доступных для пальпации лимфоузлов проводят эксцизионную, пункционную или прескаленную биопсию. В остальных случаях прибегают к операционной биопсии с помощью медиастиноскопии, парастернальной медиастинотомии, диагностической торакоскопии.
Дифференцировать лимфому средостения необходимо с другими медиастинальными опухолями, кистой средостения, саркоидозом, туберкулезом ВГЛУ, эхинококкозом, лимфаденитом различной этиологии, метастазами рака легкого, медиастинитом и др.

Лечение лимфомы средостения
Выбор протокола лечения лимфомы средостения зависит, главным образом, от типа и распространенности опухоли. При локальном лимфогранулематозе показана местная лучевая терапия. Иногда при изолированном поражении медиастинальных лимфоузлов прибегают к их хирургическому удалению с последующим лучевым лечением. Алгоритм лечения распространенных стадий лимфогранулематоза предусматривает проведение комбинированной химиолучевой терапии или полихимиотерапии.
Лимфосаркомы средостения также хорошо поддаются лечению с помощью консервативных методов – лучевой и химиотерапии. Многие онкологи и торакальные хирурги в последние годы высказываются за обоснованность хирургического удаления лимфомы средостения. В операбельных случаях операция может быть произведена уже на диагностическом этапе (так называемая тотальная биопсия), однако большинство хирургов признает целесообразность ее выполнения после предварительной противоопухолевой терапии (удаление остаточной опухоли).
Прогноз
Успешность лечения и выживаемость пациентов с лимфомой средостения во многом зависит от иммуноморфологического диагноза. 5-летний безрецидивный порог выживаемости при локальных формах лимфомы Ходжкина преодолевают 90% больных; при IV стадии лимфогранулематоза, даже после полихимиолучевого лечения этот показатель составляет не более 45%. Лимфосаркомы имеют гораздо более неблагоприятный прогноз ввиду быстрой генерализации процесса и частого рецидивирования.
1. Клинические рекомендации по диагностике и лечению лимфопролиферативных заболеваний/ Ассоциация онкологов России (авторский коллектив). - 2014.
2. Неходжкинские лимфомы из периферических T-клеток с преимущественным поражением средостения/ Мазурок Л.А. , Тумян Г. С., и др.// Клиническая онкогематология. – 2008 – Т.1, №3.
3. Дифференциальная диагностика В-клеточных лимфом средостения из крупных клеток: Диссертация/ Артемьева А.С. – 2015.
Читайте также:

