Что такое лимфоидная гиперплазия кожи
Обновлено: 02.05.2024
а) Терминология:
1. Синонимы:
• Реактивная лимфаденопатия, реактивная лимфоидная гиперплазия, гиперплазия лимфоузлов
2. Определения:
• Реактивная аденопатия: доброкачественное обратимое увеличение лимфатических узлов в ответ на стимуляцию антигеном:
о Может быть острым и хроническим, локализованным и генерализованным
• Определение «реактивный» подразумевает доброкачественную этиологию
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Множественные лимфоузлы округлой или почкообразной формы с четкими контурами:
- Размер нормальный или незначительно увеличен
• Локализация:
о Любая группа лимфоузлов головы и шеи
• Размер:
о Вариабелен:
- Взрослые: чаще всего до 1,5 см
- Дети: возможно увеличение до 2 см и более
о Размер является плохим признаком доброкачественности
• Морфология:
о Форма обычно овальная или почкообразная:
- Округлые контуры, распространение за пределы кортикального слоя свидетельствует о злокачественности
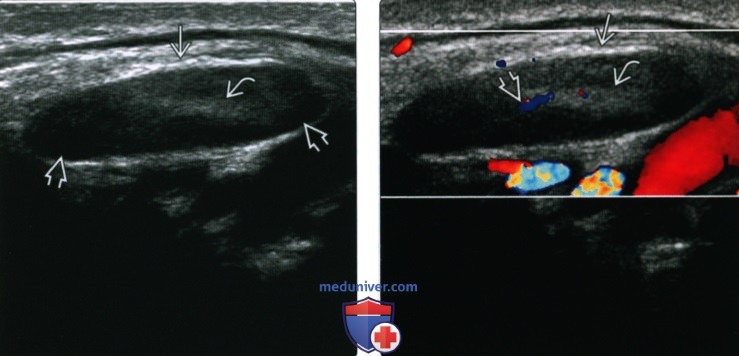
(Слева) УЗИ, поперечная проекция. Характерный вид реактивного поднижнечелюстного узла. Обратите внимание на низкую эхогенность в толще лимфоузла и на наличие эхогенных жировых ворот.
(Справа) Цветовая допплерография, поперечная проекция, этот же поднижнечелюстной лимфоузел. Видна характерная васкуляризация ворот узла.
2. КТ при реактивном увеличении лимфатических узлов шеи:
• КТ без контрастирования
о Однородные лимфоузлы с четкими контурами, плотность равна или ниже плотности мышц
о Исчерченность окружающей жировой клетчатки - обычно при остром инфекционном процессе
• КТ с контрастированием
о Накопление контраста однородное, от минимального до умеренного
о Характерно линейное накопление контраста
о Часто сочетается с гиперплазией лимфоидного кольца Пирогова-Вальдейера
3. МРТ при реактивном увеличении лимфатических узлов шеи:
• Т1ВИ:
о Однородный сигнал низкой или средней интенсивности
• Т2ВИ:
о Однородный сигнал средней или высокой интенсивности
о Кистозные изменения свидетельствуют о нагноении или опухолевом некрозе
• DWI:
о Измеряемый коэффициент диффузии у доброкачественных увеличенных лимфоузлов выше, чем у метастазов:
- Четкие значения коэффициента не определены
• Т1ВИ с контрастированием:
о Накопление контраста вариабельно, обычно однородное неинтенсивное
о Линейное центральное накопление контраста говорит
о доброкачественности
о Возможно увеличение миндалин (кольцо Пирогова-Вальдейера)
4. УЗИ при реактивном увеличении лимфатических узлов шеи:
• Почкообразные узлы с эхогенными сосудистыми воротами
• Дифференциальный диагноз между злокачественным и доброкачественным поражением: ультразвуковая эластография:
о Жесткость метастазов обычно выше
5. Сцинтиграфия:
• ПЭТ:
о Возможно неинтенсивное накопление ФДГ
о Интенсивное накопление характерно для опухолей и гранулематозных заболеваний в острую стадию
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ с контрастированием является методом первой линии:
- Позволяет дифференцировать реактивное увеличение от нагноения, а также простой целлюлит от абсцесса
- Позволяет оценить степень поражения лимфоузлов и выявить возможную причину злокачественного перерождения
• Протокол исследования:
о Контрастирование необходимо для обнаружения кистозных или гнойных изменений в толще лимфоузла
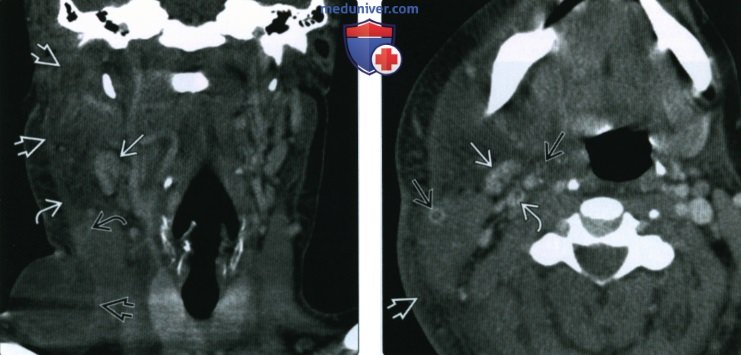
(Слева) КТ с КУ, коронарная проекция. Пациент-внутривенный наркоман. Характерный вид реактивного лимфоузла II уровня. Лимфоузлы увеличены, но их округлая или почкообразная форма сохранена. Обратите внимание на диффузный отека, утолщение подкожной мышцы шеи, формирующийся абсцесс с кольцом накопления контраста и септический тромбофлебит наружной яремной вены.
(Справа) КТ с КУ, аксиальная проекция, этот же пациент. Реактивный лимфорел В уровня II почкообразной формы. У пациента имеются выраженный целлюлит и септический тромбофлебит. Обратите внимание на дефекты наполнения внутренней яремной вены и ее притоков, которые являются следствием тромбоза.
в) Дифференциальная диагностика реактивного увеличения лимфатических узлов шеи:
1. Метастазы плоскоклеточного рака:
• Округлые увеличенные лимфоузлы или пакеты лимфатических узлов
• Некроз говорит не о реактивных, а о злокачественных изменениях
• Первичный очаг обычно следует искать в глотке
2. Системные метастазы:
• Увеличение надключичных узлов обычно говорит о том, что первичный очаг локализован ниже ключиц
3. Неходжкинская лимфома:
• Множественные крупные лимфоузлы, часто более 1,5 см
• Возможно увеличение лимфоидного глоточного кольца
• Однородное незначительное накопление контраста
4. Туберкулезный лимфаденит:
• Гнойный туберкулезный лимфаденит множественных шейных лимфоузлов
• Возможен разрыв с формированием флегмоны или фистул
• Часто имеются изменения на рентгенограмме грудной клетки
5. Саркоидоз лимфоузлов:
• Однородные лимфоузлы с четкими контурами, размер обычно >2 см
• Часто поражены околоушные лимфоузлы
• Также часто в процесс вовлекаются лимфоузлы грудной клетки
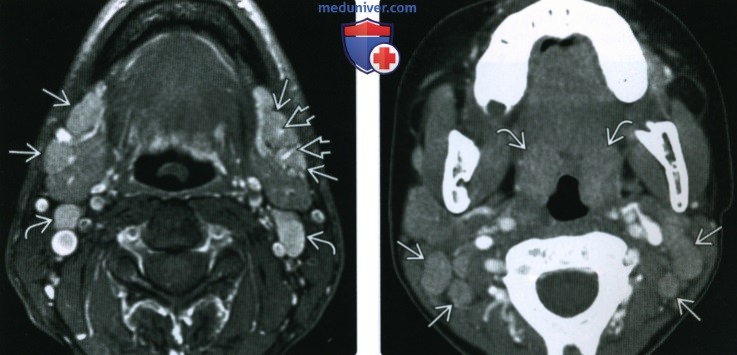
(Слева) МРТ Т1ВИ FS с КУ, аксиальная проекция. Выраженное двустороннее увеличение верхних шейных и поднижнечелюстных лимфоузлов, которые равномерно накапливают контраст. Обратите внимание на наличие линейного накопления контраста в сосудах некоторых узлов.
(Справа) КТ с КУ, аксиальная проекция у пациента с негнойным тонзиллофарингитом. Двустороннее увеличение округлых лимфатических узлов без признаков нагноения или исчерченности клетчатки. Небные миндалины увеличены, также повышено их кровенаполнение.
г) Патология:
1. Общая характеристика:
• Этиология:
о Воздействие инфекционного агента, химикатов, лекарств или инородных антигенов:
- В том числе вирусов, бактерий, паразитов и грибов
• Сопутствующие отклонения:
о Гиперплазия глоточного лимфоидного кольца часто встречается на фоне вирусной инфекции (кольцо Пирогова-Вальдейера)
о Причиной лимфаденопатии может быть воспаление другой лимфоидной ткани (например, небных миндалин)
о Сопутствующие находки могут указать на причинный фактор:
- Исчерченность окружающей жировой клетчатки характерна для бактериального воспаления, в редких случаях для атипичной микобактериальной инфекции
- Генерализованная аденопатия характерна для вирусных инфекций, коллагенозов и злокачественных опухолей
- Лимфоэпителиальные образования околоушной железы ± гипертрофия аденоидов характерны для ВИЧ-аденопатии
- Аденопатия околоушных лимфоузлов часто встречается при саркоидозе
2. Макроскопические и хирургические особенности:
• Плотные эластичные подвижные увеличенные лимфоузлы
3. Микроскопия:
• Различные гистологические варианты гиперплазии:
о Фолликулярная: увеличение числа и размера фолликулов:
- например, идиопатическая, при ВИЧ-аденопатии, ревматоидном артрите
о Синусовая: увеличенные синусы заполнены гистиоцитами:
- например, при синусовом гистиоцитозе
о Диффузная: инфильтрация лимфоузла пластами воспалительных клеток:
- например, при вирусном лимфадените
о Смешанная: сочетание фолликулярной, синусовой и диффузной гиперплазии:
- например, при туберкулезе, болезни кошачьей царапины
• Посев или окрашивание могут выявить причинный инфекционный возбудитель
• Для гранулематозного воспаления характерны скопления гистиоцитов ± наличие некротизированных тканей:
о Либо ответ на раздражители, которые не могут поглотить гистиоциты, либо Т-клеточный иммунный ответ
о Микобактерии: кислотоустойчивые палочки, которые окрашиваются по Цилю-Нильсену в 25-56% случаев
о Кошачья царапина: Bartonella henselae или Bartonella Quintana
о Саркоидоз: гранулемы без некроза
о Саркоидоподобная реакция: эпителиоидные гранулемы, возникающие в ответ на опухоли:
- Могут имитировать метастазы при постановке диагноза, во время лечения или после его завершения
г) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Плотные, иногда флюктуирующие узлы, которые находятся сразу под кожей и легко смещаются
о Другие признаки/симптомы:
- При бактериальном адените и болезни кошачьей царапины узлы обычно болезненные
- При инфицировании нетуберкулезными микобактериями болезненности обычно нет
• Клиническая картина:
о Ребенок или подросток с увеличением лимфатических узлов
о У пациентов с выявленным первичным очагом могут иметься лимфоузлы «пограничного» размера, которые оказываются просто реактивными
2. Демография:
• Возраст:
о Любой, но чаще детский:
- У младенцев лимфоузлы не папильруются
о Дети: определенные микроорганизмы чаще встречаются в определенном возрасте:
- - 1-5 лет: Staphylococcus aureus, β-гемолитические стрептококк группы А, атипичные микобактерии
- 5-15 лет: анаэробы, токсоплазмоз, болезнь кошачьей царапины, туберкулез
• Этнические группы:
о Mycobacterium tuberculosis часто встречается в развивающихся странах
• Эпидемиология:
о Часто встречающееся состояние в детской возрастной группе:
- У детей визуализация лимфоузлов зачастую не требуется
- У большинства детей в тот или иной период возникает лимфаденопатия
- Чаще всего лимфаденопатия является следствием инфекционного процесса, возбудитель установить удается не всегда
о У взрослых встречается реже:
- Следует исключить злокачественные новообразования и ВИЧ-инфекцию
3. Течение и прогноз:
• Бактериальная инфекция, нетуберкулезные микобактерии, болезнь кошачьей царапины часто приводят к некрозу лимфоузлов
• Хроническое воспаление может приводить к жировой метаплазии:
о Ворота лимфоузла, имеющие низкую плотность, могут выглядеть как зона некроза
4. Лечение:
• В большинстве своем заболевание разрешается самостоятельно, в том числе при болезни кошачьей царапины
• Антибиотики при подозрении на бактериальную причину
• Аспирационная или открытая биопсия требуются в некоторых случаях:
о Неэффективность антибактериальной терапии
о Быстрое увеличение размеров узла
о Наличие системной аденопатии, а также лихорадки и потов неясной этиологии
о Признаки злокачественной опухоли:
- Узлы твердые и/или спаянные
- Узлы находятся в надключичной области или по задней поверхности шеи
• При сохранении аденопатии требуется повторить тонкоигольную биопсию для исключения лимфомы, метастазов или туберкулеза
д) Диагностическая памятка:
1. Следует учесть:
• Целлюлит окружающей клетчатки характерен для бактериального воспаления
• Всегда следует помнить о возможности метастазов, неходжкинской лимфомы и ВИЧ-инфекции у взрослых пациентов
• Определенные области заслуживают особого внимания:
о У детей старше двух лет заушные лимфоузлы часто имеют клиническое значение
о Увеличение надключичных лимфоузлов имеет опухолевую природу в 60% случаев
о Увеличение заднешейных лимфоузлов характерно для неходжкинской лимфомы, метастазов рак кожи или рака носоглотки
2. Советы по интерпретации изображений:
• Лучевые находки часто неспецифичны, обнаруживается множество однородных лимфоузлов, размер которых нормальный или незначительно увеличен
• Лимфоузлы овальной формы чаще оказываются доброкачественными
• Характерен центральный линейный участок накопления контраста
• Локальный участок в центре узла, не накапливающий контраст, говорит о нагноении или некрозе
е) Список использованной литературы:
1. Al Kadah В et al: Cervical lymphadenopathy: study of 251 patients. Eur Arch Otorhinolaryngol. 272(3):745-52, 2015
2. Choi YJ etal: Ultrasound elastography for evaluation of cervical lymph nodes. Ultrasonography. 34(3):157-64, 2015
3. Eisenmenger LB et al: Imaging of head and neck lymph nodes. Radiol Clin North Am. 53(1):115-32, 2015
Псевдолимфомы кожи – группа доброкачественных реактивных дерматозов, характеризующихся гиперплазией лимфоидной ткани. Особенностью патологического процесса является локализация первичных элементов (эритем, узелков, бляшек) на лице, при некоторых видах псевдолимфомы может наблюдаться диссеминация высыпаний. Постановка диагноза осуществляется клинически с учётом анамнеза патологии (провоцирующих факторов), результатов гистологии, ПЦР-диагностики и иммуногистохимического тестирования. Лечение включает детоксикационную терапию, антигистаминные средства, кортикостероиды, энтеросорбенты и физиотерапию.
Общие сведения
Псевдолимфомы кожи – совокупность пролиферативных процессов лимфоидной ткани доброкачественного характера, способных к разрешению после курса базовой терапии или удаления провоцирующего агента. Патологический процесс встречается на всех географических широтах, не имеет расовых и сезонных различий. Впервые термин псевдолимфома был введён в дерматологическую практику в 1891 году М. Капоши. В 70-х годах прошлого столетия на основании иммуногистохимических методов исследования псевдолимфомы удалось разделить на две группы: Т-клеточные и В-клеточные – в зависимости от типа доминирующих в лимфоидном инфильтрате клеток. В-клеточные псевдолимфомы кожи чаще диагностируются у детей и подростков, Т-клеточные – у взрослых мужчин.
Современные дерматологи признают термин псевдолимфомы условно. Многие практикующие врачи считают более верным предложенный Г. Вудом термин клональный дерматит, в основу которого положено выявление клона лимфоцитов, преобладающих в развитии патологического процесса. Актуальность проблемы обусловлена возможностью озлокачествления псевдолимфом, необходимостью их точной и своевременной диагностики из-за преимущественной локализации на лице, а также снижения качества жизни пациента из-за возникающего эстетического дефекта.

Причины псевдолимфом кожи
Причин развития псевдолимфом несколько, одни из них известны, как, например, укус иксодового клеща при В-клеточных псевдолимфомах, другие установлены предположительно, как например, инфекция, свет, аутоиммунные процессы и аллергия при Т-клеточных псевдолимфомах. Общим является реактивный ответ кожи в виде усиления лимфопролиферативных процессов.
Механизм развития патологии зависит от разновидности псевдолимфомы. В случае В-клеточных псевдолимфом активная пролиферация связана с изменением клеточного метаболизма. Важнейшим моментом является насыщение клетки кислородом. Для нормальной работы иммунной системы лимфоидным клеткам необходимо достаточное количество энергии, чтобы вырабатывать В-лимфоциты, стимулировать защитные механизмы и восстанавливать нарушенную целостность дермы. В случае псевдолимфомы повышенная потребность лимфоидной ткани во внутриклеточном кислороде не удовлетворяется, поскольку значительную часть кислорода получают В-лимфоциты, нейтрализующие антиген-триггер.
Кроме того, нормальное кислородоснабжение необходимо клеткам дермы, участвующим в восстановлении кожных покровов. В результате перераспределения кислорода у Т- и В-лимфоцитов, призванных вместе с клетками ретикулоэндотелиальной системы восстановить дефект кожи, наступает гипоксия, провоцирующая усиленное компенсаторное деление клеток. В процесс включаются фибробласты, клетки гистиоцитарного ряда и плазмоциты, которые при исследовании выявляются в лимфоцитарном инфильтрате.
В случае Т-клеточных псевдолимфом механизм развития лимфопролиферативных процессов несколько отличается, ведущая роль в нём отводится нарушению дифференцировки Т-лимфоцитов на фоне системных аутоиммунных заболеваний. Измененные Т-лимфоциты провоцируют усиленную пролиферацию клеток дермы, которые в результате антигенного повреждения начинают выработку биологически активных веществ, стимулирующих воспаление и активизирующих пролиферацию Т-клеток. В обоих случаях (как при Т-, так и при В-клеточных псевдолимфомах) образуется доброкачественный лимфопролиферативный инфильтрат.
Классификация псевдолимфом кожи
Единой классификации патологического процесса не существует. Рабочей классификацией в современной дерматологии принято считать разделение псевдолимфом по клеточному составу. Выделяют В-клеточные и Т-клеточные псевдолимфомы, состоящие преимущественно из В-лимфоцитов и Т-лимфоцитов.
Наиболее распространенной В-клеточной псевдолимфомой является доброкачественная лимфоплазия кожи (ДЛК, лимфоцитома, лимфаденоз доброкачественный Бефверстедта, псевдолимфома Шпиглера-Фендта), возникающая под влиянием экзогенных факторов. Первичным элементом является спонтанно регрессирующий и вновь появляющийся бурый тестообразный узелок с чёткими границами, локализующийся на лице, ушных раковинах и в подмышечных впадинах. Различают:
- Постборрелиозную разновидность В-клеточной ДЛК – формируется во второй стадии боррелиоза, проявляется папулами и бляшками.
- Постскабиозную разновидность В-клеточной ДЛК (персистирующая узловая реакция на укусы насекомых, постскабиозная лимфоплазия кожи) – персистирующую псевдолимфому, зудящий дерматоз, первичным элементом которого являются папулы, локализующиеся в области половых органов, в подмышечных впадинах, на ягодицах и локтях.
Выделяют следующие разновидности Т-клеточных псевдолимфом:
- Лимфоцитарная инфильтрация Джесснера-Канофа – хронический доброкачественный патологический процесс, первичным элементом которого является плоская розово-синюшная бляшка, локализующаяся на лице.
- Истинная псевдолимфома (ретикулярная гиперплазия, реактивный ретикулёз, синдром псевдолимфомы, эритродермия псевдолимфоматозная) – доброкачественный патологический процесс, возникающий в ответ на действие лекарственных средств, бензина, ароматических масел и некоторых пищевых продуктов. Псевдолимфома склонна к спонтанному разрешению, ее отличительная черта – способность быть маркером латентного опухолевого процесса в организме. Клинически всегда сопровождается продромальными явлениями, первичным элементом является сливная эритема.
- Лимфоматоидный папулёз – доброкачественная медленно растущая узелковая опухоль кожи, первичным элементом является бурое пятно без излюбленной локализации.
- Актинический ретикулоид – редкий хронический фотодерматоз, гистологически напоминающий грибовидный микоз. Первичным элементом является эритема, возникающая под действием световых лучей и трансформирующаяся в эритродермию.
Симптомы псевдолимфом кожи
Клинические проявления Т-клеточных и В-клеточных псевдолимфом разнятся. В-клеточные псевдолимфомы чаще поражают детей и подростков, сопровождаются реактивным высыпанием мелкоузелковых или бляшечных розовато-фиолетовых элементов с четкими границами (одиночных или множественных), способных формировать более крупные инфильтраты. Локализация – лицо, шея, ушные раковины, подмышечные впадины, вокруг сосков молочной железы, на мошонке. Субъективное состояние пациентов не нарушено, в процесс часто вовлекаются регионарные лимфоузлы.
Т-клеточные псевдолимфомы встречаются у взрослых мужчин в виде спонтанного высыпания на лице, туловище и конечностях. Представляют собой синюшные папулы, растущие по периферии, образующие очаги инфильтративного поражения с регрессом в центральной части и самостоятельным разрешением. С течением времени процесс возобновляется на тех же участках кожного покрова или на неповреждённой коже.
Диагностика и лечение псевдолимфом кожи
Диагностика псевдолимфомы с неустановленной причиной возникновения представляет собой достаточно сложную задачу. Необходимо исключить злокачественный процесс, поэтому наряду с клиническими и анамнестическими данными используют результаты гистологического исследования. Обязательно проводят ПЦР-диагностику, иммуногистохимическое тестирование (выражена экспрессия иммуноглобулиновых лёгких цепей лямбда и каппа) и Саузерн-блот-анализ, позволяющий выявлять дефектные гены.
В-клеточные псевдолимфомы дифференцируют с иммуноцитомой, лимфосаркомой, В-лимфомой, лимфомой MALT-типа, саркоидозом, туберкулёзной волчанкой и эозинофильной гранулёмой лица. Дифференциальную диагностику Т-клеточных псевдолимфом проводят с токсикодермией, красной волчанкой, другими вариантами псевдолимфом, лимфомами кожи, каплевидным псориазом, папулонекротическим ангиитом, папулонекротическим туберкулёзом, грибовидным микозом, синдромом Сезари, фотодерматозами и узловатой почесухой.
Терапию осуществляет дерматолог, при необходимости к лечению подключают онколога и косметолога. Приоритет отдают детоксикационной терапии (гемодез, плазмаферез, гемосорбция). Используют кортикостероиды внутрь и наружно, назначают энтеросорбенты, антигистаминные препараты, аминохинолины, цитостатики и нестероидные противовоспалительные средства. В локальные очаги вводят глюкокортикоиды путем инъекций. Применяют ПУВА-терапию. Прогноз относительно благоприятный, необходимо регулярное наблюдение у дерматолога.
Лимфоцитома кожи – доброкачественный хронический дерматоз с поражением лимфоретикулярной ткани. Клинически проявляется одиночными или множественными полиморфными кожными высыпаниями, чаще локализующимися на лице. Первичным элементом является бурый узелок размером с горошину с четкими границами и плотноватой консистенцией. Характерны медленный рост и склонность к саморазрешению. Субъективные ощущения отсутствуют. При диагностике учитывают анамнез, клинику, данные дерматоскопии, серологических проб, гистологии и иммунофенотипирования (наличие поликлональных иммуноглобулинов). Специфической терапией считается облучение рентгеновскими лучами.
Общие сведения
Лимфоцитома кожи – реактивный доброкачественный дерматоз, характеризующийся лимфоплазией кожи, клинически и гистологически напоминающей истинную лимфому. Заболевание не имеет яркой гендерной окраски, эндемичности, возрастных и расовых различий. Сведения о распространённости разнятся, что может быть обусловлено отсутствием однозначного понимания термина «лимфоцитома кожи», которое устраивало бы всех дерматологов.
Понятие «лимфоцитома» было введено в дерматологическую практику Кауфманом в 1921 году, но впервые данную патологию еще в 1894 году описал австрийский дерматолог Шпиглер под видом саркоматоза, метастазов злокачественной опухоли в лимфоидную систему. В 1900 году немецкому врачу Фендту удалось доказать доброкачественность патологических изменений при данной патологии. Он назвал заболевание саркоидом – кожным проявлением саркоидоза. Следует отметить, что позднее, в 1943 году, шведский дерматолог Бефверстедт объединил все доброкачественные лимфоретикулярные опухоли кожи в одну группу, что остается актуальным и на современном этапе развития дерматологии.

Причины лимфоцитом кожи
Лимфоцитома кожи считается полиэтиологическим заболеванием. Одной из причин возникновения данной патологии, по мнению Вентолта (1953 год), Готтона (1960 год) и Римбауда (1962 год), является укус клеща, вызывающий развитие реактивной кожной реакции в месте внедрения клещевого токсина с параллельным распространением патологического процесса по кровеносной и лимфатической системе. Наряду с указанной выше, существует много других теорий возникновения и развития лимфоцитомы. Например, в 1965 году Пильсбери предложил разделить лимфоцитомы кожи на единичные (локальные) и множественные (диссеминированные) и считать первые доброкачественными лимфофолликулярными новообразованиями, а вторые – разновидностью ретикулярноклеточной лимфомы. Похожей точки зрения ещё в 1959 году придерживался Пьорини, противопоставлявший лимфоцитому кожи злокачественным новообразованиям лимфоидной ткани.
Начиная с 1965 года в дерматологии общепринятой считается точка зрения на лимфоцитомы кожи как разновидность псевдолимфом, способных возникать при любом повреждении кожных покровов экзо- и эндогенного характера: укусе клеща или другого насекомого, ранении, уколе, нанесении татуировки, вакцинации или акупунктуре. Патология может развиваться на фоне опухолевого процесса, фотодерматоза, акросклероза или кожных заболеваний с накоплением и пролиферацией тучных клеток в тканях. По сути, лимфоцитома кожи – это доброкачественной ответ иммунной системы организма и ретикулярной системы кожи в виде пролиферации гистиоцитов, Т- и В-лимфоцитов на патологическое нарушение целостности кожных покровов.
В качестве защитной реакции в ответ на любое повреждающее начало включается механизм воспаления, конечной целью которого является уничтожение возбудителя и восстановление целостности кожи. В воспалении со стороны иммунной системы участвуют Т-лимфоциты, обеспечивающие доброкачественность процесса на клеточном уровне, и В-лимфоциты, продуцирующие антитела, которые отвечают за гуморальную составляющую иммунитета. Т- и В-лимфоциты стимулируют пролиферацию атипичных лимфоцитов, становящихся одной из составляющих лимфоцитомы кожи. От того, какие именно атипичные лимфоциты преобладают в лимфоцитоме кожи, зависит клиника, течение и прогноз заболевания. Со стороны кожи в воспалении участвуют макрофаги, стимулирующие процесс гиперплазии и пролиферации клеток дермы, которые также становятся частью патологического процесса. Так формируется воспалительный инфильтрат при лимфоцитоме кожи.
Классификация
Поскольку нет единого мнения о причинах возникновения и развития лимфоцитомы кожи, не существует и общепринятой классификации данного заболевания. С учётом известного состава лимфоцитомы принято разделять на две группы:
Т-клеточные лимфоцитомы кожи, имеющие в своей основе преимущественно Т-лимфоцитарный инфильтрат:
- Фолликулярная лимфоцитома кожи – доброкачественный вариант лимфомы кожи. Характеризуется поражением волосяных фолликулов под действием экзо- и эндогенных факторов.
- Лимфоцитома кожи при болезни Лайма – реактивный ответ ретикулоэндотелиальной и лимфоидной системы на укус клеща.
- Лимфоцитома Сезари – лимфоцитарная инфильтрация кожи с вовлечением в процесс костного мозга, особая разновидность заболевания, в некоторых случаях приводящая к хроническому лимфолейкозу.
В-клеточные лимфоцитомы кожи, новообразования с преобладанием В-клеточной лимфоцитарной инфильтрации:
- Лимфоплазия кожи доброкачественная – самая часто встречающаяся разновидность лимфоцитомы, реактивная реакция кожи и лимфоидной системы на патогенное начало.
Симптомы лимфоцитомы кожи
Многообразие клинических проявлений лимфоцитомы кожи, связанное с гетерогенностью нозологических форм, нередко влечёт за собой несвоевременную и некорректную диагностику. Уменьшить количество диагностических ошибок помогает четкое определение первичного элемента лимфоцитомы кожи. Таким элементом всегда является плоский уплотненный бурый узел небольших размеров, располагающийся преимущественно на коже лица. Доля единичных новообразований по отношению к множественным в клинике лимфоцитомы кожи составляет 2:1. С течением времени узелки меняют свой цвет, что, вероятно, обусловлено отложением частиц гемосидерина. Наблюдается медленный рост элементов, отмечается склонность узлов к саморазрешению. Субъективные ощущения при лимфоцитоме кожи отсутствуют, регионарные лимфоузлы в процесс не вовлекаются.
Клинически различают два варианта течения Т- или В-лимфоцитомы кожи: поверхностно-инфильтративную и опухолевую. Первая характеризуется высыпанием бурых дискообразных поверхностных гладких инфильтратов, окружённых мелкими шелушащимися узелковыми элементами. Отличительной чертой второй разновидности являются первичные элементы в виде плоских полуплотных узелков бурого цвета величиной с фасоль, выступающих над поверхностью дермы. Элементы локализуются в глубоких слоях кожи и подкожной жировой клетчатке. Узлы спрессованы с кожей, однако легко сдвигаются при пальпации окружающих тканей. Лимфоцитома кожи имеет длительное течение с возможным саморазрешением процесса, после чего в противовес длительным светлым промежуткам на фоне специфической терапии наступает быстрый рецидив.
Симптоматика лимфоцитомы Сезари отличается от проявлений других видов лимфоцитом. Эта разновидность сопровождается постоянно прогрессирующей Т-хелперной лимфоцитарной инфильтрацией кожи на фоне зуда и отслаивания эпидермиса. Со временем инфильтрация сменяется опухолевидными разрастаниями не только на лице, но и на спине и голенях. Кожные проявления обычно предшествуют лейкемизации процесса, сочетающейся с проникновением лимфоцитов в кровеносное русло. Реже наблюдается одновременное возникновение кожных проявлений и лейкемизации. Типичная картина расцвета лимфоцитомы Сезари включает в себя зуд, генерализованную эритродермию с отёком в области лодыжек, диффузной алопецией, дистрофией ногтей и инфильтрацией кожи лица.
Диагностика
Диагностику проводят на основании анамнеза, клинических проявлений, данных дерматоскопии (видны зёрна гемосидерина), электронного микроскопирования и лабораторного обследования (биохимия, клинические анализы крови). Окончательный диагноз выставляют после обязательного гистологического подтверждения. Гистопатология лимфоцитомы кожи представлена внутридермальными крупноочаговыми лимфоцитарно-ретикулярными инфильтратами, отделёнными коллагеновой прослойкой от базального слоя эпидермиса. Гистологически лимфоцитома кожи напоминает фолликулы лимфатических узлов. Существует несколько гистологических разновидностей заболевания: с инфильтратом из плазматических клеток и клеток ретикулярной ткани, с гранулематозной, лимфоцитарной или околофолликулярной инфильтрацией.
При необходимости проводят серологические пробы, выявляя специфические антитела методами РСК и РИГА, анализируют результаты миелограммы и иммунофенотипирования. Лимфоцитому дифференцируют с псевдолимфомами, системной красной волчанкой, саркоидозом, туберкулёзом кожи, эозинофильной гранулёмой лица, лимфосаркомой и лейкемидами кожи.
Лечение лимфоцитомы кожи
Терапию проводят коллегиально при участии дерматолога, онколога, инфекциониста и хирурга. Специфическим способом лечения считается рентгенологическое облучение лимфоцитомы кожи с последующим радикальным удалением и поддерживающей дозой послеоперационного облучения для профилактики рецидива. В отдельных случаях используют криодеструкцию. Применяют введение кортикостероидов инъекционно в очаг поражения. При установленном боррелиозе назначают антибиотики (цефтриаксон). Прогноз благоприятный, необходимо постоянное наблюдение у дерматолога с целью исключения трансформации лимфоцитомы кожи в злокачественное новообразование.
Болезнь Кастлемана – это лимфопролиферативное заболевание, которое поражает одну или несколько групп лимфатических узлов. Патология имеет невыясненную этиологию, среди факторов риска выделяют ВИЧ-инфекцию, аутоиммунные процессы, инфицирование герпесвирусами. Заболевание проявляется увеличением одного или нескольких лимфатических узлов, интоксикационным синдромом, диспепсическими и дизурическими явлениями. Для диагностики болезни Кастлемана проводится инструментальная визуализация (УЗИ, КТ, МРТ), биопсия лимфатических узлов. Лечение включает хирургическое удаление очагов гиперплазии, полихимиотерапию и иммунотерапию.
МКБ-10



Общие сведения
Необычные клинические проявления были впервые описаны американским патологом В. Кастлеманом в 1954 году. Спустя 2 года на основе полученных данных выделена нозологическая единица, которая получила название болезнь Кастлемана (БК), или ангиофолликулярная лимфоидная гиперплазия. В 1972 году установлены морфологические особенности заболевания и произведено его разделение на гистологические типы. Предполагаемая частота встречаемости – 1 случай на 100 тыс. населения, всего в литературе описано около 400 больных. У 70% пациентов симптоматика развивается в возрасте до 35 лет.

Причины
При изучении медицинских историй пациентов с БК установлен ряд ассоциированных патологий, которые повышают вероятность лимфопролиферативного синдрома. Болезнь Кастлемана сочетается с аутоиммунными процессами, множественной миеломой, POEMS-синдромом (11-24% случаев) и заболеваниями кожных покровов (13%). Независимым фактором риска называют ВИЧ-инфекцию, особенно ее терминальную стадию при уменьшении уровня CD4-лимфоцитов менее 200 клеток/мкл.
Патогенез
Ключевым звеном формирования болезни Кастлемана называют гиперпродукцию интерлейкина-6 (IL-6). Вещество участвует в иммунном ответе, процессах кроветворения и развитии острофазовой воспалительной реакции. Интерлейкин вырабатывается разными типами клеток в гиперплазированных лимфатических узлах. С его эффектами на лимфоциты и кровеносные сосуды связывают общие симптомы интоксикации, которые возникают при мультицентрической форме БК.
Такими же механизмами объясняется вирусная этиология заболевания. HHV-8 выделяет вирусный интерлейкин-6, который может напрямую связываться с клеточными рецепторами и вызывать ряд неопластических изменений. Вирус стимулирует выработку сосудистого эндотелиального фактора роста, который отвечает за увеличение проницаемости капилляров и повышенный неоангиогенез.
Классификация
По расположению очагов лимфатической гиперплазии разделяют локализованную и мультицентрическую формы. В зависимости от морфологии ранее выделяли два варианта болезни Кастлемана: гиалино-васкулярный (ГВВ) и плазмоклеточный (ПКВ). После уточнения причинных факторов заболевания была принята новая гистопатогенетическая классификация, согласно который признано существование 4-х варианта БК:

Симптомы болезни Кастлемана
Чаще всего заболевание поражает лимфатические узлы средостения. К типичным локализациям гиперплазии также относят шейные, подмышечные и забрюшинные лимфоузлы. Лимфатический узел имеет диаметр 1-25 см, чаще всего диагностируются опухоли размером 6-7 см. Кожа над ним не изменена, субъективные неприятные ощущения отсутствуют, поэтому пациенты редко обращаются к врачу на раннем этапе.
Мультицентрический и плазмоклеточный варианты патологии зачастую вызывают системные нарушения здоровья. У больных возникает субфебрильная лихорадка, повышенная потливость, мышечная слабость. Аппетит снижается, поэтому пациенты постепенно худеют. Гепатомегалия возникает у 63% людей с болезнью Кастлемана, в 33-79% случаев она сочетается с увеличением селезенки.
На поздних стадиях заболевания клинические проявления зависят от локализации гиперплазированной лимфатической ткани. Поражение узлов средостения сопровождается охриплостью голоса, затруднением дыхания и глотания, болями в грудной клетке. Разрастание внутрибрюшных лимфоузлов вызывает боли в животе, диспепсические расстройства, нарушения мочеиспускания.
Осложнения
Наиболее опасной признана мультицентрическая форма, которая зачастую сопровождается полиорганной недостаточностью – основной причиной гибели пациентов с синдромом Кастлемана. Ситуация ухудшается при сочетании болезни с саркомой Капоши и ВИЧ-инфекцией, на фоне которых присоединяются оппортунистические инфекции. Общая 5-летняя выживаемость находится на уровне 55%.
При локальных формах основной проблемой остается нарушение функции соседних органов. Поражение внутрибрюшных узлов чревато развитием механической кишечной непроходимости, нарушением поступления желчи в 12-перстную кишку. При поражении средостения возможна дыхательная недостаточность. При этом показатели выживаемости намного лучше: 94,5% пациентов живут дольше 5 лет после постановки диагноза.
Диагностика
При болезни Кастлемана требуется консультация врача-онкогематолога. Сначала проводится сбор жалоб и анамнеза, далее выполняется физикальный осмотр, Визуально и пальпаторно определяется лимфаденопатия, причем узлы могут быть разной плотности – от мягкой до каменисто твердой. В программу расширенной лабораторно-инструментальной диагностики входят следующие методы:
- УЗИ лимфатических узлов. Ультразвуковая диагностика назначается на первом этапе обследования, чтобы дифференцировать воспалительные и опухолевые процессы. С помощью сонографии удается изучить размеры, контуры и внутреннюю структуру лимфоузла.
- КТ и МРТ. Инструментальная визуализация используется для выявления лимфоидной гиперплазии, определения размеров и локализации пораженных лимфоузлов. На снимках опухолевая масса выглядит как гомогенное новообразование с четкими контурами и интенсивным накоплением контрастного вещества.
- Биопсия лимфоузлов. Для изучения гистологической структуры опухоли и верификации диагноза назначается эксцизионная биопсия, поскольку тонкоигольная пункционная биопсия недостаточно информативна. Уточнить диагноз позволяет иммуногистохимическое исследование образца ткани.
- Анализы крови. В гемограмме обнаруживают лейкоцитоз, тромбоцитоз, анемию и повышение СОЭ. Характерно возрастание уровня С-реактивного белка и других острофазовых показателей. В иммунограмме выявляют повышение интерлейкина-6, при мультицентрическом варианте определяют высокий уровень иммуноглобулином А, М G.
Дифференциальная диагностика
Для постановки диагноза болезни Кастлемана выполняется сложная дифференциальная диагностика между разными лимфопролиферативными патологиями. Необходимо исключить:
- ходжкинские и неходжкинские лимфомы;
- саркоидоз;
- гранулематоз Вегенера;
- гистиоцитоз Х.
При выраженном интоксикационном синдроме исключают реактивные иммунолимфопролиферативные процессы при вирусных, бактериальных и паразитарных инвазиях.

Лечение болезни Кастлемана
Консервативная терапия
Медикаментозное лечение – метод выбора при мультицентрических формах патологии Ситуация осложняется отсутствием единых клинических рекомендаций, поэтому методы терапии подбираются онкогематологами в индивидуальном порядке с учетом клинических особенностей каждого случая. На современном этапе развития медицины назначают такие группы препаратов:
- Цитостатики. Чтобы остановить клеточную пролиферацию, при используются препараты алкилирующего действия, противоопухолевые антибиотики антрациклинового ряда, полусинтетические производные подофиллотоксина.
- Моноклональные антитела. Наиболее изучена активность анти-CD20-антител (ритусуксимаб), которые обеспечивают стойкую ремиссию у 71% пациентов с тяжелыми формами синдрома Кастлемана. К новым направлениям терапии относят прием анти-IL-6-антител.
- Ингибиторы протеосом. Медикаменты снижают уровень интерлейкина 6 в плазме крови, тем самым уменьшая выраженность клинических симптомов и усиливая ответ на комбинированную терапию.
- Противовирусные лекарства. При доказанной корреляции болезни Кастлемана с инфицированием герпесвирусами назначаются этиотропные препараты. ВИЧ-положительным пациентам обязательно проводится антиретровирусная терапия по одной из стандартных схем.
Хирургическое лечение
При локализованных формах заболевания рекомендовано радикальное оперативное вмешательство – удаление пораженного лимфоузла с последующей гистоморфологической диагностикой. Наилучших результатов достигают при гиалино-васкулярном типе опухоли, которая не дает рецидивов. При мультицентрическом процессе хирургическое лечение назначается для удаления особо крупных очагов, которые вызывают компрессию соседних органов.
Прогноз и профилактика
У большинства пациентов с локализованными формами болезни Кастлемана удается достичь полного излечения. При мультицентрических вариантах прогноз менее благоприятный, особенно в группе больных со сниженным иммунным статусом. После лечения пациенты находятся под диспансерным наблюдением врача в течение 3 лет. Поскольку этиологические факторы заболевания точно не установлены, специфических профилактических мероприятий не разработано.
3. Болезнь Кастлемана (обзор литературы)/ А.Л. Меликян, Е.К. Егорова// Онкогематология. – 2016. – №2.
4. Клинико-морфологические особенности различных вариантов болезни Кастлемана/ А.Л. Меликян, Е.К. Егорова, А.М. Ковригина, И.Н. Суборцева// Терапевтический архив. – 2015. – №7.
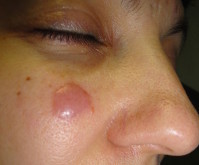
Доброкачественная лимфоплазия кожи. Признаки доброкачественной лимфоплазии кожи.
Как самостоятельное заболевание доброкачественная лимфоплазия кожи была описана Е. Spiegler в 1894 г. и Н. Fendt в 1900 г. Нередко в литературе это заболевание обозначается как псевдолимфома Шпиглера— Фендта или доброкачественный лимфаденоз Бефверстедта. Другим, более распространенным названием для данной нозологической формы псевдолимфомы является «лимфоцитома кожи».
Доброкачественная лимфоплазия кожи встречается чаще у детей и юношей. Предполагают, что процесс может возникнуть в результате гиперплазии эмбриональной лимфоидной ткани. В свете современных концепций патогенеза лимфопролиферативных заболеваний кожи можно считать, что в основе развития заболевания лежит доброкачественная гиперплазия лимфоидной ткани, ассоциированной с кожей.
Провоцирующими факторами развития доброкачественной лимфоплазии кожи являются укусы насекомых, в частности клещей и Ixodes ricinus, передающих спирохеты из рода Borrelia, травмы, инсоляция, перенесенные вирусные инфекции. Известны случаи появления лимфоцитомы после аппликации на кожу некоторых медикаментов, обладающих раздражающими и сенсибилизирующими свойствами.
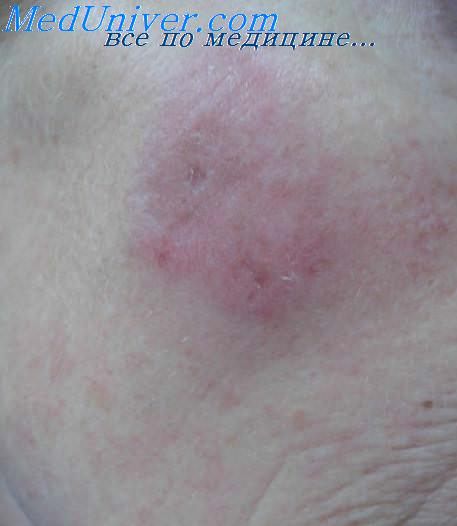
Предпочтительная локализация доброкачественной лимфоплазии кожи — кожа лица, молочных желез, половых органов — связана со скоплениями резидентных лимфоидных элементов в этих местах. Хроническая антигенная стимуляция кожи перечисленными выше агентами приводит к усиленному хемотаксису лимфоцитов в кожу, их аккумуляции, активации и пролиферации in situ. Нередко определяются фолликул оподобные структуры в коже, что позволяет проводить аналогию с опухолями, которые разиваются из лимфоидной ткани, ассоциированной со слизистыми оболочками (MALT), в частности в желудочно-кишечном тракте. Возможно даже появление неопластического клона лимфоцитов, но такие клетки элиминируются системой противоопухолевого надзора кожи, в противном случае может развиться ЗЛК.
Доброкачественная лимфоплазия кожи возникает одинаково часто у мужчин и женшин. Общее состояние больных хорошее, субъективные ощущения, как правило, отсутствуют, но может быть незначительный зуд кожи. Клинически процесс представляет собой папулезные, мелкие, узловатые или бляшечные очаги размером от нескольких миллиметров до 1 -2 см в диаметре с довольно четкими границами, овальных или округлых очертаний. Форма очагов может быть сферической или уплощенной, окраска бывает различной — от интенсивно-розовой до синюшной, поверхность, какправило, гладкая, блестящая, шелушение бывает редко. Чаще очаги располагаются асимметрично, изолированно или сгругппированно. Может быть отдельный крупный очаг в виде бляшки или узла. Иногда вокруг таких очагов располагаются мелкие элементы. При пальпации определяется тестоватая консистенция очагов. Возможен спонтанный регресс очагов, после чего могут остаться гиперпигментированные пятна Может наблюдаться увеличение регионарных лимфатических узлов.
Дифференциальный диагноз доброкачественной лимфоплазии кожи необходимо проводить со злокачественными лимфомами кожи (главным образом с В-лимфомами — иммуноцитомой, В-лимфомой из клеток фолликулярного центра, лимфомой MALT-типа), лейкемидами, саркоидозом, эозинофильной гранулемой лица, лимфангиомой, некоторыми формами дискоидной красной волчанки.
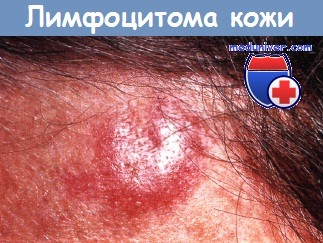
Лимфоцитома кожи.
Безболезненный узел диаметром 1 см персистировал более года на лбу у мальчика-подростка.
Биопсия кожи из центра очага показывает лимфоцитарный инфильтрат в дерме, который образовал лимфоидные, напоминающие фолликулярные структуры.
Внутриочаговое введение КСП привело к некоторому улучшению.
Гистологически эпидермис при доброкачественной лимфоплазии кожи обычно мало изменен, под ним определяется узкая полоска коллагена, отделяющая его от инфильтрата, располагающегося обычно в дерме, иногда и в подкожной жировой клетчатке. Инфильтрат, как правило, резко отграничен, локализуется вокруг сосудов и придатков кожи, реже диффузный. Клеточный состав пролиферата полиморфный, в связи с чем лимфоцитому делят на три типа: лимфоретикулярный, гранулематозный и фолликулярный; существуют и смешанные типы. Основной клеточный тип — малые лимфоциты, центроциты, отдельные лимфобласты и плазмоциты. Среди них располагаются гистиоциты (макрофаги), образуя картину «звездного неба». Отдельные гистиоциты могут быть многоядерными и содержать в цитоплазме фагоцитированный материал (полихромные тельца). Высокое содержание гидролитических ферментов четко контурирует макрофаги. Иногда в краевой зоне инфильтрата располагаются нейтрофильные и эозино-фильные гранулоциты, а также тканевые базофилы. Для фолликулярного типа характерно наличие выраженных зародышевых центров, имитирующих вторичные фолликулы лимфатического узла и состоящих из широкого лимфоиитарного вала по периферии и бледно окрашенного центра, в котором находятся преимущественно центроциты, гистиоциты, центробласты, иногда с примесью плазмоцитов и иммунобластов. Для лимфоцитомы очень характерна активность стромальных элементов в виде фибробластической реакции, новообразования сосудов и увеличения количества тканевых базофилов. При диссеминированной форме эта картина более выражена, и доброкачественность процесса распознается труднее. При фенотипировании выявляются маркеры В-клеток (CD19, CD20, CD79a) в фолликулярном компоненте. В нем же определяются концентрически расположенные цепочки дендритических клеток CD21+. В целом соотношение В- и Т-лимфоцитов в клеточном составе составляет 2:1. Межфолликулярные пространства содержат Т-лимфоциты CD43+. Реакция с легкими цепями (к и X) IgG подтверждает поликлональный состав инфильтрата. Генотипирование не выявляет перестройки генов IgG или внутрихромосомные транслокации. Для лимфоцитомы также характерны активность гистиоцитов, новообразование сосудов, присутствие базофилов в очаге. Указанные гистологические признаки дают основание рассматривать доброкачественную лимфоплазию как вариант псевдо-В-лимфомы. Преобладание в клеточном составе пролиферата у больных доброкачественной лимфоплазией В-лимфоиитов отличает это заболевание от лимфоцитарной инфильтрации Исснера—Канофа, при которой большинство клеток инфильтрата составляют Т-лимфоциты.
Окончательный диагноз доброкачественной лимфоплазии кожи может быть установлен на основании сопоставления данных анамнеза (указание на провоцирующий фактор), клинической картины заболевания, результатов гистологического и иммунофенотипического исследований. Нередко диагностика лимфоцитомы требует динамического наблюдения, при котором такие симптомы, как склонность очагов к спонтанному разрешению и их быстрый регресс под воздействием местного лечения кортикостероидными мазями, позволяют предположить доброкачественный характер процесса.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

