Что такое лимфаденит в молочных железах как его лечить
Обновлено: 30.04.2024
Лимфаденит у детей – это воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции.
МКБ-10
Общие сведения
Лимфаденит у детей – инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы – лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрической практике, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка. Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых. Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: врачом-педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и др.

Причины
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией. Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
Более 70% случаев лимфаденита у детей связано с воспалительными процессами ЛОР-органов - тонзиллитом, синуситом, отитом. Лимфаденит у детей часто сопутствует инфекциям кожи и слизистых оболочек: фурункулам, пиодермии, гнойным ранам, экземе, стоматиту. Лимфаденит может осложнять течение различных бактериальных и вирусных инфекций у детей - скарлатины, дифтерии, ОРВИ, гриппа, паротита, ветряной оспы, кори. Наибольшее количество лимфаденитов у детей отмечается в осенне-зимний период вследствие увеличения числа инфекционных и обострения хронических заболеваний.
Лимфаденит у детей старше 6-7 лет может быть связан с воспалительными заболеваниями зубо-челюстной системы (пульпитом, периодонтитом, остеомиелитом). При этом нарастание симптомов лимфаденита у детей может происходить после затухания патологического процесса в первичном очаге. Причиной специфического лимфаденита у детей являются инфекционные заболевания с типичным для них поражением лимфатических узлов - туберкулез, инфекционный мононуклеоз, бруцеллез, актиномикоз, сифилис и др.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Классификация
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
По очагу поражения лимфадениты у детей разделяют на регионарные (шейные, подчелюстные, подмышечные, паховые и т. д.) и генерализованные; по этиологическому фактору - одонтогенные (связанные с патологией зубо-челюстной системы) и неодонтогенные.
Симптомы
Как правило, при лимфадените у детей поражаются лимфоузлы в области лица и шеи (наиболее часто - подчелюстные и шейные с одной или обеих сторон, реже - околоушные, щечные, затылочные, заушные), в отдельных случаях – подмышечные, паховые.
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна. В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла. Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Специфический лимфаденит, связанный с вакцинацией против туберкулеза («бецежеит»), может развиться у детей с низкой и измененной общей реактивностью, проявляясь хроническим кальцинирующим казеозным поражением подмышечных лимфоузлов. Генерализованный лимфаденит у детей отмечается при диссеминированном туберкулезе легких и хронической туберкулезной интоксикации; сопровождается характерным фиброзированием узлов («железы-камушки»).
Диагностика
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления. Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала. При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение лимфаденита у детей
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз и профилактика
Прогноз лимфаденита у детей при своевременном адекватном лечении – благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.
1. Лечение острых лимфаденитов шеи в детской хирургической практике: Автореферат диссертации/ Джабарова Е.В. - 2012.
2. Оптимизация диагностики и лечения лимфаденита лица и шеи у детей: Автореферат диссертации/ Анохина И.В. - 2013.
3. Лимфадениты, лимфангоиты, лимфоаденопатии челюстно-лицевой области: учеб.-метод. пособие/ Н.Н. Черченко. – 2007.
Лимфаденит – это неспецифическое или специфическое воспалительное поражение лимфоузлов. Лимфаденит характеризуется местной болезненностью и увеличением лимфатических узлов, головной болью, недомоганием, слабостью, повышением температуры тела. Диагностика лимфаденита проводится с помощью сбора анамнеза и физикального обследования; этиология уточняется путем биопсии измененного лимфоузла. Лечение лимфаденита осуществляется с учетом выделенного возбудителя и включает антибиотикотерапию, физиотерапию. При формировании абсцесса или аденофлегмоны производится их вскрытие и дренирование.
МКБ-10
Общие сведения
Воспалительная реакция лимфоузлов при лимфадените – это барьерная функция лимфатической системы, которая ограничивает распространение инфекции по организму. Обычно лимфаденит возникает как осложнение первичного воспаления какой-либо локализации. Инфекционные возбудители (микроорганизмы и их токсины) проникают в регионарные лимфоузлы с током лимфы, которая оттекает из первичного гнойного очага. Иногда к моменту развития лимфаденита первичный очаг уже ликвидируется и может оставаться нераспознанным. В других случаях лимфаденит возникает при непосредственном проникновении инфекции в лимфатическую сеть через поврежденную кожу или слизистую.
Лечением лимфаденита занимаются сосудистые хирурги, в частности, специалисты в области флебологии и лимфологии. При лимфадените чаще происходит поражение подчелюстных, шейных, подмышечных, реже - подколенных, локтевых, паховые лимфоузлов. Встречается воспаление глубоких лимфоузлов (тазовых, подвздошных).
Причины лимфаденита
Возбудителями неспецифического лимфаденита обычно выступает гноеродная флора - стафилококки и стрептококки, а также выделяемые ими токсины и продукты тканевого распада, которые проникают в лимфоузлы лимфогенным, гематогенным или контактным путем. Первичным очагом при неспецифическом лимфадените могут являться гнойные раны, панариции, фурункулы, карбункулы, флегмоны, рожистое воспаление, трофические язвы, тромбофлебит, кариес, остеомиелит. Местные воспалительные процессы чаще сопровождаются регионарным лимфаденитом.
Лимфаденит у детей часто бывает связан с воспалительными процессами ЛОР-органов (гриппом, отитом, хроническим тонзиллитом, ангиной), детскими инфекциями (скарлатиной, дифтерией, паротитом), а также кожными заболеваниями (пиодермией, экссудативным диатезом, инфицированной экземой и др.). Причиной специфического лимфаденита являются возбудители туберкулеза, сифилиса, гонореи, актиномикоза, чумы, сибирской язвы, туляремии и др. инфекций.
Классификация
По течению лимфаденит бывает острым и хроническим. Острый лимфаденит проходит в своем развитии 3 фазы – катаральную, гиперпластическую и гнойную.
Начальные патологические процессы при лимфадените характеризуются застойной гиперемией кожи над увеличенным лимфоузлом, расширением синусов и слущиванием их эндотелия. Далее следуют явления экссудации и серозного пропитывания паренхимы узла, лейкоцитарной инфильтрации и пролиферации лимфоидной ткани. Эти структурные изменения соответствуют катаральной и гиперпластической стадиям лимфаденита с локализацией патологических процессов в пределах капсулы лимфоузла. При неблагоприятном дальнейшем развитии наступает гнойное расплавление лимфоузла с образованием инкапсулированного абсцесса или прорывом инфицированного содержимого в окружающую клетчатку – развитием паралимфаденита и аденофлегмоны. Особой тяжестью течения отличается ихорозный лимфаденит, возникающий при гнилостном распаде лимфоузлов.
Реже встречаются фибринозный лимфаденит, характеризующийся обильной экссудацией и выпадением фибрина, и некротический лимфаденит, развивающийся вследствие быстрого и обширного омертвения лимфоузла. Также выделяют особую форму лимфаденита – геморрагическую, характеризующуюся имбибицией (пропитыванием) лимфоузла кровью при сибирской язве или чуме.
При простой и гиперпластической форме лимфаденит может принимать хроническое течение. При лимфадените в воспаление может вовлекаться одиночный лимфоузел, или несколько расположенных рядом лимфатических узлов. В зависимости от этиологии и возбудителя различают специфические и неспецифические лимфадениты.
Симптомы лимфаденита
Острый неспецифический процесс манифестирует с болезненности регионарных лимфоузлов и увеличения их размеров. При катаральной и гиперпластической форме увеличенные узлы легко можно прощупать, их болезненность незначительна, общие нарушения слабо выражены или отсутствуют. Лимфаденит нередко протекает с вовлечением лимфатических сосудов – лимфангитом.
В случае нагноения узел становится плотным и болезненным, развивается общая интоксикация – лихорадка, потеря аппетита, слабость, головная боль. Нарастают местные явления - гиперемия и отек в области пораженного узла, контуры лимфоузла становятся нечеткими за счет периаденита. Больной вынужден щадить пораженную область, поскольку при движениях боли усиливаются. Довольно скоро наступает гнойное расплавление лимфатического узла и в области инфильтрата становится заметна флюктуация.
Если сформировавшийся абсцесс не вскрыть вовремя, может произойти прорыв гноя наружу или в окружающие ткани. В последнем случае развивается аденофлегмона, которая характеризуется разлитым плотным и болезненным инфильтратом с отдельными участками размягчения. При гнилостной форме лимфаденита при пальпации узла ощущается газовая крепитация (похрустывание). При деструктивных процессах прогрессируют общие нарушения – нарастает лихорадка, тахикардия, интоксикация.
Лимфаденит у детей протекает бурно с высокой температурой, недомоганием, потерей аппетита, нарушением сна. Возможными тяжелыми осложнениями может стать генерализация инфекции с развитием сепсиса.
При хроническом неспецифическом лимфадените лимфоузлы увеличенные, малоболезненные, плотные, не спаяны с окружающими тканями. Исходом хронического лимфаденита становится сморщивание узлов вследствие замещения лимфоидной ткани соединительной. Иногда разрастание соединительной ткани вызывает расстройство лимфообращения: отеки, лимфостаз, слоновость.
Для специфического гонорейного лимфаденита типичны увеличение и резкая болезненность паховых лимфоузлов. Туберкулезный лимфаденит протекает с высокой температурой, выраженной интоксикацией, периаденитом, нередко некротическими изменениями узлов. Лимфаденит при сифилисе характеризуется односторонним умеренным увеличением цепочки лимфоузлов, их неспаянностью между собой и с кожей. При сифилитическом лимфадените никогда не происходит нагноения лимфоузлов.
Осложнения
Осложнениями гнойного лимфаденита могут стать тромбофлебит, лимфатические свищи, септикопиемия. Прорыв гноя из трахеобронхиальных лимфоузлов в бронхи или пищевод приводит к образованию бронхопульмональных или пищеводных свищей, медиастиниту. Развитие лимфаденита может явиться исходной точкой для распространенных гнойных процессов – аденофлегмоны и сепсиса. Исходом хронического лимфаденита может стать рубцевание лимфоузла с соединительнотканным замещением лимфоидной ткани. В некоторых случаях может развиваться нарушение лимфооттока и лимфедема.
Диагностика
Распознавание острого неспецифического лимфаденита поверхностной локализации незатруднительно. При этом учитывается анамнез и совокупность клинических проявлений. Сложнее диагностируются осложненные формы лимфаденита, протекающие с периаденитом и аденофлегмоной, вовлечением клетчатки средостения и забрюшинного пространства. Во всех случаях необходимо установление первичного гнойного очага. Дифференциальную диагностику острого лимфаденита проводят с остеомиелитом, флегмоной, нагноившейся атеромой и др.
При хроническом лимфадените, как правило, требуется проведение пункционной биопсии лимфатического узла или его иссечения с гистологическим анализом. Это необходимо для различения хронической формы лимфаденита и системных заболеваний (саркоидоза), лимфогрануломатоза, лейкоза, метастатического поражения лимфоузлов при раковых опухолях и др.
Диагностика специфических лимфаденитов опирается на комплекс клинико-лабораторных данных. Для выявления туберкулеза проводятся туберкулиновые пробы Манту и Пирке. При микроскопическом исследовании пунктата обнаруживаются гигантские клетки Пирогова-Лангганса. В ходе рентгенографии грудной клетки могут выявляться туберкулезные очаги в легких; при исследовании мягких тканей шеи, подчелюстной, подмышечной, паховой зоны на снимках определяются кальцинаты в виде плотных теней.
При сифилитическом лимфадените в пунктате обнаруживаются бледные трепонемы. К диагностике специфических лимфаденитов привлекаются специалисты-фтизиатры, венерологи, инфекционисты. При необходимости пациентам с лимфаденитом выполняется УЗДГ лимфатических сосудов, КТ, МРТ пораженных сегментов, лимфосцинтиграфия, рентгеноконтрастная лимфография.
Лечение лимфаденита
Катаральный и гиперпластический острый лимфаденит лечится консервативно. Необходимо создание покоя для области поражения, проведение адекватной антибиотикотерапии на основании чувствительности микробной флоры, УВЧ-терапии, витаминотерапии. При гнойном процессе показано вскрытие гнойного лимфаденита, аденофлегмоны, дренирование и санация очага по принципам ведения гнойных ран. Назначается активная дезинтоксикационная и антибактериальная терапия.
При хроническом неспецифическом лимфадените требуется устранение основного заболевания, поддерживающего воспаление в лимфоузлах. Специфические лимфадениты лечатся с учетом этиологического агента и первичного процесса (сифилиса, гонореи, туберкулеза, актиномикоза и др.).
Прогноз и профилактика
Своевременное этиотропное лечение лимфаденита позволяет избежать распространения и генерализации процесса. Профилактика лимфаденитов требует предупреждения микротравм, инфицирования ран и ссадин, потертостей кожи. Также необходимо своевременное лечение очагов инфекции (ангины, кариеса зубов), вскрытие гнойных образований (панарициев, фурункулов).
1. Лимфадениты, лимфангоиты, лимфоаденопатии челюстно-лицевой области: учеб.-метод. пособие/ Н.Н. Черченко. – 2007.
3. Лечение острых лимфаденитов шеи в детской хирургической практике: Автореферат диссертации/ Джабарова Е.В. - 2012.
4. Оптимизация диагностики и лечения лимфаденита лица и шеи у детей: Автореферат диссертации/ Анохина И.В. - 2013.
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Содержание статьи:

Что такое воспаление лимфоузлов?
Воспаление лимфоузлов (лимфаденит) – их специфическое или неспецифическое воспалительное поражение. Развивается при попадании в лимфатическую систему различных микроорганизмов (бактерии, грибы, вирусы) или их токсинов.
В большинстве случаев воспаление лимфатических узлов не является самостоятельным заболеванием, а возникает при патологических процессах в различных органах и системах организма. Чаще всего сопровождает инфекционные болезни. Однако длительно текущее воспаление лимфоузлов, неправильное лечение или его отсутствие могут привести к переходу лимфаденита в самостоятельную патологию и развитию серьезных осложнений.
Классификация лимфоузлов
Лимфоузлы, наряду с лимфатическими капиллярами, сосудами, стволами, протоками и некоторыми органами (селезенка, тимус, костный мозг, миндалины) – часть лимфатической системы организма.
Функции лимфатической системы:
- транспортная (дренажная) – возвращение продуктов обмена из тканей в венозное русло, выведение экссудата и гноя из раневых очагов;
- кроветворная (лимфоцитопоэз) – образование, созревание и дифференцировка лимфоцитов;
- барьерная – обезвреживание и выведение попадающих в организм бактерий, вирусов, других чужеродных агентов.
Лимфатические узлы – образования округлой или овальной формы, размером от нескольких миллиметров до 1-2 сантиметров. Они играют в системе роль биологического фильтра. Проходя через лимфоузлы, лимфа очищается от бактерий, токсинов, которые захватываются и уничтожаются структурами узла – лимфоидными фолликулами и тяжами лимфоцитов. Кроме того, в лимфоузлах вырабатываются антитела – формируется «иммунная память», а также фагоциты и лимфоциты.
В организме имеются следующие группы лимфатических узлов:
- лимфоузлы головы и шеи:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- подмышечные;
- локтевые;
- надключичные;
- подключичные;
- предпозвоночные;
- межреберные;
- окологрудинные;
- верхние диафрагмальные;
- поясничные
- брыжеечные;
- подвздошные;
- подколенные;
- паховые.
Причины патологии
Воспаление лимфатических узлов бывает неспецифическим и специфическим Источник:
Структура шейного лимфаденита у детей. Егорова А.А., Хаертынова А.Х. FORCIPE, 2019. с. 83-84 .Неспецифический лимфаденит вызывается чаще всего гноеродными бактериями (стафилококки, стрептококки), продуктами их жизнедеятельности и распада тканей. Неспецифическое воспаление лимфоузлов часто сопутствует следующим патологиям:
- ограниченные и разлитые гнойные процессы (абсцесс, карбункул, флегмона);
- тромбофлебит, трофические язвы;
- остеомиелит;
- кариес;
- заболевания лор-органов (отит, стоматит, ангина);
- кожные болезни (пиодермия, инфицированные экземы);
- детские инфекции (скарлатина, паротит).
Причина специфического лимфаденита – возбудители, вызывающие определенные инфекции. Этот вид воспаления сопровождает такие болезни, как:
- туберкулез;
- сифилис;
- гонорея;
- чума;
- ВИЧ (СПИД);
- туляремия.
Лимфаденопатия – увеличение лимфатических узлов, не всегда сопровождающееся воспалением, может возникать при злокачественных новообразованиях, аллергических реакциях, аутоиммунных патологиях. Увеличение, а иногда и воспаление, лимфоузлов иногда наблюдается как у мужчин, так и у женщин, занятых тяжелым физическим трудом, тренирующихся с высокими нагрузками, так как лимфатические узлы вынуждены пропускать через себя большое количество лимфы, оттекающей от тканей и мышц при интенсивной работе и ускоренном метаболизме Источник:
Лимфаденопатия при инфекционных заболеваниях. Ющук Н.Д., Кареткина Г.Н. Детские инфекции, 2003. с. 61-65 .Симптомы лимфаденита
Симптоматика зависит от того, в какой форме – острой или хронической – протекает воспаление лимфоузлов, а также от того, вызвано оно неспецифическими или специфическими бактериями.
Острая форма
Острая форма лимфаденита подразделяется на три фазы: катаральную, гиперпластическую (серозную) и гнойную.
Общие симптомы острого процесса:
- увеличение и болезненность одного или нескольких лимфоузлов;
- высокая температура тела;
- слабость, головная боль;
- потеря аппетита.
Для катаральной фазы воспаления характерны незначительное увеличение пораженного лимфоузла, изменение его плотности, невыраженная болезненность, отсутствие общих симптомов.
В серозную фазу воспаление распространяется на окружающие ткани, усиливается болезненность, появляется гиперемия кожи в области поражения, нарастает общая симптоматика. Возможно вовлечение в процесс близлежащих сосудов – лимфангит.
Гнойная фаза характеризуется нарастанием интенсивности местных явлений – гиперемии, отека кожи над лимфатическим узлом, его контуры становятся неоднородными. Усиливается общая интоксикация. По мере нагноения лимфоузла и его гнойного расплавления на коже в области инфильтрата становится заметна флюктуация – чувство волнообразных колебаний при прощупывании.
Хроническая форма
Хроническое неспецифическое воспаление лимфоузлов протекает без остро выраженных проявлений. Лимфоузлы при этом состоянии увеличены, малоболезненные, плотные, не спаяны с окружающими тканями. Часто вследствие хронического течения болезни лимфоидная ткань разрастается либо замещается соединительной, происходит сморщивание лимфоузлов, которые перестают выполнять свои функции. Возможно появление очагов распада и некроза узла, развитие осложнений, связанных с расстройством лимфотока.
Особенности течения специфических процессов
Гонорейный лимфаденит протекает с увеличением и резкой болезненностью паховых лимфоузлов.
Для воспаления лимфоузлов при туберкулезе характерны лихорадка, симптомы интоксикации, периаденит (вовлечение в процесс прилежащей к узлу ткани), нередко – некротические изменения узлов.
Сифилитический лимфаденит отличается отсутствием нагноения. Воспаление одностороннее, при пальпации обнаруживается цепочка лимфоузлов, которые увеличены умеренно, не спаяны между собой и с кожей.
Диагностика
При появлении признаков воспаления лимфатических узлов следует обращаться к терапевту или педиатру, либо к хирургу. При наличии сопутствующих заболеваний привлекаются другие специалисты – инфекционист, дерматовенеролог, онколог.
Диагностика неспецифического лимфаденита обычно не представляет трудностей. Диагноз ставится на основании:
- жалоб пациента – боль, общие симптомы;
- анамнеза – время начала заболевания, интенсивность развития, наличие сопутствующих патологий;
- общего осмотра – размер и консистенция лимфоузла, его подвижность, отек и гиперемия окружающих тканей.
Для подтверждения воспаления лимфоузлов врач может назначить общий анализ крови, мочи, биохимический анализ крови.
При подозрении на специфический лимфаденит проводятся мероприятия для выявления первичного очага – анализ крови на сифилис, ВИЧ, проба Манту или диаскин-тест, посев крови на стерильность для выявления возбудителя.
В качестве дополнительных обследований назначаются:
- рентгенография грудной клетки;
- ультразвуковая доплерография лимфатических сосудов;
- рентгенография лимфатических сосудов с контрастом;
- компьютерная или магнитно-резонансная томография пораженных лимфоузлов;
- лимфосцинтиграфия.
При хроническом воспалении лимфатических узлов рекомендуется проведение пункционной биопсии узла или его иссечение с последующим гистологическим анализом.
Дифференциальная диагностика лимфаденита проводится с кистозными образованиями, заболеваниями слюнных желез, гидраденитом, последствиями перенесенных миозитов, добавочной долькой молочной железы, поражениями узлов при злокачественных новообразованиях Источник:
Алгоритм диагностики и лечения больных паратонзиллярным абсцессом и шейным лимфаденитом. Фернандо Д.Р., Назарочкин Ю.В., Проскурин А.И., Гринберг Б.А. Российская оториноларингология, 2011. с. 165-169 .Лечение воспаления лимфоузлов
При имеющемся первичном очаге инфекции требуется его устранение. Одновременно с этим назначаются:
- антибактериальная терапия – антибиотики широкого спектра действия либо, при выявленном возбудителе, направленного действия;
- противовирусные средства – при вирусной этиологии заболевания;
- противовоспалительные препараты – для снятия боли, снижения температуры, улучшения общего состояния;
- антигистаминные средства – для уменьшения проницаемости капилляров, снижения отечности;
- дезинтоксикационная терапия – энтеральным (обильное питье) или парентеральным (внутривенное капельное введение) путем, для выведения из организма продуктов распада бактерий, токсинов.
Помимо медикаментозных методов для лечения лимфаденита применяется физиотерапия: УВЧ, ультрафиолетовое облучение, магнитотерапия, электрофорез, лазерное воздействие.
Пациенту с воспалением лимфатических узлов рекомендуется полноценное питание со сбалансированным содержанием белков, жиров и углеводов, обильным питьем. Необходимо потреблять достаточное количество витаминов, микроэлементов.
При неэффективности консервативной терапии, гнойном лимфадените, аденофлегмоне показано хирургическое лечение. Под местной или общей анестезией удаляется содержимое и ткани пораженного узла. Операционный материал отправляется на гистологическое исследование. В рану вставляется дренаж для оттока содержимого. Через несколько дней дренаж удаляется, края раны сшиваются.
Осложнения заболевания
Переход острого процесса в хроническую форму – нередкое осложнение воспаления лимфоузлов. Состояние долгое время не дает никаких симптомов, но при переохлаждении, ослаблении организма лимфоузел может воспалиться с развитием нагноения.
При длительно текущем остром лимфадените, обострении хронического процесса без должного лечения существует риск развития аденофлегмоны – разлитого гнойного воспаления жировой клетчатки вокруг пораженного лимфоузла. Аденофлегмона характеризуется тяжелым общим состоянием пациента, лихорадкой, интоксикацией, выраженной болью и отеком, плотным воспалительным инфильтратом в зоне воспаленного лимфатического узла. Состояние требует неотложной помощи.
Реже развиваются такие осложнения как абсцесс – нагноение пораженного лимфоузла с образованием четких границ, или флегмона – гнойное поражение, не имеющее четкого отграничения от окружающих тканей.
При тяжелом течении воспаления, ослабленном организме пациента, наличии сопутствующих заболеваний, отсутствии адекватной терапии существует опасность возникновения сепсиса. При нем возбудитель лимфаденита попадает в кровь, вызывает поражение любых органов, в тяжелых случаях – полиорганную недостаточность и летальный исход.
Застой лимфы при воспалении лимфатических узлов может спровоцировать развитие тромбофлебита, отеки, слоновость.
Профилактика лимфаденита
Поскольку заболевание часто вызывается неспецифическими возбудителями, то и специфической профилактики не существует. Важно придерживаться здорового образа жизни, отказаться от вредных привычек. Большое значение в поддержании иммунитета имеют сбалансированный рацион с достаточным потреблением белковой пищи, полиненасыщенных жиров, овощей, фруктов, полноценный сон, умеренная физическая активность.
Людям с хроническими заболеваниями необходимо периодически посещать врача и следить за состоянием здоровья. Всем без исключения рекомендуется раз в полгода проходить профилактический осмотр у стоматолога, так как именно заболевания зубов, десен, ротовой полости являются частой причиной лимфаденита.
При появлении первых признаков заболевания нельзя ждать, когда воспаление лимфоузлов пройдет самостоятельно. Следует как можно быстрее обратиться к врачу, чтобы не допустить развития осложнений и перехода болезни в хроническую форму.
Обнаружение шишек в подмышечной области может напугать любую женщину. Аксиллярная лимфаденопатия – это увеличение регионарных лимфатических узлов в подмышечной области, чаще всего обусловленное заболеваниями молочных желез. Полноценное обследование, назначенное врачом, поможет избавиться от опасений – далеко не всегда реакция лимфоидной системы указывает на риск онкологии.
![лимфоидная ткань]()
Предупреждение! Данная фотография содержит информацию, не предназначенную для просмотра лицам не достигшим возраста 18 лет!
Что такое лимфаденопатия?
Сеть из лимфатических сосудов и узлов формирует обширную систему лимфоидной ткани, защищающую организм человека от внутренних и внешних агрессивных факторов. Лимфаденопатия – это увеличенные в размерах лимфатические узлы в определенных местах тела, чаще всего возникающие в ответ на негативное влияние инфекции, опухоли или аутоиммунного состояния.
Изменение размера узла может быть одиночным и односторонним (локальное состояние) или возможна ситуация с двусторонним увеличением группы близкорасположенных лимфоузлов в нескольких анатомических областях (генерализованный процесс). В каждом конкретном случае важно выявить причину лимфоаденопатии, потому что реакция лимфоидной системы никогда не бывает беспричинной. Худший вариант – опухолевое поражение клеточных структур лимфатической системы.
Причины увеличения лимфоузлов
Классификация лимфаденопатии разделяет патологическое состояние на 2 основных варианта – воспалительное и опухолевое. В первом случае причины могут быть специфические или неспецифические, во втором – доброкачественные и злокачественные. Выделяют следующие группы патологического изменения величины лимфоузлов в подмышечной области:
- Реакция на воспаление в области груди или шеи (мастит, гидраденит, абсцесс, фурункул, карбункул);
- Острые вирусные инфекции у взрослых и детей;
- Тяжелые инфекционные заболевания (туберкулез, туляремия, чума, бруцеллез);
- Доброкачественная патология молочных желез (фиброаденома, кистозная мастопатия, врожденные аномалии);
- Онкология в груди (рак молочной железы, метастатическое поражение);
- Системные варианты заболеваний (саркоидоз, склеродермия, системная красная волчанка, ревматизм);
- Серьезные иммунодефицитные состояния.
При опухолевом генезе лимфоаденопатии одностороннее поражение подскажет доктору, где надо искать патологию – правостороннее увеличение лимфоузлов может возникнуть при мастите или мастопатии правой молочной железы, левостороннее – при онкологической патологии левой груди.
![симптоматика патологии]()
Типичная симптоматика при лимфаденопатии
Первое проявление патологических изменений в аксиллярной области – обнаружение мягкоэластичной шишки в подмышечной области справа или слева. К типичным воспалительным симптомам относятся:
- умеренная или выраженная болезненность при прикосновении к бугристому новообразованию;
- краснота кожных покровов над шишкой;
- местное повышение температуры (горячая кожа);
- наличие общих симптомов воспаления (слабость, недомогание, озноб, снижение аппетита).
Главное отличие при раке в груди – увеличенные лимфоузлы не болят, а поражение лимфоидной ткани может быть множественным (пакет из нескольких близкорасположенных узлов). Важно не терять время: заподозрив опасную патологию, следует сделать все возможное, чтобы своевременно поставить диагноз.
Аксиллярная лимфаденопатия молочных желез – каков риск рака?
Обнаружение безболезненной шишки в подмышечной области у женщин вовсе не является универсальным проявлением онкологии молочных желез. Лимфоузлы могут среагировать на любой воспалительный очаг или умеренная лимфаденопатия возникает в ответ на иммунные нарушения, поэтому необходимо обратиться к врачу и провести полное обследование.
Вероятный риск рака возрастает при длительном сохранении множественных пакетов увеличенных узлов, которые не уменьшаются или не исчезают более 2-3 недель. Точный диагноз можно поставить только по результатам обследования, назначенного доктором.
Диагностика при увеличении лимфоузлов
При первом осмотре врач проведет стандартную пальпацию молочных желез с обязательной проверкой подмышечных впадин. При наличии лимфаденопатии доктор поставит предварительный диагноз, обозначив заболевание кодом МКБ-10 R59 и назначив следующие исследования:
- УЗИ молочных желез и аксиллярной области; ;
- магнитно-резонансная томография.
![диагностика заболевания]()
Эхопризнаки измененных узлов в аксиллярной области неуникальны: врач обнаружит мелкие опухолевидные образования величиной 10 мм, которые можно принять за лимфаденит или метастатическое поражение лимфоидной ткани. Точной диагностикой может стать пункционная биопсия с проведением гистологического исследования. Метод обязателен при любом подозрении на злокачественный процесс.
Тактика лечения лимфаденопатии
При доказанном инфекционно-воспалительном заболевании основой успешной терапии является антибактериальное или противовирусное лечение с применением назначенных врачом лекарственных средств. Важно соблюдать длительность курса терапии, нельзя заменять препараты или полностью отказываться от медицинской помощи.
В случае формирования гнойника требуется операция – опорожнение гнойно-воспалительного очага. Положительный эффект от любых лечебных действий – быстрое уменьшение и исчезновение лимфаденита. При опухолевом генезе увеличения лимфоузловнеобходима верификация диагноза: лечение при метастатической лимфаденопатии назначит врач-онколог. В типичных ситуациях требуется проведение:
- лучевой терапии;
- химиотерапии;
- хирургического удаления (первичной опухоли и метастатических очагов).
Любой вариант лимфаденопатии требует проведения полного обследования и наблюдения у врача. Категорически недопустимо лечить народными средствами, теряя время на бесполезные методики терапии: увеличение лимфатических узлов может стать первым признаком злокачественного новообразования. Метастатическое поражение лимфоузлов предполагает полное обследование для выявления первичного ракового поражения. При успешном избавлении от лимфаденопатии врач пригласит на повторный осмотр и обследование через 3-6 месяцев.
Справа в подмышечной области нашла шишку. Врач после обследования объяснил, что это лимфаденопатия - увеличенный лимфоузел, появившийся на фоне мастопатии. Начала назначенное доктором лечение. Как долго проходит лимфаденопатия, когда исчезнет шишка?
При правильно поставленном диагнозе и эффективной терапии в ближайшие дни от начала лечения шишка должна уменьшиться или исчезнуть. Мастопатия является доброкачественным процессом, но даже в этом случае надо делать пункционную биопсию, чтобы достоверно исключить опухолевый рост в молочной железе. При позитивном эффекте от лечения следует продолжить наблюдение у доктора. По показаниям проводится консультация онколога, особенно при отсутствии положительного результата от консервативной терапии.
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Содержание статьи:
![widgetkit image]()
Что такое мастит?
Острый или хронический воспалительный процесс в области молочной железы называют маститом. Чаще он возникает у молодых женщин, в том числе – кормящих матерей, но возможен и у других категорий пациентов.
![Мастит]()
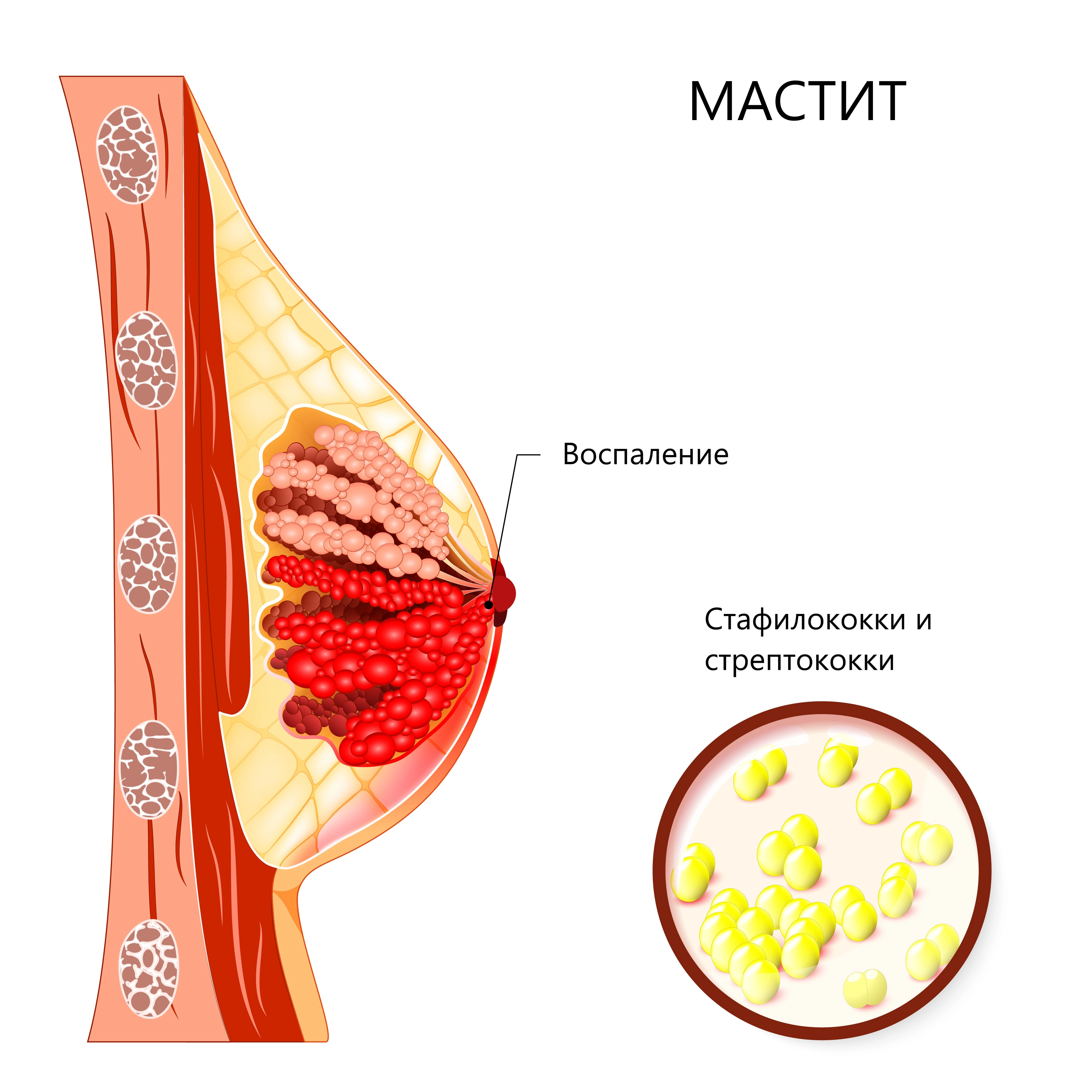
Основные проявления мастита – это набухание, сильное покраснение кожи, уплотнение тканей и сильная локальная боль в молочной железе, сопровождающаяся повышением температуры и потливостью, ознобами. При прогрессировании процесса возможно образование абсцесса (гнойника) в ткани железы, что требует проведения хирургического вмешательства. Без лечения воспалительный процесс может привести к сепсису и даже гибели человека. В отдаленном периоде может стать провокатором опухолевых процессов или мастопатии Источник:
Острые воспалительные заболевания молочных желез, Актуальные вопросы диагностики и лечения. Троик Е.Б., Шерстнов М.Ю. Педиатр, том II, №4, 2011. с.99-104 .Классификация патологии
В основу классификации маститов (включая его лактационные формы) положены различные критерии. Исходя из них, можно выделить целый ряд различных видов патологии. По форме течения можно выделить:
- Острый мастит с яркими, выраженными проявлениями. Он возникает внезапно, развивается на протяжении нескольких дней и имеет ярко выраженные признаки.
- Хронический процесс с периодами обострения и угасания симптомов. Обычно формируется при неправильном лечении острого процесса, когда проявления ненадолго затухают или проходят, но могут возвращаться вновь.
При хроническом мастите создается серьезный риск осложнений, включая свищевые ходы и выделение гноя. Кроме того, наличие хронического воспаления может вести к тому, что будет пропущено образование опухолевого очага.
По характеру воспалительного процесса, возникающего в области молочной железы, можно выделить две формы мастита (лактационного):
- негнойный (он же – серозный);
- гнойный с образованием абсцессов, инфильтративно-абсцедирующая форма, гангренозный либо флегмонозный тип.
По своей сути серозный и гнойный маститы можно считать последовательно развивающимися стадиями воспалительного процесса, происходящего внутри молочной железы. Важно правильно определить стадию воспаления, чтобы быстро и полноценно оказать помощь.
Воспалительный процесс протекает в 2 стадии:
Стадия инфильтрации характеризуется признаками болезненного уплотнения, с локальной гиперемией кожи, и возможно общими симптомами – повышением температуры тела и др. При УЗИ в инфильтрате нет жидкости. Стадия инфильтрации обратима при своевременно начатом лечении – антибактериальная терапия, физиолечение и др Источник:
Лактостаз и лактационный мастит в практике педиатра. Яковлев Я.Я., Манеров Ф.К. Сибирское медицинское обозрение, 2015, 2. с.32-41 .Стадия нагноения формируется без лечения примерно на 3-4 сутки от начала болезни. В зависимости от варианта процесса могут быть следующие виды:
- инфильтративно-гнойный процесс в форме узлового или диффузного поражения с ярко выраженными симптомами, размягчением уплотнения по мере образования полости, которая заполнена гноем.
- абсцедирующий процесс с отграничением очага воспаления от здоровых тканей, формированием полости, которая заполняется гноем;
- флегмонозный мастит с распространением воспалительного процесса без четкого отграничения на окружающие ткани;
- гангренозная стадия – это запущенный процесс, при котором происходит диффузный некроз ткани железы, возможно развитие сепсиса.
В зависимости от локализаций воспалительного очага возможны следующие варианты маститов:
- с подкожным гнойником;
- субареолярный абсцесс;
- ретромаммарный гнойник;
- интрамаммарный;
- тотальное поражение (поражение всех тканей груди).
Причины воспаления
В подавляющем большинстве случаев воспаление груди провоцирует проникновение в ткани стафилококковой инфекции. Помимо этого, мастит могут провоцировать возбудители, которые образуют очаги хронической инфекции внутри организма – это инфекции ротовой полости и респираторного тракта, половых органов, мочевыводящей системы. В некоторых случаях возможно воспаление, которое вызывает кишечная палочка, если патогенные бактерии попадают через млечные протоки или приносятся с током крови.
У кормящих женщин мастит может развиваться как результат длительного застоя молока в протоках и переполнения груди на фоне лактации. Это создает питательную среду для размножения патогенных бактерий, которые проникают в железу с кожи. Они активно делятся, формируют очаги воспаления, гноя Источник:
Лактационный мастит. Николашина О.П. Бюллетень медицинских интернет-конференций, том 1, №1, 2011. с.53 .![Мастит]()
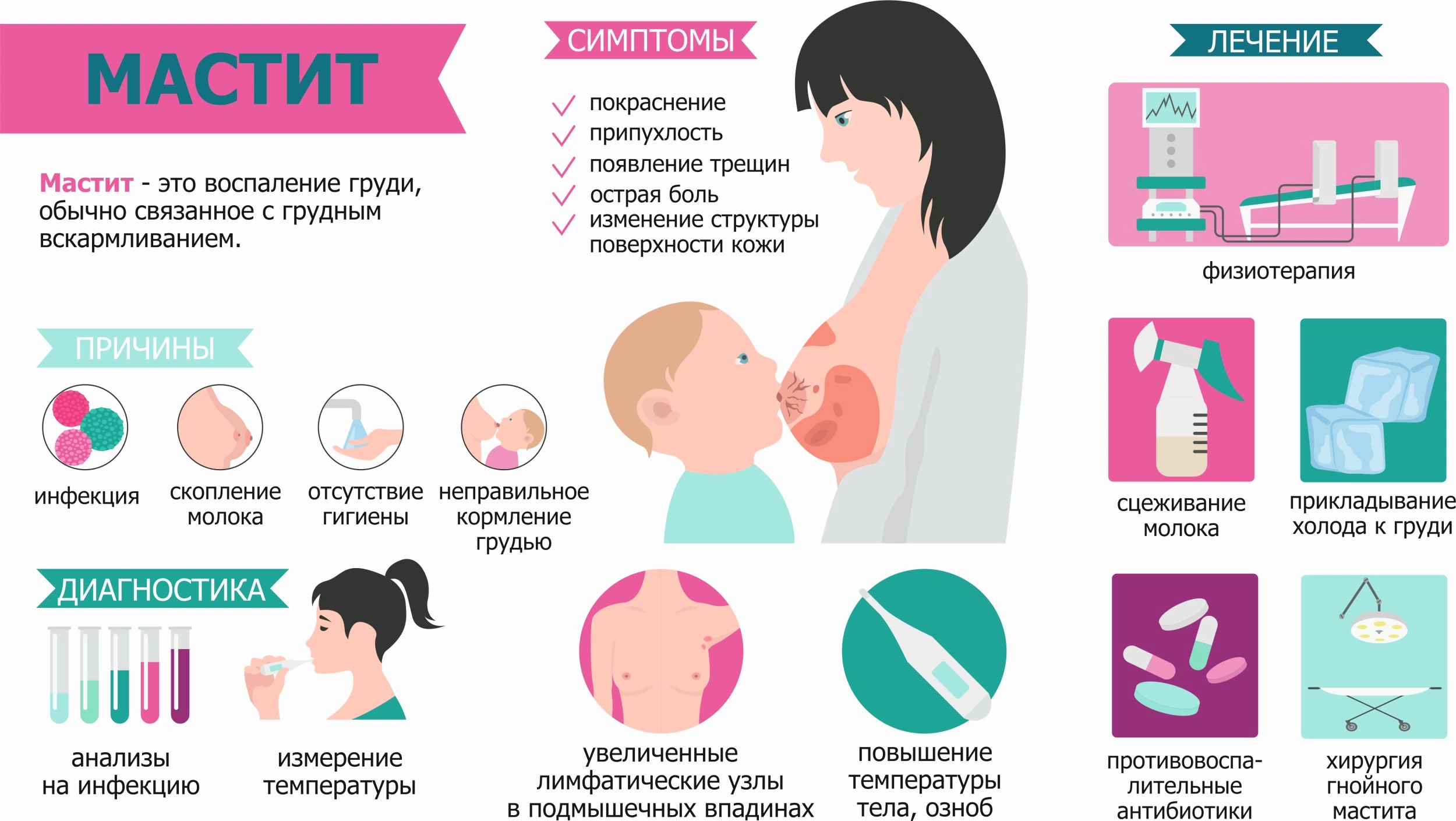
Симптомы мастита
Лактационный мастит – это самая частая форма патологии. Среди ключевых признаков и симптомов можно выделить уплотнение в области молочной железы, неприятное чувство распирания и болезненность, повышается температура тела, страдает общее самочувствие. Примерно на вторые сутки возникают признаки негнойного (стерильного) мастита. Это:
- локальная болезненность в области пораженного квадранта молочной железы;
- появление красноты, которая может быть локальной или распространенной;
- температура до 38°С;
- нарушение оттока молока из груди.
Постепенно мастит прогрессирует, присоединяется патогенная флора, что ведет к образованию гнойных очагов, которые определяются как очаги уплотнения под кожей груди с движением жидкости по центру. Боль в груди усиливается, из соска выделяется желто-зеленый гной в смеси с молоком. На фоне подъема температуры до 39-40 С, определяются симптомы интоксикации, кожа молочной железы ярко красная, повышена местная температура Источник:
Опыт лечения лактационного мастита у 642 родильниц в России. Сравнительный анализ с международными рекомендациями. Пустотина О.А. Архив акушерства и гинекологии им. В. Ф. Снегирева №2, 2015. с.42-46 .Диагностика
Обычно воспалительный очаг в области молочной железы можно определить при прощупывании с учетом тех жалоб, которые предъявляет женщина. Дополнительно можно определить увеличение лимфоузлов в области подмышечной зоны, иногда с легкой болезненностью со стороны пораженной груди. Появление гноя можно определить по симптому флюктуации (ощущения колебания жидкости под рукой).
Дополняют диагностику лабораторные и инструментальные методы. Прежде всего, необходимо выполнение УЗИ пораженной и здоровой молочной железы, чтобы сравнить картину в тканях, по данным сканирования можно определить типичную картину воспалительного процесса. Достоверность данных УЗИ при мастите достигает 90%, в случае сложных патологий возможно проведение дополнительных процедур – это маммография, КТ или МРТ маммаграфия. Если есть подозрения в отношении типа мастита, проводится тонкоигольная биопсия под УЗИ-контролем для забора образцов тканей и гноя.
Дополняет диагностику проведение общеклинических лабораторных анализов – общего и биохимического анализа крови, тестов на свертывание, посевов отделяемого из груди для определения флоры и подбора антибиотиков.
Лечение мастита
При подозрении на развитие мастита необходимо обращаться к маммологу или хирургу. Успех лечения зависит от максимально раннего распознавания воспаления, когда можно обойтись без операции. Однако, только врач будет решать, что делать в конкретной ситуации, чем и как лечить мастит. Тактику лечения строят на основании разработанных клинических рекомендаций с учетом вида и стадии процесса.
Кроме того, подходы к лечению зависят от того, кормящая ли это женщина, или мастит развился вне лактации. При определении диагноза на стадии серозного воспалительного процесса, образования инфильтрата возможно консервативное лечение с применением различных групп препаратов. Среди ключевых средств, которые рекомендуются при терапии, выделим антибиотики широкого спектра действия внутрь. При их неэффективности проводят коррекцию по результатам посева молока.
Серозная форма мастита проходит спустя 2-3 дня, но инфильтрат может рассасываться до недели. При наличии острого гнойного воспаления показана инфузионная терапия. Если это лактационный мастит, нет возможности сцеживания и эффективного опорожнения груди, может быть рекомендовано применение препаратов, подавляющих лактацию.
Если это гнойные формы маститов, они обычно требуют проведения операций для удаления гноя и создания оттока из очага. При развитии абсцесса его нужно немедленно вскрывать с дренированием полости. Если это гнойный мастит, той грудью, которая поражена, временно запрещают кормление, сцеживая ее до полного опорожнения. Кроме того, запрет на кормление может быть наложен при назначении сильных антибиотиков. Окончательный вопрос о лечении мастита и возможности последующего кормления принимает лечащий врач Источник:
Новые тенденции в профилактике и лечении послеродового мастита и лактостаза. Балушкина А.А., Тютюнник В.Л., Кан Н.Е., Пустотина О.А., Москалева Г.В. Медицинский совет №12, 2019. с.136-141 .Осложнения
Среди ключевых осложнений мастита можно выделить подмышечный лимфаденит, лимфангит. Без полноценного лечения возможно развитие сепсиса и септического шока. Эти состояния могут стать причиной тяжелых осложнений. Возможно распространение гноя в грудную полость, поражение подкожно-жировой клетчатки, медиастенита.
Профилактика мастита
Основа профилактики – это активное и полное опорожнение молочной железы при кормлении, ношение удобного поддерживающего белья, не сдавливающего грудь. Если это нелактационный мастит, необходимо защищать грудь от травм, повреждений.
Читайте также: