Что такое лихеноидные высыпания
Обновлено: 28.04.2024
Для цитирования: Довжанский С.И., Слесаренко Н.А. КЛИНИКА, ИММУНОПАТОГЕНЕЗ И ТЕРАПИЯ КРАСНОГО ПЛОСКОГО ЛИШАЯ. РМЖ. 1998;6:1.
Красный плоский лишай – реакция отторжения трансплантата – синдром Литтла – Лассюэра – трансплантат против хозяина – иммунопатологический конфликт – ультраструктура кожи – генетика – нейротропные средства – витамины – ПУВА.
На основании собственных исследований и данных литературы представлены сведения о многообразии клинических форм и синдромов красного плоского лишая, связи его с висцеральными заболеваниями. Показано, что в основе патогенеза лежат иммунометаболические нарушения – гиперчувствительность замедленного типа.
Обсуждаются вопросы, касающиеся природы дерматоза. Приведены современные методы лечения.
Key words: lichen ruber planus - graft rejection reaction - Little-Lassueur syndrome - antihost graft - immunopathological conflict - skin ultrastructure - genetics - neutrotropic agents - vitamins - PUVA.
Based on their own findings and the data available in the literature, the authors present data on a diversity of clinical forms and syndromes of lichen ruber planus, its relation to visceral diseases. Immunopathological disorders (delayed hypersensitivity) are shown to underline its pathogenesis. The nature of dermatosis are under discusion. Current treatments are presented.
С.И. Довжанский, проф., доктор мед. наук, консультант-дерматолог Саратовского медицинского центра "Здоровье" РАО "Газпром"
Н.А. Слесаренко, проф. кафедры кожных и венерических болезней Саратовского медицинского университета
Prof. S.I.Dovzhansky, MD, Consulting Dermatologist, Saratov Medical Center "Zdorovye", Gazprom Russian Co.
Prof. N.A.Slesarenko, Department of Dermatovenereological Diseases, Saratov Medical University
1. Довжанский С.И., Слесаренко Н.А. Красный плоский лишай. Саратов. Издательство СГУ. – 1990. – С. 176.
2. Машкиллейсон А.Л. Красный плоский лишай. В кн.: Заболевания слизистой оболочки полости рта и губ. – М. – 1984. – С. 190–204.
3. Машкиллейсон А.Л., Абрамова Е.И., Петрова Л.В. Лечение больных красным плоским лишаем слизистой оболочки рта и красной каймы губ. // Вестн. дерматол. и венерол. – 1995. – 2. – 55–58.
4. Слесаренко Н.А. Красный плоский лишай (современные иммунологические и биохимические аспекты) и методы патогенетической терапии. Автореф. дис докт. мед. наук. – М. – 1995. – С. 31.
5. Pinkus H. Lichennoid tissue reactions: A speculative review of the clinical spectrum of epidermal basal cell damage with special reference to erythema dyschromicum perstans // Arch Dermatol. 1973;107:840–6.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
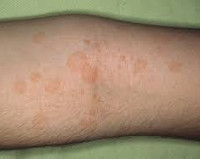
Лихеноидный питириаз – острое или хроническое поражение кожных покровов неизвестной этиологии, которое связывают с нарушением функционирования определенных клонов Т-лимфоцитов. Симптомами состояния являются высыпания везикулярного или папулезного характера. Часто наблюдается шелушение кожи, после разрешения сыпи могут оставаться заметные рубцы. Диагностика лихеноидного питириаза производится на основании результатов осмотра специалиста, изучения анамнеза пациента, биопсии и гистологического исследования кожи. Этиотропное лечение заболевания не разработано, для устранения патологии используют солнечные ванны и ультрафиолетовое облучение кожи, в некоторых случаях назначают антибиотики и кортикостероидные препараты.
Общие сведения
Лихеноидный питириаз (вариолиформный парапсориаз, болезнь Муха-Габермана, каплевидный парапсориаз Юлиусберга) – дерматологическое заболевание неясного происхождения, при котором на коже возникают папулезные или везикулярные высыпания с образованием чешуек и рубцов. До недавнего времени лихеноидный питириаз считался одной из разновидностей парапсориаза, открытого и изученного Л. Броком в 1905-м году, но в настоящее время многие дерматологи выделяют данную патологию в отдельную разновидность дерматозов. Заболевание может протекать как в острой, так и в хронической форме – первая чаще возникает у детей, вторая обычно поражает подростков и взрослых. Статистически установлено, что мужчины страдают от этого состояния чаще женщин. Лихеноидный питириаз может создавать потенциальную угрозу здоровью и жизни человека, поскольку в некоторых случаях, как и парапсориаз, трансформируется в злокачественную лимфому кожи.

Причины лихеноидного питириаза
Симптомы лихеноидного питириаза
Выделяют две основные клинические формы лихеноидного питириаза – острую или PLEVA и хроническую или PLC. Основное различие между этими двумя формами заключается в возрасте развития и продолжительности течения заболевания, имеются также и другие отличия. Острый лихеноидный питириаз (болезнь Муха-Габермана) чаще возникает у детей, иногда его регистрируют у взрослых в возрасте 20-30 лет. Заболевание начинается внезапно с появления на коже туловища и сгибательных поверхностей конечностей пятен и папулезно-везикулярных элементов розового цвета, имеющих тенденцию к слиянию. При этом могут наблюдаться лихорадка, неинтенсивный кожный зуд и головная боль. Симптомы острого лихеноидного питириаза достигают своего пика через несколько недель после появления первых признаков болезни. Помимо папул и везикул на поверхности кожных покровов образуются чешуйки беловатого или коричневого цвета. Высыпания разрешаются самопроизвольно или на фоне лечения и со временем исчезают, на их месте могут оставаться светлые рубцы.
Хронический лихеноидный питириаз (по старой классификации – каплевидный парапсориаз Юлиусберга) чаще диагностируется у взрослых пациентов. Высыпания обычно появляются на коже ладоней, подошв и конечностей, реже сыпь возникает на туловище. При хронической форме лихеноидного питириаза основными элементами сыпи являются красные или коричневые пятна и везикулы, которые нередко травмируются с обнажением эрозивных поверхностей и последующим образованием корок. Шелушение кожных покровов практически никогда не выявляется, после заживления эрозий остаются белые рубцы. Высыпания при хроническом питириазе самопроизвольно разрешаются через несколько месяцев, на их месте часто возникают новые элементы сыпи. Заболевание может длиться на протяжении нескольких лет.
Диагностика лихеноидного питириаза
Определение лихеноидного питириаза в дерматологии производится методами осмотра кожных покровов, наблюдения за течением заболевания и гистологического изучения пораженных тканей. Некоторую второстепенную роль в диагностике играют иммунологические тесты для исключения ряда инфекций: ветряной оспы, сифилиса, дерматомикозов. При осмотре выявляются характерные высыпания везикулярного или папулезного характера, возможно наличие светлых рубцов, оставшихся после разрешения предыдущих элементов сыпи. В случае острого лихеноидного питириаза пациенты могут жаловаться на недомогание, у них регистрируется повышенная температура тела.
Дифференциальная диагностика острого лихеноидного питириаза необходима для исключения таких состояний, как ветряная оспа, опоясывающий герпес, лимфоматоидный папулез, некоторые формы крапивницы, чесотка. Для этой цели используют общепринятые методы диагностики: иммунологические, микроскопические и другие. Дифференциальную диагностику хронической формы лихеноидного питириаза производят с вторичными сифилитическими кожными проявлениями, плоским и розовым лишаями.
Лечение, прогноз и профилактика
Этиотропное лечение лихеноидного питириаза не разработано, по этой причине для терапии данного состояния используют поддерживающие и неспецифические мероприятия. При острых и хронических формах заболевания больным показаны солнечные ванны, которые могут быть заменены ультрафиолетовым облучением пораженных очагов. В случае острого лихеноидного питириаза, особенно с выраженными общими проявлениями (например, лихорадкой), для лечения применяют антибиотики тетрациклинового ряда. При кожном зуде назначают кортикостероидные мази, замечен хороший эффект от средств на основе каменноугольного дегтя, иногда помогает прием антигистаминных средств. В ряде случаев при типичном течении лихеноидного питириаза дерматологи не назначают никакого лечения, лишь наблюдают за заболеванием и ожидают самопроизвольного разрешения высыпаний.
Прогноз лихеноидного питириаза в большинстве случаев благоприятный, даже при отсутствии терапевтических мер заболевание может самостоятельно разрешиться в течение нескольких месяцев (PLEVA) или лет (PLC). Тем не менее, больным показано диспансерное наблюдение у дерматолога с осмотрами через каждые несколько месяцев, поскольку в отдельных случаях данная патология может перерождаться в злокачественную лимфому кожи. Это осложнение лихеноидного питириаза встречается крайне редко и потому не оказывает существенного влияния на прогноз состояния в целом. Профилактические мероприятия сводятся к своевременному лечению очагов хронической инфекции в организме. При наличии аллергий и других патологических состояний иммунитета показано исключение аллергенных продуктов, адекватное и своевременное лечение аутоиммунных заболеваний.
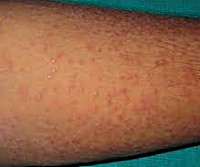
Лихеноидный туберкулез кожи – одна из дерматологических форм данного инфекционного заболевания, чаще всего возникающая как осложнение туберкулеза других типов и локализаций на фоне пониженного иммунитета. Симптомами являются небольшие симметричные узелки розового или коричневого цвета, расположенные на туловище и покрытые белесыми чешуйками. Диагностику лихеноидного туберкулеза кожи производят на основании результатов осмотра дерматолога или фтизиатра и туберкулиновых проб, в подозрительных случаях выполняют биопсию и гистологическое исследование пораженных тканей. Лечение заболевания осуществляют традиционными противотуберкулезными средствами, назначают иммуностимулирующую и витаминную терапию.
МКБ-10
Общие сведения
Лихеноидный туберкулез кожи, или золотушный лишай – форма туберкулезного поражения кожных покровов, которая чаще всего развивается у детей с пониженным иммунитетом. В отдельных случаях заболевание возникает у взрослых, страдающих от резко выраженного иммунодефицита. Лихеноидный туберкулез кожи является достаточно редкой разновидностью данного инфекционного заболевания. Динамика кожных проявлений зависит от течения туберкулезных процессов в организме в целом. Например, при успешной терапии туберкулеза легких или других органов дерматологические симптомы также исчезают, рецидивы после выздоровления встречаются очень редко. Лихеноидный туберкулез кожи считается одной из наиболее доброкачественных форм поражения кожных покровов микобактериями.

Причины
Это состояние зачастую возникает как осложнение других дерматологических форм туберкулеза, таких как туберкулезная волчанка, скрофулодерма и папуло-некротический туберкулез. Возможно также развитие лихеноидного туберкулеза кожи вследствие активного поражения микобактериями легких, лимфатических узлов и костной системы. Ряд фтизиатров и дерматологов полагают, что значительную роль в возникновении этого состояния играет не колонизация кожных покровов собственно возбудителем, а разновидность аллергической реакции на его жизнедеятельность в организме. Этот факт подтверждают задокументированные случаи лихеноидного туберкулеза кожи на фоне активного лечения туберкулезной волчанки. В процессе терапии огромное количество микобактерий погибает, элементы их клеток попадают в кровь, провоцируя развитие аллергических реакций.
Косвенным подтверждением аллергической природы лихеноидного туберкулеза кожи становятся наблюдения, свидетельствующие о наличии конституциональной предрасположенности к этому заболеванию. У больных в анамнезе нередко отмечаются различные аллергические состояния – от простой крапивницы до бронхиальной астмы. Все это дает исследователям основания полагать, что лихеноидный туберкулез кожи является не отдельной формой заражения микобактериями, а всего лишь редким симптомом других форм туберкулезного процесса. Тем не менее, на сегодняшний день в официальной классификации это заболевание выделяется в отдельный тип.
Симптомы лихеноидного туберкулеза
Лихеноидный туберкулез кожи сопровождается папулезными высыпаниями и узелками, которые обычно располагаются на кожных покровах туловища симметрично по отношению к срединной линии тела. Изредка кожные проявления развиваются на верхних конечностях, шее, лице, ягодицах и голенях. Папулезные элементы зачастую ассоциированы с волосяными фолликулами. Размеры узелков при лихеноидном туберкулезе кожи составляют от 1-го до 3-х миллиметров, их цвет варьируется от розового до коричневого. Узелковые элементы зачастую сливаются между собой с формированием бляшек различных размеров и форм. На их поверхности образуются белесые (реже – коричневые) чешуйки.
Каких-либо иных симптомов при этом дерматологическом состоянии практически никогда не наблюдается. Изредка больные лихеноидным туберкулезом кожи жалуются на небольшой зуд или чувство жжения на пораженных участках кожных покровов. Высыпания сохраняются на протяжении полутора-двух месяцев, после чего самопроизвольно разрешаются, оставляя после себя поверхностные малозаметные рубцы, участки гипопигментации или атрофии кожи. Если туберкулезный процесс в организме сохраняется, то после разрешения узелков возможен рецидив лихеноидного туберкулеза кожи, при этом можно заметить сезонность заболевания – особенно часто новые высыпания проявляются в осенне-зимний период.
Диагностика
Определение лихеноидного туберкулеза кожи в дерматологии производится на основании осмотра пациента, изучения анамнеза и результатов пробы Манту и диаскин-теста. При проведении дифференциального диагноза в спорных случаях могут осуществлять биопсию кожных покровов и гистологическое изучение тканей узелковых элементов, иммуноферментные анализы (квантифероновый тест на туберкулез, t-spot.tb).
При осмотре выявляют характерные симметричные высыпания на туловище или других участках тела, узелки размером 1-3 миллиметра и полученные в результате их слияния бляшки. Иногда на фоне высыпаний при лихеноидном туберкулезе кожи определяются светлые пятна и рубцы, оставшиеся от предыдущих заживших узелков.
В анамнезе или истории болезни пациента обязательно обнаруживается активный туберкулезный процесс: поражение легких, лимфатических узлов, кожных покровов (скрофулодерма, папулонекротический туберкулез). Практически всегда у больных лихеноидном туберкулезом кожи определяются признаки снижения иммунитета: повышенная частота простудных заболеваний, обострение хронических инфекционных патологий, грибковые поражения кожи и внутренних органов. Аллергические пробы на чувствительность к туберкулину всегда резко усилены, могут определяться сопутствующие заболевания аллергической природы (крапивница, бронхиальная астма).
В процессе гистологического изучения кожных покровов при лихеноидном туберкулезе выявляют умеренную лимфоцитарную и гистиоцитарную инфильтрацию дермы с преимущественной локализацией вокруг волосяных фолликулов или потовых желез. Иногда инфильтрация принимает вид эпителиоидно-клеточных гранулем, при этом в их центре отсутствуют участки казеозного некроза. Микобактерии в дерме при лихеноидном туберкулезе кожи обнаруживается редко, что служит дополнительным доказательством аллергической природы заболевания. Дифференциальный диагноз следует производить с сифилитическими кожными проявлениями и некоторыми формами красного плоского лишая.
Лечение лихеноидного туберкулеза кожи
Существенную роль в терапии лихеноидного туберкулеза кожи играет лечение основного туберкулезного процесса, который может быть локализован в лимфатических узлах или внутренних органах. Для этого применяют традиционные противотуберкулезные препараты. Как правило, после успешного излечения туберкулеза кожные проявления быстро исчезают и больше не появляются. При лихеноидном туберкулезе кожи также немаловажно уделять внимание иммунологическому статусу пациента, поскольку это заболевание возникает на фоне ослабления защитных сил организма. Для нормализации иммунитета применяют иммуностимулирующие препараты синтетического или растительного происхождения.
Для усиления сопротивляемости организма к туберкулезному поражению используют витаминно-минеральные комплексы, специальную диету с пониженным содержанием соли и высоким количеством белков. При лихеноидном туберкулезе кожи также показаны физиотерапевтические процедуры (ультрафиолетовое облучение) и прием солнечных ванн. Санаторно-курортное лечение в терапии этого состояния имеет такое же большое значение, как и при других формах туберкулеза. При кожном зуде местно назначают кортикостероидные мази для снижения выраженности симптома.
Прогноз и профилактика
Прогноз лихеноидного туберкулеза кожи практически всегда благоприятный, однако, на него влияют течение и форма основного туберкулезного поражения. Высыпания и узелки склонны к самопроизвольному разрешению через 1-2 месяца после возникновения, на их месте остаются лишь малозаметные рубцы или легкая гипопигментация. Для профилактики лихеноидного туберкулеза кожи необходимо своевременно выявлять и лечить туберкулезное заражение организма, а при наличии туберкулезного процесса – следить за уровнем иммунитета. Эти меры не только предотвращают развитие поражения кожи, но и способствуют скорейшему полному выздоровлению больного.
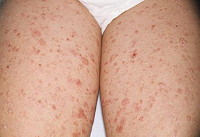
Острый лихеноидный парапсориаз (болезнь Муха-Габермана) – острая доброкачественная папулосквамозная разновидность каплевидного парапсориаза. Клиническим отличием патологии является истинный полиморфизм высыпаний, папулы, пустулы, буллы, геморрагии, гетерогенные корки и варицеллеподобные (геморрагические) элементы, сочетающиеся с привычными для каплевидного псориаза розовыми каплевидными папулами. Первичные элементы рассеяны, располагаются симметрично. Заболевание дебютирует остро и очень быстро генерализуется. Возможны явления продрома. Способно к самостоятельному спонтанному разрешению. Единственным достоверным методом диагностики является биопсия. При необходимости назначают местные и системные стероиды и антибиотики.
Общие сведения
Острый лихеноидный парапсориаз – полиморфный дерматоз неясной этиологии, который является разновидностью парапсориаза, характеризуется острым дебютом и спонтанным разрешением процесса. Известна также редкая тяжелая фебрильная язвенно-некротическая форма заболевания, требующая лечения в стационаре. Обычно на месте первичных вариолиформных элементов остаются оспоподобные рубчики, папулы разрешаются с явлениями гиперпигментации, что клинически напоминает каплевидный псориаз. Именно этот факт дал некоторым дерматологам основание считать острый лихеноидный парапсориаз разновидностью каплевидного. Патология чаще возникает у мужчин подросткового и молодого возраста, не имеет расовых особенностей, встречается во всех этнических группах и географических регионах, внесезонна. Актуальность проблемы на современном этапе связывают с возможностью спонтанной трансформации острого лихеноидного парапсориаза в злокачественный грибовидный микоз.

Причины острого лихеноидного парапсориаза
Этиология патологического процесса не ясна. В современной дерматологии рассматривают три возможных причины развития острого лихеноидного парапсориаза. Ведущей считается инфекционная теория. С этой точки зрения острый лихеноидный парапсориаз провоцируется внедрением в кожу инфекционного антигена-возбудителя, запускающего защитную реакцию антиген-антитело. Антигенное проникновение нарушает целостность клеток иммунной системы местного и общего уровня, начинается выработка медиаторов воспаления, итогом которой становятся реакции кожи в виде высыпания первичных элементов.
К инфекционной теории близка теория возникновения острого лихеноидного парапсориаза вследствие качественного нарушения Т-клеточной ткани. В этом случае воспаление кожи рассматривается как процесс, спровоцированный ответной реакцией (возможно на вирус) с участием комплекса Т-лимфоцитов +С04, подавляющих цитокины и продуцирующих интерлейкины, которые участвуют в пролиферации лимфоидной ткани. Результатом становятся высыпания на коже лимфопролиферативного характера, способные в любой момент трансформироваться в грибовидный микоз. Процесс диссеминирует с реактивным вовлечением лимфоузлов.
Третья теория предполагает возникновение аллергического васкулита в результате образования иммунных комплексов. При таком варианте в качестве повреждающего кожу фактора рассматривают аллергическое начало, которое при внедрении вызывает сенсибилизацию дермы. Аллергизированная кожа становится гиперчувствительной и в ответ на любое негативное воздействие начинает активно продуцировать антитела, в результате развивается аутоиммунный процесс с поражением сосудов.
Симптомы острого лихеноидного парапсориаза
Клинические проявления заболевания сводятся к внезапному появлению симметричных высыпаний на сгибательных поверхностях конечностей, животе и передней части грудной клетки. Первичные элементы представлены бурыми эритемами, мелкими (от 1 мм до 7 мм) розовыми выпуклыми папулами и буллами с центральным геморрагическим некрозом. Высыпания появляются на фоне быстро проходящего субъективного ухудшения общего самочувствия. Первоначально волосистая часть кожи головы, ладони и подошвы не поражаются, затем процесс может распространиться и на эти участки кожного покрова. Через несколько месяцев высыпания самостоятельно разрешаются. Возможно поражение слизистых полости рта, языка.
Появлению элементов в отдельных случаях предшествуют высокая температура, астения, чувство разбитости, слабость, миалгии. Затем возникает полиморфная сыпь, элементы которой сливаются в крупные очаги с приподнятыми краями, изъязвлением и центральным некрозом. В 70% случаев увеличиваются регионарные лимфатические узлы. При появлении перечисленных симптомов говорят о тяжёлом течении фебрильной язвенно-некротической формы заболевания. Такая разновидность способна хронизироваться и персистировать в течение нескольких месяцев или лет. Течение острого лихеноидного парапсориаза зависит от общего состояния здоровья пациента и его иммунитета.
Диагностика острого лихеноидного парапсориаза
Клинический диагноз ставит дерматолог на основании симптомов заболевания и результатов биопсии. В исследуемом фрагменте кожи из очага поражения находят выраженный гиперкератоз, некроз эпидермальных клеток и лимфоцитарный инфильтрат. В дерме инфильтрат состоит из Т-клеточных цитотоксических лимфоцитов. Дифференцируют острый лихеноидный парапсориаз с ветрянкой, хроническим лихеноидным и каплевидным парапсориазом, лимфоматоидным папулёзом, пустулёзным сифилидом, болезнью Джанотти-Крости, многоформной эритемой, аллергическим васкулитом, папулонекротическим туберкулёзом кожи и токсикодермией.
Лечение острого лихеноидного парапсориаза
Тактика лечения заболевания зависит от тяжести патологического процесса и его распространённости. В терапии патологического процесса дерматологи выделяют три линии. Первая линия – приём антибиотиков тетрациклинового ряда или макролидов внутрь по индивидуальным схемам, использование в лечении кортикостероидов и местных иммуномодуляторов. Вторая линия – применение физиотерапии: ПУВА-терапия, УФБ-терапия. Третья линия – назначение цитостатиков. В тяжёлых случаях возможна смешанная терапия патологического процесса. При отсутствии эффекта от амбулаторного лечения или распространении процесса пациента госпитализируют. Наружно назначают эмоленты (вещества на жировой основе, равномерно распределяющиеся по коже), гормональные мази, препараты с алклометазоном, снижающим боль, зуд и выраженность воспаления в коже. Методов профилактики пока не существует. Прогноз неопределенный, при этом острая форма поддается лечению лучше других разновидностей заболевания и реже трансформируется в грибовидный микоз.

Лихеноидная токсидермия – реакция кожи, имитирующая красный плоский лишай, возникающая вследствие воздействия химических веществ (чаще всего лекарственных средств), поступающих в неё гематогенным путем (в организм химические вещества могут проникать перорально, парентерально, ингаляционно, per rectum, трансвагинально).
Синонимы
папулёзная токсидермия, лихеноидная реакция.
Эпидемиология
Возраст: редко у детей, у взрослых – в любом возрасте, но чаще встречается в возрасте старше 50 лет. Пол: мужчины и женщины болеют одинаково часто.
Анамнез
Заболевание начинается остро после приёма лекарственного средства (реже - продукта питания или напитка) и характеризуется распространёнными папулёзными высыпаниями, напоминающими красный плоский лишай. Высыпания держатся несколько месяцев, затем бесследно разрешаются с выраженным шелушением.
Течение
острое начало с последующим самостоятельным (при условии отсутствия повторного контакта с причинным агентом) разрешением.
Этиология
Предрасполагающие факторы
Жалобы
на зуд кожи (более или менее постоянный) и наличие высыпаний.
Дерматологический статус
процесс поражения кожи носит распространенный симметричный характер и представлен множественными мономорфными высыпаниями без группировки или со слиянием элементов сыпи
Элементы сыпи на коже
- плоские папулы с гладкой поверхностью, иногда с пупковидным вдавлением в центре, розового, красного или синюшно-красного цвета, около 0,5 см в диаметре, имеющие полигональные очертания, в ряде случаев сливающиеся в бляшки. Папулы располагаются на фоне неизменённой кожи, впоследствии шелушатся по всей поверхности, бесследно разрешаясь; Феномен Кёбнера (появление свежих папул на месте механического раздражения кожи), блеск поверхности папул и сетка Уикхема (белесоватый сетчатый рисунок при смачивании поверхности папулы водой или маслом) могут встречаться или не определяются;
- вторичные гиперпигментные пятна около 0,5 см в диаметре, возникающие на месте разрешающихся папул, которые могут шелушиться по всей поверхности с последующим бесследным разрешением;
- чешуйки − отрубевидные или пластинчатые, серебристо-белого или цвета нормальной кожи, которые располагаются на поверхности плоских папул или вторичных гиперпигментных пятен.
Элементы сыпи на слизистых
- плоские папулы с гладкой поверхностью, иногда с пупковидным вдавлением в центре;
- серого или фарфорово-белого цвета;
- до 0,5 см в диаметре;
- имеющие округлые, неправильные или полигональные очертания. Папулы впоследствии могут подвергаться мацерации и эрозированию, периферическому росту и слиянию с другими папулами с образованием бляшки (кружевного рисунка), бесследно разрешаясь впоследствии.
Придатки кожи
Локализация
Туловище (грудь, живот, спина), верхние и нижние конечности, редко –слизистая оболочка полости рта.
Дифференциальный диагноз
С красным плоским лишаем, с псориазом.
Сопутствующие заболевания
гепатиты, сахарный диабет, реакция трансплантант-против хозяина.
Диагноз
Основывается на данных Анамнеза и клинической картины. Следует выяснить, отмечал ли пациент сходные симптомы ранее, после приема каких-либо лекарств или продуктов питания. Какие профессиональные факторы могли стать причиной такой реакции? С чем сам больной связывает свое заболевание? Многие больные не считают медикаментами средства, которые они давно принимают (капли в нос или в глаза, пероральные контрацептивы). В перечень лекарств больные обычно не включают препараты, прием которых закончился 1–2 недели тому назад. Необходимо иметь ввиду возможность перекрестной аллергической реакции: некоторые диуретики (фуросемид, тиазид) реагируют с сульфаниламидами; пенициллин — с полусинтетическими антибиотиками, отличающимися от исходного препарата боковыми цепями. В сложных клинических случаях прибегают к гистологической диагностике.
Патогенез
токсидермий различен и полностью не изучен. Предполагают, что чаще всего лихеноидная токсидермия развиваются по механизму аллергической реакции замедленного типа или одновременно немедленного и замедленного типа.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Читайте также:

