Что такое кожный покров у ребенка
Обновлено: 25.04.2024
В статье приводятся современные сведения о формировании барьерных свойств эпидермальных структур кожи. Раскрываются патогенетические особенности нарушений барьерных свойств кожи при воспалительных и десквамативных дерматозах в детском возрасте.
Disturbance of skin barrier properties as factor of chronization of dermatoses in children, treatment: theoretical and practical innovations
Current article describes up-to-date information about barrier properties forming in epidermal structures of the skin. Description of pathogenetic qualities of disturbance in skin barrier properties during inflammatory and desquamative dermatoses in children is given.
Кожа человека выполняет множество жизненно важных функций. Это основной орган, осуществляющий контакт с внешней средой, обеспечивающий барьер, что позволяет организму сохранять гомеостаз и предотвратить обезвоживание. Существенную роль в формировании барьерных свойств кожи играет эпидермальный барьер — это собирательное понятие, характеризующее роговой слой, его состояние и происходящие в нем процессы кератинизации, синтез высокоспециализированных межклеточных липидов, образование натурального увлажняющего фактора, десквамацию [1]. Осуществление барьерных функций кожи в целом обеспечивается посредством многочисленных кооперативных взаимодействий различных структур эпидермиса, дермы, клеток местного иммунологического надзора, экскреторной функцией сальных и потовых желез и т. д. [2].
Особое патогенетическое значение имеет понимание дермальных изменений, происходящих в эпидермисе пациентов, страдающих дерматозами, в основе которых лежат воспалительные и десквамативные процессы, происходящие в эпидермисе.
В еще большей степени это касается детей первых лет жизни, имеющих ряд анатомо-конституциональных особенностей строения кожи, обусловливающих незрелость эпидермальных и дермальных барьерных структур. Среди них: нежный и рыхлый эпидермис, тонкая базальная мембрана, нейтральная или слабощелочная рН, повышенная проницаемость эндотелия сосудов, высокая резорбционная способность жирорастворимых веществ и ряд других.
Как упоминалось выше, одно из ведущих мест среди защитных барьеров эпидермиса в настоящее время отводят роговому слою. Ранее считалось, что роговой слой это отмершие участки кожи с аморфной массой кератиновых нитей, исследования последних лет показали, что это живая, динамичная и очень активная ткань с выраженным метаболизмом липидов в межкератиноцитарном матриксе, таких как церамиды, гликосилкерамиды, свободные сфингоидные основания, холестерол и его сульфаты, жирные кислоты, фосфолипиды, некоторые другие, а также упорядоченной структурой и движением кератиноцитов [3–5]. Известно, что процессы естественной кератинизации в эпителиальных клетках обеспечиваются белком филаггрином, осуществляющим агрегацию филаментов — компонентов цитоскелета. В результате этого процесса формируются постклеточные белковые структуры, в которых отсутствуют органеллы — корнеоциты. «Мертвыми» эти клетки считают потому, что они не синтезируют белки и не реагируют на влияния различных сигнальных молекул [2].
Двойные ковалентные связи жирных кислот прочно, подобно «цементу», скрепляют липидные пласты между собой и с роговыми «кирпичиками» корнеоцитов, образуя подобие кирпичной кладки, тем самым обеспечивается механическая прочность рогового слоя. Важно отметить также тот факт, что высокоспециализированные липиды рогового слоя образуют биполярную прослойку между кератиноцитами таким образом, что более полярная гидрофильная фаза располагается между двумя кристаллическими, наподобие «сэндвича» по A. Rawlings, 2003 [2].
Указанная структура позволяет препятствовать трансэпидермальной потере воды, проникновению через кожу водорастворимых веществ и обеспечивает целостность кожи.
В обеспечении надежности эпидермального барьера также важное значение имеет наличие на его поверхности водно-липидной мантии Маркионини, являющейся смесью кожного сала, секрета эккринных потовых желез и церамидов рогового слоя [3, 6]. Эмульгирование кожного сала происходит благодаря гидрофильным высокомолекулярным спиртам и холестеролу, входящему в его состав. При этом на поверхности кожного покрова создается слабокислый рН (4,5–5,5). Благодаря такому составу данная водно-липидная эмульсионная пленка выполняет ряд уникальных функций:
- поддержание нормальной эластичности кожи, препятствие ее пересушиванию;
- поддержание постоянной температуры тела (за счет изменений ее физического состава);
- нейтрализация щелочей органическими жирными кислотами, поддержание постоянного слабокислого pH;
- подавление размножения микроорганизмов благодаря свободным низшим жирным кислотам кожного сала;
- один из путей экскреции продуктов метаболизма, лекарственных и токсических веществ.
Таким образом, сложная динамическая система межклеточных взаимодействий и межкератиноцитарного обмена липидов создает стойкий, малопроницаемый эпидермальный барьер, надежно защищающий от воздействия факторов внешней среды, а также предотвращающий от трансэпидермальной потери влаги.
Одним из частых клинических проявлений многих кожных болезней, например, таких как ихтиоз, кератодермии, атопический дерматит, экзема, псориаз, хейлит, болезнь Дарье, болезнь Девержи и др., является сухость кожи следствие изменения соотношения и содержания липидов [4].
Сухая кожа — это истонченная кожа с шелушением и/или мелкими трещинами и субъективным ощущением стягивания. Причинами сухости, как правило, являются дегидратация рогового слоя и нарушения кератинизации, свидетельствующие о нарушении барьерной функции кожи. В некоторых случаях нарушение проницаемости является первичным патогенетическим звеном, влекущим за собой комплекс патологических изменений, в других случаях нарушение барьерной функции рогового слоя ухудшает течение уже существующих заболеваний [6]. В последнее время все большее число исследователей доказывают, что во многих случаях в развитии воспаления и гиперплазии эпидермиса существенную роль играют цитокины, вырабатываемые самими кератиноцитами при повреждении эпидермального барьера. Установлено, что сразу после повреждения рогового слоя повышается концентрация интерлейкина-1α (ИЛ-1α), фактора некроза опухоли α, которые действуют по сигнальному механизму: каждая сигнальная молекула способна стимулировать выработку других сигнальных молекул с различными функциями, которые в свою очередь побуждают клетки к секреции новых биологически активных веществ [6, 7].
При повреждении рогового слоя в эпидермисе разворачивается ответная реакция, направленная на восстановление его липидных структур. Если восстановление происходит недостаточно быстро, то клетки эпидермиса подвергаются массированной атаке со стороны микроорганизмов и токсинов, в процессе которой поврежденные кератиноциты начинают секретировать цитокины, запускающие воспалительную реакцию. Воспаление всегда сопровождается продукцией свободных радикалов, что приводит к дальнейшему повреждению клеток эпидермиса, которые уже не могут обеспечить полное восстановление липидного барьера, поэтому эпидермис постепенно обезвоживается. Кожа становится сухой, шелушащейся и воспаленной.
Наиболее распространенным заболеванием кожи в детской дерматологической практике является атопический дерматит [8]. Нарушения барьерных свойств кожи при этом дерматозе связаны со сложными и многогранными процессами, протекающими в эпидермисе. Так, в роговом слое отмечается снижение уровня свободных церамидов, в частности С1?линолеата, который играет важную роль в формировании билипидного слоя и которому принадлежит особо важная роль в защитном механизме при повторном раздражении. Именно с его недостатком связывают предрасположенность кожи к экзематозным реакциям под воздействием различных ирритантов. Отмечается повышение активности фермента сфингомиелиназы, свободных жирных кислот, сфингозина, фосфатидилхолина, на которые в значительной степени влияют рН и осмотическое давление [2, 6]. Все это в значительной степени изменяет нормальную регуляцию метаболизма липидов, гидролитическую деградацию корнеодесмосом при терминальном разъединении роговых клеток и высвобождение кератиноцитами ИЛ-1α, активирующего ответ эпидермиса на внешние раздражители. Кроме того, имеются данные о дефиците филаггрина у пациентов, страдающих атопическим дерматитом. В процессе деградации этого белка образуется натуральный увлажняющий фактор (natural moisturizing factor, NMF): высвобождающиеся аминокислоты, которые в норме создают высокое осмотическое давление в клетке, осуществляют приток воды в корнеоциты по градиенту концентраций, делая роговые чешуйки упругими. В свою очередь, обезвоживание эпидермиса стимулирует выброс провоспалительных цитокинов, способствуя формированию кожных патологических реакций [4, 7].
Указанные изменения приводят к формированию атопического ксероза, снижению барьерных функций кожи, проявляющемуся агрессией различных микробных агентов, играющих важную роль в хронизации воспаления, носящего атопический или неатопический характер. Сегодня общеизвестным является тот факт, что практически в 100% случаев кожный покров больных атопическим дерматитом колонизирован штаммами золотистого стафилококка, он высеивается как с пораженных, так и с непораженных участков кожи. При этом клинические признаки инфекционного процесса на коже нередко отсутствуют [8, 9].
Колонизация золотистого стафилококка возможна вследствие наличия на клеточной стенке бактерий — рецепторов-адгезинов к ламинину и фибронектину эпидермиса, формирования фолликулярных структур между клетками золотистого стафилококка и корнеоцитами, что приводит к формированию бактериальной биопленки, участвующей в адгезии стафилококка [10]. Также колонизация стафилококка возможна вследствие снижения экспрессии факторов врожденного иммунитета в коже, в частности антимикробных пептидов — дефензинов и кателицидина.
Кроме стафилококка, при атопическом дерматите высеваются и другие микроорганизмы, среди которых наиболее часто встречается стрептококк. Зачастую в очагах поражения обнаруживается микст-инфекция.
Нарушения барьерных свойств кожи также наблюдаются и у пациентов с псориазом. Эти изменения происходят вследствие снижения концентрации свободных и связанных церамидов: C3b, C5 и церамидов В соответственно. Вместе с тем отмечается снижение уровня экспрессии свободных церамидов — C2, C3a и C4; кислот — гидроксикислот, жирных кислот (олеатов и линолеатов, ковалентно связанных с корнеоцитами). Совокупность указанных трансформаций приводит к изменениям сцепления корнеоцитов и нарушениям десквамации.
Особенностями нарушений барьерных свойств кожи при ихтиозе являются снижения уровней свободных церамидов: C3b, C5 и уровня сфингозина, на фоне повышенной концентрации свободных церамидов — C2, C3a и C4. Результатом этих процессов является формирование ретенционного гиперкератоза [3].
Кроме того, нарушения эпидермального барьера у детей, страдающих воспалительными дерматозами, вызывают многочисленные внешние воздействия, приводящие к повреждению, в том числе этому способствуют расчесы, травмы, различные аллергены и ирританты, вторичная инфекция, а зачастую и неправильный уход за кожей [1, 4]. Нарушают, в известной степени, барьерные свойства кожи и беспорядочное использование больными наружных лечебных и косметических средств. В особенности это касается так часто применяемых глюкокортикостероидных лекарственных препаратов, которые вызывают изменения липидного барьера кожи.
Целью наружной терапии воспалительных и десквамативных дерматозов и состояний кожи в детском возрасте являются купирование воспаления и зуда путем назначения противовоспалительных средств, восстановление водно-липидного слоя и повышение барьерной функции кожи посредством использования смягчающих питательных средств. Важен также и последующий адекватный уход за кожей путем назначения очищающих и увлажняющих средств, позволяющих адекватно реабилитировать пациентов и пролонгировать ремиссию [11].
Для проведения рациональной наружной терапии необходимо оценивать характер и локализацию морфологических изменений кожи, выбрать лекарственное средство, учитывая механизмы его действия, подобрать адекватную лекарственную форму в зависимости от активности воспалительного процесса, выраженности клинической симптоматики нарушений барьерных свойств кожи.
В качестве современных средств увлажнения кожи используют различные лечебные косметические формы. Одни из них — средства непосредственного увлажнения — хумиктанты. В их основе натуральные увлажняющие факторы (пирролидонкарболовая кислота, мочевина, производные молочной кислоты), липосомы, полиолы, полисахариды, макромолекулы (хондроитинсульфаты, полисахариды, коллаген, эластин, др.). Средства, препятствующие потере воды, в состав которых входят вещества, образующие пленку, — воски, вазелин, парафин, пергидросквален, ланолин, многоатомные спирты, жирные кислоты, триглицериды, силиконы; либо препараты с кератолитическим действием [2].
Особое внимание в детской дерматологической практике отводится средствам на основе декспантенола, который в клетках кожи быстро превращается в пантотеновую кислоту, являющуюся составной частью коэнзима А и играет важную роль как в формировании, так и в заживлении поврежденного кожного покрова; стимулирует регенерацию кожи, нормализует клеточный метаболизм. Этим требованиям отвечает, например, крем Бепантен, являющийся важной составляющей комплексной наружной терапии ряда воспалительных и десквамативных заболеваний кожи с хроническим течением в детском возрасте. Вместе с тем фармакологические свойства препаратов для наружного лечения на основе декспантенола важны не только как лечебные, но и как профилактические средства, например, при пеленочном дерматите. Декспантенол в виде мази Бепантен формирует защитный барьер против внешних раздражителей (моча, фекалии), а мазевая основа Бепантена, представленная ланолином и мягким белым парафином, предотвращает трансэпидермальную потерю воды [12].
Особенностью современных тенденций создания средств лечебной косметики является комбинация биосовместимых увлажнителей и пленкообразующих веществ, многие из них в своем составе содержат микроэлементы. Тем самым достигается наибольшая эффективность увлажнения и дополнительная модификация действия посредством включения тех или иных микроэлементов [13].
Тем не менее, если обратиться к динамике восстановления кожи, будет видно, что эффективное восстановление барьерной функции кожи наблюдается лишь при использовании смеси трех ключевых липидов (церамидов, холестерина и жирных кислот), взятых в эквимолярном соотношении [6].
Среди аллергологов, педиатров и дерматологов остро дискутируется вопрос о частоте использования воды для очищения как пораженной, так и здоровой кожи [2, 4, 8, 11]. В исследованиях C. Chiang и L. E. Eichenfield (2009) было продемонстрировано уменьшение гидратации рогового слоя у пациентов, страдающих атопическим дерматитом [2, 14]. Мытье кожи водой без последующего нанесения увлажняющих средств резко снижало параметры ее увлажненности, вместе с тем увлажнение без предшествующего очищения с помощью воды существенно увеличивало содержание воды в роговом слое [2, 14, 15].
Также установлено, что скорость восстановления структур кожи, обеспечивающих барьерную функцию, значительно замедляется при наложении окклюзионной повязки на область повреждения. Дело в том, что репаративные процессы инициируются при увеличении трансэпидермальной потери воды. При снижении скорости трансэпидермальной потери воды выработка высокоспециализированных липидов рогового слоя тормозится [2, 15]. Этот факт следует учитывать, например, при выборе памперса при пеленочном дерматите или при выборе повязок в процессе лечения травматических поражений или после хирургических манипуляций.
Несмотря на все косметологические инновации последних лет, важно помнить, что не все кремы, состоящие из вышеуказанных ингредиентов современной фармакокосметологии, могут одинаково применяться и хорошо переноситься всеми пациентами. Так, соотношение одних и тех же ингредиентов для пациентов детского возраста, назначенных в прогрессирующую стадию псориаза, может привести к ухудшению течения кожного патологического процесса, а примененного в стационарную стадию — к улучшению и ускорить разрешение поражений кожи. Аналогично назначение врачом эмолентов должно учитывать состояние кожного покрова у детей в различные стадии и возрастные фазы течения атопического дерматита, важно также учитывать и анатомическую область поражений при назначении того или иного средства.
Адекватное использование местного лечения с применением современных дерматологических технологий имеет высокую безопасность, обеспечивает стойкую ремиссию заболеваний, предупреждает их рецидивирование и значительно улучшает качество жизни маленьких пациентов и членов их семей.
Литература
- Аравийская Е. Р., Е. В. Соколовский, Соколов Г. Н. и соавт. Эритема лица, особенности диагностики и ухода за кожей // Клиническая дерматология и венерология. 2003. № 3. С. 69–73.
- Аравийская Е. Р., Соколовский Е. В. Барьерные свойства кожи и базовый уход: инновации в теории и практике // Вестник дерматологии и венерологии. 2010; 6; 135–139.
- Скрипкин Ю. К. Кожные и венерические болезни. Рук-во для врачей в 4-х т. Т. 3. М.: Медицина. 1995. С. 239–292.
- Суворова К. Н., Тогоева Л. Т., Гришко Т. Н. и соавт. Корнеотерапия при воспалительных и десквамативных дерматозах у детей // Вопросы современной педиатрии. 2005. Т. 4. № 6. С. 39–44.
- Kligman A. M. The biology of the stratum corneum. In: Montagna W., Lobitz M. C. The Epidermis. Jerusalem–New York: Academic press 1964; 387–433.
- Эрнандес Е., Марголина А., Петрухина А. Липидный барьер кожи и косметические средства. М.: ИД «Косметика и медицина», 2005. С. 9–37.
- Nickoloff B. J., Naidu Y. Perturbation of epidermal barrier function correlates with initiation of cytokine cascade in human skin // J. Am. Acad. Dermatol. 1994; 30 (4): 535–546.
- Намазова Л. С., Вознесенская Н. И., Сурков А. Г. Атопический дерматит // Лечащий Врач. 2006. № 4. С. 72–78.
- Мазитова Л. П. Роль микробной гиперсенсибилизации в развитии аллергодерматозов у детей // Вестник дерматологии и венерологии. 2007. № 2. С. 36–38.
- Leyden J. E., Marples R. R., Kligmann A. M. Stafhylococcus aureus in the lesion of atopic dermatitis // Br. J. Dermatol. 1974. Vol. 90. P. 525–530.
- Смирнова Г. И. Современные технологии местного лечения атопического дерматита у детей // Иммунопатология, аллергология, инфектология. 2003. № 3. С. 75–82.
- Галлямова Ю. А. Пеленочный дерматит и травматизация кожи у детей // Лечащий Врач. 2013; 9; 24.
- Mao-Qiang M., Feingold C. R., Thornfeld C. R., Tlias P. M. Optimization of physiological lipid mixtures for barrier repair // J. Invest. Dermatol. 1996. Vol. 106. P.1096–1101.
- Chang C., Eichenfield L. E. Quantitative assessment of combination bathing and moisturizing regimens on skin hydration in atopic dermatitis // Pediatric Derm. 2009; 26: 3: 273–278.
- Grubauer G., Elias P. M., Feingold K. R. Transepidermal water loss: the signal for recovery of barrier structure and function // J. Lipid. Res. 1989; 30: 323–330.
Н. Н. Мурашкин, доктор медицинских наук, профессор

Кожа ребенка, как и взрослого человека, состоит из эпидермы, дермы (собственно кожи) и гиподермы (подкожной клетчатки). Однако по своим морфологическим и функциональным особенностям она отличается значительным своеобразием, особенно у детей раннего возраста.
Хороший детский дерматолог Москва — поликлиника «Маркушка».
Эпидермис имеет очень тонкий роговой слой, состоящий из 2-3 рядов слабо связанных между собой и слущивающихся клеток, и активно разрастающийся основной слой. Основная перепонка, разделяющая эпидермис и дерму, у детей раннего возраста недоразвита, рыхла, вследствие чего при патологии эпидермис может отделяться от дермы пластами (десквамативная эритродермия). Для детской кожи особенно характерно хорошее кровенаполнение, связанное с густой сетью широких капилляров, что придает кожным покровам вначале ярко-розовый, затем нежно-розовый цвет.
Дерма состоит из сосочкового и ретикулярного слоев, в которых слабо развиты эластические, соединительнотканные и мышечные элементы.
Сальные, потовые железы у ребенка, волосы на голове новорожденных детей
Сальные железы у ребенка хорошо функционируют уже внутриутробно, образуя творожистую смазку, покрывающую его тело при рождении. У новорожденных и детей 1-го года жизни на коже лица заметны желтовато-белые точки — избыточное скопление секрета в кожных сальных железах. У детей, предрасположенных к экссудативному диатезу, на щеках образуется тонкая, так называемая молочная корка, а на волосистой части головы — гнейс (жирная себорея).
Потовые железы у новорожденных сформированы, но в течение первых 3-4 мес. жизни обнаруживается их некоторая функциональная недостаточность, что связано с несовершенством центра терморегуляции.
Волосы на голове новорожденных детей вполне развиты, но не имеют сердцевины, сменяются несколько раз на 1-м году жизни. Кожа на спине и плечах покрыта пушком, более выраженным у недоношенных. Брови и ресницы выражены слабо, рост их усиливается на 1-м году, а к 3-5 годам жизни они становятся, как у взрослых людей. Ногти обычно хорошо развиты и доходят до кончиков пальцев у доношенных новорожденных.
Подкожная жировая клетчатка у ребенка, детей
Состав подкожной жировой клетчатки у детей разных возрастов различен: у детей раннего возраста в ней содержится большее количество твердых жирных кислот (пальмитиновой и стеариновой) и меньше — жидкой олеиновой кислоты, что и обусловливает более плотный тургор тканей у детей 1 -го года жизни, более высокую точку плавления жира и наклонность к образованию локальных уплотнений и отека кожи и подкожной клетчатки с образованием склеремы и склередемы. Важно отметить, что состав подкожного жирового слоя у грудных детей близок по составу к жирам женского молока, поэтому они всасываются, минуя переваривание, в желудочно-кишечном тракте ребенка. Подкожный жир в различных частях тела ребенка имеет разный состав, чем и обусловлены своеобразие распределения и порядок накопления или исчезновения жирового слоя при похудении. Так, при накоплении жира отложение его происходит прежде всего на лице, потом на конечностях, туловище и затем на животе (здесь преобладают жидкие жирные кислоты). Исчезает подкожная клетчатка в обратном порядке.
Особенностью детей раннего возраста является наличие у них скоплений бурой жировой ткани в задней шейной области, супраилеоцекальной зоне, вокруг почек, в межлопаточном пространстве, вокруг магистральных сосудов. У доношенного новорожденного ее количество составляет около 1—3 % всей массы тела. Она обеспечивает более высокий уровень теплопродукции за счет так называемого несократительного термогенеза (не связанного с мышечным сокращением).
Малым количеством жировой клетчатки объясняется большая смещаемость внутренних органов у детей до 5-летнего возраста, так как только к этому возрасту увеличивается количество жира в грудной, брюшной полостях, в забрюшинном пространстве. Жировые клетки у детей раннего возраста мельче и содержат ядра, с возрастом они увеличиваются в размере, а ядра, наоборот, уменьшаются. Округлость форм тела у девочек обусловлена тем, что более 70 % жировой ткани приходится на подкожный жир, в то время как у мальчиков — лишь около 50 %.
Функции кожи у ребенка, детей: защитная, дыхательная, резорбционная
Функции кожи многообразны, но главная из них — защитная. У детей эта функция выражена слабо, о чем свидетельствуют легкая ранимость кожи, частая инфицируемость из-за недостаточной кератинизации рогового слоя и его тонкости, незрелости местного иммунитета (детский иммунолог — поликлиника «Маркушка») и обильного кровоснабжения. Эти особенности делают детскую кожу легкоранимой и склонной к воспалениям, в частности при плохом уходе (мокрые, грязные пеленки).
Дыхательная функция кожи у детей раннего возраста имеет большее значение, чем у взрослых. Кожа активно участвует в образовании ферментов, витаминов, биологически активных веществ. Тесно связаны между собой выделительная и терморегулирующая функции, которые становятся возможными лишь к 3—4 мес. при созревании нервных центров. До этого возраста плохая регуляция температуры тела связана с большой относительной поверхностью тела, хорошо развитой сетью сосудов, из-за чего новорожденный ребенок, особенно недоношенный, может легко перегреваться или переохлаждаться при недостаточном уходе.
Резорбционная функция кожи у детей раннего возраста повышена (тонкость рогового слоя, богатое кровоснабжение), в связи с чем следует осторожно применять лекарственные средства в мазях, кремах, пастах, так как накопление их может вызвать неблагоприятный эффект. Кожа является органом с многочисленными и разнообразными рецепторами, обеспечивающими осязательную, температурную, поверхностную болевую чувствительность.
Отеки кожи ребенка, детей
При осмотре кожи ребенка, детей обращается внимание на наличие отеков и их распространенность (на лице, веках, конечностях, общий отек или местный, истинный или слизистый).
Причины генерализованных отеков многообразны. К факторам, влияющим на развитие отеков, относятся: повышение гидростатического давления в сосудистом русле, что способствует усиленному пропотеванию жидкости через сосудистую стенку в межклеточное пространство (сердечная недостаточность — консультации детского кардиолога, портальная гипертензия, слипчивый перикардит, тромбофлебит и др.); снижение онкотического давления, обусловленное уменьшением содержания белка в сыворотке крови (нефротический синдром; общие отеки часто возникают при острых и хронических почечных заболеваниях, при сердечной недостаточности).
Развитию общего отека в случае сердечной недостаточности у детей предшествуют отечность нижних конечностей и увеличение печени. По мере развития декомпенсации отеки становятся более распространенными, сочетаются с накоплением жидкости в серозных полостях (плевральной, перикардиальной, брюшной). В отличие от отеков сердечного происхождения отеки при заболеваниях почек сначала возникают на лице, а затем захватывают все новые и новые участки кожи. Особенно массивные отеки наблюдаются при нефротической форме гломерулонефрита. Общие отеки алиментарного происхождения появляются при недостаточности в рационе белковой пищи (преимущественное питание мучной, углеводистой пищей), при общей дистрофии.
Алиментарные отеки могут появляться при тяжелых хронических заболеваниях (циррозе печени), при расстройствах процессов расщепления и всасывания в кишечнике (целиакии, дисахаридазной недостаточности и др.). Безбелковые отеки зависят от гидростатического давления, то есть более выражены в соответствующих частях тела, например, односторонний легочный отек у лежачих больных при вынужденном или предпочтительном положении.
Своеобразный отек кожи и подкожной жировой клетчатки наблюдается при гипотиреозе. Кожа при этом становится сухой и утолщенной, в надключичных ямках в виде «подушечек» располагаются муцинозные (слизистые) отеки. Стероидные отеки возникают при лечении кортикостероидами и АКТГ в высоких дозах, при синдроме Кушинга.
Распространенные отеки наблюдаются при отечной форме гемолитической болезни новорожденных.
Местные отеки, иногда массивные, наблюдаются после укусов насекомых, змей, особенно в тех случаях, когда ребенок имеет аллергическую настроенность (консультация детский аллерголог поликлиника «Маркушка»). Они возникают также вследствие ангионевротических расстройств, типичным проявлением которых является отек Квинке, локализующийся в любом месте: на губах, веках, ушных раковинах, языке, наружных половых органах и т.д. Реже отек Квинке локализуется в области голосовых связок, что приводит к синдрому острого стеноза гортани.
Изолированные отеки в области лица у детей бывают после приступов кашля при коклюше, после интенсивного растирания глаз. Известно, что локальная инфекция в области придаточных пазух носа, зубов, миндалин может вызвать затруднение оттока и застой лимфы в лимфатических узлах угла нижней челюсти и симулировать односторонний или двусторонний отек лица, который исчезает по мере стихания воспалительного процесса.
К редким причинам отека лица относятся начинающийся дерматомиозит, склеродермия и тромбоз кавернозного синуса. Наиболее часто в детской практике встречаются сердечные и почечные отеки.
Мраморная кожа у младенца редкое явление. Но каждым родителям, которым довелось столкнуться со зрелищем, когда у их чада кожные покровы покрыты красно-фиолетовой сеточкой, пришлось пережить немало тревог, прежде чем они выяснили причину такой аномалии. Излишне паниковать при обнаружении мраморности кожи у грудничка не стоит, но и источник такой реакции эпидермиса все же выяснить нужно. Виновником мраморности кожных покровов может быть как физиологические, так и патологические процессы кровеносной системы ребенка. И если о физиологических причинах возникновения мраморности кожи у новорожденных волноваться не стоит, то патологическое состояние понадобится лечить. Исследуем, что представляет собой мраморная болезнь, ее симптомы, причины и лечение.
Чем отличается мраморная болезнь и мраморность эпидермиса у младенцев
Из-за похожей терминологии многие считают идентичной патологией мраморную болезнь и мраморный цвет кожи у новороженного. Но по своей сути эти отклонения имеют разный патогенез. Что такое мраморная болезнь? Очень опасная патология, такая как мраморная болезнь остеопетроза, характеризуется рассеянным уплотнением костной системы, по причине которого нарушается костномозговое кроветворение, а сами кости становятся ломкими. Заболевание остеопетроза смертельный диагноз, потому как лекарства, полностью исцеляющего этот недуг нет. А детки, страдающие такой генетической аномалией, редко доживают до возраста подростка.

Ранняя диагностика мраморной болезни у детей позволяет контролировать патологический процесс, выраженный переломами костей, неправильным их сращиванием, деформацией скелета и иными нарушениями. Смертельный мрамор наблюдается на срезе пораженной кости, отсюда и название болезни.
Мраморное заболевание опорно-двигательного характера обусловлено генетической аномалией, которая выражается в избыточном формировании костной ткани.
Мраморность кожи грудных детей ― это уже совсем другая патология и связана она с разбалансировкой сосудистой системы. Причины мраморности кожи у ребенка могут быть физиологическими либо патологическими. От этого зависит, нужно ли лечить малыша от сосудистой патологии или мраморная кожа у грудничка является временным явлением.
Физиологические причины мраморной кожи у детей
Иногда, ввиду особенности физиологии, конкретный ребенок имеет сосудистую систему, которая располагается близко к поверхности кожных покровов. Помимо этого, мраморная кожа у ребенка может быть следствием несовершенной терморегуляции. Поэтому когда изменяется температура окружающей среды в особенности в сторону похолодания, у младенца может наблюдаться мраморность кожных покровов. Особенно выражено просматривается рисунок в периферической зоне кровообращения, то есть на ногах и руках малыша.

Все эти факторы приводят к тому, что капиллярная сетка становится видимой.
Дети, предрасположенные к проявлениям мраморности на коже:
- Появившиеся на свет в результате затяжных родов с осложнениями.
- Которые при родах имели сильную нагрузку на шейный отдел и голову.
- Испытывавшие кислородное голодание в период вынашивания либо в процессе родов.
- Перенесшие внутриутробное инфицирование.
- Родившиеся раньше положенного срока.
Еще одной причиной мраморности кожи у ребенка является наследственность. Если один из родителей или тем более оба имеют вегетососудистые нарушения, то ребенку с большой степенью вероятности может передаться по наследству это патологическое состояние. Вегетососудистая дистония ― это не заболевание, а скорее синдром. ВСД может сопровождать человека всю жизнь, выражаясь в нервно-гуморальном расстройстве сердечно-сосудистой системы.
Особенного лечения вегетососудистая дистония не требует, понадобится приучить ребенка с самого раннего возраста к здоровому образу жизни и питания. Помогут правильный распорядок дня, закаливание и спортивные мероприятия. Мраморность кожных покровов у крохи первых месяцев жизни должна самостоятельно исчезнуть по достижению им полугодовалого возраста. Если мраморный сосудистый рисунок не проходит, то это является красноречивым признаком наличия сердечной или сосудистой патологии. Но лучше, конечно, не дожидаться шести месяцев, чтобы проверить пройдет мраморная кожа или нет, а заранее удостовериться у врача в причинах подобной сосудистой реакции организма.
Патологические причины мраморности кожи у ребенка
Физиологическую мраморность кожных покровов младенца лечить не требуется. Если в помещении прохладно, то достаточно растереть кожу малютки либо потеплее его одеть, чтобы тон кожного покрова восстановился. В случае, когда причиной появления сосудистого рисунка на теле крохи, стал перекорм, нужно просто уменьшить порции еды или увеличить промежутки между кормлением и все пройдет. Но когда вне зависимости от вышеперечисленных мероприятий симптомы мраморной кожи у новорожденного не исчезают, то стоит повнимательней изучить свое чадо на предмет обнаружения у него признаков сердечно-сосудистой патологии.
Тревожные симптомы патологической мраморности кожных покровов ребенка:
- Увеличение или снижение температуры тела.
- Обильное отделение пота.
- Возбужденное состояние.
- Выраженная вялость.
- Запрокидывания головки.
- Синева в области носогубного треугольника.
- Наряду с бардово-фиолетовым сосудистым рисунком, основной тон кожи бледный.
Эти симптомы могут указывать на следующие патологии:
- Прогрессирование анемии.
- Врожденные патологии.
- Генетические отклонения.
- Эцефалопатию перианатальную.
- Увеличенное внутричерепное давление.
- Пороки сердца либо врожденные сосудистые отклонения.
- Расстройство костеобразования (рахит).
В ситуации, когда мраморность кожных покровов у новорожденного связана с патологиями, понадобится определить конкретный источник проблемы. Лечащим врачом должно быть назначено полное обследование грудничка.
А по результатам тщательного исследования организма младенца, обязательно назначение индивидуальной терапии.
Чаще всего причиной множества патологий является кислородная недостаточность во внутриутробном развитии или асфиксия, возникающая при сложных и затяжных родах. Даже непродолжительная гипоксия во время беременности или нехватка кислорода при длительной родовой деятельности, способны привести к непредсказуемым неврологическим расстройствам у ребенка, в том числе и к сосудистым нарушениям в виде мраморной кожи.
Если причина мраморности кожных покровов в физиологии младенца, то задачей родителей является позаботиться о полноценном формировании сосудистого тонуса у своего ребенка. Это предназначение легко осуществимо, благодаря регулярному проведению массажных манипуляций, частым и продолжительным прогулкам на свежем воздухе, умеренным закаливаниям, плаванию и прочим полезным мероприятиям. Важно помнить, что крепкий иммунитет и здоровые привычки, заложенные с детства, вознаградят усилия родителей в течение всей полноценной жизни их чада.


Кожа ребенка отличается по своей структуре от кожи взрослого. Она составляет 1/12 часть всей массы тела малыша и при взаимодействии организма с внешней средой, она является первой линией защиты от вредных воздействий. В связи с этим любое повреждение кожи представляет собой значительную опасность для малыша 1 . Однако уязвимость детской кожи и слизистых оболочек более объясняется их анатомо-физиологическими особенностями 2 .
*Приведенные изображения представлены для ознакомления, носят исключительно художественный характер и могут отличаться от реальных.
Кожа ребенка состоит из трех слоев, каждый из которых имеет свое характерное строение и функцию 1 .
Верхний слой — эпидермис — имеет такое же строение, как у взрослого 3 . Но при рождении он значительно тоньше 3 . Только к 6-8 неделе жизни ребенок догоняет взрослого по толщине верхнего слоя кожи 4 . Тонкий эпидермис у недоношенного ребенка повышает риск потери влаги, и, как следствие потери тепла в первые недели жизни, что сопровождается обезвоживанием и переохлаждением 4 . За механическую защиту кожи отвечает кератин 3 . Это роговое вещество, которое постоянно образуется в клетках эпидермиса 3 . Процесс его синтеза в детском организме еще не отлажен 2 , а роговые чешуйки довольно слабо связаны между собой 3 . Поэтому кожа ребенка более подвержена внешнему воздействию, чем у взрослого 2 .
Как известно, кожа выполняет защитную функцию. Она обеспечивается целостностью рогового слоя и уровнем pH на поверхности кожи 3 . Защитная функция кожи у детей грудного возраста заметно снижена. Так, у новорожденного, в отличие от взрослого, значения pH на поверхности кожи приближены к нейтральным, тем самым создаются благоприятные условия для роста микробов 3 .
Еще одной особенностью кожи ребенка то, что она легко подвергается различным химическим и механическим воздействиям. Примером является чувствительность новорожденных и детей грудного возраста к ультрафиолетовому излучению из-за несформерованности процессов выработки специфического пигмента — меланина 3 .
Дерма (второй слой кожи, по сути, это сама кожа) развита недостаточно 5 . Она рыхлая 3 и характеризуется незрелостью эластических волокон 4 . Связь с эпидермисом довольно слаба, поэтому верхний слой кожи легко отделяется от дермы при использовании клейких материалов 4 .
Подкожно-жировая клетчатка у детей тоже рыхлая и содержит множество жировых долек 2,3 . Ее масса у ребенка в несколько раз больше, чем у взрослого человека 3 . По своему химическому составу подкожно-жировая клетчатка детей отличается от взрослых: в ней преобладают насыщенные жирные кислоты 3 . Они способствуют выработке тепла, необходимого новорожденному, но повышают риск развития тяжелых кожных заболеваний, например, склеремы и склеродермии 3 .
Особенности и строение детской кожи
Адекватный и регулярный уход за кожей — это элемент поддержания здоровья ребенка 4 . Врачи-дерматовенерологи рекомендуют использовать косметические средства с нейтральным или немного кислым значением pH 4 . Они меньше раздражают кожу и меньше нарушают кожный барьер, но при этом легче смываются, чем традиционное мыло.
При обнаружении каких-либо высыпаний или других изменений на коже ребенка, необходимо обратиться к специалисту. Дети могут болеть гнойничковыми заболеваниями, для лечения которых специалист может порекомендовать местный антибиотик 6 . Например, для борьбы с возбудителями бактериальных инфекций кожи может применяться комбинированный препарат с неомицином и бацитрацином в составе — порошок Банеоцин ®6 . Это антибиотик широкого спектра действия, работающий против ряда микроорганизмов 7 .

В разделе собраны ссылки на статьи по болезням кожи новорожденного ребенка, их диагностике, лечению. Отдельно собраны статьи по уходу за неонатальной кожей.
3. Папулосквамозные поражения кожи у детей (образования кожи с шелушением)
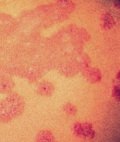
а) Псориаз
б) Красный волосяной лишай (КВЛ)
в) Фолликулярный кератоз (болезнь Дарье)
г) Ладонно-подошвенная кератодермия
д) Порокератозы
е) Аллергический контактный дерматит
ж) Атопический дерматит
з) Себорейный дерматит
з) Ладонно-подошвенный дерматоз
и) Периоральный дерматит
й) Розовый лишай
к) Парапсориаз
л) Красный плоский лишай
м) Блестящий лишай
н) Полосовидный лишай
о) Грибковые болезни - дерматофитии
4. Везикуло-буллезная сыпь у детей (образования кожи с пузырями)
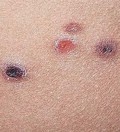
а) Вирусные инфекции кожи
б) Бактериальные инфекции кожи
в) Иммуннные дерматозы
г) Механические пузыри
д) Поражение паразитами: чесотка и педикулез
5. Узлы и опухоли кожи у детей
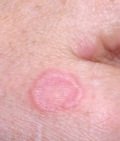
а) Поверхностные узлы и опухоли кожи
Дополнительно рекомендуем раздел сайта по дерматоонкологии (опухолям кожи)
В разделе собраны статьи по эпидемиологии, этиологии, диагностике, лечению рака кожи.
Перейти в раздел опухоли кожи
Перейти в раздел лимфомы кожи
б) Глубокие узлы и опухоли дермы
6. Нарушения пигментации кожи у детей
а) Гиперпигментации - темные пятна на коже
б) Гипопигментации - светлые пятна на коже
в) Дополнительно рекомендуем посетить раздел статей по невусам - родинкам
В разделе собраны ссылки на статьи по невусам всех видов. Невусы в народе также называются родинками.
г) Дополнительно рекомендуем посетить раздел статей по пигментным пятнам кожи - меланозам
В разделе собраны ссылки на статьи по невусам всех видов. Невусы в народе также называются родинками.
Читайте также:

