Что такое кожные трансплантаты
Обновлено: 18.04.2024
Техника и методика трансплантации кожи на голове, шее
а) Расщепленные кожные трансплантаты. Большинство хирургов для забора расщепленного кожного трансплантата пользуются специальным дерматомом, позволяющим точно контролировать толщину трансплантата. Чтобы дерматом не заедал и скользил гладко, кожа донорской области смазывается маслом. Это позволяет избежать разрывов лоскута и появления на нем заусениц.
Желательно, чтобы по мере продвижения дерматома ассистент аккуратно приподнимал край кожи с помощью щипцов, чтобы трансплантат не сминался и не рвался. После получения достаточного количества кожи, ее следует обернуть в марлю, пропитанную физиологическим раствором. Не стоит помещать трансплантат непосредственно в раствор или, тем более, воду, поскольку это может привести к его отеку и размягчению.
Другие хирурги просто укладывают в рану биосинтетический материал, под которым и будет происходить реэпителизация раны; это позволит избежать частой смены повязок в раннем послеоперационном периоде.
Следует избегать соблазна просто измерить размер дефекта, а затем на столике подогнать трансплантат под нужный размер. Если хирург совершит ошибку и избыточно резецирует трансплантат, вариантов действий у него останется немного: либо пришивать «обрезки» кожи к реципиентной области; либо делать в трансплантате большое число отверстий, чтобы его можно было подогнать к краям дефекта; либо выполнять забор нового трансплантата.
Всех подобных ситуаций следует избегать, поскольку они не позволяют добиться максимально приемлемого косметического результата и увеличивают риск развития осложнений (наличие которого всегда нужно объяснять пациенту). Чтобы избежать такой ситуации, лучше поместить превышающий по размеру дефект кожи трансплантат и подшить одну из сторон, а затем уже скорректировать размеры. Обрезать трансплантат нужно постепенно, двигаясь от периферии. Не следует пытаться достичь нужного размера одним взмахом скальпеля. Немного терпения оправдывается результатом. Затем выполняется простое однослойное ушивание раны по краям раны.
Поскольку вероятность того, что трансплантат приживется, зависит от питания от раневого ложа, следует предотвращать скопление жидкости (формирование серомы или гематомы) под трансплантатом. Поэтому для эвакуации избытка жидкости из-под трансплантата ушивать края раны разумно простыми узловыми швами. Некоторые хирурги предпочитают наложить в центре трансплантата фиксирующий шов, чтобы не допустить его возвышения над раневым ложем и закрыть все пустоты. Эта техника особенно полезна при трансплантатах большого размера. Также при использовании большого трансплантата для удаления избытка жидкости в нем можно проделать несколько небольших отверстий скальпелем № 15 («дырочки в пироге»).
Установка дренажа необязательна, т. к. в качестве инородного тела он нарушит реваскуляризацию покрывающей его части трансплантата.
Вне зависимости от размера трансплантата, его приживление ускоряется при использовании давящего тампона. Обычно в качестве тампона используется рыхлая марля или схожий материал, затем идет слой неприлипающего материала, обработанного мазью с антибиотиком. Тампон привязывается над трансплантатом нерассасывающейся монофиламентной нитью и выполняет две основные функции. Во-первых, он устраняет мертвое пространство и предотвращает формирование серомы под трансплантатом, во-вторых, снижает распространение на трансплантат сдвигающих сил (ориентированных в латеральном направлении), которые могут разрушить формирующиеся сосуды, а также травмировать сам трансплантат, приводя к формированию серомы или гематомы.
Тампоны могут быть достаточно крупными и неудобными для пациентов, но они незаменимы для обеспечения приживления трансплантата и достижения благоприятного результата лечения. Как правило, убирать их можно на седьмой день, в зависимости от клинической картины. После удаления тампона рана осматривается, при необходимости проводится туалет.
б) Полнослойные кожные трансплантаты. Вследствие самой сути полнослойного кожного трансплантата, рана на месте донорской области должна быть ушита, обычно веретенообразным методом. Поэтому хирург должен планировать не только размер донорской ткани, но и дополнительное иссечение кожи вокруг раны для того, чтобы ее можно было ушить без образования кожных дефектов.
После выбора донорской области разумным будет примерно на 10-15% увеличить размер планируемого трансплантата, поскольку в дальнейшем он несколько сократится. Затем выполняется забор кожи и удаляется подкожно-жировая клетчатка. Это увеличивает вероятность приживления трансплантата. Затем кожа укладывается в пропитанную марлю, обеспечивается гемостаз раневой поверхности, и дефект донорской области послойно ушивается.
Техника размещения полнослойного трансплантата аналогична таковой для расщепленного, лишь за тем исключением, что делать отверстия в коже чаще всего не требуется, т.к. обычно расщепленные трансплантаты по размеру не такие маленькие, как расщепленные (например, при пластике крупных дефектов волосистой части кожи головы).

Удаление злокачественной лентиго-меланомы спинки носа с соответствующими краями.
Также резецированы остатки нарушенных субъединиц носа, дефект восстановлен при помощи полнослойного кожного трансплантата.
(а) Вид пациента до операции. (б) Вид во время операции, на котором отмечены границы образования и края резекции, включающие в себя субъединицы носа.
(в) Операционный материал. (г) Хирургический дефект. (д) Полнослойный кожный трансплантат из надключичной области подшит к краям дефекта.
(е) Вид пациента спустя пять дней после операции. (ж) Вид пациента спустя два года, определяется умеренная гиперпигментация полнослойного трансплантата.
в) Дермальные трансплантаты. Забор дермального аутотрансплантата начинается с частичного выделения расщепленного трансплантата (толщина 0,3-0,4 мм), который остается прикрепленным к коже на дистальном конце. Затем нужно уменьшить ширину рабочей поверхности дерматома и сделать им еще одно движение по обнажившемуся участку (толщина 0,3-0,35 мм), для того, чтобы выделить полоску дермы. Выделенный расщепленный лоскут пришивается на место одним рядом швов, после чего на рану аккуратно накладывается повязка.
Затем дермальный трансплантат подшивается в реципиентное ложе, чаще всего рассасывающимися швами, дермальная поверхность должна быть обращена кнаружи. В некоторых ситуациях, когда можно не опасаться смещения трансплантата, подшивание не требуется. AlloDerm укладывается по такой же методике.
г) Жировые трансплантаты. Для забора жировых трансплантатов может использоваться либо метод липосакции, либо открытые методики. Обычно выбор конкретной техники зависит от предпочтений хирурга.
При использовании метода липосакции донорской областью обычно становится брюшная стенка, поскольку жировая ткань чаще всего присутствует здесь в достаточном количестве; а поскольку живот находится достаточно далеко от головы и шеи, работать могут сразу два хирурга, в результате сокращая время операции. Врач всегда должен пытаться работать в подкожном слое, не повреждая брюшину, при этом отверстие в канюле должно быть направлено в сторону от дермы. Иногда после забора материала на донорскую область накладывается давящая повязка для предотвращения формирования серомы или гематомы.
Аналогично выполняется и открытый забор жировой ткани. После небольшого поверхностного разреза следует ножницами отделить кожу от подкожно-жировой клетчатки. При заборе жирового трансплантата автор данной главы обычно предпочитает использовать полукружный разрез вокруг пупка, что позволяет избежать появления новых шрамов. Если разрез выполняется в нижних квадрантах живота, предпочтительно использовать левую сторону, чтобы в дальнейшем специалисты не перепутали его с рубцом после открытой аппендэктомии. Также для лучшего сокрытия шрама место будущего разреза разметка наносится при вертикальном положении пациента в нижнем белье.
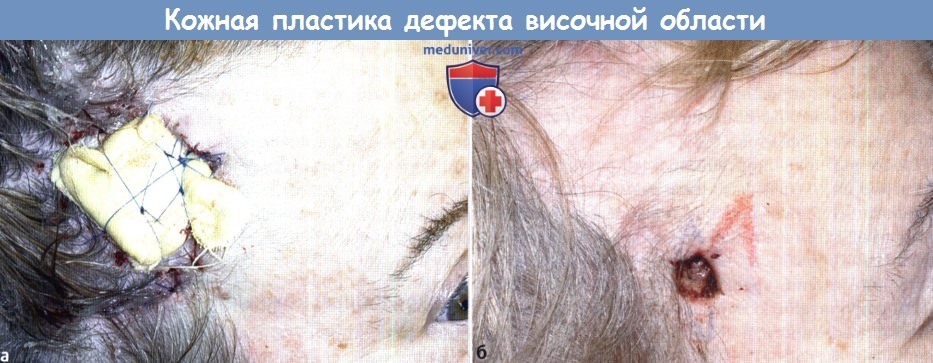
(а) Дефект кожи правой височной области, восстановленный полнослойным кожным трансплантатом,
удерживается на месте краевыми швами и давящим тампоном, привязанным лигатурами.
(б) Вид пациента спустя восемь месяцев во время реконструкции второго дефекта. Заметна небольшая гипопигментация кожного трансплантата.
д) Послеоперационный период после трансплантации кожи. При любых угрожающих признаках наблюдение должно быть как можно более тщательным. Проводится местный уход за раной (аккуратная обработка раны физиологическим раствором или перекисью водорода для удаления корочек, применение антибактериальных мазей, выявление и устранение любых состояний, способствующих неблагоприятному течению процесса заживления). Например, скопление экссудата (серомы) под трансплантатом ухудшает его питание, поэтому серомы необходимо дренировать.
Нарушить процесс заживления раны могут сопутствующие факторы, такие как курение или неконтролируемый сахарный диабет; для обеспечения оптимального результата необходимо контролировать подобные условия в послеоперационном периоде. Для документирования и отслеживания проблем при заживлении раны полезно пользоваться фотоаппаратом; в дальнейшем эти фотографии будут иметь образовательную ценность как для самого хирурга, так и для ординаторов.
При обнаружении участков некроза предпринимаются меры, описанные выше, с тем лишь исключением, что очаг(и) некроза следует иссечь для того, чтобы они не служили питательной средой для роста бактерий. На этом этапе не стоит пытаться повторно использовать трансплантаты или местные лоскуты, поскольку факторы, способствовавшие неудачному исходу, еще не были в полной мере скорректированы, а повторение неудачи обескуражит и хирурга, и пациента. Предпочтительнее оставить рану заживать вторичным натяжением, а спустя некоторое время провести повторную реконструкцию. Исключение составляют только дефекты средних и крупных размеров, либо дефекты, расположенные на участках, где избыточное рубцевание приведет к функциональным нарушениям или нарушению анатомических структур. В случаях, когда причина неудачного исхода недостаточно ясна или неисправима, для предотвращения повторения подобной ситуации следует использовать другой метод реконструкции.
Как и с любым другим рубцом, ограничение контакта с ультрафиолетовыми лучами является основной мерой, направленной на предотвращение появления пигментных изменений в рубце. В течение года после операции рекомендуется использовать солнцезащитные кремы или фильтры с солнцезащитным коэффициентом 30 или больше. После окончательного заживления можно рассмотреть способы дальнейшего улучшения внешнего вида рубца. Использование косметики очень сильно помогает скрыть остаточные дефекты как на ранних, так и на поздних этапах. И хотя обсуждение дермабразии выходит за рамки данной главы, ее можно использовать по краям трансплантата или на границах субъединиц лица для улучшения цвета и текстуры кожи.
Также на конечный результат может благоприятно повлиять использование лазера или некоторых световых устройств, которые улучшают внешний вид окружающей кожи. Как правило, страховые компании не оплачивают эти методы лечения, поэтому многим пациентам они оказываются недоступны.
Видео техники пересадки кожи - пластики расщепленным лоскутом

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Этапы и техника кожной пластики расщепленным трансплантатом
а) Показания для пластики расщепленным кожным трансплантатом:
- Относительные показания: гранулирующая раневая поверхность без какой-либо существенной инфекции.
- Противопоказания: местная инфекция; покрытая корками поверхность раны; обнаженные сухожилия, фасция или кость.
- Альтернативные операции: полнослойный кожный трансплантат, перемещаемый лоскут, кровоснабжаемый трансплантат, свободный или на ножке.
б) Подготовка к операции. Подготовка пациента: побрейте донорское место (например, передневнутреннюю поверхность бедра).
в) Специфические риски, информированное согласие пациента:
- Неудачная трансплантация кожи
- Осложнения заживления донорского места
г) Обезболивание. Местное обезболивание, в редких случаях - регионарное или общее обезболивание.
д) Положение пациента. Зависит от места расположения раны, обычно лежа на спине.
е) Доступ. Зависит от места расположения раны.
ж) Этапы кожной пластики расщепленным трансплантатом:
- Донорское место
- Процедура забора
- Сетчатый трансплантат
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Расщепленные кожные лоскуты включают только эпидермис с фрагментами росткового слоя.
- Если установка глубины дерматома правильная (0,5-0,7 мм), то на поверхности донорского места возникает множество мелких кровоточащих точек.
- Немедленно закройте донорское место тампоном, смоченным в изотоническом солевом растворе и местном анестетике (с максимальной дозой анестетика).
- Чтобы предотвратить образование гематомы или серомы с последующим отделением расщепленной кожи от ее ложа, при покрытии трансплантат следует слегка придавливать.

и) Меры при специфических осложнениях. Неудача трансплантации обычно связана с неадекватным состоянием раны (ишемия, инфекция, отделение трансплантата от ложа гематомой или серомой), если необходимо, выполните пластическую хирургическую реконструкцию.
к) Послеоперационный уход после кожной пластики расщепленным трансплантатом:
- Медицинский уход: Проверка трансплантата через 1-3 дня, затем с интервалами в несколько дней. Первая смена повязки на донорском месте через 3 дня: осторожно снимите повязку, предварительно смочив ее.
- Активизация: чем раньше, тем лучше, в зависимости от месте расположения раны.
- Физиотерапия: не требуется.
- Период нетрудоспособности: зависит от общей ситуации.
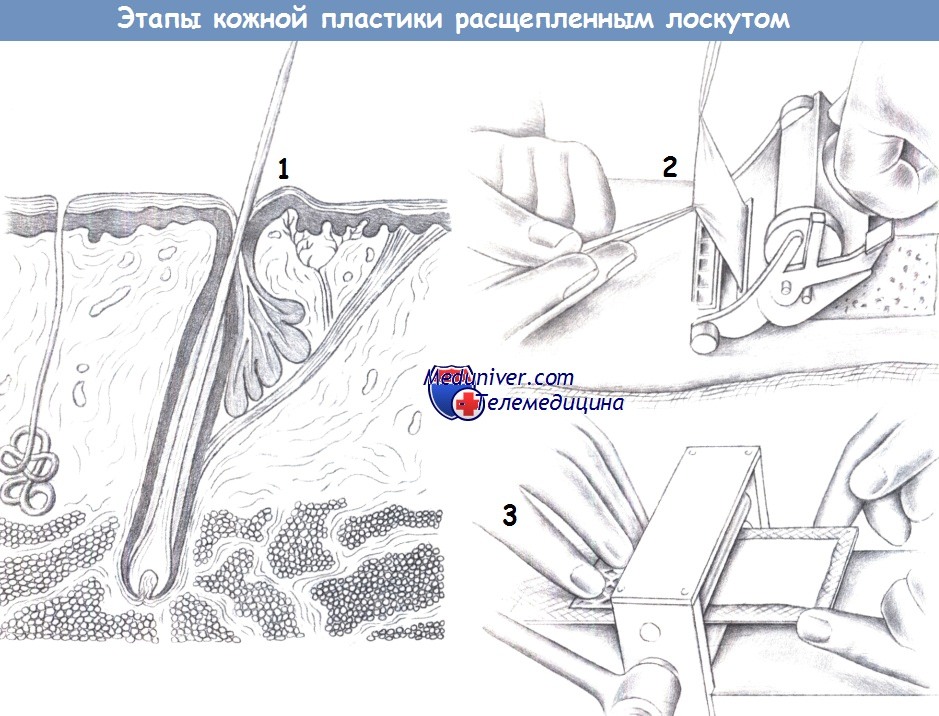
л) Техника кожной пластики расщепленным лоскутом:
- Донорское место
- Процедура забора
- Сетчатый трансплантат
1. Донорское место. Расщепленный кожный лоскут включает ткани от поверхности кожи до сосочкового слоя дермы (что соответствует глубине волосяных фолликулов). Расщепленный лоскут можно забрать на различную глубину: от 0,5 до 1,0 мм.
2. Процедура забора. Забор расщепленного трансплантата производится с помощью электрического дерматома. Глубина среза дерматома варьирует от 0,4 до 0,6 мм. Кожа обрабатывается жидким парафином и натягивается ладонью руки или небольшими металлическими пластинками. Хирург накладывает дерматом на требуемую область (предпочтительно внутреннюю поверхность бедра), а ассистент осторожно удерживает забранную кожу под натяжением двумя зажимами.
3. Сетчатый трансплантат. Система для изготовления сетчатого трансплантата формирует из расщепленного кожного лоскута сеть, тем самым, увеличивая его площадь. Было показано, что целесообразным является соотношение 1:1,5 или 1:2.
Большее соотношение показано для больших дефектов (обширных ожоговых ран), хотя эпителизация в этом случае существенно замедляется. Забранная кожа фиксируется к дефекту одиночными швами или кожными скобками и прижимается к раневой поверхности давящей повязкой. Операцию завершает неадгезивная повязка, легкое прижатие и иммобилизация. Первая смена повязки производится примерно через 3 дня.
Видео техники пересадки кожи - пластики расщепленным лоскутом

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Кожный трансплантат после травмы голени через 5 дней после операции - заживление с помощью вакуумной повязки
Прививание кожи , тип трансплантата хирургии , включает трансплантацию от кожи . Пересаженная ткань называется кожным трансплантатом . [1]
Хирурги могут использовать пересадку кожи для лечения:
- обширное ранение или травма
- области обширной потери кожи из-за инфекции, такой как некротический фасциит или молниеносная пурпура[2]
- специальные операции, при которых для заживления могут потребоваться кожные трансплантаты - чаще всего удаление раковых образований кожи
Кожная пластика часто проводится после серьезных травм, когда часть кожи повреждена. После хирургического удаления (иссечения или санации раны ) поврежденной кожи следует пересадка кожи. Трансплантация служит двум целям: сокращению необходимого курса лечения (и времени пребывания в больнице) и улучшению функций и внешнего вида той области тела, на которую устанавливается кожный трансплантат.
Есть два типа кожных трансплантатов:
- Более распространенный тип включает удаление тонкого слоя кожи со здоровой части тела (донорской части) - например, чистка картофеля.
- Полнослойный кожный трансплантат включает защемление и разрезание кожи на донорском участке.
Полнослойный кожный трансплантат более опасен с точки зрения принятия кожи телом, но при этом на донорском участке остается только линия рубца, похожая на рубец после кесарева сечения. В случае кожных трансплантатов полной толщины донорский участок часто заживает намного быстрее, чем травма, и вызывает меньше боли, чем кожный трансплантат частичной толщины.
СОДЕРЖАНИЕ
Было обнаружено, что два слоя кожи, созданные из животных источников, полезны при венозных язвах ног . [3]
Трансплантаты можно классифицировать по толщине, источнику и назначению. По источнику:
- Аутологичный : донорская кожа берется с другого участка тела того же человека (также известного как аутотрансплантат ).
- Изогенные : особи- доноры и реципиенты генетически идентичны (например, монозиготные близнецы , животные одной инбредной линии ; изотрансплантат или синграфт ).
- Аллогенный : донор и реципиент принадлежат к одному виду (человек → человек, собака → собака; аллотрансплантат ).
- Ксеногенный : донор и реципиент относятся к разным видам (например, бычий хрящ; свиная кожа; ксенотрансплантат или гетеротрансплантат ).
- Протезирование : утраченная ткань заменяется синтетическими материалами, такими как металл, пластик или керамика ( протезные имплантаты ). [4]
Аллотрансплантаты, ксенотрансплантаты и протезы обычно используются как временные заменители кожи, то есть как повязка на рану для предотвращения инфекции и потери жидкости. В конечном итоге их нужно будет удалить, поскольку тело начнет отвергать это. Аутологические трансплантаты и некоторые формы обработанных аллотрансплантатов можно оставить навсегда без отторжения. [5] Генетически модифицированные свиньи могут производить кожный материал, эквивалентный аллотрансплантату, [6] а кожа тилапии используется в качестве экспериментального дешевого ксенотрансплантата в местах, где свиная кожа недоступна, и в ветеринарии. [7] [8]
Разделенная толщина Кожный трансплантат с разделенной толщиной (STSG) - это кожный трансплантат, включающий эпидермис и часть дермы . Его толщина зависит от донорского участка и потребностей человека, получающего трансплантат. Его можно обрабатывать через сетку для кожи, которая делает отверстия в трансплантате, что позволяет ему увеличиваться в девять раз. Часто используются трансплантаты разделенной толщины, так как они могут покрывать большие площади, а скорость автоотторжения низкая. Через шесть недель можно снова собирать урожай с того же участка. [9] Донорский участок заживает за счет повторной эпителизации дермы и окружающей кожи и требует перевязки. На всю толщину Полнослойный кожный трансплантат состоит из эпидермиса и всей толщины дермы. Донорский участок либо зашивают, либо закрывают кожным трансплантатом с разделенной толщиной. Композитный трансплантат Составной трансплантат - это небольшой трансплантат, содержащий кожу и подлежащий хрящ или другую ткань. Донорские участки включают, например, кожу уха и хрящи для восстановления дефектов кончика носа.
Когда трансплантаты берут от других животных, они известны как гетеротрансплантаты или ксенотрансплантаты. По определению, это временные биологические повязки, от которых организм откажется от нескольких дней до нескольких недель. Они полезны для снижения концентрации бактерий в открытой ране, а также для уменьшения потери жидкости.
При более обширной потере ткани может потребоваться трансплантат на всю толщину кожи, который включает всю толщину кожи. Это часто выполняется при дефектах лица и руки, когда сокращение трансплантата должно быть минимальным. Общее правило заключается в том, что чем толще трансплантат, тем меньше сжатия и деформации.
Процедуры культивирования эпителиального аутотрансплантата (CEA) берут клетки кожи человека, нуждающегося в трансплантате, для выращивания новых клеток кожи в листах в лаборатории; поскольку клетки взяты у человека, иммунная система этого человека не будет их отвергать. Однако, поскольку эти листы очень тонкие (всего в несколько слоев клеток), они не выдерживают травм, и «вынос» часто составляет менее 100%. Новые процедуры трансплантации сочетают CEA с дермальным матриксом для большей поддержки. [ пояснить ] Исследования изучают возможности объединения CEA и дермального матрикса в одном продукте.
Экспериментальные процедуры проходят испытания на пострадавших от ожогов с использованием стволовых клеток в растворе, которые наносятся на обожженную область с помощью пистолета для клеток кожи . Недавние [ когда? ] достижения были успешными в применении клеток без повреждений. [ необходима цитата ]

Чтобы удалить тонкие и хорошо сохранившиеся срезы и полоски кожи у донора, хирурги используют специальный хирургический инструмент, называемый дерматомом . Обычно при этом образуется кожный трансплантат с разделенной толщиной, который содержит эпидермис только с частью дермы . Дерма, оставленная на донорском участке, содержит волосяные фолликулы и сальные железы , оба из которых содержат клетки эпидермиса, которые постепенно разрастаются, образуя новый слой эпидермиса. Донорский участок может быть очень болезненным и уязвимым для инфекции. Есть несколько способов лечения боли в донорском участке. К ним относятся подкожные анестетики, местные анестетики и определенные типы перевязочных материалов для ран. [10]
Трансплантат осторожно накладывают на оголенный участок, который нужно прикрыть. Он удерживается на месте несколькими небольшими швами или хирургическими скобами . Первоначально трансплантат питается с помощью процесса, называемого плазматическим впитыванием, при котором трансплантат «пьет плазму». Новые кровеносные сосуды начинают расти из реципиентной области в пересаженную кожу в течение 36 часов в процессе, который называется капиллярной иноскуляцией . Чтобы предотвратить скопление жидкости под трансплантатом, что может предотвратить его прикрепление и реваскуляризацию, трансплантат часто перекручивают. делая продольные ряды коротких прерывистых разрезов, каждый длиной в несколько миллиметров, причем каждый ряд смещен на половину длины разреза, как кирпичи в стене. Помимо возможности дренирования, это позволяет трансплантату как растягиваться, так и покрывать большую площадь, а также более точно соответствовать контурам реципиентной области. Тем не менее, после заживления это приводит к тому, что после заживления он становится несколько камушечным, что в конечном итоге может выглядеть менее эстетично. [11]
Все более распространенной помощью как для предоперационной обработки ран, так и для послеоперационного заживления трансплантата является использование терапии ран отрицательным давлением. (NPWT). Эта система работает путем размещения отрезанного по размеру поролона поверх раны, а затем наложения перфорированной трубки на пену. Затем конструкция закрепляется бинтами. Затем вакуумная установка создает отрицательное давление, герметизируя края раны с пеной и вытягивая излишки крови и жидкостей. Этот процесс обычно помогает поддерживать чистоту в месте трансплантата, способствует развитию новых кровеносных сосудов и увеличивает шансы на успешное заживление трансплантата. NPWT также может использоваться между операциями обработки раны и трансплантата, чтобы помочь инфицированной ране оставаться чистой в течение определенного периода времени, прежде чем будет наложена новая кожа. Трансплантацию кожи также можно рассматривать как пересадку кожи.
Риски операции по пересадке кожи:
Отторжение может происходить в ксенотрансплантатах . Чтобы предотвратить это, человек, получающий трансплантат, обычно должен лечиться иммунодепрессантами длительного действия .
Большинство кожных трансплантатов проходят успешно, но в некоторых случаях трансплантаты плохо заживают и могут потребовать повторной трансплантации. Также необходимо следить за хорошей циркуляцией трансплантата.
Время восстановления после пересадки кожи может быть долгим. Реципиенты трансплантата носят компрессионную одежду в течение нескольких месяцев и подвержены риску депрессии и беспокойства в результате длительной боли и потери функции. [12]

Устройство под названием DermaClose, используемое для закрытия больших ран в качестве альтернативы кожной трансплантации или в сочетании с кожным трансплантатом (как в случае с этим пациентом).
Впервые пересадка кожи была проведена в Индии в I веке. В самом общем смысле пересадка кожи - это трансплантация кожи, а иногда и других нижележащих типов тканей в другое место на теле. Техника взятия и трансплантации кожи была первоначально описана приблизительно 2500–3000 лет назад индуистской кастой плиточников, в которой пересадка кожи использовалась для восстановления носа, который был ампутирован в качестве средства судебного наказания. [1] Более современные способы пересадки кожи были описаны в середине-конце 19 века, в том числе использование Ревердином защемления трансплантата в 1869 году; [2] Оллер и Тирш использовали трансплантат разделенной толщины в 1872 и 1886 годах соответственно; [3, 4] и использование Вулфа и Краузе полнослойного трансплантата в 1875 и 1893 годах соответственно. [5] Сегодня,кожная пластика обычно используется в дерматологической хирургии. [13]
Существуют альтернативы пересадке кожи, включая кожные заменители с использованием клеток пациентов [14], кожи других животных, таких как свиньи, и медицинские устройства, которые помогают закрыть большие раны.
Есть медицинские приспособления, которые помогают закрыть большие раны. В устройстве используются кожные анкеры, прикрепленные к здоровой коже, регулируемый контроллер натяжения затем оказывает постоянное натяжение на швы, петли вокруг кожных анкеров, устройство постепенно закрывает рану с течением времени. [15]

Пересадка кожного лоскута на сосудистой ножке является самым эффективным методом лечения длительно незаживающих трофических язв, глубоких пролежней, дефектов тканей после гангрены с обнажением костей.
Метод основан на заборе из определенного места тела кожного лоскута с сосудами, которые его кровоснабжают, с последующим соединением этих сосудов с артерией и веной поблизости от кожного дефекта, с тем чтобы лоскут закрыл этот дефект.
Если сосудистая ножка лоскута не пересекается, а лоскут перемещается в область дефекта, то такая пластика называется островковой кожной пластикой.
Данная операция выполняется под микроскопом с использованием микрохирургической техники соединения сосудов. Применение микрохирургической кожной трансплантации открывает безграничные возможности по сохранению конечности у больных с обширными тканевыми дефектами после гангрены.
Наша клиника является первым и единственным сосудистым центром в стране, в котором проводятся микрохирургические пластические операции при гангрене на фоне поражения артерий конечностей.
Сосудистыми хирургами нашей клиники разработана уникальная технология подготовки раневой поверхности, планирования и забора лоскута для трансплантации и выполнения микрососудистого этапа.
Для успешного выполнения этих микрохирургических операций мы используем немецкий операционный микроскоп и микрохирургические инструменты. Контроль за результатами операции выполняется с помощью УЗИ исследований сосудов и интраоперационной ангиографии.
Показания к пересадке лоскута
- Длительно незаживающие трофические язвы с обнажением костных структур.
- Некротические раны после перенесенной гангрены с обнажением костей и суставов.
- Глубокие пролежни с обнажением пяточной кости или крестца
- Тяжелые формы облитерирующего эндартериита с гангреной
Подготовка к операции
Подготовка к операции пересадки лоскута на сосудистой ножке заключатся в общей подготовке пациента, подготовке сосудов в области раневого дефекта, подготовки раневой поверхности.
Успех операции зависит от множества факторов. Во первых необходимо создать условия для пересадки тканевого лоскута. Рана, которую предполагается закрыть должна быть чистой, гранулирующей, с хорошим кровоснабжением, поэтому первым этапом надо восстановить кровообращение в конечности и победить инфекцию. Для этого в нашей клинике применяется весь спектр сосудистых и эндоваскулярных операций.
С целью быстрейшего очищения раны проводятся хирургические обработки с удалением некротических тканей и тщательные перевязки. Когда рана покрывается красными грануляциями, то она уже пригодна для пересадки лоскута. Последняя обработка раны проводится уже непосредственно перед операцией пересадки.
Необходимо иметь исчерпывающую информацию о сосудах, к которым будет подключаться сосудистая ножка лоскута. Эта информация может быть получена с помощью УЗИ артерий и вен, либо при помощи ангиографического исследования.
Необходимо исследовать лоскут и его сосудистую ножку. Для этого выполняется УЗИ сосудов лоскута и места выхода этих сосудов от крупных магистралей.
Перед операцией пересадки лоскута необходимо тщательно подготовить пациента. Для этого проводятся переливания крови, коррекция сопутствующих нарушений биохимии крови. С целью усиления восстановительных способностей организма могут быть назначены анаболические стероиды.
Непосредственно перед операцией проводится разметка лоскута с помощью УЗИ. Размеры кожной части лоскута должны соответствовать размерам закрываемого раневого дефекта.
Обезболивание
Операция пересадки лоскута является большим хирургическим вмешательством на разных отделах человеческого тела. Так как в нашей клинике для пересадки используется в основном торакодорсальный лоскут, забираемый с боковой стенки грудной клетки, то для обезболивания этого этапа операции используется общий эндотрахеальный наркоз.
Обезболивание этапа на нижних конечностях проводится с помощью эпидуральной анестезии - введения в позвоночник специального обезболивающего раствора через тонкий катетер. Такой вариант обезболивания хорошо подходит для снятия болей в послеоперационном периоде.
С целью оценки общего состояния пациента во время операции мы проводим мониторирование артериального давления и электрокардиограммы. Проводится контроль функции почек с помощью мочевого катетера и кровопотери посредством регулярного забора крови на анализы.
![]()
Ход операции
- Пациент укладывается на операционный стол в положение, которое подходит как для работы с раневым дефектом, так и для забора лоскута. После введения пациента в наркоз он поворачивается под углом 30 градусов на бок, противоположный месту забора лоскута. Рука фиксируется к дуге операционного стола.
- Сначала производится доступ и оценка сосудов в области раневого дефекта. Необходимо выделить пульсирующую артерию и хорошую мягкую сопровождающую вену, либо подкожную вену. Необходимо оценить наполняемость этой вены и отсутствие признаков воспаления или тромбофлебита. После ревизии эти сосуды берутся на держалки.
- Раневой дефект подвергается хирургической обработке. Удаляются все оставшиеся некротизированные ткани - сухожилия, измененная надкостница. После этой хирургической обработки рана должна принять вид кровоточащей поверхности без внешних признаков инфекционного процесса.
- Приняв решение о выполнимости операции мы приступаем к выделению лоскута. По намеченным границам производится кожный разрез. Постепенно углубляясь мы выделяем сосудистую ножку, которую берем на держалки. Аккуратно выделяется весь кожно-мышечный лоскут до ножки. После такого выделения лоскут должен остаться связанным с местом его забора только с помощью питающей артерии и вены. Проводится перевязка артерии и вены лоскута и он отделяется от донорской зоны.
- После этого лоскут фиксируется отдельными швами по краям раневого дефекта, а его ножка подводится к артериям и венам, выделенным на первом этапе при ревизии. Ножка должна располагаться абсолютно свободно. Недопустимы перегибы и натяжения, сдавления окружающими тканями.
- Выполняются микрохирургические анастомозы. Тончайшей нитью под микроскопом сшиваются вначале вена лоскута с веной воспринимающего ложа, а затем артерия ложа с артерией лоскута. После этого запускается кровоток и оценивается уровень кровообращения в лоскуте. Лоскут должен принять розовый вид, должен отмечаться симптом пятна - после нажатия на кожу белое пятно быстро становится розовым - это свидетельство хорошей микроциркуляции. В нашей клинике мы проводим УЗИ исследование кровотока в артериях лоскута, а в сомнительных случаях выполняем интраоперационную ангиографию.
- После выполнения сосудистого этапа лоскут конфигурируется по ране с помощью швов. Донорская рана с места забора лоскута ушивается несколькими рядами швов.
Возможные осложнения
Осложнения связанные именно с этой операцией:
- Тромбоз артерии или вены лоскута - проявляется побледнением лоскута, снижением его температуры и кожной реакции пятна при тромбозе артерии, либо с посинением лоскута и ускорением кожной реакции пятна при венозном тромбозе. Оба этих осложнения одинаково опасны для исхода операции и должны быть выявлены своевременно. При срочном повторном вмешательстве можно восстановить кровоток и сохранить лоскут.
- Гнойный процесс в области закрытой лоскутом раны может наблюдаться при недостаточном очищении раны до пересадки. Обычно требует аккуратного дренирования и использования антибиотиков. При грамотном лечении раневой процесс удается купировать и в последующем лоскут хорошо приживается.
Осложнения возможные при любой операции:
- Кровотечение из области забора лоскута или из области подключения ножки. Все, даже небольшие кровотечения, должны устраняться до окончания операции. Зашивать рану наглухо можно лишь при твердой уверенности в окончательном гемостазе. Дренажи в любом случае должны устанавливаться.
- Гнойные осложнения в раневых доступах. Возможны у больных с тяжелым сахарным диабетом и при травматичном операционном доступе, скоплении крови между слоями раны. При возникновении требуют активного лечения по принципам гнойной хирургии.
- Сосудистые осложнения - инфаркт, тромбоэмболия, инсульт в раннем послеоперационном периоде. Непредсказуемые возможные осложнения у больных с тяжелым сосудистым поражением. К счастью бывают редко и предупреждаются проведением антитромботической лекарственной профилактики.
Прогноз после операции
В случае успешного приживления пересаженного лоскута пациент избавляется от раневых дефектов и может жить нормальной жизнью. Для лоскутов описан ряд специфических поздних проблем, развивающихся при нагрузке на этот лоскут.
Так как лоскут не иннервируется, то полной чувствительности у него восстановиться не может, поэтому пациенту нужно об этом помнить и стараться избегать травм пересаженного лоскута.
При закрытии опорных поверхностей (область пятки или подошвы) пациенту необходимо приобрести специальную ортопедическую обувь, перераспределяющую нагрузку на участки стопы с исходным сохранившимся кожным покровом.
Использование кожного лоскута со своим кровоснабжением позволяет сохранить ногу даже у больных с плохим сосудистым руслом стопы, так как сосуды лоскута сами включаются в ткани стопы и восстанавливают их кровоснабжение.
Программа наблюдения после пересадки лоскута
После пересадки лоскутов мы тщательно наблюдаем пациентов и помогаем им правильно пользоваться сохраненной конечностью. УЗИ контроль за кровообращением лоскута мы проводим ежедневно, пока больной находится в стационаре. После выписки мы назначаем ежемесячный контроль в течение первых 3 месяцев, а затем один раз в 3 месяца до года после операции.
Через год после вмешательства мы назначаем пациентам МСКТ ангиографию для оценки проходимости ранее проведенных сосудистых операций и кровоснабжения лоскута и тканей вокруг него.
В последующем контроль за кровообращением лоскута необходимо осуществлять с помощью УЗИ 2 раза в год.
При каждом осмотре наши специалисты оценивают состояние кожи пересаженного лоскута, отмечают наличие или отсутствие изменений от нагрузки и дают рекомендации по режиму физической активности и подбору обуви.

Кожная пластика с использованием расщепленного кожного лоскута является самым простым способом заживить обширные раневые поверхности.
Смысл этой пластики заключается в использовании тонкого 0,1-0,8 мм поверхностного слоя кожи, который забирается специальным инструментом дерматомом. Этот кожный лоскут перфорируется, что позволяет увеличить его площадь в несколько раз.
После этого он укладывается на подготовленную воспринимающую рану и фиксируется отдельными швами.
В результате операции пересаженная кожа врастает в рану и закрывает ее. Участок, откуда кожа забиралась заживает самостоятельно, так как ростковая часть кожи остается на месте.
Преимущества лечения в ИСЦ
По сравнению с другими клиниками нашей страны Инновационный сосудистый центр имеет неоспоримые преимущества в применении методов пластической хирургии для лечения сосудистых больных. В нашей клинике закрытием кожных ран и трофических язв занимаются в специализированном отделении по лечению критической ишемии. Таким образом, лечением ран занимаются хирурги, которые и обеспечивают восстановление кровообращения, необходимое для успешного заживления раны.
Нам хорошо известно течение раневых процессов у пациентов и мы выбираем для каждого случая необходимое время и метод закрытия трофической язвы или раны. Для подготовки ран к пересадке кожи мы используем методы активной подготовки раневой поверхности . Перевязки и антибактериальные препараты назначаются с учетом чувствительности раневой микрофлоры.
Благодаря инновационным технологиям нам удается заживить такие раны, за которые не берется ни одна другая клиника в нашей стране!
Подготовка к лечению
Для успеха кожной пластики необходимо соблюсти ряд условий. Организм человека должен быть стабилизирован по показателям крови, синтеза белка. Необходимо остановить инфекционный процесс. Условия для выполнения кожной пластики должны быть местными:
- Хорошая кровоточивость краев раны, активные сочные грануляции.
- Рана в стадии грануляции (без признаков активной инфекции и гнойного воспаления).
- Рана должна хорошо кровоснабжаться (предварительно кровообращение должно быть восстановлено).
- Рана должна быть ощищена от омертвевших тканей с помощью физических и химических методов.
Общие условия для выполнения кожной пластики:
- Уровень белка в крови должен быть не менее 60 г/литр.
- Уровень гемоглобина не менее 90 г/литр.
- Пациент должен быть стабилизирован по общему состоянию
Непосредственная подготовка к операции предполагает бритье места забора кожного лоскута, катетеризация мочевого пузыря, установка эпидурального катетера для анестезии.
Обезболивание при лечении
При операциях на конечностях используется преимущественно эпидуральная или спинальная анестезия. Преимущество их заключается в локальном воздействии на организм. Эпидуральная анестезия позволяет осуществлять продленное обезболивание в послеоперационном периоде.
С целью контроля над функциями сердечно-сосудистой системы к пациенту подключается специальный слядящий монитор.
Как проходит метод лечения

Пациент помещается на операционном столе так, чтобы был обеспечен хороший доступ к ране. После обработки операционного поля и закрытия зоны операции стерильными простынями проводится хирургическая обработка трофической язвы или раны. Во время этой обработки удаляются все оставшиеся некротизированные участки тканей и обеспечивается точечное кровотечение из грануляций.
После этого производится забор расщепленного кожного лоскута. В толщу кожи нагнетается физиологический раствор, который приподнимает собственно кожу и облегчает ее разделение. После создания такой "водной подушки" производится забор лоскута с помощью специального инструмента - электродермотома. Это специальный дисковый нож, который выставляется на определенную толщину необходимого лоскута. После этого бритва этого дерматома снимает тончайший кожный лоскут нужного размера.
Для увеличения площади кожного лоскута его пропускают через специальный инструмент - перфоратор. Перфоратор в шахматном порядке наносит небольшие разрезы на лоскуте. Теперь лоскут при растягивании может покрыть площадь в несколько раз большую, чем его изначальная.
После перфорации лоскут размещают на раневой поверхности и моделируют по форме раны. С целью фиксации его подшивают тончайшими швами к краям раны и прижимают давящей повязкой.
Донорский участок закрывают конурной повязкой с антисептиком.
Возможные осложнения при лечении
Первую перевязку после пересадки лоскута желательно делать через 2-3 дня после операции. За это время большая часть лоскута прирастает к грануляционной ткани и не отрывается при смене повязки. В любом случае смену повязки надо проводить крайне аккуратно, снимая ее послойно с помощью инструмента.
Во время перевязки отмечается фиксация пересаженного лоскута к грануляциям, убираются не прихватившиеся кусочки кожи. Если отмечается локальная инфекция, то берется посев и используются повязки с антисептиками.
Донорскую рану можно не открывать, если не наблюдается признаков ее инфицирования. Достаточно поменять повязку сверху. Со временем кожа эпителизируется и повязка отойдет сама. Обычно через на 14 - 21 день после операции.
Прогноз после метода лечения
Если операция проводится по показаниям, при условии устранения причин развития некрозов и трофических язв, то результаты кожной пластики очень хорошие. Правильно проведенная операция заканчивается успехом в 95% случаев. В послеоперационном периоде происходит постепенная замена пересаженной кожи своим эпидермисом, что проявляется в появлении небольших корочек, под которыми заметна молодая кожа.
Аутодермопластика может являться окончательным методом закрытия ран, если эта рана не находится на опорной поверхности или в области крупного сустава. В таких местах молодая кожа может повреждаться при нагрузке с образованием трофических язв. Для опорных и костных поверхностей лучше использовать полнослойную кожную пластику лоскутами на сосудистой ножке.
Программа наблюдения после метода лечения
Оперирующий хирург должен наблюдать пациента до полной эпителизации трофической язвы или раны, на которую была пересажена кожа.
В послеоперационном периоде могут назначаться препараты, которые уменьшают процесс рубцевания кожи в области пластики. Эти мази (Контратубекс) могут втираться в рану на протяжении 3-6 месяцев и способствуют формированию мягкого нежного рубца.
Окончательный исход операции по пересадке кожи зависит от течения сосудистого заболевания, которое послужило причиной образования трофической язвы или некротической раны. Поэтому основное наблюдение проводится за результатами сосудистого этапа лечения.
Заболевания
Кожная пластика расщепленным лоскутом (аутодермопластика) является основным метом закрытия обширных гранулирующих ран, трофических язв и глубоких пролежней.
Операцию отличает простота выполнения и хорошие непосредственные результаты. Залогом успеха является хорошая подготовка раневой поверхности и общего состояния больных.
Читайте также:


