Что такое кожное тестирование
Обновлено: 19.04.2024
В последние годы отмечается значительный рост аллергических заболеваний, особенно среди населения крупных индустриальных центров и мегаполисов, что диктует необходимость постоянного поиска новых диагностических приемов и методов лечения аллергии. Диагно
В последние годы отмечается значительный рост аллергических заболеваний, особенно среди населения крупных индустриальных центров и мегаполисов, что диктует необходимость постоянного поиска новых диагностических приемов и методов лечения аллергии.
Диагноз ставится на основании физикальных, а также лабораторных, инструментальных и других методов общеклинического и аллергологического обследования.
Особое место среди методов специфического аллергологического обследования занимают так называемые провокационные тесты, направленные на выявление ответной реакции на специфический раздражитель — аллерген.
Условия проведения аллергологического тестирования
Провокационные тесты с использованием аллергенов может проводить исключительно специалист — аллерголог-иммунолог, владеющий практическими навыками проведения подобных исследований, способный быстро и грамотно провести лечебные мероприятия при возникновении системных реакций.
Возможность развития системных реакций при проведении такого тестирования делает данную процедуру опасной, поэтому ее следует осуществлять только в условиях специализированного кабинета или стационара, оборудованных всем, что необходимо для купирования системных реакций. Провокационные тесты имеют свои показания и противопоказания, которые нужно учитывать при назначении подобных методов диагностики.
Наиболее распространенные методы аллергологического тестирования
Для проведения специфического провокационного тестирования используются стандартизированные лечебно-диагностические аллергены, прошедшие регистрацию в России и допущенные к применению. Основные группы лечебно-диагностических аллергенов, применяемых на данный момент в России для диагностики немедленной аллергии, следующие: пыльцевые аллергены; аллергены домашней и библиотечной пыли; аллергены клещей домашней пыли; аллергены эпидермиса животных; аллергены из пера и пуха птиц; пищевые аллергены; инсектные аллергены; бактериальные и грибковые аллергены.
Основная цель провокационных тестов — выявить наличие гиперчувствительности к тому или иному аллергену, установить ее степень, а также подобрать спектр аллергенов для дальнейшего проведения аллерген-специфической иммунотерапии.
При проведении тестирования производится нанесение на кожу или слизистые конъюнктив либо дыхательного тракта одного или нескольких разведений аллергена, после чего оценивается выраженность реакции в ответ на этот раздражитель. Основные методы провокационного аллергологического тестирования: кожный (в том числе аппликационный); назальный; конъюнктивальный; ингаляционный; сублингвальный.
Кожное тестирование
Кожное тестирование — наиболее доступный и высокоспецифичный метод выявления гиперчувствительности как немедленного, так и замедленного типа.
Данный метод тестирования имеет противопоказания, которые также необходимо учитывать и при применении других провокационных тестов.
Противопоказания к проведению кожного тестирования: обострение основного заболевания; тяжелое, нескомпенсированное течение бронхиальной астмы; острые интеркуррентные инфекции (ОРЗ, ангина, пневмония и др.); декомпенсация заболеваний внутренних органов (печени, почек, сердечно-сосудистой системы, эндокринной системы, крови и др.); обострение очагов хронической инфекции. Активная фаза хронических инфекционных заболеваний (туберкулеза, сифилиса, бруцеллеза и др.); аутоиммунные заболевания (СКВ, склеродермия, ревматоидный артрит, дерматомиозит и др.); злокачественные новообразования; психические заболевания; беременность и лактация; синдром приобретенного иммунодефицита.
С целью диагностики одной из самых распространенных форм немедленной аллергии — атопии — применяют скарификационные и prick-методы кожного тестирования. Для диагностики гиперчувствительности замедленного типа (ГЗТ) используют внутрикожные тесты с бактериальными и грибковыми аллергенами, для общей оценки ГЗТ возможно проведение кожных тестов с туберкулином и бруцеллином. Реакция оценивается через 24—48 ч. И в том и в другом случае используется тест-контрольная жидкость как отрицательный и раствор гистамина как положительный контроль.
Кожное тестирование с определенной долей вероятности может быть неинформативным (ложноположительные или ложноотрицательные результаты) по целому ряду причин — неправильное хранение аллергенов, снижение кожной реактивности, нарушения техники проведения кожного тестирования и др. Поэтому, как и другие виды провокационного тестирования, кожные тесты можно рассматривать в качестве уточняющего метода диагностики. При этом необходимо также учитывать, что по результатам кожного тестирования можно установить лишь наличие сенсибилизации (повышенной чувствительности организма к определенному аллергену). Для того чтобы поставить заключительный диагноз, необходимо установить четкую связь между наличием данной сенсибилизации и клиническими проявлениями заболевания, т. е. подтвердить, что именно этот аллерген ответственен за появление симптомов аллергии.
Для оценки степени чувствительности пациента к данному аллергену (а также с целью подбора начальной дозы лечебного аллергена для проведения аллерген-специфической иммунотерапии) проводится аллергометрическое титрование, т. е. тестирование с разными разведениями аллергена. Исследование осуществляют путем постановки кожных проб с различными разведениями аллергенов.
Кожные тесты можно проводить только с использованием специально разработанных диагностических аллергенов. Тесты с нанесением лекарственного препарата на кожу, внутрикожным или подкожным его введением с целью выявления лекарственной аллергии использовать не рекомендуется. Во-первых, это создает опасность возникновения системной реакции, а во-вторых, есть риск развития неспецифической местной воспалительной реакции, которая не может достоверно указывать на наличие или отсутствие аллергии.
Методика постановки кожных аллергологических проб
На кожу предплечья, предварительно обработанную спиртом, наносят каплю тест-контрольной жидкости, каплю 0,01% раствора гистамина, а также каплю аллергена (аллергенов). Раствор с гистамином является положительным контролем, а с тест-жидкостью — отрицательным. Расстояние между местами нанесения капель не менее 2,5-3 см. После этого производится повреждение эпидермиса в области каждой капли. При этом используют разные скарификаторы. Скарификацию также можно выполнять ланцетами — специальными скарификаторами с фиксированными на них аллергенами. При проведении prick-тестирования повреждение наносится посредством укола, при проведении скарификации — поверхностной царапины эпидермиса (при проведении этой процедуры важно не повредить кровеносные сосуды!). Реакции оценивают через 10–20 мин. Оценка скарификационных и prick-тестов по степени выраженности реакции приведена в таблицах 1 и 2.
Аппликационные кожные тесты
Аппликационные кожные тесты (patch-tests) применяются для диагностики контактного аллергического дерматита и фотодерматита. Для проведения тестирования используются стандартизированные диагностикумы для выполнения аппликационных тестов: медикаменты местного действия, металлы, компоненты резины, клеящие вещества, антимикробные средства, ароматизаторы и другие вещества. Реакция оценивается через 48–72 ч.
Назальный тест
Назальный тест применяют для диагностики аллергического ринита. В один носовой ход закапывают 1 каплю тест-контрольной жидкости. При отсутствии какой-либо реакции в другой носовой ход последовательно закапывают по 1 капле десятикратного разведения аллергена (1:100, 1:10), затем цельный аллерген. Интервал между закапыванием аллергена с более высокой концентрацией должен составлять не менее 20–30 мин. Увеличение концентрации аллергена производится только при отсутствии реакции на предыдущее разведение. Тест считается положительным при появлении симптомов ринита. Проявления ринита также можно зафиксировать при передней риноскопии.
Конъюнктивальный тест
Конъюнктивальный тест используют для диагностики аллергического конъюнктивита. В нижний конъюнктивальный мешок глаза закапывают тест-контрольную жидкость. При отсутствии реакции в другой конъюнктивальный мешок последовательно закапывают по 1 капле аллергена в двукратных разведениях (1:2048, 1:1024, 1:512 и т. д., до 1:2). Интервал между нанесениями аллергена с разными концентрациями не менее 20–30 мин. Увеличение концентрации аллергена производится только при отсутствии реакции на предыдущую концентрацию. Тест считается положительным при появлении симптомов конъюнктивита.
Ингаляционный тест
Ингаляционный тест применяют для диагностики бронхиальной астмы и проводят только в условиях стационара. Сначала оценивают показатели функции внешнего дыхания — ОФВ1 (первоначально не менее 70% от должных величин). Затем ингалируют контрольную жидкость. Ингаляции можно проводить с помощью дозирующего струйного ингалятора. При отсутствии реакции производятся ингаляции аллергена в двукратных разведениях (1:1024, 1:512, 1:256 и т. д., до 1:16). Через каждые 10 мин после очередной ингаляции регистрируется ОФВ1. При снижении показателя более чем на 20% тест считается положительным. После проведения теста пациент должен оставаться под наблюдением врача 24 ч. В течение одних суток возможно проведение ингаляционного теста только с одним аллергеном.
Сублингвальный тест
Сублингвальный тест применяют для диагностики лекарственной и пищевой аллергии. При наличии в анамнезе пациента тяжелых реакций, предположительно связанных с исследуемым препаратом или пищевым продуктом, предпочтительнее использовать лабораторные методы исследования. Перед началом тестирования измеряют ЧСС, АД, осматривают полость рта. Затем 1/8 (1/4) таблетки (или 2-3 капли растворенного лекарственного препарата) или натуральный пищевой продукт в разведении 1:10 помещают под язык пациента на 5–15 мин. Тест считается положительным при возникновении местной воспалительной реакции на слизистой оболочке полости рта или системной реакции. После тестирования больной должен находиться под наблюдением врача в течение суток. За этот период времени врач проводит мониторинг состояния сердечно-сосудистой и дыхательной систем пациента.
Реакции при проведении аллергологического тестирования
Возникновение местной аллергической реакции при проведении аллергологического тестирования является ожидаемой, однако, учитывая наличие провокации, подобный метод обследования сопряжен и с опасностью появления системных реакций, которые требуют принятия немедленных мер. Возникновение подобных осложнений при проведении тестирования возможно как в первые секунды (минуты), так и часы, а в некоторых случаях — и сутки.
Легкие признаки системной реакции: боли в суставах, головная боль, ощущение дискомфорта.
Умеренные признаки системной реакции: легкие проявления ринита, конъюнктивита или бронхиальной астмы (пиковая скорость выдоха не ниже 60% от должных величин или от показателя пациентов в период ремиссии). Симптомы хорошо контролируются соответствующими лекарственными препаратами (Н1-блокаторами или ингаляционными β2-агонистами).
Выраженные признаки системной реакции: крапивница, отек Квинке, нарушение бронхиальной проводимости (с показателем пиковой скорости выдоха ниже 60% от должной величины или от показателя пациента в период ремиссии), симптомы контролируются соответствующим лечением.
Угрожающие жизни состояния — анафилактический шок, отек жизненно важных органов (отек гортани) — требуют интенсивной терапии.
Основными причинами развития подобных реакций могут быть: несоблюдение требований, предъявляемых в отношении противопоказаний к провокационному тестированию; использование нестандартизированных аллергенов или препаратов, которые хранились без соблюдения соответствующих требований; нарушения технологии проведения тестирования; высокая индивидуальная чувствительность пациента.
Объем терапевтической помощи при возникновении системных реакций зависит от ее выраженности.
Во всех случаях возникновения системных реакций при проведении аллергологического тестирования необходима госпитализация для стационарного наблюдения и лечения пациента. Лечение тяжелых системных реакций необходимо проводить в условиях отделения реанимации и интенсивной терапии.
При возникновении системных реакций первое, что необходимо сделать,— прекратить введение (аппликацию, ингаляцию и т. д.) аллергенов. После этого следует начать проведение терапии, направленной на купирование реакции: введение системных антигистаминных препаратов (Н1-блокаторов), а также системных глюкокортикостероидов парентерально. В случае возникновения бронхообструктивного синдрома применяются β2-агонисты, холинолитики (ингаляционно), парентеральное введение метилксантинов, системных ГКС с учетом степени выраженности реакции.
Анафилактический шок — одно из самых серьезных проявлений аллергической реакции немедленного типа, сопровождающееся рядом системных нарушений и требующее оказания немедленной врачебной помощи. Время развития — от нескольких секунд до нескольких часов. Анафилактический шок может развиваться по разным сценариям. Клинические симптомы обусловлены сокращением гладких мышц, увеличением сосудистой проницаемости, дисфункцией эндокринных желез, нарушением свертываемости крови. Ведущими в клинической картине анафилактического шока являются кардиоваскулярные и респираторные нарушения, одно из которых может превалировать над другим.
В более легких случаях анафилактический шок начинается с появления предвестников — чувства тревоги, страха, слабости, ощущения жара. Могут появляться кожный зуд, высыпания по типу крапивницы, эритема, отек Квинке, осиплость голоса (вплоть до афонии), затруднение глотания, головокружение, головная боль, шум в ушах, онемение и покалывание пальцев, языка и губ, симптомы ринита и конъюнктивита, боли в животе, пояснице и в области сердца. При осмотре — бледность кожных покровов, иногда с синюшным оттенком. Наблюдаются одышка, стридорозное дыхание, хрипы; рвота, непроизвольная дефекация и мочеиспускание. Снижение АД на 30–50 мм рт. ст., тоны сердца глухие, пульс нитевидный. Тахикардия, тахиаритмия. Потеря сознания отмечается не сразу или вовсе не происходит.
При анафилактическом шоке средней степени тяжести указанные выше симптомы носят более выраженный характер. Потеря сознания происходит быстро, нередко отмечаются тонические и клонические судороги, холодный липкий пот, цианоз губ, расширение зрачков. Тоны сердца глухие, сердечный ритм неправильный, нитевидный, АД не определяется.
При тяжелом течении — развитие стремительное. Потеря сознания немедленная. Тоны сердца не выслушиваются, АД не определяется. Дыхание не выслушивается из-за полной обструкции дыхательных путей.
Лечебные мероприятия при возникновении анафилактического шока
Лечебные мероприятия при возникновении анафилактического шока должны проводиться незамедлительно. Ввести подкожно 0,3–0,5 мл 0,1% раствор адреналина. Место нанесения аллергена (по возможности) обколоть 0,1% раствором адреналина или норадреналина в дозе 0,1–0,3 мл с 4–5 мл физиологического раствора. Можно приложить лед. Необходимо начать внутривенное капельное введение: 300 мл 5% раствора глюкозы + 1 мл 0,1% раствора норадреналина. Альтернативно: введение допамина (от 300–700 мкг/мл, но не более 1500 мкг/мл) с постепенным снижением. При необходимости можно продолжать введение прессорных аминов (0,1% раствор адреналина подкожно) с интервалами 5–10 мин. Длительность введения определяется гемодинамическими показателями. Внутривенное капельное введение системных ГКС-препаратов: гидрокортизона 250 мг, или преднизолона 90–120 мг, или дексаметазона 8–32 мг. При возникновении бронхообструктивного синдрома ввести эуфиллин 10,0 мл 2,4% раствора в/в на физиологическом растворе. При отеке легких дозу ГКС можно увеличить, а также ввести в/в 0,5 мл 0,5% строфантина с 10 мл 40% глюкозы. При необходимости проводится: интубация или трахеостомия и перевод на ИВЛ, оксигенация — ингаляция увлажненного кислорода с помощью носового катетера (скорость — 5–10 л/мин). Применение диуретиков показано только при нормализации АД. При систолическом АД выше 90 мм рт. ст. могут быть введены антигистаминные препараты: тавегил — 2,0 мл. Осуществляется введение плазмозамещающих препаратов, жидкости в/в капельно или струйно. Возможно введение декстранов. Введение ГКС и антигистаминных препаратов продолжить до улучшения состояния пациента. Отмена вышеуказанных препаратов производится постепенно и сообразно объективным признакам стабилизации. Необходим постоянный мониторинг функции дыхательной и сердечно-сосудистой систем. Возможно развитие осложнений (инфаркт миокарда, отек легких, отек мозга и проч.).
Длительность лечения варьирует от нескольких часов до нескольких суток.
Таким образом, провокационное тестирование с использованием диагностических аллергенов продолжает оставаться важной, а в ряде случаев незаменимой частью специфического аллергологического обследования. Провокационные методы позволяют оценить аллергологический статус пациента, проводить подбор и оценку эффективности терапии, осуществлять динамическое наблюдение за состоянием пациента.
В последнее время во всем мире проводится работа, направленная на создание новых диагностических препаратов на основе аллергенов. Однако основной принцип подобной диагностики остается неизменным: назначение, проведение и оценка результатов провокационного аллергологического тестирования должны производиться исключительно специалистом — аллергологом-иммунологом.
Е. Н. Медуницына, кандидат медицинских наук НИИ аллергологии и иммунологии, Москва
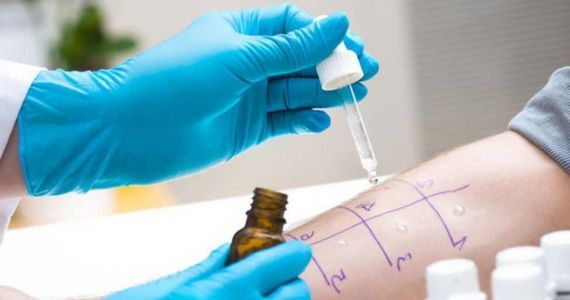
Кожная проба — эффективный диагностический тест, который позволяет выявить, на какой аллерген у человека возникает патологическая реакция.
Виды кожных проб
Все кожные пробы делятся на три группы в зависимости от методики нанесения:
- аппликационные;
- скарификационные;
- прик-тесты
Аппликационная проба представляет собой прикладывание тампона, смоченного в медицинском растворе. В составе раствора есть аллерген. Тампон прикладывают на некоторое время к коже и оценивают результат.
Скарификационные пробы выполняют иначе. Сначала наносят на кожу предплечья раствор с аллергеном, а затем царапают место нанесения скарификатором.

Прик-тесты похожи на скарификационные, только кожа не царапается, а прокалывается иглой в месте нанесения аллергена.
Чтобы понять, на что у человека аллергия, иногда нужно выполнить очень много проб, но за один раз рекомендуют проводить не более пятнадцати. Начинают с самых распространенных аллергенов. Это может быть раствор с пыльцой, пылью, травами. Если кожа после пробы остается неизменной, на данный компонент нет аллергии, а вот если эпителий покраснел, появилось раздражение, аллерген найден. В дерматологии такие пробы нужны, например, при терапии экземы, атопического дерматита.
Кожные пробы при бронхиальной астме проводят, чтобы выявить вещество, провоцирующее приступы. Если лечение не даст результатов, врач может назначить инъекции с содержанием небольших доз аллергена, чтобы «натренировать» организм на их восприятие. Это эффективный метод лечения, особенно при реакциях на пыльцу, пылевых клещей и шерсть.
Внутрикожная проба для выявления туберкулеза
Отдельного внимания заслуживает туберкулиновая проба, известная как проба Манту. Подкожно вводится вещество под названием туберкулин, которое содержит в своем составе продукты жизнедеятельности микобактерий туберкулеза. На введение препарата возникает аллергическая реакция. При этом она появляется и у больных туберкулезом, и у тех, кто был от него вакцинирован. Оценить результат может только врач-педиатр, который изучает и сравнивает результаты нескольких проведенных проб в динамике. Детям кожную пробу Манту проводят ежегодно. В результате введения туберкулина появляется папула, диаметр которой измеряется. Данная проба — одна из основных мер профилактики распространения туберкулеза.

Аллергические пробы могут помочь в лечении многих кожных заболеваний, поэтому нашли широкое применение в дерматологии. Также этот метод диагностики часто используется при терапии бронхолегочных патологий, таких как обструктивный аллергический бронхит, бронхиальная астма, а также для лечения увеличенных аденоидов у детей, пищевой аллергии.

Аллергия - мучительное заболевание, которое сопровождается понижением уровня жизни. Чтобы избавить себя от него, следует вывить аллерген. Для этого и применяют кожные аллергопробы. Как их проводят и каких результатов ждать, есть ли опасность для здоровья и что следует знать пациенту перед проведением обследования, расскажем в этом материале.
------------------------------------------------------------------------
Человек, страдающий аллергией, уже знает, какой источник ее провоцирует. Но случается так, что приступ аллергии начинает проявляться на объект, раньше не вызывавший никаких проявлений, симптомов, поэтому следует провести пробу для определения возможных аллергических раздражителей. Тест, проводимый на коже, – способ, определяющий раздражителей при высокой восприимчивости. Такой вариант исследования простой и эффективной, не доставляющий дискомфорта пациенту.
Аллергические проявления бывают так сильны, что без привлечения врачей не обойтись. Многие люди, подверженные приступам аллергии, подозревают о наличии вызывающего ее источника. Благодаря тестам на аллерген, проводимым на коже, стало возможным определить, чего опасаться, чтобы не спровоцировать приступ.
Выполняя пробу, тесты, аппликации, необходимо учесть:
• плюсы и минусы их проведения;
• требования по подготовке обследования;
• последовательность выполнения обследования;
• возможные реакции;
• расшифровку результата.
Проведение проб на коже
Способ обследования, помогающий выявить разновидности аллергенов и типы реакций:
• при контакте кожи с аллергеном происходит воздействие на клетки крови;
• местное аллергическое действие появляется в связи проникновением раздражителя в раны на коже с выбросом серотонина и гистамина;
• кожа после нанесения раздражителя становится красной, появляются ощущения зуда, папулы, отеки;
• по результатам исследования врачи определяют возможного раздражителя, дальнейший контакт с которым предстоит исключить.
Для проверки аллергии используют раствор и экстракт аллергена. Глицерин и гистамин применяют при тестировании. Раздражители наносятся на кожный покров с помощью иголки, ланцета или тампона-аппликатора.
Показаниями для выполнения теста являются:
• приступ сенной лихорадки;
• сезонная аллергия;
• аллергические кожные высыпания;
• воспаление бронхов;
• конъюнктивиты с аллергическим симптомом;
• чувствительность к лактозе и глютену;
• отек Квинке;
• срочность выявления раздражителя;
• генетическая предрасположенность;
• насморк с аллергическим проявлением;
• наличие у больного одышки, заложенности носа, слезотечения, отека слизистой;
• работа на вредном производстве.
Противопоказаниями для проведения теста являются:
• болезни легких инфекционного происхождения;
• СПИД;
• риск анафилактического шока;
• кормление грудью;
• астма на стадии улучшения;
• беременность;
• злокачественная опухоль;
• усиление аллергического приступа;
• повреждение кожи;
• нарушение психики;
• дети до 2 лет;
• больные старше 60 лет;
• острая необходимость в приеме лекарственных препаратов.
Показания или противопоказания рассматриваются врачом, и он дает заключение о разрешении на проведение пробы.
Внимание! При наличии абсолютных противопоказаний (беременность, ангина, пневмония, аллергия в стадии обострения и др.) тест проводить запрещено! Дождитесь полного выздоровления, рождения ребенка (если вы беременны) и только после этого проходите обследование.
В некоторых случаях разрешено применить щадящий способ проверки крови – проведение высокочувствительного экспресс-анализа на присутствующее количество антител.
Преимущества методов заключаются в быстром получении результатов, возможности обнаружить большое количество источников аллергии.
Для того чтобы определить, чем была вызвана аллергия, медики проводят специальные виды тестов:
• скарификационная проба – раздражитель наносят на предплечье, царапки выполняют при помощи иглы, ланцета;
• аппликационная проба – один из безопасных способов, раствор аллергена наносят на тампон в виде раствора и прикладывают к телу;
• прик-тест – раздражитель наносят на кожный покров, используя специальную иглу, делают прокол на коже в месте проведения теста;
• внутрикожная проба – является более точной, аллергенный экстракт вводят через шприц подкожно.
Особенности кожных тестов
• Прямые аллергопробы – делаются для диагностирования заболеваний, развивающихся из-за повышенной чувствительности к определенному веществу. При данном исследовании аллергены и кожный покров находятся в плотном контакте: выполняется аппликация, скарификационная проба, прик-тест.
• Косвенные кожные пробы – способ проверки, разработанный для обнаружения аллергического раздражителя. Сначала раздражитель вводится под кожу, далее берут кровь из вены, чтобы определить уровень антител. Устанавливают аллергены после контакта с кожным покровом.
Применяют следующие группы аллергенных раздражителей:
1) травяные (сорные, луговые);
2) бытовые (наличие пыли, химических средств);
3) пыльца (сезонный раздражитель);
4) грибковые;
5) животного происхождения (шерсть).
• На лекарства – должны проводиться обязательно в условиях лаборатории, так как при обследовании используют биологический материал больного (кровь, слюна и другие). Результаты исследований, проведенных в лабораториях, являются наиболее информативными, они напрямую зависят от принятых препаратов и стадии аллергической реакции.
• На крапивницу – используют разные виды исследований:
1) анализ крови;
2) мазок слизистой носа, горла;
3) анализ микрофлоры кишечника, желудка;
4) обследуется щитовидная железа;
5) установление аллергена.
• Провокационные пробы – применяются, если информации от других методов недостаточно или при ложных (положительных или отрицательных) результатах тестов. Этот метод помогает поставить более точный диагноз, когда предыдущие результаты тестов и симптомы не совпадают. Обязательное требование для теста – проведение его в условиях стационара, так как существует высокий риск проводимой реакции, требующей срочного медицинского вмешательства. Введение аллергенного раствора производится в орган, в котором предполагается наиболее сильная реакция.
Часто применяемые виды проб:
1) Конъюнктивальная – вводится напрямую в слизистую, наблюдается реакция – покраснение глаз, слезотечение.
2) Назальная – вводится в носовые ходы, положительный результат в виде затруднения дыхания, чихания, отека.
3) Ингаляционная – применяется при помощи ингалятора, наблюдение проводится за бронхами, легкими. Затрудненное дыхание со свистом, хрипы свидетельствуют о положительной реакции организма.
4) Холодная – позволяет выявить наличие крапивницы, приложив лед или холода на предплечье. Проявление красноты и волдыри свидетельствует о положительном результате.
5) Тепловая крапивница –горячая вода прикладывается на предплечье не более чем на 10 минут.
6) Пищевая – аллерген употребляется в пищу. Проводится в условиях стационара для оказания своевременной медицинской помощи.
7) Экспозиционная – больного помещают в условия, при которых появилась аллергия.
Подготовка для проведения процедуры
• Анализы на определение реакции проводятся во время затихания аллергии.
• В течение недели до проведения теста по возможности исключить источники, способные вызвать аллергию.
• Отмена гормональных и антигистаминных средств за две недели до проведения теста.
• Соблюдение гипоаллергенной диеты, если она была назначена раньше. Тестирование, выполненное на голодный желудок, может стать неверным.
• Для сдачи анализа важно за 8 часов до его проведения воздержаться от приема пищи.
• Если накануне анализа вы заболели вирусными или инфекционным заболеванием, , то проведение анализа придется отложить.
Больной обязательно должен строго соблюдать рекомендации врача. Нарушение правил влечет за собой ложные отрицательные или положительные результаты проведенных тестов на коже. При неопределенном результате потребуется повторное исследование, нужно вновь вводить аллергены, что влечет за собой дискомфорт больному.
Особенности при проведении скарификационной пробы
• До выполнения царапины кожу обрабатывают спиртом 70%.
• У детей тест делается на спине в верхней части, у взрослых – на плече.
• На обработанном месте кожи делают царапины на расстоянии не более 5 см. При нарушении проведения теста (смещены царапки) результат будет неточным.
• Стерильной иглой или ланцетом наносятся аллергены в виде экстракта или раствора. Для каждого раздражителя используется отдельная игла.
• В течение 15 минут рука больного должна быть неподвижна. Это необходимо, чтобы капли раздражителей не растеклись, а результат стал достоверным.
• По реакции на коже, где была выполнена царапина, производится заключение, насколько опасно вещество для человека в конкретном случае. Папулы, покраснение, появление зуда, отечность – это негативная реакция на компоненты.
• Результат будет заметен уже через 15 минут. По завершению замеров оставшиеся капли раздражителя удаляются с царапин. За один тест допускается наносить до 20 аллергенов.
Внимание! Обязательным условием для верной диагностики является отсутствие сопутствующих осложнений после проведенной процедуры – это зависит от высокой квалификации персонала, опыта, наличия дипломов и сертификатов, подтверждающих право на выполнение исследований.
Результаты проведенной диагностики
Аппликационное тестирование проводят во время диагностирования контактной и лекарственной аллергии. Выполняют наклеивание пластыря, пропитанного аллергеном.
Прик-тест похож на скарификационную пробу: выполняют прокол кожи иголкой с нанесенным аллергеном.
Подкожная проба – тестирование, во время которого инъекция с раствором аллергена вводится под кожу.
Кожная проба – исследование, позволяющее выявить возможные опасные вещества индивидуально для больного:
• Положительно резкий результат – очень яркое покраснение, появление большой папулы.
• Положительный результат – покраснение хорошо заметно, папула размером 5 мм.
• Слабый положительный итог – с небольшим покраснением, образуется едва заметная папула.
• Неточная реакция – папула отсутствует, появилось только покраснение. В этом случае назначается анализ крови для сравнения.
• Отрицательный результат – реакций на коже не проявилось.
Ложный результат. Причины
Существуют факторы, при которых данные способны искажаться:
• применение лекарственных препаратов, затормаживающих течение аллергической реакции;
• неверно выполненное исследование;
• снижение реакции кожи больного в отдельный промежуток времени, обычно это происходит в детском и пожилом возрасте;
• изменились свойства аллергенов, связанные с неправильным хранением;
• установление веществ, не являющихся основным раздражителем;
• нарушение требуемой дозировки препарата;
• очень низкая концентрация приготовленного раствора.
Возможные осложнения после теста
Развитие ангионевротических отеков и анафилактического шока на фоне повышенной чувствительности к раздражителям в результате нанесения аллергенов. В этом случае медики должны быстро отреагировать на сложившуюся ситуацию, грамотно купировать опасные для жизни проявления.
Появление негативной реакции из-за не соблюдения правил обработки кожных покровов перед проведением теста.
Побочные действия, способные проявиться в результате проб
Кожное тестирование на аллергию способно запустить опасные побочные действия.
При полном соблюдении всех требований и рекомендаций со стороны больного и соответствующих правил проведения пробы со стороны врача можно избежать опасности риска.
Внимание! Если появилась срочная необходимость для проведения аллергических тестирований, лучше делать кожные пробы благодаря их высокой степени эффективности.
Возможные ситуации, сопровождающиеся риском:
• появилась одышка или затрудненное дыхание;
• проявление отечности: губ, слизистых горла, носа или глаз;
• возникновение дыхания с хрипами;
• появление кожного зуда и высыпаний;
• лихорадочное состояние.
Проявление одного из данных признаков – повод показаться лечащему доктору.
Развитие анафилактического шока – риск с летальным исходом, поэтому важно, чтобы под рукой были антигистаминные средства в целях первой медицинской помощи.
Аллергологическое тестирование – простой и информативный способ, определить есть ли у человека аллергия на определенные вещества. Результат исследования позволит узнать, какие продукты нужно исключить из рациона и от каких аллергенов следует держаться подальше. Тестирование не занимает много времени и доступно по стоимости. Поэтому кожное аллергическое тестирование часто назначается пациентам различного возраста при разных видах аллергии.
Лучше обезопасить себя и пройти курс аллергопроб заранее в раннем возрасте, узнав есть ли аллергические реакции у человека.
Курс аллергопроб обычно делиться на несколько стадий. Каждая стадия - это тестирование определенного набора аллергенов для определение аллергической реакции. Можно провести тест на 1 аллерген.
Показания к аллергопробам
Сдать аллергопробы рекомендуется всем пациентам, которые имеют заболевания аллергической природы или подозрения на них, но их источник остается неизвестным. К таким заболеваниям относятся:
- бронхиальная астма;
- ринит аллергической природы;
- поллинозы;
- атопический дерматит;
- крапивница;
- конъюнктивит;
- отек Квинке;
- различные проявления пищевой аллергии.
Рекомендуется пройти аллергопробы:
- Сдать аллергопробы ребенку рекомендуется в том случае, если у ближайших родственников имеются негативные реакции на те или иные вещества.
- Исследования детям рекомендуется проводить, если у них наблюдаются частые простудные заболевания, которые сопровождаются проблемами с органами дыхания.
- Сдать анализы аллергопробы рекомендуется при вредных условиях работы или частых контактах с аллергенами.
Период ремиссии – оптимальное время, когда сдавать аллергопробы ребенку. Это позволяет максимально приблизить уровень специфических антител в крови пациента к нормальному показателю. Если проводить исследования в период обострения, результат может быть ошибочным.
Подготовка к аллергическим тестам
При тестировании крови на аллергены важна предварительная подготовка. Сдача крови планируется утром на голодный желудок. За неделю до проведения исследования пациенту следует отказаться от употребления продуктов с высокой степенью аллергенности. К ним относятся:
- орехи;
- морепродукты;
- продукты на основе какао;
- цитрусовые;
- молочные и кисломолочные продукты;
- экзотические фрукты и овощи;
- напитки и продукты с искусственными красителями и ароматизаторами.
В день проведения аллергических тестов следует отказаться и от курения. За несколько дней до проведения исследования следует прекратить контакты с домашними животными. Чтобы исключить ложноположительный результат, следует за несколько дней оградить себя от чрезмерных физических и психоэмоциональных нагрузок. Также необходимо перестать принимать антигистаминные средства.
Противопоказания и ограничения
Основным противопоказаниям к проведению аллергических тестов является период обострения аллергии. Ложноположительный результат может дать перенесенное меньше месяца назад острое респираторное заболевание или при наличии на данный момент острой инфекции.
Аллергопробы следует перенести, если в данный момент наблюдается желудочно-кишечная инфекция или повышенная температура тела, которые могут сказаться на иммунной реакции организма на аллергены. Лучше всего подождать несколько дней, пока организм полностью не восстановится после заболевания.
К противопоказаниям относится прием противоаллергических препаратов и других средств, которые угнетают иммунную систему. Аллергическое тестирование не рекомендуется проводиться детям до 3 лет, беременным женщинам и пожилым людям. Альтернатива - сдача крови на аллергены.
Виды аллергии
Для назначения диагностики и эффективного лечения врач должен удостовериться, что у пациента именно аллергия.
К распространенным видам аллергии относятся:
- аллергия на бытовые аллергены;
- пищевая аллергия, которая проявляется после употребления тех или иных продуктов;
- аллергия на пыльцу, возникающая в весенний период.
Проверить абсолютно на все аллергены крайне сложно (и дорого), поэтому предварительная консультация у врача аллерголога облегчит диагностику.
Как проходит кожное тестирование
Наиболее информативным и популярным методом, как сдают аллергопробы взрослым, является кожное тестирование. Для проведения процедуры кожа на предплечье обрабатывается спиртом, после на нее наносятся аллергены. За одно исследование количество аллергенов не может превышать 15.
Аллергены могут быть введены несколькими способами:
- Аппликация. Аллергеном смачивается салфетка, которая прикладывается к неповрежденной коже. Аллергический тест - безопасный и безболезненным, поэтому рекомендуется даже детям. Дает результат при сильной и средней иммунной реакции, а при слабой может оказаться малоэффективным;
- Скарификация. Для такого теста на коже делаются царапины, через которые аллергены и попадают в ткани. Чувствительность намного выше, поэтому он эффективен даже при слабой иммунной реакции;
- Прик-тест. Вместо царапины выполняется укол иглой на небольшую глубину. Такой тест лучше переносится пациентом, не сильно травмирует кожи и реже вызывает ложноположительные результаты. Выбор типа кожного теста зависит от возраста и состояния пациента, степени проявления аллергической реакции.
Результат прохождения аллергопроб
Для оценки кожных проб на аллергены потребуется как минимум 20 минут, за которые можно оценить, наступила реакция или нет. После их истечения врач определяет степень аллергии по реакции кожи:

Сбалансированная смесь ингаляционных аллергенов для скрининга атопии для детей старше 4 лет и взрослых. Ig E, ImmunoCAP® (Phadia AB), качественное определение.
Сбалансированная смесь ингаляционных и пищевых аллергенов для скрининга атопии для детей до 4 лет. Ig E, ImmunoCAP® (Phadia AB), качественное определение
! Если по результатам исследований на первом этапе получен ответ «Высокая вероятность атопической аллергии», необходимо перейти к следующему этапу диагностики.
При наличии кожных проявлений
- e1, Кошка, перхоть, Ig E
- e5, Собака, перхоть, Ig E
- d1, Dermatophagoides pteronyssinus, Ig E
- f1, Яичный белок, Ig E
- f2, Молоко коровье, Ig E
- f24, Креветки, Ig E
- f3, Треска атлантическая, Ig E;
- f13, Арахис, Ig E;
- f4, Пшеница, Ig E;
- f14, Соя, Ig E;
- f17, Фундук, Ig E.
При наличии респираторных проявлений у детей
- g6, Тимофеевка луговая, Ig E;
- w6, Полынь обыкновенная, Ig E;
- t3, Береза бородавчатая, Ig E;
- t25, Ясень высокий, Ig E;
- e1, Кошка, перхоть, Ig E;
- e5, Собака, перхоть, Ig E;
- d1, Dermatophagoides pteronyssinus, Ig E;
- f1, Яичный белок, Ig E;
- f2, Молоко коровье, Ig E;
- f13, Арахис, Ig E.
При наличии респираторных проявлений у взрослых
- g6, Тимофеевка луговая, Ig E;
- w1, Амброзия высокая, Ig E;
- w6, Полынь обыкновенная, Ig E;
- t3, Береза бородавчатая, Ig E;
- t25, Ясень высокий, Ig E;
- e1, Кошка, перхоть, Ig E;
- e5, Собака, перхоть, Ig E;
- d1, Dermatophagoides pteronyssinus, Ig E;
- i6, Таракан рыжий, Ig E;
- m6, Alternaria alternate.
Какова причина аллергии?

- e1, Кошка, перхоть, Ig E
- e5, Собака, перхоть, Ig E
- d1, Dermatophagoides pteronyssinus, Ig E
- f1, Яичный белок, Ig E
- f2, Молоко коровье, Ig E
- f24, Креветки, Ig E
- f3, Треска атлантическая, Ig E;
- f13, Арахис, Ig E;
- f4, Пшеница, Ig E;
- f14, Соя, Ig E;
- f17, Фундук, Ig E.
- g6, Тимофеевка луговая, Ig E;
- w6, Полынь обыкновенная, Ig E;
- t3, Береза бородавчатая, Ig E;
- t25, Ясень высокий, Ig E;
- e1, Кошка, перхоть, Ig E;
- e5, Собака, перхоть, Ig E;
- d1, Dermatophagoides pteronyssinus, Ig E;
- f1, Яичный белок, Ig E;
- f2, Молоко коровье, Ig E;
- f13, Арахис, Ig E.
- g6, Тимофеевка луговая, Ig E;
- w1, Амброзия высокая, Ig E;
- w6, Полынь обыкновенная, Ig E;
- t3, Береза бородавчатая, Ig E;
- t25, Ясень высокий, Ig E;
- e1, Кошка, перхоть, Ig E;
- e5, Собака, перхоть, Ig E;
- d1, Dermatophagoides pteronyssinus, Ig E;
- i6, Таракан рыжий, Ig E;
- m6, Alternaria alternate.

Второй вариант. Подобрать индивидуальный перечень исследований с учетом аллергологического анамнеза. Определение уровня Ig E к смесям аллергенов и к отдельным предполагаемым аллергенам.

Первый вариант. Выбрать одну из диагностических программ для определения уровня специфических Ig E-антител в количественном формате по каждому аллергену.

Второй вариант. Подобрать индивидуальный перечень исследований с учетом аллергологического анамнеза. Определение уровня Ig E к смесям аллергенов и к отдельным предполагаемым аллергенам.
Планирование лечения

Каждый аллерген животного или растительного происхождения имеет сложную молекулярную структуру. Аллергия на каждую из молекул имеет свои особенности.
Определение антител к отдельным молекулам позволяет определить наилучшую тактику лечения, спрогнозировать эффективность специфической иммунотерапии (АСИТ) и составить максимально точные рекомендации по диете.
Аллергологи
рекомендуют ImmunoCAP®

Применение технологии ImmunoCAP® позволяет получить достоверные результаты, не вызывающие сомнений. Сегодня это наиболее чувствительный и высокоточный метод анализа крови на аллергию.

Спектр ImmunoCAP® включает исчерпывающий перечень тестов, позволяет сделать рациональный выбор и избежать назначения лишних анализов

Результаты исследований, выполненных с применением ImmunoCAP®, принимают клиники всего мира. Это особенно актуально при рассмотрении вопроса о проведении аллерген-специфической иммунотерапии (АСИТ) как в России, так и за ее пределами.

Применение технологии ImmunoCAP® позволяет получить достоверные результаты, не вызывающие сомнений. Сегодня это наиболее чувствительный и высокоточный метод анализа крови на аллергию.

Спектр ImmunoCAP® включает исчерпывающий перечень тестов, позволяет сделать рациональный выбор и избежать назначения лишних анализов

Результаты исследований, выполненных с применением ImmunoCAP®, принимают клиники всего мира. Это особенно актуально при рассмотрении вопроса о проведении аллерген-специфической иммунотерапии (АСИТ) как в России, так и за ее пределами.
Читайте также:

