Что такое кожно жировой лоскут
Обновлено: 18.04.2024
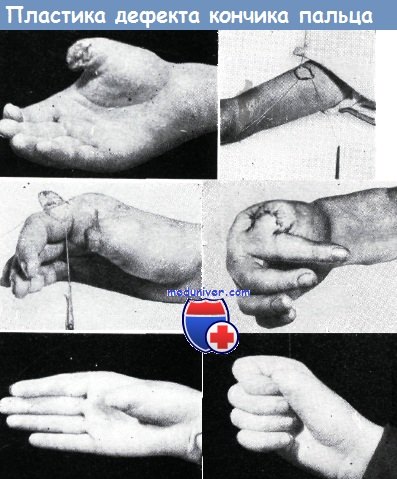
Методы пластики дефекта кончика пальца и их результаты
Оценка способов пластической хирургии, применяемых при утрате кончика пальца, приводится ниже.
Кожный лоскут Тирша ввиду пониженной резистентности эпидермиса совсем не применяется. Способ Ревердена дает хорошие результаты и при замещении дефекта кончика пальцев, однако при наличии дефектов, доходящих до костей, ввиду отсутствия жировой клетчатки результаты такой пластики неудовлетворительны. Поэтому этот способ применяется только при наличии поверхностных дефектов. Преимущества способа Ревердена в отечественной литературе известны по работам Эрци и И. Золтана.
Свободная пересадка кожи по способу Краузе большинством авторов рассматривается как способ, пригодный для замещения любого дефекта кончика пальца. Киршнер и Горбанд, даже Мельцер и Филлингер применяют толстый кожный лоскут Тирша, заключающий в себе и сосочки кожи. Недостатком этого способа является то, что у неопытного хирурга кожный лоскут часто не приживается, а так как пересаженная кожа не имеет подкладки из жировой клетчатки, она не может быть применена для замещения дефекта волярной поверхности.
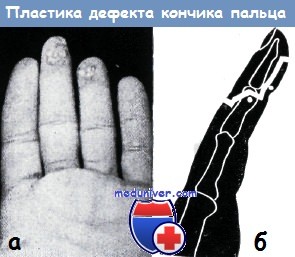
а - замещение дефекта кожи мякоти пальца путем мозаичной пластики с точки зрения заживления раны является хорошим методом лечения, но функционально он дает малоудовлетворительный результат, так как область мелких кожных лоскутов является нечувствительной.
Косметический результат является малоудовлетворительным. Этот способ применяется на кисти крайне редко
б - создание волярного кожного лоскута по Маркусу
Недостатки этого способа заключаются и в том, что кожный лоскут сильно сморщивается, со временем пигментируется, и, наконец, температурная, болевая и тактильная чувствительность его уменьшается на продолжительное время или же окончательно. В приживлении дерматома (эпидермальный лоскут) можно быть более уверенным, чем в приживлении лоскута Краузе.
Свободная пересадка эпидермального лоскута является одним из наиболее приемлемых способов пластической хирургии на кисти. Она описана Блером, Брауном и Байерсом, за ними и Педжетом и одновременно с ними, но независимо от них, венгерским исследователем Кеттешши. В Венгрии этот способ ввел в широкую практику И. Золтан. Он с большим успехом применяется «для замещения дефекта кожи в таких случаях, когда подкожная жировая клетчатка сохранена или же в замещении ее нет надобности (Золтан)».
Замещение дефектов кожи ладонной поверхности кисти и кончика пальцев наиболее успешно выполняется применением собственной кожи кисти в виде перемещенного или стебельчатого лоскута. Разумеется, что собственная кожа кисти, имея особое строение, превосходит качества любой другой, будучи весьма прочной и в высшей степени чувствительной. Густота чувствительных нервных окончаний способствует почти полному восстановлению чувствительной функции в течение нескольких месяцев.
Также быстро восстанавливается и функция потовых желез, так как количество их в коже кисти в три раза больше, чем в коже брюшной стенки (Хорн). Это весьма существенно при захвате мелких предметов (например листа бумаги, бумажных денег). При пластической операции очень важным фактом является наличие богатой васкуляризации пересаженной кожи, иначе угрожает опасность ишемии и инфекции. При пересадке собственной кожи кисти больной не нуждается в стационарном лечении или в перекрещенной иммобилизации (фиксация к другой руке, к стенке живота). Последняя может привести к образованию контрактур.
При утрате мягких тканей кончика пальца для замещения дефекта собственная кожа кисти может быть использована по описанным ниже методам.
Пластика по Клаппу является видоизменением способа покрытия ампутационной культи по Замтеру. В настоящее время этот способ хирургами отвергнут, так как после него остается небольшой дефект. Для замещения больших дефектов он также непригоден.
Способ Маркуса заключается в укорочении кости и образовании волярного кожного лоскута таким образом, что из кожи с обеих сторон иссекается небольшой отрезок треугольной формы. При наличии показаний к укорочению этот способ применяется с успехом.
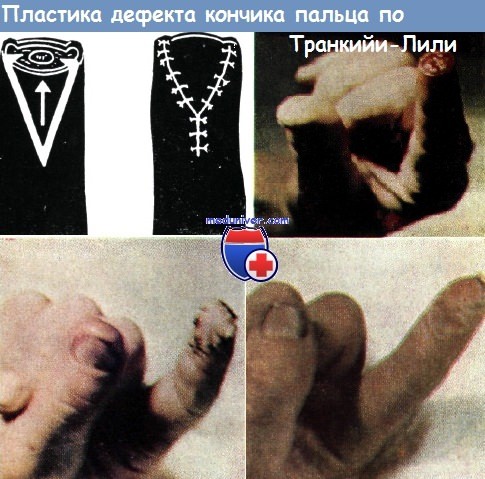
По поводу отрыва кончика указательного пальца произведена пластика по Транкийи—Лили.
Результат операции отличный не только косметически, но и с точки зрения функции
Пластика по Транкийи — Лили — по опыту Коша — при закрытии дефектов кожи дает отличные результаты. На волярной поверхности пальца выкраивается треугольный кожный лоскут, верхушка которого отрезается почти до кости. Затем он смещается вверх, и основание его сшивается над ногтевым ложем или самим ногтем. Этот способ при большом дефекте мякоти пальца дает менее хорошие результаты, чем при покрытии кожей кончика пальца.
Клиникой Лехи в 1945 году предложен способ пластики для лечения утраты кончика пальцев. В основое способа лежит перемещение кожного лоскута. Подобно Ленгеману, нами при применении этого способа получены хорошие результаты.
Перемещение собственной кожи пальца привело к благоприятным результатам в практике Эйлера, Эхалъта, Хенцла, Гессендёрфера, Ленгемана, Рейса, Бофингера и Штукке.
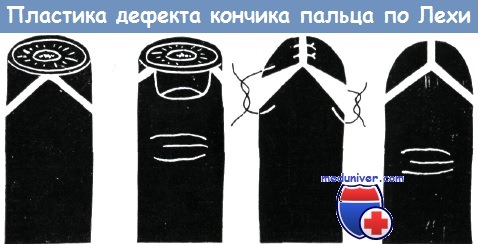
Пластику кожным лоскутом на ножке, взятым из кожи кисти или отдаленных участков, Изелен и Буннелл применяют в первую очередь при восстановлении большого дефекта мягких тканей дистальной фаланги большого и указательного пальцев.
Тенарный лоскут берется из кожи возвышения большого пальца, при этом проксимальная граница лоскута не должна мешать сгибанию большого пальца. Дефект кожи, оставшийся в области тенара, замещается при помощи свободной пересадки кожи.
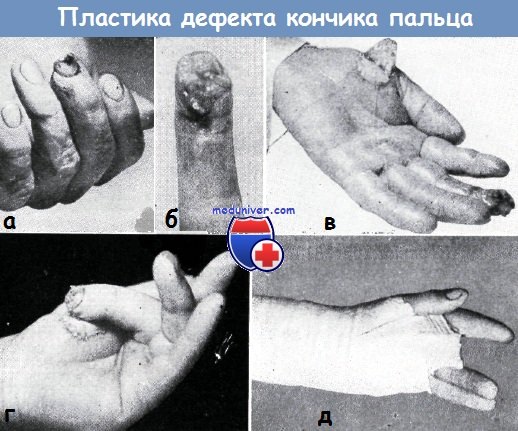
Использование тенарного лоскута для закрытия дефекта кончика пальца. На кончике III пальца имелся обширный дефект кожи и мягких тканей (а—б).
Место кожного лоскута на ножке в области тенара покрыто путем свободной пересадки кожи, взятой с предплечья (в).
Поврежденный палец удобно расположен после пришивания к нему лоскута на ножке (г), гипсовая повязка существенно не ограничивает движения здоровых пальцев (д)
Пальмарный лоскут пригоден для замещения дефектов большого пальца. Основание лоскута может располагаться в любом направлении, следует только щадить подкожно идущие пальцевые нервы.
Перекрестной пальцевой лоскут применим для замещения дефектов не только кончика большого и остальных пальцев, но и для дефектов волярной поверхности средней и основной фаланг. Этот способ целесообразно применять только у молодых людей (Хорн). Способ получения таких лоскутов показан на схеме Бофингера и Куртиса, а диаграмма строения его на рисунке Куртиса.
Применение перекрестного кожного лоскута показано в тех случаях, когда имеется необходимость замещения и кожи и подкожной клетчатки. Хорошая мобилизация кожного лоскута на ножке достигается отслоением косо проходящих пучков фасции, так как кожа пальца с латеральной стороны прикреплена к перитенону сухожилия разгибателя и к периосту (см. рисунок Куртиса). Результаты пластики, проведенной перекрестным кожным лоскутом, в оперированных нами случаях оказались отличными как с точки зрения функции, так и косметики. Поэтому этот способ показан во всех случаях замещения кожи и подкожной клетчатки, особенно при наличии повреждения кончика пальцев типа В.
Чувствительность пересаженной кожи не достигает степени чувствительности перемещенного кожного лоскута.
Применение перекрестного кожного лоскута с пальца для закрытия дефекта большого пальца. На фотоснимках показан данный способ пластики.
При выполнении операции дефект на месте кожного лоскута на ножке, взятый с латерального края указательного пальца, сразу же был закрыт путем свободной пересадки кожи.
На последнем фотоснимке видно, что указательный палец соприкасается с культей большого пальца, которая имеет достаточную толщину мягких тканей
Замещение дефекта с применением кожи менее важного поврежденного пальца. Применение этого способа допускается только при отсутствии возможности восстановления данного пальца. Во всяком случае при одновременном наличии дефекта кожи и разрушения пальца, последний удаляется только после замещения дефекта, так как остатки кожи такого пальца путем скелетизации могут быть использованы.
Перекрестный кожный лоскут с предплечья берется при повреждении одновременно нескольких пальцев. Такой лоскут пригоден не только для замещения дефекта кончика пальцев, но и, например, при наличии дефекта кожи над влагалищем сухожилия.

Пластика перекрестным кожным лоскутом пальца:
а) лоскут взят с дорзальной поверхности неповрежденного пальца, основание его лежит проксимально,
б) основание лоскута расположено дистально,
в) лоскут для замещения дефекта мякоти пальца, основание расположено латерально
Кожный лоскут на ножке, взятый со стенки живота, при обычной методике для пластики применяется неохотно. Его недостатки описаны Эрци.
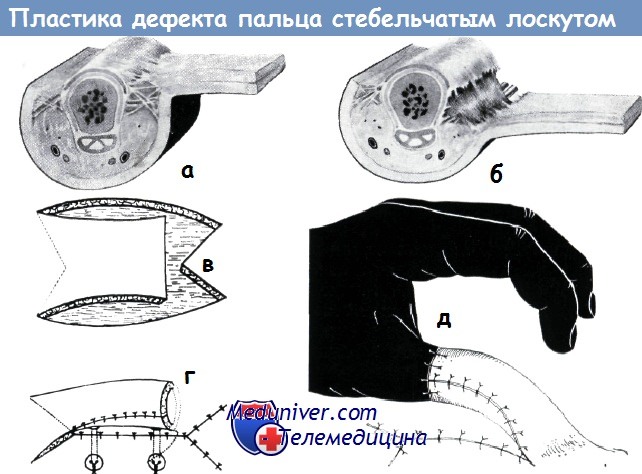
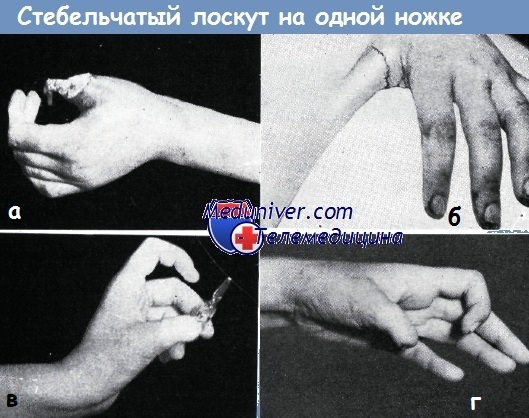
Пластика стебельчатым лоскутом на одной ножке в нашей литературе впервые описана Кошем в 1952 году. Она применяется главным образом при обнажении большого и указательного пальцев.
а-б - а) Поперечный срез основной фаланги. Видны пучки фасции, фиксирующие кожу к сухожилию разгибателей и надкостнице,
б) Удлинение кожного лоскута, применяемого для образования перекрестного лоскута пальца, после перерезки этих фасциальных пучков (по Куртису)
в-д - Схема образования стебельчатого лоскута на одной ножке
При отсутствии мягких тканей пальца на большом участке и по всей окружности пальца, как правило, отсутствуют и условия для свободной пересадки кожи. Но если все же производится пересадка кожи без подкожной жировой клетчатки, полученные результаты, как правило, мало удовлетворительны. Замещение дефекта перемещенным лоскутом в таких случаях неосуществимо, так как в окружности нет достаточного количества кожи. Таким образом, остаются две возможности: укорочение пальца или же применение лоскута на ножке. Укорочение большого пальца не рекомендуется, но и в случаях повреждений остальных пальцев необходимо принимать во внимание профессию больного. В таких случаях применение простого лоскута на ножке (форма моста или крыла) или же пересадка пальца под кожу живота в настоящее время уже не удовлетворяет требованиям. Простой кожный лоскут на ножке не обеспечивает полного закрытия циркулярного дефекта. Недостатки этого способа описаны Эрци, Золтаном и Яношем. Недостатком способа пересадки пальца под кожу живота является то, что освобождение его требует слишком длительного времени и, кроме того, желаемый конечный результат может быть достигнут только путем повторных пластических операций.
При замещении обширных циркулярных дефектов мягких тканей пальца нами в четырех случаях успешно применен стебельчатый лоскут на ножке. После этой операции требуется недлительная иммобилизация предплечья.
Мы применяли следующую технику операции: после обычной подготовки раны пальца к операции при помощи кусочка марли определяется величина и форма кожного дефекта. Затем этот кусок марли кладется на стенку живота и края его отмечаются на коже с учетом сокращения отпрепарированной кожи, затем кожа с трех сторон надрезается. На дальнейших этапах образование стебельчатого лоскута происходит по предложенному Эрци и Золтаном способу образования стебельчатого лоскута Филатова. Отличие заключается лишь в том, что у свободного края дефекта кожи на стенке живота вырезается треугольный участок кожи, чтобы обеспечить равномерное стягивание краев дефекта. Кожа в области критического участка, возникающего у места схождения двух линий швов, не отсепаровывается от подлежащих тканей с целью сохранения кровоснабжения. Для предупреждения напряжения кожи живота следует применять ослабляющий шов, например, над костной пуговицей. Приготовленная по такому способу кожная трубочка вполне пригодна для замещения дефекта обнаженного пальца. Сшивание свободного края лоскута и края кожной раны пальца не представляет трудности даже в тех случаях, когда края дефекта являются неровными. Ниже приводятся два случая из нашей практики.
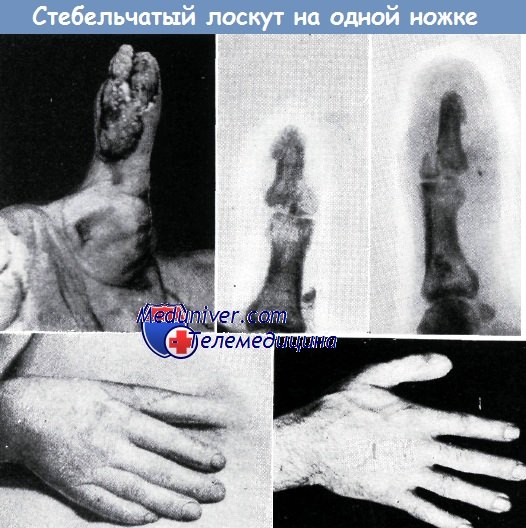
2. Б. И., 36-летний рабочий. Большой палец правой кисти сдавлен железными блоками. Кроме дефекта кожи, показанного на рис. а, обнажающего кость дистальной фаланги и часть сухожилия сгибателя, имел место и открытый перелом основания ногтевой фаланги (б). Через четыре недели после пластики (в) палец отделен от стенки живота. Полное восстановление работоспособности наступило на 16-й неделе после момента травмы (г).
При этой операции для установления длины лоскута необходимо принимать во внимание то обстоятельство, что при данном видоизмененном способе в отличие от оригинального стебельчатого лоскута Филатова пересаживаемая кожа получает полное кровоснабжение только с одной стороны. Поэтому длина лоскута не должна превышать двойную его ширину. Кроме того, кровоснабжение лоскута постепенно уменьшается и со стороны пальца.
Для оценки полученных нами результатов проводилось сравнение с результатами, полученными другими авторами. С уверенностью можно сказать, что наши результаты были более благоприятными. Так, например, на 41 странице монографии Крёмера (см. список литературы) описано идентичное нашему первому случаю повреждение, восстановление которого производилось лоскутом на ножке, взятым со стенки живота. Восстановленный палец оказался намного толще и деформированнее, чем в нашем случае.
Описанные выше способы пересадки кожи могут применяться не только для восстановления повреждений мякоти и кончика пальца, но и для замещения дефектов кожи других отделов кисти. Кожная пластика при открытых переломах фаланг и пястных костей требуется в 25—35% случаев. В отношении первичного замещения дефектов кожи заслуживают внимания благоприятные результаты пластики перемещенными кожными лоскутами.
Следует подчеркнуть, что техническое выполнение этой пластической операции чрезвычайно просто. Рана хорошо заживает, поэтому любой врач может выполнять операцию с успехом.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Кожная пластика с использованием расщепленного кожного лоскута является самым простым способом заживить обширные раневые поверхности.
Смысл этой пластики заключается в использовании тонкого 0,1-0,8 мм поверхностного слоя кожи, который забирается специальным инструментом дерматомом. Этот кожный лоскут перфорируется, что позволяет увеличить его площадь в несколько раз.
После этого он укладывается на подготовленную воспринимающую рану и фиксируется отдельными швами.
В результате операции пересаженная кожа врастает в рану и закрывает ее. Участок, откуда кожа забиралась заживает самостоятельно, так как ростковая часть кожи остается на месте.
Преимущества лечения в ИСЦ
По сравнению с другими клиниками нашей страны Инновационный сосудистый центр имеет неоспоримые преимущества в применении методов пластической хирургии для лечения сосудистых больных. В нашей клинике закрытием кожных ран и трофических язв занимаются в специализированном отделении по лечению критической ишемии. Таким образом, лечением ран занимаются хирурги, которые и обеспечивают восстановление кровообращения, необходимое для успешного заживления раны.
Нам хорошо известно течение раневых процессов у пациентов и мы выбираем для каждого случая необходимое время и метод закрытия трофической язвы или раны. Для подготовки ран к пересадке кожи мы используем методы активной подготовки раневой поверхности . Перевязки и антибактериальные препараты назначаются с учетом чувствительности раневой микрофлоры.
Благодаря инновационным технологиям нам удается заживить такие раны, за которые не берется ни одна другая клиника в нашей стране!
Подготовка к лечению
Для успеха кожной пластики необходимо соблюсти ряд условий. Организм человека должен быть стабилизирован по показателям крови, синтеза белка. Необходимо остановить инфекционный процесс. Условия для выполнения кожной пластики должны быть местными:
- Хорошая кровоточивость краев раны, активные сочные грануляции.
- Рана в стадии грануляции (без признаков активной инфекции и гнойного воспаления).
- Рана должна хорошо кровоснабжаться (предварительно кровообращение должно быть восстановлено).
- Рана должна быть ощищена от омертвевших тканей с помощью физических и химических методов.
Общие условия для выполнения кожной пластики:
- Уровень белка в крови должен быть не менее 60 г/литр.
- Уровень гемоглобина не менее 90 г/литр.
- Пациент должен быть стабилизирован по общему состоянию
Непосредственная подготовка к операции предполагает бритье места забора кожного лоскута, катетеризация мочевого пузыря, установка эпидурального катетера для анестезии.
Обезболивание при лечении
При операциях на конечностях используется преимущественно эпидуральная или спинальная анестезия. Преимущество их заключается в локальном воздействии на организм. Эпидуральная анестезия позволяет осуществлять продленное обезболивание в послеоперационном периоде.
С целью контроля над функциями сердечно-сосудистой системы к пациенту подключается специальный слядящий монитор.
Как проходит метод лечения

Пациент помещается на операционном столе так, чтобы был обеспечен хороший доступ к ране. После обработки операционного поля и закрытия зоны операции стерильными простынями проводится хирургическая обработка трофической язвы или раны. Во время этой обработки удаляются все оставшиеся некротизированные участки тканей и обеспечивается точечное кровотечение из грануляций.
После этого производится забор расщепленного кожного лоскута. В толщу кожи нагнетается физиологический раствор, который приподнимает собственно кожу и облегчает ее разделение. После создания такой "водной подушки" производится забор лоскута с помощью специального инструмента - электродермотома. Это специальный дисковый нож, который выставляется на определенную толщину необходимого лоскута. После этого бритва этого дерматома снимает тончайший кожный лоскут нужного размера.
Для увеличения площади кожного лоскута его пропускают через специальный инструмент - перфоратор. Перфоратор в шахматном порядке наносит небольшие разрезы на лоскуте. Теперь лоскут при растягивании может покрыть площадь в несколько раз большую, чем его изначальная.
После перфорации лоскут размещают на раневой поверхности и моделируют по форме раны. С целью фиксации его подшивают тончайшими швами к краям раны и прижимают давящей повязкой.
Донорский участок закрывают конурной повязкой с антисептиком.
Возможные осложнения при лечении
Первую перевязку после пересадки лоскута желательно делать через 2-3 дня после операции. За это время большая часть лоскута прирастает к грануляционной ткани и не отрывается при смене повязки. В любом случае смену повязки надо проводить крайне аккуратно, снимая ее послойно с помощью инструмента.
Во время перевязки отмечается фиксация пересаженного лоскута к грануляциям, убираются не прихватившиеся кусочки кожи. Если отмечается локальная инфекция, то берется посев и используются повязки с антисептиками.
Донорскую рану можно не открывать, если не наблюдается признаков ее инфицирования. Достаточно поменять повязку сверху. Со временем кожа эпителизируется и повязка отойдет сама. Обычно через на 14 - 21 день после операции.
Прогноз после метода лечения
Если операция проводится по показаниям, при условии устранения причин развития некрозов и трофических язв, то результаты кожной пластики очень хорошие. Правильно проведенная операция заканчивается успехом в 95% случаев. В послеоперационном периоде происходит постепенная замена пересаженной кожи своим эпидермисом, что проявляется в появлении небольших корочек, под которыми заметна молодая кожа.
Аутодермопластика может являться окончательным методом закрытия ран, если эта рана не находится на опорной поверхности или в области крупного сустава. В таких местах молодая кожа может повреждаться при нагрузке с образованием трофических язв. Для опорных и костных поверхностей лучше использовать полнослойную кожную пластику лоскутами на сосудистой ножке.
Программа наблюдения после метода лечения
Оперирующий хирург должен наблюдать пациента до полной эпителизации трофической язвы или раны, на которую была пересажена кожа.
В послеоперационном периоде могут назначаться препараты, которые уменьшают процесс рубцевания кожи в области пластики. Эти мази (Контратубекс) могут втираться в рану на протяжении 3-6 месяцев и способствуют формированию мягкого нежного рубца.
Окончательный исход операции по пересадке кожи зависит от течения сосудистого заболевания, которое послужило причиной образования трофической язвы или некротической раны. Поэтому основное наблюдение проводится за результатами сосудистого этапа лечения.
Заболевания
Кожная пластика расщепленным лоскутом (аутодермопластика) является основным метом закрытия обширных гранулирующих ран, трофических язв и глубоких пролежней.
Операцию отличает простота выполнения и хорошие непосредственные результаты. Залогом успеха является хорошая подготовка раневой поверхности и общего состояния больных.
Устранение дефектов кожи с помощью возле расположенных тканей, называется местной пластической операцией. Применяются местнопластические операции в частности, при наличии свежих травм , рубцовых деформаций после травматических повреждений, врожденных дефектов, также дефектов после удаления новообразований в коже и подкожной клетчатке. Как определил А.А. Лимберг (1963), местнопластические операции являются основным способом лечения рубцовых деформаций или дефектов, а также дополнительным способом пластики после пересадки тканей из отдаленных областей тела.
Преимущества лечения в ИСЦ
Инновационный Сосудистый Центр не только имеет уникальные возможности и большой опыт в лечении гангрены стопы, снижая вероятность ампутации, но также одним из этапов сосудистых операций при гангрене,критической ишемии конечностей, является пластика ран местными тканями. Это позволяет добиться не только хорошего результата по восстановлению функции конечностей, но и отличного эстетического результата. Наши пластические хирурги выполняют в год не менее 200 кожных пластик с хорошими результатами.
Показания и противопоказания к методу лечения
Показания к пластике местными тканями:
– небольшие врожденные дефекты и деформации челюстно-лицевой области;
– дефекты, которые образовались после оперативного удаления опухоли;
– рубцы различной этиологии;
- огнестрельные, неогнестрельные, операционные
Противопоказания к пластике местными тканями:
– наличие патологических процессов (гемангиома, лимфангиома, нейрофиброматоз, пигментные пятна, рубцы и др.);
– недостаточное количество тканей прилегающих к дефекту или размещенных рядом с ним;
– если пластика местными тканями приведет к деформации, нарушению функций соседних органов.
Подготовка к лечению
Чаще всего пластика ран местными тканями осуществляется после проведения микрошунтирования сосудов конечностей , поэтому в основном, особой подготовки не требуется.
Обезболивание при лечении
Как проходит метод лечения
Планируя местнопластические операции, необходимо определить функциональную значимость области закрываемого дефекта, его величину и рельеф, а также состояние и запасы прилегающих тканей. Применяя способы местной пластики, необходимо соблюдать общие для этого вида пластики правила:
1) кожу и подкожную жировую клетчатку следует рассекать на одном уровне, в пределах здоровых тканей, отступив от края дефекта 3—5 мм;
2) при мобилизации краев раны или перемещенного лоскута подкожную жировую клетчатку надо полностью включать в толщу мобилизованных тканей, отделяя ее непосредственно от фасции;
3) швы на края раны необходимо накладывать без натяжения, о чем можно судить по окраске кожи после наложения швов. С целью ослабления натяжения кожи допустимо подтягивать ткань, накладывая швы на подкожную жировую клетчатку, а также наносить насечки на всю толщу кожи, не повреждая подлежащей клетчатки;
4) при значительном натяжении краев раны, вызывающем опасения за исход операции, следует применить другой вид пластики. Простое сближение краев раны применимо при закрытии дефекта, если ткани вокруг него смещаемы. Хорошая подвижность кожных покровов наблюдается при длительном пользовании протезами. В этом случае отграниченные дефекты культи закрываются свободно, без натяжения краев раны. Сближение краев раны после их мобилизации с возможными дополнительными разрезами производят при ограниченной смещаемости кожных покровов культи окружающих дефект. Для мобилизации краев раны кожу с подкожной жировой клетчаткой отсепаровывают от собственно фасции на протяжении 4—6 см. Кровообращение и иннервация при этом обычно не нарушаются. При недостатке пластического материала дополнительно проводят продолженные, параллельные или разгружающие разрезы, которые позволяют более рационально распределить мобилизованные ткани или увеличить их площадь. Форма разреза зависит от конкретных условий. Нанесение неоправданных разрезов или большого числа разгружающих насечек приводит к образованию на коже культи нежелательных дополнительных рубцов.
Возможные осложнения при лечении
1. Опасность тромбоза наиболее велика в течение 20 минут после восстановления кровотока по анастомозируемым сосудам. Это время следует переждать, наблюдая за пульсацией сшитых артерий .
2. Замедленная капиллярная реакция тканей пересаживаемого лоскута свидетельствует о неадекватности притока крови, синюшность его свидетельствует о затруднении венозного оттока.
3. При неправильном наложении анастомоза предупредить тромбоз микрососудов нельзя никаким способом, включая применение лекарственных препаратов.
4. Не следует пытаться накладывать сосудистые швы, особенно на сосуды диаметром менее 5 мм, хирургу, не прошедшему подготовку по микрохирургии.
Прогноз после метода лечения
Послеоперационное наблюдение должно быть таким же пристальным, как операционный мониторинг. Необходимо поддерживать температуру тела и баланс жидкостей. Исключительно важно обезболивание. Больной не должен испытывать чувство тревоги, недомогание. Необходим высокий уровень наблюдения и ухода за больным, что лучше всего достигается в палате интенсивной терапии, где больной должен находиться первые 24-48 часов. Помимо наблюдения за больным, необходимо тщательно контролировать состояние аутотрансплантата. Дежурный хирург или сестра должны постоянно контролировать наличие капиллярной реакции. В специализированных отделениях микрохирургии наблюдение за пациентом и состоянием аутотрансплантата проводится дежурной бригадой. При подозрении на тромбоз необходима срочная операция - тромбэктомия. Возникающие осложнения необходимо корректировать в кратчайшие сроки, пока жизнеспособность лоскута еще сохранена. Если во время операции при пересадке лоскута после снятия сосудистых зажимов все идет гладко, вероятность осложнений невелика. Она увеличивается в тех случаях, когда наблюдались трудности при наложении сосудистых анастомозов во время операции. Снижение температуры лоскута, по сравнению с температурой тела пациента, указывает на артериальную или венозную недостаточность, либо на оба осложнения вместе. Синюшность кожи лоскута, ускоренная капиллярная реакция указывают на неадекватность венозного оттока, и наоборот: побледнение, замедление капиллярной реакции - на артериальную недостаточность. Неправильно считать, что успех пересадки лоскута зависит только от личного умения хирурга и от того, насколько он искусно наложил анастомозы. Успех, как и неудача, зависит от выбора больного, мастерства хирургов, анестезиолога, персонала операционной и послеоперационных палат.
Программа наблюдения после метода лечения
Реабилитация после пластической операции обычно включает комплекс мероприятий, направленный на уменьшение отека, устранения кровоизлияний, повышение тонуса мышц, улучшение качества кожных покровов. Реабилитационные программы должны быть направлены на оздоровление организма в целом - его детоксикацию, улучшение микроциркуляции, повышение интенсивности обменных процессов, увлажнение и лифтинг кожи. С другой стороны, того, они должны быть нацелены на восстановление кожи в зоне операции. При составлении плана реабилитации учитываются многие факторы, в том числе состояние здоровья и возраст пациента, наличие у него хронических заболеваний, вредных привычек и прочие индивидуальные особенности.

Пересадка кожного лоскута на сосудистой ножке является самым эффективным методом лечения длительно незаживающих трофических язв, глубоких пролежней, дефектов тканей после гангрены с обнажением костей.
Метод основан на заборе из определенного места тела кожного лоскута с сосудами, которые его кровоснабжают, с последующим соединением этих сосудов с артерией и веной поблизости от кожного дефекта, с тем чтобы лоскут закрыл этот дефект.
Если сосудистая ножка лоскута не пересекается, а лоскут перемещается в область дефекта, то такая пластика называется островковой кожной пластикой.
Данная операция выполняется под микроскопом с использованием микрохирургической техники соединения сосудов. Применение микрохирургической кожной трансплантации открывает безграничные возможности по сохранению конечности у больных с обширными тканевыми дефектами после гангрены.
Наша клиника является первым и единственным сосудистым центром в стране, в котором проводятся микрохирургические пластические операции при гангрене на фоне поражения артерий конечностей.
Сосудистыми хирургами нашей клиники разработана уникальная технология подготовки раневой поверхности, планирования и забора лоскута для трансплантации и выполнения микрососудистого этапа.
Для успешного выполнения этих микрохирургических операций мы используем немецкий операционный микроскоп и микрохирургические инструменты. Контроль за результатами операции выполняется с помощью УЗИ исследований сосудов и интраоперационной ангиографии.
Показания к пересадке лоскута
- Длительно незаживающие трофические язвы с обнажением костных структур.
- Некротические раны после перенесенной гангрены с обнажением костей и суставов.
- Глубокие пролежни с обнажением пяточной кости или крестца
- Тяжелые формы облитерирующего эндартериита с гангреной
Подготовка к операции
Подготовка к операции пересадки лоскута на сосудистой ножке заключатся в общей подготовке пациента, подготовке сосудов в области раневого дефекта, подготовки раневой поверхности.
Успех операции зависит от множества факторов. Во первых необходимо создать условия для пересадки тканевого лоскута. Рана, которую предполагается закрыть должна быть чистой, гранулирующей, с хорошим кровоснабжением, поэтому первым этапом надо восстановить кровообращение в конечности и победить инфекцию. Для этого в нашей клинике применяется весь спектр сосудистых и эндоваскулярных операций.
С целью быстрейшего очищения раны проводятся хирургические обработки с удалением некротических тканей и тщательные перевязки. Когда рана покрывается красными грануляциями, то она уже пригодна для пересадки лоскута. Последняя обработка раны проводится уже непосредственно перед операцией пересадки.
Необходимо иметь исчерпывающую информацию о сосудах, к которым будет подключаться сосудистая ножка лоскута. Эта информация может быть получена с помощью УЗИ артерий и вен, либо при помощи ангиографического исследования.
Необходимо исследовать лоскут и его сосудистую ножку. Для этого выполняется УЗИ сосудов лоскута и места выхода этих сосудов от крупных магистралей.
Перед операцией пересадки лоскута необходимо тщательно подготовить пациента. Для этого проводятся переливания крови, коррекция сопутствующих нарушений биохимии крови. С целью усиления восстановительных способностей организма могут быть назначены анаболические стероиды.
Непосредственно перед операцией проводится разметка лоскута с помощью УЗИ. Размеры кожной части лоскута должны соответствовать размерам закрываемого раневого дефекта.
Обезболивание
Операция пересадки лоскута является большим хирургическим вмешательством на разных отделах человеческого тела. Так как в нашей клинике для пересадки используется в основном торакодорсальный лоскут, забираемый с боковой стенки грудной клетки, то для обезболивания этого этапа операции используется общий эндотрахеальный наркоз.
Обезболивание этапа на нижних конечностях проводится с помощью эпидуральной анестезии - введения в позвоночник специального обезболивающего раствора через тонкий катетер. Такой вариант обезболивания хорошо подходит для снятия болей в послеоперационном периоде.
С целью оценки общего состояния пациента во время операции мы проводим мониторирование артериального давления и электрокардиограммы. Проводится контроль функции почек с помощью мочевого катетера и кровопотери посредством регулярного забора крови на анализы.
![]()
Ход операции
- Пациент укладывается на операционный стол в положение, которое подходит как для работы с раневым дефектом, так и для забора лоскута. После введения пациента в наркоз он поворачивается под углом 30 градусов на бок, противоположный месту забора лоскута. Рука фиксируется к дуге операционного стола.
- Сначала производится доступ и оценка сосудов в области раневого дефекта. Необходимо выделить пульсирующую артерию и хорошую мягкую сопровождающую вену, либо подкожную вену. Необходимо оценить наполняемость этой вены и отсутствие признаков воспаления или тромбофлебита. После ревизии эти сосуды берутся на держалки.
- Раневой дефект подвергается хирургической обработке. Удаляются все оставшиеся некротизированные ткани - сухожилия, измененная надкостница. После этой хирургической обработки рана должна принять вид кровоточащей поверхности без внешних признаков инфекционного процесса.
- Приняв решение о выполнимости операции мы приступаем к выделению лоскута. По намеченным границам производится кожный разрез. Постепенно углубляясь мы выделяем сосудистую ножку, которую берем на держалки. Аккуратно выделяется весь кожно-мышечный лоскут до ножки. После такого выделения лоскут должен остаться связанным с местом его забора только с помощью питающей артерии и вены. Проводится перевязка артерии и вены лоскута и он отделяется от донорской зоны.
- После этого лоскут фиксируется отдельными швами по краям раневого дефекта, а его ножка подводится к артериям и венам, выделенным на первом этапе при ревизии. Ножка должна располагаться абсолютно свободно. Недопустимы перегибы и натяжения, сдавления окружающими тканями.
- Выполняются микрохирургические анастомозы. Тончайшей нитью под микроскопом сшиваются вначале вена лоскута с веной воспринимающего ложа, а затем артерия ложа с артерией лоскута. После этого запускается кровоток и оценивается уровень кровообращения в лоскуте. Лоскут должен принять розовый вид, должен отмечаться симптом пятна - после нажатия на кожу белое пятно быстро становится розовым - это свидетельство хорошей микроциркуляции. В нашей клинике мы проводим УЗИ исследование кровотока в артериях лоскута, а в сомнительных случаях выполняем интраоперационную ангиографию.
- После выполнения сосудистого этапа лоскут конфигурируется по ране с помощью швов. Донорская рана с места забора лоскута ушивается несколькими рядами швов.
Возможные осложнения
Осложнения связанные именно с этой операцией:
- Тромбоз артерии или вены лоскута - проявляется побледнением лоскута, снижением его температуры и кожной реакции пятна при тромбозе артерии, либо с посинением лоскута и ускорением кожной реакции пятна при венозном тромбозе. Оба этих осложнения одинаково опасны для исхода операции и должны быть выявлены своевременно. При срочном повторном вмешательстве можно восстановить кровоток и сохранить лоскут.
- Гнойный процесс в области закрытой лоскутом раны может наблюдаться при недостаточном очищении раны до пересадки. Обычно требует аккуратного дренирования и использования антибиотиков. При грамотном лечении раневой процесс удается купировать и в последующем лоскут хорошо приживается.
Осложнения возможные при любой операции:
- Кровотечение из области забора лоскута или из области подключения ножки. Все, даже небольшие кровотечения, должны устраняться до окончания операции. Зашивать рану наглухо можно лишь при твердой уверенности в окончательном гемостазе. Дренажи в любом случае должны устанавливаться.
- Гнойные осложнения в раневых доступах. Возможны у больных с тяжелым сахарным диабетом и при травматичном операционном доступе, скоплении крови между слоями раны. При возникновении требуют активного лечения по принципам гнойной хирургии.
- Сосудистые осложнения - инфаркт, тромбоэмболия, инсульт в раннем послеоперационном периоде. Непредсказуемые возможные осложнения у больных с тяжелым сосудистым поражением. К счастью бывают редко и предупреждаются проведением антитромботической лекарственной профилактики.
Прогноз после операции
В случае успешного приживления пересаженного лоскута пациент избавляется от раневых дефектов и может жить нормальной жизнью. Для лоскутов описан ряд специфических поздних проблем, развивающихся при нагрузке на этот лоскут.
Так как лоскут не иннервируется, то полной чувствительности у него восстановиться не может, поэтому пациенту нужно об этом помнить и стараться избегать травм пересаженного лоскута.
При закрытии опорных поверхностей (область пятки или подошвы) пациенту необходимо приобрести специальную ортопедическую обувь, перераспределяющую нагрузку на участки стопы с исходным сохранившимся кожным покровом.
Использование кожного лоскута со своим кровоснабжением позволяет сохранить ногу даже у больных с плохим сосудистым руслом стопы, так как сосуды лоскута сами включаются в ткани стопы и восстанавливают их кровоснабжение.
Программа наблюдения после пересадки лоскута
После пересадки лоскутов мы тщательно наблюдаем пациентов и помогаем им правильно пользоваться сохраненной конечностью. УЗИ контроль за кровообращением лоскута мы проводим ежедневно, пока больной находится в стационаре. После выписки мы назначаем ежемесячный контроль в течение первых 3 месяцев, а затем один раз в 3 месяца до года после операции.
Через год после вмешательства мы назначаем пациентам МСКТ ангиографию для оценки проходимости ранее проведенных сосудистых операций и кровоснабжения лоскута и тканей вокруг него.
В последующем контроль за кровообращением лоскута необходимо осуществлять с помощью УЗИ 2 раза в год.
При каждом осмотре наши специалисты оценивают состояние кожи пересаженного лоскута, отмечают наличие или отсутствие изменений от нагрузки и дают рекомендации по режиму физической активности и подбору обуви.
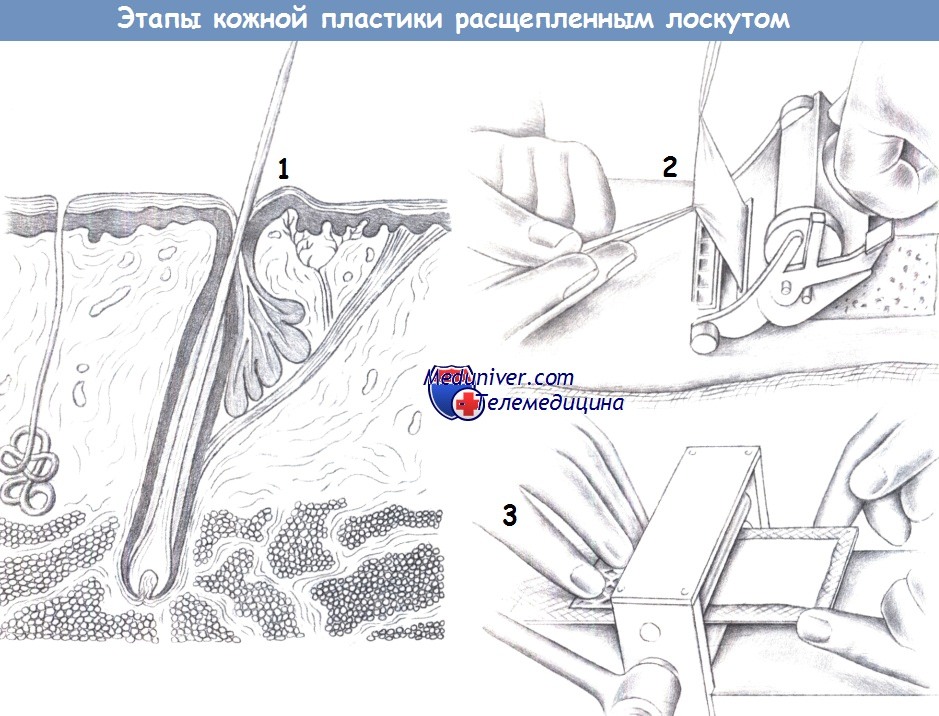
Этапы и техника кожной пластики расщепленным трансплантатом
а) Показания для пластики расщепленным кожным трансплантатом:
- Относительные показания: гранулирующая раневая поверхность без какой-либо существенной инфекции.
- Противопоказания: местная инфекция; покрытая корками поверхность раны; обнаженные сухожилия, фасция или кость.
- Альтернативные операции: полнослойный кожный трансплантат, перемещаемый лоскут, кровоснабжаемый трансплантат, свободный или на ножке.
б) Подготовка к операции. Подготовка пациента: побрейте донорское место (например, передневнутреннюю поверхность бедра).
в) Специфические риски, информированное согласие пациента:
- Неудачная трансплантация кожи
- Осложнения заживления донорского места
г) Обезболивание. Местное обезболивание, в редких случаях - регионарное или общее обезболивание.
д) Положение пациента. Зависит от места расположения раны, обычно лежа на спине.
е) Доступ. Зависит от места расположения раны.
ж) Этапы кожной пластики расщепленным трансплантатом:
- Донорское место
- Процедура забора
- Сетчатый трансплантат
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Расщепленные кожные лоскуты включают только эпидермис с фрагментами росткового слоя.
- Если установка глубины дерматома правильная (0,5-0,7 мм), то на поверхности донорского места возникает множество мелких кровоточащих точек.
- Немедленно закройте донорское место тампоном, смоченным в изотоническом солевом растворе и местном анестетике (с максимальной дозой анестетика).
- Чтобы предотвратить образование гематомы или серомы с последующим отделением расщепленной кожи от ее ложа, при покрытии трансплантат следует слегка придавливать.
и) Меры при специфических осложнениях. Неудача трансплантации обычно связана с неадекватным состоянием раны (ишемия, инфекция, отделение трансплантата от ложа гематомой или серомой), если необходимо, выполните пластическую хирургическую реконструкцию.
к) Послеоперационный уход после кожной пластики расщепленным трансплантатом:
- Медицинский уход: Проверка трансплантата через 1-3 дня, затем с интервалами в несколько дней. Первая смена повязки на донорском месте через 3 дня: осторожно снимите повязку, предварительно смочив ее.
- Активизация: чем раньше, тем лучше, в зависимости от месте расположения раны.
- Физиотерапия: не требуется.
- Период нетрудоспособности: зависит от общей ситуации.
л) Техника кожной пластики расщепленным лоскутом:
- Донорское место
- Процедура забора
- Сетчатый трансплантат
1. Донорское место. Расщепленный кожный лоскут включает ткани от поверхности кожи до сосочкового слоя дермы (что соответствует глубине волосяных фолликулов). Расщепленный лоскут можно забрать на различную глубину: от 0,5 до 1,0 мм.
2. Процедура забора. Забор расщепленного трансплантата производится с помощью электрического дерматома. Глубина среза дерматома варьирует от 0,4 до 0,6 мм. Кожа обрабатывается жидким парафином и натягивается ладонью руки или небольшими металлическими пластинками. Хирург накладывает дерматом на требуемую область (предпочтительно внутреннюю поверхность бедра), а ассистент осторожно удерживает забранную кожу под натяжением двумя зажимами.
3. Сетчатый трансплантат. Система для изготовления сетчатого трансплантата формирует из расщепленного кожного лоскута сеть, тем самым, увеличивая его площадь. Было показано, что целесообразным является соотношение 1:1,5 или 1:2.
Большее соотношение показано для больших дефектов (обширных ожоговых ран), хотя эпителизация в этом случае существенно замедляется. Забранная кожа фиксируется к дефекту одиночными швами или кожными скобками и прижимается к раневой поверхности давящей повязкой. Операцию завершает неадгезивная повязка, легкое прижатие и иммобилизация. Первая смена повязки производится примерно через 3 дня.
Видео техники пересадки кожи - пластики расщепленным лоскутом

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:


