Что такое костная мозоль после операции вальгуса и как от нее избавиться
Обновлено: 24.04.2024
Различают несколько стадий hallux valgus которые отличаются как клинической картиной так и требованиями к тактике лечения.
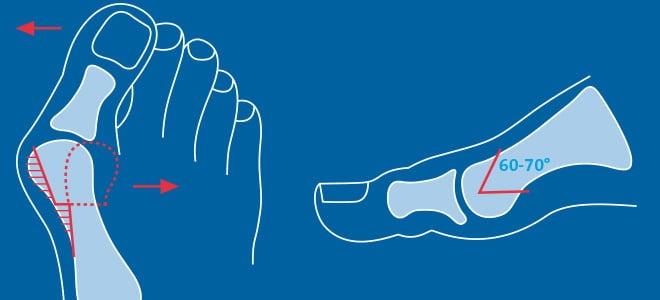
Первая стадия hallux valgus чаще всего проявляется только изменениями на 1 луче стопы (первой плюсневой кости и 1 пальце). На этой стадии происходит небольшое отклонение 1 плюсневой кости кнутри (межплюсневый угол менее 13 градусов) и соответствующим отклонением 1 пальца кнаружи (угол вальгуса менее 25 градусов). На первой стадии пациентов беспокоит формирование "косточки" по внутренней поверхности головки 1 плюсневой кости, которое может приводить к бурситу- воспалению подкожной синовиальной сумки. На этой стадии пациенты чаще хотят просто избавиться от косточки, и не готовы к радикальному хирургическому лечению, так как после него следует длительный реабилитационный период. По сути это косметическое вмешательство, которое состоит из резекции костного экзостоза в обалсти головки 1 плюсневой кости, бурсэктомии, пластики суставной капсулы.
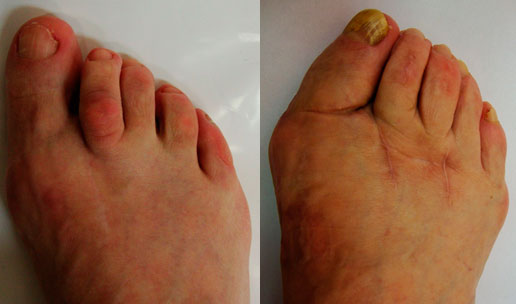
Клинический пример хирургического вмешательства по поводу халюс вальгус 1 степени у женщины 45 лет, которую в большей степени беспокоил косметический изъян и эпизодическое воспаление подкожной синовиальной сумки при ношении узкой обуви и физической нагрузке.
Так как пациентка была заинтересована в максимально быстрой реабилитации то ей была выполнена резекция костного экзостоза, бурсэктомия и пластика суставной капсулы. Такая операция не сопровождается созданием искусственного перелома 1 плюсневой кости - остеотомией, поэтому не требуется 6-недельный период ношения специальной обуви (ботинки Барука) и переход к обычной обуви возможен уже через 2 недели после операции.
Однако риск рецидива образования "косточки" и последующего возобновления деформации при подобных вмешательтсвах достаточно высокий. По этой причине после такого вмешательства через какое то время может потребоваться полноценная корригирующая остеотомия.
На второй стадии Халюс Вальгус происходит дальнейшее отклонение 1 плюсневой кости кнутри (межплюсневый угол 13-15 градусов) и кверху с дальнейшим увеличением угла вальгуса (26-40 градусов). На этой стадии также возможно вовлечение 2-3-4-5 лучей стопы. За счёт постепенного распластывания поперечного свода 5 плюсневая кость начинает отклоняться кнаружи, а 5 палец при этом смещается кнутри, картина зеркальная деформации 1 луча. 2-3-4 плюсневые кости при этом постепенно начинают опускаться вниз. Это приводит к их перегрузке, которая может провляться болями и формированием "натоптыша" под головками 2-3 плюсневых костей.
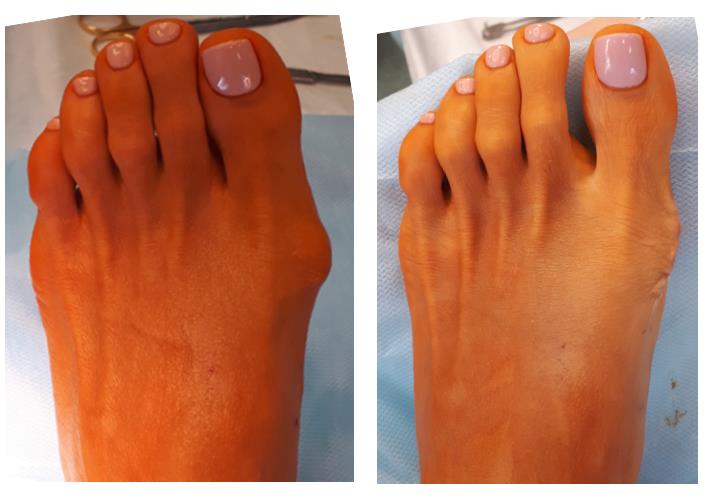
Клинический пример хирургического лечения hallux valgus 2 степени. Пациентка П. 32 лет, обратилась в клинику в связи с прогрессированием деформации 1 пальцев обеих стоп, усилением болей в области 1 плюсне-фаланговых суставов обеих стоп, трудностями с подбором обуви. Вальгусная деформация 1 пальцев или Hallux Valgus является наиболее частой причиной обращения за хирургической помощью к ортопедам, занимающимся проблемами стоп.
При клиническом осмотре обращает на себя внимание наружное отклонение 1 пальцев, расширенный и уплощённый поперечный свод стопы, нарушение плюсневой формулы, гиперкератозы по внутренней и тыльной поверхностям 1 плюсне-фаланговых суставов.
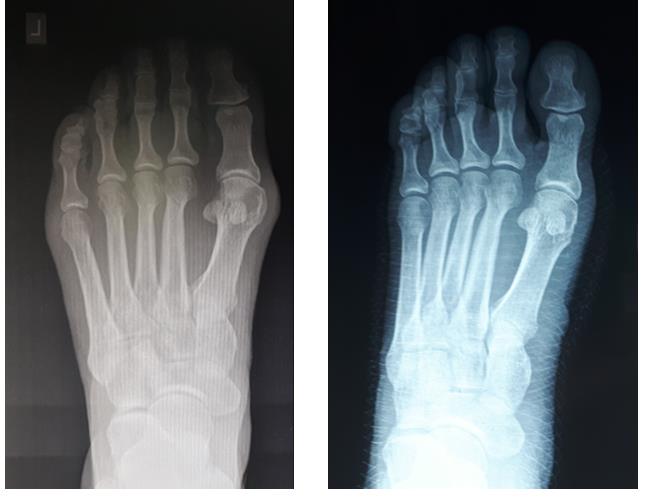
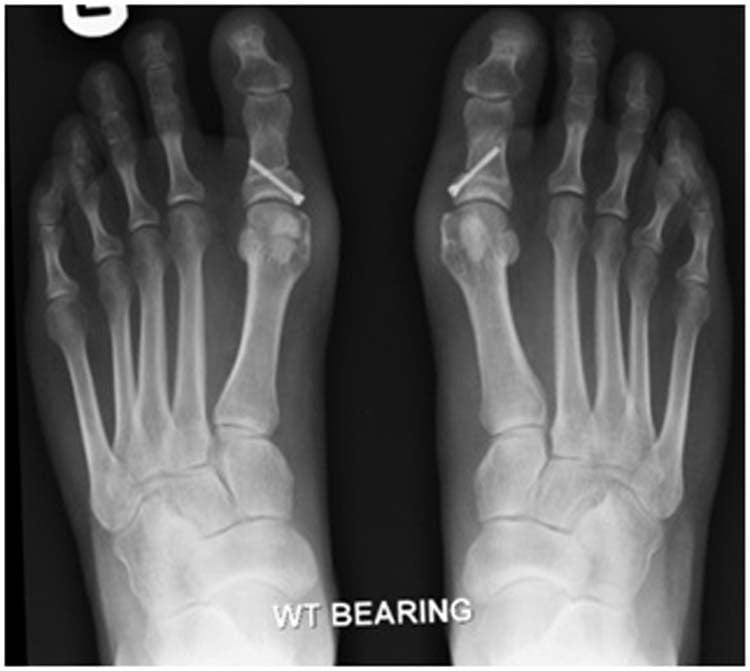
При планировании оперативного пособия выполняются рентгенограммы в прямой и боковой проекции. Производится расчёт углов вальгусного отклонения 1 пальца, угол между 1 и 2 плюсневыми костями, угол артикуляции 1 плюсневой кости. Исходя из рассчитанных углов, выбирается оптимальный метод остеотомии для коррекции имеющейся деформации.
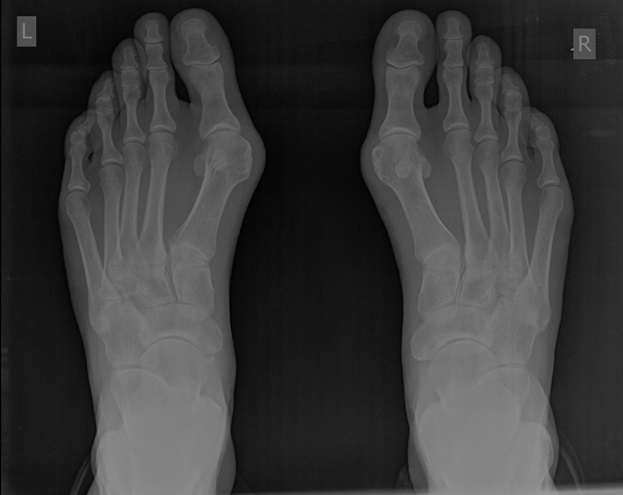
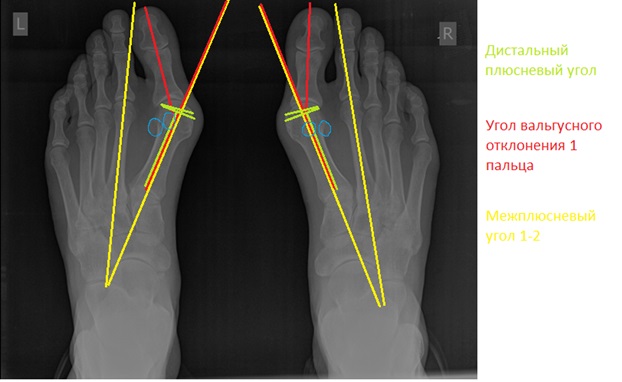
Хирургическая тактика обсуждается с пациентом. Разъясняются особенности хирургического доступа, анестезиологического пособия, последующей реабилитации. Эту пациентку беспокоила деформация только 1 луча, вмешательства на 2-3-4-5 лучах стопы не потребовались.
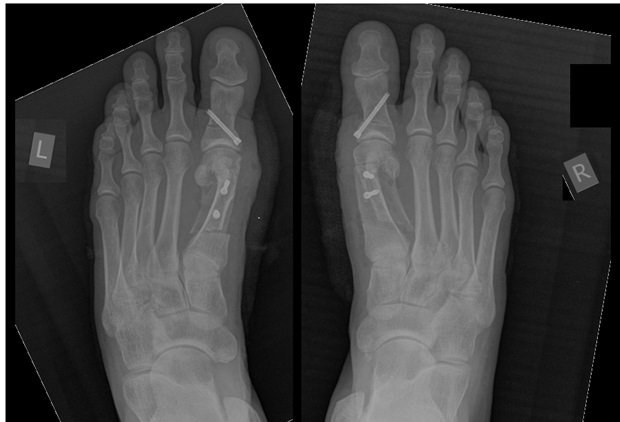
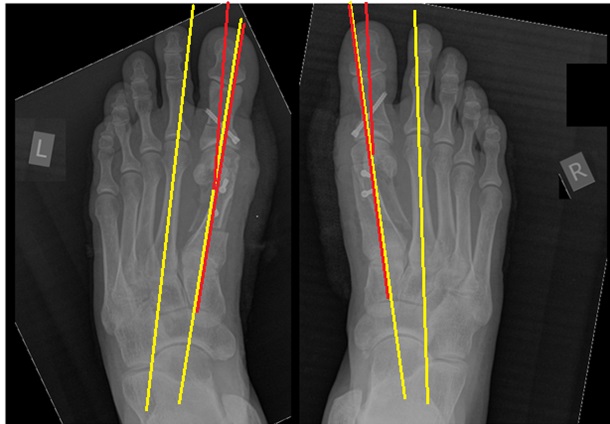
Корригируюшие остеотомии выполняются чаще всего под спинальной анестезией, хотя возможно выполнение данного вмешательства и под проводниковой анестезией на уровне голеностопного сустава и стопы, в зависимости от предпочтений больного.
1-е сутки после корригирующей остеотомии Халюс Вальгус
Первые сутки после операции желательно находится в клинике и максимально следовать постельному режиму для уменьшения послеоперационного отёка и болей. На следующий день после операции выполняется перевязка и разрешается ходьба в специальной обуви – ботинках Барука, с разгрузкой переднего отдела стопы. Использование данной обуви целесообразно на протяжении 6 недель после операции, с последующим постепенным переходом к обычной обуви в течение 2 недель.
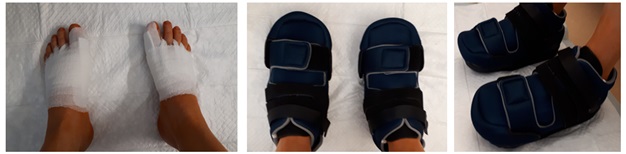
Первые 2 недели после корригирующей остеотомии Hallux Valgus.
В большинстве случаев пациент находится в клинике 2-3 суток до купирования острого болевого синдрома, после чего выписывается на амбулаторное долечивание. Перевязки желательно выполнять 1 раз в 2 дня, снятие швов на 14 сутки после операции. Возможно использование внутрикожных швов по желанию пациента, это избавляет от необходимости их удаления. С целью снижения болевого синдрома и послеоперационного отёка всем пациентам рекомендуется возвышенное положение нижних конечностей, и использование холода местно по 30 минут каждые 4 часа на протяжении первых двух недель после операции.
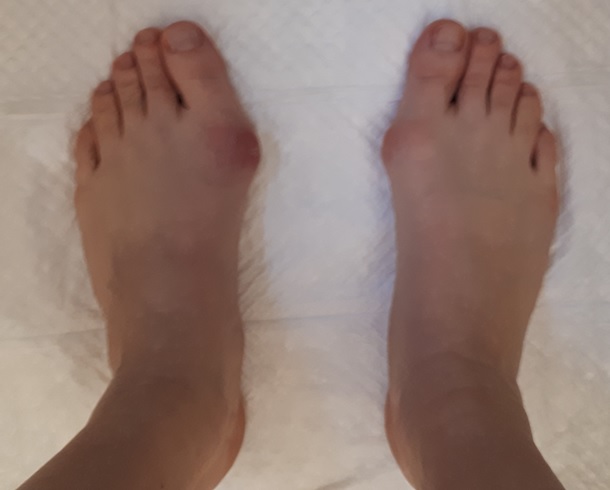
Отёк и послеоперационная гематомы нарастают, как правило, в течение 3 суток после операции, после чего постепенно регрессируют в течение 6 недель. Внешний вид стоп на 5 сутки после операции (наиболее сильно выраженный отёк и гематомы).
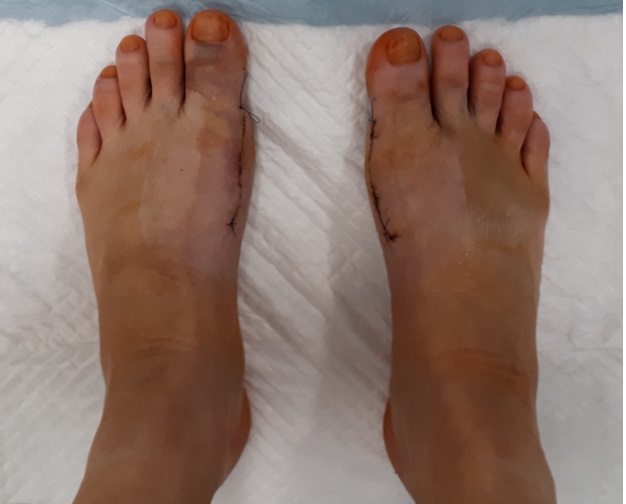
3-6 неделя после корригирующей остеотомии Халюс Вальгус.
После снятия швов пациент занимается пассивной ЛФК в 1 плюсне-фаланговых суставах, продолжает ходить в обуви Барука, использует лёд и анальгетики по мере необходимости.
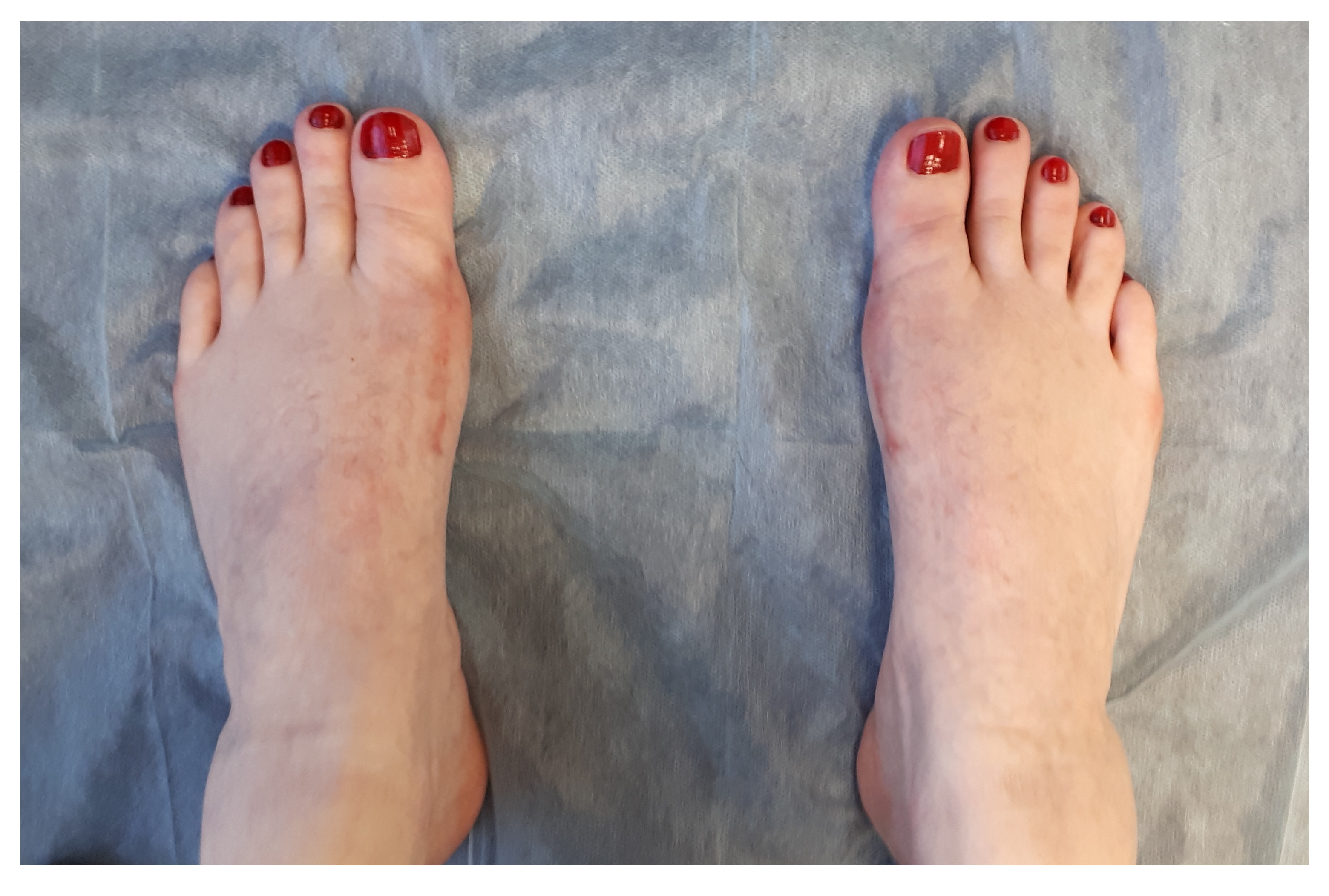
После 6 недели от операции по поводу Халюс Вальгус.
Через 6 недель выполняются контрольные рентгенограммы, если на них всё в порядке, то разрешается ходьба с нагрузкой на передний отдел стопы. Также на этом этапе целесообразно выполнение ЛФК и физиотерапевтических процедур направленных на дальнейшую разработку движений в 1 плюсне-фаланговом суставе.
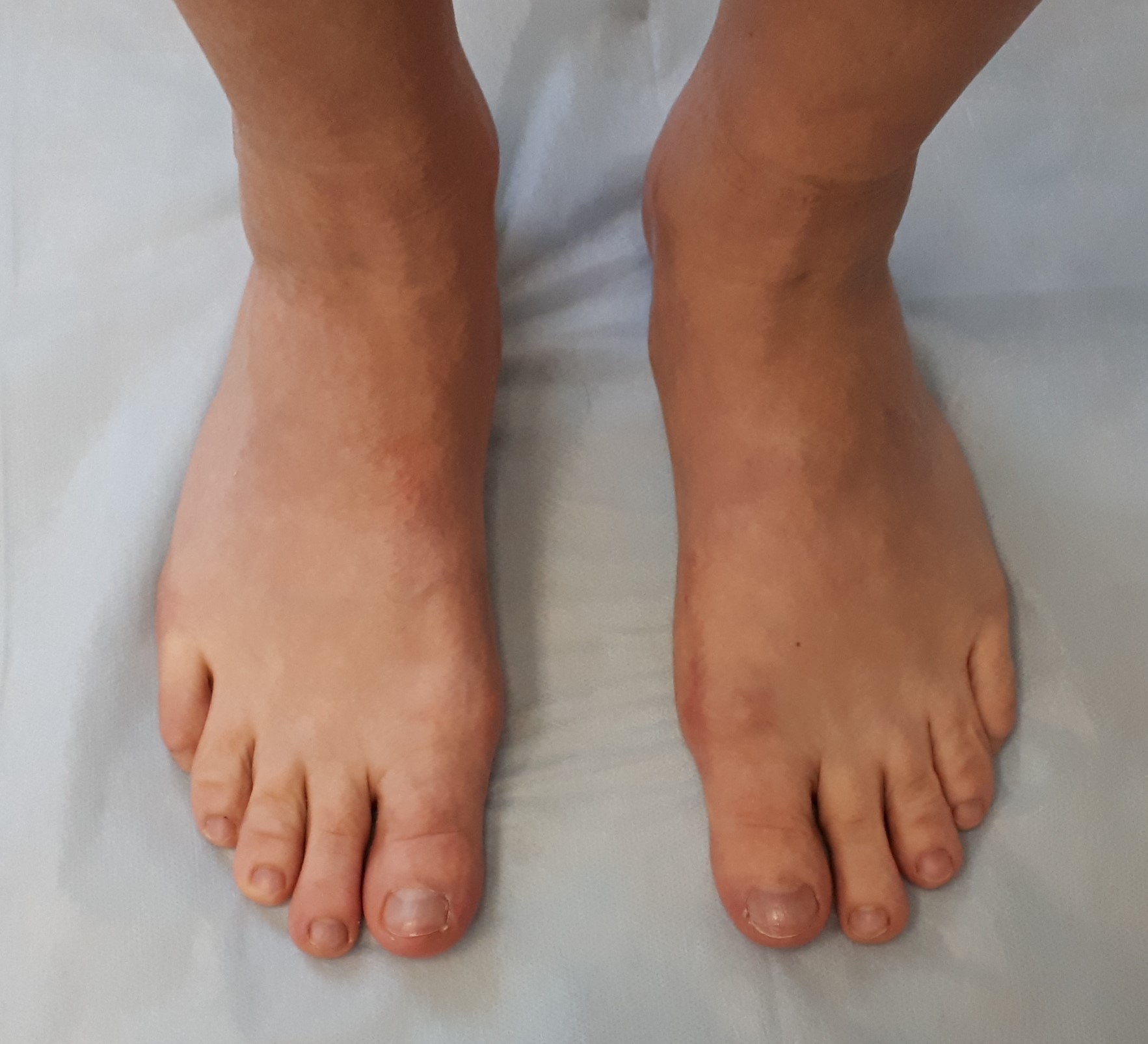
Небольшой отёк в области пальцев сохраняется длительное время до 6-12 месяцев после вмешательства. Спортивные нагрузки не рекомендуются на протяжении 3 месяцев после операции. Внешний вид стоп через год после операции. Послеоперационные рубцы к этому времени становятся практически незаметны, отёк полностью уходит, амплитуда движений в плюсне-фаланговых суставах полностью восстанавливается.
Клиника К+31 специализируется на выполнении оперативных вмешательств при всех степенях hallux valgus. В нашейклинике для операций по поводу халюс вальгус нами используютсятолько современное оборудование и импланты.
Hallux Valgus - только вершина айсберга, наиболее явное из проявлений поперечного плоскостопия. Помимо этой деформации поперечное плосостопие вызывает огромное количество других проблем таких как перегрузочная метатарсалгия, молоткообразная деформация 2-3-4 пальцев, неврома Мортона, повреждение плантарной пластинки. Поэтому при лечении Hallux Valgus нужно всегда стремится к коррекции поперечного свода стопы а не только исправлению косметической деформации.
Есть большое число заболеваний, о которых многие даже не подозревают, пока они их не коснутся. Например, такая проблема, как костная мозоль, знакома далеко не всем. А тем временем – это очень серьезно. Что делать, если этот недуг появился?


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети


Что за болячка – костная мозоль?
Костная мозоль отличается от кожной. Точнее, даже, ничего общего между ними нет. Возникнуть она может, как последствие перелома, если кости срослись неправильно. Бывает, что шишки на ногах возникают после переломов, а это и может оказаться костная мозоль.
В этой болячке нет ничего такого уж страшного. Она возникает перед тем, как кость должна срастись. Опять же, страшного ничего нет только в том случае, если начать лечение, когда она находится на начальном этапе. Иначе, будут серьезные осложнения, вплоть до невозможности двигать больной костью.
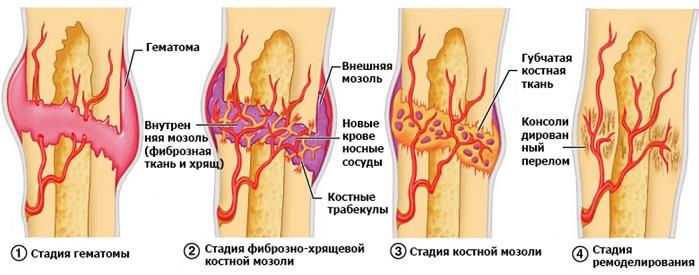
Когда травмируется кость, то происходит сильное кровоизлияние в мягких тканях. В результате этого развивается обширный отек конечностей. Из-за отека могут появиться пузыри, наполненные кровью. Через несколько дней, когда начинает уменьшаться отек и кровянистые пузыри пропадают, обломки костей начинают срастаться. В этот момент и появляется костная мозоль.
Типы костной мозоли
Различают четыре типа костной мозоли:
- Периостальный тип - мозоль возникает снаружи поломанной кости. Она может быстро зажить, так как происходит отличное снабжение кровью.
- Еще один тип – интермедиальная мозоль. Она может появиться между обломками сломанных костей. Между ними образуется пространство, которое заполняется сетью сосудов. Такой процесс тоже влияет на то, что мозоль может в скором времени пропасть.
- Эндостальный тип – подобная мозоль появляется в клетках костного мозга.
- Последний тип – параоссальная мозоль. Это самый нехороший тип, потому что при нем заживление сломанной кости идет очень медленно. Мозоль появляется из мягких тканей, расположенных рядом с переломом.
Как уже было сказано выше, костную мозоль следует лечить, как только она появилась, иначе процесс заживления может затянуться надолго. Как же ее вылечить?
Обычно мозоль удаляют всегда. Это возможно с помощью хирургического вмешательства. Хотя врачи не всегда соглашаются на проведение такой операции, потому что могут возникнуть осложнения во время процедуры, ведь есть вероятность повреждения кости.
Можно, также, прибегнуть к физиотерапии, используя магнитотерапию или электрофорез. Врачи считают, что эти процедуры очень эффективны в борьбе с таким недугом. Процесс заживления сломанных костей ускоряется, благодаря такому методу. Главное, чтобы, во время избавления от мозоли, не было физических нагрузок, а также, следует исключить перегрев или, наоборот, переохлаждение.
Сломанные кости у каждого человека срастаются разное количество времени. Влияет на это тип повреждения, а также, то, чем перелом был вызван. Так, при огнестрельном ранении, регенерация происходит значительно дольше.
Как диагностировать недуг?
Образование костной мозоли можно обнаружить, сделав рентген. Так как образование происходит не сразу, а постепенно, то следует сохранять все рентгеновские снимки, чтобы следить за процессом. Мозоль, ведь, образуется для того, чтобы восстановить целостность кости.
Лечение проводят определенные врачи, занимающиеся травмами. Они сразу поставят вам диагноз и определят, когда была травмирована кость – недавно или уже много времени прошло. Наличие костной мозоли доказывает, что травму человек получил давно.
Профилактика образования костных мозолей
Как вы уже поняли, на лечение костной мозоли требуется значительное количество времени. Поэтому, лучше предотвратить заболевание, чем заниматься его лечением.
Даже, если у вас простой ушиб и, особенно, трещины, пусть небольшие, обязательно обращайтесь к специалистам.
Выполняйте все, что вам будет рекомендовать врач, особенно, если вам скажут наложить шину или гипс. Обязательно следует зафиксировать больное место.
Непременно займитесь корректировкой патологий, возникших во время срастания костей.
Если перелом открытый, то следует проводить антибактериальную профилактику.
Костная мозоль — это многослойная структура, возникающая в процессе сращения тканей после перелома. Ее основная причина – нарушение целостности структур. В ходе регенерации вырастает хрящевая провизорная ткань. Она выступает в качестве соединителя в месте травмы.
Что за болячка – костная мозоль
Что такое костная мозоль? Это патолого-анатомический субстрат, который появляется при заживлении. Образуется после переломов или неправильного сращения. Имеет специфический вид, допускается консолидация с элементами фосфора и кальция. Проявляется в виде шишки в области перелома.
Отлично лечится на первичной стадии развития и не вызывает отрицательных последствий. Важно не запускать патологию. В противном случае возникает риск осложнений, связанных с ограничением подвижности.

Типы и причины формирования костной мозоли
Формирование костной мозоли происходит по следующим причинам:
- Старческий возраст.
- Лучевая болезнь.
- Ожирение.
- Беременность.
- Сифилис.
- Остеопороз.
- Амилоидоз.
- Истощение.
- Гипопротеинемия.
- Туберкулез.
- Эндокринные нарушения.
- Авитаминоз.
Среди форм мозолей можно выделить:
- Периостальные или наружные. Растут после перелома кости, возможно быстрое заживление.
- Интермедиальные. Появляются в пространстве между обломками сломанных костей. Зона заполнена сетью сосудов. Высока вероятность устранения мозоли.
- Эндостальные или внутренние. Возникают в клетках костного мозга.
- Параоссальные. Неблагоприятная форма. Мозоль растет из мягких соединительных тканей, заживление происходит медленно. Образует крупный выступ.

Как выявить её наличие
Диагностика патологии происходит после таких исследований как:
- Рентген. Мозоль становится видимой на 4-ю неделю после кальцинирования тканей. Через 3 месяца после травмы приобретает выраженные очертания.
- КТ и МРТ.
Как лечить костную мозоль?
Лечение подбирается в индивидуальном порядке. Для ускоренного восстановления рекомендуют:
- Витаминотерапию.
- Препараты крови.
- Гормоны анаболического ряда.
- Кровезамещающие составы.
- Инфузию плазмы.
В сложных ситуациях проводят хирургическое лечение. В качестве восстановительных процедур – массаж и ЛФК. Необходимо придерживаться здоровой диеты, содержащей:
- Белки (бобы, мясо, творог, сыр).
- Минералы (молочные продукты, йогурты, морепродукты).
- Антиоксиданты и витамины (овощи, смузи, зелень, морсы).
- Жиры (орехи, семечки, нерафинированное масло).
- Углеводы (цельнозерновые продукты, каши).
Профилактика костных образований включает:
-
под контролем врача.
- Антибактериальную профилактику.
- Коррекцию костных, суставных патологий.

И.Н. Ярухин , 30 августа, 2021
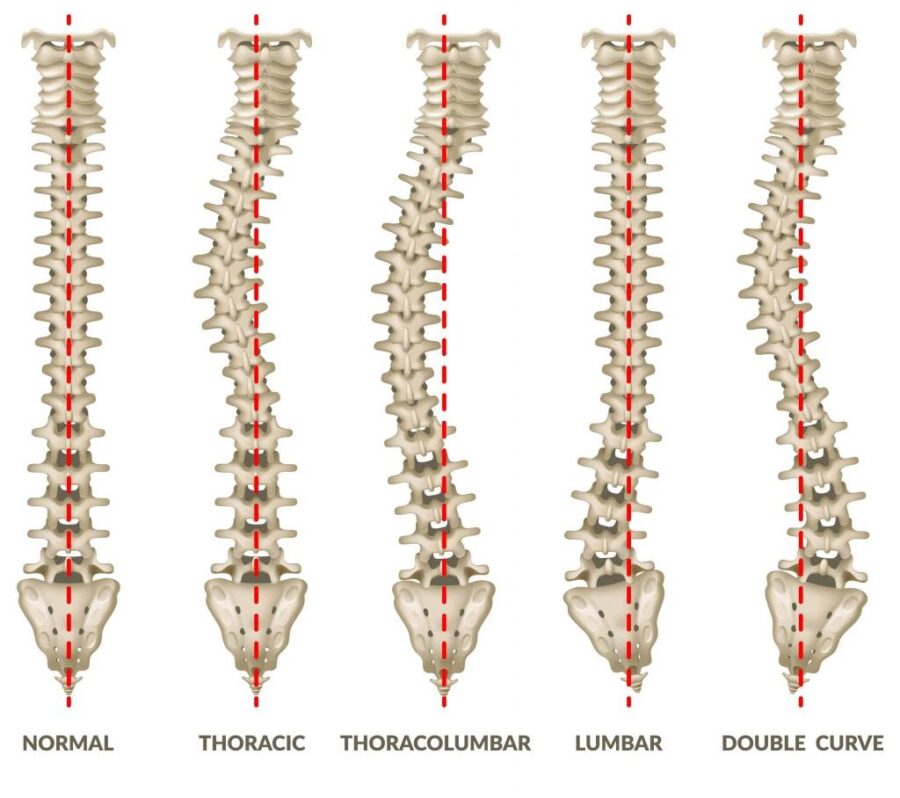
Сколиозом называется заболевание позвоночника, вызванное его искривлением. Деформация обычно наблюдается в боковой плоскости и сопровождается смещением позвонков. Расстройство опорно-двигательного аппарата может проявляться еще в детском возрасте. При взрослении оно будет приобретать более тяжелую форму и высокую выраженность. Позвоночную деформацию нужно различать с нарушением осанки, которое встречается у большинства людей. Сколиоз предполагает деформацию с патологическим поворотом […]

Врач-остеопат Ярухин. И.Н. , 22 сентября, 2020
Опытные водители знают, что правильная посадка за рулем обеспечивает комфорт и безопасность движения, а в случае серьезного ДТП защищает от серьезных травм и даже спасает жизнь. В этой статье мы дадим простые практические советы, как правильно сидеть за рулем, чтобы чувствовать себя комфортно и сохранить спину здоровой. Надеемся, что рекомендации от наших специалистов будут полезны как для […]
Врач-остеопат Ярухин И.Н. , 9 марта, 2021
Независимо от локализации боли при остеохондрозе позвоночника причиняют дискомфорт и снижают качество жизни пациента. Рассмотрим, как протекает заболевание, а также какие меры профилактики и лечения использует современная медицина. Грудной отдел: как проявляются симптомы остеохондроза? Пациенты ощущают опоясывающую боль, которая отдает в плечи, под лопатки, мешает нормально вздохнуть. Иногда больше поражается левая часть, тогда человек чувствует […]
В литературе можно найти описание более чем 400 методик оперативного лечения халлюс-вальгуса. В прошлом ортопеды боролись с вальгусной деформацией путем хирургического удаления суставных головок, что приводило к серьезному нарушению функций стопы. Поэтому сегодня врачи предпочитают делать менее травматичные операции.

Что такое вальгусная деформация? Вначале Hallux Valgus вызывает искривление только большого пальца стопы. В результате у человека увеличивается нагрузка на головки 2-4 плюсневых костей, что ведет к молоткообразной деформации II-V пальцев. Своевременное хирургическое лечение помогает избежать этого неприятного явления.
Виды операций на стопе
Операции, которые делают при вальгусной деформации, можно условно разделить на малоинвазивные и реконструктивные. Первые менее травматичны, однако эффективны только при экзостозах и начальной деформации. Малоинвазивные хирургические вмешательства выполняют через два-три прокола размером 3-4 мм.
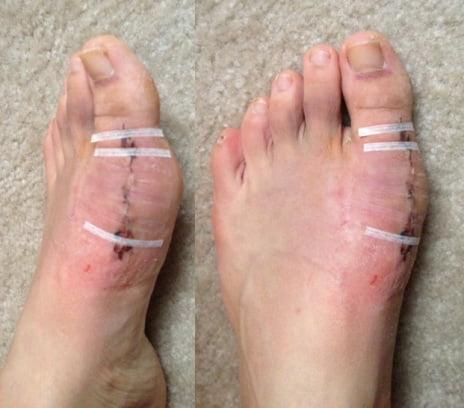
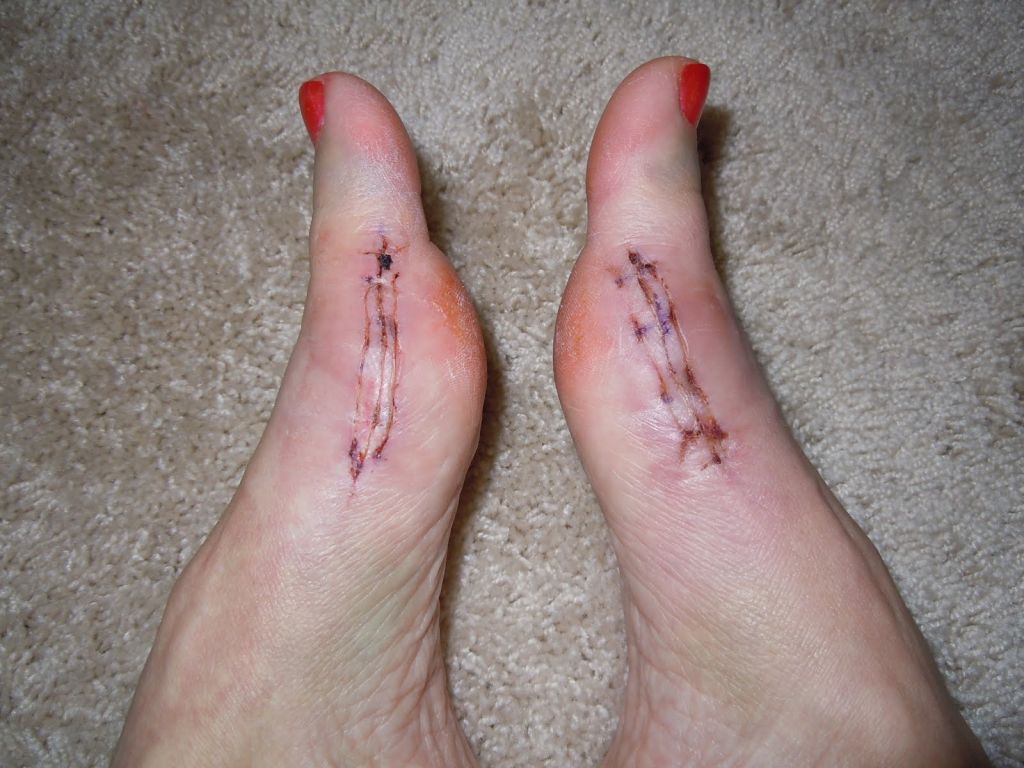
Шрам после вмешательства.
Таблица 1. Виды операций.
| Особенности проведения | Показания | |
| На мягких тканях | Во время операции врач работает только с мышцами, сухожилиями и суставной сумкой. | Hallux Valgus I степени без деформации головки плюсневой кости. |
| На костях | Суть таких хирургических вмешательств заключается в подпиливании костей и/или выполнении остеотомии. | Вальгусная деформация II-III степени. |
| Комбинированные | Подразумевают одновременное удаление костных наростов и пластику связок. | Выраженный Hallux Valgus с нарушением функций стопы. |
Во время малоинвазивных операций хирург использует микроинструменты, позволяющие выполнять сложные манипуляции со связками и суставной капсулой. При необходимости он подпиливает кости с помощью микрофрез, которые отдаленно напоминают стоматологический инструментарий.
Название хирургических техник
На начальных стадиях болезни врачи стараются делать малоинвазивные операции. После них пациент быстро восстанавливается и уже через 3-4 недели возвращается к привычному образу жизни. При запущенной вальгусной деформации возникает необходимость в более сложных хирургических вмешательствах.
Давайте посмотрим, какие из них чаще всего используют в современной ортопедии.
Операция McBride
Наиболее популярна среди всех хирургических вмешательств на мягких тканях стопы. Ее суть заключается в перемещении сухожилия m. adductor halluces на головку I плюсневой кости. Это позволяет сблизить между собой кости плюсны и восстановить нормальный мышечно-сухожильный баланс стопы.
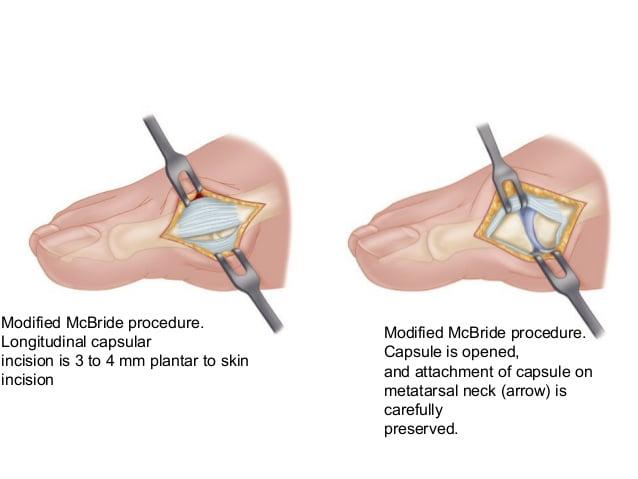
К сожалению, отводящая мышца первого пальца неспособна противодействовать постоянной нагрузке. Именно поэтому частота рецидивов после операции McBride довольно высока. Если человек не устраняет действие провоцирующих факторов – у него вскоре снова развивается Hallux Valgus. Избежать этого помогает ношение ортопедической обуви, отказ от каблуков и тяжелой физической работы.
При ярко выраженных деформациях операцию McBride дополняют остеотомией I плюсневой кости SCARF.
Относится к миниинвазивным операциям. Во время хирургического вмешательства больным выполняют поперечную остеотомию через кожный разрез длиной 1 см. После этого дистальный костный фрагмент смещают в латеральном направлении и фиксируют с помощью специальной спицы.
CHEVRON
В ходе операции хирург выполняет V-образую остеотомию. Он перепиливает первую плюсневую кость в области головки, а костные фрагменты соединяет с помощью специальных титановых винтов. Поскольку фиксация очень прочная, в послеоперационном периоде пациент не нуждается в гипсовой иммобилизации.
Отметим, что Chevron-остеотомия эффективна только при незначительной деформации первого пальца стопы. В наше время в ортопедии ее используют все реже. Вместо нее большинство врачей делает Scarf-остеотомию.
SCARF
Z-образная остеотомия Scarf – это золотой стандарт лечения вальгусной деформации. Она позволяет установить головку плюсневой кости под нужным углом. В ходе хирургического вмешательства врачи также убирают деформацию суставной капсулы и меняют направление некоторых сухожилий.
Когда операции Scarf недостаточно – хирурги делают проксимальную клиновидную остеотомию или артродез.
Важно! У большинства пациентов с вальгусной деформацией врачи выявляют костную мозоль (экзостоз). Нарост локализуется на медиальной поверхности головки I плюсневой кости. Как правило, его удаляют во время всех операций, в том числе и малоинвазивных.
Не путайте спиливание костного нароста с остеотомией. Это две совершенно разные манипуляции. Цель первой – убрать косметический дефект, второй – восстановить нормальное функциональное состояние стопы. Помните, что удаление костной мозоли (операция Шеде) не в состоянии излечить вас от Hallux Valgus.
Артродез при вальгусной деформации
Артродезирование – это полное обездвиживание плюсне-клиновидного сустава путем соединения формирующих его костей. Операцию делают лицам с поперечно-распластанной деформацией и Hallux Valgus с гипермобильностью I плюсне-клиновидного сустава.
Тест для выявления патологической подвижности:
- пальцами одной руки удерживайте II-V плюсневые кости;
- второй рукой возьмите I плюсневую кость и попробуйте смещать ее в тыльно-подошвенном направлении;
- посмотрите, насколько сильно вам удалось сдвинуть ее с места;
- смещение кости более чем на один сагиттальный размер большого пальца указывает на наличие гипермобильности.
Артродез – это наиболее травматичная операция, подразумевающая полное удаление плюсне-клиновидного сустава. Ее делают только в крайнем случае, когда другие методы оказываются неэффективными.
Операция молоткообразной деформация пальцев ног
Как известно, на поздних стадиях Hallux Valgus сочетается с молоткообразной деформацией II-V пальцев. Она выглядит непривлекательно и негативно сказывается на функциях стопы. Для ее исправления используют целый ряд хирургических вмешательств.

К ним относятся:
В лечении молоткообразной деформации наиболее эффективна остеотомия. Именно ее выполняют в самых тяжелых и запущенных случаях.
Восстановительный период
Вставать с постели пациентам разрешают уже на следующий день после операции. Первое время ходить им разрешают только в туфлях Барука.
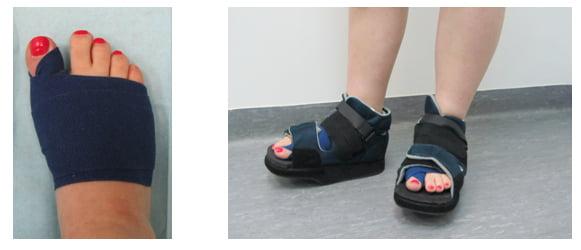
В первые дни после хирургического вмешательства больные находятся под наблюдением лечащего врача. Из стационара их выписывают на 2-3 сутки. Если во время операции человеку накладывали нерассасывающиеся швы – их снимают на 10-14 день.
Что касается обуви, пациентам требуется как минимум 3 месяца носить ортопедические стельки. Надевать каблуки можно лишь спустя полгода после хирургического вмешательства. При этом их высота не должна превышать 6 см.
Цена операции на стопе
Стоимость хирургического лечения зависит от степени деформации, вида и сложности операции, уровня медицинского учреждения и квалификации работающих там специалистов. Удаление экзостоза в Москве стоит от 40 000 до 50 000 рублей. Цены на реконструктивные операции начинаются с 70 000 рублей. Отметим, что в стоимость не входит предоперационное обследование, консультации специалистов, расходные материалы и реабилитация.
Если вы хотите прооперироваться за границей – обратите внимание на Чехию. Лечение там обойдется вам в евро включая реабилитацию. В Германии и Израиле такая же операция будет стоить гораздо дороже.
Осложнение – это усугубление имеющейся деформации вследствие проведенной операции либо появление новой проблемы, ухудшающей качество жизни пациента.
Причиной вторичных деформаций стоп является первичная операция.
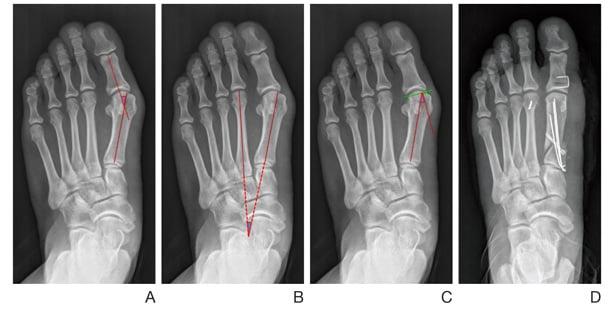
I. Рецидив или недостаточная коррекция hallux valgus
Основные причины:
- Неправильный выбор метода хирургического лечения hallux valgus.
- Нарушение хирургической техники: недостаточная коррекция (смещение дистального фрагмента после остеотомии) отклонения и длины I плюсневой кости (M1) после остеотомии.
- Невыполнение пациентами рекомендации хирурга, нарушение послеоперационного режима.
- Отсутствие специальных инструментов и оборудований.
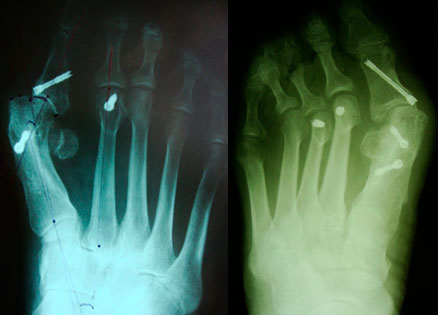
Симптомы
- Искривление I пальца стопы, «возвращение» деформации после операции.
- Наличие послеоперационных рубцов.
- У некоторых пациентов появляется шишка (косточки) у основания I пальца.
- Боль в переднем отделе ступни.
- Дискомфорт, неудобство при ношении обуви.
Диагностика
- Клинический осмотр, анамнез заболевания, данные первичного хирургического вмешательства, жалобы пациента.
- Рентгенография, в том числе в специальных проекциях.
- Плантография – отпечаток ступни, который может обнаружить участки перегрузки.
- В редких случаях используются компьютерная томография (КТ), МРТ.
Консервативное лечение
Лечение всегда начинается с применением консервативных методов:
- Применяют мази и таблетки НПВС, местно вводят стероидные препараты (дипроспан, кенолог).
- Используют ортопедические стельки-супинаторы, силиконовые межпальцевые вкладыши, и другие устройства.
- Лечебная гимнастика, ношение комфортной обуви.
- Физиотерапевтические процедуры, массаж, теплые ванночки с морской солью.
Хирургическое лечение
Критерий для выбора метода хирургической коррекции:
- Состояние M1, ее длина, качества костной ткани, предыдущий метод операции.
- Угол между I и II плюсневыми костями (M1M2).
- Состояние фаланг I пальца, угол между фалангами.
- Состояние мягких тканей.
- Состояние метатарзальной параболы.
- Деформация других пальцев.
- Результаты инструментальных методов исследования.
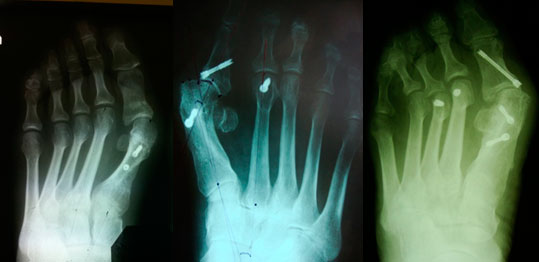
Остеотомия проксимальной фаланги I пальца
Остеотомия I плюсневой кости SCARF
Проксимальная остеотомия I плюсневой кости
Артродез медиального плюсне — клиновидного сустава.
Лечение рецидива вальгусной деформации I пальца стопы у нас
Лечение рецидива hallux valgus — сложный процесс, требующий от доктора специальных знаний и опыта. У этих пациентов кроме сложной деформации еще и психологическая травма: сомнение в достижении хороших результатов лечения, недоверие.
Петросян Армен Сергеевич — врач травматолог-ортопед, который имеет необходимый опыт и средства для диагностики и лечения рецидива hallux valgus консервативным и оперативным путями.
Преимущества лечения рецидива hallux valgus у нас:
- диагностика проводится на современном оборудовании специалистом с высокой квалификацией;
- лечение рецидива hallux valgus консервативным или хирургическим методом (использование современного высокотехнологического оборудования);
- полное предоперационное и послеоперационное ведение;
- предотвращение возникновения осложнений;
- консультация пациента на всех этапах лечения и восстановления.
Не упускайте драгоценного времени, запишитесь на прием к врачу по телефонам, указанным на страницах сайта, и деформация, которая кажется не исправимой, останется для вас в далеком прошлом.
Читайте также: