Что такое грибок на головке члена и из-за чего он появляется
Обновлено: 24.04.2024
Среди половых заболеваний грибковые инфекции становятся все более распространенными. В настоящее время считаются основным этиологическим фактором таких патологий Candida albicans и другие виды рода Candida, реже встречаются плесневые грибы и Geotrichum.
Важную роль в распространении генитального микоза играют факторы окружающей среды:
- индустриализация;
- урбанизация;
- пренебрежение гигиеной;
- синтетическое белье;
- близкие контакты в бассейне, на пляжах и т.д.;
- сексуальные контакты с многочисленными партнерами.
Также влияние оказывают различные внешние факторы — антибиотики, стероиды, цитостатики и иммунодепрессанты, и внутренние — нарушение иммунных механизмов, генетическая предрасположенность, злокачественные опухоли, диабет, атопический диатез.
Развитие полового микоза зависит от количества клеток атакующего гриба и его вирулентности, то есть способности размножаться и прилипать к эпителию и продуцируемым протеолитическим ферментам, фосфолипазе и токсическим метаболитам. Также важна способность преодолевать сапрофитную бактериальную флору благодаря грибковым β-лактамным антибиотикам, которые являются производными фуцидиновой кислоты и стрептомицина.
Грибковые инфекции у женщин: грибковый вульвовагинит
В настоящее время считается что грибковый вульвовагинит является причиной воспаления этого органа в 40%. Патология относится к наиболее часто диагностируемым микозам от возраста новорожденного до поздней старости. Инфекция может затрагивать только влагалище, но в большинстве случаев протекает вместе с вульвитом.
У новорожденных болезнь начинается с перинатальной инфекции, поражающей половые органы и рот. В дальнейшие периоды развития ребенка, вплоть до полового созревания, болезнь имеет характер острого воспаления, реже хронического, а у девочек после 10–12 лет напоминает микоз у женщин. У детей наиболее распространенным возбудителем является Candida albicans.
У женщин грибковый вульвовагинит имеет следующие формы, связанные с различными патогенами. К ним относятся:
- пенициллез;
- аспергиллез;
- кандидоз;
- геотрихоз.
Пенициллез, аспергиллез и геотрихоз имеют меньшее клиническое значение, и поэтому их описание было опущено. Тем более что в клиническом течении этих инфекций имеется много схожих симптомов, и различить патологии можно только с помощью детального микологического исследования.
Поэтому в статье более подробно обсуждаются инфекции вульвы и влагалища, вызванные дрожжеподобными грибами (вульвовагинит Candida mycetica). С медицинской точки зрения, в настоящее время считаются патогенными по крайней мере 12 видов грибов Candida.

Вульвовагинит
Среди дрожжеподобных грибов, обнаруженных во влагалище, наиболее распространенным патогеном является C. albicans (около 70%). Другие виды также являются потенциальной причиной вульвовагинита: C. glabrata, C. krusei, C. kefyr (C. pseudotropicalis), C. parapsilosis, C. tropicalis, C. stelatoidea, C. guilliermondi, C. zeylanoides, C. famata, C. incospicua, C. lusitaniae, C. macedoninsis, C. rugosa, C. viswanathii.
Вульвовагинальный кандидоз часто встречается у беременных. Болезнь диагностируется примерно у 10% женщин в первом триместре и 23-55% во время третьего триместра беременности. Вульвовагинальные грибковые инфекции чаще встречаются (до 90%) у беременных женщин, которые были носителями C. albicans.
Также увеличивает риск развития вульвовагинального кандидоза диабет. Рецидивирующая генитальная молочница часто может быть первым важным симптомом этого заболевания. Вагинальные заболевания распространены у девочек с диабетом, и 2/3 из них имеют одинаковую бактериальную флору в области вульвы и заднего прохода.
У многих женщин генитальная молочница развивается при приеме антибиотиков, особенно обладающих широким спектром активности.
Развитию кандидоза способствует использование иммунодепрессантов, в основном, у людей с неэффективной иммунной системой. Прежде всего опасно нарушение клеточного иммунитета, которое касается как CD4, CD8, так и медиаторов их активности, то есть лимфокинов и интерлейкинов.
Большинство ученых в настоящее время указывают на повышенный риск развития вульвовагинального кандидоза у женщин, использующих гормональную контрацепцию.
Начало вульвовагинального кандидоза обычно бывает внезапным. Первые симптомы обычно появляются перед менструацией. Их интенсивность может варьироваться — от легкой до очень тяжелой формы. При острой инфекции возникают зуд, жжение и болезненность вульвы, особенно во время и после полового акта, а также жжение вокруг заднего прохода и болезненное мочеиспускание.
- отек и покраснение стенок влагалища с эпителиальными трещинами;
- пятна или папулы на поверхности слизистой оболочки вульвы, влагалища и влагалищного отдела шейки матки;
- диффузные или единичные эрозии в своде влагалища;
- папулезные гнойничковые воспаления ануса,
- изменение цвета кожи на половых губах, внутренних поверхностях бедер и промежности;
- густые белые или кремовые выделения, иногда прозрачные, водянистые выделения.
При хронических инфекциях вульвы и влагалища дрожжевые выделения из влагалища разной степени выраженности возникают периодически. Иногда возникает зуд и жжение вульвы или влагалища, особенно до или после менструации. Физикальное обследование указывает на наличие обильного, плотного, белого, гнойного или сыроподобного отделяемого.
Примерно у 30% женщин вульвовагинальный кандидоз может протекать бессимптомно, иногда единственным симптомом является слабый зуд, ощущаемый некоторыми пациентками перед менструацией.
Заболевание может быть спорадической инфекцией, оно также может быть рецидивирующим.
Осложнения кандидоза вульвы и влагалища:
- воспаление влагалищной части матки (cervitis Candida mycetica);
- проктит (proctitis Кандида mycetica);
- опрелости в промежности (опрелости Кандида mycetica perinei);
- кандидоз мочевыделительной системы;
- изменения и гиперплазия вульвы и шейки матки, напоминающие бородавки.
Дифференциальный диагноз в первую очередь касается бактериального воспаления — трихомониаза, гонореи и хламидийной инфекции, а также постменопаузального вагинита и выделений из влагалища, вызванных инородными телами, химическими раздражителями.
Диагноз кандидоз половых органов устанавливается на основании анализов (преимущественно микологических) и после исключения других причин вульвовагинита. Диагноз, основанный только на клинических признаках заболевания, неверен.
Микологическая диагностика состоит из изучения выделений в 10%-ном растворе гидроксида калия (KOH), окрашивания мазка с использованием метода Грама и PAS и на культуре (агаровая среда Сабуро, агаровая среда Никерсона-Манковского, рисовый агар, солод, кофейный агар, рисовый агар с добавлением твина 80), а также выполнение теста на миколин.
Лечение состоит из применения противогрибковых средств. Терапия может быть местной, общей или комбинированной — общей и местной.
Актуальные методы лечения включают применение противогрибковых препаратов в различных формах: таблетки, диски, тампоны, гель и кремы. Хорошие результаты дает натамицин (пимафуцин) 1 раз в сутки влагалищная свеч а и 100 мг в течение 3 или 6 дней. Более эффективны производные азола 1-го и 3-го поколения.

Противогрибковые свечи
Первое поколение включает в себя:
- клотримазол (1%, 2%, 5% вагинальный крем, вагинальные таблетки 100 мг, 200 мг, 300 мг, 500 мг);
- миконазол (вагинальный гель, шарики 100 мг, 200 мг, 400 мг и 1,2 нитрата миконазола);
- эконазол (1% крем, вагинальные шарики 50 мг и 150 мг);
- изоконазол (300 мг свечи);
- бутоконазол (2% вагинальный крем).
Представители третьего поколения:
- итраконазол (влагалищные шарики 80 мг);
- тирозол 3 (шарики по 80 мг),
- тирозол (0,4% и 0,8% влагалищный крем).
Продолжительность лечения производными азола варьируется от двухнедельного лечения до одного приема.
Общее лечение включает использование азольных производных второго и третьего поколений. Производным второго поколения является кетоконазол, вводимый в дозе 400 мг в течение 7-14 дней.
Производные третьего поколения — итраконазол и флуконазол. Итраконазол, доступный в настоящее время под названием Орунгал, рекомендуется в дозе 200 мг в течение 3 дней или 100 мг в течение 4-8 дней. Прием Орунгала 200 мг один раз в месяц в течение полугода защищает от рецидивов. Флуконазол (Дифлюкан) назначается в разовой дозе 150 мг.
Итраконазол и флуконазол не следует применять беременным и кормящим женщинам.
Еще один тип средств — лиофилизат для приготовления раствора для местного и наружного применения. К ним относится препарат Гепон для хронического лечения кандидозов любых штаммов. На курс лечения нужно три флакона. Растворы нужно применять с интервалом от 1 до 3 дней. Они не вызывают дискомфорт и жжение, так как не содержат вспомогательных веществ, которые провоцируют аллергию. Эффект заметен уже через два дня: проходит зуд, боль, сухость, отек.
При комбинированном общем и местном лечении пероральные противогрибковые препараты вводят локально и одновременно принимают внутрь.
В случае рецидивирующей вульвовагиновой молочницы необходимо устранить предрасполагающие факторы. Некоторые специалисты рекомендуют одновременное лечение половых партнеров и пероральное применение антимикотиков у пациентов для предотвращения желудочно-кишечной реинфекции у пациентов.
Грибковые половые инфекции у мужчин: дрожжевая инфекция головки и крайней плоти (баланит, микотический баланопостит)
Генитальный микоз у мужчин обычно проявляется в виде воспаления головки (баланит) или воспаления головки и крайней плоти (баланопостит). Реже поражаются мочеиспускательный канал и верхние отделы мочевыводящих путей, предстательная железа, семенные пузырьки и придатки яичка.
Возбудителем заболевания чаще всего является дрожжеподобный гриб C. albicans , иногда C. tropicalis или другие виды рода Candida.

Дрожжеподобный гриб C. albicans
Грибы поражают в основном людей, страдающих ожирением, пожилых мужчин и людей с диабетом и фимозом. Предрасполагающими факторами являются:
- влажная среда внутри мешка крайней плоти;
- отсутствие личной гигиены;
- недостаточное высыхание головки и крайней плоти после мытья;
- дрожжевой вульвовагинит у половых партнеров.
Морфотическая картина изменений очень разнообразна, поэтому часто используется классификация, учитывающая множественность и различную степень изменений, а также различную интенсивность воспалительного процесса.
I Простая, неосложненная форма
- эритематозно-эрозивная разновидность (varietas erythematous — erosiva);
- эритематозно-эрозивная разновидность с белым налетом (varietas pseudo membranacea);
- гирлянда (varietas gyrata);
- герпетиформный вид (varietas herpetiformis).
- Подострая (subacuta): папулопустулярная (папулопустулезная).
- Хроническая: эритематозная эксфолиативный вид (erythematosquamosa).
II Сложная форма с одновременным поражением мочеиспускательного канала, верхних отделов мочевыводящих путей, предстательной железы, семенных пузырьков, придатка яичка, кожи половых органов и перигенитальной области.
Дрожжевые инфекции мужских мочеполовых органов обычно возникают в области головки и крайней плоти, гораздо реже при уретрите. Молочница уретры имеет признаки хронического или подострого вида. Симптомы заболевания включают в себя наличие в целом скудных, менее обильных, слизистых, белых и иногда желтых выделений, а также покраснение и отек наружной уретры.
Дифференциальный диагноз должен учитывать:
- неспецифическое воспаление головки;
- воспаление эпителиальных клеток;
- кольцевое эрозивное воспаление;
- псориаз;
- эритроплазию.
Диагноз может быть установлен только на основании микологического и микроскопического исследования.
Лечение должно основываться прежде всего на тщательных гигиенических процедурах с очисткой и сушкой области крайней плоти. Рекомендуются кремы , содержащие нистатин (100 000 МЕ в 1 г среды), амфотерицин В (фунгизон), натамицин (пимафуцин).

Лечение грибковых половых инфекций у мужчин
В рефрактерных случаях или при сложных формах с осложнениями следует начинать комбинированную терапию, как при дрожжевой инфекции вульвы и влагалища, с предпочтением в общей терапии производных азола третьего поколения и при длительном применении. Эффективен Итраконазол в дозе 100 мг в сутки в течение 4-6 дней до 12 недель.
При кандидозе уретры назначается местное лечение амфотерицином В в виде 1-процентной инстилляции в количестве 4-6 процедур.
Любые генитальные поражения воспалительного, острого или хронического характера всегда должны диагностироваться на наличие грибковой инфекции. Желательно, чтобы для установления правильного диагноза было проведено микологическое обследование. Обнаружение патогенного гриба позволит использовать правильную терапию и эффективное лечение заболевания.
Большое значение имеет определение предрасполагающих факторов и их устранение, особенно в случаях повторного течения. Также важны профилактические действия.
Микоз полового члена не опасен и легко поддается лечению. При условии, что пациенту будут назначены специализированные лекарства. Нелеченный микоз может распространить инфекцию, а также привести к более серьезным осложнениям. Узнайте, откуда берется кандидоз полового члена, каковы его симптомы и методы лечения.
Микоз полового члена
Микоз полового члена, также называемый кандидозом или молочницей, представляет собой воспалительное заболевание инфекционного характера, чаще всего вызываемое Candida albicans. Этим заболеванием часто пренебрегают (из-за возможного отсутствия симптомов, незнания проблемы или чувства стыда, сопровождающего болезнь), но вы должны знать, что, если его не лечить, в долгосрочной перспективе это может привести к проблемам со здоровьем, таким как:
Каковы причины микоза полового члена? Как его обнаружить? Как распознать болезнь? К какому врачу следует обратиться за помощью? Какие препараты использовать в терапии и как их дозировать?
Откуда возникает микоз полового члена?
Генитальные микозы, как правило, развиваются в половых путях женщин. У мужчин заражение чаще всего происходит в результате полового контакта. Вы также можете заразиться дрожжевым грибком Candida albicans через полотенце, в туалете, бассейне или сауне. В мужском организме микоз полового члена реже развивается автономно, хотя встречаются и такие ситуации.
Факторы, способствующие этому, включают:
- прием некоторых лекарств, особенно антибиотиков и стероидов;
- пренебрежение гигиеной интимных мест — слишком редкое или неаккуратное мытье;
- анатомические проблемы, особенно фимоз, препятствующие свободному доступу к головке полового члена;
- неаккуратная сушка полового члена после купания, перед тем, как одеться;
- использование влажных полотенцев;
- ношение плотной ветрозащитной одежды и нижнего белья из синтетических материалов.
Следует помнить, что идеальные условия для развития дрожжей — это сочетание тепла и влаги. Также легче развиться инфекции у людей с пониженным иммунитетом (например, ВИЧ-инфицированных) и диабетиков.
Симптомы микоза полового члена
Кандидоз у мужчин бывает трудно обнаружить. По оценкам, какие-либо симптомы микоза полового члена отсутствуют примерно в 20% случаев. Это приводит к тому, что заболевание остается незамеченным в организме, что приводит к заражению других людей, а также к развитию других инфекций в частично связанных мочевыводящих и половых путях. В остальных 80% случаев кандидоз полового члена имеет такие симптомы, как:
- зуд пениса ;
- сыпь на половом члене (красные пятна);
- боль в половом члене при мочеиспускании и эякуляции;
- белый налет, иногда с пятнами;
- сильный неприятный запах;
- пузырьки, из которых выходит кровь и гнойное содержимое;
- покраснение полового члена;
- трудности с отводом крайней плоти, прилипшей к головке полового члена.
Могут возникнуть системные и гриппоподобные симптомы, такие как повышение температуры тела, озноб или боли в суставах и мышцах.
К какому врачу обратиться с зудящим половым членом?
Зуд полового члена, красные пятна на половом члене и другие симптомы этого типа могут указывать на развитие кандидоза. Однако также возможно, что это симптомы вирусной или бактериальной инфекции или одного из венерических заболеваний, таких как гонорея или хламидиоз.
В особо сложных диагностических случаях может потребоваться мазок с крайней плоти или уретры. Однако для опытного врача обычно достаточно тщательного опроса пациента в отношении испытываемых симптомов и обстоятельств, при которых они появляются.
К какому врачу обратиться с инфекцией полового члена ?
Как лечить красные пятна на головке полового члена?
Как лечить красные пятна на головке полового члена и другие симптомы заболевания? Первое и самое главное правило — не занимайтесь самолечением. Неправильная терапия может распространить и усилить симптомы болезни. Следует помнить, что существуют полностью профессиональные препараты, позволяющие вылечить микоз в относительно короткие сроки и предотвратить его повторение.
К ним относятся:
- Клотримазол — средство, действующее путем подавления синтеза эргостерола, химического соединения, участвующего в построении клеточной мембраны грибка;
- Флуконазол — синтетический препарат, производное триазола, с механизмом действия, аналогичным клотримазолу, но принимаемый системно, в форме таблетки.
Кроме того, в профилактических целях необходимо помнить о таких рекомендациях, как:
- соблюдение личной гигиены;
- по возможности не пользоваться туалетами в общественных местах;
- использование презервативов во время половой жизни;
- дополнение меню большой порцией овощей.
Как пользоваться мазью от микоза полового члена?
Мазь от микоза полового члена применяют около 7 дней. Втирать препарат нужно несколько раз в день, как рекомендовано в листовке. Следует соблюдать особую гигиену, тщательно мыть руки до и после нанесения мази. Если симптомы не исчезнут в течение одной недели, может потребоваться системная терапия.
Особенно в этом случае важно внимательно прочитать инструкции по дозировке. Флуконазол при микозах разного типа применяют в разных дозах и временных интервалах. Для лечения кандидоза полового члена принимается всего одна таблетка, содержащая 150 мг действующего вещества. В отличие от вагинальной дрожжевой инфекции поддерживающие дозы не используются.
Очень часто генитальным микозом болеют женщины, значительно реже болеют мужчины. Мужчины менее подвержены грибковым инфекциям из-за своего анатомического строения. Вообще мужчины не догадываются, что с ними что-то не так — микоз полового члена обычно протекает бессимптомно.
Что способствует развитию микоза полового члена?
Наиболее частая причина микоза — Candida albicans. Мужчины обычно заражаются заболеванием от инфицированного партнера во время полового акта. Во время полового акта грибки легко распространяются на кожу полового члена или проникают в уретру, а оттуда — в предстательную железу.
Инфекции в основном способствуют прием антибиотиков, а также снижение иммунитета, стресс, стероиды и аллергия на латекс. Грибок можно «поймать» в бассейне или не соблюдая правила личной гигиены. Особенно уязвимы для болезни мужчины, страдающие латентным диабетом, употребляющие спермициды или носящие тесное нижнее белье и брюки.

Прием антибиотиков
Обычно заболевание протекает бессимптомно. Только когда партнерша начинает чувствовать дискомфорт, она идет к гинекологу и ставится диагноз. Оба партнера должны пройти курс лечения. Микоз полового члена, если его не лечить, развивается и иногда начинают появляться неприятные симптомы.
В любом случае следует обратиться к специалисту. Нельзя допускать распространения инфекции, болезнь может привести к другим, гораздо более серьезным проблемам со здоровьем.
Как проявляется микоз полового члена?
В некоторых случаях микоз полового члена имеет характерные симптомы. Вы можете почувствовать зуд или жжение в половом члене. Иногда половой член становится красным. Также внимательно посмотрите на кожу вокруг головки, она сухая и легко трескается при молочнице.
Раздражение тела способствует образованию на половом члене мелких пузырьков, которые при лопании выделяют гной или кровь. Бывает, что мочеиспускание затруднено — может быть болезненным. Иногда наблюдаются специфические белые выделения из полового члена. Заболевание также связано с неприятным запахом и болью при эякуляции.

Затрудненное мочеиспускание
Как только вы начнете подозревать микоз полового члена, обратитесь к урологу, даже если вы не испытываете никакого дискомфорта. Если инфекцию не лечить, заболевание приводит к бесплодию и увеличению простаты.
Когда ваша партнерша страдает вагинальным микозом, у нее есть шанс на успешное излечение при условии, что вы оба пройдете курс лечения. Если вы уклонитесь от консультации врача, вы можете заразиться и заражать микозом во время полового акта.
Как лечится микоз полового члена?
Врач обычно рекомендует местное лечение, которое представляет собой нанесение противогрибковых мазей . Иногда необходимо принимать лекарства внутрь. Терапию можно поддерживать маслом чайного дерева (после разведения). Вы должны проявлять половое воздержание до выздоровления.

Противогрибковая мазь
К сожалению, микозы имеют свойство повторяться — болезнь нужно лечить каждый раз. Иначе серьезных проблем со здоровьем не избежать. Обычно для постановки диагноза достаточно консультации врача. Иногда, когда симптомы не ясны, назначают дополнительные анализы — может окончательно подтвердить наличие грибков микологический посев.
Чтобы избежать рецидивов микоза полового члена, вам также следует подумать об изменении образа жизни и ежедневного питания. Избегайте стрессов, стимуляторов, ешьте здоровую пищу и не забывайте дополнять свое меню большой порцией овощей. Позаботьтесь о ежедневной личной гигиене.
Благодаря незначительным изменениям в распорядке дня и незначительным жертвам вы избавите себя от многих недугов и сможете без проблем радоваться жизни — вместе со своей партнершей.

Из статьи вы узнаете, как проявляется молочница у мужчин, что из себя представляет возбудитель, как проводится лечение и чем чревато его отсутствие.
О заболевании: возбудитель, пути передачи, последствия
Молочницей, или кандидозом называют воспаление, вызванное бурным размножением дрожжевого грибка рода кандида − candida spp. В группе насчитывается около 130 видов грибка. Потенциально патогенны для человека всего 10. Наиболее опасен вид кандида альбиканс, который является причиной 87% кандидозов.


Фото грибка кандиды в микроскоп

Округлая и активная мицеллярная форма грибка кандиды
Бывает ли молочница у мужчин: да. Чаще всего грибок проявляется на половых органах в виде урогенитального кандидоза: уретрит, баланит, баланопостит, простатит. Воспаления развиваются на фоне снижения иммунитета и нарушения баланса микрофлоры вследствие курсового приема антибиотиков.
Этапы развития
Сначала кандида адаптируется, прикрепляется к клеткам, колонизирует слизистую. Затем грибок образует псевдомицелий, который в итоге становится заметен невооруженным глазом как беловато-желтая пленка. Ее легко снять пальцем. Кроме грибницы, в составе обнаруживается слущенный эпителий и лейкоциты.

Пленка псевдомицелия, образованная грибком кандидой
При запущенном кандидозе грибок проникает в межклеточное пространство, закрепляется между слоями эпителия, начинает паразитировать внутри клеток. В результате развивается дистрофия тканей, их отечность и воспаление. При тяжелых формах грибок попадает в кровь и распространяется по организму.
Как передается
Грибок кандида является частью условно-патогенной микрофлоры половых органов, полости рта, кишечника. Он присутствует в пищевых продуктах, на фруктах и овощах, в питьевой воде, на слизистых оболочках животных, поэтому риск заражения очень высок. Кандида не боится многократного замораживания или высушивания. Погибает грибок только через несколько минут кипячения или под воздействием ряда химических соединений, например, марганца, йодида, сульфата цинка или меди. Часто кандида попадает в организм человека еще во время внутриутробного развития, в процессе появления на свет через родовые пути, при контакте матери с ребенком.
Передается ли молочница от женщины к мужчине: передается. Заражение грибком может произойти во время поцелуев, оральных ласк, при незащищенном половом контакте. В последние годы случаи передачи кандидозов от женщины к мужчине участились, поскольку флора женских половых органов страдает из-за бесконтрольного применения спермицидов, гормональных препаратов, антибиотиков и противозачаточных.
Может ли мужчина быть переносчиком молочницы и заразить женщину: может. Таким же образом, как и женщина мужчину.
Главный врач клиники «Частная практика» уролог-дерматовенеролог, врач высшей категории Волохов Евгений Александрович рассказывает о том, передается ли молочница и какова вероятность заражения при половом контакте
Осложнения
Опасна ли молочница для мужчин: да. Эти грибки вырабатывают собственные ферменты и токсины, которые повреждают клеточные структуры, вызывают их гибель, отмирание тканей. В результате возникает дисфункция эпителия, появляются гнойно-некротические очаги изъязвления, а их последующее рубцевание приводит к сужению уретры, нарушению функционирования простаты. Воспаленная головка члена и раздраженная уретра становятся благоприятной средой для присоединения и размножения других инфекций.
Грибок способен мигрировать в другие органы:
- Яички. Кандидозное воспаление чревато бесплодием.
- Простата. Грибок способен спровоцировать абсцесс железы.
- Легкие. Кандида может вызвать пневмонию − пневмомикоз.
- Пищевод. Нити грибка врастают в сосуды и мышечную оболочку, нарушая процессы пищеварения и всасывания полезных веществ. Возможна перфорация, кровотечение, перитонит.
- Мочевой пузырь. Грибок поднимается по мочеточникам в почки, в результате чего развивается кандидозный пиелонефрит.
- Головной мозг. Вследствие активности грибка возникает тяжелое воспаление − кандидозный менингит.
При бурном размножении грибка развивается генерализованный кандидоз. Заболевание способно спровоцировать токсикоз, вторичный иммунодефицит, сепсис, поражение центральной нервной системы. Грибок может прикрепиться к кардиостимуляторам, катетерам, имплантатам.
Симптомы молочницы у мужчин
Под мужским кандидозом подразумевается баланит и постит. Все начинается с легкого зуда и покраснения, болей при половом акте. Поверхность головки становится красной и блестящей. Кожа отекает, на ней появляются сначала пузырьки, потом язвочки. Это неинвазивная форма.
Затем наступает инвазивная фаза, во время которой грибок прорастает в эпителий. На поверхности головки или крайней плоти появляется белесая пленка с кисловатым запахом дрожжей, которая постепенно утолщается и скатывается в напоминающие творог комочки. На крайней плоти образуются трещинки, которые впоследствии рубцуются – развивается фимоз.
Кандидозный уретрит и цистит проявляется жжением во время мочеиспускания, творожистыми выделениями. Если помочиться в прозрачную емкость, то можно заметить оседающие на дно белые нити. При запущенной форме появляется кровь.
Кандидозный простатит встречается редко. Проявляется как бактериальный простатит: нарушением мочеиспускания, болями в паху, лихорадкой.

Через какое время проявляется: минимум через 2-4 дня. В зависимости от степени иммунной защиты в ряде случаев инкубационный период затягивается на 20-30 дней.
Как выглядит мужская молочница (фото 18+ по ссылкам):
Причины возникновения
Грибок кандида может на протяжении всей жизни человека никак себя не проявлять и не наносить ущерба. Анализ может показать его присутствие на слизистых и поверхности кожи, но диагноз «кандидоз» ставится только при наличии его вегетирующих, растущих и размножающихся форм, как на фото ниже.

Провоцирующие рост грибка факторы:
- Окружающая среда: радиационный фон, смена климата, антисанитарные условия работы.
- Состояние кожных покровов: повышенное потоотделение, дерматиты, вызванные воздействием кислот, щелочей, аутоиммунными процессами.
- Состояние здоровья: частое применение кортикостероидов, цитостатиков, антибиотиков широкого спектра действия, ослабление иммунной защиты различными заболеваниями, стрессами.
- Врачебные вмешательства: установка катетера, инструментальные вмешательства на уретре, предстательной железе.
Постоянный рецидивирующий кандидоз является спутником сахарного диабета, колитов, онкологии, ожирения. Хроническая молочница характерна для мужчин со сниженным иммунитетом, состоящих в постоянных интимных отношениях с больной партнершей.

Факторы, провоцирующие активность грибка кандиды
Диагностика
К какому врачу обращаться: к урологу, венерологу, андрологу.
Врач берет мазок с пораженной поверхности, секрет простаты, эякулят и исследует полученный биоматериал при помощи световой микроскопии. Диагноз подтверждается при обнаружении различных форм грибка и его нитей. Бакпосев на питательную среду позволяет выяснить видовую принадлежность кандиды, чувствительность к антибиотикам.

Дрожжеподобный грибок под микроскопом
Лечение молочницы у мужчин
Нужно ли лечить: нужно и как можно скорее во избежание развития инвазивной формы.
Сколько лечится молочница: от 7 дней до 2 недель.
Для лечения применяют противогрибковые средства местного и системного действия:
- При осложненном течении и выраженных симптомах назначают таблетки и внутривенные инъекции.
- При хронических рецидивирующих формах делают бакпосев и применяют комбинированную терапию местными и системными препаратами.
- Для профилактики во время лечения антибиотиками назначают по таблетке раз в неделю.
При присоединении к грибку бактериальной флоры и сильном воспалении помогают гормональные и антибактериальные препараты.
Основные группы противогрибковых средств:
- Триазолы: итраконазол, флуконазол. Эта группа препаратов является основной при лечении кандидоза.
- Производные имидазола: кетоконазол, клотримазол, миконазол.
- Полиеновые антибиотики: натамицин, леворин, нистатин.
- Аллиламины: нафтифин, тербинафин.
- Другие антимикотики: циклопирокс, аморолфин, флуцитозин.
Под воздействием лекарств оболочка клетки грибка становится пористой, ее содержимое вытекает, как на фото ниже.

Для лечения кандидозного баланопостита применяют преимущественно средства местного нанесения: кремы, мази, эмульсии.
Таблица 1. Назначаемые препараты при молочнице и их стоимость
| Название | Цена в рублях |
|---|---|
| «Клотримазол» | 143 |
| «Микозон» (миконазол) | 192 |
| «Пимафукорт» (противогрибковый натамицин + антибактериальный ниамицин + гормон гидрокортизон от воспаления) | 576 |
| «Пимафуцин» (натамицин) | 390-450 |
| «Залаин» (сертаконазол) | 529-670 |
| «Тербинафин» | От 95 |
| «Батрафен» (циклопирокс) | 430 |
| «Тридерм» (антибиотик гентамицин + кортикостероидный гормон бетаметазон + противогрибковый клотримазол). Быстрое и эффективное средство от зуда и воспаления. | 670 |
| «Кломегель» (антибиотик метронидазол + клотримазол) | 75 |
Кремы, гели и мази наносят 1-2 раза в день. Продолжительность курса лечения зависит от динамики выздоровления. Обычно процесс занимает от 7 до 20 дней.
Если средства местного применения не дают ощутимого результата в течение 2-3 дней, назначают комплексное лечение: добавляют таблетки и свечи, антибактериальные препараты. Они оказывают системное действие, уничтожая грибок во всех органах.
Таблица 2. Дополнительные таблетки от кандидоза
| Название | Цена в рублях |
|---|---|
| «Флуконазол». Недорогие таблетки, заменитель «Флюкостата» и «Дифлюкана». Считается лучшим средством от кандиды. | 126 за капсулу 150 мг |
| «Флюкостат» (флуконазол) | 233 за капсулу 150 мг |
| «Дифлюкан» | 436 за капсулу 150 мг |
| «Итраконазол» | 574 за 15 капсул |
| «Нистатин» | 38 за 20 штук |
| «Фуцис» (флуконазол, Индия) | 337 за 4 капсулы по 150 мг |
При присоединении к грибку вторичных инфекций назначают антибиотики: «Азитромицин», «Трихопол», «Тинидазол».
Схема лечения:
- Обработка головки и крайней плоти хлоргексидином, мирамистином или ванночки с марганцовкой или содой 2 раза в день перед нанесением мази.
- 1-2 раза в день наносить крем на крайнюю плоть и головку курсом 7-10 дней.
- Однократный прием «Флуконазола» в количество 150 мг перед сном.
В классическую схему можно включить ферменты бромелайн, наттокиназу, серапептазу, которые содержатся в добавках «Аргинин», «Бромелин». Они помогают разрушать пленку, которую создает грибок кандида. Она препятствует действию лекарственных препаратов.
Антисептики для впрыскивания в уретру при кандидозных уретритах и промывания головки при кандидозных баланопоститах:
- Мирамистин и хлоргексидин.
- Раствор сульфата меди.
- Бледно-розовый раствор марганца.
Впрыскивания производят 1-2 раза в день на протяжении 10 дней.
Для обработки головки и крайней плоти можно применять мазь «Цинкундан», раствор «Бенуцид», тетраборат натрия. Последний хоть и не является противогрибковым препаратом, но эффективно удаляет грибницу со слизистой, препятствует ее повторному прикреплению, тормозит размножение грибка. Обработку производят 2-3 раза в день после антисептического промывания на протяжении недели. Возможно покраснение кожи и жжение, которое быстро проходит. Стоит раствор 12 рублей.
При кандидозном простатите и наличии противопоказаний к приему таблеток назначают свечи «Нистатин» (115 рублей за 10 штук).

Противогрибковые суппозитории «Нистатин»
На все время лечения кандидоза рекомендовано половое воздержание. Даже защищенный секс спровоцирует усиление кровотока, что может стать причиной распространения грибка по крови. При поверхностных формах поражения прогноз на быстрое излечение благоприятен. Нельзя допускать генерализованного распространения кандиды.
Диета
Из рациона нужно исключить все, что дает пищу дрожжевым грибкам:
- Сдоба, выпечка, белый хлеб
- Картофель, макароны, белый рис.
- Сыры с плесенью.
- Квас.
- Копчености и соленья.

Ускорить избавление от грибка поможет диета.

Профилактика
Полностью защититься от кандиды невозможно. Никто не застрахован от врожденного скрытого присутствия грибка. Профилактические меры помогут лишь избежать его размножения:
- Не злоупотреблять квашеными продуктами и теми, которые изготовлены в процессе брожения: пиво, сыры, вино. Наиболее патогенные формы грибка кандиды можно получить из «самоквасов» − домашних заквасок на основе готовых кисломолочных продуктов.
- Сократить количество сахара и сладостей в рационе.
- Любые сухофрукты обязательно обдавать кипятком, поскольку на них селятся колонии грибков.
- Не пить чайный гриб.
- Есть больше овощей, фруктов и круп. Клетчатка является пищей для полезных бактерий.
- Не пить антибиотики без назначения врача. Их длительный прием должен сочетаться с нистатином и комплексами витаминов с акцентом на группу В.
- Не вступать в незащищенные интимные контакты с непроверенными партнерами.
- Соблюдать личную гигиену.
Важно поддерживать и укреплять иммунитет, поскольку это самый эффективный барьер для бесконтрольного размножения грибка кандиды.
Отзывы о лечении
Мужчины чаще всего страдают от кандидозного баланопостита. Грибок коварен. Даже его отсутствие в мазке не говорит о полном излечении. Остается липкость головки, покраснения. В таких случаях врачи рекомендуют обрезание, чтобы лишить кандиду питательного субстрата.


Много проблем доставляет присутствие грибка кандиды в кишечнике, в частности, это провоцирует, хроническую молочницу. В таких случаях также рекомендуют обрезание (узнайте, есть ли проблемы с эрекцией после обрезания).


Полностью кандиду не уничтожить. Важно укреплять иммунитет, чтобы грибок не размножался от каждой провокации, как в примере ниже. При слабом иммунитете мази и таблетки дают лишь временный эффект.
Что такое баланопостит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахмерова Надира Минисалимовича, уролога со стажем в 28 лет.
Над статьей доктора Ахмерова Надира Минисалимовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Баланопостит — это воспаление крайней плоти и головки полового члена, чаще всего инфекционного характера. Проявляется покраснением, отёком, зудом и жжением поражённой области.
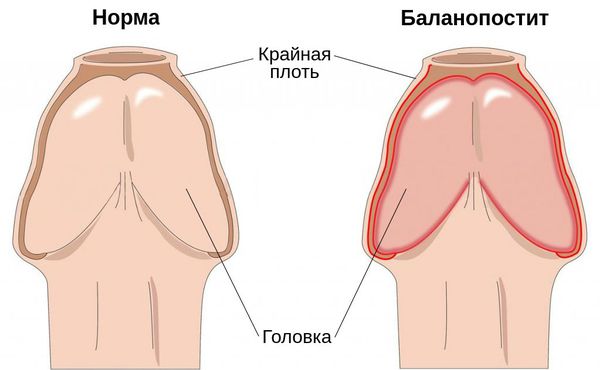
Заболевание является распространённым и встречается в любой возрастной группе. На его долю приходится 47 % случаев среди всех поражений кожи полового члена и 11 % случаев среди всех обращений в кабинеты уролога и венеролога [1] .
Причина болезни — инфекционные агенты, проникшие в кожу головки и крайней плоти. Причём инфекция может быть как банальной (стафилококки, стрептококки и др.), так и связанной с заболеваниями, передающимися половым путём.
Часто баланопостит возникает как осложнение основного заболевания (например уретрита или простатита ). Также он может являться индикатором наличия серьёзной эндокринной патологии (сахарного диабета) или приобретённого иммунодефицита, в том числе заболеваний, ассоциированных с ВИЧ-инфекцией ( наркомании и вирусного гепатита и др.).
Лёгкому проникновению инфекции и быстрому развитию воспаления способствуют определённые анатомические и физиологические особенности поражаемой области:
- относительно тонкий эпидермис (наружный слой кожи);
- выраженное кровоснабжение;
- рыхлость подлежащего соединительнотканного слоя;
- наличие препуциального мешка, который содержит выделения смегмальных (сальных) желёз, необходимых для сохранения эластичности головки полового члена.
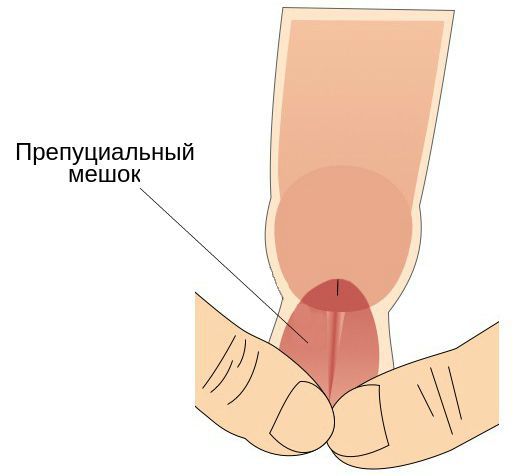
Также имеет значение недостаточная или избыточная гигиена половых органов, частые незащищённые половые контакты, наличие сопутствующих заболеваний (например атеросклероза или дерматитов) и работа в тяжёлых условиях (связанная с высокой температурой и загрязнениями) [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы баланопостита
Проявления баланопостита в целом не отличаются от воспалительных симптомов других локализаций. Чаще всего заболевание характеризуется триадой признаков воспаления : отёком, болью и покраснением. Однако вместо болевого синдрома при баланопостите обычно появляется зуд и жжение в поражённой области. На месте воспалительных очагов очень часто образуются эрозии (поверхностные раны), покрытые выделениями и налётом белого или жёлто-зелёного цвета [3] .
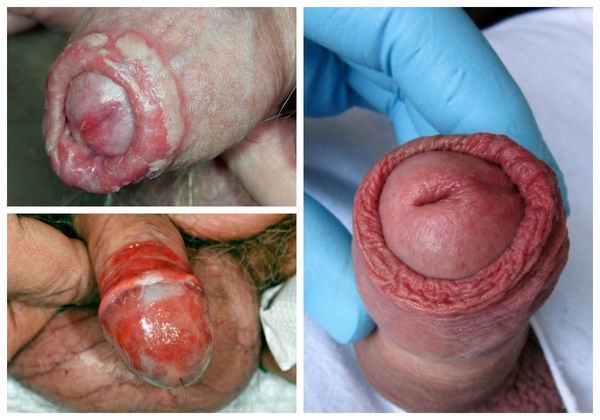
Один из важных диагностических признаков болезни — усиление симптомов во время и после полового акта . За счёт механического раздражения воспалённой кожи возникает покраснение, налёт или зуд. Также симптомы баланопостита могут усиливаться во время и после мочеиспускания.
Серьёзным симптомом выраженной воспалительной реакции является затруднённое и болезненное обнажение головки. Оно связано не только с самим воспалением, но и с осложнениями в виде воспалительных спаек и фимоза (сужения крайней плоти). Чаще всего спайки возникают у детей. Они образуются через несколько дней после начала заболевания и прогрессируют в случае позднего обращения к врачу.
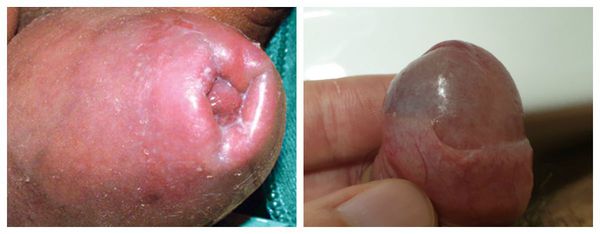
Патогенез баланопостита
Головка, внутренний листок крайней плоти и образуемый ими препуциальный мешок являются единым анатомическим образованием. В состоянии покоя у необрезанных мужчин головка находится внутри препуциального мешка, который защищает её от внешних травматических и температурных факторов [4] . Во внутреннем листке крайней плоти содержится большое количество сальных желёз. Секрет, который они вырабатывают, увлажняет и смазывает головку для её беспрепятственного обнажения при потребности. Во время эрекции за счёт увеличения полового члена и расправления крайней плоти головка обнажается, а препуциальный мешок исчезает.
Такие о собенности строения полового члена у необрезанных мужчин способствует развитию баланопостита [5] . Также к предрасполагающим факторам относятся суженное отверстие препуциального мешка и избыточная (удлинённая) крайняя плоть, которая даже при максимальной эрекции покрывает головку полностью или частично. Несмотря на отсутствие перечисленных факторов, у обрезанных мужчин также возникает баланопостит , хотя реже, чем у необрезанных.
Другим фактором, способствующим развитию болезни, является плохая гигиена. При этом в полости препуциального мешка скапливается так называемая смегма. Она является смесью выделений сальных желёз, лейкоцитов и слущенного эпителия. В норме смегма постоянно обновляется за счёт гигиены или регулярной половой жизни. При нарушении процессов обновления она скапливается и становится прекрасной средой для размножения микроорганизмов и развития воспаления окружающих тканей.
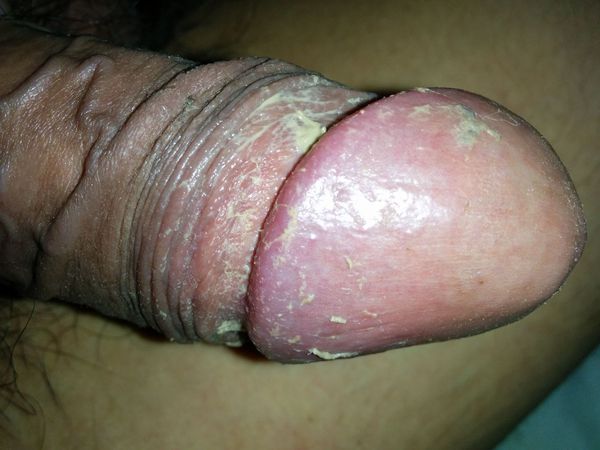
Процесс в оспаления в итоге приводит к нарушению функции полового члена. В начале болезни возникает покраснение, которое сопровождается зудом или жжением, в некоторых случаях — появлением налёта. Затем присоединяется отёк, возникает боль. В итоге заболевание приводит к невозможности вести половую жизнь, а при самом неблагоприятном развитии — к острой задержке мочеиспускания.
Классификация и стадии развития баланопостита
Классификаций баланопостита довольно много, так как исследованием этого заболевания занимаются врачи нескольких специальностей: урологи, андрологи, дерматовенерологи, хирурги и педиатры. Наиболее полно этиологическую и клиническую картину болезни отображает классификация, представленная Британской ассоциацией сексуального здоровья и ВИЧ (BASHH). Она рекомендована для практического применения в странах Европы [6] .
Согласно классификации BASHH, выделяют два типа баланопостита: инфекционный и неинфекционный . Инфекционный баланопостит, в зависимости от причинного фактора, разделяют на восемь подтипов:
- Candida albicans. Грибы этого рода являются частой причиной баланопостита ввиду их широкого распространения у женщин, нерационального применения антибиотиков и увеличения частоты вторичных иммунодефицитов . Обычно Candida albicans передаются половым путём. Но бывают случаи заражения, не связанные с сексуальной активностью: при сахарном диабете или после антибиотикотерапии [10][12] .
- Trichomonas vaginalis . Трихомонады являются простейшими микроорганизмами. Они паразитируют в половых органах как мужчин, так и женщин. Передаются половым путём [13] .
- Streptococcus (A, B). Стрептококки могут бессимптомно присутствовать в половой сфере, но при заболевании их концентрация резко увеличивается [15] .
- Anaerobes (бактероиды, фузобактерии, актиномицеты, клостридии). Обнаружение анаэробов на коже головки полового члена часто ассоциируется с хроническим неспецифическим уретритом и баланопоститом. Причём в основном развитие этих заболеваний связано не с одним видом возбудителей, а сразу с несколькими (т. е. с микст-инфекцией).
- Gardnerella vaginalis . Гарднереллёз довольно часто становится причиной воспалительных реакций половых органов. Распространённость G. vaginalis среди урологических больных в целом составляет 8 %, а при баланопостите, не обусловленном Candida — до 31 % [14] .
- Staphylococcus aureus . Наличие золотистого стафилококка часто не вызывает никаких симптомов, но в некоторых случаях может стать причиной болезни [16] .
- Treponema pallidum . При локализации первичного очага инфекции на головке или крайней плоти бледная трепонема вызывает баланопостит, но уже специфический — ассоциированный с сифилисом .
- Herpes simplex virus . Вирус простого герпеса 1-го и 2-го типа тоже может быть причиной воспаления [18] .
Неинфекционные баланопоститы делятся на два подтипа:
- обусловленные заболеваниями кожи — склеротическим лихеном, баланопоститом Зуна, красным плоским лишаём , контактным аллергическим дерматитом , псориазом и др.;
- обусловленные другими причинами — травмами, раздражением, несоблюдением гигиены и др.
Осложнения баланопостита
К осложнениям баланопостита относятся:
-
; ; ;
- некроз головки полового члена;
- паховый лимфангиит и лимфаденит.
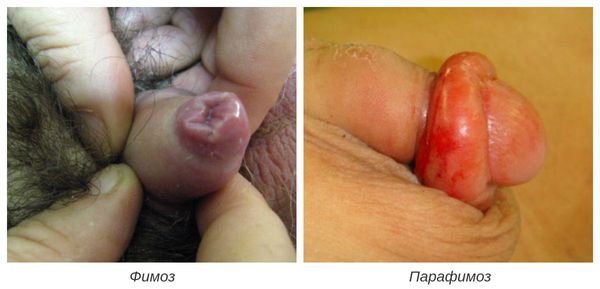
Фимоз — кольцевидное сужение крайней плоти, препятствующее обнажению головки. Его развитие связано с образованием рубцовой ткани и потерей эластичности крайней плоти. Особенно часто он возникает при рецидивирующем или торпидном (вялотекущем, длительном) течении баланопостита, а также при его сочетании с системными заболеваниями (в частности с сахарным диабетом). В редких случаях при выраженном сужении крайней плоти возникает хроническая задержка мочеиспускания, требующая неотложного лечения.
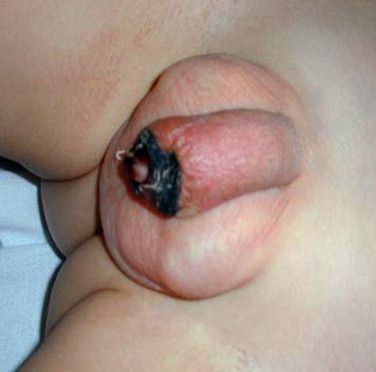
Некроз головки полового члена — р едкое, но грозное осложнение. Чаще всего связано с наличием анаэробной инфекции, в частности фузобактерий [17] . Молниеносное течение этого осложнения, так называемая гангрена Фурнье , может привести к гибели пациента. На начальной стадии гангрена Фурнье проявляется в виде обычного баланопостита. Её особенностью является быстрое распространение воспаления в виде покраснения, отёка и крепитации тканей (их потрескивания при нажатии), а также образование массивного некроза гениталий. Она возникает, как правило, на фоне выраженных иммунодефицитных состояний (в т. ч. хронического алкоголизма , ВИЧ-инфекции ) и сопровождается мощнейшей интоксикацией.
Стриктура уретры — сужение мочеиспускательного канала. Возникает при длительно протекающем баланопостите либо в связи с наличием специфического возбудителя, вызывающего активное деление клеток. Проявляется затруднённым мочеиспусканием и неполным опорожнением мочевого пузыря. Способствует развитию хронической инфекции мочевыводящих путей (циститу, пиелонефриту, гидронефрозу) и даже хронической почечной недостаточности.
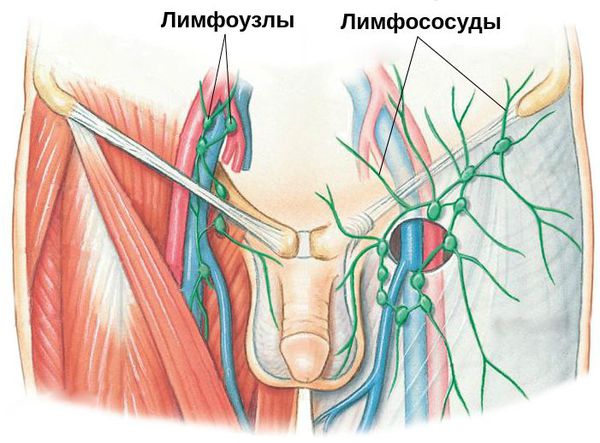
Паховый лимфаденит и лимфангиит — воспаление паховых лимфатических узлов и сосудов. Данное осложнение свидетельствует о распространении инфекции за пределы поражённого органа. Как правило, оно требует коррекции проводимых лечебных мероприятий.
Диагностика баланопостита
Постановка первичного диагноза на основе жалоб, данных анамнеза и визуального осмотра обычно не вызывает затруднений. Самыми частыми симптомами баланопостита являются: покраснение и отёк головки и крайней плоти, зуд и жжение в месте поражения. Иногда отмечается боль, появление налёта или выделений на головке, болезненное мочеиспускание, затруднение или невозможность обнажения или вправления головки полового члена. Также могут присутствовать язвенные дефекты, болезненность и покраснение в проекции паховых лимфоузлов. В редких случаях отмечается ухудшение общего самочувствия, повышение температуры от 37,0-37,9 ℃ и выше с присоединением озноба.
Для выявления причинного фактора и состояний, способствующих развитию или рецидивированию заболевания, требуются дополнительные методы обследования [16] .
Основные :
- бактериологический анализ отделяемого из головки или крайней плоти на аэробную флору и грибы рода Candida (бакпосев);
- скрининговое исследование методом ПЦР (полимеразной цепной реакции) на инфекции, передаваемые половым путём;
- анализы крови и мочи на глюкозу для исключения или подтверждения сахарного диабета;
- клинический анализ крови;
- серологическая диагностика сифилиса — поиск антител к бледной трепонеме.
Дополнительные :
- консультация дерматолога для исключения дерматитов или аллергических заболеваний, сопровождающихся высыпаниями на головке полового члена;
- консультация эндокринолога при выявлении повышенного уровня глюкозы;
- биопсия кожи головки или крайней плоти в случае подозрения на злокачественный процесс или при торпидном течении заболевания.
Лечение баланопостита
Тактика лечения зависит от стадии развития процесса, наличия осложнений или сопутствующих заболеваний.
При неосложнённом баланопостите, который возник впервые, показана местная терапия в виде нанесения растворов или лечебных мазей на место поражения. Выбор лекарственного средства зависит от вида предполагаемого или подтверждённого возбудителя [9] [11] . Это могут быть антибактериальные, противогрибковые или противовирусные препараты.
В случае рецидива заболевания или выраженной воспалительной реакции, особенно при повышении температуры тела, показано назначение соответствующих лекарств в виде таблеток, капсул или инъекций. При этом необходимо учитывать результаты обследований по определению вида возбудителя. В случае выявления сахарного диабета обязательно назначение препаратов, снижающих уровень глюкозы в крови.
Некоторые осложнения баланопостита требуют операционного лечения. При развитии фимоза показана циркумцизия, или обрезание. При этом вмешательстве удаляется рубцово-изменённая крайняя плоть, после чего накладываются швы. В результате головка становится полностью обнажённой. Эту же операцию рекомендуют при большом количестве рецидивов. Эффективность циркумцизии доказана в ряде исследований [19] [20] [21] [22] .
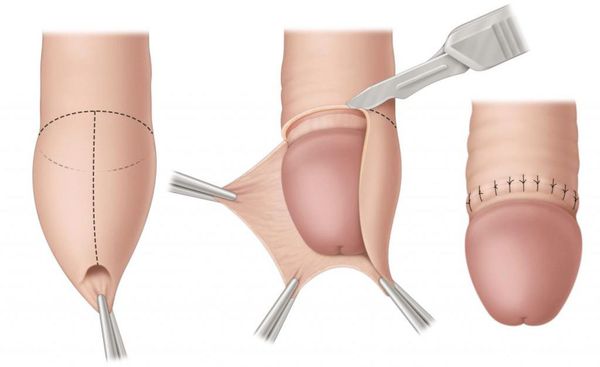
В случае парафимоза проводится операция по рассечению ущемляющего кольца и вправлению головки.
Тактика лечения стриктуры уретры зависит от расположения и размеров стеноза. Для расширения уретры потребуется меатотомия — рассечение наружного отверстия мочеиспускательного канала с наложением швов. При большой протяжённости стриктуры показана пластика уретры.
Однако большинство осложнений и рецидивов заболевания удаётся избежать благодаря своевременному обращению к врачу и проведённому медикаментозному лечению.
Прогноз. Профилактика
Прогноз чаще всего благоприятный. В случае точного выяснения причины заболевания и вовремя начатой терапии наступает полное излечение. Однако при отсутствии лечения или наличии сопутствующей патологии (например сахарного диабета) не исключается появление осложнений, которые потребуют коррекции, в частности оперативного вмешательства. При развитии такого осложнения, как гангрена Фурнье, летальность составляет, по данным разных авторов, от 4 до 54 % [23] .
Профилактика баланопостита, как ни странно, начинается с младенчества. Она заключается в гигиене наружных половых органов. В первые годы жизни ребёнка она проводится родителями, затем прививается детям в виде соблюдения элементарных санитарно-гигиенических правил.
Также нужно уделять внимание вопросам раскрытия головки. Дело в том, что у младенцев кожа крайней плоти недостаточно растяжима, поэтому до 5-6-летнего возраста головка раскрывается не у всех мальчиков [8] . Данный физиологический фимоз не является заболеванием. Однако если в дальнейшем головка по-прежнему не раскрывается — это повод обратиться к врачу.
После начала половой жизни микрофлора половых органов может измениться. Любые новые бактерии, грибки и вирусы, проникающие в организм мужчины во время незащищённых половых актов, способствуют истощению его защитных сил и возникновению инфекции. Поэтому важным средством профилактики баланопостита, равно как и инфекций, передающихся половым путём, является использование презервативов.
Не менее важным средством профилактики баланопостита является соблюдение гигиенических правил у взрослых. Так называемая "болезнь грязных рук" возможна в любом возрасте. Чтобы избежать занесения инфекции, нужно не только мыть руки перед мочеиспусканием (особенно если приходится работать в антисанитарных условиях), но и регулярно принимать душ или ванну, тщательно промывая головку и крайнюю плоть.
Так как баланопостит является первым проявлением некоторых соматических заболеваний, необходимо не реже одного раза в год осуществлять контроль общего холестерина и глюкозы в крови для исключения скрытых микрососудистых нарушений.
Читайте также:

