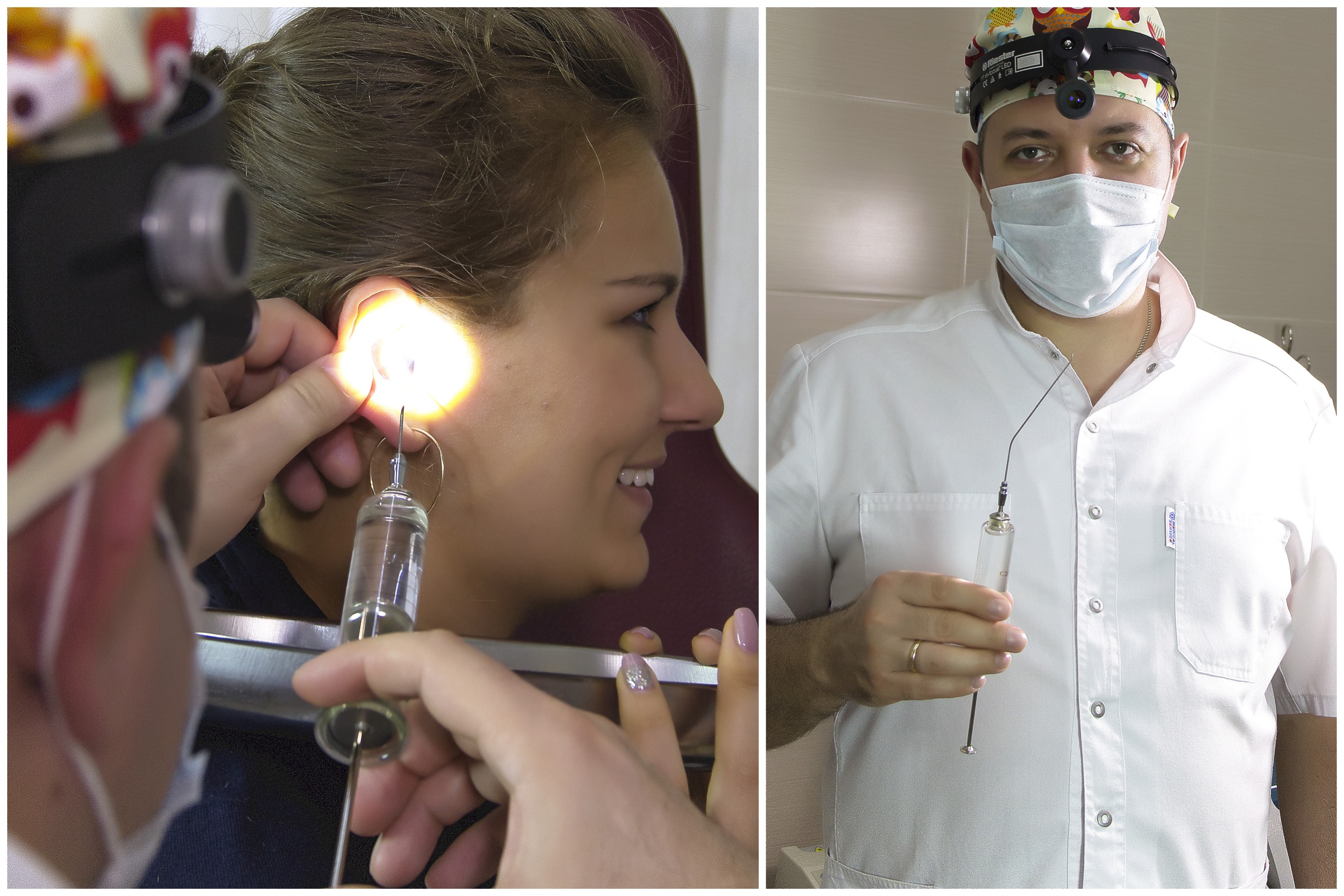
Что такое гематома ушной раковины у людей
Обновлено: 18.04.2024
Наши уши, как и другие органы человека, подвержены различным болезням и патологиям. Проникновение в них патогенных микроорганизмов может вызвать воспаление уха у взрослого и ребёнка.
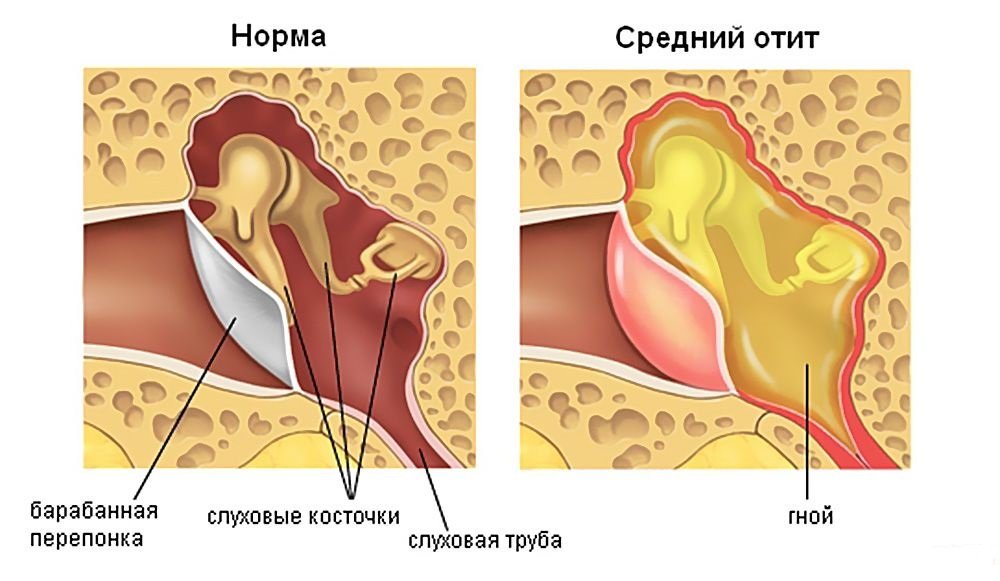
Острый воспалительный процесс в ухе называют острым отитом. Острый отит подразделяется на несколько подвидов, исходя из локализации и характера воспаления. Сегодняшний герой нашей статьи - острый гнойный средний отит.
Гнойный отит среднего уха представляет собой инфекционное воспаление среднего уха. Из-за чего в барабанной полости образуются и скапливаются гнойные массы.
Как показывает медицинская статистика, острый отит среднего уха – распространённый диагноз: ему подвержен любой взрослый человек и ребёнок. Это – наиболее распространённая форма отита.
Воспаление обычно развивается на фоне простуды и других болезней носоглотки. Но если с простудой можно пересидеть дома, то лечить отит у ребёнка и взрослого человека должен исключительно лор-врач. Неправильное лечение острого отита, а тем более его отсутствие, может обернуться хронизацией воспаления, спровоцировать проблемы со слухом и привести к более опасным последствиям, например, менингиту.
Причины
Острое гнойное воспаление среднего уха - следствие проникновения в него патогенной микрофлоры и её активизации на фоне снижения собственных защитных сил организма.
Часто инфекция попадает в средний отдел органа слуха через воспалённую слуховую трубу, соединяющую носоглотку с ухом. При гайморите, синусите, разрастании аденоидных вегетаций, тонзиллите и других лор-диагнозах болезнетворная микрофлора попадает на слуховую трубу (например, при резком сморкании), она воспаляется – развивается евстахиит. Если лечение игнорировалось либо было неэффективным, болезнетворные организмы через слуховую трубу попадают в ухо. Это первый вариант заражения.
Второй способ – сквозь разрыв в барабанной перепонке или повреждение в сосцевидном отростке (участке височной кости, связанной со средним ухом). Отит этой этиологии называется травматическим.
Более редкий путь – через кровь, когда во время инфекционных заболеваний, например, при скарлатине или кори, патогенная флора разносится с током крови и попадает в орган слуха.
Болезнь развивается из-за сниженного иммунитета. Провоцирующими этому факторами могут быть:
- проблемы с эндокринной системой;
- недостаток витаминов;
- вредные привычки;
- заболевания лор-органов;
- сахарный диабет;
- частое попадание воды в ухо (снижается местный иммунитет).
Симптомы отита гнойной формы
Отличительным признаком болезни, который отличает его от негнойного отита у взрослого и ребёнка, являются выделения из уха гнойного экссудата. Этот признак присутствует не всегда. Гноетечение возможно лишь тогда, когда гной прорывает барабанную перепонку. Если барабанная перепонка не прорвалась, гнойные скопления не могут покинуть своё местоположение, что грозит возможными осложнениями.
Ещё один признак гнойного среднего отита - боль в ухе. Она может быть как терпимой и неинтенсивной, так и просто невыносимой.
В период воспаления может подняться температура тела, хотя это не обязательный признак.
Также больные отмечают ухудшение слуха, заложенность в ухе и головные боли.
Понять, что у малыша развился отит сложнее, так как дети не могут доступно объяснить, что и как у них болит. У грудничков диагностика ещё более затруднена. Но по его поведению можно заподозрить ушное воспаление: малыш капризничает, стал плаксивым, отказывается от молока.
Заболевание протекает поэтапно: воспаление проходит несколько стадий. Эти стадии отита отличаются друг от друга симптоматикой.
Признаки атипичного течения среднего отита
- Различная интенсивность болевых ощущений: от полного отсутствия до возникновения нестерпимой боли.
- Высокая температура тела (38°С и выше), а также подъём температуры на третьей-четвёртой неделе заболевания.
- Долгое течение гноя из уха (две-три недели и больше).
- Симптомы интоксикации (тошнота, вялость, головная боль, учащённый пульс, рвота)
Стадии среднего отита
Стадий острого отита три: доперфоративная, перфоративная и репаративная. Но это не означает, что человек обязательно пройдёт все эти этапы. При хорошем иммунитете и своевременном посещении оториноларинголога удаётся остановить воспаление на начальной фазе.
Первая стадия – так называемый острый катаральный отит (острый негнойный средний отит). Катаральный отит у детей и взрослых протекает с интенсивными болевыми ощущениями в ухе, которые нарастают к ночи. В этот момент в ухе будто что-то пульсирует или стреляет, боль может иррадиировать в зубы или височную часть головы. Такое состояние очень сложно терпеть. Ткани уха отекают, барабанная перепонка и слуховые косточки становятся менее подвижными, что непременно отражается на остроте слуха. В этот же период появляется шум в ухе. Может подняться температура до достаточно высоких отметок. Больной чувствует себя вялым, усталым, у него пропадает аппетит. Дальнейшее развитие катарального отита у ребёнка и взрослого пациента можно предотвратить, если вовремя, при обнаружении первых признаков воспаления, обратиться к оториноларингологу. Если лечение острого отита у детей и взрослых не было проведено вовремя, наступает вторая стадия.
Перфоративная стадия – когда скопившийся в барабанной полости гной прорывает барабанную перепонку, образуя в ней отверстие – перфорацию. Именно на этом этапе наблюдается гноетечение из слухового прохода. При этом пациент чувствует заметное облегчение: боли стихают, температура тела идёт на спад, общее состояние больного улучшается. Гноетечение может длиться до пяти – семи дней. Если естественного разрыва барабанной перепонки не случилось, оториноларинголог сделает его принудительно.

Кстати, в барабанной полости может скапливаться не гной, а серозная жидкость. В этом случае человек сталкивается с острым серозным отитом. Но это уже тема для отдельной статьи.
Репаративная стадия – это финальный этап в развитии заболевания. Это так называемая стадия заживления. Гноетечение прекращается, начинается восстановление барабанной перепонки, слух постепенно возвращается в норму.
Обычно болезнь при условии прохождения всех трёх этапов длится две - три недели.
Хронический гнойный средний отит
Хроническому воспалению всегда предшествует острое. Течение болезни сопровождается не такими яркими симптомами, как острая форма, поэтому многие не сразу обращаются за медицинской помощью, тем самым теряя время, а заболевание продолжает прогрессировать.
Основной признак хронического воспаления – постоянное гноетечение из слухового прохода. При этом болевых ощущений может не быть, либо они будут слабыми, и температура тела будет в норме.
Заболевание разделяют на мезотимпанит и эпитимпанит. При мезотимпаните воспаление охватывает слизистую оболочку барабанной полости, не затрагивая костные структуры. При эпитимпаните происходят разрушительные процессы в костной ткани.
Чтобы не доводить своё состояние до хронизации воспаления, которое потом придётся трудно и долго лечить, важно обращаться к оториноларингологу на острой стадии болезни при появлении малейших признаков заболевания.
Осложнения острого гнойного отита
При запоздалом или неправильном лечении заболевания острое воспаление может хронизоваться. Хронический гнойный отит – наиболее распространённое осложнение острой формы. Выделяют две формы хронического гнойного среднего отита – мезотимпанит и эпитимпанит.
Также болезнь может привести к:
- лабиринтиту – воспалению внутреннего уха;
- к распространению гнойного воспаления на оболочки мозга (менингиту, абсцессу головного мозга);
- сепсису;
- парезу лицевого нерва, когда лицо становится ассиметричным, и поражённая сторона теряет свою подвижность;
- мастоидиту – воспалению сосцевидного отростка височной кости;
- тугоухости или полной потере слуха.
Диагностика
Для опытного оториноларинголога диагностика заболевания не представляет труда. В постановке диагноза лор-врач опирается на жалобы пациента и результаты отоскопии (осмотра органа слуха). Пациент может быть направлен на ряд лабораторных анализов, которые подтвердят или опровергнут наличие воспаления. Для оценки степени ухудшения слуха проводится аудиометрия или исследование камертонами. Для оценки состояния составляющих среднего уха проводится тимпанометрия. В тяжёлых случаях больной направляется на рентген, КТ, МРТ.
Лечение острого гнойного отита
Лечение отита у взрослых, а тем более детей, нужно проводить под контролем лор-врача. Нужно учитывать, что схема терапии будет разниться, исходя из текущей фазы заболевания.

Так на начальном этапе, пока не произошёл разрыв барабанной перепонки, врач назначает ушные капли («Отинум», «Отипакс» и т.п.), которые обладают противовоспалительным и обезболивающим эффектом. Местные антибиотики использовать в этом случае смысла нет, так как проблема находится за перепонкой, и при отсутствии отверстия в ней лекарство в цель не попадёт. Поэтому больному назначаются антибактериальные препараты общего действия.
Как только происходит разрыв барабанной перепонки, вышеуказанные капли использовать нельзя, так как они могут нанести вред лабиринту внутреннего отдела уха. В этом случае назначаются антибактериальные ушные капли, например «Отофа» или «Нормакс».
Чтобы снять отёчность тканей, можно использовать антигистаминные препараты («Зодак», «Зиртек» и т.п.) и сосудосуживающие капли в нос (снимает отёчность слуховой трубы).
При повышении температуры рекомендуется применять жаропонижающие препараты (например, «Нурофен» или «Парацетомол»).
Любой лекарственный препарат, особенно антибактериальный, должен назначаться исключительно врачом и приниматься, строго учитывая дозировку и кратность приёма.
Не забываем про физиотерапию. Физиопроцедуры помогают купировать воспаление и ускорить выздоровление.
В качестве лечебных манипуляций оториноларинголог проводит туалет среднего, наружного уха, постановку лекарственных микрокомпрессов, промывание барабанной полости лекарственными растворами.
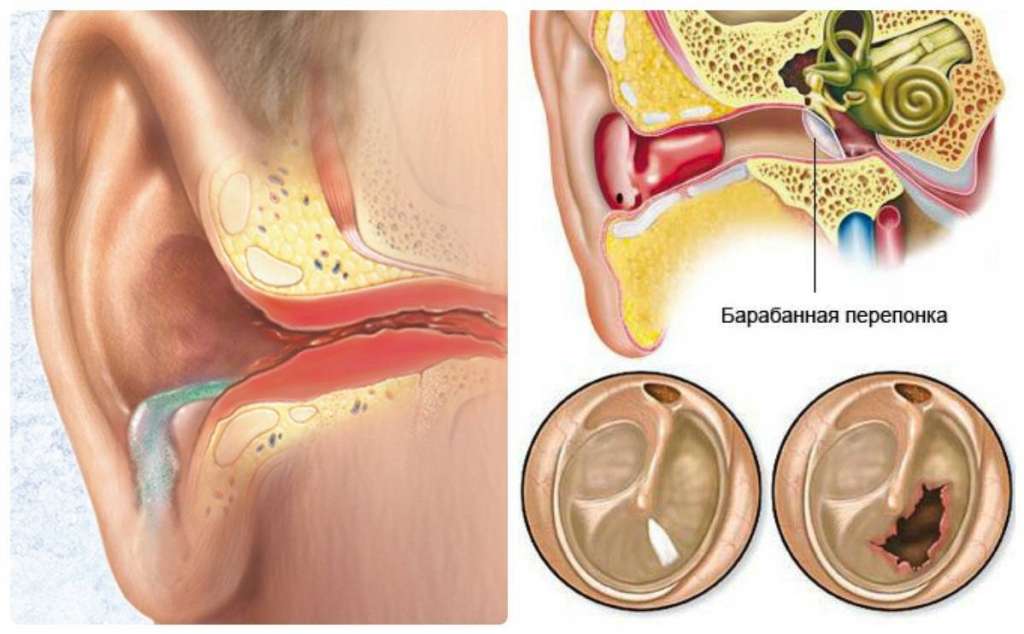
Если гнойные массы не смогли сами прорвать барабанную перепонку, оториноларинголог «помогает», делая в ней надрез и освобождая наружу гнойные скопления.
Физиотерапия при остром гнойном отите
Важным этапом лечения заболевания, который усиливает действие медикаментозной терапии и ускоряет процесс выздоровления, являются физиотерапевтические процедуры.
При остром гнойном отите эффективны следующие виды физиотерапии:
- инфракрасная лазерная терапия (уменьшает воспалительный процесс и снимает отёчность тканей);
- виброакустическая терапия (улучшает кровоток и лимфоток, оказывая хороший терапевтический эффект при воспалении среднего уха);
- ультрафиолетовое облучение (обладает бактерицидным эффектом);
- ультразвуковое лекарственное орошение (оказывает противовоспалительный эффект);
- фотодинамическая терапия (помогает купировать воспаление);
- ультразвуковая терапия (способствует более глубокому проникновению лекарственной мази, снимая воспаление и отёчность тканей);
- инфракрасное лазерное воздействие (купирует воспалительный процесс).
Какие именно процедуры следует использовать, и сколько сеансов понадобится, определяет лор-врач, исходя из состояния больного.
Профилактика
Специфических профилактических мер, чтобы избежать гнойного среднего отита, не существует. Чтобы риск заболеть был ниже, укрепляйте свой иммунитет и вовремя лечите любое инфекцию лор-органов, с которым вы столкнулись. Важный момент: лечение должно быть не только своевременным, но качественным: никакого самолечения, только грамотная помощь оториноларинголога. Не нужно запускать болезнь. На ранней стадии любое заболевание лечится гораздо легче: во многих случаях скопления гнойных масс в среднем ухе можно было легко избежать, вовремя обратившись к лор-врачу.
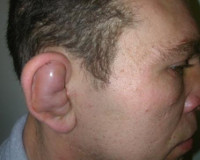
Отогематома – это ограниченное скопление крови в области ушной раковины, возникшее спонтанно или в результате тупой травмы, без нарушения целостности кожных покровов. Клинически проявляется постепенным или одномоментным формированием круглого или овального флюктуирующего выпячивания в верхней трети уха. Диагностика базируется на сборе данных анамнеза, физикальном осмотре, лабораторных тестах и дифференциации с другими заболеваниями. Лечение заключается в опорожнении гематомы при помощи давящей повязки, пункционной аспирации или открытого оперативного вмешательства с последующей антибактериальной терапией.
Общие сведения
Гематома ушной раковины – относительно частое заболевание в отоларингологии. Примерно 75-80% всех случаев составляют отогематомы травматического происхождения. Чаще всего заболевание носит характер спортивный травмы и встречается у профессиональных борцов, боксеров и т. д. Основная причина спонтанных гематом данной локализации – гемофилия и различные формы лейкозов. Приблизительно в четверти случаев развиваются септические осложнения, из них порядка 85% – на фоне кровоизлияний со сроком давности более 3 суток. Отогематомы несколько чаще встречаются у людей пожилого возраста, что связано с дегенеративными изменениями хряща ушной раковины.

Причины отогематомы
Основная причина возникновения кровоизлияния – повреждение кровеносных и лимфатических сосудов ушной раковины. Заболевание может быть обусловлено как местным воздействием на наружное ухо, так и системными патологиями. В связи с этим выделяют 2 этиопатогенетические формы отогематомы:
- Травматическая. Наиболее распространенный вариант заболевания. Гематома формируется в результате тангенциальных ударов по ушной раковине или при ее надломах. Причинами выступают бытовые, производственные и спортивные травмы уха. Эта патология чаще всего встречается у спортсменов, занимающихся боксом или другими видами единоборств. У пожилых людей отогематома может возникать на фоне длительной компрессии, например, при сдавливании уха во сне.
- Спонтанная. Возникает в результате незначительного воздействия на ушную раковину при наличии сопутствующих патологических состояний. Чаще всего это - нарушение свертываемости крови при гемофилии, антифосфолипидном синдроме, онкогематологических заболеваниях, геморрагических диатезах, тромбоцитопенических состояниях. Также риск кровоизлияния повышают авитаминоз, алиментарные дистрофии, инфекционные заболевания (геморрагические лихорадки – Эбола, Ласса, Марбург, Конго-Крым), дегенеративные изменения хряща, длительное воздействие холода.
Патогенез
Морфологически отогематома представляет собой скопление крови и лимфы между кожным покровом и надхрящницей или между перихондрием и хрящом ушной раковины. Формируется она в результате нарушения целостности региональных сосудов при механическом разъединении вышеупомянутых структур. Пограничная капсула, как правило, не образуется. При нарушении системы свертываемости крови значимое травматическое повреждение уха может отсутствовать. Отогематома всегда возникает на латеральной (наружной) стороне ушной раковины, что обусловлено более высокой эластичностью связи кожи с надхрящницей на медиальной поверхности. Характерная особенность этой патологии – рецидивирующее течение, что вызвано слабостью гладкой мускулатуры сосудистых стенок данной локализации, местным нарушением свертываемости крови и сложным механизмом лимфооттока. В таких случаях в полости преобладает лимфатический компонент. Также за счет поверхностной локализации такие гематомы имеют высокий риск проникновения бактериальной флоры и нагноения содержимого.
Симптомы отогематомы
Первые признаки заболевания – постепенное или быстрое формирование припухлости в верхней части ушной раковины. Типичная локализация – между завитком и челноком. Небольшие кровоизлияния могут визуализироваться в области треугольной или ладьевидной ямки. Большие отогематомы иногда заполняют всю полость ушной раковины – от завитка до козелка или противокозелка. Внешне такая припухлость представляет собой круглое или овальное флюктуирующее выпячивание.
Кожа, покрывающая отогематому, как правило, гиперемирована, с синюшным оттенком, но при преобладании лимфатического компонента может сохранять нормальный телесный цвет. Сама ушная раковина, за исключением мочки, утолщается, а ее контуры сглаживаются. При больших объемах кровоизлияния ухо приобретает вид «бесформенной лепешки». Отогематомы травматической этиологии почти всегда сопровождаются некоторой болезненностью, чувством распирания и тяжести. Спонтанные и слабовыраженные гематомы при касании безболезненны и не сопровождаются субъективными ощущениями.
Осложнения
Наиболее частое осложнение – трансформация в абсцесс ушной раковины. Это происходит в результате вторичного инфицирования вовремя не удаленного содержимого отогематомы. Клинически абсцедирование сопровождается гиперемией кожных покровов уха, которая распространяется за пределы кровоизлияния, существенным усилением болевого синдрома, возникновением иррадиации боли в прилегающие структуры. Параллельно возникает повышение температуры тела до 37,5-38,5 О С. При отсутствии своевременного лечения абсцесса развивается перихондрит с последующим гнойным расплавлением хряща и необратимой деформацией ушной раковины.
Диагностика
Диагностика при отогематоме не представляет трудностей. Основная цель отоларинголога при постановке диагноза – определение вероятного этиологического фактора и проведение дифференциальной диагностики с другими схожими нозологиями. Полная программа обследования включает в себя:
- Сбор анамнеза и жалоб. Сведения, полученные при общении с пациентом, играют одну из ведущих ролей в диагностике. На наличие отогематомы указывают недавно перенесенные травматические повреждения уха, сопутствующее снижения свертываемости крови, профессиональное занятие боксом или боевыми искусствами.
- Физикальный осмотр. В пользу отогематомы свидетельствует наличие симптома флюктуации на фоне отсутствия или слабовыраженной боли. При развитии воспалительных осложнений при пальпации наблюдается резкая болезненность, местное повышение температуры и выраженная гиперемия почти всей поверхности ушной раковины.
- Лабораторные тесты. Их проведение наиболее информативно при подозрении на спонтанные отогематомы, так как при травматической этиологии заболевания изменения в ОАК отсутствуют. При сопутствующих нарушениях гемостаза в общем анализе крови могут присутствовать тромбоцитопения, панцитопения, бластные клетки. При гемофилиях определяется замедление время свертывания крови по Ли-Уайту и нарушения аутокоагуляционного теста (АКТ). При нагноении гематомы в ОАК наблюдаются неспецифические признаки воспаления: лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ.
- Диагностическая пункция. Как правило, используется для проведения дифференциальной диагностики. При травматических кровоизлияниях в результате пункции получают смесь лимфатической жидкости и крови. Спонтанные формы отогематом, как правило, заполняются только не свертывающейся кровью. Рецидивирующие формы характеризуются наличием большого количества лимфы – светло-желтой жидкости, которая не сворачивается.
Дифференциальная диагностика отогематомы проводится с первичным перихондритом, рожистым воспалением ушной раковины, доброкачественными и злокачественными образованиями. Первичный перихондрит характеризуется диффузным поражением ушной раковины, изначальным отсутствием симптома флюктуации, зачастую – наличием заболеваний наружного и среднего уха в анамнезе. При рожистом воспалении в патологический процесс втягивается мочка уха, присутствуют везикулы с серозным содержимым и демаркационный вал, а с первых дней заболевания возникает выраженный интоксикационный синдром. Опухолевые образования характеризуются медленным развитием, негативным симптомом флюктуации, отсутствием гиперемии кожных покровов и содержимого при диагностической пункции.
Лечение отогематомы
Терапевтическая тактика зависит от размеров кровоизлияния в ушную раковину. Суть лечения – опорожнение полости отогематомы и профилактика развития бактериальных осложнений. С этой целью используются:
- Давящая повязка. Является методом выбора при отогематомах небольших размеров. Благодаря этому стимулируется спонтанная резорбция кровоизлияния. Для повышения эффективности перед наложением повязки кожу обрабатывают спиртовым раствором йода, а над образованием фиксируют 2-3 марлевых валика. Дополнительно в первые несколько часов от возникновения гематомы используют холод, а спустя 2-4 дня – массаж.
- Пункционная аспирация. Проводится при больших скоплениях лимфы и крови, возникших менее 3 суток назад. В асептических условиях при помощи шприца и иглы эвакуируется все содержимое отогематомы. Далее в образовавшуюся полость вводится 1-2 капли спиртового раствора йода с целью ускорения формирования рубца между стенками. После этой манипуляции также накладывается повязка.
- Вскрытие гематомы ушной раковины. Хирургическое вмешательство необходимо при невозможности опорожнить гематому аспирационным путем. В ходе операции выполняется дугообразный разрез вдоль края отогематомы, после чего удаляется все ее содержимое. Далее проводится обработка сформировавшейся полости антисептическими препаратами, накладываются швы на рану или устанавливается дренажная система. Через некоторое время после операции также накладывается давящая повязка, смена корой проводится каждый день.
- Антибиотикотерапия. Назначается при любом варианте лечения с целью профилактики вторичных инфекционных осложнений, формирования абсцесса или вторичного перихондрита. Препаратами выбора являются антибиотики широкого спектра действия из групп сульфаниламидов, цефалоспоринов III-IV поколений, аминогликозидов и других.
Прогноз и профилактика
Прогноз для выздоровления при отогематоме благоприятный. В зависимости от способа лечения выздоровление наступает в сроки от 3 дней до 2 недель. В отношении косметического дефекта прогноз сомнительный – развитие необратимой деформации ушной раковины зависит от современности и полноценности оказания медицинской помощи. Специфических профилактических мер в отношении этого заболевании не разработано. К неспецифической профилактике относятся предотвращение травматизации или компрессии наружного уха, тщательная антисептическая обработка и гемостаз полученных повреждений, коррекция нарушений свертываемости крови, лечение других сопутствующих заболеваний.
Травмы уха — различные по своему характеру повреждения ушной раковины, наружного слухового прохода, среднего или внутреннего уха. Клинически в зависимости от локализации полученных повреждений травма уха может проявляться наличием раны, отрывом ушной раковины, кровотечением, болью, снижением слуха, заложенностью в ухе, ушным шумом, нарушением координации, головокружением и тошнотой. С диагностической целью при травме уха проводится отоскопия, неврологическое исследование, КТ и рентгенография черепа, МРТ головного мозга, исследование вестибулярной и слуховой функции. Лечение может быть медикаментозным и хирургическим. Оно включает обработку раны, удаление гематом, восстановление целостности поврежденных анатомических структур, профилактику инфицирования, противошоковую, противоотечную, инфузионную и противовоспалительную терапию.
Общие сведения
Наиболее часто в отоларингологии встречаются травмы наружного уха, что связано с его незащищенным анатомическим положением, при котором оно легко подвергается механическим, тепловым, химическим воздействиям. Зачастую травма уха сопровождается повреждением сразу нескольких его отделов. Травма уха может сочетаться с черепно-мозговой травмой, переломом нижней челюсти, позвоночно-спинномозговой травмой в шейном отделе. В большинстве случаев травма уха приводит к развитию той или иной степени тугоухости. Травма уха с повреждением ушной раковины может стать причиной косметического дефекта, для возмещения которого потребуется применение методов пластической хирургии.

Травмы наружного уха
Клиника травм наружного уха
Повреждение ушной раковины возможно в результате тупой, колото-резанной, огнестрельной, термической (ожоги и отморожения) или химической травмы уха. Тупая травма уха и его ранение могут сопровождаться деструкцией хрящей ушной раковины, ее полным или частичным отрывом, образованием гематомы. Ушиб ушной раковины зачастую приводит к скоплению крови между хрящом и перихондрием. В результате ухо превращается в красную бесформенную массу. Подобная травма уха может осложниться инфицированием с развитием абсцесса или некроза хрящевой ткани, благодаря которому ухо приобретает сходство с цветной капустой.
Повреждение наружного слухового прохода встречается реже, чем травма ушной раковины, и нередко сочетается с ней. Оно бывает ограниченно хрящевой частью слухового прохода или распространяется на его костную часть. Причиной травмы уха с повреждением слухового прохода может быть пулевое или осколочное ранение; удар острым или тупым предметом в область наружного отверстия слухового прохода; попадание в слуховой проход инородного тела, едких химических веществ, огня, горячего пара или жидкости. Сильный удар в нижнюю челюсть способен вызвать травму уха с переломом передней стенки костной части слухового прохода.
При травме уха с повреждением слухового прохода пострадавший жалуется на боль в ухе, кровотечение из него, чувство сильной заложенности уха. При кровотечении сгустки крови скапливаются в слуховом проходе и обтурируют его, вызывая выраженную кондуктивную тугоухость. Если травма уха не сопровождается повреждением барабанной перепонки, то после извлечения кровяных сгустков наблюдается полное восстановление слуха. Термические и особенно химические ожоги наружного слухового прохода приводят к образованию перекрывающих его просвет рубцов, развитию стеноза или полной атрезии слухового прохода.
Диагностика травм наружного уха
Для диагностики повреждений ушной раковины отоларингологу или травматологу достаточно произвести ее осмотр и пальпацию. Травма уха с повреждением слухового прохода диагностируется при проведении эндоскопического исследования. Отоскопия и микроотоскопия способны выявить ранения стенок слухового прохода, повреждения барабанной перепонки, скопление в слуховом проходе сгустков крови или пребывание в нем инородного тела. Исследование пуговчатым зондом при травме уха позволяет определить повреждения хрящевых и костных стенок слухового прохода. Однако переломы костной части лучше диагностируются путем прицельной рентгенографии черепа. Поскольку тупая травма уха нередко сочетается с сотрясением головного мозга, все пострадавшие должны дополнительно осматриваться неврологом.
Лечение травм наружного уха
При тупой травме уха с незначительными повреждениями ушной раковины, не сопровождающимися кровоизлиянием или повреждением хрящей, достаточно провести туалет наружного уха, при наличии ссадин обработать их йодом и наложить на ухо сухую повязку. Более серьезная травма уха является показанием к профилактическому приему антибиотиков для предупреждения развития инфекции. При наличии гематомы ее вскрывают, содержимое эвакуируют через разрез, обеспечивают адекватное дренирование и накладывают на ухо давящую повязку. При наличии ран производят их первичную обработку. Разрывы хрящей ушной раковины шинируют ватными тампонами.
При травме уха с полным отрывом ушной раковины необходимо сохранить оторванный элемент в холоде и чистоте и как можно скорее доставить вместе с пострадавшим в операционную, где возможно провести его пришивание. В противном случае пострадавшему потребуется отопластика для частичной или полной реконструкции ушной раковины. Если при травме уха сохраняется связь ушной раковины с ее основанием, то достаточно их сопоставить и зафиксировать давящей повязкой.
Травмы среднего уха
Клиника травм среднего уха
Повреждения среднего уха возникают, когда травма уха сопровождается разрывом барабанной перепонки, сотрясением барабанной полости или проникающим ранением. Обособленно выделяется барометрическая травма уха, которая возникает при резком перепаде давления внутри и снаружи барабанной полости. Травмы уха могут приводить к перелому слуховых косточек, подвывиху или разрыву их сочленений, смещению основания стремени. Травма уха с повреждением сосцевидного отростка при инфицировании приводит к мастоидиту. Барометрическая травма уха является причиной возникновения аэроотита, иногда в сочетании с аэросинуситом.
При травме уха с проникающим ранением барабанной полости или перфорацией барабанной перепонки часто происходит инфицирование полости среднего уха с развитием острого среднего отита. Последний из-за пониженной в результате травмы реактивности тканей во многих случаях осложняется мастоидитом, может трансформироваться в хронический гнойный средний отит или стать причиной адгезивного отита. Травма уха с поражением барабанной полости сопровождается болевым синдромом, шумом в ухе, кондуктивной тугоухостью. При развитии гнойного отита отмечается гноетечение из наружного слухового прохода.
Диагностика травм среднего уха
Травма уха с повреждением структур барабанной полости диагностируется на основании осмотра, отоскопии, анализа слуховой функции и рентгенологического исследования. Эндоскопическое исследование может выявить повреждения барабанной перепонки, ее изменения, характерные для гнойного отита, наличие в наружном слуховом проходе гнойного отделяемого. Данные аудиометрии, исследования камертоном и пороговой аудиометрии при травме уха с повреждением среднего уха свидетельствуют о кондуктивном типе снижения слуха. Травма уха с повреждением слуховых косточек сопровождается нарушением их подвижности, что определяется в ходе акустической импедансометрии. На рентгенограмме или томограмме височной кости при травме уха могут наблюдаться переломы стенок барабанной полости и повышенная воздушность ячеек сосцевидного отростка.
Лечение травм среднего уха
При травмах уха с повреждением барабанной полости или сосцевидного отростка требуется обязательная антибиотикотерапия с первых суток. При ранениях производится первичная обработка ран и раневого канала. При травме уха с образованием гемотимпанума рекомендованы сосудосуживающие препараты, снимающие отек слуховой трубы, что способствует более быстрой эвакуации по ней скопившейся в барабанной полости крови.
Если травма уха сопровождается повреждением барабанной перепонки или слуховых косточек, то после стихания воспалительных процессов по показаниям проводятся реконструктивные операции: тимпанопластика, стапедопластика, мирингопластика, мастоидопластика. В случае гнойных осложнений при травме уха в зависимости от локализации процесса осуществляется санирующая операция, мастоидотомия или общеполостная операция. При значительных повреждениях, приводящих к стойкой тугоухости пострадавшие с травмой уха нуждаются в консультации врача-слухопротезиста для решения вопроса о наиболее оптимальном способе слухопротезирования.
Травмы внутреннего уха
Клиника травм внутреннего уха
Травма уха с повреждением структур лабиринта возникает в результате контузии или ранения (осколочного, пулевого, колющего, интраоперационного). В большинстве случаев она сочетается с ЧМТ. При такой травме уха в результате прямого или опосредованного воздействия травмирующего фактора на клетки рецепторного аппарата лабиринта развивается острый или хронический травматический лабиринтный синдром. Он проявляется тошнотой, интенсивным головокружением, одно- или двусторонним шумом в ушах, ощущением вращения окружающих предметов, расстройством координации, спонтанным нистагмом, нейросенсорной тугоухостью. Подобная травма уха может сопровождаться потерей сознания, парезом лицевого нерва на стороне повреждения, очаговой и общемозговой неврологической симптоматикой.
При сильном воздействии звука возможна акустическая травма. Острая акустическая травма уха связана с непродолжительным воздействием сверхсильного звука. При этом в тканях лабиринта наблюдаются кровоизлияния. Как правило, после их рассасывания наблюдается восстановление слуха. Хроническая акустическая травма уха возникает при долговременном постоянном воздействии шума и чаще связана с производственной деятельностью. Такая травма уха приводит к «утомлению» слуховых рецепторов и развитию стойкой тугоухости.
Диагностика травм внутреннего уха
Травма уха с повреждением лабиринта диагностируется совместными усилиями травматолога, отоларинголога и невролога. В обязательном порядке производится неврологический осмотр, рентгенография или КТ черепа, МРТ головного мозга, отоскопия. Если позволяет состояние пострадавшего с травмой уха, то проводится исследование вестибулярного анализатора (вестибулометрия, стабилография, электронистагмография) и слуховой функции (пороговая аудиометрия, отоакустическая эмиссия, промонториальный тест). При акустической травме уха большое диагностическое значение имеет анамнез заболевания.
Лечение травм внутреннего уха
При травме уха с ранением височной кости и лабиринта проводится первичная обработка раны, обеспечивается ее адекватное дренирование, накладывается стерильная повязка. При удовлетворительном состоянии пострадавшего с травмой уха возможно проведение отохирургической операции с целью удаления инородных тел и восстановления анатомической целостности поврежденных структур внутреннего уха. Лечебные мероприятия при травме уха с тяжелым ранением, сотрясением или ушибом головного мозга в значительной степени соответствуют лечению острой ЧМТ и проводятся в нейрохирургическом или неврологическом отделении. Они направлены на поддержание функции жизненно важных органов, предупреждение отека головного мозга, профилактику вторичной инфекции, восполнение кровопотери, дезинтоксикацию. Поскольку травма уха с повреждением лабиринта приводит к необратимым нарушениям слуха, после стихания ее острых последствий пострадавшие нуждаются в проведении операций по восстановлению слуха или слухопротезирования.
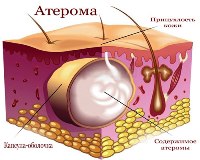
Атерома уха – это ретенционная киста протока сальной железы, расположенная на мочке уха. Патология возникает следствие закупорки выводного хода на фоне повышения вязкости жирового секрета, травм сальных желез или врожденных анатомических особенностей их структуры. Атерома выглядит как небольшой узелок телесного или розового цвета, который не болит, однако сопровождается эстетическим дискомфортом. Диагностика заболевания основана на внешнем осмотре и микроскопии содержимого кисты в послеоперационном периоде. Удаление новообразования проводится классическим хирургическим, лазерным или радиоволновым способом.
МКБ-10


Общие сведения
Атеромы признаны одной из наиболее распространенных групп доброкачественных новообразований. Они встречаются у 5-10% населения, однако ушная раковина – не самая типичная локализация для сальной кисты. Чаще опухоль располагается на волосистой части головы, лице или верхней части спины. Пик диагностики атеромы уха приходится на молодой возраст, женщины болеют чаще мужчин. Актуальность проблемы в практической дерматологии обусловлена ее частой встречаемостью, выраженным косметическим дефектом и склонностью к нагноению.

Причины
Основой этиологии атеромы уха является нарушение физиологического процесса выделения сального секрета из полости железы на поверхность кожи или в устье волосяного фолликула. Заболевание имеет мультифакториальную природу, зачастую у одного больного присутствует сразу несколько предрасполагающих факторов. Основные причины формирования атеромы следующие:
- Изменение свойств кожного сала. Повышение вязкости и усиление продукции жировых масс провоцирует закупорку выводных железистых протоков, способствует формированию сальных пробок. Такая ситуация наблюдается при увеличении уровня тестостерона, наличии жирной себореи, склонности к образованию угрей.
- Травма сальной железы. Механические повреждения завершаются образованием рубцовой соединительной ткани, на фоне чего сужается или облитерируется выводной проток железы. Атерома иногда возникает на месте зажившего гнойника или фурункула, как осложнение непрофессионально выполненного пирсинга уха.
- Врожденные особенности. В детской дерматологии появление ретенционных кист связывают с нарушениями анатомической структуры сальных желез. В развитии заболевания играет роль наследственный фактор и физиологические гормональные колебания.
Патогенез
Киста формируется при блокировании выводного хода сальной железы, в результате чего жировые массы начинают скапливаться в ее полости. При этом выделение кожного сала не прекращается, железистый секрет собирается внутри железы и растягивает ее стенки. Рост новообразования не сопровождается сдавлением кровеносных сосудов или нервных окончаний, что объясняет длительное бессимптомное течение.
Гистологически атерома ушной раковины представляет собой плотную соединительнотканную капсулу, которая заполнена слущенными клетками эпидермиса и секретом сальной железы. Содержимое кисты имеет плотную однородную консистенцию, белый или желтоватый оттенок, резкий запах прогорклого жира. Все клетки имеют нормальное строение без признаков атипии или озлокачествления.

Симптомы атеромы уха
Киста сальной железы в большинстве случаев обнаруживается больным случайно при ощупывании задней поверхности мочки уха. Женщины могут заметить атерому при надевании сережек. Новообразование ощущается как небольшой практически безболезненный прыщ, который расположен внутри кожи. Снаружи киста имеет вид возвышающегося розоватого узелка со светлым участком в центре, поэтому многие люди принимают ее за гнойник.
Атерома уха не сопровождается болезненными ощущениями и не доставляет никакого дискомфорта. Наибольшее беспокойство у пациентов вызывает косметический дефект, поэтому по возможности они прикрывают новообразование волосами. При механическом воздействии (надевании свитеров с тугим горлом, ношении медицинской маски с заушными резинками) киста начинает болеть и воспаляться.
Осложнения
Атеромы уха медленно увеличиваются в размерах и не имеют склонности к малигнизации. Основной проблемой нелеченых кист является риск инфицирования при трении, случайной травматизации, резком снижении иммунитета. Размножение патогенных микроорганизмов проявляется отечностью и краснотой мочки уха, сильными дергающими или пульсирующими болями, появлением гнойной головки на поверхности кожи.
Диагностика
Подозрительные новообразования кожи требуют обязательной консультации врача-дерматолога. При первичном осмотре обнаруживается узелок размером с горошину, который имеет розоватый или телесный оттенок, вызывает неприятные ощущения в случае присоединения бактериального воспаления. При атеромах большого размера мочка уха утолщена и деформирована. Чтобы подтвердить диагноз, назначаются следующие методы:
- УЗИ мягких тканей. При крупных атеромах, локализованных в заушной области, применяется сонография. Исследование выявляет округлое образование с четкими границами и однородным содержимым, которое окружено плотной капсулой.
- Лабораторная диагностика. В рамках подготовки к хирургическому лечению проводится гемограмма, коагулограмма, стандартный биохимический анализ крови. Всем пациентам выполняются исследования крови на вирусные гепатиты В и С, сифилис, ВИЧ-инфекцию.
- Гистологическое исследование. Микроскопия удаленного биоматериала назначается для подтверждения диагноза. Выявление жировых масс и ороговевших клеток эпителиального происхождения позволяет исключить липому и прочие варианты опухолей.
Дифференциальная диагностика
Заболевание не имеет патогномоничных симптомов, по внешним признакам оно напоминает другие варианты доброкачественных новообразований мягких тканей. Атерому уха необходимо дифференцировать со следующими опухолями:
Дифференциальная диагностика нагноившейся кисты проводится с фурункулами уха, пустулами на коже. В сомнительных случаях требуется консультация онколога, онкодерматолога.

Лечение атеромы уха
Хирургическое лечение
Чтобы избавить человека от косметического недостатка и предупредить нагноение, рекомендована плановая операция. Удаление атеромы уха проводится в амбулаторных условиях под местным обезболиванием, процедура имеет минимальные противопоказания. Плановое вмешательство проводится традиционным способом с помощью скальпеля либо современными методами лазерной и радиоволновой хирургии. Малоинвазивные технологии дают лучший эстетический результат.
При воспалении атеромы и формировании гнойного очага показано экстренное оперативное вмешательство. Задачей хирурга является вскрытие и дренирование полости сальной железы, местное введение растворов антибиотиков и антисептиков. Послеоперационное ведение раны выполняется по законам гнойной хирургии с заживлением по типу вторичного натяжения. Для предупреждения рецидивов болезни удаление кисты проводится спустя 3 месяца.
Послеоперационное ведение
Медикаментозное лечение осуществляется в дополнение к оперативному удалению ретенционной кисты. В раннем периоде после операции швы обрабатывают растворами антисептиков, наносят антибактериальные мази. Также назначаются ранозаживляющие местные средства. В первые дни после удаления атеромы рекомендовано ношение стерильной повязки, которая защищает ткани от травматизации и инфицирования бактериями.
Прогноз и профилактика
Атеромы ушной раковины имеют благоприятный исход, не вызывают жизнеугрожающих осложнений и не трансформируются в злокачественную опухоль. Чем раньше будет диагностирована и удалена киста, тем лучшего косметического результата удается достичь. Современные малоинвазивные методы в разы повышают безопасность и эффективность операции. Учитывая сложность и многообразие этиопатогенеза заболевания, меры профилактики не разработаны.
1. Дерматология. Национальное руководство. Краткое издание/ под ред. Ю.С. Бутова, Ю.К. Скрипкина, О.Л. Иванова. – 2013.
2. Атерома: проблема косметолога или дерматолога?/ Г.Н. Тарасенко, Н.Г. Коленько, Ю.Г. Тарасенко// Госпитальная медицина: наука и практика. – 2021. – №4.
3. Патоморфология эпидермальных (дермоидных) кист/ А.А. Багдасаров, А.С. Рыков // Молодежь, наука, медицина. – 2020.
4. Опыт хирургического лечения атером/ Киселев В.В., Мурзагареева М.Н., Васильева Н.А.// Здоровье. Медицинская экология. Наука. – 2014.

Вскрытие гематомы ушной раковины – процедура вскрытия опухоли ушной раковины, возникшей в результате механической травмы.
Вскрытие гематомы ушной раковины – процедура вскрытия опухоли ушной раковины, возникшей в результате механической травмы.
- Шприц
- Скальпель
- Вакуумный отсос
Гематома ушной раковины (или отогематома) — это заболевание ушей, имеющее, как правило, травматическую природу. Можно предположить, что это просто синяк. Собственно, так и думает практически каждый человек с ушибом и не обращается за медицинской помощью. А ведь почти четверть случаев приводит к нагноению, а порой к сепсису и некрозу, который развивается на третий день после травмы, и всё из-за того, что человек с гематомой вовремя не обратился к оториноларингологу.
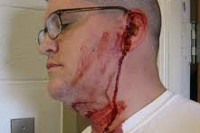
Так в чём же отличие отогематомы от простого синяка? При гематомах возникает кровоизлияние из-за повреждённых кровеносных сосудов, вследствие чего под кожей происходит скопление раневого экссудата и сгустков крови. Это своеобразная опухоль, которая формируется на ушной раковине. Она локализуется в верхней части уха и имеет круглую или овальную форму. Цвет образования обычно красно — синий. Если на него надавить, можно ощутить, как внутри перетекает жидкость. Поражённая ушная раковина болит, зудит. и "горит". Иногда могут возникнуть шум и звон в ушах. В редких случаях, патология может сопровождаться головокружением. Синяк также возникает вследствие ушибов, но травмируются поверхностные ткани. Травмированный участок кожи синеет, но через несколько дней восстанавливает свой цвет.
Гематома может развиться в силу нескольких причин:
- бытовых ушибов;
- спортивных травм (болезнь часто называют «ухом борца»);
- заболеваний крови;
- болезней кровеносных сосудов;
- инфекционных заболеваний (например, скарлатины);
- выполнения медицинских манипуляций (например, во время пластических операций).
Вскрытие гематомы (в том числе нагноившейся) ушной раковины (с одной стороны)
Первичный приём лор врача
Повторный приём лор врача
Первичная консультация руководителя клиники
Повторная консультация руководителя клиники
Дополнительная консультация во время проведения процедур
Адаптация ребенка к ЛОР кабинету
Адаптация ребенка к ЛОР кабинету руководителем клиники
К лечению раковины уха нужно относиться очень серьёзно! При отсутствии должного и своевременного лечения человека от гематомы могут возникнуть такие осложнения, как: отит, гнойный абсцесс, сепсис, перихондрит, деформация ушной раковины и даже некроз тканей..
Применение ушных капель и тестирование на себе советов народной медицины не приведёт к выздоровлению! Лечить травму уха необходимо вовремя и строго под контролем врача — оториноларинголога.
Лечение гематомы
Первый этап в лечении отогематомы, как и любого другого заболевания, - это диагностика. Как правило, лор — врачу достаточно визуального осмотра, чтобы определить наличие отогематомы. Если возникает подозрение на разможжение и деформацию хрящей, пациент направляется на рентгенологическое исследование. Если высок риск присоединения гнойной инфекции лор-врач назначает забор мазка на определение возбудителя.
В случаях, когда опухоль большого размера или произошло нагноение, оториноларинголог назначает вскрытие отогемотомы. Перед вскрытием поражённый участок обрабатывают антисептическим раствором, и проводится местная анестезия. Опухоль вскрывают скальпелем. С помощью шприца или вакуумного отсоса извлекаются гнойные массы и сгустки крови. После проведения процедуры больному назначается курс антибактериальной терапии.
Если гематома небольшого размера вместо вскрытия накладывают давящую повязку, которая способствует постепенному "рассасыванию" и восстановлению формы уха.
Если отогематома возникла несколько дней назад и образование небольшое, лор-врач обрабатывает его антисептиком, делает прокол шприцем и выкачивает содержимое наружу.
Какой способ лечения выбрать в том или ином случае, определяет врач — оториноларинголог.
Проведение процедуры в Москве
Вскрытие гематом проводят многие медицинские учреждения Москвы, где принимает лор-врач: это могут быть крупные многопрофильные медицинские центры, а могут быть узко специализированные частные клиники. Ценовая политика у каждого медучреждения своя, поэтому цена на одну и ту же процедуру в разных клиниках будет отличаться.
«Лор Клиника Доктора Зайцева» предлагает своим пациентам качественное лечение по разумной цене. Инфекционные заболевания уха, образование отогематомы, ушные пробки и другие заболевания органа слуха — всё это успешно лечится в нашей клинике.
Приём ведут высоко квалифицированные лор-врачи с большим практическим опытом лечения лор-заболеваний. Клиника оснащена самым современным оборудованием ведущих мировых производителей. Все процедуры проводятся качественно, эффективно и безболезненно.
Читайте также: