Что такое гематома и имбибиция
Обновлено: 19.04.2024
Подкапсульные травмы органов. Степени повреждения селезенки у детей
Ряд авторов (Василькован В. Я., 1938; Генкин И. И., 1938; Грунтовский Г. К., 1956; Карнаева М. Ф., 1958; Герман Д. А., 1959; Кузьмин Н. А., 1959; Mclndoel A. H., 1932; Jacobson Т., Hortling К., 1954; Fultz С. Т., Altemeier W. A. et al., 1955; Саlati A., 1960; Sizer J. S. et al., 1966, и др.) отмечают, что при ушибе паренхиматозных органов часто образуются кровоизлияния и гематомы в капсуле или под капсулой, не требующие оперативного вмешательства.
Подобные виды травматических повреждений паренхиматозных органов могут послужить в последующем причиной внезапно возникающих профузных внутрибрюшных кровотечений. В литературе, посвященной повреждениям органов брюшной полости, подобного рода осложнения известны как двухмоментные, двухфазные или задержанные разрывы. J. P. Larghero, F. Curia (1951) считали, что у детей с закрытой травмой селезенки подобные повреждения встречаются в 14% случаев закрытой травмы живота.
Такого вида повреждения наблюдались нами только у 3 больных (подкапсульные гематомы у 2 детей с ушибом селезенки и у 1 ребенка с ушибом печени). Проведено консервативное лечение. Во время оперативных вмешательств подобных повреждений мы не отметили ни у одного больного. Редкость образования подкапсульных гематом печени cелезенки, по-видимому, объясняется особенностью строения капсулы паренхиматозных органов у детей.
Так, отдельными авторами у детей отмечаются тонкость капсулы селезенки и непропорциональное утолщение ее и увеличение паренхимы органа в процессе роста ребенка (Gross R., 1964; Upadhyaja P., Simpson J. S., 1968), что способствует одновременному разрыву этих двух анатомических образований. Кроме того, в капсуле паренхиматозных органов ребенка, в частности печени и селезенки, слабо выражена эластическая ткань. Капсула, видимо, не выдерживает давления, которое нарастает из-за увеличения гематомы внутри паренхимы, и разрывается сразу же после травмы.
Более интенсивные, чем у взрослых, регенеративные процессы, происходящие в организме ребенка, способствуют быстрому рубцеванию даже в тех случаях, когда образуется внутриорганная гематома или имбибиция кровью паренхимы органа, что подтверждается у обследованных нами больных с разрывами печени в отдаленные после травмы сроки. Именно эти обстоятельства, на наш взгляд, объясняют редкость возникновения вторичных разрывов паренхиматозных органов у ребенка.
Переходим к непосредственному анализу закрытых повреждений паренхиматозных органов, согласно принятой нами, классификации.
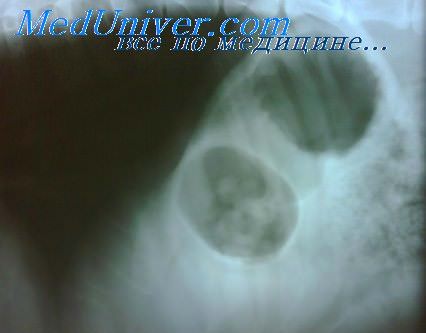
Степени повреждения селезенки у детей
Повреждениями селезенки у детей, ведущими к срочному оперативному вмешательству, являются разрывы II и III степени, значительно реже I и IV степени. Мы понимаем, что деление повреждений на различные степени в определенной мере носит условный характер, так как на практике могут наблюдаться разнообразные сочетания, которые трудно уложить в какую-либо классификацию или схему. В подобных случаях мы в. первую очередь выделяли ту степень повреждения, которая оказывала решающее влияние на клиническую картину повреждения, методику оперативного вмешательства и исход заболевания.
Из вышеприведенных данных видно, что наиболее частыми повреждениями селезенки у детей явились разрывы II, III и несколько реже IV степени.
Повреждения I степени наблюдались в виде одной или нескольких трещин капсулы со слегка раздвинутыми краями сгустками крови. Трещины располагались на выпуклой поверхности органа в среднем его отделе. Так как подобные повреждения редко сопровождаются массивными кровотечениями, отдельные авторы допускают возможность применения в этих случаях органосохраняющих операций.
Повреждения II степени — разрывы капсулы и паренхимы — в большинстве своем проявлялись в виде одиночных или множественных линейных трещин различной глубины и длины, расположенных поперечно или продольно.
Необходимо отметить, что при локализации трещин на вогнутой поверхности глубина их была значительно меньше, чем на выпуклой. У всех больных с подобными повреждениями отмечалась некоторая тенденция к поперечному расположению разрывов с началом их у вырезки селезенки на наружном ее крае. Это в определенной степени может указывать на связь линии разрыва с архитектоникой селезенки, в частности с поперечно расположенными анатомическими структурами органа. Поперечное направление трещин с характерным началом их у анатомической вырезки селезенки описано и другими авторами (Крюков М. М., 1901; Бакаринкова Г. Д., 1932; Постников А. Н., 1936; Gieseler К. J., 1965; Upadhyaja P., Simpson J. S., 1968, и др.).
- Вернуться в оглавление раздела "Хирургия"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
а) Определения:
• Гематома: отграниченное скопление крови (обычно свернувшейся) вне кровеносного сосуда, но находящейся в тканях
• Интерстициальное кровотечение: кровь, рассеянная в мышце
б) Визуализация гематомы:
1. Общая характеристика:
• Лучший диагностический критерий:
о Опухоль мягких тканей с МР характеристиками компонентов крови:
- Обычно ↑Т2 сигнал
- Часто ↑Т1 сигнал
• Локализация:
о Внутри- или внемышечная в зависимости от механизма
• Величина:
о Различная
• Морфология:
о Часто распространяется продольно в плоскостях фасций
2. Рентгенография:
• На рентгенограммах можно видеть отграниченное опухолевидное образование мягких тканей
• Другие данные в пользу травмы (например, суставной выпот или перелом)
3. КТ при гематоме:
• На КТ видно асимметричное увеличение пораженной мышцы или тканевой плоскости:
о Обычно такой же плотности, что и мышца на неконтрастной КТ, но может быть более высокое поглощение в случаях с острым кровотечением
о Транформация в серому уменьшает поглощение
• Выход контраста из сосудов в гематому на контрастно-усиленной КТ свидетельствует об активном кровотечении
(Слева) На осевой МРТ Т1 ВИ визуализируется крупная многокомпонентная опухолью в промежуточной широкой мышце в середине бедра у пациента, получающего варфарин (кумадин). Некоторые участки опухоли гиперинтенсивные по сравнению с мышцей, что указывает на кровь или жир. Кзади имеется уровень жидкость-жидкость.
(Справа) На осевой МРТ Т2 ВИ у этого же пациента определяется значительная неоднородность сигнала в опухоли с расположенными кпереди участками, которые напоминают кисту и уровень жидкости, расположенный кзади. Участки высокоинтенсивного сигнала на изображениях Т1 и Т2 соответствуют крови. (Слева) На осевой МРТ Т1 ВИ визуализируется размытый, опухолеподобный участок однородной ткани такой же интенсив -ности, что и у скелетной мышцы из группы мышц задней поверхности бедра.
(Справа) На осевой МРТ Т2 ВИ у этого же пациента более четко видна опухоль. Центральная часть излучает гипоинтенсив ный сигнал относительно нормальной мышцы; имеется тонкий ободок гиперинтенсивного сигнала по периферии. Темный сигнал на Т1- и Т2-взешен-ных частотах обычно указывает на острую гематому. (Слева) На осевой MPT Т2 ВИ FS у этого же пациента определяется устойчивый Низкоинтенсивный сигнал в центре опухоли с реактивным отеком в окружающих мышцах.
(Справа) На осевой МРТ Т1 ВИ С + FC MR у этого же пациента определяется интенсивное контрастирование реактивной/посттравматической ткани вокруг гематомы. Сама гематома, как и прежде, дает низкоинтенсивный сигнал; центральное контрастирование наталкивает на мысль о имеющейся опухоли, поскольку обычная гематома не контрастируется.
4. МРТ при гематоме:
• Т2 ВИ:
о Первоначально гиперинтенсивная относительно мышцы (ок-сигемоглобин)
о Затем изо- или гипоинтенсивная (деоксигемоглобин)
о Затем гиперинтенсивная (поскольку внутриклеточный метгемоглобин становится внеклеточным при разрушении эритроцитов)
о В конце концов, гипоинтенсивная (гемосидерин)
о Хроническая серома является гиперинтенсивной (жидкость)
о Реактивный отек (Т2 сигнал) вокруг гематомы можно видеть на любой стадии
о Жидкостно-клеточный слой (иначе называемый уровень ге-матокрита):
- Обычно у пациентов на фоне антикоагуляционной терапии или с внутриопухолевым кровотечением
• Т1 ВИ С+:
о Обычно патологическое контрастирование отсутствует в острой стадии
о Хронические гематомы часто вызывают реакцию прилежащих мягких тканей:
- Неоднородное контрастирование в группах нескольких мышц и/или нервно-сосудистых пучков:
Обычно нецентральное контрастирование
- Вследствие инфильтративных изменений бывает сложно отличить хроническую гематому от агрессивной опухоли:
Рекомендуется биопсия
• Заключение: МР картина чрезвычайно сложная и вариабельная:
о Отличается вследствие разницы индивидуальных величин единичного поля МР и неодинаковых визуальных картин разрушения крови
о Значительно сложнее обнаружить, чем внутрикраниальные гематомы вследствие большего размера и более сложного/ лакунарного строения
о Большинство гематом, несмотря на сложность обнаружения, излучают высокий Т1 и Т2 сигнал
о Гематомы не увеличиваются изнутри о Хронические гематомы обычно имеют ободок с ↓ сигналом гемосидерина на всех частотах
(Слева) На осевой неконтрастной КТ визуализируется опухолеподобная зона повышенного поглощения в большой ягодичной мышце у пожилого пациента после падения на область таза. На КТ снимке определяется острая гематома, если обратить внимание на незначительное повышение поглощения и облитерацию жировых полосок. Со временем поглощение гематомой снижается.
(Справа) На осевой МРТ Т1 ВИ у этого же пациента в этот же день видно, что у гематомы интенсивность сигнала не отличается от нормальной мышцы. (Слева) На осевой МРТ Т2 ВИ FS у этого же пациента определяется высокоинтенсивный сигнал в гематоме. В сверхострых случаях, как например в этом, компоненты крови обычно излучают сигнал с такими же характеристиками, что и вода.
(Справа) На боковой рентгенограмме коленного сустава у пациента с пальпируемой опухолью определяется опухоль мягких тканей. Саркома обычно кальцифицируется в центре; в данном случае это произошло по периферии. (Слева) На поперечном ультразвуковом снимке у этого же пациента обнаруживается неоднородная гипоэхогенная опухоль с контрастированием через трансмиссию. Цветовая допплерография (не показана) выявила внутреннюю васкуляризацию. Отмечается кальцификация вдоль глубокого края. Эти данные указывают на хроническую гематому.
(Справа) На осевой MPT T2 FS у этого же пациента определяется неоднородный сигнал, преимущественно, жидкости в пределах гематомы и ободок с низким сигналом гемосидерина и кальцификация. (Слева) На сагиттальной MPT PD у этого же пациента определяется низкоинтенсивный сигнал ободка гемосидерина и неоднородный сигнал от хронической гематомы. Она расположена в брюшке икроножной мышце, что исключает возможность сложной кисты Бейкера.
(Справа) На осевой MPT Т1ВИ у другого пациента визуализируется овальная опухоль в икроножной мышце с высоким центральным сигналом и низким сигналом ободка. Эта картина, фактически, является патогномоничной для подострой или хронической гематомы; Низкоинтенсивный сигнал ободка указывает на образование гемосидерина. (Слева) На осевой МРТ Т1 ВИ у этого же пациента определяется высокоинтенсивный сигнал гемоглобина центральной части гематомы. В некоторых случаях незначительное повышение сигнала Т1 может быть лучше видно на Т1-взвешенных изображениях с насыщением сигнала от жира.
(Справа) На осевой МРТ Т2 ВИ у этого же пациента определяется устойчивый высокоинтенсивный сигнал в центральной части опухоли и устойчивый низкоинтенсивный сигнал в ободке, что соответствует гемоглобину, расположенному центрально, и гемосидерину, расположенному периферически. (Слева) На поперечном ультразвуковом срезе у пожилого пациента с несколькими заболеваниями и опухолью в ягодичной области визуализируется неоднородное, но практически анэхогенное скопление жидкости с контрастированием через трансмиссию. Эти данные согласовывались с клиническим подозрением на гематому, которая подтвердилась на операции.
(Справа) На поперечном ультразвуковом снимке у этого же пациента выявлена сдавленная опухоль УЗИ в реальном времени позволяет оператору подтвердить уплотнение скоплений жидкости, как например, при острых гематомах.
5. УЗИ:
• Серошкальное исследование:
о Асимметричное увеличение мышцы:
- Гематома остро анэхогенная
- Позднее могут появиться эхогенные участки неправильной формы
• Цветовая допплерография:
о Внутренний цветовой поток отсутствует
6. Ангиография:
• Гематома: внутренняя васкуляризация отсутствует
7. Рекомендации по визуализации:
• Лучший диагностический метод:
о МРТ
• Рекомендация по протоколу:
о Т2 ВИ без FS может лучше оценить характеристики сигнала
о Рекомендуется МРТ + С для оценки внутренней сосудистой сети или возможного внутриопухолевого кровотечения
в) Дифференциальная диагностика гематомы:
1. Солидная опухоль:
• Опухоль может иметь похожие характеристики сигнала
• Опухоли могут кровоточить → гематома
• Большинство опухолей имеют внутреннюю сосудистую сесть
2. Инфаркт мышцы:
• Диабет в анамнезе
• Внутренняя архитектура похожа на нормальную мышцу
3. Гигрома:
• Сигнал от жидкости
• Отсутствует значительный окружающий отек
г) Патология:
1. Общая характеристика:
• Этиология:
о Занятие спортом:
- Разрыв мышцы (растяжение), часто в мышечно-сухожильном соединении
о Травматическая:
- Тупая или проникающая травма
о Нетравматическая:
- Антикоагуляционная терапия
- Нарушение свертывания
- Внутриопухолевое кровотечение:
В опухолях с васкуляризацией может спонтанно развиться кровотечение
• Сопутствующая патология:
о Разрыв мышцы и сухожилия
о Отек/воспаление окружающей мышцы
о Перелом
2. Макроскопические и хирургические особенности:
• Гематомы проходят через разные стадии разрушения крови: оксигемоглобин, деоксигемоглобин, внутриклеточный метгемоглобин, внеклеточный метгемоглобин, гемосидерин
• Структура часто неоднородная вследствие соединений гемоглобина на разных стадиях разрушения
• Хронические увеличивающиеся гематомы состоят из смеси соединений гемоглобина, некротических участков, соединительной и грануляционной ткани, фибрина и тромбов, окруженных псевдокапсулой из фиброзной ткани и гемосидерина
д) Клинические особенности гематомы:
1. Проявления:
• Типичные признаки/симптомы:
о Боль и локальная опухоль:
- Обычно неожиданное начало
о Признаки/симптомы, связанные с тупой или проникающей травмой
• Другие признаки/симптомы:
о Опухоль, кровоподтеки или другие доказательства травмы
2. Демография:
• Возраст:
о Нетравматическая: пожилой возраст, обычно связанная к ан-тиокоагуляционной терапией
• Пол:
о Травматическая или связанная со спортом: М>Ж
о Нетравматическая: М=Ж
• Эпидемиология:
о Предрасполагающие состояния:
- Ятрогенные факторы:
Антикоагуляционная терапия
- Врожденные заболевания:
Гемофилия
Болезнь Шенлейна-Геноха, болезнь Виллебранда и другие геморрагические диатезы
3. Течение и прогноз:
• Без лечения (консервативного или хирургического) часто развивается рецидив кровотечения
• Может привести к компартмент-синдрому:
о Венозный застой → компрессия нервно-сосудистого пучка → дегенерация/некроз мышцы
• Хроническая прогрессирующая гематома может увеличиваться в течение нескольких лет, особенно, на фоне антикоагуляционной терапии
4. Лечение:
• Консервативное лечение (ограничение физической активности), если отсутствуют симптомы
• Хирургическое удаление, если имеются симптомы (слабость, гиперестезия, боль при пассивном сгибании)
е) Диагностическая памятка:
1. Следует учесть:
• Антикоагуляционную терапию или травму в анамнезе
• Опухоль может имитировать гематому и гематома может имитировать опухоль:
о Внутриопухолевое кровотечение может иметь картину типичной гематомы:
- В случае необъяснимого спонтанного кровотечения следует исключить фоновую опухоль
- Исследуют прилежащие к гематоме ткани
о Хроническая гематома может напоминать опухоль:
- Неоднородная, с контрастированием (хотя редко центрально)
2. Советы по интерпретации изображений:
• Гематома не имеет сосудов:
о К + МРТ, КТ с контрастированием или допплеровский ультразвук для обнаружения внутреннего тока
о У хронической гематомы край может васкуляризироваться
• Высокий Т1 сигнал обычно обусловлен кровотечением или жировой тканью
3. Рекомендации по отчетности:
• Попытаться определить остроту кровотечения, если возможно
ж) Список использованной литературы:
1. Lutterbach-Penna RA et al: Ultrasound of the thigh: focal, compartmental, or comprehensive examination? AJR Ami Roentgenol. 203(5): 1085-92,2014
2. Hayashi D et al: Traumatic injuries of thigh and calf muscles in athletes: role and clinical relevance of MR imaging and ultrasound. Insights Imaging. 3(6):591-601, 2012
3. Lee JC et al: Imaging of muscle injury in the elite athlete. Br J Radiol. 85(1016): 1173-85,2012
4. Negoro К et al: Chronic expanding hematoma of the thigh. Joint Bone Spine. 79(2):192-4, 2012
5. Blankenbaker DG et al: Temporal changes of muscle injury. Semin Musculoskelet Radiol. 14(2):176-93, 2010
6. Kontogeorgakos VA et al: Extremity soft tissue sarcomas presented as hematomas. Arch Orthop Trauma Surg. 130(10): 1209-14, 2010
7. McKenzie G et al: Pictorial review: Non-neoplastic soft-tissue masses. Br J Radiol. 82(981 ):775-85, 2009
8. Shelly MJ et al: MR imaging of muscle injury. Magn Reson Imaging Clin N Am. 17(4):757-73, VII, 2009
9. Tafeb S et al: Soft tissue sarcomas or intramuscular haematomas? EurJ Radiol. 72(1 ):44-9, 2009
10. Wu JS et al: Soft-tissue tumors and tumorlike lesions: a systematic imaging approach. Radiology. 253(2):297-316, 2009
11. Nett MP et al: Magnetic resonance imaging of acute "wiiitis" of the upper extremity. Skeletal Radiol. 37(5):481-3, 2008
12. Theodorou SJ et al: Imaging findings of complications affecting the upper extremity in intravenous drug users: featured cases. Emerg Radiol. 15(4):227-39,2008
13. Allen DJ et al: Primary malignancies mistaken for pseudotumours In haemo-philic patients. Haemophilia. 13(4):383-6, 2007
14. Papp DF et al: Magnetic resonance imaging of soft-tissue tumors: determinate and indeterminate lesions. J Bone Joint Surg Am. 89 Suppl 3:103-15,2007
15. Elsayes KM et al: Value of magnetic resonance imaging in muscle trauma. Curr Probl Diagn Radiol. 35(5):206-12, 2006
16. Liu PT et al: Chronic expanding hematoma of the thigh simulating neoplasm on gadolinium-enhanced MRI. Skeletal Radiol. 35(4):254-7, 2006
17. Niimi R et al: Soft-tissue sarcoma mimicking large haematoma: a report of two cases and review of the literature. J Orthop Surg (Hong Kong). 14(1):90-5, 2006
18. Gomez P et al: High-grade sarcomas mimicking traumatic intramuscular hematomas: a report of three cases. Iowa Orthop J. 24:106-10, 2004
19. Bush CH: The magnetic resonance imaging of musculoskeletal hemorrhage. Skeletal Radiol. 29(1): 1-9, 2000
Медиастинальная гематома. Имбибиция блуждающих нервов
При умеренно выраженной медиастинальной гематоме, которая образуется в первые часы после закрытой травмы, кровотечение обычно самопроизвольно останавливается, так как чаще всего гематома бывает связана с разрывом сравнительно небольших венозных сосудов средостения, кровотечение из которых незначительно (низкое венозное давление). Небольшая одышка, легкий цианоз в первые сутки после травмы, набухание шейных вен и затемнение в области гематомы при рентгенографии являются признаками данного рода травмы. Эти симптомы могут быть отнесены и к закрытой травме легочной ткани, наблюдающейся почти при каждом повреждении грудной клетки.
Если в данных случаях отсутствует повреждение жизненно важных органов средостения, все перечисленные признаки медиастинальной гематомы проходят спустя 7—10 дней после травмы.
Более значительная гематома при продолжающемся кровотечении из крупных сосудов приводит к более серьезным нарушениям. Даже если происходит остановка кровотечения, то и в этих случаях в клетчатке средостения и между его органами скапливается большое количество сгустков крови, которые имбибируют перикард, сосуды и нервы средостения.
По В. Л. Бялику (1945), в 16,4% ранений груди отмечаются гематомы средостения, которые иногда достигают больших размеров и приводят к смертельному исходу на поле боя (танатологическое изучение боевых повреждений во время Великой Отечественной войны 1941— 1945 гг.). Такие гематомы чаще всего наблюдаются при ранениях крупных сосудов средостения и сердца. Однако они могут иметь место и при травме более мелких артерий и вен средостения.
Особенно опасна такая имбибиция блуждающих нервов. При ней нарушается дыхание, замедляется пульс, ухудшается кровообращение. Вагальный синдром у данных больных является характерным для обширных прогрессирующих медиастинальных гематом. Нередко в последующие дни имеет место пневмония сливного характера (так называемая вагусная пневмония).
Мы наблюдали еще 15 больных с закрытой травмой средостения. Вместе с описанными ранее больными это составляет 18 больных. Из них умер один. Один больной был оперирован по поводу гнойного медиастинита, развившегося из медиастинальной гематомы. О нем будет сказано в специальном разделе.
Подводя итоги, следует подчеркнуть опасность закрытой травмы средостения и необходимость тщательного наблюдения над этими больными. Основными лечебными мероприятиями должны быть обезболивающие и сердечные средства, антибиотики, применение которых предупреждает инфицирование медиастинальной гематомы. При прогрессирующей медиастинальной эмфиземе показана пункция плевры, а также подкожной клетчатки груди и шеи короткими и толстыми иглами, через которые удаляется большое количество воздуха, что препятствует сдавлению органов средостения.
Однако следует подчеркнуть, что сама по себе изолированная эмфизема средостения не угрожает жизни больного, о чем свидетельствует широкое применение искусственной медиастинальной эмфиземы при производстве пневмомедиастинографии, которую мы широко используем в современной торакальной хирургии.
Более опасна прогрессирующая медиастинальная эмфизема, о чем было сказано выше, а также эмфизема средостения, которая развивается в связи с гнойными медиастинитами, плевритами, повреждением бронха, пищевода [М. Цеткин, 1938; Клейн, Нейл, Стоттер и Эслик (Clein, Neil, Stutter, Eslick, 1952); Гризуолд (Griswold, 1949) и др.]. В этих случаях нарастание сдавления органов, сосудов и нервов средостения, а также смещение органов обусловливаются поступлением в его ткани большого объема газов и развитием гнойной инфекции (см. Медиастиниты).
Нужно также помнить об отдаленных последствиях травмы средостения, которые характеризуются Рубцовыми процессами в клетчатке, нервах, сосудах, лимфатических путях. Эти последствия у отдельных больных могут обусловить возникновение таких заболеваний, как кардиоспазм (работы школы А. Г. Савиных), язвенная болезнь желудка и двенадцатиперстной кишки (Б. В. Огнев, В. А. Иванов и др.), бронхиальная астма и др.
Мы также наблюдали ряд больных перечисленными болезнями, у которых возникновение заболевания можно было связать с травмой средостения.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое гематома головного мозга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Яковлева Дмитрия Вячеславовича, нейрохирурга со стажем в 11 лет.
Над статьей доктора Яковлева Дмитрия Вячеславовича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Гематома головного мозга — это грозное патологическое состояние, при котором кровь изливается из повреждённого сосуда внутрь черепной коробки. Скапливаясь во внутричерепном пространстве или в веществе головного мозга, кровь сдавливает мозг и повреждает его. Стремительно появляются и прогрессируют неврологические симптомы, столь же быстро, а иногда и молниеносно, гематома приводит к угнетению сознания, вплоть до комы. Данное состояние является тяжёлым и зачастую угрожает жизни, поэтому требует своевременной диагностики и лечения [1] .
Согласно зарубежным источникам:
- ежегодно инсульт головного мозга с формированием гематомы случается у 2400 человек из 1 млн жителей западных развитых стран ;
- из них более 700 человек ежегодно погибает;
- менее половины из этих 2400 человек восстанавливаются и способны полноценно обслуживать себя [11] .
Причины развития гематомы головного мозга:
- Основная — артериальная гипертензия и атеросклеротическая болезнь[2] . Риск инсульта с формированием гематомы среди пациентов с артериальной гипертензией составляет 60 %;
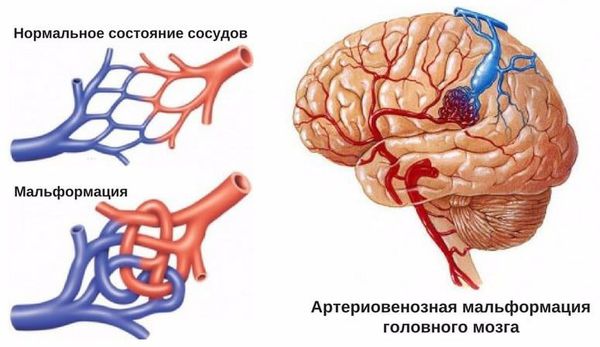
- Пороки развития сосудов головного мозга. К ним относят аневризму (выпячивание стенок мозговых артерий) и артериовенозную мальформацию (патологическое переплетение артерий и вен).
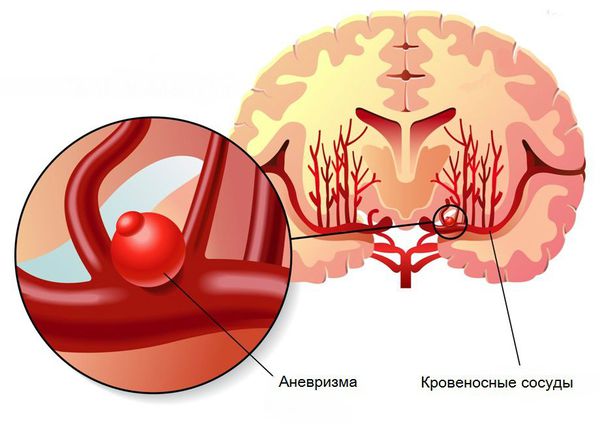
- Опухоли головного мозга, воспалительные заболевания сосудов, нарушения свёртывающей системы крови с повышением кровоточивости.
- Препараты, повышающие кровоточивость: антикоагулянты, антиагреганты и фибринолитики. Эти медикаменты назначают пациентам со склонностью к образованию тромбов и после тяжёлых шунтирующих операций. Приём лекарств необходим, но риск развития гематомы головного мозга при этом возрастает.
- Черепно-мозговые травмы. Гематомы возникают в 55 % всех случаев черепно-мозговых травм и являются причиной 2/3 смертей при данных повреждениях [12] . Травмы мозга — одна из самых частых причин смерти в развитых странах. По статистике они находятся на третьем месте после летальных исходов от сердечно-сосудистых заболеваний и онкологии [7] .
Причины развития гематом головного мозга зависят от возраста пациента:
- у детей — пороки развития сосудов головного мозга и болезни системы крови [3] ;
- у молодых взрослых — артериальная гипертензия, алкогольная и наркотическая интоксикации;
- у лиц среднего и пожилого возраста — артериальная гипертензия, опухоли головного мозга, артериовенозные мальформации и аневризмы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гематомы головного мозга
Гематома головного мозга проявляется различными способами. Симптомы делятся на две группы:
1. Общемозговые — головная боль, головокружение, тошнота или рвота. Вызваны значительным повышением внутричерепного давления.
2. Очаговые — слабость в руке или ноге, нарушение зрения или движений глаз и др. Напрямую зависят от расположения гематомы.
Симптомы острой нетравматической гематомы:
- интенсивная головная боль, вызванная физической нагрузкой, эмоциональным перенапряжением, повышенным артериальным давлением [3] ;
- тошнота, рвота;
- нарушение речи;
- слабость в руке или ноге;
- асимметрия лица;
- крайне важные и тяжёлые признаки — судороги, кратковременная потеря или стойкое угнетение сознания, кома;
- пульсирующий шум в голове, нарушение координации или зрения, икота.
Патогенез гематомы головного мозга
К кровоизлиянию могут приводить травмы и различные заболевания. Однако при патологии всегда повреждается кровеносный сосуд и внутри или снаружи от вещества головного мозга скапливается кровь, для которой в норме нет места. Она сдавливает головной мозг и повреждает его отделы.
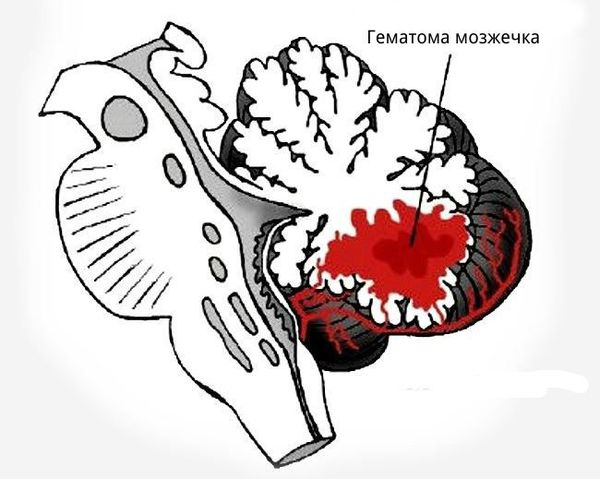
При внутримозговом кровоизлиянии гематома может формироваться в больших полушариях головного мозга и мозжечке. Расположение влияет на клиническую картину и косвенно указывает на причину кровоизлияния:
- гематомы, вызванные повышенным артериальным давлением, располагаются в глубоких отделах полушарий головного мозга вблизи таламуса или в мозжечке;
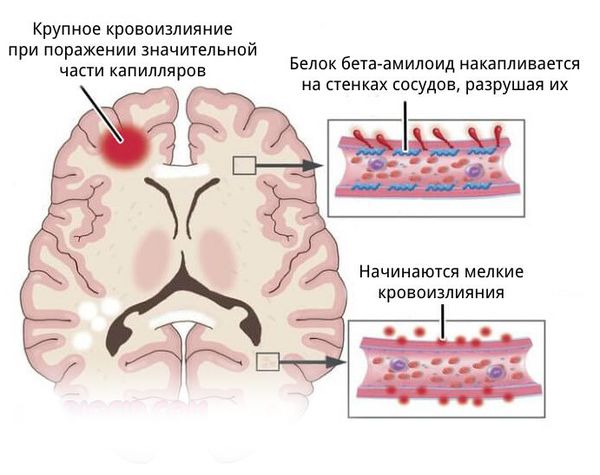
- более поверхностно локализованы гематомы, связанные с разрывом аневризм головного мозга, амилоидной ангиопатией (заболеванием мелких сосудов мозга), длительным приёмом препаратов, влияющих на свёртываемость крови, кавернозной ангиомой (сосудистой опухолью) или кровоизлиянием в опухоль;
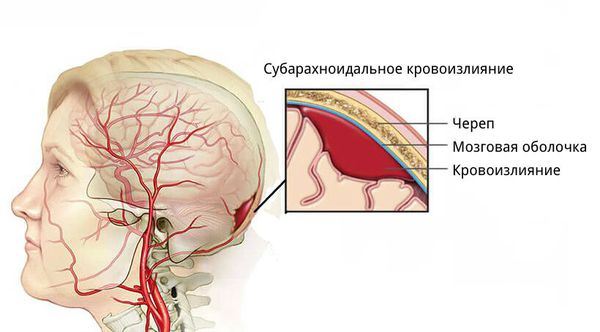
- для артериовенозных мальформаций характерно расположение гематомы под корой головного мозга, а также прорыв крови в полость между мозговыми оболочками.
Классификация и стадии развития гематомы головного мозга
Все гематомы головного мозга подразделяются на две группы:
- нетравматические, или спонтанные;
- травматические, возникшие при травме.
По локализации во внутричерепном пространстве выделяют:
- эпидуральные гематомы — располагаются между внутренней поверхностью костей черепа и твёрдой мозговой оболочкой;
- субдуральные — локализованы между твёрдой мозговой оболочкой и веществом головного мозга;
- внутримозговые гематомы — залегают в веществе головного мозга.
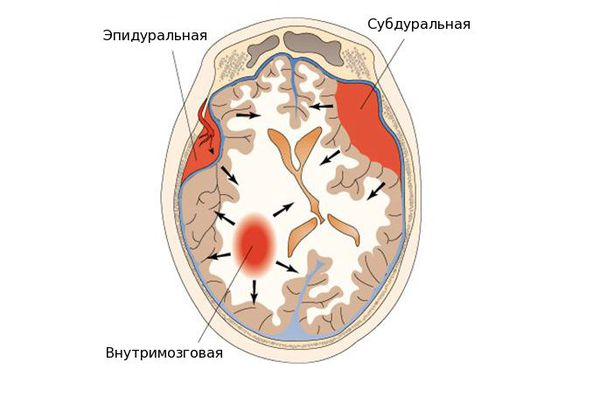
По срокам давности гематомы головного мозга подразделяются на три типа:
- острые — обнаружены в течение трёх суток после возникновения;
- подострые — выявлены через 3-21 день после травмы;
- хронические — после травмы и появления гематомы прошло более 21 дня.
Врач может определить приблизительный возраст гематомы по снимкам компьютерной и магнитно-резонансной томографии (КТ и МРТ). От срока давности зависит выбор методов лечения.
По глубине расположения гематомы делятся на два вида:
- поверхностные (подкорковые);
- глубокие (в центральных отделах полушария).
Внутримозговые кровоизлияния, приводящие к гематомам, разделяют на две группы:
- первичные, вызванные артериальной гипертензией (70-90 % всех внутримозговых гематом) [9] ;
- вторичные, связанные с нарушениями свёртываемости крови, сосудистой патологией и кровоизлиянием в опухоль.
Существует два механизма развития кровоизлияния:
- излившаяся кровь расслаивает вещество головного мозга и формирует полость с жидкой средой и кровяными свёртками;
- кровь пропитывает вещество мозга, перемешиваясь с ним.
Осложнения гематомы головного мозга
Внутричерепная гематома как частое последствие черепно-мозговых травм вызывает ряд нарушений, связанных с работой мозга. Так как череп является замкнутой жёсткой костной структурой, он не способен растягиваться и увеличиваться в объёме. Поэтому образовавшееся внутри черепной коробки скопление крови давит на головной мозг, спинномозговую жидкость и сосуды головного мозга, вытесняя и занимая их место. Именно из-за этого состояние пациента осложняется ещё сильнее [4] [5] .
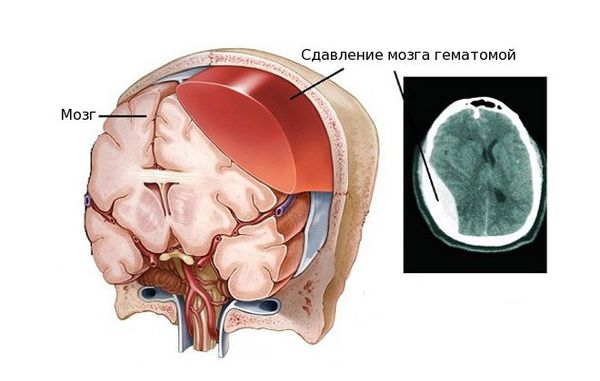
Вне зависимости от того, вызвана гематома травмой или заболеванием, проявление патологии схожее. Гематома вызывает следующие нарушения:
- Двигательные и чувствительные нарушения, например в ногах и руках. Возникают вследствие ограниченного проведения нервных импульсов.
- Гибель клеток мозга и отёк в результате сдавления сосудов головного мозга, ухудшения кровоснабжения и оттока крови.
- Смещение участков головного мозга.
- Повышение внутричерепного давления.
- Нарушение движения спинномозговой жидкости внутри черепа.
- Самое опасное последствие — вклинение ствола головного мозга в большое затылочное отверстие. Это приводит к остановке дыхания и сердечно-сосудистой деятельности.
Все вышеперечисленные процессы взаимосвязаны и влияют друг на друга. Последствия различаются в зависимости от объёма гематомы, расположения, наличия прорыва крови в желудочковую систему, нарушения циркуляции спинномозговой жидкости и других факторов. В самом худшем варианте — это смерть.
Часто после травмы головы с повреждением сосудов гематома развивается в течение трёх часов. Однако известны случаи отсроченных гематом, возникших через 72 часа. Невозможно точно указать время, когда гематома начнёт ухудшать состояние пациента, так как это зависит от её объёма. Малые гематомы, расположенные вне зон, регулирующих деятельность мышц и органов чувств, могут остаться незамеченными без проведения КТ и МРТ исследований.
Диагностика гематомы головного мозга
Как правило, пациенты или их родственники (если пациент находится в бессознательном состоянии) сперва сталкиваются не с неврологом или нейрохирургом, а с врачом скорой помощи, общей практики или терапевтом. Врач предполагает наличие внутричерепного кровоизлияния на основании состояния пациента, жалоб и сведений, полученных от него и сопровождающих лиц. В некоторых случаях определить гематому оказывается сложной задачей, и дальнейшую диагностику проводят врач-невролог или нейрохирург.
Для определения степени поражения головного мозга невролог и нейрохирург проводят оценку неврологического статуса (осмотр, проверка рефлексов). После этого подбирается тактика лечения.
Для подтверждения или опровержения гематомы, определения её расположения, сроков появления, размеров, степени сдавления головного мозга применяют методы нейровизуализации:
- Бесконтрастная компьютерная томография (КТ) — достоверный способ диагностики острых гематом головного мозга. КТ позволяет распознать гематому, её объём, воздействие на различные структуры головного мозга. На основании снимков КТ нейрохирург определяет тактику и объём оперативного вмешательства. Большинство стационаров, особенно оказывающих экстренную помощь, оснащены КТ аппаратами. Однако в хронической стадии и при пороках сосудов головного мозга без кровоизлияния КТ может не предоставить врачу нужной информации. В этих случаях применяют МРТ [8] .
- Магнитно-резонансная томография (МРТ) позволяет более подробно рассмотреть мягкотканные структуры. Поэтому в случае затруднений при диагностике, несмотря на проведённое КТ исследование, врач может назначить МРТ.
- Церебральная ангиография (золотой стандарт визуализации аневризм головного мозга [10] ), магнитно-резонансная ангиография (МРА) или КТ-ангиография дополняют МРТ исследования для определения патологии сосудов головного мозга. Преимущество КТ-ангиографии — возможность получить 3D-модель сосудов головного мозга и определить расположение относительно сосудистых или костных структур.
Ранее для диагностики широко применяли люмбальную пункцию. Однако этот метод имеет существенные недостатки и постепенно вытесняется вышеперечисленными, хотя в лечебных учреждениях, не оснащённых КТ и МРТ аппаратурой, применяется до сих пор.
Лечение гематомы головного мозга
Выделяют два вида лечения: консервативное и хирургическое.
Консервативное лечение
Методы консервативного (медикаментозного) лечения нормализуют жизненные функции организма:
- поддерживают артериальное давление на необходимом уровне: так, чтобы кровоснабжение головного мозга сохранялось, но объём гематомы при этом не увеличивался;
- воздействуют на свёртывающую систему крови;
- предотвращают и устраняют отёки;
- укрепляют сосудистую стенку.
Это крайне важный и ответственный этап лечения. Все мероприятия проводит врач, глубоко анализируя патогенетические процессы в организме человека. Многие методы основаны на лабораторных данных. Консервативную терапию ни в коей мере не могут контролировать или регулировать родственники либо сочувствующие лица из-за отсутствия у них этих знаний. Например снижение давления при гипотензивной терапии не должно быть резким. Его понижают до уровня, который не совпадает с показателями нормы для здорового человека. Давление поддерживают в определённых пределах: оно не должно быть слишком высоким, но и слишком низким. Это позволяет снизить риск продолжения кровоизлияния и сохранить адекватное кровенаполнение головного мозга для его защиты от вторичного повреждения из-за кислородного голодания.
Консервативные методы применяют для лечения в следующих случаях:
- гематомы небольших размеров и не оказывают значительного давления на мозг;
- гематомы не вызывают смещение структур головного мозга, грубого угнетения сознания, сопровождаются умеренными неврологическими нарушениями.
Хирургическое лечение
Хирургическое лечение заключается в механическом удалении гематомы. В результате прекращается давление гематомы на мозг.
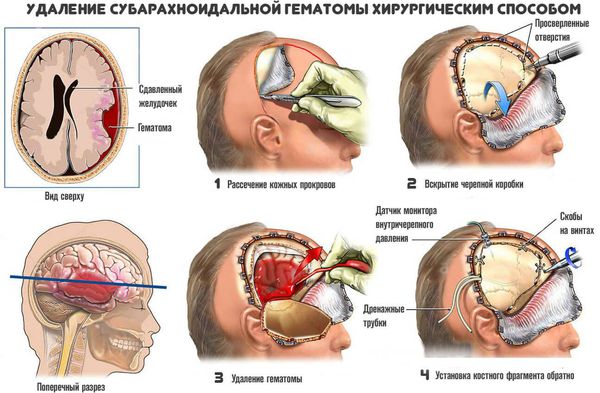
Применяют несколько методов хирургичекого удаления внутримозговых гематом:
- Пункционный метод — выкачивание жидкой части гематомы (аспирация) через отверстие. Однако удалить всю гематому таким способом невозможно, так как обычно она на 80 % состоит из кровяных сгустков, а жидкий компонент составляет 20 % и меньше. Метод применяют только при тяжёлой форме заболевания для спасения жизни. Если после операции состояние пациента не улучшается, то используют радикальные методы удаления.
- Открытый метод — традиционный способ удаления гематомы путем создания отверстия в костной ткани черепа (трепанации), рассечения участка мозга (энцефалотомии) и аспирации отсосом как жидкой крови, так и её сгустков. Метод позволяет полностью удалить гематому. Однако сопровождается дополнительной хирургической травмой мозга, что приводит к нарастанию отёка, усилению смещения и деформации структур мозга и нередко вызывает повторное кровоизлияние.
- Эндоскопический метод — перспективная технология удаления внутримозговых гематом. Совмещает низкую травматичность пункционного метода с возможностью полного удаления гематомы. Но метод можно применять только при условии прозрачности среды в зоне операции. Например, при кровотечении проведение операции затруднено, а часто и невозможно.
- Стереотаксический метод — проводят при помощи специальных инструментов, погружённых в головной мозг через отверстие диаметром 5–10 мм. Особенность метода — перенос координат гематомы с помощью компьютерной томографии или рентгенографии. Технология уменьшила летальность глубоких гематом на 22 % в сравнении с консервативными методами лечения. Однако в 10-16 % случаев возможны повторные кровоизлияния в первые несколько суток после операции.
- Нейронавигационный метод — применяют нейронавигационные системы: ОртiсаI Тracking System «Radionics Inc» Compass Cygnus PFS System, «Compass» Vectorvision ВrаinLАВ. Метод с высокой точностью определяет расположение гематомы. Технология особенно эффективна при очагах в функционально значимых зонах мозга. Её широкое применение пока невозможно из-за высокой стоимости оборудования и ограниченного опыта операций у врачей [13] .
Тактика оперативного вмешательства, его объём, меры для устранения сдавления головного мозга, сроки проведения операции и многое другое зависят от конкретной ситуации. Решение принимает врач-нейрохирург на основании состояния пациента, лабораторных данных и КТ/МРТ снимков.
Прогноз. Профилактика
Гематома головного мозга — это результат патологических изменений в организме, которые формируются постепенно под влияние различных причин. Поэтому прогноз в каждом конкретном случае будет различаться [3] .
Исход во многом зависит от объёма и расположения гематомы. Быстрое ухудшение состояния с угнетением сознания является негативным признаком. Согласно зарубежным источникам, гематомы головного мозга в 55 % случаев приводят к значительному ухудшению состояния пациента и смерти [6] . Поэтому очень важно незамедлительно доставить пациента в специализированный стационар и оказать медицинскую помощь.
После выздоровления могут остаться последствия повреждения мозговой ткани: слабость в руке или ноге, когнитивные расстройства (нарушение мышления, памяти, снижение критики к своему состоянию и поведению).
Профилактика заболевания заключается в здоровом образе жизни в любом возрасте и внимательном отношении к своему состоянию в случае уже имеющихся болезней. Нередко пациенты с артериальной гипертензией не посещают кардиолога и терапевта, не контролируют уровень давления и показатели крови. Пациенты с сахарным диабетом зачастую игнорируют рекомендации эндокринолога, способствуя ухудшению своего состояния. Конечно, длительный приём препаратов и соблюдение диеты могут быть психологическим испытанием для человека, но это важный шаг к сохранению своего здоровья.
Гематома мягких тканей – это полость, образовавшаяся в результате травмы и заполненная кровью или сгустками. Возникает при излитии крови в ткани из поврежденного сосуда. Представляет собой плотное или флуктуирующее опухолевидное образование, болезненное при пальпации, сопровождающееся отеком и изменением цвета кожи. При глубоком расположении проявляется нарушением формы и локальным увеличением объема пораженного участка. Патология диагностируется на основании жалоб, данных анамнеза и внешнего осмотра. В сомнительных случаях назначается ультрасонография. Лечение – местные консервативные мероприятия, в тяжелых случаях показано вскрытие, дренирование.
МКБ-10


Общие сведения
Гематома мягких тканей – распространенное патологическое состояние в современной травматологии. Может выявляться в области конечностей, лица или туловища, быть небольшой или обширной, располагаться подкожно, внутримышечно, подфасциально, под слизистой оболочкой. Мелкие поверхностные гематомы чаще обнаруживаются в области пальцев рук, обширные скопления крови – в зоне нижних конечностей (голени и бедра). Небольшие образования нередко рассасываются самостоятельно. При попадании инфекции наблюдается нагноение. Патология диагностируется у всех групп населения, отмечается некоторое преобладание людей с высоким уровнем физической активности (детей, молодых мужчин).
Причины
Гематомы могут обнаруживаться при любых видах травматических повреждений (автодорожных, производственных, падениях с высоты и пр.), но наиболее распространенной причиной их образования является бытовая травма. Патология обычно возникает после прямого удара при ушибе, может формироваться вследствие интенсивного сдавления, разрыва сосуда при переломах, вывихах и других повреждениях. Предрасполагающими факторами, увеличивающими вероятность развития данного состояния, являются заболевания, сопровождающиеся нарушениями со стороны свертывающей системы крови и повышенной хрупкостью сосудистой стенки.
Патогенез
В основе механизма формирования гематомы мягких тканей лежит разрыв кровеносного сосуда без наличия раны, реже – при небольшой ране (обычно колотой). Интенсивное локальное травматическое воздействие при ушибе, повреждение костным отломком, резкое противоестественное смещение одних анатомических структур относительно других при переломе или вывихе становится причиной нарушения целостности сосудистой стенки. Кровь под давлением вытекает и «раздвигает» ткани, формируя полость.
Часть крови пропитывает ткани, поэтому в дальнейшем наблюдаются цикличные изменения цвета кожных покровов, обусловленные распадом эритроцитов с образованием гематоидина и гематосидерина. Вначале место повреждения становится багровым или багрово-синюшным, позже приобретает зеленоватый, а затем желтоватый оттенок. При глубоких гематомах цвет кожи может оставаться неизмененным.
В последующем гематома либо рассасывается, либо длительно сохраняется, претерпевая ряд последовательных изменений, завершающихся рубцеванием. При вскрытии свежих образований кровь алая, вязкая, густая, иногда желеобразная, что объясняется активностью факторов свертывания. Позже в полости обнаруживаются либо старые сгустки, либо темная жидкая лизированная кровь. При опорожнении застарелых гематом сгустки могут быть твердыми, образовывать цельную массу, плохо отделяться от окружающих тканей, что связано с начавшимся процессом рубцевания и перерождения в фиброзную ткань. Инфицированные полости заполнены серозным или гнойным содержимым.
Классификация
Систематизация осуществляется по нескольким признакам. Целью деления на группы является оценка тяжести патологии, выбор лечебной тактики, определение необходимости проведения хирургического вмешательства и наиболее вероятного прогноза. В клинической практике различают следующие виды гематом:
- По локализации. Гематомы могут быть расположены под кожей, в подслизистом слое, под фасцией, в толще мышечной ткани. Наиболее крупные полости локализуются внутри мышц или подфасциально (между мышцей и фасцией), что обусловлено богатым кровоснабжением и эластичностью скелетной мускулатуры.
- По состоянию сосуда. Пульсирующие гематомы формируются при повреждении сосуда большого калибра, отличаются отсутствием тромба в зоне повреждения, возможностью свободного движения крови из полости образования в полость сосуда и обратно. Непульсирующие гематомы обнаруживаются при нарушении целостности мелких и средних сосудов, дефект стенки которых быстро закрывается тромбом.
- По состоянию излившейся крови. Несвернувшиеся (свежие) гематомы выявляются в первые часы или дни после травмы, свернувшиеся – спустя несколько суток, лизированные (заполненные старой кровью, неспособной к свертыванию) – через несколько недель. Указанные сроки могут колебаться в зависимости от активности факторов свертывания, размера образования и иных обстоятельств. При проникновении инфекции наблюдается инфицирование, позже – нагноение.
- По отношению к тканям. При развитии диффузных гематом процесс пропитывания тканей кровью преобладает над процессом их «раздвигания», полость небольшая или отсутствует. При формировании ограниченных образований ткани пропитаны незначительно, основная масса излившейся крови находится в полости. Осумкованные гематомы определяются в отдаленные сроки, характеризуются наличием слоя плотной соединительной ткани, отделяющей полость от окружающих структур.
- По степени тяжести. Легкие гематомы возникают примерно через сутки после травматического эксцесса, чаще рассасываются самостоятельно. Образования средней тяжести формируются в течение 3-5 часов, требуют проведения консервативных или оперативных мероприятий. Тяжелые повреждения диагностируются через 1-2 часа после травмы, являются показанием для вскрытия и дренирования.

КТ ОГК. Гиперденсное скопление крови в толще мышечного массива грудной стенки справа, окруженное зоной отека.
Симптомы
Первыми проявлениями патологии становятся боль и местный отек. Характерным отличием гематомы от других травм мягких тканей на ранней стадии является более выраженная ограниченность припухлости, отсутствие постепенного перехода от отечных структур к неизмененным. В последующие часы отек начинает распространяться. Болезненность усиливается, движения ограничиваются из-за боли. Пациенты предъявляют жалобы на ощущение давления или напряжения в пораженной зоне. При поверхностном расположении гематомы кожа становится синюшно-багровой. При глубокой локализации полости может выявляться локальная гиперемия кожных покровов, иногда цвет кожи не изменяется.
При пальпации на начальном этапе флуктуация обычно отсутствует, определяется уплотнение и резкая болезненность. После формирования ограниченной полости, содержащей жидкую кровь, выявляется положительный симптом зыбления. Вначале пораженная область при ощупывании напряженная, после спадания отека плотность тканей может снижаться. При благоприятном течении припухлость постепенно уменьшается в размере и исчезает, при неблагоприятном – сохраняется в течение длительного времени, вызывает болезненность при движениях.
Осложнения
Основным возможным негативным последствием гематомы мягких тканей является ее нагноение с образованием абсцесса. Осложнение чаще обнаруживается при сопутствующих повреждениях кожных покровов. При попадании инфекционных агентов в полость образования болевой синдром усиливается, отмечается локальная гиперемия и гипертермия, присоединяются симптомы общей интоксикации. В отдельных случаях возможно распространение гнойного процесса с формированием флегмоны или развитием сепсиса.
Диагностика
Диагностика осуществляется врачом-травматологом. При отсутствии признаков поражения костей и суставов дополнительные исследования обычно не требуются, диагноз выставляется с учетом данных анамнеза (наличие свежей травмы с характерным механизмом), жалоб больного и результатов физикального обследования. При глубоко расположенных гематомах для оценки тяжести повреждения и дифференцировки с ушибом может назначаться УЗИ мягких тканей. При сопутствующем поражении твердых структур выполняется рентгенография соответствующего сегмента. Кроме ушиба дифференциальную диагностику иногда приходится проводить с переломами, надрывами связок и мышц, реже – с синдромом позиционного сдавления, острым миозитом, ишемией при тромбозе сосуда мелкого или среднего калибра и некоторыми другими состояниями, сопровождающимися плотным локальным отеком.

Лечение гематомы мягких тканей
Лечение обычно осуществляется амбулаторно, тактика определяется тяжестью процесса и временем с момента травмы. При свежих повреждениях конечности придают возвышенное положение, прикладывают холод (грелку с холодной водой, пакеты со льдом, завернутые в полотенце), накладывают давящую повязку для уменьшения кровотечения. После организации небольших образований назначают УВЧ, применяют теплые грелки для ускорения рассасывания. Небольшие поверхностно расположенные гематомы вскрывают в условиях травмпункта. При крупных и глубоких полостях, появлении признаков инфицирования показана госпитализация в травматологическое отделение, вскрытие и дренирование на фоне антибиотикотерапии. При неинфицированных гематомах после вскрытия рекомендовано тугое бинтование для устранения полости и ускорения заживления.
Прогноз и профилактика
Прогноз обычно благоприятный. Большинство гематом рассасывается самостоятельно в течение 2-3 недель. Средний срок нетрудоспособности после вскрытия полости составляет около 2 недель, исходом становится полное выздоровление. При отсутствии лечебных мероприятий возможно образование массива фиброзной ткани (рубца) с формированием внешнего дефекта. При наличии инфекции сроки лечения и прогноз могут колебаться, зависят от тяжести процесса. Профилактика включает предотвращение травм и раннее обращение за медицинской помощью при получении повреждений.
Читайте также:

