Что такое фиброз подкожной клетчатки парасагиттальных отделов
Обновлено: 19.04.2024
Лучевая диагностика перидурального фиброза
а) Терминология:
1. Синонимы:
• Эпидуральный фиброз, рубцовые изменения эпидурального пространства
2. Определения:
• Рубцовые изменения эпидурального пространства после операции на поясничном отделе позвоночника
• Один из компонентов синдрома неудачного вмешательства на позвоночнике (СНВП)
б) Визуализация:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Инфильтрация эпидуральной/периневральной клетчатки мягкотканной плотности (интенсивности сигнала)
• Локализация:
о Эпидуральное пространство на уровне ранее проведенного вмешательства
• Размеры:
о От нескольких миллиметров до 1 -2 см
• Морфология:
о Мягкие ткани с ровными границами, обычно не сдавливающие соседние структуры
2. Рентгенологические данные:
• Рентгенография:
о Неспецифические послеоперационные изменения, признаки перидурального фиброза напрямую не видны
3. КТ при перидуральном фиброзе:
• Бесконтрастная КТ:
о Неспецифическая акцентуация мягких тканей эпидурального пространства
• КТ с КУ:
о Эпидуральный мягкотканный процесс:
- После внутривенного контрастирования накапливает контраст
4. МРТ при перидуральном фиброзе:
• Т1-ВИ:
о Изменения перидуральных мягких тканей:
- Изоинтенсивность сигнала
- Нередко окружают корешок спинного мозга
- Иногда могут напоминать объемный процесс
о Рубцовые изменения могут содержать фрагменты межпозвонкового диска
о Послеоперационные изменения задних элементов позвонка
о Изменения могут сопровождаться расширением дуральной воронки соответствующего корешка (цикатризация)
• Т2-ВИ:
о Вариабельная интенсивность сигнала
о Типично некоторое усиление сигнала относительно сигнала межпозвонкового диска
• Т1-ВИ с КУ:
о Гомогенное контрастное усиление сразу после введения контраста:
- Контрастное усиление может сохраняться в течение нескольких лет
- Информативность МРТ без КУ и с КУ в дифференциальной диагностике перидурального фиброза и грыжи диска составляет 96%
о Корешки спинного мозга в зоне фиброза также могут характеризоваться контрастным усилением
5. Несосудистые интервенционные рентгенологические исследования:
• Миелография:
о Неспецифический экстрадуральный дефект наполнения в колонне контраста
6. Рекомендации по визуализации:
• Режим Т1-ВИ FS (без контрастирования и с КУ) может отличаться более высокой чувствительностью в отношении диагностики перидурального фиброза и его дифференциальной диагностики с грыжей диска
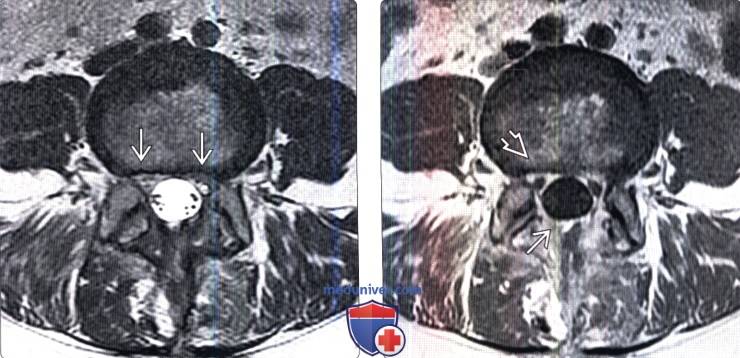
(Слева) Аксиальный срез, Т2-ВИ: небольшой двусторонний постляминэктомический дефект и замещение вентральной эпидуральной клетчатки изоинтенсивной тканью. Признаков объемного воздействия на дуральный мешок или грыжи диска не видно.
(Справа) На аксиальном Т1-ВИ с КУ у этого же пациента отмечается контрастное усиление сигнала мягких тканей в области ляминэктомии и умеренное диффузное усиление тканей в вентральном отделе эпидурального пространства и вокруг корешков.
в) Дифференциальная диагностика перидурального фиброза:
1. Рецидивная грыжа диска:
• Отсутствие центрального контрастного усиления при исследовании сразу после введения контраста:
о Периферическое контрастное усиление встречается достаточно часто
• Отсроченное центральное контрастное усиление при исследовании через 30 минут и позже после введения контраста:
о Диффузия контраста в диск
2. Эпидуральный абсцесс/флегмона:
• Могут характеризоваться гомогенным контрастным усилением эпидурального пространства
• Абсцессы обычно характеризуются периферическим контрастным усилением
• Типичные клинические и лабораторные признаки инфекции (ускорение СОЭ, увеличение уровня С-реактивного белка)
3. Псевдоменингоцеле:
• Скопление СМЖ в дорзальных мягких тканях, исходящее из операционного ложа
4. Послеоперационная гематома:
• Промежуточная интенсивность Т1-сигнала в остром и подостром периоде
• Низкоинтенсивное в Т2 объемное образование эпидурального пространства в области операции
• Объемное воздействие на дуральный мешок/корешки
5. Арахноидит:
• Скученность корешков спинного мозга по периферии дурального мешка при арахноидите II типа, который может быть своеобразным интрадуральным продолжением перидурального фиброза
• Картина может напоминать эпидуральный фиброз
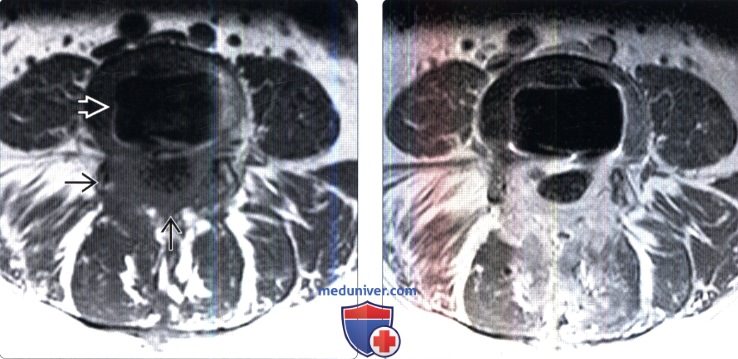
(Слева) Аксиальный срез, Т1-ВИ, пациента, которому ранее выполнялся задний межтеловой спондилодез (PLIF): дуральный мешок окружен широкой зоной низкой интенсивности сигнала, представляющей собой перидуральный фиброз. В области межтелового пространства определяется артефакт, связанный с установленным сюда межтеловым кейджем.
(Справа) На аксиальном Т1-ВИ с КУ у этого же пациента отмечается диффузное контрастное усиление зоны эпидурального фиброза, вызывающего минимальную деформацию дурального мешка. В толще фиброзных тканей замурованы выходящие на этом уровне корешки спинного мозга.
г) Патология:
1. Общие характеристики:
• Этиология:
о Распространенность фиброза связана с обширностью операционной травмы мягких тканей
о Определенную роль в развитии рубцовых изменений может играть характер воспалительного ответа организма
о Рубцовые изменения могут быть источником компрессии, ирритации или избыточной тракции корешков спинного мозга:
- Нарушение кровоснабжения
- Нарушение аксоплазматического транспорта
• Генетика:
о Связь отсутствует
• Сочетанные изменения:
о Ищите возможные признаки арахноидита
• Послеоперационные рубцовые изменения являются частью нормального репаративного ответа организма
• Может существовать бессимптомно; наличие связи между этим процессом и клинической симптоматикой остается предметом дебатов
• Перидуральный фиброз:
о До 14 случаев СНВП
о Большинство пациентов с в той или иной мере выраженной клинической симптоматикой никаких жалоб не предъявляют
о Вопрос о том, является ли это состояние источником рецидива болевого синдрома, остается спорным
о В одном проспективном исследовании (1996) показано, что у пациентов с распространенным перидуральным фиброзом рецидивы корешкового болевого синдрома встречаются в 3,2 раза чаще, чем у пациентов с менее выраженными рубцовыми изменениями; в других исследованиях подобной связи обнаружить не удалось (2008)
2. Макроскопические и хирургические особенности:
• Рубцовая ткань, окружающая дуральный мешок и корешки спинного мозга на уровне операции
3. Микроскопия:
• Организация послеоперационной гематомы с образованием плотной волокнистой соединительной ткани, источником которой являются глубокие слои паравертебральных мышц
• Фиброзная ткань может распространяться в сторону дурального мешка, быть спаянной с твердой мозговой оболочкой и корешками
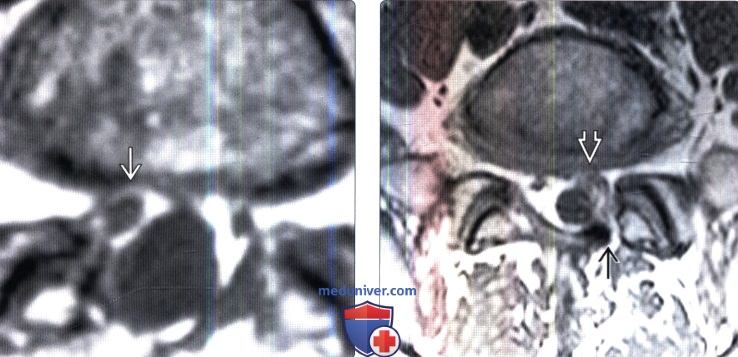
(Слева) Аксиальный срез, Т1-ВИ: правосторонний гемиляминэктомический дефект и утолщение правой дуральной воронки корешка с ее периферическим контрастным усилением, связанное с цикатризацией.
(Справа) На аксиальном Т1-ВИ определяется небольшой левосторонний гемиляминэктомический дефект. Левый корешок S1 окружен мягкотканными изменениями, которые тем не менее не оказывают объемного воздействия на дуральный мешок.
д) Клинические особенности:
1. Клиническая картина перидурального фиброза:
• Наиболее распространенные симптомы/признаки:
о Боль в нижней части спины или корешковый болевой синдром
о Онемение
о Слабость мышц
о Частота рецидивов боли в спине/корешкового болевого синдрома через шесть месяцев после дискэктомии составляет 10%
о Причины рецидивов болевого синдрома:
- Рецидив грыжи диска
- Новая грыжа диска на другом уровне
- Перидуральный фиброз
• Особенности клинической картины:
о Взрослый пациентсжалобами на постепенно развившуюся боль в нижней части спины и анамнезом ранее уже проводившегося и эффективного хирургического вмешательства по поводу грыжи диска
2. Демография:
• Возраст:
о Взрослые
• Пол:
о М = Ж
• Эпидемиология:
о В мире ежегодно выполняется около миллиона операций на позвоночнике
- 3/4 из них включают декомпрессию поясничных корешков или корешков конского хвоста
- Перидуральный фиброз рассматривается как причина 3-5% случаев СНВП
3. Течение заболевания и прогноз:
• Хроническое течение СНВП
• Ревизионные вмешательства эффективны в 30-35% случаев (12-100% по данным различных авторов)
• Эффективность ревизионных вмешательств ниже в случаях, когда во время операции обнаруживается только эпидуральный фиброз и не обнаруживаются грыжи дисков
• Электростимуляция спинного мозга эффективна в 50-70% случаев
4. Лечение перидурального фиброза:
• Симптоматическое лечение, включающее физиотерапию и различные варианты обезболивающей терапии
• Перирадикулярные инъекции кортикостероидов и местных анестетиков
• Имплантация электродов для электростимуляции спинного мозга
• Хирургическая резекция рубцовых тканей выполняется редко
е) Диагностическая памятка:
1. Следует учесть:
• Наличие у пациента с СНВП только фиброзных изменений эпидурального пространства на уровне ранее выполненного вмешательства является противопоказанием к ревизионным операциям, поскольку результаты таких ревизионных вмешательств обычно неудовлетворительные
• Наилучшие результаты ревизионных вмешательств наблюдаются у пациентов с грыжами дисков на других, отличных от ранее оперированного, уровнях
• Промежуточные результаты наблюдаются у пациентов с рецидивом грыж на ранее уже оперированном уровне:
о Результаты лучше, чем при ревизионных вмешательствах по поводу только рубцовых изменений без вмешательства на диске, но хуже по сравнению с операциями по поводу новых грыж на другом уровне
2. Советы по интерпретации изображений:
• Классическая картина: обычно утолщенные корешки, окруженные накапливающими контраст мягкими тканями
• Основной задачей лучевых методов диагностики является исключение рецидива грыжи межпозвонкового диска или других причин СНВП (например, опухоли конуса/терминальной нити спинного мозга)
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Фиброз: причины появления, симптомы, диагностика и способы лечения.
Определение
Фиброз — особое патологическое состояние, при котором происходит аномальное избыточное разрастание соединительной ткани с появлением рубцовых изменений в различных органах. В результате активного роста клеток, которому предшествует воспалительный процесс, при нарушении механизмов заживления в пораженных тканях образуются рубцы. Фиброз рассматривается как реакция организма, направленная на изоляцию очага воспаления от окружающих тканей и системного кровотока и препятствующая его дальнейшему распространению по организму.
Рубцовая ткань состоит преимущественно из коллагена и отличается от тканей, которые она замещает, сниженными функциональными свойствами. Например, рубцы на коже более чувствительны к ультрафиолетовому излучению, в них отсутствуют потовые железы и волосяные фолликулы, а рубец в сердечной мышце после инфаркта миокарда не участвует в сокращении сердца и может приводить к сердечной недостаточности.
Фиброз способен поражать любые ткани и органы, но чаще всего встречается фиброз легких, печени, почек и сердца.
Причины появления фиброза
Причинами фиброза могут стать инфекционные и вирусные заболевания, нарушения обменных процессов, аллергические реакции, облучение, травмы, хирургическое вмешательство, воспалительные процессы, воздействие некоторых лекарственных препаратов, токсических веществ, а также определенные генетические и неинфекционные заболевания (например, жировая болезнь печени может привести к ее фиброзным изменениям).
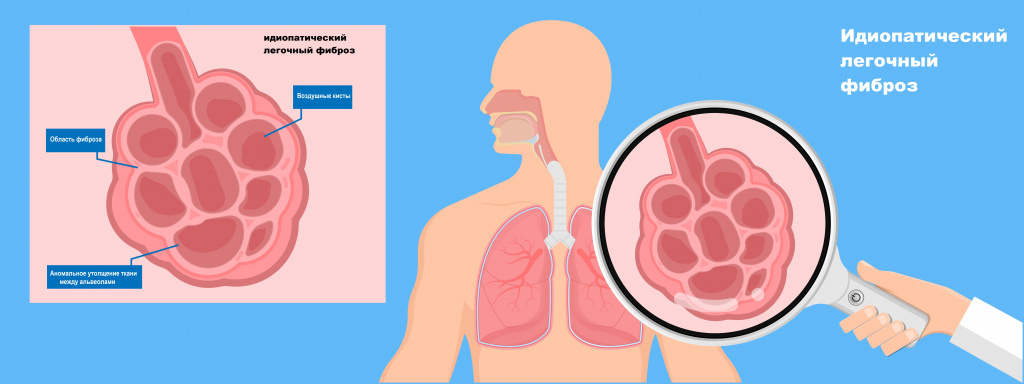
Легочный фиброз (пневмосклероз) относится к состояниям, при которых снижается эластичность и растяжимость легочной ткани, затрудняется прохождение кислорода и углекислого газа через стенку альвеол (легочных пузырьков, в которых происходит контакт вдыхаемого воздуха с кровью). Может возникать как вторичное состояние при других заболеваниях, но в большинстве случаев его основная причина не ясна, поэтому используется термин идиопатический легочный фиброз.
Фиброз печени
Фиброз печени - это рубцовая ткань и узелки, которые замещают ткань печени и нарушают ее функцию. Состояние обычно сопровождает алкоголизм, жировую болезнь печени, гепатит B или C. Каждый раз, когда печень подвергается стрессу или травме, запускается процесс регенерации и при этом образуется рубцовая ткань.
По мере нарастания рубцовой ткани функция печени ухудшается, а при прогрессировании фиброза развивается цирроз печени.
Сердечный фиброз
Фиброз формируется в тех областях сердца, которые были повреждены в результате инфаркта миокарда. Сердечный фиброз увеличивает риск сердечной недостаточности.
Фиброз средостения
Эта форма фиброза характеризуется кальцинированным фиброзом лимфатических узлов, который может блокировать дыхательные каналы и кровеносные сосуды.
Фиброз забрюшинной полости
Относится к фиброзу мягких тканей забрюшинного пространства - аорты, почек и других структур.
Фиброз костного мозга
Миелофиброз - это рубцы в костном мозге, которые препятствуют нормальному образованию клеток крови.
Рубцовая ткань, которая образуется на коже в ответ на травму, называется келоидом.
Склеродермия, или системный склероз
Склеродермия - это аутоиммунное заболевание соединительной ткани, которое, в первую очередь, поражает кожу, но также может наблюдаться и в других органах - почках, сердце и легких.
Фиброзная дисплазия кости
Существует мнение, что фиброзная дисплазия кости развивается из-за мутации в генах. В основном болезнь показывает себя при рождении, хотя описаны редкие случаи, когда ее первые проявления диагностировались у взрослых пациентов.
Фиброзные изменения при новой коронавирусной инфекции COVID 19
Особую актуальность проблема фиброза приобрела в свете последствий распространения новой коронавирусной инфекции. У 27-45% пациентов, перенесших инфекцию, развиваются явления фиброза со стороны дыхательной и сердечно-сосудистой систем, с которыми могут быть связаны большинство неблагоприятных исходов заболевания.
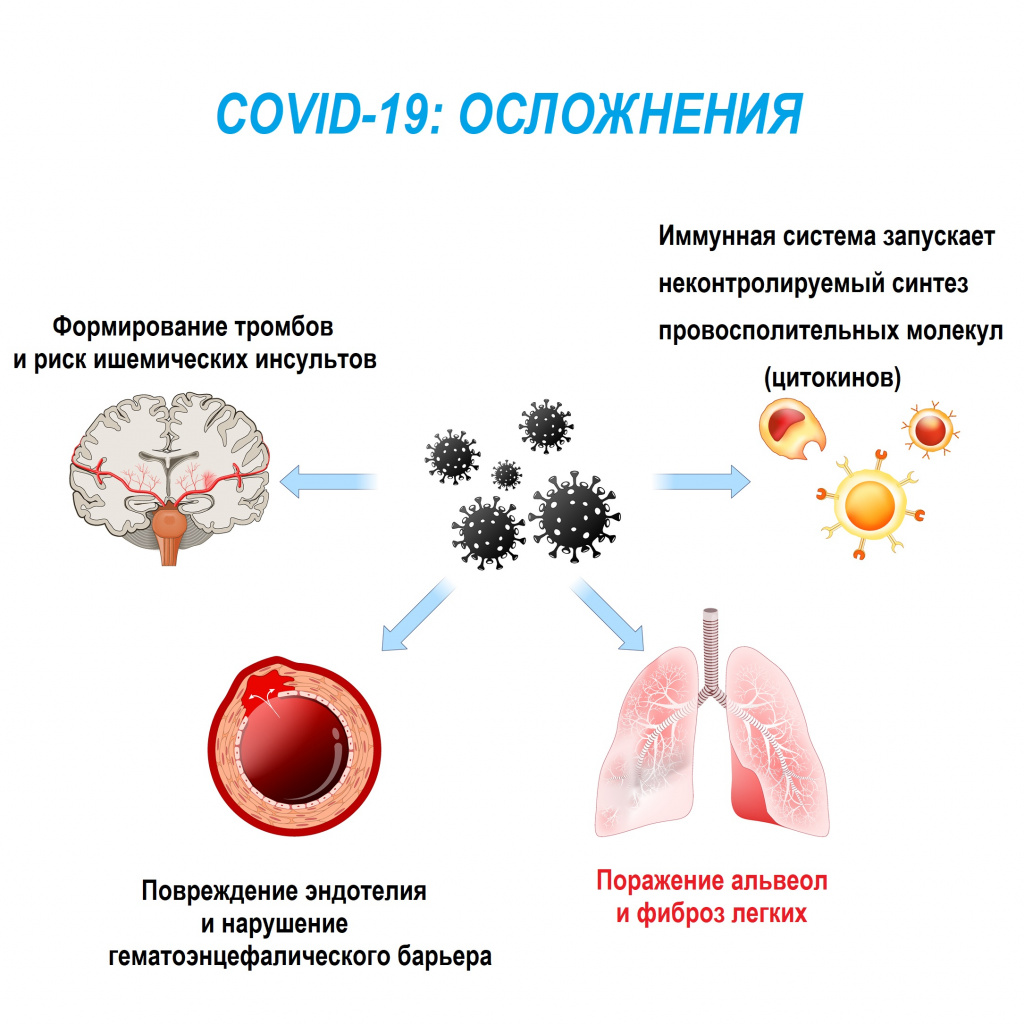
Особенностью данной инфекции является гипоксия, кислородное голодание. Системный воспалительный ответ, индуцируемый вирусной инфекцией и реализуемый, в том числе, посредством цитокинового шторма, также может затронуть мозг, носоглотку, глаза, сердце, кровеносные сосуды, печень, почки и кишечник, то есть буквально все жизненно важные органы.
Классификация заболевания
Фиброз классифицируют в зависимости от органа, который он захватывает.
- фиброторакс;
- легочный фиброз:
- муковисцидоз,
- идиопатический фиброз легких;
- переходный фиброз – продвинутая стадия фиброза печени, проявляющаяся во время прогрессирующих форм хронических заболеваний печени,
- цирроз.
- глиальный шрам.
- фиброз миокарда:
- интерстициальный фиброз, описанный при застойной сердечной недостаточности, гипертонии и старении организма,
- замещающий фиброз, который указывает на перенесенный инфаркт миокарда.
- артериальная жесткость,
- фиброзная дисплазия кости,
- артрофиброз (коленного, плечевого, других суставов),
- хроническая болезнь почек,
- болезнь Крона,
- контрактура Дюпюитрена,
- келоидные рубцы кожи,
- фиброз средостения,
- миелофиброз костного мозга,
- фиброзные изменения молочной железы,
- болезнь Пейрони,
- нефрогенный системный фиброз кожи,
- прогрессирующий массивный фиброз легких - осложнение пневмокониоза угольщиков,
- забрюшинный фиброз,
- склеродермия / системный склероз,
- некоторые формы адгезивного капсулита.
- Локальное разрастание соединительной ткани – очаговый фиброз. Патология имеет четкие границы, возможно появление нескольких очагов фиброза на одном типе ткани. Очаговый фиброз также может рассматриваться как начальная стадия диффузного фиброза.
- Тотальный, или диффузный фиброз – характеризуется обширным поражением ткани различных органов. Диагностируется на поздних стадиях развития процесса.
- Кистозный фиброз. Рассматривается специалистами как отдельная патология, которая развивается в результате обменных нарушений.
Пневмофиброз чаще всего проявляется одышкой, которая сначала возникает только во время активных физических нагрузок, а по мере прогрессирования процесса даже в покое. Состояние пациента характеризуется как средней тяжести: поступают жалобы на слабость и быструю утомляемость. При выраженном патологическом процессе развивается сопутствующее заболевание - легочное сердце. Наиболее часто фиброз формируется в корнях легких и крупных бронхах.
Фиброз печени проявляется развитием гипертензии печеночного генеза (портальной гипертензии). Этот вид гипертензии плохо купируется, у больного появляются отеки, асцит (скопление жидкости в брюшной полости), увеличиваются печень и селезенка. Пациенты жалуются на чувство тяжести в правом боку, выраженный кожный зуд. В дальнейшем манифестируют различные кожные высыпания.
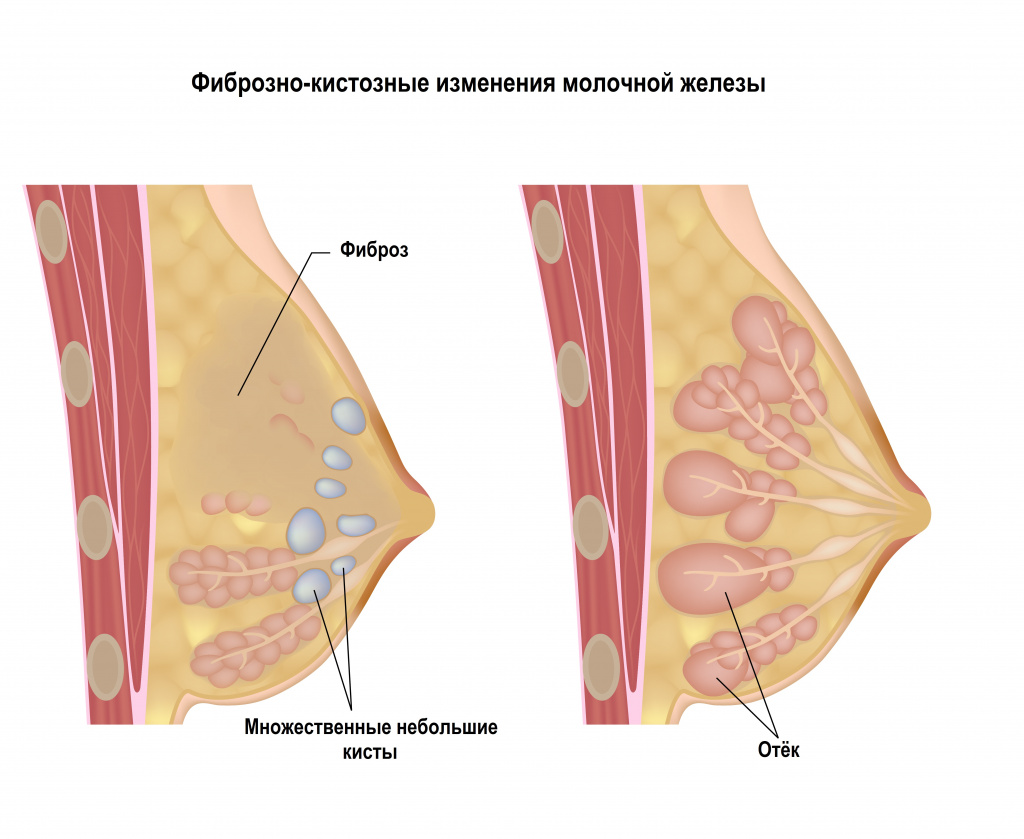
Фиброз молочной железы (развивается только у женщин) характеризуется хорошо пальпируемыми уплотнениями в молочной железе. Внешне такой фиброз может проявляться гиперемией кожного покрова над местом поражения.
![Молочные железы.jpg]()
При фиброзе матки (фиброматозе матки) ее структурные слои заменяются соединительной тканью. Женщину могут беспокоить кровянистые выделения в середине цикла, более сильные болезненные ощущения во время менструации, дискомфорт при половом акте.
Фиброз сухожилий может привести к таким состояниям, как контрактура Дюпюитрена (ладонный фиброматоз), которая вызывает деформацию пальцев рук.
Диагностика фиброза
В зависимости от локализации и причины фиброзных образований могут потребоваться различные диагностические процедуры:
Исследование молочных желез, позволяющее оценить структуру органа, для диагностики и выявления заболеваний молочных желез у женщин на ранних стадиях.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Фиброз: причины появления, симптомы, диагностика и способы лечения.
Определение
Фиброз — особое патологическое состояние, при котором происходит аномальное избыточное разрастание соединительной ткани с появлением рубцовых изменений в различных органах. В результате активного роста клеток, которому предшествует воспалительный процесс, при нарушении механизмов заживления в пораженных тканях образуются рубцы. Фиброз рассматривается как реакция организма, направленная на изоляцию очага воспаления от окружающих тканей и системного кровотока и препятствующая его дальнейшему распространению по организму.
Рубцовая ткань состоит преимущественно из коллагена и отличается от тканей, которые она замещает, сниженными функциональными свойствами. Например, рубцы на коже более чувствительны к ультрафиолетовому излучению, в них отсутствуют потовые железы и волосяные фолликулы, а рубец в сердечной мышце после инфаркта миокарда не участвует в сокращении сердца и может приводить к сердечной недостаточности.
Фиброз способен поражать любые ткани и органы, но чаще всего встречается фиброз легких, печени, почек и сердца.Причины появления фиброза
Причинами фиброза могут стать инфекционные и вирусные заболевания, нарушения обменных процессов, аллергические реакции, облучение, травмы, хирургическое вмешательство, воспалительные процессы, воздействие некоторых лекарственных препаратов, токсических веществ, а также определенные генетические и неинфекционные заболевания (например, жировая болезнь печени может привести к ее фиброзным изменениям).
Легочный фиброз (пневмосклероз) относится к состояниям, при которых снижается эластичность и растяжимость легочной ткани, затрудняется прохождение кислорода и углекислого газа через стенку альвеол (легочных пузырьков, в которых происходит контакт вдыхаемого воздуха с кровью). Может возникать как вторичное состояние при других заболеваниях, но в большинстве случаев его основная причина не ясна, поэтому используется термин идиопатический легочный фиброз.
![Идиопатический фиброз.jpg]()
Фиброз печени
Фиброз печени - это рубцовая ткань и узелки, которые замещают ткань печени и нарушают ее функцию. Состояние обычно сопровождает алкоголизм, жировую болезнь печени, гепатит B или C. Каждый раз, когда печень подвергается стрессу или травме, запускается процесс регенерации и при этом образуется рубцовая ткань.По мере нарастания рубцовой ткани функция печени ухудшается, а при прогрессировании фиброза развивается цирроз печени.
Сердечный фиброз
Фиброз формируется в тех областях сердца, которые были повреждены в результате инфаркта миокарда. Сердечный фиброз увеличивает риск сердечной недостаточности.Фиброз средостения
Эта форма фиброза характеризуется кальцинированным фиброзом лимфатических узлов, который может блокировать дыхательные каналы и кровеносные сосуды.Фиброз забрюшинной полости
Относится к фиброзу мягких тканей забрюшинного пространства - аорты, почек и других структур.
Фиброз костного мозга
Миелофиброз - это рубцы в костном мозге, которые препятствуют нормальному образованию клеток крови.
Рубцовая ткань, которая образуется на коже в ответ на травму, называется келоидом.
Склеродермия, или системный склероз
Склеродермия - это аутоиммунное заболевание соединительной ткани, которое, в первую очередь, поражает кожу, но также может наблюдаться и в других органах - почках, сердце и легких.
Фиброзная дисплазия кости
Существует мнение, что фиброзная дисплазия кости развивается из-за мутации в генах. В основном болезнь показывает себя при рождении, хотя описаны редкие случаи, когда ее первые проявления диагностировались у взрослых пациентов.
Фиброзные изменения при новой коронавирусной инфекции COVID 19
Особую актуальность проблема фиброза приобрела в свете последствий распространения новой коронавирусной инфекции. У 27-45% пациентов, перенесших инфекцию, развиваются явления фиброза со стороны дыхательной и сердечно-сосудистой систем, с которыми могут быть связаны большинство неблагоприятных исходов заболевания.
![ковид 19.jpg]()
Особенностью данной инфекции является гипоксия, кислородное голодание. Системный воспалительный ответ, индуцируемый вирусной инфекцией и реализуемый, в том числе, посредством цитокинового шторма, также может затронуть мозг, носоглотку, глаза, сердце, кровеносные сосуды, печень, почки и кишечник, то есть буквально все жизненно важные органы.
Классификация заболевания
Фиброз классифицируют в зависимости от органа, который он захватывает.
- фиброторакс;
- легочный фиброз:
- муковисцидоз,
- идиопатический фиброз легких;
- переходный фиброз – продвинутая стадия фиброза печени, проявляющаяся во время прогрессирующих форм хронических заболеваний печени,
- цирроз.
- глиальный шрам.
- фиброз миокарда:
- интерстициальный фиброз, описанный при застойной сердечной недостаточности, гипертонии и старении организма,
- замещающий фиброз, который указывает на перенесенный инфаркт миокарда.
- артериальная жесткость,
- фиброзная дисплазия кости,
- артрофиброз (коленного, плечевого, других суставов),
- хроническая болезнь почек,
- болезнь Крона,
- контрактура Дюпюитрена,
- келоидные рубцы кожи,
- фиброз средостения,
- миелофиброз костного мозга,
- фиброзные изменения молочной железы,
- болезнь Пейрони,
- нефрогенный системный фиброз кожи,
- прогрессирующий массивный фиброз легких - осложнение пневмокониоза угольщиков,
- забрюшинный фиброз,
- склеродермия / системный склероз,
- некоторые формы адгезивного капсулита.
- Локальное разрастание соединительной ткани – очаговый фиброз. Патология имеет четкие границы, возможно появление нескольких очагов фиброза на одном типе ткани. Очаговый фиброз также может рассматриваться как начальная стадия диффузного фиброза.
- Тотальный, или диффузный фиброз – характеризуется обширным поражением ткани различных органов. Диагностируется на поздних стадиях развития процесса.
- Кистозный фиброз. Рассматривается специалистами как отдельная патология, которая развивается в результате обменных нарушений.
Пневмофиброз чаще всего проявляется одышкой, которая сначала возникает только во время активных физических нагрузок, а по мере прогрессирования процесса даже в покое. Состояние пациента характеризуется как средней тяжести: поступают жалобы на слабость и быструю утомляемость. При выраженном патологическом процессе развивается сопутствующее заболевание - легочное сердце. Наиболее часто фиброз формируется в корнях легких и крупных бронхах.
Фиброз печени проявляется развитием гипертензии печеночного генеза (портальной гипертензии). Этот вид гипертензии плохо купируется, у больного появляются отеки, асцит (скопление жидкости в брюшной полости), увеличиваются печень и селезенка. Пациенты жалуются на чувство тяжести в правом боку, выраженный кожный зуд. В дальнейшем манифестируют различные кожные высыпания.
Фиброз молочной железы (развивается только у женщин) характеризуется хорошо пальпируемыми уплотнениями в молочной железе. Внешне такой фиброз может проявляться гиперемией кожного покрова над местом поражения.
![Молочные железы.jpg]()
При фиброзе матки (фиброматозе матки) ее структурные слои заменяются соединительной тканью. Женщину могут беспокоить кровянистые выделения в середине цикла, более сильные болезненные ощущения во время менструации, дискомфорт при половом акте.
Фиброз сухожилий может привести к таким состояниям, как контрактура Дюпюитрена (ладонный фиброматоз), которая вызывает деформацию пальцев рук.
Диагностика фиброза
В зависимости от локализации и причины фиброзных образований могут потребоваться различные диагностические процедуры:
Исследование молочных желез, позволяющее оценить структуру органа, для диагностики и выявления заболеваний молочных желез у женщин на ранних стадиях.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Муковисцидоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Муковисцидоз – это мультисистемное, наследственное, опасное для жизни заболевание, характеризующееся поражением экзокринных желез, а также жизненно важных органов и систем: дыхательных путей, желудочно-кишечного тракта, поджелудочной железы, печени, слюнных и потовых желез, репродуктивной системы.
В России частота заболевания составляет 1 на 9000 новорожденных. В прошлом (из-за высокой ранней смертности) муковисцидозом болели в основном дети. Современный уровень диагностики и лечебных мероприятий позволяет значительно продлить жизнь таких больных – до 35-50 лет. В Москве медиана выживаемости достигает 39,5 лет.
Причины появления муковисцидоза
Причиной патологических изменений при муковисцидозе является мутация гена, находящегося в длинном плече 7-й хромосомы и передающегося по аутосомно-рецессивному типу при наследовании двух мутантных генов родителей. Ген назван муковисцидозным трансмембранным регулятором (МВТР). На сегодняшний день выделено более 2000 мутаций этого гена. Он регулирует транспорт электролитов (главным образом хлора) через мембраны эпителиальных клеток, выстилающих выводные протоки экзокринных желез. Мутация приводит к нарушению структуры и функции синтезируемого белка, в результате чего секрет, выделяемый этими железами, становится чрезмерно густым и вязким.
В патогенезе данного генетического заболевания выделяют следующие патологические звенья:
- нарушение функции экзокринных желез;
- нарушение электролитного обмена;
- поражение соединительной ткани, что часто связано с формированием иммунных комплексов к синегнойной палочке.
В современной классификации выделяют:
- Классический муковисцидоз:
- с панкреатической недостаточностью (смешанная или легочно-кишечная форма заболевания);
- с ненарушенной функцией поджелудочной железы (преимущественно легочная форма заболевания);
- неуточненный – неопределенный диагноз при положительном неонатальном скрининге на муковисцидоз.
Тяжесть протекания муковисцидоза напрямую зависит от возраста, когда стали проявляться первые симптомы, — чем младше ребенок, тем тяжелее течение заболевания и неблагоприятнее прогноз. У большинства детей отмечаются часто рецидивирующие респираторные инфекции с явлениями бронхита. Достаточно рано появляется кашель с выделением гнойной мокроты, тошнотой, рвотой и нарушением сна. Также может отмечаться свистящее дыхание, одышка, задержка прибавки веса, частый, с примесью жира и зловонным запахом стул.
Симптомы в разные возрастные периоды имеют свои особенности:
- у новорожденных к основным симптомам относят рвоту с примесью желчи, отсутствие стула, вздутие живота, продолжительную обструктивную желтуху, кишечную (мекониевую) непроходимость, выраженный сосудистый рисунок на коже живота, интоксикацию, полигиповитаминоз, быстрое сморщивание кожи пальцев в воде, бронхообструктивный синдром, гипонатриемию и гипокалиемию, анемию, выбухание родничка и паралич лицевого нерва, отставание в физическом развитии, недостаточность ферментативной активности желудочно-кишечного тракта (особенно ярко проявляется после перевода ребенка на искусственное вскармливание или прикорм), быстро развивающуюся гипотрофию;
- у детей дошкольного возраста преобладают бронхообструктивный синдром, рецидивирующие синуситы, полипы носа, непереносимость жары, выпадение прямой кишки, панкреатит, гепатомегалия и др.;
- у детей школьного возраста в мокроте выделяют синегнойную палочку, бронхоэктазы, симптом «барабанных палочек», нарушение углеводного обмена, наблюдаются полиурия, полидипсия, снижение массы тела, цирроз печени, гипертензия, спленомегалия, асцит, варикозное расширение вен пищевода, задержка физического развития.
![Бронхи.jpg]()
Альвеолярный мешок здорового человека (слева) и альвеолярный мешок пациента с муковисцидозом (справа)
Взрослые с поздней манифестацией и атипичной формой заболевания имеют скрытые формы болезни, которые чаще всего случайно проявляются в виде рецидивирующего бронхита, синусита, хронической обструктивной болезни легких, цирроза печени, бесплодия.
Диагностика муковисцидоза
Диагностика муковисцидоза основана на данных лабораторных и инструментальных исследований, клинической картине, физикальном обследовании и тестах функциональной диагностики.
Скрининг новорожденных на муковисцидоз направлен на доклиническое выявление патологии и основан на определении иммунореактивного трипсина в сухом пятне капиллярной крови.
Образец крови берется у доношенного ребенка из пятки на 4-й день жизни через 3 часа после кормления и на 7-й день – у недоношенного.
К специфическим лабораторным критериям муковисцидоза относятся:- потовый тест — определение электролитов пота (показывает концентрацию ионов натрия и/или хлора);
- исследование назальных потенциалов;
- исследование панкреатической эластазы кала;
Синонимы: Анализ кала на эластазу 1. Faecal elastase 1. Краткая характеристика определяемого вещества Панкреатическая эластаза Панкреатическая эластаза (эластаза 1) представляет собой протеолитический фермент, катализирующий гидролиз эластина. Синтезируется панкреатическая эластаза ацинарными к.
Исследование частых мутаций в гене CFTR. Тип наследования. Аутосомно-рецессивный. Гены, ответственные за развитие заболевания. CFTR -трансмембранный регулятор муковисцидоза (CYSTIC FIBROSIS TRANSMEMBRANE CONDUCTANCE REGULATOR). Ген локализован на длинн.
Определение носительства частых мутаций в генах, ответственных за развитие наиболее частых аутосомно-рецессивных заболеваний: муковисцидоз, несиндромальная нейросенсорная тугоухость, фенилкетонурия и спинальная амиотрофия. CFTR (7791), GJB2, PAH (7781), SMN (7771). Перечень исследуемых мутаций м.
- рентгенография ;
- исследование функции внешнего дыхания;
Спирометрия - это неинвазивный метод исследования функции внешнего дыхания, который позволяет оценить состояние легких и бронхов.
Электрокардиография (ЭКГ) - повсеместно распространенный метод изучения работы сердца, в основе которого лежит графическое изображение электрических импульсов сердца.
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Исследование, позволяющее выявлять различные патологии ЛОР-органов.
Исследование, позволяющее получить данные о состоянии органов брюшной полости (печень, желчный пузырь, селезенка, почки, поджелудочная железа), сосуды брюшной полости и абдоминальные лимфатические узлы).
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
К каким врачам обращаться
Если у ребенка наблюдаются какие-то из перечисленных симптомов, следует безотлагательно сообщить об этом врачу-педиатру . При подозрении на муковисцидоз участковый педиатр дает направление в Российский или региональный центр по борьбе с муковисцидозом. Лечение муковисцидоза представляет собой трудную задачу, которая требует консультаций пульмонолога , гастроэнтеролога и других специалистов.
Лечение муковисцидоза
Терапия муковисцидоза носит комплексный характер и направлена на разжижение и удаление вязкой мокроты из бронхов, борьбу с инфекционными заболеваниями легких, замещение недостающих ферментов поджелудочной железы, коррекцию поливитаминной недостаточности, разжижение желчи.
Важное место в терапии бронхо-легочной формы муковисцидоза занимает кинезотерапия (специальный комплекс упражнений и дыхательной гимнастики, направленных на удаление мокроты). Занятия должны быть ежедневными и пожизненными. Необходимо обеспечить физическое развитие ребенка согласно возрастным нормам, максимально высокое качество жизни пациента, профилактику осложнений.
В зависимости от тяжести состояния лечение может проводиться в специализированном отделении больницы, в дневных стационарах или на дому. Такое лечение включает:
- проведение активной муколитической терапии;
- назначение бронхолитической терапии (ингаляционных бронходилататоров, в некоторых случаях кортикостероидов);
- антибактериальную терапию, включая ингаляционную;
- противогрибковую терапию (по показаниям);
- лечение гепатотропными препаратами;
- высококалорийную диету (иногда требуется дополнительное энтеральное зондовое питание).
- лапаротомия с резекцией части кишки (в период новорожденности при мекониальном илеусе);
- полипэктомия (при полипозе носа);
- постановка порт-системы (венозного катетера, имплантируемого под кожу) — при длительных курсах внутривенной антибактериальной терапии;
- спленэктомия, шунтирующие и склерозирующие манипуляции (при портальной гипертензии);
- плеврэктомия, плевродез (при повторных пневмотораксах).
При тяжелом течении заболевания необходимо пребывание пациента в условиях стационара с длительной кислородотерапией и практически постоянный прием антибактериальных препаратов.
При соблюдении этих условий терминальная фаза болезни может продолжаться несколько лет. В этой фазе больные планируются на пересадку легких.
Очень важную роль в лечении детей с муковисцидозом играют родители. На их плечи ложится большая ответственность по уходу за больным ребенком, поскольку терапия этого заболевания пожизненная и требует скрупулезного выполнения всех рекомендаций врача. Только родители, постоянно находясь с ребенком, могут оценить изменение в состоянии малыша и вовремя обратиться за медицинской помощью.
Основной причиной осложнений и летальности являются патологии дыхательных путей. К неблагоприятным и тяжелым последствиям муковисцидоза относятся:
- абсцессы;
- ателектазы;
- пневмоторакс, пиопневмоторакс;
- гипоксемия;
- гиперкапния;
- легочное сердце;
- желудочное и легочное кровотечение;
- отечный синдром;
- сахарный диабет;
- печеночная энцефалопатия;
- амилоидоз почек;
- острая и хроническая почечная недостаточность;
- фиброз печени, гепатоцеллюлярная недостаточность, желчнокаменная болезнь;
- неукротимая рвота;
- диарея, приводящая к обезвоживанию и выраженным электролитным нарушениям и др.
Рецидивирующие респираторные заболевания в виде бронхитов, бронхиолитов, пневмонии приводят к еще большему увеличению вязкости мокроты, обструкции дыхательных путей, инфекциям и частым воспалениям.
Повышенная вязкость секрета желез внешней секреции опасна хроническим воспалительным процессом в легких, экзокринной недостаточностью поджелудочной железы, гепатобилиарной патологией и аномально высоким содержанием электролитов в поте.
Вязкий кишечный секрет может привести к мекониальной непроходимости у новорожденных (мекониальному илеусу) и иногда к синдрому мекониевой пробки. У детей старшего возраста и взрослых также могут быть симптомы хронического запора и непроходимости кишечника.
Другие проблемы со стороны желудочно-кишечного тракта включают инвагинацию кишечника, странгуляционную кишечную непроходимость, ректальный пролапс, периаппендикулярный абсцесс, панкреатит, повышенный риск развития рака гепатобилиарного и желудочно-кишечного трактов (включая рак поджелудочной железы), гастроэзофагеальный рефлюкс, эзофагит, болезнь Крона и целиакию.
Бесплодие наблюдается у 98% мужчин из-за недоразвития семявыносящих протоков или других форм обструктивной азооспермии. У женщин фертильность несколько снижается из-за вязкого цервикального секрета, хотя многие женщины вынашивают беременность полностью. Исходы беременности для матери и новорожденного связаны со здоровьем матери.
Другие осложнения включают остеопению/остеопороз, депрессию и беспокойство, хроническую боль, обструктивное апное во сне, почечные камни, диализозависимую хроническую почечную недостаточность, железодефицитную анемию и эпизодические артралгии/артриты.
Течение заболевания во многом определяется степенью поражения легких. Ухудшение неизбежно, что приводит к истощению и, в конечном итоге, к смерти, как правило, из-за сочетания дыхательной недостаточности и легочного сердца. Прогрессирование легочной и сердечной недостаточности является наиболее частой причиной смерти пациентов (95%). Среди других причин выделяют осложнения при трансплантации органов (12%), заболевания печени и печеночную недостаточность (2,3%), травмы (2,1%), суицид (0,8%), другие (1,3%).
Профилактика муковисцидоза
Если в семье есть случаи муковисцидоза, то при планировании беременности обязательно следует обратиться к медицинскому генетику. В настоящее время стала возможной дородовая диагностика муковисцидоза у плода. Именно поэтому при возникновении каждой новой беременности необходимо сразу же (не позднее 8 недели беременности) обратиться в центр дородовой диагностики.
В конце ХХ века начали создаваться Российские и региональные центры по борьбе с муковисцидозом. Основу терапевтической помощи больным составляет грамотно подобранная пожизненная лекарственная терапия, регулярные профилактические осмотры и стационарное лечение в период обострений.
- Клинические рекомендации «Кистозный фиброз (муковисцидоз)». Разраб.: Союз педиатров России, Ассоциация медицинских генетиков, Российское респираторное общество. – 2019. – 89 с.
- Баранов А.А., Намазова-Баранова Л.С., Симонова О.И., Каширская Н.Ю. и соавт. Современные представления о диагностике и лечении детей с муковисцидозом // Педиатрическая фармакология. – 2015; 12 (5): 589–604.
- Aurora P, Gustafsson P, Bush A, et al: Multiple breath inert gas washout as a measure of ventilation distribution in children with cystic fibrosis. Thorax 59:1068–1073, 2004.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
![Фото]()
Фиброз – страшное слово. Услышав это слово, пациенты начинают волноваться и искать информацию о том, на сколько он опасен, в каких случаях и по каким причинам он образуется. На эти вопросы постараемся дать ответы в нашей статье.
Что такое фиброз
Фиброз – это процесс разрастания соединительной ткани в результате воспалительного процесса. Выделяют два вида фиброза:
- контролируемый, когда после повреждения тканей происходит ранозаживление и нарастание тканей помогает коже создать необходимый поддерживающий каркас;
- неконтролируемый, когда образуются шишки и рубцы в результате попадания инфекции в рану. Причинами инфекции могут быть как обычная царапинка, так и разрез во время операции.
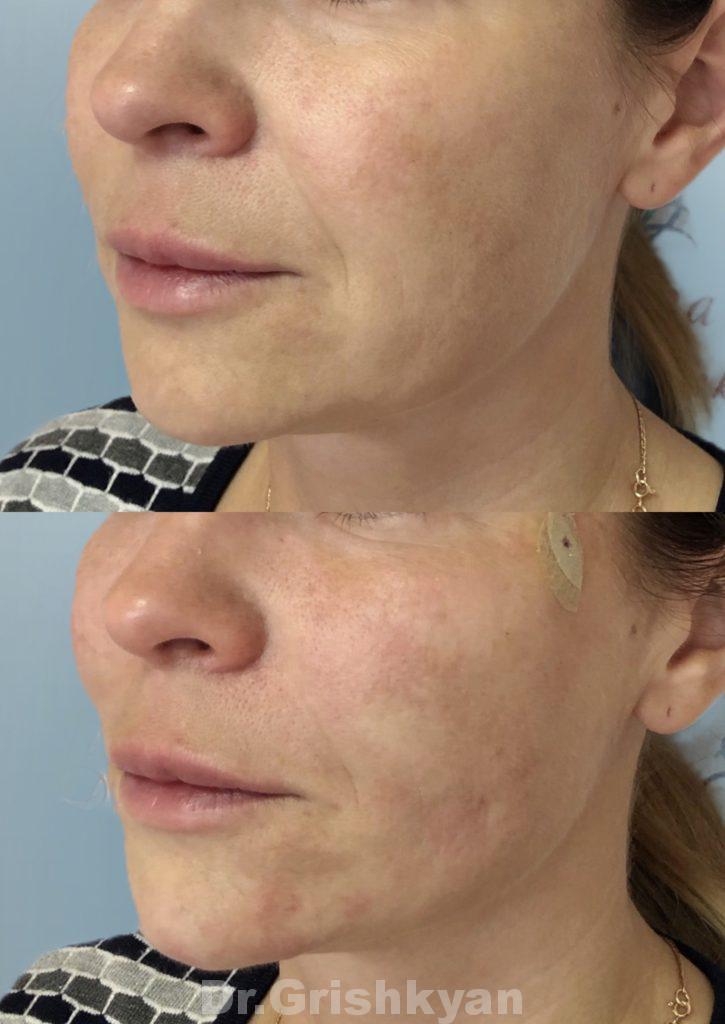
Формирование фиброза после нитей
После нитевого лифтинга в тканях происходит формирование рубцовой ткани – это нормальный процесс, в результате чего выделяется коллаген и образуется поддерживающий каркас. Но, иногда, вместо запланированного результата, коллаген может разрастаться вокруг нити отдельными волокнами, что приводит к цельным фиброзным тяжам. Это проявляется на 3-4 неделе. После их обнаружения необходимо начать незамедлительное лечение, который подберёт ваш врач.
Причины формирования неконтролируемого фиброза:
1. Врачебная ошибка или некачественный материал. Это последствие можно устранить, если извлечь нить.
2. Инфицирование раны в реабилитационном периоде. В этом случае помогут антибактериальные препараты, которые назначает врач.
3. Образование гематом. Врач в этом случае откачивает излишки скопившейся жидкости шприцем.
Фото до и после подтяжки нитями. Фото с сайта Д.Р. Гришкяна. Имеются противопоказания, требуется консультация специалиста
Почему фиброз образуется после филлеров
После инъекций в первые дни наблюдаются уплотнения. Это объясняется тем, что препарат ещё не распределился. Но, если уплотнение появилось в виде шишки и держится больше недели, то необходимо обратиться к своему хирургу.
- отторжение инородного вещества.
- повреждение сосудов;
- неверная техника введения препарата;
- нарушение санитарных норм и др.
Больше фотографий до и после вы можете увидеть в фотогалерее
Устранить проблему можно с помощью курса препаратов Сферогель и Мэлсмон
- способствует компенсации дефицита внеклеточной структуры ткани — стимулируются дермальные фибробласты;
- возобновляется межклеточный обмен;
- обеспечивается антиоксидантная защита клеток;
- приходит в норму кровообращение.
- восполняется утраченный объём мягких тканей;
- разглаживаются и становятся менее заметными рубцы;
- кожа становится гладкой и подтянутой;
- менее заметными становится пигментация.
Результат от Мэлсмон при коррекции фиброза:
- улучшается качество кожных покровов из-за формирования новых кровеносных сосудов, нервов и коллагена;
- исчезает воспаление, раздражение, расширенные сосуды и поры, кожа выглядит здоровой и отдохнувшей;
- увеличивается насыщение тканей в 5-7 раз кислородом, что способствует замедлению процессов старения и предупреждает износ жизненно важных органов;
- повышается регенерация повреждённой кожи, в том числе при повреждениях, связанных с нарушением трофики и иннервации;
- ускоряется сопротивляемость и адаптационные возможности организма при хронических, вялотекущих заболеваниях и стрессе.
Для того чтобы не прибегать к дополнительным процедурам в результате осложнений, и образование фиброза было правильным, контролируемым – обращайтесь только к квалифицированным специалистам и тщательно выбирайте клинику. Имеются противопоказания к процедурам, поэтому необходима консультация врача.
Читайте также: