Что такое эпителиальные новообразования в толстой кишке
Обновлено: 25.04.2024
Полип прямой кишки (толстой кишки) - причины, признаки, лечение
Полип - это описательный термин, обозначающий любое возвышающееся образование на слизистой. Характеристика полипа основана на:
• Особенностях прикрепления к стенке кишки (например, полип на ножке, сидячий, плоский).
• Патоморфологических данных (например, гиперпластический, гамартомный или аденома).
• Гистологической картине (например, тубулярный, тубулярно-ворсинчатый, ворсинчатый).
• Характере роста (доброкачественный, злокачественный).
Аденоматозные и крупные гиперпластические («зубчатая форма») полипы считаются потенциально злокачественными, в то время как неаденоматозные полипы (например, гиперпластические, гамартомные, воспалительные) - доброкачественные. Вероятность трансформации аденомы в рак в определенной степени возрастает с увеличением размеров полипа (растущая аденома: > 1 см) и тяжести дисплазии. Когда диспластические клетки выходят за пределы базальной мембраны с инвазией в подслизистыи слой, начинается развитие истинной раковой опухоли с возможным метастазированием.
Неэпителиальные полипы представлены липомами и другими мезенхимальными образованиями.
а) Эпидемиология полипов:
• Заболеваемость: у 25-40% лиц со средней степенью риска старше 50 лет выявляется, по крайней мере, один полип.
• Дистальные полипы являются индикатором 5 кратного повышения риска возникновения более проксимальных новообразований; более чем в 50% случаев растущих аденом проксимальных отделов полипы в дистальных отделах отсутствуют.
• Наличие аденоматозных полипов в 2-4 раза увеличивает риск развития метахронных полипов (по сравнению с общей популяцией). Повторные колоноскопии с интервалом 1-3 года => 3-5% растущих аденом.
б) Симптомы полипов. Полипы (независимо от типа) обычно бессимптомны; крупные полипы => кровь в кале, анемия, инвагинация, обструкция; большие ворсинчатые аденомы => обильное выделение слизи, электролитные нарушения.
в) Дифференциальная оценка риска развития рака из полипа:
• Аденоматозные полипы => риск развития рака: ворсинчатые > тубулярно-ворсинчатые > тубулярные; размеры < 1 см =>3-9%, 1-2 см => 10%, > 2 см => 30-50%.
• Гиперпластические полипы: не увеличивают риск развития рака, за исключением крупных «зубчатых» полипов.
• «Зубчатая» аденома: промежуточная форма между гиперпластическими и аденоматозными полипами => дисплазия и риск возникновения рака.
• Гамартомные полипы: не увеличивают риск развития рака из полипа, но могут служить признаком других факторов риска => полипозные синдромы.
• Воспалительные полипы: не увеличивают риск развития рака из полипа, но хроническое воспаление (язвенный колит, болезнь Крона) => повышает риск развития рака (в том числе и без полипов).
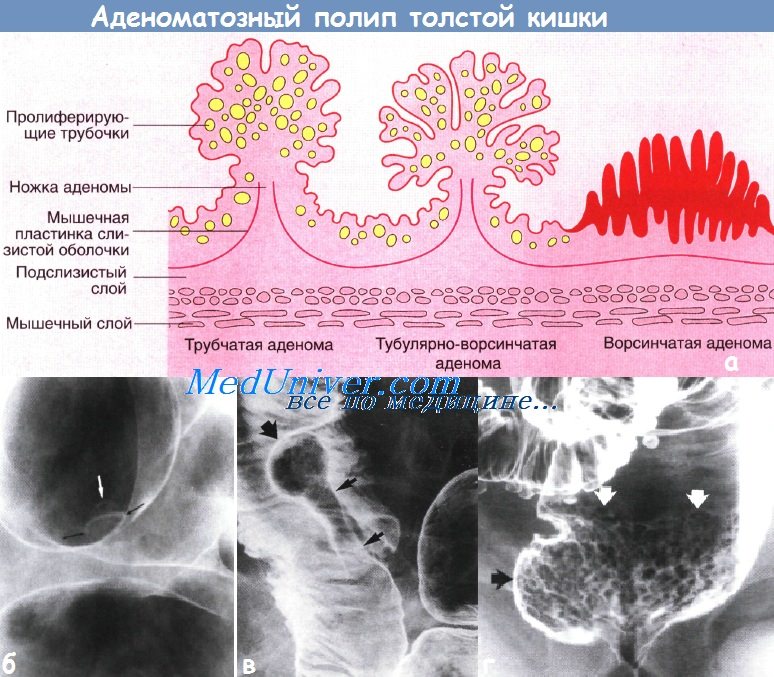
а - Схема строения различных типов аденоматозных полипов толстой кишки
б - Тубулярная аденома размером 6 мм, похожая на шляпу «котелок». Верхушка полипа, обозначенная неровной линией (белая стрелка) — верхняя часть «шляпы».
Вторая неровная линия (черные стрелки) обозначает место, откуда растет ножка полипа в слизистой оболочке — «поля шляпы». Клизма с барием, двойное контрастирование.
в - Тубулярно-ворсинчатая аденома. Верхушка полипа мелкоузловая (показана толстой стрелкой), контур ножки (тонкая стрелка) полипа белого цвета. Клизма с барием, двойное контрастирование.
г - Ворсинчатая аденома прямой кишки. Гладкую слизистую оболочку прямой кишки прерывают полигональные узелки опухоли (показано белыми стрелками).
Плоский характер поражения установлен по отсутствию изменения контура прямой кишки (вид сбоку). Клизма с барием, двойное контрастирование.
г) Патоморфология аденоматозных полипов. По крайней мере, дисплазия низкой степени => дисплазия высокой степени: неправильное ветвление, решетчатая структура желез, потеря полярности, частые митозы:
• Тубулярная аденома: плотно упакованные эпителиальные трубочки с сохраненной апико-базальной дифференцировкой и узкой полоской стромы => небольшая деформация, гиперхромные ядра, редкие фигуры митоза.
• Тубулярно-ворсинчатая аденома: комбинация тубулярного и ворсинчатого компонентов.
• Ворсинчатая аденома: > 80% пальцеобразных выростов.
д) Патоморфология неаденоматозных полипов:
• Гиперпластические полипы: 2-5 мм, наиболее часто выявляются в ректосигмо-идном отделе, часто множественные; удлиненные крипты, неправильное чередование цилиндрических и бокаловидных клеток => папиллярный или зубчатый вид, умеренное количество клеток хронического воспаления.
• Гамартомные полипы: не неопластические, неправильная комбинация тканевых компонентов => имеют вид «швейцарского сыра» - кисты, заполненные слизью. Соединительная ткань с наличием клеток острого и хронического воспаления.
• Воспалительные полипы (псевдополипы).
е) Обследование при полипах
Необходимый минимальный стандарт:
• Скрининг и мониторинг колоректального рака (в соответствии со стандартами).
• Обследование толстой кишки у больных с симптомами.
• Гистологическое исследование удаленных полипов (или биоптатов) => руководство для дальнейшего обследования.
Дополнительные исследования (необязательные). Генетическая консультация при семейном анамнезе/молодом возрасте больного.
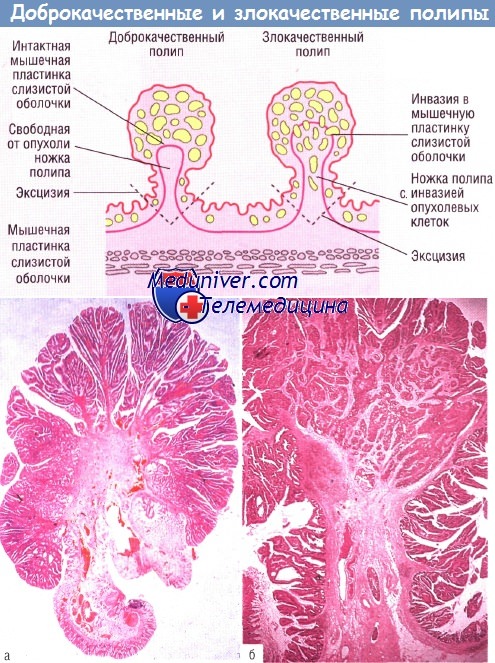
Гистологическая картина различий в строении между доброкачественной и злокачественной аденомой.
Доброкачественная аденома (а), мышечная пластинка слизистой оболочки интактна. Злокачественная аденома (б), инвазия злокачественного эпителия в мышечную пластинку слизистой оболочки.
Близко от основания ножки аденомы видны злокачественные железы в лимфатических сосудах. Окраска гематоксилин-эозином (х 8).
ж) Классификация полипов. Классификация Haggit для малигнизированных полипов => степень опухолевой инвазии в полип на ножке или сидячий полип:
• Полипы на ножке:
- 1 степень: инвазия ограничена верхушкой полипа.
- 2 степень: инвазия в шейку полипа.
- 3 степень: инвазия в ножку полипа.
- 4 степень: инвазия в основание полипа, т.е. в подслизистый слой на уровне кишечной стенки => 10% риск метастазирования в лимфатические узлы (как и при других Т1 опухолях).
• Сидячие полипы => относятся к 4 степени, дополнительно степень инвазии подразделяется по Kudo (Sm1, Sm2, Sm3).
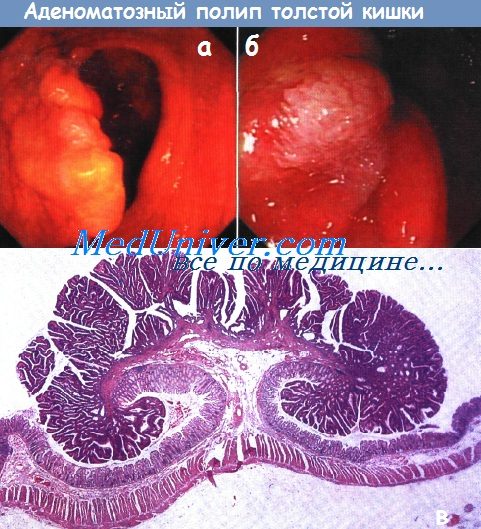
а - Тубулярно-ворсинчатая аденома.
б - Ворсинчатая аденома.
в - Тубулярно-ворсинчатая аденома: гистологический срез через тубулярно-ворсинчатую аденому на короткой ножке.
Заметны утолщение и расширение мышечной пластинки слизистой оболочки на верхушке полипа, непрерывность подслизистого слоя верхушки полипа, ножки полипа и стенки толстой кишки.
з) Неоперативное лечение полипов:
• Эндоскопическая полипэктомия и наблюдение.
• Химиопрофилактика: ингибиторы циклооксигеназы, кальций, аспирин => снижение частоты возникновения метахронных полипов на 35-45%.
• Отсутствие преимуществ резекции по онкологическим принципам: полное удаление (петлей без фрагментации) малигнизированных полипов 1, 2 и 3 степени по Hagitt, хорошо дифференцированных и без лимфоваскулярной инвазии, края > 2 мм.
и) Хирургическое лечение полипов
Показания:
• Любой полип, неподходящий для эндоскопического удаления (помимо прямых противопоказаний).
• Малигнизированный полип с инвазией в подслизистый слой (4 степень по Hagitt, глубокая инвазия на уровень Sm3), края
Хирургический подход:
• Полип толстой кишки: метка татуировкой во время колоноскопии => лапароскопическая или открытая сегментарная резекция (в соответствии с онкологическими требованиями) с первичным анастомозом.
• Полип прямой кишки:
- Трансанальное иссечение или трансанальная эндоскопическая микрохирургия (ТЭМ).
- Низкая передняя резекция (НПР).
к) Результаты лечения полипов:
• Эндоскопическая полипэктомия: снижение заболеваемости раком на 76-90% (в сравнении с историческим уровнем заболеваемости).
• Риск осложнений полипэктомии: перфорация - 0,1-0,3%, кровотечение - 0,5-3% случаев.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Опухоли толстого кишечника – это группа новообразований злокачественного либо доброкачественного характера, локализующихся в разных отделах толстой кишки. Симптомы зависят от вида и расположения неоплазии. Основные проявления – боли в животе, проблемы со стулом, метеоризм, кровотечения, анемия. Диагностируют патологию с помощью аноскопии, ректороманоскопии, колоноскопии, ирригоскопии с двойным контрастированием. Дополнительные методы – УЗИ органов брюшной полости, КТ, анализ на опухолевые маркеры. Лечение хирургическое, при злокачественных неоперабельных опухолях проводят паллиативную терапию.
МКБ-10


Общие сведения
Опухоли толстого кишечника – это доброкачественные либо злокачественные новообразования разной этиологии, которые развиваются из эпителиальной или другой ткани стенок толстой кишки и могут поражать любые ее отделы. Доброкачественные опухоли довольно распространены, по разным данным они выявляются у 16-40% населения. Во многих случаях доброкачественный процесс со временем переходит в злокачественный. Раковые опухоли толстого кишечника занимают третье место среди другой злокачественной патологии пищеварительной системы (после рака желудка и опухолей пищевода).
Среди всей онкопатологии злокачественные опухоли толстого кишечника по частоте уступают только раку легких, раковым новообразованиям в желудке и раку молочной железы. По статистике, в Британии каждый год от этой патологии умирает около 16 000 тысяч больных, а в США – 50 000 пациентов. У мужчин заболевания данной группы, особенно злокачественные, выявляют несколько чаще, нежели у женщин. Актуальность опухолей толстого кишечника возрастает с каждым годом, преимущественно в развитых странах северного полушария. Доброкачественные процессы так же опасны, как и злокачественные, поскольку имеют склонность к малигнизации.

Причины
Причины, которые приводят к возникновению опухолей толстого кишечника, изучаются давно, но к единому мнению ученые, клинические онкологи и проктологи так и не пришли. Все сходятся во мнении, что данная группа заболеваний является полиэтиологичной. Основные этиофакторы:
- Особенности питания. Большое значение имеет диета, богатая животными белками, жирами и бедная клетчаткой. Такой рацион ведет к частым запорам, дисбалансу кишечной флоры. Содержимое кишечника с высоким содержанием желчных кислот и фенолов, обладающих канцерогенными свойствами, дольше контактирует со стенками, что повышает возможность развития опухолей толстого кишечника. Именно с этим связывают большее распространение опухолей толстого кишечника в развитых странах. Также имеют значение канцерогены, которые содержатся в промышленных консервантах, копченых продуктах.
- Воспалительные заболевания кишечника. При длительном течении (5 лет и больше) они могут осложняться раком. Наиболее опасным в этом плане является неспецифический язвенный колит: почти у половины пациентов, которые болеют больше 30 лет, диагностируют злокачественные опухоли. Несколько меньший процент малигнизации отмечается у пациентов с болезнью Крона.Вирусная теория возникновения доброкачественных полипов кишечника пока окончательно не подтверждена.
- Наследственность и возраст. Генетическая предрасположенность полностью доказана в случае таких заболеваний, как диффузный полипоз кишечника, частично доказана при колоректальном раке. Риск формирования патологии повышается с возрастом.
Классификация
Виды опухолей
Опухоли толстого кишечника делят на доброкачественные и злокачественные, а также на опухоли эпителиального и неэпителиального происхождения. По международной морфологической классификации выделяют следующие новообразования:
- Эпителиальные опухоли кишечника: тубулярная аденома, ворсинчатая аденома, тубулярно-ворсинчатая аденома, аденоматоз.Эпителиальные опухоли самые распространенные, они составляют около 92% всех новообразований, имеют большую склонность к злокачественному перерождению.
- Неэпителиальных опухоли кишечника : липома, лейомиома, лейомиосаркома, ангиосаркома и саркома Капоши.
Также среди доброкачественных процессов выделяют опухолеподобные поражения толстой кишки (гамартомы): полип Пейтца-Егерса, ювенильный полип. Среди опухолей толстого кишечника встречаются гетеротопии: гиперпластический или метапластический полип, доброкачественный лимфоидный, воспалительный и глубокий кистозный полип. По распространенности различают одиночные, множественные (сгруппированные и расположенные рассеяно) полипы, диффузный полипоз.
Злокачественные опухоли толстого кишечника по характеру роста разделяют на четыре типа:
- экзофитно-полиповидныеопухоли, которые растут в просвет кишки;
- эндофитно-язвенныеопухоли, распространяющиеся в стенке кишки, часто дают изъязвления;
- диффузно-инфильтративные опухоли (злокачественные клетки имеют диффузное распространение внутри стенок органа);
- аннулярные опухоли - растут по окружности кишки.
В двух последних случаях трудно определяются гистологические границы опухолевого процесса, клетки могут проникать в участки, которые на первый взгляд выглядят здоровыми.
Стадирование опухолей
При классификации злокачественных опухолей толстого кишечника большое значение имеет стадия процесса. Стадийность определяют с помощью международной общепринятой классификации TNM, где T – это степень прорастания опухоли в ткани, N – наличие или отсутствие метастазирования в регионарные лимфатические узлы, M – отдаленное метастазирование.
- T0 – нет признаков опухолевого роста
- Tx – невозможна оценка достоверная первичной опухоли
- Tis – carcinoma in situ, или рак «на месте», не прорастает слизистую
- T1 – распространение опухоли на подслизистый слой
- T2 – прорастание опухолью мышечного слоя
- T3 – распространение опухоли на мышечный слой и проникновение в ткани вокруг толстого кишечника, не покрытые брюшиной.
- Т4 – прорастание опухолью висцеральной брюшины либо распространение на органы и ткани, расположенные по соседству.
Nx – невозможно оценить состояние регионарных лимфатических узлов. N0 – метастазов в регионарных лимфоузлах нет. N1 – метастазы в 1-3 лимфоузлах, находящихся вокруг толстого кишечника. N2 – метастазы в четырех и более лимфоузлах, расположенных вокруг толстого кишечника. N3 – метастазы в лимфоузлах, которые находятся вдоль сосудов. Мx– удаленные метастазы невозможно определить. М0 – метастазов нет. М1 – есть метастазы в отдаленных органах.
Соответственно классификации TNM выделяют четыре стадии раковых опухолей толстого кишечника. Нулевая стадия - TisN0M0. Первая стадия - T1N0M0 или T2N0M0. Вторая стадия - T3N0M или T4N0M0. Третья стадия – любые показатели Т и N1M0, любые показатели T и N2M0 либо любые показатели T и N3M0. Четвертая стадия – любые показатели Т и N, М1.
Наряду с данной классификацией, во многих Европейских странах и странах Северной Америки используют классификацию опухолей С. Е. Dukes, предложенную еще в 1932 году. Опухоли толстого кишечника также разделяют на четыре стадии, обозначенные латинскими буквами. Стадия А – опухолевый процесс распространяется в пределах слизистого и подслизистого слоя (T1N0M0 и T2N0M0). Стадия В – опухоль прорастает во все слои стенок кишечника (T3N0M и T4N0M0). Стадия С – опухоль может быть любого размера, но есть метастазы в регионарные лимфоузлы. Стадия D – есть отдаленные метастазы.
Симптомы опухолей кишечника
Доброкачественные новообразования
Доброкачественные опухоли толстого кишечника часто протекают бессимптомно и выявляются случайно. Иногда у больных появляется дискомфорт в животе, неустойчивый стул или кровь в кале. Большого размера ворсинчатые опухоли из-за гиперпродукции слизи могут вызывать нарушение водно-электролитного баланса, изменения белкового состава крови, анемию. Также крупные доброкачественные опухоли иногда приводят к непроходимости кишечника, провоцируют инвагинации. Симптоматика при множественном или диффузном полипозе может быть более ярко выражена.
Злокачественные новообразования
Раковые опухоли толстого кишечника развиваются достаточно медленно и в самом начале могут клинически не проявляться. Одними из первых симптомов заболевания являются кровотечения и анемия. При опухолях ректума и дистального отдела сигмовидной кишки кровь алая, не смешивается со слизью. Если патологический процесс затрагивает нисходящую ободочную кишку – кровь темная, равномерно перемешанная со слизью и калом. Кровотечения при злокачественном процессе в проксимальных отделах очень часто бывают скрытыми и проявляются только анемией.
Кроме кровотечений, при раковых опухолях толстого кишечника у пациентов могут появиться боли в животе, тенезмы, проблемы со стулом. Запоры возникают на поздних стадиях процесса, в запущенных случаях часто развивается кишечная непроходимость. Раковые поражения прямой кишки вызывают у больных ощущение неполного опорожнения, тенезмы. Пациенты жалуются на общую слабость, потерю аппетита, отмечают резкую потерю веса. С прогрессированием болезни увеличивается печень, появляются признаки асцита.
Диагностика
Для диагностики опухолей толстого кишечника используют целый ряд методик: эндоскопических, рентгеновских
- Эндоскопия кишечника. При аноскопии и ректороманоскопии обнаруживают опухоли и полипы в прямой кишке, дистальном участке сигмовидной кишки.Следующий этап исследования – проведение колоноскопии, которая позволяет выявить небольшие по размеру опухоли толстого кишечника, осмотреть его на всем протяжении. Также с помощью этого метода можно взять биоптат и удалить небольшого размера полипы.

- Рентген кишечника. Ирригоскопию с двойным контрастированием путем введения в кишечник воздуха и бариевой взвеси. Методика позволяет выявить опухоли толстого кишечника разного размера; трудности в диагностике могут возникнуть, если процесс локализирован в слепой кишке. КТ имеет большую чувствительность по сравнению с ирригоскопией, но наиболее достоверные результаты можно получить при выполнении виртуальной колоноскопии.

КТ ОБП. Опухоль поперечной ободочной кишки, прорастающая в переднюю брюшную стенку. (фото Вишняков В.Н.)
Для выявления метастазов при злокачественных опухолях толстого кишечника используют УЗИ органов брюшной полости, компьютерную томографию, сканирование костной системы, при наличии неврологических симптомов – КТ головного мозга. Опухолевые маркеры имеют скорее прогностическое, чем диагностическое значение. При низкодифференцированных новообразованиях повышается раково-эмбриональный антиген, хотя он не специфичен для этого типа опухолей. Самыми информативными маркерами при выявлении первичных опухолей толстого кишечника считаются маркеры СА-19-9 и СА-50, но при рецидивах они могут и не определяться.
Лечение опухолей толстого кишечника
Единственный действенный метод лечения опухолей толстого кишечника в современной онкологии – хирургический. При небольших доброкачественных процессах без признаков малигнизации проводят удаление новообразования, при множественном поражении – часть толстого кишечника Оперативные вмешательства при опухолях прямой кишки проводят путем трансректального доступа.
При злокачественных опухолях толстого кишечника объем операции более радикальный - расширяется до гемиколэктомии, тотальной колэктомии. Удаляют не только новообразование, но и региональные лимфатические узлы, даже если в них не выявлены метастазы. По возможности во время хирургических вмешательств стараются сохранить естественный путь пассажа кишечного содержимого. Если такой возможности нет, выводят колостому на переднюю брюшную стенку. Кроме оперативного лечения, назначают химиотерапию 5-фторурацилом, фторофуром, лучевую терапию.
Прогноз и профилактика
Прогноз при опухолях толстого кишечника не всегда благоприятный. Даже доброкачественные эпителиальные опухоли или полипы имеют высокую склонность к злокачественному перерождению. Во многом выживаемость больных зависит от своевременной диагностики и адекватно проведенной хирургической операции.
Профилактика опухолей толстого кишечника состоит, прежде всего, в правильном питании. Необходимо меньше употреблять копченых и консервированных продуктов, мяса и животных жиров. При выборе продуктов нужно отдавать предпочтение тем, которые содержат большое количество клетчатки. Следует пересмотреть образ жизни: низкая двигательная активность благоприятствует возникновению опухолей толстого кишечника. Необходимо вовремя выявлять и лечить различные воспалительные заболевания желудочно-кишечного тракта.
1. Рак ободочной кишки: практические рекомендации. Учебное пособие / под ред. Петрова В.П., Орловой Р.В., Кащенко В.А. - 2014
4. Рак ободочной кишки: практические рекомендации. Учебное пособие / под ред. Петрова В.П., Орловой Р.В., Кащенко В.А. - 2014
Полипы толстой кишки – это доброкачественные опухолевидные образования, происходящие из железистого эпителия слизистой оболочки толстого кишечника. Широко распространены, склонны к бессимптомному течению. Могут вызывать расстройства стула, боли в животе, появление слизи и крови в кале. В отдельных случаях способны озлокачествляться либо провоцировать развитие кишечной непроходимости. Диагностируются с учетом жалоб, данных объективного осмотра, ректального исследования, рентгенологических и эндоскопических методик. Лечение – эндоскопическое или хирургическое удаление полипа, резекция пораженного участка кишечника.
МКБ-10
D12 Доброкачественное новообразование ободочной кишки, прямой кишки, заднего прохода [ануса] и анального канала

Общие сведения
Полипы толстой кишки – доброкачественные выросты железистого эпителия слизистой толстого кишечника в виде узлов на широкой или тонкой ножке. По данным некоторых исследователей, подобные образования ЖКТ выявляются у 10-20% жителей планеты. Другие ученые указывают более низкие цифры, полагая, что полипы толстой кишки встречаются у 2,5-7,5% населения. Такая разница в данных обусловлена невозможностью точно установить распространенность заболевания из-за склонности полипов к бессимптомному течению.
Полипы толстой кишки возникают у пациентов всех возрастов, однако чаще (за исключением ювенильных полипов) обнаруживаются у людей зрелого возраста. Риск развития опухолей увеличивается после 50 лет. Полипы часто становятся случайной находкой при проведении исследований ЖКТ по другим поводам. Нередко диагностируются только после развития осложнений или злокачественной трансформации. Бывают одиночными и множественными. Существуют заболевания, при которых количество полипов толстой кишки может достигать нескольких сотен или тысяч штук. Обычно такие болезни носят наследственный характер. Лечение проводят специалисты в области клинической проктологии, абдоминальной хирургии и онкологии.

Причины
Существует несколько гипотез, объясняющих возникновение полипов толстой кишки. Наиболее распространенной является теория, согласно которой неоплазии образуются на фоне хронических воспалительных изменений слизистой оболочки кишечника. Специалисты отмечают, что подобные изменения часто возникают вследствие несбалансированного нерегулярного питания, употребления фаст-фуда, большого количества легкоусвояемых углеводов, жирной, жареной, соленой, острой и пряной пищи при недостатке свежих овощей и фруктов.
Такой рацион способствует снижению перистальтической активности кишечника и увеличению количества вредных соединений в кишечном содержимом. Из-за расстройств перистальтики содержимое медленнее продвигается по кишечнику, и вредные вещества долго контактируют с кишечной стенкой. Это обстоятельство усугубляется повышением плотности каловых масс, обусловленным всасыванием жидкости из слишком медленного движущегося кишечного содержимого. Твердые фекальные массы травмируют стенку кишечника при движении. Все перечисленное вызывает хроническое воспаление слизистой оболочки кишки.
Наряду с теорией воспалительных изменений, существует теория нарушений эмбриогенеза, объясняющая образование полипов толстой кишки сбоями в процессе внутриутробного развития кишечной стенки. Некоторые синдромы, сопровождающиеся образованием полипов, имеют наследственную природу. Полипы толстой кишки нередко сочетаются с другими заболеваниями пищеварительной системы. Кроме перечисленных факторов риска и возможных причин развития полипов ученые указывают на негативное влияние вредных привычек (курения, злоупотребления алкоголем), гиподинамии и неблагоприятной экологической обстановки.
Классификация
В клинической практике используется несколько систематизаций полипов толстой кишки. С учетом формы выделяют полипы, похожие на гриб, с узкой или широкой ножкой; образования, напоминающие губку; полипы в форме виноградной грозди и в виде плотного узла. С учетом количества различают:
- Одиночные полипы
- Множественные полипы – группы узлов, локализующихся в одном или разных отделах толстого кишечника
- Диффузный семейный полипоз – наследственное заболевание, сопровождающееся образованием сотен или даже тысяч полипов толстой кишки, которые обычно относительно равномерно распределяются по кишечнику.
С учетом морфологической структуры выделяют:
- Железистые (аденоматозные) полипы толстой кишки. Являются самым распространенным видом полипов, обнаруживаются у половины больных. Представляют собой плотные розоватые или красноватые гиперпластические разрастания железистого эпителия, обычно грибовидной формы, реже – ветвящиеся, стелющиеся по слизистой оболочке. Средний диаметр аденоматозных полипов составляет 2-3 см. Образования не склонны к изъязвлению и кровоточивости. Могут малигнизироваться.
- Железисто-ворсинчатые (аденопапиллярные) полипы толстой кишки. Диагностируются у 20% больных. Представляют собой переходную форму между железистыми и ворсинчатыми образованиями. Могут озлокачествляться.
- Ворсинчатые (папиллярные) полипы толстой кишки. Выявляются у 14% пациентов. Представляют собой узлы или стелющиеся образования, имеющие насыщенный красный цвет из-за большого количества кровеносных сосудов. Могут достигать 3-5 и более см. Ворсинчатые полипы часто изъязвляются и кровоточат, возможно образование участков некроза. Обладают высокой склонностью к малигнизации.
- Гиперпластические (метапластические) полипы толстой кишки. Выявляются у 75% больных. Представляют собой мягкие узлы, незначительно возвышающиеся над слизистой. Диаметр образований обычно не превышает 5 мм. Не склонны к озлокачествлению.
- Кистозно-гранулирующие (ювенильные) полипы толстой кишки. Относятся к аномалиям развития. Диагностируются в детском и юношеском возрасте. Часто одиночные, обычно имеют ножку, могут достигать больших размеров. Не склонны к малигнизации.
У одного больного может обнаруживаться несколько видов полипов. Существуют также псевдополипы – разрастания слизистой оболочки, по внешнему виду напоминающие полипы кишечника. Образуются при хроническом воспалении. Не имеют склонности к озлокачествлению.
Симптомы полипов
У большинства больных клиническая симптоматика отсутствует, полипы толстой кишки случайно обнаруживаются при проведении инструментальных исследований. У некоторых пациентов наблюдаются ноющие, распирающие или схваткообразные боли в боковых и нижних отделах живота, исчезающие или ослабевающие после акта дефекации. Могут выявляться расстройства стула в виде диареи, запоров или их чередования. При ворсинчатых полипах толстой кишки, расположенных в нижних отделах кишечника, больные могут сообщать о слизи и крови в фекальных массах.
При других видах полипов этот симптом обычно не выявляется из-за отсутствия склонности к кровоточивости и образованию слизи. Высоко расположенные ворсинчатые полипы толстой кишки могут кровоточить и выделять слизь, но при прохождении по кишечнику примеси частично перерабатываются, частично смешиваются с калом, поэтому визуально, как правило, не определяются. Объем кровопотери при кровотечениях из полипов незначительный, однако частое повторение таких кровотечений может стать причиной развития анемии.
Осложнения
В отдельных случаях крупные полипы толстой кишки блокируют просвет кишечника и провоцируют развитие кишечной непроходимости, проявляющейся интенсивными болями схваткообразного характера, тошнотой, рвотой, вздутием живота, отсутствием стула и газов. Подобные состояния требуют проведения неотложного оперативного вмешательства. Возможно озлокачествление полипов толстой кишки с развитием колоректального рака, прорастанием соседних органов, образованием лимфогенных и гематогенных метастазов.
Диагностика
Диагноз полипы толстой кишки выставляют с учетом клинических признаков, данных физикального осмотра, ректального исследования, лабораторных и инструментальных методик. При пальпации живота выявляется болезненность в области поражения. Результат анализа кала на скрытую кровь может быть как положительным, так и отрицательным. Ирригоскопия свидетельствует о наличии одиночных или множественных дефектов наполнения, однако эта методика достаточно эффективна только при полипах размером более 1 см. Ректальное пальцевое исследование информативно только при низком расположении полипов толстой кишки.
Для осмотра прямой кишки и вышележащих отделов кишечника используют эндоскопические методы – ректороманоскопию или колоноскопию. Процедуры позволяют визуализировать полипы любого размера, определять их количество, форму, диаметр и локализацию, выявлять кровоточащие, изъязвившиеся и некротизировавшиеся образования, а также получать образцы ткани для гистологического исследования. В отдельных случаях при подозрении на полипы толстой кишки для уточнения диагноза также используют КТ, которая дает возможность получать трехмерные снимки толстого кишечника, заполненного контрастным препаратом.
Лечение полипов толстой кишки
Единственным способом лечения является хирургическое удаление полипов. При небольших образованиях без признаков малигнизации возможно использование щадящих эндоскопических методик. Операция проводится во время колоноскопии. В кишечник вводят эндоскоп со специальной петлей, петлю набрасывают на полип толстой кишки, перемещают к его основанию и удаляют узел, одновременно осуществляя электрокоагуляцию кровоточащего основания. Вмешательство хорошо переносится больными и не требует госпитализации. Трудоспособность восстанавливается в течение 1-2 дней.
Полипы толстой кишки больших размеров тоже иногда удаляют эндоскопическим способом, однако при подобных операциях повышается риск развития осложнений (кровотечения, перфорации толстого кишечника), поэтому такие вмешательства должны проводиться только опытными хирургами-эндоскопистами, применяющими современное оборудование. Возможна также резекция крупных полипов толстой кишки с использованием классических хирургических техник. После лапаротомии хирург вскрывает толстый кишечник в зоне расположения полипа, иссекает образование, а затем ушивает кишку. Такие операции проводятся в условиях стационара.
При множественных полипах толстой кишки, образованиях с признаками малигнизации и полипах, осложнившихся кишечной непроходимостью и некрозом стенки кишки, может потребоваться резекция пораженного участка кишечника. Объем резекции зависит от вида и распространенности патологического процесса. Наследственный семейный полипоз, относящийся к категории облигатных предраков, является показанием к субтотальной колэктомии с формированием колостомы. После проведения хирургических операций больным выполняют перевязки, назначают анальгетики и антибиотики.
Прогноз и профилактика
Прогноз при неосложненных полипах толстой кишки без признаков озлокачествления благоприятный. В остальных случаях результат лечения определяется состоянием больного и тяжестью патологии. После удаления полипов пациенты должны регулярно проходить осмотры проктолога. Показаны регулярные эндоскопические исследования для своевременного выявления рецидивов. Продолжительность наблюдения и частота колоноскопии зависят от вида полипов толстой кишки.
Доброкачественные опухоли толстого кишечника – это новообразования, локализующиеся в разных отделах толстой кишки, происходящие из различных слоев кишечной стенки и не склонные к метастазированию. Симптомами данной группы заболеваний являются периодические боли по ходу толстого кишечника, незначительные кровотечения из заднего прохода и расстройства стула. Для диагностики доброкачественных опухолей толстого кишечника используется колоноскопия, ирригоскопия, ректороманоскопия, пальцевое исследование прямой кишки, анализ кала на скрытую кровь, общий анализ крови. Лечение доброкачественных опухолей заключается в их удалении при помощи эндоскопии или путем резекции участка кишки.
МКБ-10
D12 Доброкачественное новообразование ободочной кишки, прямой кишки, заднего прохода [ануса] и анального канала

Общие сведения
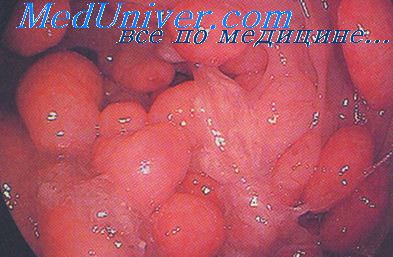
Доброкачественные опухоли толстого кишечника представляют собой различные по строению новообразования, обычно растущие в просвет кишечника и не дающие метастазы в другие органы. Чаще всего они представлены аденоматозными полипами, которые развиваются из эпителиальной ткани. Реже выявляются липомы, ангиомы, фибромы, лейомиомы и другие неэпителиальные опухоли. Эти образования преимущественно встречаются у людей старше 50 лет.
Существуют наследственные формы заболевания, которые могут обнаруживаться у детей и долгое время протекать бессимптомно. К ним, например, относится семейный полипоз толстой кишки. Опасность данной патологии заключается в том, что со временем она может трансформироваться в рак, что связано с потерей способности клеток опухоли к дифференцировке. Изучением доброкачественных опухолей колоректальной локализации занимается проктология и онкология. Диагностика и лечение данной патологии проводится проктологами, онкологами, гастроэнтерологами и абдоминальными хирургами.

Причины
Причины образования доброкачественных опухолей толстого кишечника окончательно не изучены. Одним из важнейших факторов, играющих основную роль в развитии новообразований кишечника, считается наследственность: если у родственников имеются полипы кишечника, то риск развития доброкачественной опухоли кишки повышается.
Данный патологический процесс может развиваться на фоне чрезмерного употребления жирной пищи и недостаточного введения в рацион продуктов, содержащих клетчатку. Риск появления доброкачественных неоплазий толстой кишки повышается у людей с частыми и длительными запорами. Нередко заболевание развивается на фоне неспецифического язвенного колита, хронического воспаления толстого кишечника и болезни Крона. К факторам риска также относят длительный стаж курения, низкую физическую активность и возраст больше 50 лет.
Классификация
Доброкачественные опухоли толстого кишечника представлены липомами, лейомиомами, лимфангиомами, невриномами, фибромами, гемангиомами, аденоматозными полипами и ворсинчатыми опухолями. Кроме того, к этой категории относится семейный полипоз толстой кишки и карциноидные опухоли.
- аденоматозные полипы являются самыми распространенными доброкачественными новообразованиями, которые развиваются из эпителиальной ткани.
- липома - наиболее часто встречающаяся доброкачественная опухоль неэпителиального генеза. По распространенности она лишь немного уступает полипам. Липома отличается от других новообразований мягкой консистенцией.
- фиброма - относительно редкая опухоль толстого кишечника, которая развивается из соединительной ткани и встречается преимущественно у людей пожилого возраста.
- лейомиома берет начало из гладких мышечных волокон, относится к редким новообразованиям. Невринома отличается мелкими размерами и ростом внутрь слизистой и серозной оболочки.
- гемангиома развивается из ткани сосудов толстого кишечника и располагается ближе к границе прямой кишки. Эта доброкачественная опухоль чаще других проявляется кишечными кровотечениями.
Симптомы опухолей кишечника
Клиническая симптоматика доброкачественных опухолей толстого кишечника зависит от их размеров. Небольшие по размеру новообразования могут никак не проявляться и часто обнаруживаются только во время эндоскопии. Поэтому в большинстве случаев такие доброкачественные опухоли толстого кишечника протекают практически бессимптомно. При размерах новообразования более 2 см оно проявляется кровянистыми выделениями при акте дефекации и другим симптомами, которые зависят от структуры и локализации процесса.
Кроме того, доброкачественные опухоли сопровождаются болью в животе различной интенсивности. Болевые ощущения обычно локализуются в боковых зонах живота. Боль может иметь как ноющий, так и схваткообразный характер. Как правило, она усиливается перед актом дефекации и стихает после опорожнения кишечника.
При доброкачественных новообразованиях могут наблюдаться расстройства стула в виде диареи или запоров. При наличии у больного кровотечений из опухоли возможно появление симптомов анемии, таких как слабость, бледность кожи и снижение работоспособности. Периодически доброкачественные опухоли толстого кишечника проявляются вздутием живота, рвотой или тенезмами. Отличительной особенностью этих новообразований от злокачественных является отсутствие симптомов опухолевой интоксикации: снижения массы тела, обильного потоотделения, утомляемости и потери аппетита.
Если диффузный полипоз протекает без осложнений, он обычно не приводит к нарушению общего самочувствия больных. Кроме того, при неосложненном течении заболевания пальпация не сопровождается болезненностью в проекции толстого кишечника.
Осложнения
Диффузный полипоз толстой кишки часто сопровождается периодическими кишечными кровотечениями, которые напоминают симптомы геморроя. Кровянистые выделения обычно возникают после схваткообразных болей в нижней половине живота или дефекации. Чаще всего кровотечения наблюдаются при локализации полипов в области сигмовидной и прямой кишки. Крупные доброкачественные полипы могут приводить к полной или частичной кишечной непроходимости, которая является грозным осложнением.
Диагностика
Для диагностики доброкачественных опухолей толстого кишечника используются лабораторные и инструментальные методы исследования. Данные осмотра проктолога в большинстве случаев являются неинформативными. В некоторых случаях может отмечаться бледность кожи и наличие кровянистых выделений из ануса.
- Лабораторные исследования. Применяется общий анализ крови, в котором при наличии кровотечений отмечается снижение уровня эритроцитов и гемоглобина. Признаки анемии чаще всего наблюдаются при множественных кровоточащих полипах толстой кишки. Если доброкачественные опухоли толстого кишечника осложняются воспалением слизистой оболочки, эрозиями или присоединением вторичной инфекции, в общем анализе крови выявляется повышение уровня лейкоцитов и ускорение СОЭ. При проведении анализа кала на скрытую кровь диагностируются незначительные кровотечения, незаметные при осмотре.
- Ирригоскопия. Для лучшей визуализации кишки вводят контраст, содержащий барий. При помощи этого исследования обнаруживаются дефекты наполнения слизистой, что свидетельствует о наличии опухоли. Рентгенологическим критерием доброкачественных опухолей толстого кишечника является наличие подвижного дефекта наполнения с гладкими, ровными и четкими краями без изменений рельефа слизистой оболочки. Наличие этих признаков позволяет отличить доброкачественные новообразования от злокачественных.
- Эндоскопия кишечника. Важным методом диагностики доброкачественных опухолей является эндоскопия различных отделов толстого кишечника. При помощи ректороманоскопии осматривают прямую кишку и нижние отделы толстого кишечника. Колоноскопия дает возможность осмотреть весь кишечник на предмет доброкачественных новообразований. При проведении данной диагностической процедуры проктолог может взять образцы ткани для морфологического исследования, что даст возможность уточнить морфологию опухоли и определиться с тактикой лечения.

В большинстве случаев (60-75%) доброкачественные опухоли толстого кишечника хорошо визуализируются при помощи ректоскопа или колоноскопа. Полипы могут располагаться либо на тонкой ножке, либо на широком основании. Слизистая оболочка доброкачественных опухолей толстого кишечника имеет нормальный розовый цвет, хотя в некоторых случаях может быть пурпурно-красной, выделяясь на фоне окружающих тканей. При развитии воспаления слизистая оболочка доброкачественных опухолей становится отечной и гиперемированной, что хорошо видно при эндоскопии толстого кишечника. В случае появления эрозий визуализируется дефект слизистой с отечными краями, покрытый фибринозным налетом.
Лечение опухолей кишечника
Для лечения используются хирургические методы, которые предполагают удаление новообразований. Фармакотерапия при этой группе заболеваний считается неэффективной. Полипоз любой локализации является предраковой патологией, поэтому его рекомендуется устранять оперативно. Одиночные полипы удаляются при помощи эндоскопической электрокоагуляции или резекции ободочной кишки. При выраженном множественном полипозе с высоким риском развития рака может быть рекомендовано радикальное удаление ободочной кишки - колэктомия. После подобных оперативных вмешательств проводятся реконструктивные операции на ободочной кишке, которые позволяют восстановить нормальную работу кишечника.
Тактика лечения других типов доброкачественных опухолей толстого кишечника определяется видом новообразования, его размером, а также наличием или отсутствием осложнений. Для устранения одиночных доброкачественных неоплазий сегодня используют колоноскопию с эндоскопическим удалением образования. Данный метод применим при наличии солитарного опухолевого узла с выраженной ножкой. Эндоскопическое удаление хорошо переносится пациентами, которые уже на следующий день полностью восстанавливаются и могут возвращаться к привычному образу жизни.
Удаленное новообразование обязательно отправляют на гистологическое исследование, на котором можно уточнить морфологию опухоли и удостовериться в том, что в ней нет злокачественных клеток. В некоторых случаях проводится хирургическое лечение путем выполнения органосохраняющих или радикальных операций. При наличии ангиомы толстой кишки, которая также является доброкачественным заболеванием, показано наложение лигатур или криодеструкция.
После удаления доброкачественных опухолей больших размеров через год рекомендуется контрольная эндоскопия, которая позволит не пропустить образование новых полипов. Если на месте удаленной опухоли снова возникают новообразования, то их нужно обязательно повторно удалять. При отсутствии новых полипов на контрольной колоноскопии следующую диагностическую процедуру проводят через 3 года.
Прогноз и профилактика
При правильном и своевременном удалении доброкачественных опухолей толстого кишечника эта группа заболеваний имеет благоприятный прогноз. Однако если полип перерастает в злокачественную опухоль, то заболевание может привести к смертельному исходу. После удаления доброкачественного новообразования для своевременного выявления рецидивов проводят повторную ректороманоскопию, ирригоскопию или колоноскопию.
Вторичные опухоли тонкой кишки. Эпителиальные опухоли толстой кишки.
В червеобразном отростке можно часто встретить метастазы опухолей органов брюшной полости. В случае обсеменения брюшины метастатические узелки располагаются на серозной оболочке, при лимфогенном или гематогенном метастазировании скопления опухолевых элементов чаще обнаруживают неравномерно по периметру отростка, концентрируясь обычно у его ворот. Нередко группы опухолевых клеток обнаруживают в лимфатических щелях и сосудах стенки.
Чаще всего в слизистой оболочке отростка встречают гиперпластические полипы, аналогичные гипернластическим полипам толстой кишки. Гамартомные полипы (ювенильные, Пейтца Егерса) встречают редко. Несколько чаще они обнаруживаются в отростке при диффузном полипозе толстой кишки.
Эндометриоз. В стенке отростков, удаленных у женщин пубертатного возраста, могут встречаться очаги эндомегриоза обычно в субсерозном слое в виде нечетко отграниченных сине-багровых пятен или бляшек. Возможно сочетание с эндометриозом других органов. Гистологическая картина обычно типична для эндомегриоза. Однако в случаях со скудной стромой и полиморфизмом эпителия желез обнаруженные изменения можно принять за метастаз железистого рака, который чаще располагается в наружных слоях отростка.
Эпителиальные опухоли толстой кишки.
Доброкачественные эпителиальные опухоли толстой кишки до недавнего времени имели множество обозначений: полип, кишечный полип, слизистый полип, ворсинчатый полип, папиллома, ворсинчатая опухоль, железистый полип. Такие термины, как полип или ворсинчатая опухоль, отражают лишь макроскопические особенности опухоли и не несут в себе гистологическое содержание. Гистологическое строение эпителиальной опухоли точнее отражает термин «аденома». Выделяют 3 тина аденом: тубулярную, ворсинчатую и тубулярно-ворсинчатую.
Дифференциальная диагностика различного вида аденом строится на соотношении железистых и ворсинчатых структур.
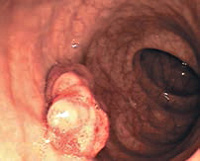
Тубулярная аденома (железистый полип) — наиболее распространенная доброкачественная опухоль толстой кишки, составляет около 60% всех удаленных аденом. Тубуляриые аденомы имеют ножку или широкое основание, поверхность их гладкая или крупнодольчатая. При микроскопическом исследовании состоят из большого числа округлых или извитых желез, довольно тесно примыкающих друг к другу, и слабо развитой стромы с большим количеством тонкостенных сосудов. В строме обычно отмечают лимфоидную инфильтрацию разной степени выраженности. Дисплазия эпителия тубулярных аденом, как правило, умеренная. Наблюдают определенную зависимость между увеличением размеров аденомы и степенью дисплазии.
Малигнизацию выявляют редко (0,2—2%), особенно низок этот процент в группе аденом диаметром менее 0,5 см.
Ворсинчатые аденомы в отличие от тубулярных имеют большие размеры, превышающие в подавляющем большинстве случаев 1 см. Наряду с полиповидными формами на ножках или на широком основании наблюдают своеобразные стелющиеся («ковровые») ворсинчатые аденомы, занимающие изредка десятки квадратных сантиметров поверхности слизистой оболочки толстой кишки. Обильное выделение слизи (до 1 литра и более), описывавшееся как типичный клинический симптом у больных ворсинчатыми аденомами, всгречается редко даже при крупных опухолях. Микроскопически выявляют многочисленные тонкие ворсинки с заостренными кончиками, прослеживающиеся от верхушек до основания, которое располагается вблизи мышечной мембраны слизистой оболочки. На косых срезах ворсинки выглядят как островки рыхлой соединительной ткани, окруженные эпителием, чего никогда не наблюдают на таких же срезах, проходящих через железистые структуры.
В ворсинчатых аденомах степень дисплазии эпителия выражена обычно значительнее, чем при других формах аденом, так же как и частота малигнизации, составляющая от 24 до 60%. Наряду с этим встречаются ворсинчатые аденомы с высокодифференцированным эпителием, содержащим большое количество бокаловидных клеток.
Второе место по распространенности после тубулярных аденом занимают тубулярво-ворсинчатые аденомы. Поверхность их дольчатая, местами ворсинчатая, они часто располагаются на широком основании. Изредка эти аденомы могут стелиться по поверхности кишки без формирования полипа, что придает им сходство с «ковровыми» ворсинчатыми аденомами. При микроскопическом исследовании железы, составляющие большую часть аденомы, извитые неправильной формы, с наличием сосочков, выступающих над поверхностью полипа и в просвет желез. Встречают кистозно расширенные железы с прорывом скопившейся в них слизи в строму и развитием в этой зоне воспалительной реакции. В редкие случаях обнаруживают плоскоклеточную метаплазию эпителия.
Малигнизация в группе тубулярно-ворсинчатых аденом составляет около 10%. Учитывая, что существует прямая зависимость между нарастанием степени дисплазии эпителия аденом и их малигнизацией, при описании аденом следует отмечать и выраженность дисшшзии. При слабой сгепени дисплазии железы имеют правильную округлую форму, их эпителий располагается в один ряд. Ядра эпителиальных клеток незначительно увеличены, фигуры митоза встречаются редко. В железах много бокаловидных клеток. При значительной (тяжелой) дисплазии наблюдают выраженную структурную и клеточную атинии. Железы имеют неправильную форму с развитием на отдельных участках криброзных структур. Эпителий желез становится псевдомногорядным, что обусловлено увеличением размеров ядер и смещением их (в части клеток в апикальном направлении). Ядра гиперхромные, число фигур митоза может увеличиваться. Бокаловидные клетки встречаются редко или полностью отсутствуют. Из-за плотного примыкания желез друг к другу строма определяется в виде тонких прослоек.
При умеренной дисплазии изменения соответствуют промежуточному положению между описанными группами.
Наиболее важным для патологоанатома вопросом является определение границы между значительной дисплазией и началом рака. По мнению отдельных исследователей, эта стадия должна квалифицироваться как рак in situ. Однако для органов желудочно-кишечного тракта, по утверждению некоторых ведущих специалистов, нет обоснованных критериев, которые позволяли бы отличать рак in situ от значительной дисплазии эпителия аденом, и такие изменения предлагают объединить в одну группу со значительной дисплазией эпителия или выделить их в группу резко выраженной дисплазии. Эти предложения аргументируют еще и тем, что пока опухоль ограничена пределами слизистой оболочки, лимфогенные метастазы практически не возникают.
Рак развивающийся из аденом, но классификации ВОЗ диагностируют в тех случаях, когда обнаруживают прорастание раковых комплексов в мышечную мембрану слизистой оболочки или подслизистую основу. Однако следует иметь в виду, что изредка сходные изменения могут быть обусловлены псевдокарциноматознои инвазией, вызванной травматическим перемещением эпителия в подслизистую основу, например при перекруте ножки полипа. В этих случаях железы, проникающие под эпителий, могут иметь неправильную форму, заполняться слизью, однако выстилающий их эпителий не имеет признаков выраженной дисплазии, а в окружающей ткани часто определяют следы старых или свежих кровоизлияний.
Среди тубулярных и тубулярно-ворсинчатых аденом изредка встречаются опухоли, железы которых выстланы не «темными» дисплазированными всасывающими клетками, характерными для обычных аденом, а секретирующими бокаловидными клетками. Количество и размеры их значительно увеличены, многие клетки имеют сходство с перстневидными, что придает этим аденомам своеобразный «светлоклеточный» характер.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

