Что такое эпидермальный барьер кожи
Обновлено: 02.05.2024
В статье приводятся современные сведения о формировании барьерных свойств эпидермальных структур кожи. Раскрываются патогенетические особенности нарушений барьерных свойств кожи при воспалительных и десквамативных дерматозах в детском возрасте.
Disturbance of skin barrier properties as factor of chronization of dermatoses in children, treatment: theoretical and practical innovations
Current article describes up-to-date information about barrier properties forming in epidermal structures of the skin. Description of pathogenetic qualities of disturbance in skin barrier properties during inflammatory and desquamative dermatoses in children is given.
Кожа человека выполняет множество жизненно важных функций. Это основной орган, осуществляющий контакт с внешней средой, обеспечивающий барьер, что позволяет организму сохранять гомеостаз и предотвратить обезвоживание. Существенную роль в формировании барьерных свойств кожи играет эпидермальный барьер — это собирательное понятие, характеризующее роговой слой, его состояние и происходящие в нем процессы кератинизации, синтез высокоспециализированных межклеточных липидов, образование натурального увлажняющего фактора, десквамацию [1]. Осуществление барьерных функций кожи в целом обеспечивается посредством многочисленных кооперативных взаимодействий различных структур эпидермиса, дермы, клеток местного иммунологического надзора, экскреторной функцией сальных и потовых желез и т. д. [2].
Особое патогенетическое значение имеет понимание дермальных изменений, происходящих в эпидермисе пациентов, страдающих дерматозами, в основе которых лежат воспалительные и десквамативные процессы, происходящие в эпидермисе.
В еще большей степени это касается детей первых лет жизни, имеющих ряд анатомо-конституциональных особенностей строения кожи, обусловливающих незрелость эпидермальных и дермальных барьерных структур. Среди них: нежный и рыхлый эпидермис, тонкая базальная мембрана, нейтральная или слабощелочная рН, повышенная проницаемость эндотелия сосудов, высокая резорбционная способность жирорастворимых веществ и ряд других.
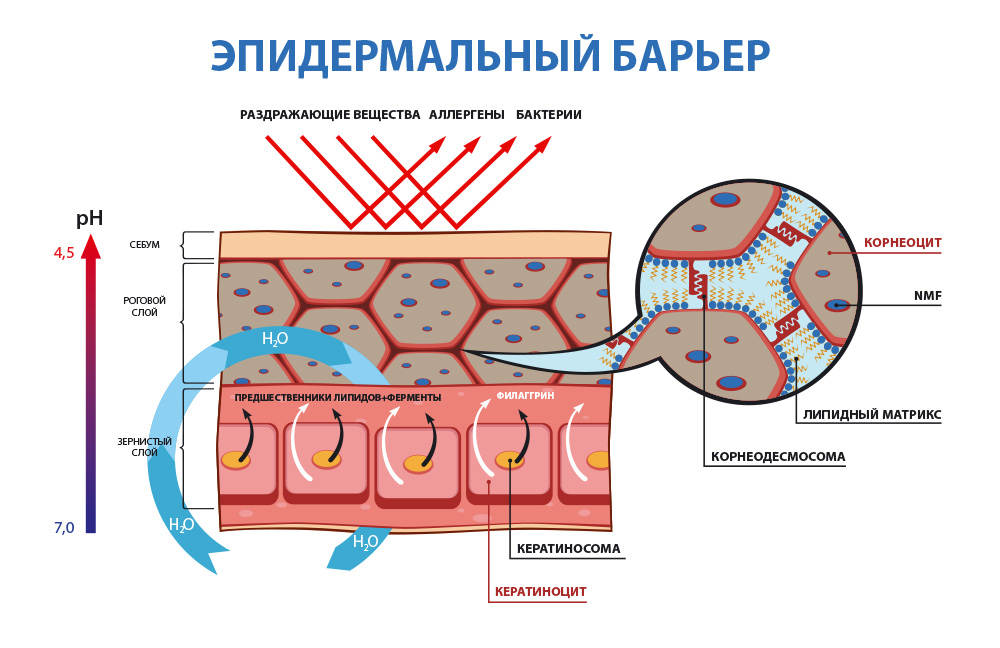
Как упоминалось выше, одно из ведущих мест среди защитных барьеров эпидермиса в настоящее время отводят роговому слою. Ранее считалось, что роговой слой это отмершие участки кожи с аморфной массой кератиновых нитей, исследования последних лет показали, что это живая, динамичная и очень активная ткань с выраженным метаболизмом липидов в межкератиноцитарном матриксе, таких как церамиды, гликосилкерамиды, свободные сфингоидные основания, холестерол и его сульфаты, жирные кислоты, фосфолипиды, некоторые другие, а также упорядоченной структурой и движением кератиноцитов [3–5]. Известно, что процессы естественной кератинизации в эпителиальных клетках обеспечиваются белком филаггрином, осуществляющим агрегацию филаментов — компонентов цитоскелета. В результате этого процесса формируются постклеточные белковые структуры, в которых отсутствуют органеллы — корнеоциты. «Мертвыми» эти клетки считают потому, что они не синтезируют белки и не реагируют на влияния различных сигнальных молекул [2].
Двойные ковалентные связи жирных кислот прочно, подобно «цементу», скрепляют липидные пласты между собой и с роговыми «кирпичиками» корнеоцитов, образуя подобие кирпичной кладки, тем самым обеспечивается механическая прочность рогового слоя. Важно отметить также тот факт, что высокоспециализированные липиды рогового слоя образуют биполярную прослойку между кератиноцитами таким образом, что более полярная гидрофильная фаза располагается между двумя кристаллическими, наподобие «сэндвича» по A. Rawlings, 2003 [2].
Указанная структура позволяет препятствовать трансэпидермальной потере воды, проникновению через кожу водорастворимых веществ и обеспечивает целостность кожи.
В обеспечении надежности эпидермального барьера также важное значение имеет наличие на его поверхности водно-липидной мантии Маркионини, являющейся смесью кожного сала, секрета эккринных потовых желез и церамидов рогового слоя [3, 6]. Эмульгирование кожного сала происходит благодаря гидрофильным высокомолекулярным спиртам и холестеролу, входящему в его состав. При этом на поверхности кожного покрова создается слабокислый рН (4,5–5,5). Благодаря такому составу данная водно-липидная эмульсионная пленка выполняет ряд уникальных функций:
- поддержание нормальной эластичности кожи, препятствие ее пересушиванию;
- поддержание постоянной температуры тела (за счет изменений ее физического состава);
- нейтрализация щелочей органическими жирными кислотами, поддержание постоянного слабокислого pH;
- подавление размножения микроорганизмов благодаря свободным низшим жирным кислотам кожного сала;
- один из путей экскреции продуктов метаболизма, лекарственных и токсических веществ.
Таким образом, сложная динамическая система межклеточных взаимодействий и межкератиноцитарного обмена липидов создает стойкий, малопроницаемый эпидермальный барьер, надежно защищающий от воздействия факторов внешней среды, а также предотвращающий от трансэпидермальной потери влаги.
Одним из частых клинических проявлений многих кожных болезней, например, таких как ихтиоз, кератодермии, атопический дерматит, экзема, псориаз, хейлит, болезнь Дарье, болезнь Девержи и др., является сухость кожи следствие изменения соотношения и содержания липидов [4].
Сухая кожа — это истонченная кожа с шелушением и/или мелкими трещинами и субъективным ощущением стягивания. Причинами сухости, как правило, являются дегидратация рогового слоя и нарушения кератинизации, свидетельствующие о нарушении барьерной функции кожи. В некоторых случаях нарушение проницаемости является первичным патогенетическим звеном, влекущим за собой комплекс патологических изменений, в других случаях нарушение барьерной функции рогового слоя ухудшает течение уже существующих заболеваний [6]. В последнее время все большее число исследователей доказывают, что во многих случаях в развитии воспаления и гиперплазии эпидермиса существенную роль играют цитокины, вырабатываемые самими кератиноцитами при повреждении эпидермального барьера. Установлено, что сразу после повреждения рогового слоя повышается концентрация интерлейкина-1α (ИЛ-1α), фактора некроза опухоли α, которые действуют по сигнальному механизму: каждая сигнальная молекула способна стимулировать выработку других сигнальных молекул с различными функциями, которые в свою очередь побуждают клетки к секреции новых биологически активных веществ [6, 7].
При повреждении рогового слоя в эпидермисе разворачивается ответная реакция, направленная на восстановление его липидных структур. Если восстановление происходит недостаточно быстро, то клетки эпидермиса подвергаются массированной атаке со стороны микроорганизмов и токсинов, в процессе которой поврежденные кератиноциты начинают секретировать цитокины, запускающие воспалительную реакцию. Воспаление всегда сопровождается продукцией свободных радикалов, что приводит к дальнейшему повреждению клеток эпидермиса, которые уже не могут обеспечить полное восстановление липидного барьера, поэтому эпидермис постепенно обезвоживается. Кожа становится сухой, шелушащейся и воспаленной.
Наиболее распространенным заболеванием кожи в детской дерматологической практике является атопический дерматит [8]. Нарушения барьерных свойств кожи при этом дерматозе связаны со сложными и многогранными процессами, протекающими в эпидермисе. Так, в роговом слое отмечается снижение уровня свободных церамидов, в частности С1?линолеата, который играет важную роль в формировании билипидного слоя и которому принадлежит особо важная роль в защитном механизме при повторном раздражении. Именно с его недостатком связывают предрасположенность кожи к экзематозным реакциям под воздействием различных ирритантов. Отмечается повышение активности фермента сфингомиелиназы, свободных жирных кислот, сфингозина, фосфатидилхолина, на которые в значительной степени влияют рН и осмотическое давление [2, 6]. Все это в значительной степени изменяет нормальную регуляцию метаболизма липидов, гидролитическую деградацию корнеодесмосом при терминальном разъединении роговых клеток и высвобождение кератиноцитами ИЛ-1α, активирующего ответ эпидермиса на внешние раздражители. Кроме того, имеются данные о дефиците филаггрина у пациентов, страдающих атопическим дерматитом. В процессе деградации этого белка образуется натуральный увлажняющий фактор (natural moisturizing factor, NMF): высвобождающиеся аминокислоты, которые в норме создают высокое осмотическое давление в клетке, осуществляют приток воды в корнеоциты по градиенту концентраций, делая роговые чешуйки упругими. В свою очередь, обезвоживание эпидермиса стимулирует выброс провоспалительных цитокинов, способствуя формированию кожных патологических реакций [4, 7].
Указанные изменения приводят к формированию атопического ксероза, снижению барьерных функций кожи, проявляющемуся агрессией различных микробных агентов, играющих важную роль в хронизации воспаления, носящего атопический или неатопический характер. Сегодня общеизвестным является тот факт, что практически в 100% случаев кожный покров больных атопическим дерматитом колонизирован штаммами золотистого стафилококка, он высеивается как с пораженных, так и с непораженных участков кожи. При этом клинические признаки инфекционного процесса на коже нередко отсутствуют [8, 9].
Колонизация золотистого стафилококка возможна вследствие наличия на клеточной стенке бактерий — рецепторов-адгезинов к ламинину и фибронектину эпидермиса, формирования фолликулярных структур между клетками золотистого стафилококка и корнеоцитами, что приводит к формированию бактериальной биопленки, участвующей в адгезии стафилококка [10]. Также колонизация стафилококка возможна вследствие снижения экспрессии факторов врожденного иммунитета в коже, в частности антимикробных пептидов — дефензинов и кателицидина.
Кроме стафилококка, при атопическом дерматите высеваются и другие микроорганизмы, среди которых наиболее часто встречается стрептококк. Зачастую в очагах поражения обнаруживается микст-инфекция.
Нарушения барьерных свойств кожи также наблюдаются и у пациентов с псориазом. Эти изменения происходят вследствие снижения концентрации свободных и связанных церамидов: C3b, C5 и церамидов В соответственно. Вместе с тем отмечается снижение уровня экспрессии свободных церамидов — C2, C3a и C4; кислот — гидроксикислот, жирных кислот (олеатов и линолеатов, ковалентно связанных с корнеоцитами). Совокупность указанных трансформаций приводит к изменениям сцепления корнеоцитов и нарушениям десквамации.
Особенностями нарушений барьерных свойств кожи при ихтиозе являются снижения уровней свободных церамидов: C3b, C5 и уровня сфингозина, на фоне повышенной концентрации свободных церамидов — C2, C3a и C4. Результатом этих процессов является формирование ретенционного гиперкератоза [3].
Кроме того, нарушения эпидермального барьера у детей, страдающих воспалительными дерматозами, вызывают многочисленные внешние воздействия, приводящие к повреждению, в том числе этому способствуют расчесы, травмы, различные аллергены и ирританты, вторичная инфекция, а зачастую и неправильный уход за кожей [1, 4]. Нарушают, в известной степени, барьерные свойства кожи и беспорядочное использование больными наружных лечебных и косметических средств. В особенности это касается так часто применяемых глюкокортикостероидных лекарственных препаратов, которые вызывают изменения липидного барьера кожи.
Целью наружной терапии воспалительных и десквамативных дерматозов и состояний кожи в детском возрасте являются купирование воспаления и зуда путем назначения противовоспалительных средств, восстановление водно-липидного слоя и повышение барьерной функции кожи посредством использования смягчающих питательных средств. Важен также и последующий адекватный уход за кожей путем назначения очищающих и увлажняющих средств, позволяющих адекватно реабилитировать пациентов и пролонгировать ремиссию [11].
Для проведения рациональной наружной терапии необходимо оценивать характер и локализацию морфологических изменений кожи, выбрать лекарственное средство, учитывая механизмы его действия, подобрать адекватную лекарственную форму в зависимости от активности воспалительного процесса, выраженности клинической симптоматики нарушений барьерных свойств кожи.
В качестве современных средств увлажнения кожи используют различные лечебные косметические формы. Одни из них — средства непосредственного увлажнения — хумиктанты. В их основе натуральные увлажняющие факторы (пирролидонкарболовая кислота, мочевина, производные молочной кислоты), липосомы, полиолы, полисахариды, макромолекулы (хондроитинсульфаты, полисахариды, коллаген, эластин, др.). Средства, препятствующие потере воды, в состав которых входят вещества, образующие пленку, — воски, вазелин, парафин, пергидросквален, ланолин, многоатомные спирты, жирные кислоты, триглицериды, силиконы; либо препараты с кератолитическим действием [2].
Особое внимание в детской дерматологической практике отводится средствам на основе декспантенола, который в клетках кожи быстро превращается в пантотеновую кислоту, являющуюся составной частью коэнзима А и играет важную роль как в формировании, так и в заживлении поврежденного кожного покрова; стимулирует регенерацию кожи, нормализует клеточный метаболизм. Этим требованиям отвечает, например, крем Бепантен, являющийся важной составляющей комплексной наружной терапии ряда воспалительных и десквамативных заболеваний кожи с хроническим течением в детском возрасте. Вместе с тем фармакологические свойства препаратов для наружного лечения на основе декспантенола важны не только как лечебные, но и как профилактические средства, например, при пеленочном дерматите. Декспантенол в виде мази Бепантен формирует защитный барьер против внешних раздражителей (моча, фекалии), а мазевая основа Бепантена, представленная ланолином и мягким белым парафином, предотвращает трансэпидермальную потерю воды [12].
Особенностью современных тенденций создания средств лечебной косметики является комбинация биосовместимых увлажнителей и пленкообразующих веществ, многие из них в своем составе содержат микроэлементы. Тем самым достигается наибольшая эффективность увлажнения и дополнительная модификация действия посредством включения тех или иных микроэлементов [13].
Тем не менее, если обратиться к динамике восстановления кожи, будет видно, что эффективное восстановление барьерной функции кожи наблюдается лишь при использовании смеси трех ключевых липидов (церамидов, холестерина и жирных кислот), взятых в эквимолярном соотношении [6].
Среди аллергологов, педиатров и дерматологов остро дискутируется вопрос о частоте использования воды для очищения как пораженной, так и здоровой кожи [2, 4, 8, 11]. В исследованиях C. Chiang и L. E. Eichenfield (2009) было продемонстрировано уменьшение гидратации рогового слоя у пациентов, страдающих атопическим дерматитом [2, 14]. Мытье кожи водой без последующего нанесения увлажняющих средств резко снижало параметры ее увлажненности, вместе с тем увлажнение без предшествующего очищения с помощью воды существенно увеличивало содержание воды в роговом слое [2, 14, 15].
Также установлено, что скорость восстановления структур кожи, обеспечивающих барьерную функцию, значительно замедляется при наложении окклюзионной повязки на область повреждения. Дело в том, что репаративные процессы инициируются при увеличении трансэпидермальной потери воды. При снижении скорости трансэпидермальной потери воды выработка высокоспециализированных липидов рогового слоя тормозится [2, 15]. Этот факт следует учитывать, например, при выборе памперса при пеленочном дерматите или при выборе повязок в процессе лечения травматических поражений или после хирургических манипуляций.
Несмотря на все косметологические инновации последних лет, важно помнить, что не все кремы, состоящие из вышеуказанных ингредиентов современной фармакокосметологии, могут одинаково применяться и хорошо переноситься всеми пациентами. Так, соотношение одних и тех же ингредиентов для пациентов детского возраста, назначенных в прогрессирующую стадию псориаза, может привести к ухудшению течения кожного патологического процесса, а примененного в стационарную стадию — к улучшению и ускорить разрешение поражений кожи. Аналогично назначение врачом эмолентов должно учитывать состояние кожного покрова у детей в различные стадии и возрастные фазы течения атопического дерматита, важно также учитывать и анатомическую область поражений при назначении того или иного средства.
Адекватное использование местного лечения с применением современных дерматологических технологий имеет высокую безопасность, обеспечивает стойкую ремиссию заболеваний, предупреждает их рецидивирование и значительно улучшает качество жизни маленьких пациентов и членов их семей.
Литература
- Аравийская Е. Р., Е. В. Соколовский, Соколов Г. Н. и соавт. Эритема лица, особенности диагностики и ухода за кожей // Клиническая дерматология и венерология. 2003. № 3. С. 69–73.
- Аравийская Е. Р., Соколовский Е. В. Барьерные свойства кожи и базовый уход: инновации в теории и практике // Вестник дерматологии и венерологии. 2010; 6; 135–139.
- Скрипкин Ю. К. Кожные и венерические болезни. Рук-во для врачей в 4-х т. Т. 3. М.: Медицина. 1995. С. 239–292.
- Суворова К. Н., Тогоева Л. Т., Гришко Т. Н. и соавт. Корнеотерапия при воспалительных и десквамативных дерматозах у детей // Вопросы современной педиатрии. 2005. Т. 4. № 6. С. 39–44.
- Kligman A. M. The biology of the stratum corneum. In: Montagna W., Lobitz M. C. The Epidermis. Jerusalem–New York: Academic press 1964; 387–433.
- Эрнандес Е., Марголина А., Петрухина А. Липидный барьер кожи и косметические средства. М.: ИД «Косметика и медицина», 2005. С. 9–37.
- Nickoloff B. J., Naidu Y. Perturbation of epidermal barrier function correlates with initiation of cytokine cascade in human skin // J. Am. Acad. Dermatol. 1994; 30 (4): 535–546.
- Намазова Л. С., Вознесенская Н. И., Сурков А. Г. Атопический дерматит // Лечащий Врач. 2006. № 4. С. 72–78.
- Мазитова Л. П. Роль микробной гиперсенсибилизации в развитии аллергодерматозов у детей // Вестник дерматологии и венерологии. 2007. № 2. С. 36–38.
- Leyden J. E., Marples R. R., Kligmann A. M. Stafhylococcus aureus in the lesion of atopic dermatitis // Br. J. Dermatol. 1974. Vol. 90. P. 525–530.
- Смирнова Г. И. Современные технологии местного лечения атопического дерматита у детей // Иммунопатология, аллергология, инфектология. 2003. № 3. С. 75–82.
- Галлямова Ю. А. Пеленочный дерматит и травматизация кожи у детей // Лечащий Врач. 2013; 9; 24.
- Mao-Qiang M., Feingold C. R., Thornfeld C. R., Tlias P. M. Optimization of physiological lipid mixtures for barrier repair // J. Invest. Dermatol. 1996. Vol. 106. P.1096–1101.
- Chang C., Eichenfield L. E. Quantitative assessment of combination bathing and moisturizing regimens on skin hydration in atopic dermatitis // Pediatric Derm. 2009; 26: 3: 273–278.
- Grubauer G., Elias P. M., Feingold K. R. Transepidermal water loss: the signal for recovery of barrier structure and function // J. Lipid. Res. 1989; 30: 323–330.
Н. Н. Мурашкин, доктор медицинских наук, профессор

Эпидермальный барьер кожи – это понятие, подчёркивающее одну из основных функций эпидермиса, быть преградой на пути свободного проникновения различных соединений в организм. Важнейшей составной частью эпидермального барьера кожи является роговой слой, кератиновые чешуйки которого “зацементированы” липидной прослойкой.
Эпидермальный барьер кожи наших пациентов испытывает негативное влияние не только плохой экологической обстановки, но и порой бесконтрольного использования косметических средств и процедур.
При нарушении барьерной функции липидного слоя эпидермиса в первую очередь страдает внешний вид кожи. Появляются признаки повреждения – сухость, шелушение и утолщение рогового слоя.
Кожа, эпидермальный слой которой повреждён, становится проницаемой не только для воды, но и для бактерий, токсинов. Поэтому она часто краснеет, зудит и воспаляется.
Причины, приводящие к повреждению эпидермального барьера:
- действие факторов, приводящих к образованию свободных радикалов в коже и повышению перекисного окисления эпидермальных липидов (УФ-излучение, радиация, иммунные реакции);
- прямое разрушающее действие агрессивных веществ на роговой слой (ПАВ, бытовая химия, растворители);
- угнетение активности клеток эпидермиса, которые синтезируют липиды (ПАВ, радиация, УФ – излучение, старение);
- недостаток незаменимых жирных кислот в пищевом рационе (линолевой, линоленовой);
- неправильно подобранные средства домашнего ухода за кожей.
Случай из практики
К нам обратилась женщина 38 лет с жалобой на ухудшение внешнего вида кожи лица на фоне регулярного использования различных косметических средств и процедур. Также она жаловалась на плохую переносимость процедуры очищения кожи, появление чувства стянутости после умывания, раздражение и гиперэстезию. Привычные средства для ухода за кожей, которые она использовала уже несколько месяцев, перестали оказывать прежнее действие.
Из беседы с пациенткой выяснилось, что в течение нескольких месяцев она применяла для умывания гель с содержанием 8% гликолевой кислоты, который самостоятельно приобрела на сайте профессиональной косметики. Она думала, что таким образом избавится от жирного блеска. Также пациентка призналась, что в целях похудения исключила из питания растительные и животные жиры.
Проблема, с которой пациентка пришла на прием, является достаточно распространённым примером хронического повреждения липидной субстанции эпидермиса бесконтрольным использованием AHA-кислот и истощения внутренних ресурсов незаменимых жирных кислот в организме, обусловленного нехваткой растительных и животных жиров в пище, необходимых для синтеза дермальных липидов.
Для восстановления липидного слоя эпидермиса пациентке было рекомендовано:
- заменить средство для очищения и умывания кожи на щадящее, не содержащее ПАВ и AHA-кислот;
- принимать капсулы с рыбьим жиром во время еды 1 раз в день в течение 1 месяца в качестве источника незаменимых жирных кислот;
- наносить мазь Радевит ® Актив на кожу лица 2 раза в день в течение 1 месяца.
Витамины А, D, E, входящие в состав мази Радевит ® Актив, оказывают регенерирующее, антиоксидантное, иммуномодулирующее действие и, таким образом, способствуют восстановлению нормального функционирования клеток кожи.
Радевит ® Актив создан на водно-эмульсионной основе, которая облегчает проникновение активных веществ в кожу и их взаимодействие с эпидермисом.
Результат
Через месяц пациентка, придя на повторную консультацию, больше не жаловалась на шелушение и стянутость кожи после умывания. Внешний вид кожи улучшился. Она не замечала появления жирного блеска в середине дня, как это было раньше. Всё свидетельствовало о восстановлении липидной субстанции эпидермиса. Следующий этап лечения пациентки заключался в подборе средств по уходу, соответствующих состоянию её кожи на текущий момент и комплекса anti-age процедур, которые на фоне нормального состояния эпидермального барьера кожи станут эффективнее.
При жалобах пациентов на ухудшение внешнего вида кожи лица на фоне регулярного использования различных косметических средств и процедур мы рекомендуем оценить состояние эпидермального барьера кожи. Кожа способна должным образом реагировать на процедуры только при условии, что липидная субстанция эпидермиса не нарушена.
Пациенты будут Вам благодарны!
Анна Вячеславовна Карпова, канд. мед. наук, врач-дерматовенеролог, косметолог, доцент кафедры эстетической медицины ФНМО МИ РУДН
Задать вопрос или оставить комментарий
Гидролипидная мантия кожи – одна из составляющих эпидермального барьера кожи.
Здоровье кожи в широком смысле этого слова – её качество, цвет, тонус, увлажненность и т.п. – напрямую зависит от состояния эпидермального барьера. Многие дерматологические проблемы возникают именно из-за «брешей» в его работе.
Нарушения функции и дефекты в этом барьере неизбежно провоцируют проникновение чужеродных микробов и аллергенов в кожу, активируют дегидратацию эпидермиса и вызывают сухость кожи, повышают её чувствительность к различным воздействиям окружающей среды.
Что же такое эпидермальный барьер
Кожа – самый большой орган человеческого тела. Она составляет почти 18% общего веса человека.
В составе кожи три основных слоя:
- 1. Самый глубокий - гиподерма или подкожно-жировая клетчатка;
- 2. Средний – дерма. В ней расположены основные каркасные белки – коллаген и эластин;
- 3. Верхний слой кожи - эпидермис состоит из четырёх слоёв и постоянно обновляется.
Кожа выполняет несколько очень важных для организма и самой кожи функций. При этом, основную - защитную функцию обеспечивает эпидермис.
Именно самый верхний слой кожи - эпидермис является своего рода барьером, защищающим ее от агрессивных атак множества микроорганизмов и аллергенов, внешних механических и химических воздействий, потери влаги – сохраняет коже увлажнение.
Эпидермальный барьер состоит из:
- Гидролипидной мантии, укрывающей поверхность кожи;
- Липидо-эпидермального барьера.
1. Гидролипидная или водно-жировая мантия
- это, некая, невидимая глазу пленка на поверхности кожи, которая образуется из смеси отслоившихся роговых чешуек, пота, кожного сала, а также органических кислот и микрофлоры.
Главная функциональная особенность гидролипидной мантии здоровой кожи человека - её кислая среда - pH от 4,7 до 5,7. (Для справки: кислотная среда pH 0 - 6,9; нейтральный pH – 7; щелочная среда pH 7,1 – 14).
Благодаря наличию кислой среды, в которой перестают размножаться и погибают вредоносные бактериии, гидролипидная мантия является самым первым звеном защиты кожи от большинства чужеродных микроорганизмов и агентов.
Свой вклад в формирование кислой среды на поверхности кожи вносят с одной стороны, органические кислоты - молочная, лимонная и другие, которые образуются в результате биохимических и метаболических процессов, протекающих в эпидермисе. С другой стороны, кислый pH гидролипидной мантии помогает поддерживать жизнедеятельность полезных бактерий - Staphylococcus epidermidis и лактобактерий, которые постоянно живут на коже и составляют её микробиоту.
Кислотность гидролипидной мантии может нарушаться в ту или иную сторону по разным причинам (будет описано ниже). Например, при грибковых заболеваниях рН возрастает до 6, при экземе до 6,5; при угревой болезни защелачивается до 7.
Повреждённая гидро-липидная мантия кожи восстанавливается самостоятельно при правильном очищении, грамотном уходе и защите.
2. Липидо-эпидермальный барьер
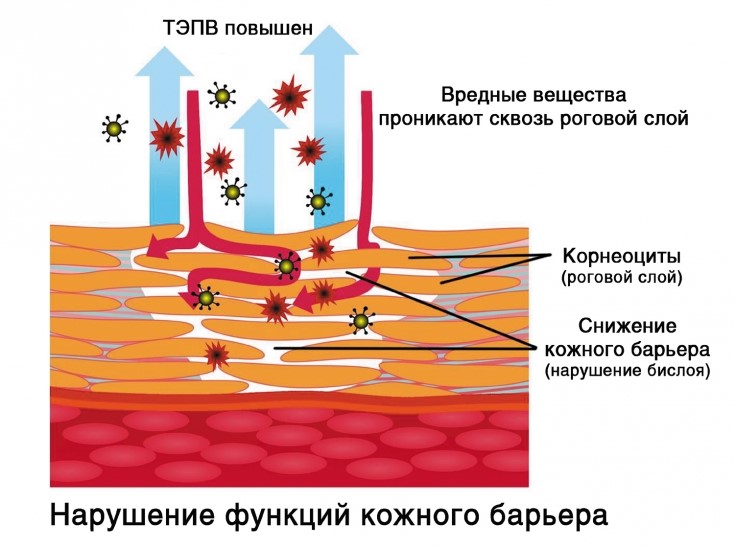
– основной защитный барьер кожи. Находясь непосредственно в эпидермисе, он защищает организм и кожу от обезвоживания путем механизма транс-эпидермальной потери влаги (ТЭПВ), а также является вторым звеном защиты после гидролипидной мантии от проникновения в кожу патологических бактерий и аллергенов, различных химических соединений.
Основу липидо-эпидермального барьера составляют три вида липидов — церамиды, свободные жирные кислоты и холестерин.
Механизм ТЭПВ. По большому счету кожа увлажняется изнутри – то есть из глубоких слоёв гиподермы и дермы вода поступает к эпидермису, липиды удерживают воду в эпидермисе, обеспечивая его увлажненность. Повреждённый липидо-эпидермальный барьер является главной причиной неадекватной трансэпидермальной потери влаги и в результате сухости кожи. Поэтому, чтобы обеспечить хорошую увлажненность кожи, необходимо в первую очередь восстановить липидный барьер.
Кроме того, бреши в липидо-эпидермальном барьере приводят не только к обезвоженности кожи, но и к её повышенной чувствительности, аллергическим реакциям, раздражениям и кожным заболеваниям.
Незначительные повреждения липидо-эпидермального барьера клетки кожи восстанавливают сами. В случае выраженных нарушений – им необходимо помочь. В первую очередь это процедуры регулярного увлажнения, правильного ухода за поверхностью кожи и дермы, здоровый образ жизни и сбалансированное питание.
Внешние проявления, связанные с повреждением гидролипидной мантии
- Периодические или постоянные ощущения стянутости кожи, вызывающие дискомфорт; сухость и шелушение кожи даже в условиях привычного ухода;
- Выраженная гиперчувствительность и реакция кожи различные атмосферные явления: на ветер, солнце, мороз,
- Повышенная чувствительность кожи при применении очищающих и уходовых средств;
- Периодическое появление раздражений и покраснений, зудящих красных пятен; перманентные дерматиты.
Наличие вышеперечисленных проблем – повод обратиться к дерматологу.
Факторы, повреждающие кожные барьеры
Применение при очищении кожи мыла, умывалок и др., содержащих ПАВы и щелочи; частое использование обезжиривающих и спиртовых тоников.
Щелочи и ПАВы, присутствующие в большинстве очищающих средств нарушают кислый pН гидролипидной мантии. В результате водно-жировая мантия разрушается. Открываются входные ворота для чужеродных бактерий. Повреждается липидный барьер, вода активно начинает испаряться с поверхности кожи, вызывая её сухость.
Здоровый эпидермальный барьер — залог красивого вида любого типа кожи — жирной, проблемной, сухой, чувствительной и даже увядающей.
Сохранение и восстановление эпидермального барьера один их самых ключевых принципов в профессиональных программах по уходу за любым типом кожи и омолаживающих врачебных процедурах, а также домашнего хода за кожей.
Методы восстановления и сохранения барьеров кожи
Адекватное очищение кожи.
Домашний уход. Важно правильно определить с профессиональным дерматологом свой тип кожи и использовать ежедневно очищающие средства, которые соответствуют вашему типу кожи, не нарушая при этом эпидермальный барьер.
Профессиональный уход. В условиях клиники – проведение грамотно подобранных процедур очищения и эксфолиации кожи и соблюдения режима их выполнения: химического пилинга, и лазерного пилинга,ручной чистки лица с учётом вашего типа кожи и решаемых проблем.
Регулярное увлажнение.
Домашний уход. Ежедневно наносите на кожу увлажняющие кремы и периодически маски, содержащие компоненты, удерживающие влагу: аминокислоты, гиалуроновую кислоту, коллаген, эластин, алое вера и др. Плюс, как это ни банально, пейте адекватное количество чистой воды.
Профессиональный уход в условиях клиники. Регулярно (курсами 2 раза в год) проводите процедуры биоревитализации, биорепарации, мезотерапии
Профессиональный уход в условиях клиники. При повреждении кожи и развитии патологической флоры, например при угревой болезни – применение различных медикаментозных препаратов, назначенных врачом, а также лечение акне на лазерной установке Fotona с целью инактивации патологической флоры, уменьшения воспалительного процесса и улучшения трофики тканей.
Сбалансированное питание и уход.
Домашний уход. Ежедневно используйте питательные крема, соответствующие вашему типу кожи, возрасту и времени сезона года, чередуйте их с увлажняющими средствами. Отдавайте предпочтение средствам, содержащим церамиды, липосомы и жирные кислоты – они защищают и восстанавливают повреждённый липидный слой.
Употребляйте в пищу продукты, богатые омега 3 и омега 6 жирными кислотами. Не исключайте из рациона масла и жиры.
Постоянная защита.
Не используйте скрабы и избегайте сильного механического воздействия. Применяйте средства, содержащие в своём составе плёнкообразующие компоненты — коллаген, эластин, воска, силиконы, ланолин, парафин - руки. Регулярно наносите на кожу солнцезащитные крема при выходе на улицу, особенно летом.
Подводим итоги
Здоровье кожи напрямую зависит от целостности и нормального функционирования эпидермального барьера, основу которого составляет гидро-липидная мантия и липидо-эпидермальный барьер.
Сверху эпидермальный барьер «окутан» в гидролипидную мантию. Важно бережно относиться к ней и не повреждать её. Она первая «встречает» патогенные микробы и агенты, препятствуя их проникновению вглубь кожи.
Повреждение липидо-эпидермального барьера и гидролипидной мантии является серьёзной проблемой для кожи. Как правило, это приводит к обезвоживанию эпидермиса, появлению сухости, повышенной чувствительности, раздражениям, может спровоцировать и поддерживать кожные заболевания и др.
Нарушенный эпидермальный барьер можно восстановить, если правильно подобрать домашний уход, а также проводить профессиональные процедуры у косметолога. Сбалансированный уход за кожей и правильный образ жизни обеспечат защиту, увлажнение и восстановление кожи.
Поделитесь со знакомыми и друзьями:
В представленной статье обобщены современные данные о строении и функции эпидермального барьера, рассмотрены вопросы его роли в развитии атопического дерматита.
This article summarizes current data on the structure and function of the epidermal barrier, we also considered its role in development of atopic dermatitis.
С тех пор как наземная жизнь стала угрожать млекопитающим обезвоживанием, все более становятся актуальными исследования структурных, клеточных, биохимических и регуляторных механизмов организма, участвующих в поддержании гомеостаза проницаемости эпидермального барьера [1].
Кожа обеспечивает жизненно важную функцию, защищая позвоночных от повседневных и экстремальных влияний факторов внешней среды, таких как воздействие антигенов, ультрафиолетового света, моющих средств, микроорганизмов, токсинов, наночастиц и иных повреждений [2]. Таким образом, эпидермальный барьер, являясь физическим барьером [3], обеспечивает защиту организма на границе двух сред, ограничивая как потерю воды из организма, так и попадание патогенных микроорганизмов в организм [4].
Важнейшая составная часть эпидермального барьера, от которой зависит проникновение раздражителей и аллергенов, находится в нижней части рогового слоя [5]. Несмотря на минимальные размеры (толщина около 7–35 мкм), он играет определяющую роль в формировании защитного барьера и способствует предотвращению чрезкожного проникновения патогенов. Кроме роли физического барьера, роговой слой участвует в терморегуляции, газообмене, гидратации, обеспечении врожденного иммунитета, а создавая определенную pH поверхности кожи (слегка кислую), обеспечивает дополнительную защиту от болезнетворных микроорганизмов [6].
Во время терминальной дифференцировки кератиноциты зернистого слоя «заменяют» свою клеточную мембрану на нерастворимый белковый слой — роговую оболочку [7]. Она придает прочность корнеоцитам и является «платформой» для прикрепления липидов. Роговая оболочка в основном сформирована структурными белками, такими как лорикрин, инволюкрин, филаггрин (ФЛГ) и малыми пролин-богатыми белками. Особенно важен филаггрин, объединяющий кератиновые волокна клеток, «скручивая» кератиноциты в уплощенные диски с большой площадью поверхности [8].
Вокруг корнеоцитов расположены холестерин, фосфолипиды и церамиды, создавая многослойную мембрану из липидных пластинок [3, 9]. Последние играют важную роль в регуляции водного гомеостаза кожи, помогают сохранять воду в организме, а также предотвращают проникновение патогенных микроорганизмов и аллергенов [10].
На границе между роговым и зернистым слоями происходит секреция ламеллярных телец, содержащих предшественники липидов, а также необходимые ферменты для переработки этих прекурсоров в зрелые составляющие липидной матрицы [11]. Перед секрецией происходит сборка ламеллярных телец в пластинчатом комплексе, посредством дифференцированной их упаковки с различным содержимым [12]. Кроме вышеупомянутых метаболитов липидов, липидные тельца доставляют в межклеточное пространство рогового слоя протеолитически активные ферменты, такие как сериновые протеазы семейства калликреина, а также их ингибиторов, в том числе и лимфоэпителиальный ингибитор сериновых протеаз типа Kazal-5 (LEKTI) [13].
Единство между корнеоцитами рогового слоя зависит прежде всего от корнеодесмосом. Подобно десмосомам, они поддерживают целостность тканей посредством молекул межклеточной адгезии с помощью кальций-зависимых взаимодействий между двумя представителями семейства кадгерина, внеклеточных трансмембранных гликопротеинов — десмоглеина и десмоколлина. Внутри корнеоцитов десмоглеин и десмоколлин соединяют кератиновые филламенты корнеодесмосом посредством «соединительной бляшки», состоящей из плакоглобина, десмоплакина и плакофиллина. Десмоглеин и десмоколлин перемещаются от оболочки корнеоцитов в липидную пластину между корнеоцитами и связывают воедино белки соседних клеток. Кроме того, в процессе кератинизации эпителия экспрессируется специфический белок с молекулярной массой 52 кДа — корнеодесмосин [8, 14]. После секреции в экстрацеллюлярное пространство корнеодесмосин перемещается в область между зернистым и роговым слоями и проникает в десмосому. Появление корнеодесмосина знаменует переход от десмосом к корнеодесмосомам [3, 12].
Во время «нормальной» десквамации рогового слоя самые поверхностные корнеоциты «уходят» с поверхности кожи, замещаясь кератиноцитами, подвергшимися терминальной дифференцировке [14, 15]. Таким образом, существует «тонкий» баланс между базальной клеточной пролиферацией и десквамацией рогового слоя. Это обеспечивает постоянное обновление клеток эпидермиса, а также способствует поддержанию одинаковой толщины эпителия [14, 16]. Caubet и соавт. [15] описали несколько деградационных протеаз, которые разрушают внеклеточные корнеодесмосомальные адгезивные белки, связывающие корнеоциты вместе.
В роговом слое среди протеаз, вовлеченных в процесс десквамации, присутствуют хемотрипсиновые (SCCE) и трипсиновые ферменты (SCTE), которые экспрессируются кератиноцитами зернистого слоя и находятся во внеклеточном пространстве рогового слоя [14]. Данные протеазы гидролизуют корнеодесмосин и десмоколлин [15]. Их активность контролируется семейством специфических ингибиторов, в которое входит LEKTI [17]. При этом скорость десквамации коррелирует с количеством ингибиторов протеаз, поступивших из ламеллярных телец [3].
На барьерную функцию эпидермиса влияют структура, дифференцировка, функциональная активность кератиноцитов, качественный и количественный состав липидов рогового слоя эпидермиса, наличие веществ, относящихся к естественному увлажняющему фактору, а также рН поверхности кожи [18]. При изменении каких-либо из перечисленных показателей барьерная функция эпидермиса нарушается, что приводит к усиленному испарению воды через роговой слой. У человека эпидермальный барьер восстанавливается на 60% через 12 часов, а полное восстановление занимает 72 часа [19]. Полагают, что быстрое восстановление эпидермального барьера происходит за счет массового выброса из клеток готовых ламеллярных телец. В медленную фазу восстановления усиливается синтез жирных кислот, холестерина, церамидов, а также образование новых ламеллярных гранул. Нарушение восстановления кожного барьера приводит к обезвоживанию эпидермиса и развитию выраженной сухости кожи, что и наблюдается при развитии атопического дерматита (АД) [20].
Повреждение эпидермального барьера способствует проникновению через кожу микробов, аллергенов и различных поллютантов (токсины, раздражающие и загрязняющие вещества). Проникновение агентов с антигенными свойствами увеличивает риск сенсибилизации, поскольку взаимодействие аллергенов и аллерген-представляющих клеток кожи инициирует воспаление [14]. Степень дисфункции барьера коррелирует со степенью воспаления и тяжестью АД [11]. Впервые Y. Werner и M. Lindberg (1985 г.) привели доказательства нарушений барьерной функции кожи, измерив трансэпидермальную потерю воды (ТЭПВ) у лиц с АД. Авторам удалось показать, что у больных АД нарушения эпидермального барьера отмечаются не только в очагах активного воспаления, но и на клинически неизмененной коже [10, 21].
Изменения в свойствах эпидермального барьера, которые наблюдаются при АД, включают увеличение ТЭПВ, изменения рН поверхности кожи, повышение ее проницаемости, увеличение бактериальной колонизации, изменение в экспрессии антимикробных пептидов, а также нарушение его целостности. При аномалии эпидермального барьера аллергены, раздражающие и другие вещества могут проникать через кожу, способствуя обострению АД [6].
В настоящее время нарушение функции кожного барьера является одним из ведущих этиопатогенетических факторов АД. По данным разных авторов у 30–66% больных АД протекает без изменения уровня общего IgE в сыворотке крови и специфичных IgE к аллергенам. Полагают, что именно у этих пациентов нарушение функции кожного барьера играет ведущую роль в развитии и прогрессировании заболевания [22].
В последние годы определен ряд генетических мутаций, приводящих к изменениям в роговом слое эпидермиса. Так, у больных АД определяются мутации гена профилаггрина [23], способствующие нарушению синтеза белка ФЛГ — одного из компонентов цитокератинового скелета, обеспечивающего ороговение кератиноцитов. В результате изменения терминальной дифференцировки кератиноцитов развивается их функциональная несостоятельность [24]. Кроме того, снижение экспрессии гена ФЛГ уменьшает уровень «натурального увлажняющего фактора» [25]. Дефицит ФЛГ и/или продуктов его деградации способствует сухости кожи, что коррелирует с клинической картиной нарушения эпидермального барьера при АД [26]. Более того, при уменьшении ФЛГ усиливается «раздражающий» эффект аллергенов на дендритные клетки, понижая при этом порог их чувствительности к воспалению, что демонстрирует важность этого белка в предотвращении пенетрации аллергенов [27].
Кроме того, у больных АД выявлены полиморфные варианты гена SPINK5, приводящие к дизрегуляции синтеза ингибитора сериновой протеазы LEKTI, который в норме блокирует избыточную продукцию SCCE [28]. Активность деградационных протеаз также значимо связана с дефектом кожного барьера при АД [23]. Разбалансировка функционирования этих ферментов ведет к усиленному отшелушиванию клеток и истончению рогового слоя, увеличивая проницаемость эпидермального барьера [14]. Установлено, что у больных АД изменена липидная мантия рогового слоя, предупреждающая ТЭПВ. Отмечается низкий уровень церамидов первого и третьего типов в сочетании с повышением уровня свободного холестерола [29]. Повышение уровня рН на поверхности кожи приводит к снижению синтеза липидов и активизации ферментов (в частности, SCCE), повреждающих корнеодесмосомы. Уменьшение количества веществ, относящихся к «натуральному увлажняющему фактору», также способствует нарушению функционирования эпидермального барьера [30].
Таким образом, у больных АД отмечается комплекс нарушений, приводящих к дисфункции кожного барьера, усилению ТЭПВ и обезвоживанию кожных покровов [14]. Из вышеуказанного следует, что пациенты с АД могут иметь дефект кожного барьера, в основе которого лежат как генетические, так и приобретенные механизмы. Этот дефект способны спровоцировать внешние факторы, такие как царапины, использование моющих средств, микробная колонизация, а также воздействие протеаз различных аллергенов (в частности, протеаз клещей домашней пыли) [10]. Распознание конкретных механизмов, участвующих в патогенезе воспалительных заболеваний кожи, в частности, АД, безусловно, будет способствовать поиску и разработке новых, более эффективных методов воздействия на патологический процесс с минимальным количеством системных эффектов [8].
Литература
- Elias P. M. The skin barrier as an innate immune element // Semin. Immunopathol. 2007. Vol. 29 (1); р. 3–14.
- De Benedetto A., Kubo А., Beck L. A. Skin barrier disruption — a requirement for allergen sensitization? // J. Invest. Dermatol. 2012. Vol. 132 (3); р. 949–63.
- Danby S. G., Cork M. J. New understanding of atopic dermatitis: the role of epidermal barrier dysfunction and subclinical inflammation. // J. Clin. Dermatol. 2010. Vol. 1 (2); р. 33–46.
- Котлуков В. К., Кузьменко Л. Г., Антипова Н. В. Наружные дерматологические средства серии «Бепантен» в практике педиатра // Медицинский совет. 2012. Т. 5; с. 81–85.
- Madison K. С. Barrier function of the skin: «la raison d’etre» of the epidermis // J. Invest. Dermatol. 2003. Vol. 121; р. 231–241.
- Lorena S. T., Morello III A. P., Mack Correa M. C. et al. The infant skin barrier: can we preserve, protect, and enhance the barrier? // Dermatol. Res. Pract. 2012. Doi: 10.1155/2012/198789.
- Candi E., Schmidt R., Melino G. The cornified envelope: a model of cell death in the skin // Nat. Rev. Mol. Cell Biol. 2005. Vol. 6; р. 328–340.
- Michael J. C., Simon G. D., Yiannis V. et al. Epidermal barrier dysfunction in atopic dermatitis // J. Invest. Dermatol. 2009. Vol. 129; р. 1892–908.
- Ревякина В. А. Современные тенденции в комплексной наружной терапии атопического дерматита у детей // Лечащий Врач. 2014. № 6, с. 38.
- De Benedetto А., Agnihothri R., McGirt L. Y. et al. Atopic dermatitis: a disease caused by innate immune defects? // J. Invest. Dermatol. 2009. Vol. 129; р. 14–30.
- Roelandt T., Thys B., Heughebaert C. et al. LEKTI-1 in sickness and in health // Int. J. Cosmetic Sci. 2009. Vol. 31 (4); р. 247–254.
- Ishida-Yamamoto A., Simon M., Kishibe M. et al. Epidermal lamellar granules transport different cargoes as distinct aggregates // J. Invest. Dermatol. 2004. Vol. 122; р. 1137–1144.
- Ishida-Yamamoto A., Deraison C., Bonnart C. et al. LEKTI is localized in lamellar granules, separated from KLK5 and KLK7, and is secreted in the extracellular spaces of the superficial stratum granulosum // J. Invest. Dermatol. 2005. Vol. 124; р. 360–366.
- Cork M. J., Robinson D. A., Vasilopoulos Y. et al. New perspectives on epidermal barrier dysfunction in atopic dermatitis: gene-environment interactions // J. Allergy Clin. Immunol. 2006. Vol. 118; р. 3–21.
- Caubet C., Jonca N., Brattsand M. et al. Degradation of corneodesmosome proteins by two serine proteases of the kallikrein family, SCTE/KLK5/hK5 and SCCE/KLK7/hK7 // J. Invest. Dermatol. 2004. Vol. 122; Р. 1235–1244.
- Goldstein A. M., Abramovits W. Ceramides and the stratum corneum: structure, function, and new methods to promote repair // Int. J. Dermatol. 2003. Vol. 42; р. 256–59.
- Chavanas S., Bodemer C., Rochat A. Mutations in SPINK5, encoding a serine protease inhibitor, cause Netherton syndrome // Nat. Genet. 2000. Vol. 25; р. 141–142.
- Мурашкин Н. Н. Нарушения дермального барьера как фактор хронизации дерматозов в детском возрасте, подходы к терапии: теоретические и практические инновации // Лечащий Врач. 2014. № 6, с. 19.
- Эрнандес Е., Марголина А., Петрухина А. Липидный барьер кожи и косметические средства // Косметика и медицина. 2005. Т. 6; с. 35–38.
- Тамразова О. Б. Синдром сухой кожи // Дерматология. Приложение к журналу Consilium Medicum. 2014. Т. 3; с. 25–31.
- Хлебникова А. Н. Увлажняющие средства в терапии хронических дерматозов // Клиническая дерматология и венерология. 2010. Т. 4; с. 32–39.
- Palmer C. N., Irvine A. D., Terron-Kwiatkowski A. et al. Common loss-of-function variants of the epidermal barrier protein filaggrin are a major predisposing factor for atopic dermatitis // Nat. Genet. 2006. Vol. 38 (4); р. 441–446.
- Молочков А. В., Тамразова О. Б. Ксероз кожи — основной патогенетический фактор развития атопического дерматита // Дерматология. Приложение к журналу Consilium Medicum. 2014. Т. 4; с. 48–54.
- Vasilopoulos Y., Cork M. J., Murphy R. et al. Genetic association between an AACC insertion in the 3’UTR of the stratum corneum chymotryptic enzyme gene and atopic dermatitis // J. Invest. Dermatol. 2004. Vol. 123; р. 62–66.
- Smith F. J., Irvine A. D., Terron-Kwiatkowski A. et al. Loss-of-function mutations in the gene encoding filaggrin cause ichthyosis vulgaris // Nat. Genet. 2006. Vol. 38 (3); р. 337–342.
- Nemoto-Hasebe I., Akiyama M., Nomura T. et al. Clinical severity correlates with impaired barrier in? laggrin-related eczema // J. Invest. Dermatol. 2009. Vol. 129 (3); р. 682–689.
- Fallon P. G., Sasaki T., Sandilands A. et al. A homozygous frameshift mutation in the mouse Flg gene facilitates enhanced percutaneous allergen priming // Nat. Genet. 2009. Vol. 41 (5); р. 602–608.
- Kato A., Fukai K., Oiso N. et al. Association of SPINK5 gene polymorphisms with atopic dermatitis in the Japanese population // Br. J. Dermatol. 2003. Vol. 148; р. 665–669.
- Пампура А. Н., Чусляева А. А. Современные подходы к терапии атопического дерматита у детей // Медицинский вестник Башкортостана. 2014. Т. 9 (1); с. 93–98.
- Eberlein-Konig B., Schafer T., Huss-Marp J. et al. Skin surface pH, stratum corneum hydration, transepidermal water loss and skin roughness related to atopic eczema and skin dryness in a population of primary school children // Acta Dermatol. Venereol. 2000. Vol. 80; р. 188–191.
С. В. Левашева 1 , кандидат медицинских наук
Э. И. Эткина, доктор медицинских наук, профессор
Л. Л. Гурьева, кандидат медицинских наук
Л. И. Бабенкова, кандидат медицинских наук
Л. Я. Данилова
С. Э. Якута

Нарушить барьерную функцию кожи можно разными путями. Например, как сейчас, — путем нарушения структуры гидролипидной мантии обработкой органическими растворителями (спирт) или ПАВ, посредством физического разрушения рогового слоя (пилинг, дермабразия, лазерная шлифовка). Есть еще один способ ослабить барьерные свойства кожи — изменить состав поверхностных липидов, что произойдет, например, в результате длительного ограничения приема пищевых жиров или продолжительного применения большого количества косметического масла (любого!).
Сразу же после физического повреждения рогового слоя скорость испарения воды с его поверхности резко возрастает. Затем в течение нескольких часов она постепенно снижается, что говорит о том, что барьерный слой снова восстанавливается. Если проследить всю динамику восстановления барьерной функции кожи, то можно видеть, что сначала восстановление идет довольно быстро. У человека барьерная функция восстанавливается на 60% через 12 ч, но полное восстановление занимает 72 ч. Считается, что быстрое восстановление происходит за счет массового выброса из гранулярных кератиноцитов уже готовых ламеллярных телец. В медленную фазу восстановления барьера происходит усиление синтеза жирных кислот, холестерина и церамидов, а также образование новых ламеллярных гранул.
В ответ на повреждение рогового слоя кератиноциты секретируют ряд сигнальных молекул — цитокинов, факторов роста. Установлено, что сразу после повреждения рогового слоя повышается концентрация ИЛ-1а (интерлейкин 1а), TNFα (фактор некроза опухолей альфа) и некоторых других цитокинов. Точная роль этих молекул в восстановлении эпидермального барьера пока не известна, но сам факт повышения их концентрации важен. Скорее всего, они стимулируют синтез липидов и образование ламеллярных гранул в эпидермисе, но они же могут вызывать появление гиперпигментации, воспаления и эпидермальной гиперплазии. Показано, что даже незначительное, но систематическое повреждение барьерного слоя (например, частое умывание горячей водой с мылом) приводит к возникновению гиперплазии эпидермиса, что говорит о том, что цитокины, вырабатываемые кожей при повреждении рогового слоя, могут инициировать патологические процессы.
Нанесение на кожу различных веществ может помочь или, напротив, затормозить восстановительные процессы.
Полная окклюзия
Если на кожу наложить полиэтиленовую или резиновую пленку, то секреции ламеллярных телец и увеличения синтеза липидов не происходит. Более того, сейчас актуальна проблема с тем, что сама окклюзия — ношение резиновых перчаток, может стать причиной повреждения барьерной функции кожи, ведь повышенная влажность приводит к повышению проницаемости кожи.
По всей видимости, увеличение скорости испарения воды через роговой слой является главным сигналом к восстановительным работам при разрушении барьерных структур. Непроницаемая пленка, которая не позволяет воде испаряться, блокирует ответ клеток эпидермиса на повреждение.
Частичная окклюзия
Если кожу с разрушенным роговым слоем покрыть слоем вазелина, то в первые часы после повреждения наблюдается замедление восстановления. На электронных микрофотографиях в гранулярном слое эпидермиса можно видеть деформированные (словно поеденные молью) ламеллярные тельца. Это говорит о том, что вазелин в какой-то мере проникает в гранулярный слой эпидермиса и нарушает формирование ламеллярных телец. Тем не менее тонкий слой вазелина не препятствует газообмену, как это делает полиэтиленовая пленка. И некоторое количество трансдермальной воды через нее испаряется, а кислород и углекислый газ нормально проходят.
Поэтому в итоге под слоем вазелина восстановление барьера завершается быстрее, чем без него. Временный барьер, который создает вазелин, защищает кожу от сильного обезвоживания и проникновения токсических веществ. Поэтому клетки могут успешнее работать над восстановлением барьера, не отвлекаясь на борьбу с внешним стрессом.
Физиологические липиды
Если вазелин при нанесении на кожу лишь в незначительной степени проникает внутрь, то физиологические липиды (церамиды, нейтральные жиры, жирные кислоты, холестерин) ведут себя совершенно иначе. Используя флуоресцентные метки, удалось показать, что эти молекулы с легкостью преодолевают роговой слой и проникают в живые клетки эпидермиса. Поскольку в клетках кожи есть все необходимые ферменты для переработки экзогенных липидов, липидные молекулы, проникшие извне, быстро разбираются на «запчасти», из которых строятся липиды эпидермиса.
Тем не менее, если обратиться к динамике восстановления кожи, то будет видно, что эффективное восстановление ее барьерной функции наблюдается лишь при использовании смеси трех ключевых липидов кожи — церамидов, холестерина, жирных кислот, взятых в определенном соотношении. В ходе многолетних экспериментов удалось подобрать соотношение физиологических липидов в смеси, оптимальное для скорейшего восстановления барьера — 3:1:1. Обращаем внимание на то, что это молярная пропорция, отражающая соотношение числа липидных молекул в смеси и означающая, что на три молекулы одного вида липидов приходится по одной молекуле двух других видов. Примечательно, что липидную смесь следует адаптировать под конкретное состояние кожи:
- если проблемы с кожей вызваны дефицитом незаменимых жирных кислот (несбалансированное питание, фотоповреждение), то оптимальной рецептурой для восстановления барьерной функции кожи будет:
1 (церамиды) : 1 (холестерин) : 3 (незаменимые жирные кислоты);
- для стареющей кожи необходимо увеличить долю холестерина по сравнению с остальными липидами, так как в стареющем эпидермисе часто наблюдается нарушение метаболизма холестерина, поэтому смесь будет выглядеть следующим образом:
1 (церамиды) : 3 (холестерин) : 1 (незаменимые жирные кислоты);
- при лечении атопического дерматита и некоторых других кожных заболеваний рекомендуется рецептура:
3 (церамиды) : 1 (холестерин) : 1 (жирные кислоты).
С практической точки зрения важно, что свободные жирные кислоты можно заменить триглицеридами или фосфолипидами и все еще получить быстрое восстановление барьера. Можно заменить церамиды сфингомиелином или холестерин эфирами холестерина без какого-либо ущерба для процесса восстановления. Это подтверждает наличие в коже очень активных ферментов, с помощью которых клетки эпидермиса могут использовать экзогенные липиды для синтеза собственных липидов.
Быстрое восстановление барьерной функции наблюдается лишь в том случае, если три ключевых липида (церамиды, холестерин, жирные кислоты) присутствуют в необходимом соотношении. При этом неважно, использована концентрированная или разбавленная липидная смесь, важно, чтобы пропорция ключевых липидов в ней сохранилась.
Натуральные масла
С тех пор как была установлена исключительная роль незаменимых жирных кислот в физиологии кожи, в косметологии большую популярность приобрели натуральные масла. Зачастую их наносят на кожу в чистом виде. С одной стороны, казалось бы, идея хорошая. Натуральные масла не содержат никаких посторонних химических веществ, и многие из них богаты дополнительными активными компонентами, такими как фитостерины, витамин Е, каротиноиды. Однако увлекаться чистыми маслами все-таки не стоит. Напомним, что целостность липидных пластов рогового слоя поддерживается точным соотношением всех липидных компонентов — церамидов, холестерина, свободных жирных кислот. Масла являются по своей природе нейтральными жирами, в основе которых триглицериды. Хотя они могут быть разобраны на составные части с высвобождением свободных жирных кислот, сначала они должны проникнуть через липидные пласты. Если масла слишком много, оно будет разбавлять липидные пласты, временно нарушая их структуру. Обычно структура пластов быстро восстанавливается. Однако слишком обильное и частое применение масел может привести к стойкому нарушению барьерной функции кожи. Все хорошо в меру.
В составе косметических средств натуральные масла обычно содержатся в небольших количествах, поэтому они не так заметно влияют на структуру барьера.
Информацию по составу и свойствам растительных масел, использующихся в косметике и для ухода за кожей, а также нюансы, касающиеся использования физиологических липидов и средств для создания окклюзии вы найдете в наших книгах «НОВАЯ КОСМЕТОЛОГИЯ. Косметические средства: ингредиенты, рецептуры, применение», «Косметическая химия для косметологов и дерматологов» и «НОВАЯ КОСМЕТОЛОГИЯ. Основы современной косметологии. 2-е издание, переработанное и дополненное». Они все доступны в электронном виде, и вы можете познакомиться с ними уже сегодня!
Читайте также:

