Что такое дермабразия при ожогах
Обновлено: 23.04.2024
Основным принципом лечения глубоких ожогов является хирургическое восстановление целостности кожного покрова в зонах глубокого поражения. Наличие глубокого ожога является показанием к хирургическому лечению независимо от сроков получения ожоговой травмы, площади поражения, других клинических и организационных факторов. При «пограничных» ожогах хирургическое лечение используется для создания оптимальных условий для их эпителизации.
2. Профилактика нарушений и восстановление кровоснабжения тканей, прилежащих к зонам глубокого поражения.
4. Восстановление целостности кожного покрова путём хирургического пластического закрытия раневых дефектов.
6. Достижение оптимального функционального и эстетического результата, максимально возможное восстановление качества жизни пострадавшего.
*При протоколировании хирургического вмешательства в обязательном порядке указывается метод, техника выполнения, глубина иссечения, локализация и площадь иссечения и пластики в процентах поверхности тела или в квадратных сантиметрах. Хирургическое операции кодируются согласно «Номенклатуре медицинских услуг».
Хирургическая обработка ожоговой раны - иссечение ожоговых пузырей, отслоенного эпидермиса, поверхностных некротизированных тканей с помощью механической обработки (хирургическим инструментом, щеткой, марлевой салфеткой и др.)*. Цель - очищение и деконтаминация раны. Обязательным условием проведения хирургической обработки является адекватное обезболивание.
*Хирургическая обработка ожоговой раны отличается от туалета ожоговой раны, который предусматривает очищение ожоговой поверхности от загрязнения, инородных тел, отслоенного эпидермиса, экссудата и остатков перевязочных средств, вскрытие и/или удаление ожоговых пузырей с последующей обработкой раны и окружающих кожных покровов растворами детергентов и антисептиков. Туалет ожоговой раны к методам хирургического лечения не относится.
• первичную хирургическую обработку ожоговой раны (ПХО) – первая по счету обработка ожоговой раны. ПХО выполняется в кратчайшие от поступления в стационар сроки, при необходимости – на фоне противошоковой терапии.
• этапную хирургическую обработку ожоговой раны – последующие хирургические обработки ожоговой раны.
Некротомия – рассечение ожогового струпа и глубжележащих тканей (фасцио- и миотомия) до визуально жизнеспособных при глубоких циркулярных ожогах конечностей и шеи, при других глубоких поражениях, когда высок риск сдавления и ишемии формирующимися некротизированными тканями, а также при циркулярных ожогах грудной клетки, ограничивающих ее экскурсию. Цель – декомпрессия, восстановление кровоснабжения тканей, дыхательной экскурсии грудной клетки, диагностика глубины поражения. Некротомия выполняется по экстренным показаниям. Необходим тщательный контроль гемостаза с учётом возможного кровотечения в раннем послеоперационном периоде.
Хирургическая некрэктомия (ХН) - иссечение некротических тканей с использованием хирургических инструментов и оборудования (некротомы, дерматомы, электрохирургические, ультразвуковые, гидрохирургическое аппараты и т.д.). К хирургической некрэктомии также относится дермабразия, при которой удаляются только некротизированный эпидермис и поверхностный слой дермы. Цель – удаление в возможно более ранние сроки нежизнеспособных тканей как подготовка к пластическому закрытию раневого дефекта при глубоких ожогах или создание условий для эпителизации при «пограничных» поражениях.
• первичную хирургическую некрэктомию (ПХН) – выполняемую до развития в ране клинических признаков воспаления;
• этапную хирургическую некрэктомию (ЭХН) – выполняемую в несколько этапов, не на всей площади при обширных зонах глубокого поражения;
• вторичную хирургическую некрэктомию (ВХН) – выполняемую при образовании вторичных некрозов в зонах первичной или отсроченной некрэктомии.
• тангенциальное иссечение, в том числе дермабразия - послойное, «по касательной» удаление некротизированных тканей до визуально жизнеспособных;
• иссечение окаймляющим разрезом – удаление зон глубокого поражения с использованием вертикального разреза на глубину поражения по периметру раны;
• комбинированное иссечение раны – с применением тангенциального иссечения и иссечения окаймляющим разрезом.
*При различной глубине иссечения в разных зонах – указывается вся достигнутая глубина некрэктомии (иссечения) раны.
Хирургическая некрэктомия ожоговой раны, как метод активной хирургической подготовки глубоких ожоговых ран к пластическому закрытию, относится к раннему хирургическому лечению глубоких ожогов. При этом пластическое закрытие раневых дефектов осуществляется сразу, либо в ближайшее время после ранней хирургической подготовки ожоговой раны, но в более короткие сроки, чем при подготовке гранулирующей раны к кожной пластике.
Раннее хирургическое лечение ожоговой травмы является приоритетным, снижает летальность тяжелообожженных, существенно сокращает сроки лечения, позволяет достичь оптимальных функциональных и эстетических результатов лечения и улучшает качество жизни пострадавших от ожогов (уровень доказательств А). Проведение раннего хирургического лечения отвечает современным стандартам лечения и предъявляет высокие требования к организационному, кадровому, материально-техническому и технологическому обеспечению отделения/центра, где проводится лечение пострадавших с ожогами.
Ампутация или дезартикуляция пораженной конечности или ее сегмента - частный вид хирургической некрэктомии, отличающийся техникой ее выполнения.
Хирургическое очищение ожоговой раны – одновременное или этапное инструментальное удаление ожогового струпа, некротических тканей по мере их самостоятельного отторжения или после химического, в том числе ферментативного очищения (некролиза) с последующей подготовкой гранулирующих ран к кожной пластике. Используется при невозможности выполнения первичной (отсроченной) хирургической некрэктомии, связанной с состоянием больного, его отказом от оперативного вмешательства, отсутствием надлежащего организационного, кадрового и материально-технического обеспечения раннего хирургического лечения.
Иссечение грануляций – удаление «незрелых» и патологически изменённых грануляций с использованием хирургических инструментов и оборудования. Цель - подготовка раневой поверхности к пластическому закрытию.
Пластическое закрытие раневого дефекта – хирургическое восстановление анатомической целостности поврежденных кожных покровов и глубжележащих тканей в зонах глубокого ожогового поражения.
a) Местными тканями с дополнительными разрезами или без них, в том числе методом дозированного тканевого растяжения (дермотензии). Дермотензия подразделяется на острую и хроническую, в том числе с использованием экспандеров.
b) Перемещенным лоскутом (островковым, плоским или трубчатым) на постоянной или временной питающей ножке:
• кожно-мышечным, в том числе с костным фрагментом.
Кожная пластика может выполняться сразу после хирургической подготовки ожоговой раны (одновременная кожная пластика) либо отсрочено (отсроченная кожная пластика) при неуверенности в радикальности хирургической подготовки, дефиците донорских ресурсов, тяжести состояния пациента не позволяющих расширять объём оперативного вмешательства.
Кожная пластика на гранулирующую рану выполняется по её готовности как воспринимающего ложа для кожного трансплантата (яркие, мелкозернистые грануляции, со скудным раневым отделяемым и оптимальными сроками подготовки).
Основным методом восстановления анатомической целостности кожного покрова при глубоких ожогах является аутодермопластика (АДП) расщепленными аутодермотрансплантатами с использованием дерматома. Оптимальная толщина расщепленного аутодермотрансплантата - 0,2-0,4 мм.
В первую очередь кожная пластика выполняется в функционально и эстетически важных зонах (лицо, кисти, суставы, шея). Наиболее благоприятные функциональные и эстетические результаты обеспечивает пересадка неперфорированных расщепленных кожных трансплантатов. Свободные аутодермотрансплантаты необходимо располагать на ранах поперёк оси оперируемой зоны.
При ограниченных глубоких ожогах, с том числе в функциональных и эстетически важных зонах особых локализаций (голова, лицо, кисти, половые органы, область шеи и крупных суставов), а также при обнажении глубоких структур (суставы, сосуды, нервные стволы, кости, сухожилия) обосновано использование в ранние сроки методов реконструктивно-пластической хирургии - пластика дефекта местными тканями, в том числе с помощью дерматензии, полнослойными аутодермотрансплантатами, сложносоставными аутотрансплантатами на микрососудистых анастомозах или лоскутами на постоянной или временной питающей ножке. Донорский дефект после забора таких трансплантатов и лоскутов должен быть закрыт путем пластики местными тканями или пересадкой расщепленных аутодермотрансплантатов.
При обширных глубоких ожогах при дефиците донорских ресурсов используются следующие методы и технические приёмы пластического закрытия раневых дефектов:
• Расщепленный перфорированный аутодермотрансплантат – упорядоченное нанесение на кожный трансплантат насечек с помощью специального оборудования (перфоратора) с целью увеличения площади трансплантата. Расщепленные перфорированные аутодермотрансплантаты на функционально и эстетически важных зонах могут использоваться только при критическом дефиците донорских ресурсов.
• Повторное использование эпителизированных донорских участков для взятия расщепленных аутодермотрансплантатов.
• Биотехнологические методы лечения с применением клеток кожи человека (трансплантация культивированных и некультивированных кератиноцитов и/или фибробластов), биологических (ксенопластика) или биосинтетических раневых покрытий отдельно или в комбинации с аутодермопластикой.
1. Оптимальные сроки начала раннего хирургического лечения тяжелообожженных – 2-4 сутки после получения ожоговой травмы сразу по купировании ожогового шока, на фоне продолжающейся интенсивной терапии.
2. Оптимальные сроки раннего хирургического лечения ограниченных по площади глубоких ожогов – 1-е сутки от поступления больного.
3. При невозможности одноэтапного иссечения струпа, целью раннего хирургического лечения является полное удаление нежизнеспособных тканей в течение 10-14 дней после травмы.
4. При планировании хирургической некрэктомии (иссечения) учитываются особенности техники выполнения оперативного вмешательства:
• тангенциальное иссечение – имеет преимущества по времени выполнения, сохранности неповреждённой ткани, лучшим функциональным и эстетическим результатом, но сопровождается значительной кровопотерей, трудностями гемостаза и объективной оценки радикальности иссечения;
• иссечение окаймляющим разрезом – обеспечивает большую радикальность, меньшую и контролируемую кровопотерю, более надёжный гемостаз, но значительно увеличивает продолжительность вмешательства, ведет к потере части жизнеспособной ткани, ухудшает функциональный и эстетический результат.
5. Хирургическая некрэктомия с одновременным пластическим закрытием послеоперационного дефекта – метод выбора при раннем хирургическом лечении глубоких ожогов.
6. При обширных глубоких ожогах площадь хирургической некрэктомии за один этап следует планировать, исходя из 1/3 площади глубокого поражения.
7. Основным способом оценки жизнеспособности тканей при раннем хирургическом лечении является визуальная оценка.
8. При неуверенности оперирующего хирурга в радикальности некрэктомии (иссечения) – кожная пластика выполняется отсрочено на 2-3 дня.
9. Для временного закрытия раневого дефекта после некрэктомии (иссечения) используются ксенотрансплантаты и другие раневые покрытия, обеспечивающие антибактериальный эффект и создание оптимальной раневой среды.
10. Отсутствие репаративных процессов в ожоговой ране при «пограничных» поражениях в течение 10 дней является показанием для решения вопроса о применении методов хирургического лечения.
12. Длительной консервативной подготовке гранулирующей раны следует предпочесть радикальное иссечение патологических грануляций с выполнением одномоментной кожной пластики.
13. При планировании и осуществлении хирургического лечения у пострадавших с ожогами необходимо обеспечить:
• снижение высокого («критического») уровня микробной обсемененности ран перед их пластическим закрытием;
14. Местное лечение ран на этапе подготовки к пластическому закрытию включает: частые (ежедневные) перевязки с этапными хирургическими обработками, использование эффективных раневых повязок, адекватной местной антимикробной терапии, а также дополнительных физических методов местного воздействия (гидротерапия, вакуум-терапия, ультразвуковая и гидрохирургическая обработки ран).
15. Хирургическое лечение глубоких ожогов требует обеспечения необходимыми трансфузионными средами (эритроцитарная масса, эритроцитарная взвесь и плазма).
16. Расчетный объём кровопотери при выполнении хирургической некрэктомии (иссечения) составляет в среднем 0,5-1,0 мл с 1 см2 иссекаемой поверхности.
17. Кровопотерю при хирургической некрэктомии (иссечении) на площади 5% поверхности тела и более рекомендуется восполнять трансфузией эритроцитарной массы (эритроцитарной взвеси) и плазмы крови в соотношении 1:1 в объеме кровопотери.
• использование гемостатических повязок, в том числе с раствором адреналина (1:500000) на иссеченную поверхность;
19. Все хирургические манипуляции у пострадавших с ожогами производятся под общим обезболиванием, а по показаниям - используются другие виды анестезии.
20. При наличии показаний ведение раннего послеоперационного периода следует осуществлять в отделении анестезиологии-реанимации.
Хирургическое лечение обожженных, в том числе активное использование методов раннего хирургического лечения, должно проводиться в ожоговых отделениях/центрах в соответствии с Порядком оказания медицинской помощи населению по профилю «хирургия (комбустиология), включая обеспечение:
• достаточным количеством хирургических бригад, имеющих подготовку по комбустиологии в системе последипломного образования и опыт работы;
• необходимым количеством операционных для ежедневной работы и экстренной операционной, работающей в круглосуточном режиме;
• достаточным количеством сестринского и вспомогательного персонала, прошедшего подготовку по комбустиологии, в том числе для обеспечения ранней реабилитации ожоговых больных;
Тактика лечения дермальных ожогов у детей
Фисталь Э.Я.
Самойленко Г.Е.
Хачатрян С.Г.
Фисталь Н.Н.
Донецкий государственный медицинский университет им. М.Горького, Институт неотложной и восстановительной хирургии им. В.К.Гусака АМН , г. Донецк, Украина
Известно, что основная часть ожогов у детей – дермальные поверхностные поражения I-II степени, наступающие в результате воздействия горячих жидкостей. Однако, уже при площади 10-15% дермального поверхностного ожога у детей до 5 лет развивается ожоговая болезнь.
В Донецкой области в течение последних трех лет осуществляется тактика перевода в Ожоговый центр всех детей с глубокими III−IVст. и маленьких детей с поверхностными ожогами I-II степени из ЦГБ, ЦРБ и даже из межрайонных ожоговых отделении уже в первые часы (сутки) после ожога. Транспортировка осуществляется врачом скрой помощи, комбустиологом или анестезиологом при условии и проведения лечебных мероприятий : венозный доступ, обезболивание, инфузионная терапия, транспортная иммобилизация, медикаментозная коррекция, оксигенотерапия, в пути следования.
Нами проанализированы результаты лечения 276 детей в с дермальными поверхностными ожогами I-II ст., госпитализированными в ДОЦ в 2004-2005 гг.. У всех этих детей ожоги были кипятком или горячими жидкостями на площади от 5 до 90% поверхности тела. Больных разделили на 2 группы. По этиологическому фактору, возрасту, тяжести, площади поражения группы сопоставимы между собой.
(Рис.1,2) Ожоги II степени ( дермальные ожоги) затрагивающие эпидермис и дерму, относятся к ожогам с неполной глубиной поражения кожи, и могут заживать самостоятельно, но сохранившиеся эпидермальные придатки находятся под угрозой гибели. Поверхностные дермальные ожоги с неполной глубиной поражения легко распознаются визуально по розовой или влажной белесоватой поверхности, формированию напряженных пузырей и резкой болезненности. Они возникают чаще всего при кратковременном контакте с горячими жидкостями или вспышке пламени. Эти раны заживают самостоятельно в течение 3-4 недель с момента ожога. При этом около 1/3 ожогов II степени заживают оставляя после себя грубые патологические рубцы, которые в дальнейшем требуют длительного консервативного и оперативного лечения.
Основную группу исследования составил 201 ребенок ; у 83,2% из этих детей были признаки ожогового шока. Всем детям этой группы в первые сутки (часы) после травмы, на фоне противошоковой терапии, и стабилизации центральной гемодинамики , в операционной под наркозом производилась операция — дермабразия, с одномоментным закрытием ран лиофилизированными ксенодермотрансплантатами.
В понятие дермабразии при дермальных поверхностных ожогах мы вкладываем очищение раневой поверхности от остатков погибшего эпидермиса и поверхностного слоя дермы. Процедуру выполняем лезвиями скальпеля или дерматома, и/или металлическими( пластиковыми) щетками, которые применяются для мытья посуды. Очищение ран в виде дермабразии проводим до появления капиллярного кровотечения (плазмотечения) в виде росы, и тут же закрываем обнаженную раневую поверхность эпидермиса (дермы) ксенотрансплантатами (Рис. 3,4)
Лоскуты лиофилизированной и размоченной в растворе антисептика ксенокожи толщиной 0,15-0,25мм мгновенно фиксируются к раневой поверхности. В последующем происходило заживления ран первичным натяжением под фиксированной ксенокожей ( Патент Украины на изобретение № 11149 от 27.05.05). Мы относим проводимое под наркозом вмешательство к категории первичной хирургической обработки ( ПХО) , так как выполняется удаление погибших тканей с одномоментным закрытием ран. В некоторых случаях ( при поздней доставке больных) проводимую тактику лечения осуществляем на 2- ые сутки после ожога. Основным условием при этом является отсутствие в ране ожогового струпа (Рис. 5.6)
В контрольную группу вошли 75 детей(27,2%) которые госпитализированы в клинику позже 2 суток с момента ожога, они лечились консервативно, повязками (Рис.7).
При сравнение результатов лечения в группах выяснилась , что у 188 детей (93.3%) основной группы наступила полная фиксация ксенокожи и эпителизация ран, у 13 пациентов( 6,7%) лоскуты частично лизировались (Рис.9,10).
В контрольной группе в ожоговых ранах некротический ступ образовался у 68детей (90,6%) , отторжение струпа протекало с нагноением . 27 детей из них оперированы ( некрэктомия, аутодермопластика). У остальных — раны заживали в течение 1.5месяцев, оставляя после себя патологические рубцы(Рис.11,12).
Таким образом анализ полученных результатов показал ,что первичное очищение ран при дермальных поверхностных ожогах и ксенотрансплантации : предотвращает гибель тканей паранекротической зоны ожоговой раны и образование некротического струпа, защищает рану от инфицирования и обеспечивает тем самым неосложненное течение раневого процесса. Кроме того, по нашим данным, такая тактика хирургического лечения обрывает развитие локального, а значит и системного воспаления, то есть, ожоговой болезни и связанных с ней осложнений, сокращая при этом сроки лечения ребенка . Изучение отдаленных результатов предложенным методом показало, также уменьшение образование патологических рубцов в 5 раз.
Дермабразия – это один из видов хирургического вмешательства на коже, который применяется для существенного изменения ее внешнего вида. Метод заключается в контролируемом удалении слоев кожи при помощи механических абразивных устройств, в качестве которых могут выступать: специальные вращающиеся абразивные боры или проволочные щетки, или алмазные круги, которые приводятся в движение специальными микромоторами (рис.1-2).
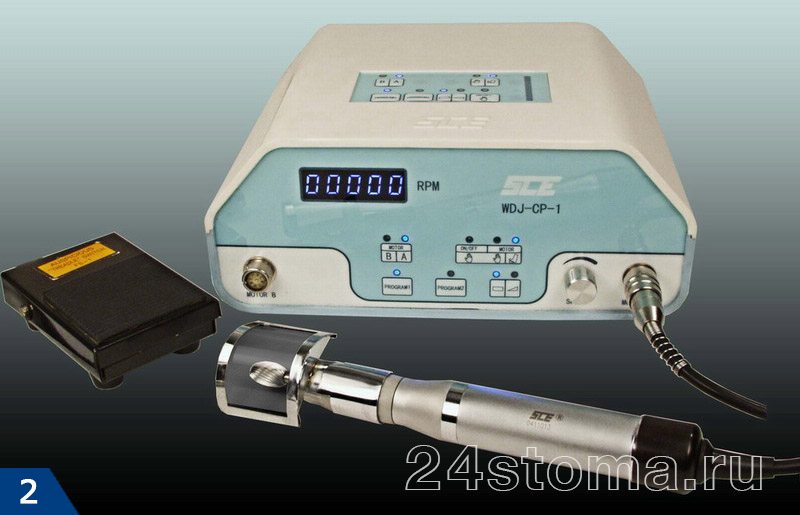
Дермабразия лица может выполняться только специально обученными врачами-дерматологами или пластическими хирургами! Дермабразию не следует путать с микродермабразией, которая не является хирургической процедурой и может осуществляться даже медсестрами, косметологами и самими пациентами у себя дома. При микродермабразии снимается только самый поверхностный слой кожи, а сама процедура напоминает пескоструйную обработку кожи кристаллами абразивных материалов.
Показания к дермабразии –
При помощи дермабразии хорошо лечатся следующие проблемы кожи:
- рубцы в результате угревой сыпи,
- келлоидные и травматические рубцы (шрамы),
- тонкие морщины, растяжки,
- неровный тон кожи из-за родимых и пигментных пятен,
- удаление татуировок,
- удаление кератозов кожи (ранняя стадия рака кожи).
Дермабразия: фото до и после
Как проводится процедура дермабразии –
Обычно дермабразия лица проводится амбулаторно под местной анестезией, однако при обработке значительных участков кожи – вмешательство может осуществляться в условиях стационара, также под местной анестезией и дополнительной премедикацией успокоительными препаратами. Когда кожа немеет после анестезии – ее обрабатывают вращающимися абразивными инструментами (алмазными кругами, борами, щетками).
Во время процедуры кожа повреждается контролируемым образом, с образованием раневой поверхности на обработанном участке (рис.3,4). Далее раневая поверхность заживает с образование молодой кожи, которая, как правило, по своим эстетическим свойствам значительно превосходит ту кожу, которая была там раньше.
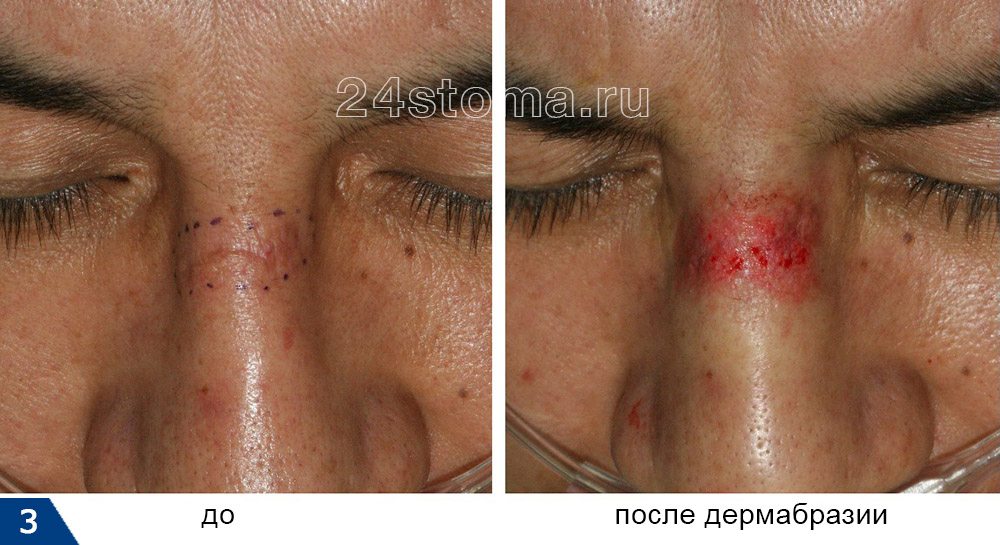
Сразу после операции накладывается послеоперационная повязка (рис.5), которая снимается обычно через 24-48 часов после процедуры. В зависимости от глубины удаления кожи – ее полное восстановление занимает в среднем от 10 до 30 дней. Новый слой кожи будет немного отечен, чувствителен к различным раздражителям и иметь ярко-розовую окраску в течение нескольких недель. Большинство пациентов может вернуться к нормальной жизни приблизительно уже через 2 недели.
Дермабразия: видео
Дермабразия: цена
- лицо (не включая веки) − 17 000 руб.
- верхние/нижние веки − 7 000 руб.
- лоб − 10 000 руб.
- декольте − 12 000 руб.
Альтернативы дермабразии –
Дермабразия (без ущерба качеству процедуры) может быть заменена следующими современными методиками:
-
(рис.6) –
это не что иное, как метод лазерной шлифовки кожи. Такая шлифовка кожи делается при помощи СО2- или эрбиевого лазеров. Лазерные технологии более безопасны (меньше шансов на кровотечение и гиперпигментацию кожи), к тому же результаты их применения значительно меньше зависят от мастерства оператора лазерной установки.
- Проведение среднего или глубокого химического пилинга лица –
эта методика имеет все те же самые показания, как и дермабразия. Процесс удаления верхних слоев кожи в этом случае происходит при помощи растворов различных кислот, например, гликолевой или салициловой.
Побочные эффекты и осложнения дермабразии –
- кровотечение после вмешательства,
- присоединение бактериальной инфекции (а это может привести к рубцеванию),
- обострение герпеса кожи лица,
- царапины кожи,
- длительное изменение окраски обработанного участка кожи (гипо- или гипер-пигментация).
Автор: врач Каменских Кирилл Валерьевич , челюстно-лицевой хирург, имеющий повышение квалификации в сфере эстетической косметологии (мезотерапия, ботулотоксины, контурная пластика, нитевой лифтинг, пилинги и др.)

Клетки в нашем организме обновляются постоянно. Это относится и к клеткам кожи. При этом обновляются и ороговевший слой — верхняя его часть слущивается и сразу же заменяется другими клетками. Но бывает, что этот процесс нарушается, и тогда кожные покровы грубеют, теряют здоровый цвет и т.д. Избавиться от всех этих проблем поможет алмазная шлифовка лица. В нашей новой статье вы узнаете всё необходимое о данной процедуре: как она проходит, при каких проблемах может быть показана, есть ли у неё противопоказания.
Дермабразия

Итак, алмазная дермабразия — это процедура шлифовки ороговевших частичек кожи при помощи подаваемой через насадку струю мелкодисперсного абразива, в качестве которого выступают очень мелкие кристаллы корунда. Для проведения процедуры используется специальное оборудование. Так, в нашей клинике алмазная шлифовка проводится при помощи итальянского аппарата Ultrapeel Pepita. Абразив подаётся через манипулу аппарата под углов в 45 градусов. С одной стороны, это позволяет предотвратить закупорку пор самим абразивом, с другой — глубоко очистить кожные покровы, нормализовать работу сальных желёз и улучшить микроциркуляцию крови.
Специальная система фильтрации позволяет отделить отработанный порошок и удалить его в отдельную колбу.
Показания к проведению алмазной шлифовки лица
Алмазная микродермабразия лица может быть показана для устранения следующих проблем с кожей:
3. Огрубление кожи.
5. Расширенные поры.
7. Рубцы и шрамы.
8. Чрезмерная выработка кожного сала.
9. Чёрные точки (комедоны).
10. Пигментные пятна.
11. Истончение кожи.
12. Неестественный рельеф кожи.
Более подробно про показания к микродермабразии можно узнать у врача-дерматокосметолога на предварительной консультации.
Дермабразия лица: ход процедуры
Прежде чем отправляться на процедуру, следует записаться на первичный приём к специалисту. Во-первых, на ней вы получите консультацию по алмазной микродермабразии и проблемам с кожей, которые она устраняет. Во-вторых, заранее осмотрев вас и выслушав ваши жалобы, врач сможет составить эффективный курс лечения, беря во внимание все ваши индивидуальные особенности. В-третьих, специалист проверит вас на наличие противопоказаний.
Какие у лазерной шлифовки есть противопоказания
Дермабразия лица не проводится при наличии:
• воспалительных процессах в зоне обработки;
• гиперчувствительности кожи к корунду;
• незаживших ран и ожогов.
Так как алмазная шлифовка лица не требует специальной подготовки, то врач-дерматокосметолог может провести сеанс сразу после окончания первичного приёма. Но только при условии отсутствия противопоказаний к процедуре.
Проведение сеанса микродермабразии лица
Для начала проводится демакияж, лицо очищается от частичек грязи и пыли, после чего обеззараживается антисептиком (хлоргексидином). Когда всё будет готово, специалист приступит к непосредственной обработке кожи лица. После полной обработки кожи специалист нанесёт на лицо успокаивающую маску, которая дополнительно питает и увлажняет ткани. Сеанс проходит довольно комфортно и не вызывает неприятных ощущений, а потому не требует обезболивания.
В завершение процедуры специалист расскажет о послепроцедурном периоде, а также назначит дату следующего сеанса.
Период после процедуры алмазной шлифовки лица
Согласно общим предписаниям, после алмазной микродермабразии следует:
• в течение двух-трёх недель отказаться от любого вида загара;
• в течение 15-20 дней исключить распаривания в сауне, парилке, бане и т.д.
• в первое время наносить жирный крем на обработанные зоны.
Кроме того, вы можете получить и индивидуальные рекомендации на послепроцедурный период. Нужно помнить, что только если следовать всем полученным рекомендациям, можно добиться максимального эффекта от дермабразии лица, пролонгировать полученный эффект, а также практически до нуля минимизировать риски появления побочных эффектов.
Результаты процедуры

Дермабразия позволяет добиться видимых результатов уже после первого сеанса. Но для получения максимального выраженного эффекта следует провести весь курс процедур. Длительность сеанса устанавливается врачом, она будет зависеть от состояния и типа кожи, а также от других ваших индивидуальных особенностей. Средний курс алмазной шлифовки лица может включать в себя от пяти до десяти сеансов, проводимых с промежутками в две недели. При этом каждый сеанс длится примерно один час (+/- 15 минут, в зависимости от площади и количества обрабатываемых зон).
• выравнивание рельефа кожного покрова;
• снижение выраженности рубцов и стрий;
• повышение тургора кожи;
Стоимость микродермабразии лица
Стоимость проводимой процедуры является одним из важнейших её факторов, наряду с эффективностью. Поэтому нет ничего удивительного в том, что каждый пациент хочет узнать, сколько стоит проведение сеанса. Цена микродермабразии лица будет зависеть от количества выбранных зон. Провести процедуру можно как на одной зоне (лицо, шея, декольте), так и выбрать комплексный сеанс с одновременной обработкой двух или сразу трёх зон. Большинство пациентов обычно выбирают комплексную процедуру, так как в этом случае цена одной зоны будет дешевле, чем если бы они обрабатывались по отдельности.
Проведение процедуры в клинике «Лазерный Доктор»
Подпишитесь на акции и получайте эксклюзивные скидки каждый месяц и дополнительную скидку в день рождения
Нажимая на кнопку, вы даете согласие на обработку персональных данных и соглашаетесь c политикой конфиденциальности
Другие статьи
Болезнь глаз халязион

Так как халязион появляется на веках, его часто путают с ячменем. Однако это разные заболевания, хотя, например, халязион может развиться из невылеченного ячменя.
Что такое папилломы
Довольно большая часть новообразований на коже человека вызвана деятельностью папилломавируса человека (ВПЧ). При этом папилломы — одни из самых распространенных из них.
Что такое кератома
Если кожа чистая, гладкая и имеет ровный естественный оттенок, то это здоровая кожа. Наличие же новообразований может говорить о том, что в тканях присутствует какая-то патология.
Что такое моллюск на коже

«Подцепить» вирусную инфекцию можно в любом возрасте представителям обоих полов. При этом вирусы поражают не только внутренние органы, но и кожу, в результате чего на ее поверхности могут появиться различные новообразования.
Атерома волосистой части головы
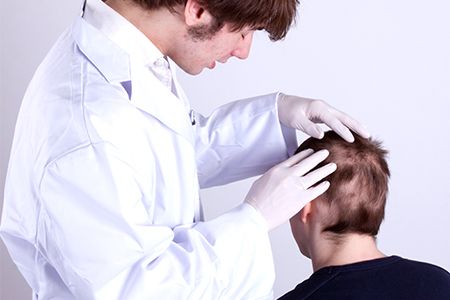
Будем честны: от появления атеромы никто не застрахован, так как образоваться она может вообще у каждого. Но бояться ее не стоит: атерома волосистой части головы легко и быстро удаляется в современных косметологических клиниках.
Плазмотерапия волосистой части головы

Мало что украшает девушку так, как красивые, ухоженные и здоровые волосы. Однако поддерживать здоровье волос в настоящее время не так уж и легко, особенно в крупных городах: низкое качество воды, некачественная косметика для волос, неудовлетворительная экологическая обстановка и другие факторы негативно сказываются на состоянии кожи головы и, соответственно, волос.
Как вывести татуаж с глаз
Как только перманентный макияж появился в числе услуг косметологических клиник, мало кто задумался, как убрать татуаж бровей, когда он надоест.
Расслабляющий массаж для тела
Пожалуй, нет ничего более расслабляющего, чем массаж, сделанный руками профессионального массажиста. Такая процедура поможет снять напряжение в конце рабочего дня или по завершении рабочей недели. В этой статье мы расскажем, что такое общий расслабляющий массаж, как и для чего он проводится.
Аппарат Эндосфера

Технический прогресс не стоит на месте, день ото дня улучшая нашу с вами жизнь. Это относится не только к бытовой сфере, но и косметологической.
Лазерный пилинг: подготовка и уход после процедуры

Как известно, каждая процедура имеет свои показания и противопоказания. Однако после некоторых процедур предусмотрен еще и уход за кожей, так как во время обработки она может быть подвергнута интенсивному воздействию.

Шрам — это естественный способ заживления тела и замены утраченной или поврежденной кожи. Рубцы могут образовываться по разным причинам и, как правило, они состоят из фиброзной ткани. Их образование может быть вызвано инфекциями, хирургическим вмешательством, травмами или воспалением тканей. Шрамы могут появиться на любом участке тела. Состав рубца может быть разным. Шрам может выглядеть плоским, бугристым, впалым или цветным. Его окончательный вид зависит от многих факторов. К которым относится тип кожи, расположение шрама, тип травмы, возраст человека и его телосложение.
Запись по телефону
Виды шрамов

Есть несколько различных типов шрамов, которые могут образовываться, и все они могут выглядеть по-разному.
Поверхностные шрамы — этот вид шрамов длинный и тонкий. В первые несколько месяцев он может быть слегка приподнятым и красным, но затем обычно сглаживается и аккуратно заживает.
Гипертрофический рубец — этот тип рубца имеет чрезмерно активный процесс заживления ран и генерирует дополнительный коллаген. В результате рубец становится толще и, следовательно, возвышается над кожей. В этом месте может появиться ощущение стянутости и зуда. Эти шрамы со временем могут срастаться, но часто остаются утолщенными. Гипертрофический рубец ограничен поврежденной областью, что отличает этот тип рубца от келоидного рубца.
Келоидный рубец. В келоидном рубце рубцовая ткань развивается за пределами области, которая была изначально травмирована. Келоидные рубцы могут выглядеть как большие твердые узелки или шишки. Келоиды могут продолжать расти еще долго после заживления первоначальной травмы и могут вызывать зуд или боль. Часто эти шрамы требуют лечения, если они продолжают расти и беспокоить.
Шрам ниже окружающей кожи в вдавленном рубце и может напоминать ямку на коже. Обычно это происходит, когда опорная ткань, такая как жир или мышцы, потеряна или повреждена в результате травмы. Растяжки и некоторые шрамы от угревой сыпи считаются депрессивными рубцами.
Запись по телефону
Удаление шрамов на лице

Есть много косметических процедур, которые подходят для удаления шрамов на лице. Вы и ваш дерматолог обсудите лучшие варианты лечения шрамов от прыщей. Нет ничего необычного в том, что пациенты проходят повторные процедуры или нуждаются в двух или более типах процедур для восстановления кожи.
Запись по телефону
Удаление шрама на лбу

Повреждение кожи, которое затрагивает несколько слоев кожи в результате травмы, хирургического вмешательства, ожогов, прыщей или других состояний, может привести к образованию рубцов, влияющих как на внешний вид, так и на функции. После того, как образуется шрам, он становится постоянным, но умелое лечение шрама может восстановить подвижность лица и сделать появление шрамов менее заметным.
Дермабразия и лазерная шлифовка могут сделать грубые или приподнятые рубцы менее заметными, удалив часть верхних слоев кожи абразивным инструментом или лазерным лучом. Шрам останется, но будет более гладким и менее заметным.
Келоидные или гипертрофические рубцы могут поддаваться инъекции стероидов, чтобы уменьшить размер рубца. Если требуется большее сокращение, хирург может удалить лишнюю ткань хирургическим путем, закрывая разрезы тонкими швами, оставляя менее заметный шрам.
Запись по телефону
Удаление шрама после герпеса

Домашние средства от шрамов от герпеса включают следующее:
Витамин Е. Вы можете принимать добавки с витамином Е или наносить их на инфицированную область, нежно массируя, чтобы кожа полностью впитала их. Повторяйте каждый день.
Кокосовое масло. Нагрейте кокосовое масло в микроволновой печи, пока оно не станет жидким. Затем нанесите кокосовое масло на инфицированный участок и аккуратно помассируйте его, повторяйте дважды в день для достижения удовлетворительных результатов.
Алоэ вера. Нанесите гель алоэ вера прямо на шрамы и оставьте на 30 минут, затем промойте область теплой водой с мылом и осторожно вытрите.
Если шрам от герпеса очень заметен и вызывает дискомфорт, вы можете поговорить с дерматологом о процедурах уменьшения рубцов, таких как дермабразия и лазерная терапия, чтобы уменьшить признаки рубцевания.
Запись по телефону
Удаление шрамов после прыщей

Стойкие и недолеченные воспалительные поражения акне могут вызывать постоянное рубцевание различной степени. Лазерная шлифовка — один из самых эффективных способов уменьшения и устранения шрамов от угревой сыпи. Доступные лазерные процедуры включают абляционную и неабляционную шлифовку кожи. Выбор лечения зависит от типа шрама, а также от предпочтений и ожиданий пациента с точки зрения количества процедур и периодичностью между посещениями специалиста.
Абляционная шлифовка идеально подходит для пациентов, желающих добиться значительных улучшений за один сеанс.
Неабляционная шлифовка идеально подходит для пациентов, которые предпочитают более мягкий подход, требующий нескольких процедур.
Запись по телефону
Удаление рубцов после порезов и операций

Во время объемных и тяжелых операций основная задача хирурга заключается в проведении лечения, а формирование красивого шва не всегда удается выполнить по различным причинам. Но для пациентов, прошедших оперативное лечение — это не приговор, поскольку в современной практике используется несколько вариантов коррекции шрамов.Общие методы лечения рубцов, рекомендованные дерматологами, включают:
Хирургическая процедура. Удаление рубца хирургическим путем — наиболее инвазивный метод лечения. Ваш врач может порекомендовать хирурга оценить ваш шрам и выполнить процедуру, чтобы сделать его менее заметным. Например, хирург может уменьшить размер широкого шрама или взять кожу с другой части вашего тела, чтобы поместить ее на зарубцованный участок.
Удаление рубцов лазером. В частности, для хирургических рубцов удаление рубцов лазером является эффективным неинвазивным методом лечения рубцов. Дерматологи используют интенсивный свет, чтобы уменьшить размер, цвет и форму шрама. Различные виды лазерного удаления более эффективны при лечении одного типа рубца, чем другого.
Химический пилинг. Дерматолог нанесет химический раствор на участок кожи, где образуется рубец. Когда пилинг удаляется, слой кожи поднимается, обнажая более гладкий слой кожи. Химический пилинг требует нескольких процедур и лучше всего подходит для поверхностных рубцов.
Дермабразия. Используя машину, которая выглядит как небольшая шлифовальная машинка, дерматолог может сгладить верхний слой вашей кожи. Подобно химическому пилингу, эта процедура является хорошим вариантом для сглаживания выступающего шрама.
Инъекции. Для шрамов, которые возвышаются над кожей, инъекции стероидов могут уменьшить размер шрама и сделать его ровным с поверхностью вашей кожи. Другие типы инъекций включают кожные наполнители или коллаген, которые заполняют область вокруг глубокого рубца.Мази. Кремы и мази для удаления шрамов, отпускаемые без рецепта, — хорошее решение для небольших рубцов. Дерматологи могут назначить более эффективные гели для лечения рубцов.
Запись по телефону
Профилактика рубцов

Хотя это менее эффективно, чем профессиональное косметологическое или хирургическое лечение, есть несколько вещей, которые вы можете сделать дома, чтобы со временем улучшить внешний вид вашего шрама.
Защита от солнца — шрамы, подвергшиеся воздействию солнечных лучей, могут дольше оставаться красными и более темными заживать. Закройте шрам на улице и используйте солнцезащитный крем с SPF 30 или выше каждый день.
Силиконовые салфетки или гель — после того, как рана полностью заживет, можно применить листы или гель, содержащие силикон, чтобы улучшить внешний вид новых шрамов. Применяйте дважды в день в течение пяти недель после полного заживления травмы.Легкий массаж — массируя новые шрамы увлажняющим лосьоном, вы можете предотвратить высыхание кожи, предотвратить образование рубцовой ткани и улучшить окончательный вид рубца.
Запись по телефону
Способы удаления рубцов и шрамов

Поскольку лечение рубца зависит от различных факторов, вам необходимо проконсультироваться с дерматологом, чтобы узнать, как лучше всего лечить рубец.
Запись по телефону
Удаление шрамов и рубцов в домашних условиях

Хотя существуют различные домашние средства для лечения шрама, вы должны спросить своего врача, какие из них вы можете попробовать. Вот некоторые из домашних средств, которые вы можете попробовать от шрамов на лице:
Гель алоэ вера известен своими лечебными и противовоспалительными свойствами. Возьмите немного чистого геля алоэ вера и аккуратно нанесите его на лицо. Оставьте примерно на 30 минут и умойтесь. Вы также можете добавить в гель две-три капли масла чайного дерева и нанести его таким же образом.
Кокосовое масло: увлажняет и лечит кожу. Возьмите около 3-5 г кокосового масла первого отжима и помассируйте им шрам. Вы можете оставить его сколько угодно.
Яблочный уксус (ACV). Он обладает противовоспалительными и антисептическими свойствами, поэтому отлично подходит для лечения прыщей. Смешайте одну часть ACV с равным количеством воды. Нанесите на лицо ватным тампоном. Оставьте на 10-15 минут и умойтесь.
Картофельный сок. Он богат антиоксидантами и отлично подходит для лечения шрамов и темных пятен. Натереть немного картофеля кисейной тканью и отжать, чтобы в миске появился сок. Нанесите этот сок на лицо и умойтесь через 15-20 минут. Можно также использовать тонкий ломтик картофеля и прикладывать его к лицу, где есть шрамы.
Маска из сырого меда и молока. Возьмите чайную ложку сырого молока и добавьте к нему чайную ложку сырого меда. Смешайте, чтобы получилась паста, и нанесите ее на лицо. Смыть через 30 минут. Он отлично подходит для сохранения вашей кожи чистой и эластичной.
Маска с медом и лимонным соком. Добавьте чайную ложку лимонного сока к равному количеству сырого меда и нанесите на лицо. Смыть через 30 минут.
Лекарства, отпускаемые без рецепта. Если ваш шрам чешется, вы можете применить безрецептурные антигистаминные препараты, чтобы не поцарапать шрам. Безрецептурные стероидные кремы могут помочь избавиться от рубцов. Силиконовый гель можно нанести на шрамы для более быстрого заживления и уменьшения рубцов.
Если шрамы более глубокие, лицензированный дерматолог может использовать лазеры, химические пилинги, методы дермабразии, микроныкание, иссечение пуансоном или наполнители, чтобы сделать их менее заметными. Обращение за консультацией может помочь в профессиональном лечении рубца.
Запись по телефону
Удаление мазями

Исследования по уменьшению рубцов показали, что силикон является наиболее эффективным ингредиентом в уменьшении появления рубцов. Это связано с тем, что силикон может уменьшить чрезмерный рост коллагена, что приводит к образованию рубцов. Силикон также способствует выравниванию и исчезновению шрамов, увлажняя ткань. Также стоит обратить внимание на масло витамина Е и аллантоин, которые также смягчают кожу. Чтобы уменьшить появление шрамов, кремы и другие продукты увлажняют и разглаживают область, уменьшая покраснение и выравнивая кожу. Отличных результатов можно достичь с помощью кремов от шрамов, и вы увидите улучшение состояния своего шрама, однако полное устранение маловероятно.
Запись по телефону
Косметологический способ

Со временем многие шрамы будут постепенно улучшаться, становясь более бледными и менее толстыми. Шрамы никогда не исчезают полностью, но есть несколько способов сделать их менее заметными и смешать с окружающей кожей.
Коллагеновая индукционная терапия. Эта процедура, которую часто называют «иглой», проводится врачом и предназначена для введения нормального коллагена в рубцовую область.
Наполнители. Как и индукция коллагена, наполнители вводят нормальный коллаген в атрофический рубец, помогая поднять его до уровня окружающей здоровой кожи. Важно отметить, что филлеры не являются постоянными, поэтому, если вы выбрали это решение, вам может потребоваться проводить процедуру каждые несколько месяцев, чтобы поддерживать желаемые результаты.
Инъекции кортикостероидов — это лечение полезно как при гипертрофических, так и при келоидных рубцах; толстые или выпуклые шрамы. Инъекция стероидных препаратов уменьшает воспаление, которое может вызвать зуд в шраме, и помогает уменьшить количество коллагена в утолщенных рубцах. Инъекции кортикостероидов могут привести к сглаживанию выступающих шрамов, остановить рост увеличивающихся шрамов и сделать зуд или болезненные шрамы менее беспокоящими.
Химический пилинг / микролазерный пилинг — эта процедура может быть очень полезной для улучшения очень поверхностных шрамов или темных пятен, оставшихся после прыщей или других травм. Удаляя тонкий слой поверхностной кожи, начинают расти новые здоровые клетки кожи, что приводит к более ровному тону кожи и большему сиянию кожи.
Запись по телефону
Операционный способ

Хирургические варианты коррекции внешнего вида шрама:
Операция. Если келоидный рубец не улучшится с помощью других методов лечения, можно сделать операцию. При одном из видов хирургического вмешательства происходит прямое удаление рубцового образования с помощью разреза. Швы помогают закрыть рану. Иногда для закрытия раны также используются кожные трансплантаты. Это означает замену или прикрепление кожи к области, на которой отсутствует кожа. Кожные трансплантаты выполняются путем взятия кусочка здоровой кожи из другого участка тела (называемого донорским участком) и прикрепления его к необходимому участку. К сожалению, даже после операции келоиды могут снова вернуться. Иногда образуются келоиды еще большего размера.
Лазерная хирургия. Шрамы можно лечить с помощью различных лазеров, в зависимости от первопричины рубцов. Лазер создает очень маленькие четко очерченные столбики контролируемой травмы на верхнем и нижнем уровнях кожи в рубце. Это вызывает производство нового, упорядоченного, здорового коллагена и клеток кожи. Лазеры можно использовать для сглаживания рубца, удаления шрама ненормального цвета или выравнивания шрама. В большинстве случаев лазерная терапия шрамов проводится вместе с другими видами лечения. Лазерная шлифовка отлично подходит для многих типов шрамов — шрамов от угревой сыпи, растяжек, вдавленных шрамов, гипертрофических шрамов и поверхностных шрамов.
Радиация. Это можно использовать для шрамов, которые не поддаются лечению другими методами.
Если вас беспокоят или постоянно смущают ваши рубцы, лучше всего записаться на прием к специалисту.
Читайте также:

