Что такое бороздки на коже
Обновлено: 02.05.2024
Клетки Лангерганса. Клетки Меркеля. Дерма. Строение дермы.
Клетки Лангерганса (внутриэпидермальные макрофаги, антигенпредставляющие клетки) — это отростчатые клетки, расположенные в ростковом слое эпидермиса. Они имеют костномозговое происхождение, способны мигрировать из эпидермиса в дерму и регионарные лимфатические узлы, участвуя, таким образом, в формировании иммунных реакций. Признается также их влияние на численность эпителиоцитов в составе эпителиального гистиона. С возрастом количество клеток Лангерганса в эпидермисе уменьшается вплоть до полного их исчезновения.
Клетки Меркеля (осязательные) — округлой или овальной формы, располагаются в базальном слое эпидермиса, участвуют в осуществлении кожной чувствительности. Имеют неироглиальную природу и проникают в эпидермис вместе с врастающими чувствительными нервными волокнами. Встречаются в глубоких слоях эпидермиса человека (в основном в коже пальцев, кончика носа, эрогенных зонах). По размерам превосходят эпителиоциты и пальцевидными выростами посредством десмосом контактируют с ними.
Цитоплазма клеток светлая, с умеренным количеством органелл, в базальной части содержит осмиофильные гранулы. К клетке подходят чувствительные нервные окончания, и формируется комплекс клетки Меркеля с нервной терминалью. Помимо рецепторной функции, клетки Меркеля синтезируют нейропептиды (эндорфины, мет-энкефалин, вазоактивный кишечный полипептид и другие группы интерлейкинов), стимулирующие иммунные процессы в организме. Поэтому данные клетки относят к диффузной нейроэндокринной системе организма.
Покровные свойства кожи формируются эпидермальным диффероном за счет присущих ему механизмов физиологической регенерации. Другие клеточные диффероны с их иммунными, иммуномодулирующими, рецепторными, защитными свойствами, необходимы для функционирования эпителиоцитов и кожи в целом.

Дерма (собственно кожа). Строение дермы.
Эта часть кожи имеет толщину 1 -2 мм (на подошвах и ладонях — 3 мм) и состоит из двух соединительнотканных слоев — сосочкового и сетчатого. Под дермой располагается подкожная жировая клетчатка — гиподерма.
Сосочковый слой образован рыхлой волокнистой соединительной тканью, вдающейся в эпидермис в виде сосочков. От эпидермиса соединительная ткань сосочкового слоя отграничена базальной мембраной. В сосочковом слое содержатся клетки ведущего фибробластического ряда и другие клеточные диффероны (макрофаги, тканевые базофилы, пигментные клетки — меланофоры), присущие рыхлой волокнистой соединительной ткани.
В межклеточном веществе рыхлой соединительной ткани сосочкового слоя беспорядочно располагаются тонкие коллагеновые, ретикулярные и эластические волокна. В сосочковом слое много кровеносных сосудов, обеспечивающих трофику эпидермиса. Есть тут и пучки гладких мышечных клеток, сокращение которых обусловливает явления так называемой "гусиной кожи". При образовании "гусиной кожи" уменьшается приток крови к коже и понижается отдача тепла. Сосочковый слой дермы определяет рисунок гребешков и бороздок на поверхности кожи.
Сетчатый слой дермы образован плотной волокнистой неоформленной соединительной тканью. Многочисленные пучки коллагеновых волокон формируют переплетения наподобие сети, строение которой зависит от функциональной нагрузки на кожу. Сетчатый слой сильно развит в участках кожи, испытывающих постоянное давление, и менее развит в тех участках, где кожа подвергается значительному растяжению.
Сетчатый слой обусловливает прочность всей кожи. Клеточный состав сетчатого слоя менее разнообразен, чем сосочкового слоя. Здесь в основном встречаются клетки фибробластического дифферона (фибробласты, фиброциты). В сетчатом слое находятся концевые (секреторные) отделы потовых и сальных желез, а также корни волос. Пучки коллагеновых волокон из сетчатого слоя продолжаются в подкожную жировую клетчатку.
Толщина последней варьирует в различных участках тела и у разных людей, достигая иногда 3-10 см и более. Функции подкожной жировой клетчатки — депо жировой ткани, амортизация кожи при механических повреждениях, участие в терморегуляции.
Кровоснабжение кожи обеспечивается развитием нескольких сосудистых сплетений, залегающих на разных уровнях. Различают глубокую (на границе подкожной жировой клетчатки и сетчатого слоя) и поверхностную (подсосочковую) артериальные сети. От подсосочковой сети отходят капилляры, снабжающие кровью сосочковый слой дермы. Капиллярные сети окружают корни волос, потовые и сальные железы. Из капилляров кровь поступает в венозные поверхностные и глубокие подсосочковые сплетения и далее — в глубокое дермальное венозное сплетение. Лимфатические сосуды образуют также два сплетения.
Иннервация кожи осуществляется разветвлениями цереброспинальных и вегетативных нервов, образующих субэпидермальное и дермальное нервные сплетения. В коже находится огромное число чувствительных нервных окончаний. Свободные нервные окончания являются терморецепторами и ноцицепторами (болевыми рецепторами). В дерме располагается большая группа инкапсулированных нервных окончаний (пластинчатые тельца, концевые колбы, осязательные тельца и др.), выполняющие функцию механорецепции.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
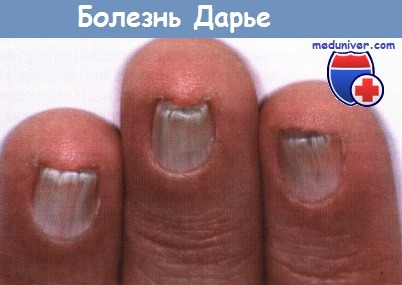
Борозды и шероховатости ногтей при наследственных болезнях
Продольная исчерченность также встречается при фолликулярном дискератозе (болезнь Дарье). При этом заболевании появляются белые, а иногда и красноватые продольные полосы, что может привести к появлению маленьких V-образных (клиновидных) трещин у свободного края ногтя, имеющих тенденцию к продольному расщеплению. Такие симптомы возникают вследствие появления на коже папулы, которая трансформируется в борозды и трещины от проксимального до дистального края ногтя.
Поражение ногтя при доброкачественной семейной пузырчатке Хейли—Хейли клинически и гистологически сходно с таковым при фолликулярном дискератозе. Однако при семейной пузырчатке обычно не встречаются типичные для болезни Дарье V-образные трещины, а наблюдаются только продольные белые линии.
Шероховатость дистальных отделов ногтей, наблюдающаяся при семейной койлонихии, сопровождается потерей блеска, истончением и потемнением ногтевых пластинок. Коричневый цвет ногтей с возрастом становится более интенсивным. Паракератотические клетки обнаруживаются в середине ногтевой пластинки.
Продольная исчерченность, онихорексис, онихошизис, трахионихия и V-образные трещины описаны при наследственной точечной ладонноподошвенной кератодермии Брауэра—Бушке—Фишера. Углубления, онихолизис и подногтевой гиперкератоз наблюдались также в двух других случаях. Дистрофия ногтя была описана у пациента с простым буллезным эпидермолизом, сопровождавшимся пятнистой пигментацией и специфическим точечным кератозом пальцев.
Недавно описанный случай фолликулярного шиповидного декальвирующего кератоза, сцепленного с хромосомой 22 (Хр22.13—22.2), показал значительную дистрофию ногтей пальцев рук и ног с утолщением и поперечными линиями и бороздами. У пациента также наблюдалась почти генерализованная алопеция, очаговая кератодермия ладоней и подошв, блефарит, эктропиум и фотофобия. Изменения ногтей, вероятно, связаны с высоко расположенной кутикулой.
Другие синдромы дистрофии ногтей, фолликулярного гиперкератоза и офтальмологические симптомы включают синдром кератоза—ихтиоза—глухоты и синдром фолликулярного ихтиоза с атрихией и фоточувствительностью.
Дистрофия ногтей выявляется также при наследственной мукоэпителиальной дисплазии, которая клинически характеризуется красной окраской (цвета красного говяжьего мяса) слизистых оболочек ротовой полости, носа и влагалища, дискератозом, потерей когезии эпителия и цитоплазматическими вакуолями. Эти изменения слизистых оболочек — причина частых жалоб пациентов на проблемы с дыхательным трактом (хронический ринит, рецидивирующие пневмонии, пневмоторакс и идиопатический фиброз легких).
Продольная исчерченность бывает и в случае Х-сцепленной полиэндокринопатии (синдром иммунной дисрегуляции).
Поперечные борозды наблюдаются также при синдроме Папийона-Лефевра. Это также признак синдрома Геймлера, который характеризуется нейросенсорной тугоухостью, гипоплазией зубной эмали, линиями Бо—Рейля илейконихией.
Продольная лейконихия при пузырчатке Хейли-Хейли. Подногтевой гиперкератоз при точечной ладонно-подошвенной кератодермии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Сильнее всего стрии выделяются на загорелой коже, так как в соединительной ткани, из которой состоят растяжки, снижено образование меланина.
Стрии — это дефект кожи в виде волнистых полосок на коже, которые могут иметь различную ширину. При этом стрии не всегда имеют розовый цвет. Чаще всего они принимают оттенки от фиолетового-красного до белесого. Оттенок растяжки, в первую очередь, зависит от ее «возраста». Так, наиболее темные (фиолетово-красные) цвета имеют недавно появившиеся стрии. Со временем полоски «светлеют»: самые застарелые растяжки — белесого цвета. В длину стрии могут достигать до десяти сантиметров, а в ширину — до пяти – семи миллиметров.
Стрии: как лечить
Один из наиболее эффективных способов избавиться от стрий — лечение лазером:
Fraxel. Подразумевает обработку участка кожи со стриями лазерным лучом. Специальная насадка аппарата разделяет луч на микролучи, которые выстраиваются в сетку. Лучи воздействуют напрямую на внутренние слои кожи. Следствием такого воздействия является появление микротермальных лечебных зон, в которых запускаются процессы регенерации и происходит активная выработка коллагена и эластина. Таким образом кожа обновляется, и стрии исчезают. Благодаря неабляционному воздействию, процедура проходит, можно сказать, мягко и не требует длительного восстановления. Полный курс удаления растяжек при помощи Fraxel составляет примерно 3-6 сеансов.
DOT. Лечение этим лазером происходит так же, как лазером Fraxel. Основное отличие — абляционное воздействие, то есть лазер воздействует и на верхние слои кожи, и на средние. С одной стороны, это увеличивает восстановительный период до недели (против трех – пяти дней у Fraxel), а с другой — требуется меньшее количество процедур в полном курсе: 3-4 сеанса.
В остальном процедуры и восстановительный период после их проведения (не считая его длительности) практически не отличаются. Общие требования после процедуры:
Уход за кожей согласно рекомендациям врача-лазеротерапевта.
Запрет на посещение бани, солярия и сауны в первые 14 дней после сеанса удаления стрий на коже.
Кроме того, могут быть и индивидуальные рекомендации, которые будут зависеть от особенностей кожи пациента.
Требований по подготовке к пациенту никаких не предъявляется. Тем не менее рекомендуется заранее прийти на консультацию врача-лазеротерапевта. Это позволит врачу определить наличие противопоказаний и эффективность лазерной процедуры для каждого пациента индивидуально. Также это даст возможность пациенту узнать про стрии: что это, из-за чего они появляются, как их удалить и т.д. В нашей клинике вы можете записаться на консультацию по растяжкам или на саму процедуру, заполнив электронную форму на нашем сайте или позвонив по телефону клиники.
Из-за чего появляются стрии
изменение гормонального фона;
резкое изменение веса: как похудение, так и набор веса;
нарушения эластичности кожи;
прием некоторых видов стероидов.
Почему стрии лучше удалять при помощи лазера
После процедуры удаления лазером на коже не остается рубцов и шрамов.
Благодаря современным обезболивающим препаратам процедура проходит максимально комфортно.
Кровотечение или занесение инфекции во время процедуры фактически исключены.
После процедуры можно вести привычный образ жизни.
Первые результаты видны даже в самом начале курса.
Лазер не только устраняет стрии, но и омолаживает кожу.
Длительность одного сеанса обычно не превышает 60 минут.
Проведение процедуры в клинике «Лазерный Доктор»
Подпишитесь на акции и получайте эксклюзивные скидки каждый месяц и дополнительную скидку в день рождения
Нажимая на кнопку, вы даете согласие на обработку персональных данных и соглашаетесь c политикой конфиденциальности
Другие статьи
Омоложение лица лазером
Прогресс, как известно, не стоит на месте. А еще известно, что он проникает во все сферы нашей жизни.
Биоревитализация или мезотерапия
Что лучше: биоревитализация или мезотерапия? Данный пациенты часто задают врачам-дерматокосметологам на первичном приеме перед записью на сеанс инъекционной процедуры.
Нити-коги

С одной стороны, в отличие от прошлого века, в современном мире больше факторов, негативно влияющих на состояние кожи человека: выше уровень стресса, хуже экологическая обстановка и т.д.
Эпиляция светлых волос навсегда

Многие девушки знают, что лазерная эпиляция проводится лишь на тёмных волосах и светлой коже. Однако новая процедура MOVEO позволяет проводить лазерное удаление светлых волос (навсегда) всего за несколько сеансов.
Свести татуаж губ
Согласно данным учёных, женские губы являются самой привлекательной частью лица. Поэтому многие хотят подчеркнуть их естественную красоту. Кто-то для этого пользуется косметикой, а кто-то решается на перманентный макияж.
Контагиозный моллюск: как выглядит
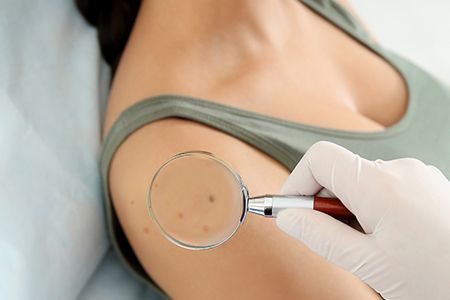
Контагиозный моллюск относится к доброкачественным новообразованиям. Тем не менее его рекомендуется устранять как можно скорее. В нашей новой статье мы расскажем, как выглядит контагиозный моллюск, из-за чего он появляется на коже, какие процедуры для его устранения существуют. А лазерное удаление как один из самых эффективных на сегодня методов мы рассмотрим подробнее: нужно ли к нему готовиться, как оно проходит, сколько длится сеанс, как после его проведения ухаживать за кожными покровами.
Где найти хорошего косметолога

Где найти хорошего косметолога в Москве? Ведь именно профессиональный косметолог сможет правильно диагностировать заболевание, порекомендовать хорошее средство для поддержания безупречного состояния и идеального внешнего вида кожных покровов
Повышенное потоотделение: причины у женщин

Чрезмерное потоотделение у женщин является одной из самых деликатных проблем, которую многие пытаются решить с помощью таких средств, как дезодорант и антиперспирант. Однако их эффективность, несмотря на широкую разрекламированность, оставляет желать лучшего. Между тем уже давно есть более эффективные средства. В этой статье мы расскажем, как избавиться от повышенной потливости у женщин, почему возникает эта проблема, почему не стоит откладывать лечение.
Очистить кожу лица
Состояние воздуха современного мегаполиса негативно сказывается на коже человека. Особенно на лице.
Как убрать пигментацию кожи лица
Пигментация кожи является одним из самых распространённых косметических дефектов: с пигментными пятнами в том или ином виде сталкивался практически каждый человек.
Если кожа чистая, гладкая и имеет ровный естественный оттенок, то это здоровая кожа. Наличие же новообразований может говорить о том, что в тканях присутствует какая-то патология. Ну, или это может говорить о заболеваниях внутренних органов. При этом не все новообразования относятся к злокачественным. В этой статье мы расскажем про одно из доброкачественных новообразований: что такое кератома и как ее лечить. Кроме того, в этом материале вы узнаете, по какой причине образуются кератомы, какие виды бывают, сколько основных способов лечения на сегодня существует и какой из них можно назвать наиболее современным и эффективным.
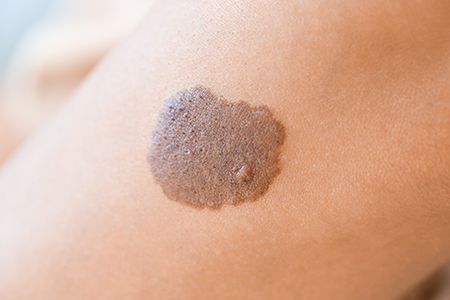
Кератома кожи
Кератомы — это доброкачественные кожные новообразования, которые образуются из-за кератинизации верхних слоев кожи. Внешний вид кератомы будет зависеть от ее вида. Обычно это пятна, узелки или бляшки темных оттенков зачастую с шершавой поверхностью. Могут быть как единичными образованиями, так и множественными высыпаниями. Чаще всего появляются на открытых участках кожи, наиболее подверженных воздействию ультрафиолетовых лучей. Кератома кожи считается старческим новообразованием, так как в большинстве случаев диагностируется у людей после 40 лет. Однако в последнее время все чаще появляется и у более молодых людей.
Причины появления кератомы
Специалисты называют две основные причины появления кератомы: ультрафиолетовое воздействие и наследственность. Встречается данное новообразование у представителей обоих полов, однако, как отмечается, более подвержены все же мужчины. Причем чем старше человек, тем выше вероятность появления кератомы. Современное «омоложение» кератомы связывают с модой на загар: на солнце или в солярии.
Другими причинами кератомы кожи называют воздействие агрессивных веществ, некоторых растительных ядов, ряда лекарственных препаратов.
Виды кератомы
Сегодня выделяют несколько основных видов кератомы кожи:
• Старческая. Также еще называется сенильной. Можно сказать, что это самый распространенный вид кератомы. Представляют собой небольшие (10-60 мм) коричневые пятна, которые могут быть как множественными, так и единичными. Спустя некоторое время после появления новообразование становится выпуклым, иногда болезненным при ощупывании. Такая кератома может стать либо кожным рогом, либо саморазрушится.
• Роговая кератома. Она же — кожный рог. Довольно редкий вид, представляет собой плотное твердое выпуклое новообразование с шелушащейся поверхностью. Длина может достигать 10 сантиметров. Иногда вокруг новообразования располагаются очаги воспалений. Как правило, кожная кератома единична, но в редких случаях может быть и множественной. Чаще всего появляется на лице или в интимной области. Предрасположена к трансформации в злокачественную область, поэтому консультация дерматовенеролога или онколога необходима.
• Себорейная кератома. Характеризуется медленным ростом. В начале на коже появляются желтоватые пятна, имеющие диаметр в 20-30 миллиметра. Спустя некоторое время пятно покрывается коркой или корками, которые могут наслаиваться друг на друга. Со временем новообразование увеличивается, темнеет, приобретая коричневый или черный оттенок. Как правило, это одиночные новообразования. Впрочем, бывают и множественными. Обычно появляется на теле: груди, спине, волосистой части головы. Реже — на лице или шее.
• Фолликулярная кератома. Это мелкие папулы, которые имеют либо телесный, либо розовый цвет. В размере обычно не превышают 15 миллиметров. В центре папулы скорее всего будет находиться одиночная серая чешуйка либо небольшое углубление. Чаще всего появляется на лице, редко — на теле, руках или ногах.
• Ангиокератома. Это небольшие (до 1 см) узелки часто неправильной формы, которые могут иметь черный, синий или красный оттенок. По виду могут напоминать ангиомы. Локализация зависит от вида. Так, папулезная кератома чаще всего располагается на спине или животе; на руках и ногах — ограниченная; на половых органах ангиокератома — кератома Форсайда.
• Солнечная кератома. На первых этапах кератома на теле образуется мелкими розовыми папулами, которые довольно быстро становятся темными бляшками. Поверхность чешуйчатая, легко поддается соскабливанию. Обычно образуется на коже лица. Внимание! Является предраковым заболеванием кожи. Поэтому необходима консультация онколога
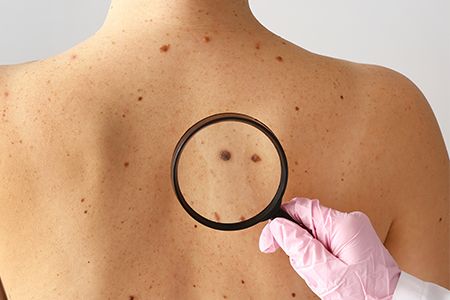
Способы устранения кератом
Сегодня излечить кератомы можно несколькими способами:
1. Хирургическая операция. Пожалуй, это самый радикальный способ избавления от кератом. Во время процедуры кератома удаляется при помощи скальпеля под анестезией. Обычно хирургическое вмешательство необходимо при больших размерах новообразования, а также при подозрении на трансформацию в злокачественную опухоль.
2. Электрокоагуляция. Так называется процедура, при которой кератома прижигается электротоком. Сеансы электрокоагуляции могут быть довольно болезненными. Кроме того, есть большая вероятность появления рубцов.
3. Криодеструкция кератомы кожи. Это прижигание новообразования очень холодным веществом. Обычно процедура проводится при помощи жидкого азота. Также сопровождается риском образования шрамов. Кроме того, могут быть повреждены здоровые ткани.
4. Радиоволновое удаление. Иссечение новообразования при помощи радиоволн. Также возможно появление шрамов.
5. Прижигание химическими препаратами. Уничтожение тканей новообразования при помощи агрессивных веществ. Может сопровождаться аллергией, после процедуры вероятнее всего образуется рубец.
6. Лазеротерапия. Во время сеанса кератома попросту послойно выпаривается с кожи. В настоящее время считается одним из самых прогрессивных и эффективных способов лечения большинства доброкачественных новообразований, включая кератому. У процедуры нет минусов, которые присущи большинству других процедур: после удаления лазером не образуется рубцов, сами сеансы довольно комфортны (за счет современного анестетика), не сопровождаются кровотечением и риском вторичной инфекции, так как лазер коагулирует сосуды и дезинфицирует кожу. После лазерного удаления не нужен длительный восстановительный период, а новообразование можно удалить всего за один короткий сеанс (обычно 10-20 минут).
В любом случае, на какую бы процедуру вы бы ни решили записаться, стоит помнить, что начинать нужно с первичного приема у врача. Это нужно не только для постановки грамотного диагноза, но и для того, чтобы врач смог проверить у вас наличие противопоказаний к процедуре. Кроме того, будет проведена консультация, на которой вы узнаете про кератому кожу, причины и лечение. Также вы сможете задать специалисту любой интересующий вас вопрос, касающийся новообразования и методах его устранения.
Кроме того, нужно помнить, что лечение любых новообразований рекомендуется проводить вкупе с гистологическим исследованием, чтобы проверить новообразование на злокачественность.
Зачем вообще лечить кератому
Как говорилось выше, кератома относится к доброкачественным новообразованиям. В связи с этим у кого-то может появиться сомнение в необходимости лечения. Между тем есть даже несколько причин для удаления кератомы.
1. Эстетический дискомфорт. Кератома, расположенная на лице, может стать существенно повлиять на эстетическую привлекательность и даже вызвать некоторые расстройства.
2. Трансформация в злокачественное новообразование. Хоть риск этого и минимален, все же нужно помнить, что частое травмирование и постоянное воздействие ультрафиолета может привести к такой трансформации.
Кроме того, как минимум консультация врача необходима, если:
• Новообразование начало изменяться в размерах.
• Открылось кровотечение из кератомы.
• Количество новообразований увеличилось.
• Кератома начала шелушиться, ее поверхность потрескалась или стала твердой.
Помните, что заниматься самолечением нельзя: так можно только повредить новообразование или усугубить ситуацию. Лечение должен проводить только специалист, имеющий диплом о высшем медицинском образовании. Если вовремя устранить кератому, то можно остановить патологическое разрастание рогового слоя и избежать многих неприятных последствий.
Проведение процедуры в клинике «Лазерный Доктор»
Подпишитесь на акции и получайте эксклюзивные скидки каждый месяц и дополнительную скидку в день рождения
Нажимая на кнопку, вы даете согласие на обработку персональных данных и соглашаетесь c политикой конфиденциальности
Другие статьи
Болезнь глаз халязион

Так как халязион появляется на веках, его часто путают с ячменем. Однако это разные заболевания, хотя, например, халязион может развиться из невылеченного ячменя.
Что такое папилломы
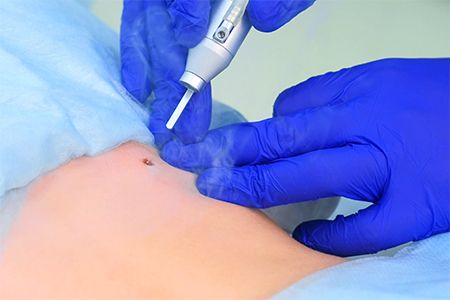
Довольно большая часть новообразований на коже человека вызвана деятельностью папилломавируса человека (ВПЧ). При этом папилломы — одни из самых распространенных из них.
Что такое моллюск на коже

«Подцепить» вирусную инфекцию можно в любом возрасте представителям обоих полов. При этом вирусы поражают не только внутренние органы, но и кожу, в результате чего на ее поверхности могут появиться различные новообразования.
Атерома волосистой части головы
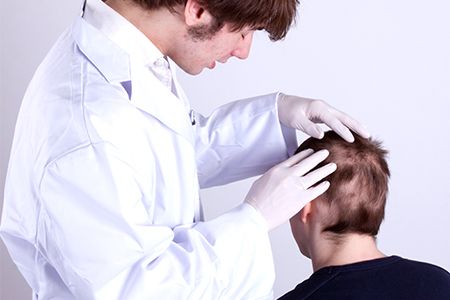
Будем честны: от появления атеромы никто не застрахован, так как образоваться она может вообще у каждого. Но бояться ее не стоит: атерома волосистой части головы легко и быстро удаляется в современных косметологических клиниках.
Плазмотерапия волосистой части головы

Мало что украшает девушку так, как красивые, ухоженные и здоровые волосы. Однако поддерживать здоровье волос в настоящее время не так уж и легко, особенно в крупных городах: низкое качество воды, некачественная косметика для волос, неудовлетворительная экологическая обстановка и другие факторы негативно сказываются на состоянии кожи головы и, соответственно, волос.
Как вывести татуаж с глаз
Как только перманентный макияж появился в числе услуг косметологических клиник, мало кто задумался, как убрать татуаж бровей, когда он надоест.
Расслабляющий массаж для тела
Пожалуй, нет ничего более расслабляющего, чем массаж, сделанный руками профессионального массажиста. Такая процедура поможет снять напряжение в конце рабочего дня или по завершении рабочей недели. В этой статье мы расскажем, что такое общий расслабляющий массаж, как и для чего он проводится.
Аппарат Эндосфера

Технический прогресс не стоит на месте, день ото дня улучшая нашу с вами жизнь. Это относится не только к бытовой сфере, но и косметологической.
Лазерный пилинг: подготовка и уход после процедуры

Как известно, каждая процедура имеет свои показания и противопоказания. Однако после некоторых процедур предусмотрен еще и уход за кожей, так как во время обработки она может быть подвергнута интенсивному воздействию.
Безинъекционная биоревитализация: что это такое

Чтобы точно доставить биоревитализант в ткани, обычно применяются инъекции. Однако существует и другой способ ввести препарат в кожу — при помощи лазера Лазмик.

Стрии (растяжки на коже, striae distensae, stretch marks) — линейные рубцы на коже, которые развиваются обычно на теле в местах линейного растяжения и могут проявляться у людей любой расы и пола в возрасте от 5 до 50 лет. У женщин стрии возникают примерно в два раза чаще, чем у мужчин. Поскольку стрии по сути являются рубцовыми изменениями в дерме, вызванными разрывом соединительнотканного матрикса, они сохраняются на всю жизнь. После беременности стрии встречаются в 80 – 90% случаев, поэтому в Международной классификации болезней отдельно выделяются растяжки следов беременности (EE30.10).
Поскольку одной из основных причин появления стрий является перерастяжение кожи вследствие быстрого роста или увеличения объёмов тела, они часто развиваются в подростковом возрасте, у бодибилдеров, набирающих мышечную массу, а также у людей, страдающих ожирением. Стрии могут возникать вследствие различных заболеваний — например, синдромов Кушинга и Марфана. Они также появляются при длительном приёме стероидных гормонов или их местном нанесении на кожу под окклюзионные (тугие) повязки.
Стрии всегда локализуются на теле, при этом у беременных женщин они обычно возникают в области живота и молочных желёз, у спортсменов они появляются, как правило, в подмышечных впадинах, на плечах и бёдрах. У подростков и лиц с ожирением стрии появляются на спине, животе, ногах и других участках, в зависимости от того, какая область тела резко увеличивалась в размерах.
К сожалению, несмотря на многие открытия в области лечения стрий за последние годы, полностью эффективного способа лечения этого состояния кожи не существует. Данная ситуация связана с тем, что стрии — это уже сформированная рубцовая ткань соединительнотканных волокон. Полностью убрать её и вновь вернуть исходную ткань — задача, неподвластная на данный момент врачу-косметологу. Кроме того, необходимо подходить к вопросу комплексно, используя несколько методик последовательно или их сочетание. К сожалению, одна и та же методика не может быть универсальной в лечении любых стрий.
Сразу после появления стрии представляют собой плоские розоватые или красноватые дефекты кожи небольшой длины — они называются striae rubra (красные стрии, рис. 1).
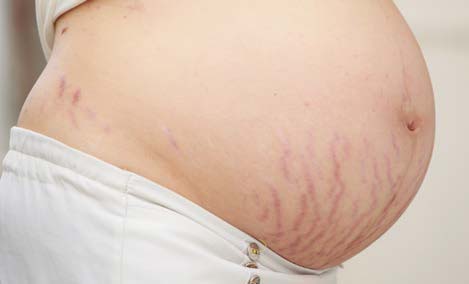
РИС. 1. КРАСНЫЕ СТРИИ (STRIAE RUBRA).
Постепенно дефекты созревают и превращаются в белые морщинистые рубцы — striae alba (белые стрии, рис. 2).
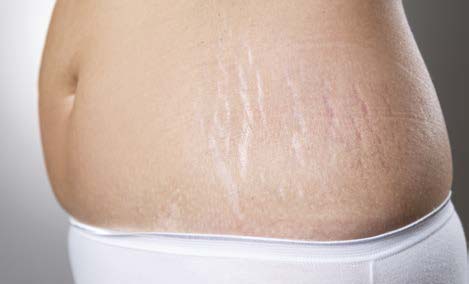
РИС. 2. БЕЛЫЕ СТРИИ (STRIAE ALBA).
Типичные striae alba обладают длиной вплоть до нескольких десятков сантиметров и шириной от 1 до 10 миллиметров. Они представляют собой рубец с высокой плотностью волокон соединительной ткани и плохой растяжимостью.
Исходя из клинической картины проводится классификация стрий по стадиям развития и степени выраженности:
| СТАДИЯ | КЛИНИЧЕСКОЕ ПРОЯВЛЕНИЕ |
| I стадия | Свежие воспалённые, обычно багровые полосы |
| II-а стадия | Белые поверхностные борозды без ступенчатости и без ощутимой депрессии на поверхности кожи |
| II-b стадия | Белые поверхностные борозды без ступенчатости, но с ощутимой депрессией на поверхности кожи |
| III-a стадия | Белые атрофические борозды со ступенчатостью, шириной менее 1 см, без глубокой дисхромии |
| III-b стадия | Белые атрофические борозды со ступенчатостью, шириной менее 1 см, с глубокой дисхромией |
| IV стадия | Белые атрофические борозды со ступенчатостью, шириной более 1 см, с глубокой дисхромией или без |
Поскольку стрии являются в основном эстетической проблемой и не доставляют пациентам других неудобств, характерных для посттравматических рубцов, например, дискомфорта и ограничения подвижности, лечение сводится к комплексу мероприятий по уменьшению их видимых проявлений. Аппаратные методики воздействия на кожу, которые активно развиваются в течение последних нескольких лет, в ряде случаев показывают высокую эффективность в лечении стрий. Они включают в себя применение следующих типов лазеров: CO2, Er: YAG, Er: fiber (Er: glass), диодный, Nd: YAG импульсный на красителях, а также эксимерный. Есть данные об эффективности лечения стрий с помощью аппаратов, в которых используется интенсивный импульсный свет (IPL).
Из несветовых методик многообещающие результаты показывает радиочастотное воздействие — RF-аппараты, как неинвазивные, так и минимально инвазивные — игольчатые. Исходя из различий в принципе действия всех перечисленных аппаратов, можно ожидать различных эффектов и эффективности при лечении стрий разной стадии. Рассмотрим методики, которые будут наиболее эффективны при лечении определённого вида стрий.
Красные стрии (I стадия)
Эти стрии находятся в стадии формирования, воспалительная реакция в ответ на повреждение и активный неоангиогенез является причиной видимых проявлений — красных и багровых полос. При лечении таких стрий воздействие имеет смысл направлять на уменьшение сосудистого компонента, поэтому эффективным будет избирательное разрушение сосудов за счёт нагрева гемоглобина. Для лечения красных стрий хорошо подходит IPL и сосудистые лазеры, такие как лазеры на красителях и на парах меди. При этом IPL-терапия будет более удобной для врача и пациента, особенно в случаях, когда нужно обрабатывать большие площади, покрытые стриями.
При лечении красных стрий при помощи IPL можно добиться их значительного осветления уже после первой процедуры, однако нужно помнить о том, что это будет неэффективным в случае, если образование стрий продолжается — появляются новые разрывы и увеличиваются старые. Поэтому при лечении красных стрий имеет смысл убедиться в том, что процесс их формирования завершён, а уже затем приступать к лечению: например, при лечении стрий после беременности следует дождаться стабилизации массы тела после родов и только потом приступать к IPL или лазерной терапии.
Белые стрии (II – IV стадии)
Визуально белые стрии в любой стадии выглядят как участки ткани, более бледные по отношению к окружающей коже. Поэтому одной из основных задач их коррекции является выравнивание цвета путём сглаживания границ с окружающей тканью. С этой задачей хорошо справляются методики ремоделирования поверхности кожи, в первую очередь, фракционный фототермолиз. Фракционные аблятивные лазеры разрушают микроучастки ткани на всей протяженности стрии, а также в здоровой коже вокруг методом резкого испарения влаги в клетках, что приводит к их мгновенному перегреву. В процессе заживления происходит перестройка рубцовой ткани самой стрии и окружающей дермы, а также обновление окружающего эпидермиса, миграция меланоцитов в область стрии и активация синтеза меланина. Благодаря этим процессам поверхность стрии всё больше и больше начинает напоминать окружающую ткань, и при этом сокращается её ширина. При лечении атрофических стрий процедуры фракционного фототермолиза позволяют также улучшить их рельеф: сгладить ступенчатость и поднять дно стрии до уровня окружающей ткани. Фракционный фототермолиз для лечения стрий всегда требует множества процедур, и хороший результат можно получить при лечении стрий небольшой ширины.
Широкие стрии (III – IV стадия)
Важно понимать, что поверхность стрий, как и поверхность любого другого рубца, лишена кожного рисунка. Поэтому никакие мероприятия с применением лазерных методик не могут полностью устранить стрии, и они будут малоэффективны, если речь идёт о лечении широких стрий. Даже если стрия шириной 10 мм (IV стадия) похожа по цвету на окружающую ткань и загорает похожим образом, она всё равно будет выделяться на поверхности кожи блеском и отсутствием кожного рисунка. Единственным эффективным способом лечения широких стрий является хирургический — пластическая операция с удалением лоскута кожи и перемещением здорового участка. Такой метод может быть комбинирован с лазерными процедурами, поскольку при помощи фракционных лазеров можно улучшать рубцы, оставшиеся после пластической хирургии.
Аблятивные и неаблятивные фракционные лазеры для лечения стрий
Долгие годы между производителями фракционных лазеров не стихает спор об эффективности их применения для лечения стрий. Аблятивные и неаблятивные фракционные лазеры запускают в тканях схожие биологические процессы, результатом которых является ремоделирование поверхности кожи и выравнивание стрий. Поскольку стрия — дермальное образование, для её коррекции необходим термолиз на уровне дермы — эффективными будут лазеры, достигающие глубины сетчатого слоя дермы. Первое, и самое главное, отличие между лазерами заключается в повреждении или, наоборот, сохранности эпидермиса. Аблятивные лазеры «выпаривают» все клетки на своём пути без исключения, а деятельность неаблятивных лазеров настроена так, что происходит повреждение только дермального уровня без повреждения поверхностных тканей — эпидермиса. Аблятивные лазеры гораздо более агрессивны, чем неаблятивные, и оказывают больший стимулирующий эффект в сравнении с последними. Поэтому при прочих равных параметрах (глубина воздействия, процент покрытия) аблятивный фракционный лазер будет эффективнее неаблятивного, особенно это касается СО2‑лазеров. Однако применение аблятивных лазеров на зонах локализации стрий чревато возникновением дискомфорта и развитием осложнений. В ходе реабилитации, которая занимает от 3 до 5 дней, требуется защищать обработанную поверхность стерильной повязкой и избегать трения одеждой. Использование аблятивных фракционных лазеров на теле — в области живота, груди, бёдер — часто заканчивается развитием поствоспалительной гиперпигментации — неприятного, хотя и временного явления. Ещё один недостаток фракционых аблятивных лазеров помимо сложной реабилитации — разрывы стрий при неправильной технике проведения процедур, в результате чего образуются рубцы. Такое осложнение может быть связано с тем, что микрозоны абляции, сформированные в зоне атрофии на месте стрии, делают её слабой на разрыв, и последующее растяжение может такой разрыв спровоцировать.
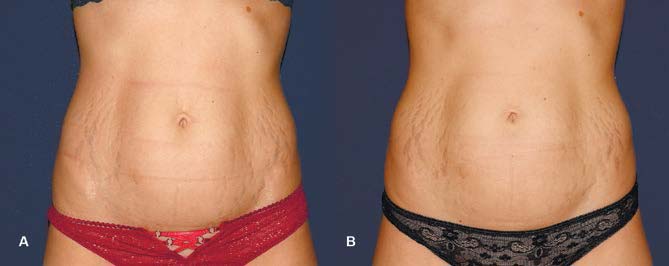
РИС. 3. A — ДО ЛЕЧЕНИЯ, B — 2 МЕСЯЦ ПОСЛЕ ПРОВЕДЕНИЯ 1 ПРОЦЕДУРЫ НЕАБЛЯТИВНОГО ФРАКЦИОННОГО ФОТОТЕРМОЛИЗА M22‑RESURFX.
Фотографии на рис. 3 и 4 любезно предоставлены д-ром Е. Л. Барановой.
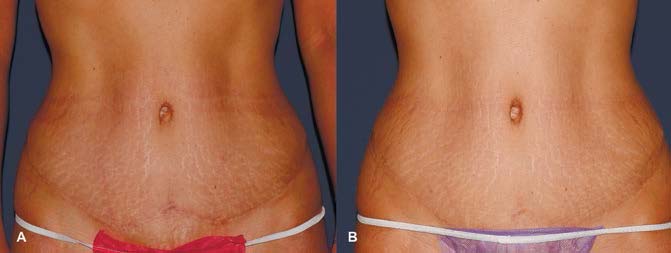
РИС. 4. A — ДО ЛЕЧЕНИЯ, B — 1 МЕСЯЦ ПОСЛЕ ПРОВЕДЕНИЯ 1 ПРОЦЕДУРЫ НЕАБЛЯТИВНОГО ФРАКЦИОННОГО ФОТОТЕРМОЛИЗА M22‑RESURFX.
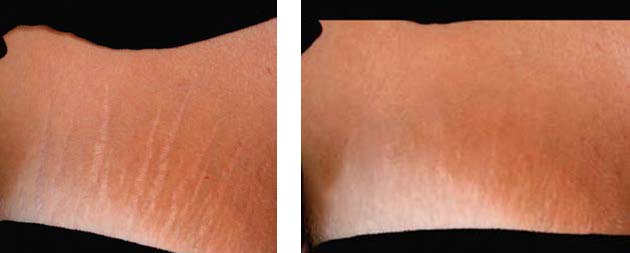
РИС. 5. СТРИИ В ОБЛАСТИ МОЛОЧНОЙ ЖЕЛЕЗЫ. A — ДО ЛЕЧЕНИЯ, B — ПОСЛЕ 3 ПРОЦЕДУР НЕАБЛЯТИВНОГО ФРАКЦИОННОГО ФОТОТЕРМОЛИЗА M22‑RESURFX.
Фотография любезно предоставлена д-ром Маттео Третти Клементони.
Таким образом, можно сказать, что неаблятивные фракционные лазеры, несмотря на меньшую эффективность по сравнению с аблятивными, более предпочтительны в лечении стрий. Классическими неаблятивными фракционными лазерами для лечения стрий являются Fraxel 1550 нм и ResurXF 1565 нм (рис. 3-5). Оба этих лазера способны создавать зоны фракционного фототермолиза глубиной 1 мм и более и отлично подходят для использования на теле, поскольку не нарушают барьерных функций кожи.
RF-аппараты для лечения стрий
Поверхности стрии и окружающей кожи имеют различные эластичность и упругость. Поэтому в случае, если образуется избыток кожи, например, вследствие потери веса или разрешения беременности, участок кожи со стриями сокращается неравномерно, и они становятся очень заметными. Парадоксально, что увеличение объёмов тела приводит к образованию стрий, но при увеличенных объёмах кожа находится в состоянии натяжения, и стрии могут быть малозаметны. В то же время, при уменьшении объёмов стрии не образуются, поскольку исчезает само натяжение, но уже образованные стрии становятся гораздо виднее. На этом парадоксальном явлении основано успешное применение неинвазивных RF-аппаратов для лечения стрий. Их применение с целью подтяжки кожи приводит к «расправлению» ткани, кожа становится более натянутой, а стрии гораздо менее заметными.
Говоря о лечении стрий, стоит упомянуть также игольчатые RF-аппараты с глубиной проникновения на уровне дермы. Принцип действия таких аппаратов очень похож на принцип действия аблятивных фракционных лазеров со всеми вытекающими следствиями. Игольчатые RF-аппараты эффективны в лечении стрий, но их применение связано с теми же побочными эффектами от процедуры, что и применение фракционных неаблятивных лазеров: трудностями реабилитации и рисками осложнений.
Комбинированная аппаратная методика лечения стрий IPL+ResurFX+Tripollar
Мы выяснили, что выбор аппаратной методики при лечении стрий связан с тем, на какой стадии находится процесс, а более безопасными и, вследствие этого, предпочтительными являются неаблятивные процедуры. Исходя из этого, перспективной методикой является последовательное использование процедур — IPL-терапии, неаблятивного фракционного фототермолиза и мультиполярного RF-лифтинга. Такой комплекс состоит из 2 – 3 процедур IPL-терапии, которые направлены на лечение красных стрий и проводятся при условии, что масса тела пациента стабилизирована и риск появления новых разрывов минимален. Процедуры проводятся на IPL-модуле аппарата M22 (Lumenis, Израиль), оснащённом технологией оптимизации импульса и набором сменных светофильтров, позволяющих выбрать оптимальное избирательное воздействие на сосудитый компонент стрий при лечении пациентов с разным фототипом.
Далее применяется комплекс из 4 – 7 процедур с использованием неаблятивного фракционного лазера ResurFX 1565 нм (также является модулем аппарата М22). Данные процедуры направлены на выравнивание рельефа кожи и сглаживание стрий. Они проводятся с интервалом 4 – 5 недель, их количество зависит, в первую очередь, от ширины стрий: чем стрии уже, тем меньше понадобится процедур. Если помимо коррекции стрий стоит задача подтяжки кожи, что часто случается при лечении пациентов, восстанавливающихся после беременности или резкой потери веса, то дополнительно к курсу процедур ResurFX следует применить мультиполярный RF-лифтинг с использованием технологии TriPollar (Pollogen). Процедуры выполняют с интервалом 2 недели, можно одновременно с процедурами на ResurFX. При условии, что последние пациенту проводят каждые 4 недели, процедуры TriPollar ему можно делать при каждом таком визите, а так- же в промежутках между ними.
Лечение стрий кожи, наряду с лечением рубцов, — одна из самых сложных задач терапевтической косметологии. Однако выбор современных аппаратных методик, ориентированный на клинические проявления и стадии стрий, комбинация этих методик, а также грамотное планирование лечения могут принести значительный успех.
Читайте также:

