Что такое абсцесс кожи на щеке
Обновлено: 22.04.2024
Абсцесс – ограниченное капсулой скопление гноя, возникающее при острой или хронической очаговой инфекции и приводящее к тканевой деструкции в очаге (нередко с перифокальным отеком). Абсцессы кожи и подкожной клетчатки: фурункул, карбункул. Чаще всего возбудителем является Staphylococcus aureus.
Фурункул – острое гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. В дальнейшем воспаление переходит на сальную железу и окружающую соединительную ткань. Наиболее часто наблюдается на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бедра). Вызывается чаще Staphylococcus aureus, реже Staphylococcus pyogenes albus.
Фурункулез – это хроническое заболевание, при котором на различных участках кожи возникают множественные фурункулы.
Карбункул – острое гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием обширного некроза кожи и подкожной клетчатки. Карбункул чаще развивается на задней поверхности шеи, межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях. Возбудители – Staphylococcus aureus или стафилострептококковая инфекция, реже стрептококк.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| L 02 | Абсцесс кожи, фурункул и карбункул |
Дата разработки/пересмотра протокола: 2014 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
| УЗИ | – | ультразвуковое исследование |
| ЭКГ | – | электрокардиография |
| СОЭ | – | скорость оседания эритроцитов |
| ПМСП | – | первичная медико-санитарная помощь |
| АО | – | акционерное общество |
Пользователи протокола: хирурги, врачи/фельдшеры скорой медицинской помощи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Жалобы:
Жалобы на болезненную припухлость и покраснение кожи, чувство жара, распирания в очаге поражения.
Наиболее частая локализация – места, подвергающиеся загрязнению (лицо) и трению (задняя поверхность шеи, поясница, ягодицы, задняя поверхность бедер)
- повышение общей температуры тела;
- тошнота и рвота;
- потеря аппетита;
- сильная головная боль;
- бессонница;
- локальная боль и температура.
Инкубационный период от 3 до 5 дней.
Абсцесс:
─ в начальной стадии определяется разлитой болезненный инфильтрат горячей на ощупь гиперемированной кожи и подкожной клетчатки;
─ через 3 - 4 дня в центре его появляется флюктуация, кожа в центре инфильтрата становится более тонкая и темная, а границы его – более четкие;
─ на 4 - 7 сутки происходит вскрытие абсцесса, как правило, в центре участка флюктуации и отторжение жидкого гноя. При этом болезненность уменьшается, гиперемия приобретает синюшные или буроватые оттенки, а инфильтрат – четкие границы (формируется пиогенная мембрана);
─ после заживления остается втянутый рубец.
Фурункул:
─ стадия серозного инфильтрата - на 1 – 2 сутки заболевания формируется болезненный конусовидный инфильтрат на фоне интенсивной гиперемии 1 – 2 см в диаметре с нечеткими границами;
─ гнойно-некротическая стадия – на 3 – 4 сутки на вершине инфильтрата появляется пустула с некротической вершиной («некротический стержень») в центре;
─ стадия отторжения некротического стержня – на 4-6 сутки происходит гнойное расплавление инфильтрата и некротизированные ткани в виде стержня отторгаются, оставляя после себя кратерообразную рану. Боли, отек и гиперемия уменьшаются. Кожа вокруг раны приобретает синюшные или буроватые оттенки.
─ после заживления на месте фурункула остается втянутый рубец.
Карбункул – в целом стадийность кожного процесса аналогична таковой при фурункуле, однако при карбункуле инфильтрат крупнее за счет формирования нескольких сгруппированных гнойно-некротических стержней. После их отторжения остается обширная медленно заживающая язва неправильной формы с неровным дном. Рубец на месте язвы крупный грубый втянутый, имеет «мозаичный» вид.
· Волосы и ногти не поражены.
· Общие симптомы – лихорадка, лимфаденопатия.
· Осложнения: лимфаденит, тромбоз венозных синусов твердой мозговой оболочки, менингит, сепсис
Физикальное обследование:
Фурункул: болезненный конусовидный инфильтрат с формирующимся гнойным стержнем, на вершине инфильтрата отмечается небольшое скопление гноя с черной точкой (некроз) в центре. Пустула обычно прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем.
Карбункул: вначале появляется небольшой воспалительный инфильтрат с поверхностной пустулой, который быстро увеличивается в размере. Напряжение тканей приводит к возникновению резких болей при пальпации, а также распирающей, рвущей, самостоятельной боли. Кожа в области инфильтрата приобретает базовый оттенок,напряжена, отечна. Эпидермис над очагом некроза прорывается в нескольких местах, образуется несколько отверстий ("сито"), из которых выделяется густой зеленовато-серый гной. В отверстиях видны некротизированные ткани. Отдельные отверстия сливаются, образуя большой дефект в коже, через который вытекает много гноя и отторгаются некротические ткани.
Абсцесс: на коже заметно образование, заполненное жидким содержимым. Отмечается флуктуация. Кожа гиперемирована, выражен отек и болезненность. Могут отмечаться увеличение регионарных лимфатических узлов.
Абсцесс полости рта – острое воспалительное заболевание ротовой полости, которое характеризуется очаговым скоплением гноя в тканях. При абсцессе полости рта наблюдается ограниченное уплотнение и набухание слизистой оболочки, болезненное при прикосновении, которое сопровождается ухудшением общего самочувствия и повышением температуры тела. Диагностируется абсцесс полости рта врачом-стоматологом во время осмотра на основании оценки состояния тканей. Лечение абсцесса полости рта включает в себя хирургическую операцию – вскрытие гнойника, а также проведение медикаментозной противовоспалительной терапии.
МКБ-10
Общие сведения
Абсцесс полости рта представляет собой локальное гнойное воспаление тканей десны, языка, нёба или щеки. Это заболевание входит в число наиболее распространенных проблем хирургической стоматологии и проявляется вне зависимости от возраста и пола пациента. Чаще всего абсцесс полости рта возникает в результате осложненной зубочелюстной патологии, но его развитие также возможно вследствие нарушения целостности слизистой оболочки или при общих инфекционных болезнях.
В случае отсутствия своевременной и правильной терапии абсцесс полости рта может перетекать в хроническую форму, а также вызывать тяжелые осложнения, такие как флегмона и сепсис. Поэтому заниматься самолечением при абсцессе полости рта категорически запрещено. Чтобы не допустить последствий необходимо при первых симптомах заболевания срочно обратиться к специалисту.
Причины
Наиболее часто абсцесс полости рта возникает как осложнение стоматологических патологий, например, пародонтита или запущенного пародонтоза. Эти заболевания характеризуются разрушением зубодесневых соединений и образованием так называемых пародонтальных карманов, в которых происходит интенсивное размножение патогенных микроорганизмов, вызывающих воспалительный процесс.
Абсцесс полости рта может формироваться в результате занесения инфекции в ранку при нарушении целостности слизистой оболочки, например, иглой шприца при анестезии или в случае механической травмы. Причиной, провоцирующей развитие патологии, могут служить фурункулы в области лица, стрептококковые и стафилококковые ангины. Замечено, что абсцессы полости рта нередко возникают на фоне гриппа или других общих инфекционных болезней, ослабляющих иммунитет.
В большинстве случаев абсцесс полости рта бывает вызван инфекцией включающей более 3-5 микроорганизмов. Наиболее частыми этиологическими агентами выступают стафилококки, стрептококки и грамотрицательная анаэробная флора (Eikenella corrodens, Porphyromonas gingivalis, Enterobacteriaceae spp. и др.).
Классификация
В зависимости от локализации различают несколько видов абсцессов полости рта:
- Абсцесс десны появляется рядом с определенным зубом. Это наиболее распространенная разновидность абсцесса. При отсутствии правильного лечения может перетекать в разлитое воспаление или в хроническую форму, которая характеризуется периодическими обострениями, истечением гноя из образовавшегося свища, дурным запахом из ротовой полости и интоксикацией организма.
- Абсцесс дна полости рта располагается под языком, вызывает сильную боль во время разговора и приема пищи. При самопроизвольном вскрытии затекание гноя может вызывать вторичные очаги воспаления в области глотки и шеи.
- Абсцесс нёба чаще всего возникает вследствие периодонтита зубов верхней челюсти. Грозит переходом инфекции на соседние ткани нёба и перитонзиллярной области, а также развитием остеомиелита нёбной пластинки.
- Абсцесс щеки в зависимости от глубины поражения может локализоваться как внутри - на стороне слизистой оболочки, так и выходить на внешнюю поверхность щеки. Абсцесс данной локализации крайне опасен ввиду возможного распространения на близлежащие ткани лица.
- Абсцесс языка характеризуется распуханием языка, затруднением приема пищи, разговора и даже дыхания. Такой вид абсцесса является самым опасным, при развитии первых симптомов необходима срочная госпитализация.
Симптомы абсцесса
Формирование абсцесса полости рта, как правило, происходит довольно быстро. Вначале могут появляться болевые ощущения, напоминающие симптомы периодонтита – боль локализуется в области конкретного зуба и усиливается при надкусывании. Вскоре после этого в месте развития патологического процесса возникает болезненная и плотная на ощупь припухлость. Внешне она представляет собой округлое образование на десне, которое в некоторых случаях может достигать величины грецкого ореха.
Абсцесс языка развивается стремительно – в толще органа появляется быстро нарастающая боль, он быстро увеличивается в объеме; пациент испытывает затруднения с процессами жевания и глотания, а в тяжелых случаях возникает удушье. При локализации воспаления под слизистой мягких тканей полости рта, а также ближе к поверхности кожи (лица или подчелюстной области), при осмотре можно наблюдать покраснение и опухоль в месте очага инфекции.
Любой абсцесс полости рта, как правило, протекает на фоне ухудшения общего самочувствия, повышения температуры тела, нарушений сна и аппетита. Прогрессирование патологии может приводить к прорыву гнойника. Выход гноя приносит пациенту значительное облегчение: уменьшается боль, спадает опухоль, снижается температура, улучшается общее самочувствие, однако это не должно являться поводом для успокоения из-за возможного развития осложнений.
Осложнения
Воспалительный процесс может продолжаться, перетекать в хроническую форму и распространяться на близлежащие ткани. Абсцесс полости рта грозит многими тяжелыми последствиями, например, потерей одного или нескольких зубов, развитием флегмоны и сепсиса. Для того чтобы избежать осложнений, необходимо как можно скорее обратиться к врачу, который назначит правильное лечение.
Диагностика
Абсцесс полости рта диагностируется специалистом на основании визуальной оценки состояния слизистой оболочки во время стоматологического осмотра. Совершенно недопустимо ожидание самопроизвольного вскрытия абсцесса полости рта или самостоятельное применение антибактериальных средств. Для облегчения симптомов до обращения к доктору можно использовать обезболивающие препараты и полоскать ротовую полость теплыми растворами антисептиков.
Лечение абсцесса полости рта
Лечится абсцесс полости рта исключительно путем хирургического вмешательства. В целях устранения очага инфекции и недопущения распространения воспалительного процесса хирургом-стоматологом производится вскрытие гнойника, дренирование и антисептическая обработка полости. Наложение швов после такой операции обычно не требуется, так как размер надреза невелик.
После удаления гноя, как правило, у пациента наблюдается улучшение самочувствия, боль стихает, спадает опухоль, восстанавливаются нормальные очертания лица, но если абсцесс полости рта успел развиться значительно, то окончательное выздоровление может несколько затянуться.
В послеоперационном периоде назначаются антибиотики, антигистаминные средства, иммуностимуляторы и витаминно-минеральные комплексы. В некоторых случаях для скорейшего излечения используются физиотерапевтические процедуры, например, флюктуоризация или УВЧ-терапия. Также после операции рекомендуется избегать твердой пищи и придерживаться полноценного питания.
Прогноз и профилактика
В целом успешность лечения абсцессов полости рта зависит от своевременности обращения к врачу и общего состояния организма пациента. Очень важно начать лечебные мероприятия как можно раньше - в этом случае прогноз, как правило, благоприятный. Если хирургическая операция проведена вовремя и отсутствуют осложнения, абсцесс полости рта полностью излечивается в течение 1–2 недель.
Для профилактики абсцесса полости рта необходимо соблюдать правила гигиены, избегать травм слизистой оболочки, а также при наличии заболеваний пародонта своевременно проводить их лечение.
Околочелюстной абсцесс - это образование воспалительного гнойного очага в тканях челюстно-лицевой зоны лица. Проявляется локальной припухлостью, покраснением и флюктуацией (зыблением) кожи над очагом воспаления, асимметрией лица, затруднением и болезненностью глотания, явлениями интоксикации. Может развиться в разлитое воспаление – флегмону, с вовлечением в процесс окологлоточной и подглазничной области, шеи. Лечение всегда хирургическое – вскрытие и дренирование полости абсцесса.
МКБ-10

Общие сведения
Абсцесс околочелюстной – ограниченный очаг гнойного воспаления тканей челюстно-лицевой зоны. При отсутствии лечения абсцессов начинается гнойный распад и гнойное расплавление соседних тканей.
Причины околочелюстного абсцесса
Абсцесс вызывает стрептококковая и стафилококковая микрофлора, наиболее частой причиной являются заболевания зубов и воспалительные процессы в челюстно-лицевой зоне. Фурункулез, ангина, тонзиллит при хроническом течении осложняются околочелюстными абсцессами. Повреждения кожи и слизистой в области рта, занос инфекции во время стоматологических процедур могут спровоцировать абсцесс околочелюстной зоны.
Общие инфекционные заболевания, протекающие по типу сепсиса, в результате распространения микроорганизмов кровью и лимфой, вызывают множественные абсцессы в различных органах и тканях, в том числе и абсцессы околочелюстной зоны. Абсцесс околочелюстной зоны может возникнуть из-за травм лица. Во время военных действий и стихийных бедствий из-за отсутствия первой помощи, вывихи и переломы челюстей часто осложняются абсцессами. Околоверхушечные и перикоронарные очаги воспаления и пародонтальные карманы при обострениях могут спровоцировать абсцесс челюсти из-за резорбции костной ткани.
Симптомы околочелюстного абсцесса

Формированию абсцесса предшествует зубная боль как при периодонтите. Надкусывание в пораженной зоне усиливает болевые ощущения. Далее присоединяется плотный отек с формированием болезненного уплотнения. Для абсцесса, развивающегося под слизистой оболочкой, характерна яркая гиперемия и выпячивание пораженного очага. Иногда отмечается асимметрия лица.
При отсутствии терапии ухудшается общее состояние пациента: повышается температура тела, наблюдается отказ от пищи. После самопроизвольного вскрытия абсцесса боль стихает, контуры лица принимают нормальные очертания, общее самочувствие стабилизируется. Но из-за благоприятных условий для микроорганизмов в полости рта, процесс хронизируется, поэтому его самопроизвольное вскрытие не говорит об излечении.
При краткосрочных ослаблениях иммунной системы околочелюстные абсцессы обостряются. Возможно хроническое гноетечение из свищевых ходов, оно сопровождается неприятным запахом изо рта и заглатыванием гнойных масс. Происходит сенсибилизация организма продуктами распада, обостряются аллергические заболевания.
Для абсцессов дна полости рта характерна гиперемия в подъязычной зоне с быстрым образованием инфильтрата. Разговор и прием пищи становятся резко болезненными, отмечается гиперсаливация. Снижается подвижность языка, он слегка приподнимается кверху, чтобы не соприкасаться с формирующимся абсцессом. По мере увеличения припухлости, ухудшается общее состояние. При самопроизвольном вскрытии гной распространяется в окологлоточную область и шею, что ведет к возникновению вторичных гнойных очагов.
Абсцесс неба чаще возникает как осложнение периодонтита верхнего второго резца, клыка и второго премоляра. Во время формирования абсцесса наблюдается гиперемия и болезненность твердого нёба, после выбухания боль становится интенсивнее, прием пищи затрудняется. При самопроизвольном вскрытии гнойное содержимое распространяется на всю площадь твердого неба с развитием остеомиелита небной пластины.
Если возникает абсцесс щеки, то в зависимости от локализации и глубины, припухлость и покраснение могут быть более выражены с наружной стороны или со стороны слизистой полости рта. Болезненность очага умеренная, при работе мимических мышц боль усиливается. Общее состояние практически не страдает, но абсцесс щеки опасен распространением на соседние отделы лица еще до вскрытия гнойника.
Абсцесс языка начинается с болезненностью в толще языка, язык увеличивается в объеме, становится малоподвижным. Речь, жевание и глотание пищи резко затруднены и болезненны. Иногда при абсцессе может возникнуть чувство удушения.
Диагностика
Диагноз ставят на основании визуального осмотра стоматолога и жалоб пациента. Иногда в ходе опроса выясняется, что имели место быть фурункулы лицевой зоны, имеются хронические инфекционные заболевания. До визита к врачу рекомендуется принимать анальгетики, полоскать полость рта антисептическими растворами, самостоятельный прием антибиотиков недопустим. Конечной целью лечения является полная ликвидация инфекционного процесса и восстановление нарушенных функций в максимально короткий срок.
Лечение околочелюстного абсцесса
Схема лечения зависит от стадии заболевания, от вирулентности микроорганизма и от особенностей ответной реакции со стороны макроорганизма. Локализация абсцессов околочелюстной зоны, возраст пациента и наличие сопутствующих заболеваний существенно влияют на принципы лечения. Чем больше осложняющих факторов, тем интенсивнее должна быть терапия.
В период лечения абсцессов околочелюстной зоны рекомендуется соблюдать диету с преобладанием протертых супов и пюре. Если наблюдается стойкий отказ от пищи прибегают к внутривенному введению белковых растворов. При наличии сформировавшегося абсцесса показано его вскрытие с последующим дренированием полости. В остальных случаях прибегают к антибиотикотерапии, и только при ее нецелесообразности ставится вопрос о хирургическом лечении.
Антибиотики назначают в виде инъекций или в таблетированных формах, дополнительно проводят курс витаминотерапии. Показаны иммуностимуляторы и дезинтоксикационная терапия. Полоскание полости рта теплыми растворами фурацилина и соды снимает отечность и предотвращает распространение инфекции. При наличии ярко-выраженного болевого синдрома применяют анальгетики. При вовремя начатой комплексной терапии прогноз обычно благоприятный, выздоровление наступает в течение 6-14 дней.
Абсцесс мягких тканей — это расположенная в мышцах или подкожной жировой клетчатке, отграниченная от окружающих тканей и заполненная гнойным содержимым полость. Характеризуется наличием отека, гиперемии, болезненности кожи и симптома флюктуации в зоне поражения. Сопровождается общесоматическими изменениями: головной болью, гипертермией, недомоганием, расстройством сна. Обследование включает осмотр, УЗИ, рентгенографию, диагностическую пункцию абсцесса и бактериологическое исследование его содержимого. После формирования абсцесса производится его вскрытие с последующим послеоперационным дренированием и промыванием растворами антисептиков.
МКБ-10
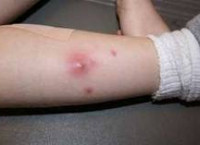


Общие сведения
Абсцесс мягких тканей отличается от других гнойно-воспалительных заболеваний наличием инфильтративной капсулы (пиогенной мембраны). Капсула ограничивает абсцесс от близлежащих анатомических структур и препятствует распространению гнойного процесса. Однако накопление значительного количества гнойного экссудата, увеличение абсцесса и истончение его капсулы могут привести к прорыву с выходом гнойного содержимого в окружающую клетчатку или межмышечные пространства и развитием разлитого гнойного воспаления — флегмоны.

Причины
Абсцесс мягких тканей обусловлен попаданием в ткани гноеродных микроорганизмов. Примерно в четверти случаев патология вызвана стафилококковой инфекцией. Возбудителями также могут являться стрептококки, кишечная палочка, протей, синегнойная палочка, клостридии и пр. патогенные микроорганизмы. Зачастую отмечается полимикробная этиология. При костном туберкулезе может наблюдаться «холодный» абсцесс, вызванный микобактериями. Основные причины заболевания:
- Травматические повреждения. Проникновение гноеродных микроорганизмов чаще происходит при нарушении целостности кожного покрова в результате ранений, травм, микротравм, ожогов, отморожений, открытых переломов.
- Отдаленные очаги инфекции. Абсцесс мягких тканей может возникать при распространении микроорганизмов лимфогенным и гематогенным путем из имеющихся в организме гнойных очагов, например, фурункула, карбункула, пиодермии и пр.
- Врачебные манипуляции. Инфицирование может произойти ятрогенным путем при проведении инъекции инфицированной иглой.
- Разъедающие жидкости. В редких случаях наблюдается асептический абсцесс, возникающий в результате попадания в ткани вызывающих их некроз жидкостей (керосин, бензин и др.).
Факторы риска
По наблюдениям специалистов в сфере гнойной хирургии, благоприятствующим фоном является:
- наличие в организме очага хронической инфекции (синусит, хронический тонзиллит, фарингит);
- длительно протекающее заболевание желудочно-кишечного тракта (гастроэнтерит, энтерит, колит);
- расстройства периферического кровообращения (при атеросклерозе, варикозе, посттромбофлебитической болезни);
- обменные нарушения (ожирение, гипотиреоз, авитаминоз).
Особенно значимую роль в развитии и прогрессировании гнойного процесса играет сахарный диабет с выраженной ангиопатией.

КТ живота и таза. Ограниченное гиподенсное скопление жидкости в толще левой подвздошно-поясничной мышцы (псоас-абсцесс).
Симптомы
Абсцесс мягких тканей характеризуется наличием местных и общесоматических симптомов. К местным признакам относится болезненность, припухлость и покраснение участка кожи, расположенного над абсцессом. Надавливание в пораженной области вызывает усиление боли. При поверхностном расположении местная симптоматика отчетливо выражена. Через несколько дней появляется симптом флюктуации, свидетельствующий о скоплении жидкого содержимого внутри воспалительного очага.
При глубоко расположенном абсцессе местные симптомы не так заметны, флюктуация отсутствует, на первый план выходят изменения в общем состоянии больного. Общесоматические признаки неспецифичны. Пациенты отмечают повышенную утомляемость, периодическую головную боль, разбитость, нарушение сна, подъем температуры тела, которая может достигать 39-40° С и сопровождаться ознобом.
Осложнения
Возможно распространение гнойного процесса с развитием сепсиса, представляющего угрозу для жизни больного. Другими осложнениями абсцесса являются:
- флегмоны мягких тканей, распространяющиеся по межмышечным и клетчаточным пространствам;
- гнойное расплавление стенки близлежащего крупного сосуда с возникновением кровотечения;
- вовлечение в процесс нервного ствола с формированием неврита;
- распространение процесса на твердые структуры с развитием остеомиелита близлежащей кости.
Диагностика
В ходе консультации гнойный хирург обращает внимание на наличие в анамнезе указания на появление воспалительных симптомов после перенесенной травмы, ранения или инъекции. Для выявления фоновых заболеваний по показаниям привлекают терапевта и других специалистов. План обследования включает следующие диагностические процедуры:
- Объективный осмотр. Поверхностно расположенный абсцесс мягких тканей легко выявляется при осмотре пораженной области. Определяется локальная резкая болезненность, отек, гиперемия и гипертермия, в ряде случаев выявляется флюктуация.
- Дополнительные исследования. Глубокие абсцессы требуют назначения УЗИ мягких тканей и диагностической пункции. Полученный материал подвергают бактериологическому исследованию для определения чувствительности гноеродной микрофлоры к антибиотикам. При подозрении на «холодный» абсцесс производят рентгенологическое обследование пораженной области и ПЦР-диагностику туберкулеза.

Лечение абсцесса мягких тканей
Основной метод лечения – оперативный. Тактика определяется локализацией, объемом и стадией гнойного процесса, наличием или отсутствием осложнений. При небольших поверхностных абсцессах возможно амбулаторное наблюдение. Госпитализация необходима при рецидивировании, наличии осложнений и тяжелых фоновых заболеваний, выявлении анаэробной инфекции, высоком риске распространения гнойного воспаления при расположении абсцесса на лице, вблизи крупных сосудов и нервов.
Консервативная терапия
В начальной стадии рекомендованы консервативные мероприятия: противовоспалительные средства и УВЧ. В последующем медикаментозную терапию применяют в дополнение к хирургическому лечению. Назначают антибиотики широкого спектра действия, после получения результатов бакисследования схему корректируют с учетом чувствительности возбудителя. При генерализации инфекции необходимо проведение массивной антибактериальной терапии, дезинтоксикационных, инфузионных и симптоматических лечебных мероприятий.
Хирургическое лечение
Сформировавшийся абсцесс мягких тканей подлежит обязательному оперативному лечению. Вскрытие и дренирование обычно проводится хирургом в амбулаторной операционной. В хирургии в настоящее время применяется открытое и закрытое оперативное лечение абсцесса. Закрытое вмешательство производится через небольшой разрез, включает кюретаж стенок и аспирацию содержимого абсцесса, использование двупросветной трубки для дренирования, активную аспирацию и промывание полости после операции.
Открытый способ лечения предусматривает опорожнение и промывание абсцесса антисептиком после его широкого рассечения, дренирование при помощи широких полосок, ежедневный послеоперационный туалет полости абсцесса и перевязки. Швы не накладывают. После санации очага и формирования грануляций применяют мазевые повязки. Рана заживает вторичным натяжением.
Прогноз и профилактика
При своевременном адекватном лечении прогноз благоприятный. Позднее обращение за медицинской помощью может стать причиной развития опасных осложнений. Предупреждение образования абсцесса заключается в соблюдении правил асептики и техники выполнения инъекций, применении только одноразовых шприцев и игл, своевременном лечении гнойных процессов различной локализации, повышении неспецифической резистентности организма, адекватной тщательной первичной обработке ран при травматических повреждениях.
Абсцесс – ограниченное капсулой скопление гноя, возникающее при острой или хронической очаговой инфекции и приводящее к тканевой деструкции в очаге (нередко с перифокальным отеком).
Абсцессы кожи и подкожной клетчатки: фурункул, карбункул. Staphylococcus aureus.
Фурункул – острое гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. В дальнейшем воспаление переходит на сальную железу и окружающую соединительную ткань. Наиболее часто наблюдается на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бедра). Вызывается чаще Staphylococcus aureus, реже Staphylococcus pyogenes albus.
Фурункулез – множественное поражение фурункулами.
Карбункул – острое гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием обширного некроза кожи и подкожной клетчатки. Карбункул чаще развивается на задней поверхности шеи, межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях. Возбудители – Staphylococcus aureus или стафило-стрептококковая инфекция, реже стрептококк.
Код протокола: 09-101е "Абсцесс кожи, фурункул и карбункул других локализаций. Другие уточненные инфекции кожи и подкожной клетчатки"
Период протекания
Длительность лечения составляет 9 дней.
Факторы и группы риска
Истощение, гиповитаминоз, тяжелые общие заболевания, болезни обмена веществ (сахарный диабет, ожирение), загрязнение кожи и микротравмы.
Диагностика
Критерии диагностики
При фурункуле – болезненный конусовидный инфильтрат с формирующимся гнойным стержнем, на вершине инфильтрата отмечается небольшое скопление гноя с черной точкой (некроз) в центре. Пустула обычно прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем.
При карбункуле - вначале появляется небольшой воспалительный инфильтрат с поверхностной пустулой, который быстро увеличивается в размере. Напряжение тканей приводит к возникновению резких болей при пальпации, а также распирающей, рвущей, самостоятельной боли. Кожа в области инфильтрата приобретает базовый оттенок, напряжена, отечна. Эпидермис над очагом некроза прорывается в нескольких местах, образуется несколько отверстий ("сито"), из которых выделяется густой зеленовато-серый гной. В отверстиях видны некротизированные ткани. Отдельные отверстия сливаются, образуя большой дефект в коже, через который вытекает много гноя и отторгаются некротические ткани. Температура повышается до 40 С, отмечается значительная интоксикация (тошнота и рвота, потеря аппетита, сильная головная боль, бессонница, изредка бред и бессознательное состояние).
Лечение
При фурункуле операция выполняется редко. Однако при плохом отторжении гнойно-некротического стержня кожа рассекается острым скальпелем. Рассекать фурункул нельзя, так как гнойная инфекция может распространиться на окружающие ткани. Категорически запрещается выдавливать содержимое фурункула и делать массаж в области очага воспаления.
При карбункуле если консервативное лечение не эффективно, показанием для операции является нарастание интоксикации. Операция проводится под наркозом и заключается в крестообразном рассечении карбункула через всю толщу некроза до жизнеспособных тканей с иссечением некротических тканей и вскрытием затеков. Повязки с гипертоническим раствором натрия хлорида, мазью Вишневского или другим антисептиком.
Для вскрытия абсцесса выбирают самый короткий путь с учетом анатомических образований. Можно вначале пунктировать абсцесс, а затем по игле рассечь ткани. Удалив гной, разрез расширяют и иссекают некротические ткани. Полость обрабатывают растворами антисептиков и дренируют марлевыми тампонами с антисептиками, протеолитическими ферментами, антибиотиками, а также резиновыми дренажами. При плохом дренировании из основного разреза делают контрапертуру. Первые 2-3 дня рану перевязывают ежедневно и, когда она очистится от гноя и некротических тканей, переходят на редкие мазевые повязки. В некоторых случаях можно иссечь абсцесс в пределах здоровых тканей и наложить первичные швы с активной аспирацией из раны, что ускоряет ее заживление и позволяет добиться хорошего косметического эффекта.
Обосновано применение витаминов, обладающих противовоспалительным и иммуномодулирующим действием, улучшающих обмен веществ: аскорбиновая кислота 5% -2,0 в/м №10-15, поливит по 1 др. х 3 раза в день, 10 дней.
Антибиотики с учетом чувствительности микрофлоры:
- феноксиметилпенициллин – 0,25 г 4 раза/сут (при стрептококковой инфекции);
- амоксициллин/клавуланат – 0,375-0,625 г 3 раза/сут.;
- цефалексин 0,5-1,0 г 4 раза/сут.;
- цефуроксим аксетил – 0,5 г 2 раза/сут во время еды;
- эритромицин 0,5 г 4 раза/сут.;
- оксациллин 1-2 г 4-6 раз/сут. в/в, в/м;
- цефазолин 1-2 г 3 раза/сут. в/в, в/м;
- фузидиевая кислота 0,5-1 г 3 раза/сут. внутрь;
- цефтриаксон 1, 0 г 1 раз/сут. в/м.
- итраконазол оральный раствор 400 мг\сут – 7 дней (профилактика кандидоза).
Местно - 2% мазь или крем на основе мупироцина, 2% мазь или крем на основе натриевой соли фузидиевой кислоты.
Учитывая упорное течение заболевания, развитие воспалительного процесса в дерме и сенсибилизацию организма назначаются десенсибилизирующие средства: тиосульфат натрия 30% - 10,0 в/в ежедневно №10-15.
При гнойничковых заболеваниях имеет место нарушение периферического кровообращения и обмена веществ, в связи с чем назначается никотиновая кислота 1% 1,0 в/м №10-15 (улучшает углеводный обмен, микроциркуляцию, оказывает сосудорасширяющее действие и улучшает регенеративные свойства ткани). Назначаются препараты способные адсорбировать токсины: активированный уголь – 6 таб. утром натощак 10 дней.
Для уменьшения возбудимости ЦНС применяют успокаивающие средства – настойка пустырника по 20 кап. х 3 раза в день в течение месяца.
Учитывая, что в патогенезе существенное значение имеют иммуннодефицитные состояния, снижение реактивности организма назначают иммуномодуляторы – метилурацил 500 мг х 3 раза в день - 10 дней; метронидазол по 250 мг х 3 раза в день - 10 дней. С целью коррекции поражений поджелудочной железы, печени и желчевыводящих путей, при нарушении факторов неспецифической защиты и наличии сопутствующей патологии назначается панкреатин по 1 капс. х 4 раза в день, 10 дней.
С целью улучшения реологических свойств крови и микроциркуляции - декстран 400 мл в/в 1 р. в день, курсовая доза 800 мл. Наружно назначают бактерицидные, антисептические препараты – мази с антибиотиками, растворы анилиновых красителей (метиленовый синий, калия перманганат, перекись водорода), противовоспалительные - для улучшения трофики кожи.
Перечень основных медикаментов:
1. *Аскорбиновая кислота раствор для инъекций 5%, 10% в ампуле 2 мл, 5 мл
2. Феноксиметилпенициллин 500 мг табл.
3. *Амоксициллин+клавулановая кислота таблетка 625 мг; раствор для инъекций 600 мг во флаконе
4. *Цефалексин 250 мг, 500 мг табл., капс.; суспензия и сироп 125 мг, 250 мг/5 мл
5. *Цефуроксим 250 мг, 500 мг табл.; порошок для приготовления инъекционного раствора во флаконе 750 мг
6. *Эритромицин 250 мг, 500 мг табл; пероральная суспензия 250 мг/5 мл
7. *Цефазолин порошок для приготовления инъекционного раствора 1000 мг
8. *Цефтриаксон порошок для приготовления инъекционного раствора 250 мг, 500 мг, 1000 мг во флаконе
9. *Итраконазол оральный раствор 150 мл – 10 мг\мл
10. *Натрия тиосульфат раствор для инъекций 30% 5 мл, 10 мл в ампуле
11. *Никотиновая кислота 50 мг табл.; раствор в ампуле 1% 1 мл
12. *Активированный уголь 250 мг табл.
13. Настойка пустырника 30 мл, 50 мл фл.
14. *Метилурацил 10% мазь
15. *Метронидазол 250 мг табл; раствор для инфузий 0,5 во флаконе 100 мл
16. *Панкреатин таблетка, капсула с содержанием липазы не менее 4 500 ЕД
17. *Декстран раствор для инфузий во флаконе 200 мл, 400 мл
18. *Метиленовый синий раствор спиртовый 1% во флаконе 10 мл
19. *Калия перманганат водный раствор 1:10 000
20. *Перекись водорода раствор 3% во флаконе 25 мл, 40 мл
Критерии перевода на следующий этап: заживление операционной раны.
* – препараты, входящие в список основных жизненно важных лекарственных средств
Читайте также:

