Что светится как витилиго под лампой вуду
Обновлено: 26.04.2024
Важность ранней диагностики симптомов заболеваний нельзя переоценить. Диагностика, проведенная на начальных этапах развития патологии, многократно облегчает лечение, способствует ускорению выздоровления, снижает риски приобретения заболеванием хронической формы. Для ранней диагностики заболеваний в дерматологии используют лампу Вуда - специальный диагностический светильник с ультрафиолетовым излучением. Осмотр с лампой Вуда является самым простым методом аппаратного исследования, позволяющим подтвердить догадки врача по поводу симптомов того или иного дерматологического заболевания.
Цели осмотра кожи под лампой Вуда
Сложность для врача-дерматолога заключается в том, что симптомы, являющиеся следствием внешних воздействий, и симптомы, которые намекают на системные неполадки внутри организма, похожи и распознать их в процессе обычного визуального осмотра проблематично. Осмотр с лампой Вуда решает эту задачу. Диагностика при помощи лампы Вуда занимает минимум времени и при этом достаточно информативна.
Заболевания, поддающиеся диагностике лампой Вуда
Явление флуоресценции, на котором основывается работа лампы Вуда, используется в медицине в основном для дифференциальной диагностики заболеваний кожи, ногтей и волос. Здоровые и пораженные ткани имеют особенность светиться при ультрафиолетовом освещении. Анализируя цвет свечения при осмотре исследуемого участка биологического материала, врач подтверждает симптомы того или иного типа заболевания:
зеленый цвет - отчетливый симптом присутствия грибковых поражений;
белый цвет - воспаление ткани;
снежно-белый - красная волчанка;
тускло-желтое свечение - разноцветный лишай;
кораллово-красное - основание для постановки диагноза эритразма;
бледно-серебристое - визуальное подтверждение симптомов фавуса;
оранжево-красный цвет - вульгарные угри.
Наряду в перечисленными способами применения осмотр с лампой Вуда эффективен в диагностике педикулеза и отслеживания успеха его лечения. В этом случае заболевание выдает себя жемчужно-белым свечением пораженных участков.
В дальнейшем образцы выявленных при осмотре культур отправляются на дополнительную микроскопическую или культуральную диагностику.
Техника осмотра при помощи лампы Вуда
Осмотр кожных покровов с использованием лампы Вуда проводится на предварительно очищенной (без использования дезинфицирующих средств) коже. За два дня перед проведением диагностики на участки с симптомами заболевания запрещено наносить косметические и лекарственные препараты. Пренебрежение данным требованием ведет к получению ошибочных результатов.
Диагностика методом осмотра кожи под ультрафиолетовым светом безопасна и позволяет удостовериться в природе симптомов в кратчайшее время. Результаты обычно готовы в течение одной-двух минут с начала осмотра.
Обследование кожи под лампой Вуда
Лампа Вуда - это источник УФ-излучения, который испускает световые волны длиной 365 нм. Лампа Вуда рутинно применяется для скрининга пациентов с алопецией на наличие дерматофитии волосистой части головы, поскольку самый распространенный возбудитель этой инфекции Microsporum (М.) audouinii и другие виды Microsporum легко идентифицируются по сине-зеленому свечению в ультрафиолетовом свете.
Однако в настоящее время с дерматофитией волосистой части головы чаще всего ассоциируется Trichophyton tonsurans, который не флуоресцирует. В США М. canis и другими видами Microsporum вызывается менее 10% инфекций. В Европе, Африке и Азии к микроорганизмам, которые вызывают эктотриксную инфекцию волосистой части головы и флуоресцируют, относятся М. ferrugineum, М. autouinii и М. canis.
Лампа Вуда остается ценным методом диагностики ряда других заболеваний. В паховой и подмышечной областях, а также в межпальцевых промежутках развивается эритразма, которая представляет собой поверхностную бактериальную инфекцию влажной кожи. Она возникает в форме коричневой или красной плоской бляшки и вызывается коринебактериями, которые выделяют пигмент, содержащий порфирин.

Под лампой Вуда этот пигмент флуоресцирует кораллово-красным или розовым светом. Разноцветный лишай, поверхностная грибковая инфекция с пятнами и бляшками гипопигментации на туловище, флуоресцирует под лампой Вуда зелено-желтым светом. Псевдомонии в межпальцевых промежутках и у ожоговых пациентов светятся желто-зеленым цветом. В моче пациентов с поздней кожной порфирией содержится уропорфирин, который светится оранжево-желтым цветом.
У пациентов, получающих терапию тетрациклином, выходные отверстия волосяных фолликулов светятся желтым цветом при наличии в крови достаточных уровней лекарства. Отсутствие такого свечения указывает на плохую абсорбцию тетрациклина в желудочно-кишечном тракте или на отсутствие комплаентности со стороны пациента. Свечение кожи - важный диагностический признак, однако многие из флуоресцирующих пигментов растворимы в воде и легко удаляются после плавания или водных процедур.
Лампа Вуда испускает также лиловый свет видимого спектра. Свет такой длины волны можно использовать для выделения незаметных изменений в пигментации. Лиловый свет поглощается меланином эпидермиса и по-разному отражается участками гипопигментации и депигментации. Это может выявить глубину нарушения пигментации, если оно произошло в эпидермисе - очаг станет более заметным в лиловом свете лампы, если в дерме - очаг не изменится.
Лиловый свет лампы отчасти помогает оценить распространенность витилиго у лиц, имеющих светлую кожу, или обнаружить пятна по типу «ясеневого листа» (врожденные пятна гипопигментации).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Витилиго. Диагностика и лечение
а) Пример из истории болезни. К врачу обратилась мать со своим восьмилетним сыном, обеспокоенная появлением участков осветления кожи у ребенка. Витилиго начало развиваться у мальчика вокруг глаз, и мать выразила желание начать предложенное лечение, заключавшееся в применении местного стероидного средства. Также обсуждалась возможность использования ультрафиолета Б узкого спектра действия в случае, если назначенный препарат окажется неэффективным. Матери разъяснили, какие результаты можно ожидать от лечения.
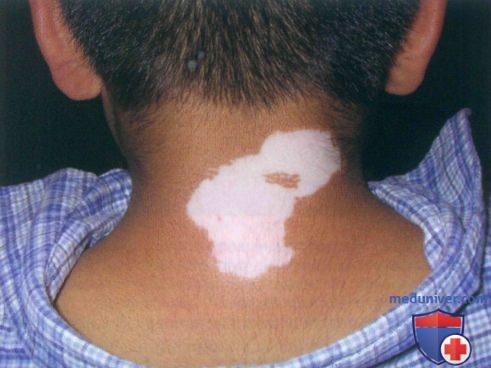
Витилиго на шее у восьмилетнего мальчика-латиноамериканца
б) Распространенность (эпидемиология):
• Витилиго является приобретенной прогрессирующей потерей пигментации эпидермиса.
• Заболевание наблюдается приблизительно у 0,5% населения во всем мире.
• Витилиго может встречаться в любом возрасте, но обычно развивается в возрасте 10 30 лет.
• Витилиго в одинаковой степени поражает мужчин и женщин.
• Заболевание наблюдается у представителей всех рас, но наиболее часто у лиц с темной кожей.
в) Этиология (причины), патогенез (патология):
• Аутоиммунное заболевание с деструкцией меланоцитов.
• Генетический компонент отмечается приблизительно в 30% случаев.
• Эмоциональные стрессы и/или травмы кожи провоцируют заболевание или ухудшают его течение (феномен Кебнера).
Витилиго на руках у мужчины-латиноамериканца Витилиго на руках, коленях и стопах у темнокожей женщины Витилиго, покрывающее более 50% поверхности тела у молодой женщины-латиноамериканки. Пациентке назначено местное лечение монобензоном с целью обесцвечивания непораженной кожи Распространенное витилиго у женщины, ранее имевшей темный цвет кожи: на руке отмечаются отдельные пятнышки остаточного пигмента. Ее отец страдает тем же заболеванием
г) Клиника и диагностика витилиго:
• Пятнистые очаги депигментации с фестончатыми, четко очерченными краями.
• Депигментированиые очаги часто сливаются между собой, со временем занимая обширные площади.
• Депигментированиые очаги более восприимчивы к солнечному ожогу, а загар на нормальной окружающей коже делает их более заметными.
д) Типичная локализация витилиго:
• Может распространяться по всей поверхности тела, но обычно наблюдается на лице, руках, кистях и гениталиях.
• Обычной является депигментация вокруг естественных отверстий, таких как глаза, рот, пупочная и анальная области.
е) Анализы при витилиго:
• Показано обследование с целью выявления эндокринных заболеваний, таких как гипер- или гипотиреоидизм (ТСГ) и сахарный диабет (глюкоза крови натощак), поскольку витилиго может сочетаться с этими заболеваниями'.
• Также необходимо исключить пернициозиую анемию и красную волчанку, для чего проводится общий анализ крови и тест на антинуклеарные антитела (AHA).
ж) Биопсия при витилиго. Не показана, за исключением случаев, когда диагноз не ясен, при этом рекомендуется 3-4-мм трепанобиопсия.
Витилиго на половом члене у 72-летнего мужчины Идиопатический каплевидный гипомеланоз на руке Анемический невус на груди у 12-летней девочки, наблюдающийся у нее с момента рождения, служит проявлением врожденной местной гиперчувствительности к катехоламинам. При диаскопии кожа невуса неотличима от окружающих ее участков. Нерегулярные, «изломанные» контуры наблюдаются как при анемическом, так и при депигментированном невусе Врожденный депигментированный невус на бедре у 11-летней девочки. Обратите внимание на зазубренные, неровные края образования. Врожденного витилиго не бывает Витилиго, не затронувшее участок кожи под кольцом на пальце. Пятнышки на кисти - результат восстановления пигмента после лечения УФБ узкого спектра действия
з) Дифференциальная диагностика витилиго:
• Белый лишай характеризуется очагами пониженной пигментации с шелушением и невыраженным зудом. Наблюдается у детей младшего возраста, обычно ассоциируется с экземой и улучшается с возрастом.
• Одним из самых ранних признаков губерозного склероза являются гипопигментированные пятна в форме листа рябины с заостренными краями, размер и вид которых не изменяется со временем.
• Гало-невус проявляется в виде ограниченных участков гипопигментации вокруг пигментированного невуса и в типичных случаях возникает у подростков и людей молодого возраста.
• Для идиопатического каплевидного гипомелапоза характерны очаги депигментации по типу конфетти размерами 2-5 мм, расположенные преимущественно па открытых воздействию солнца участках тела.
• Анемический невус - врожденное гипопигментированное пятно или бляшка, размер и локализация которой не изменяются. Он появляется как результат местной гиперчувствительности к катехоламинам, при этом количество меланоцитов не уменьшается. При диаскопии (надавливании предметным стеклом) пораженная кожа не отличается от окружающей кожи. Наличие невуса с момента рождения помогает отличить его от витилиго.
• Депигментированный невус, как правило, наблюдается с рождения или возникает в раннем детском возрасте. Он характеризуется сниженным количеством меланосом при нормальном количестве меланоцитов. В типичных случаях невус имеет зазубренные или выступающие края. Наличие невуса с момента рождения или в раннем детском возрасте помогает дифференцировать его от витилиго.
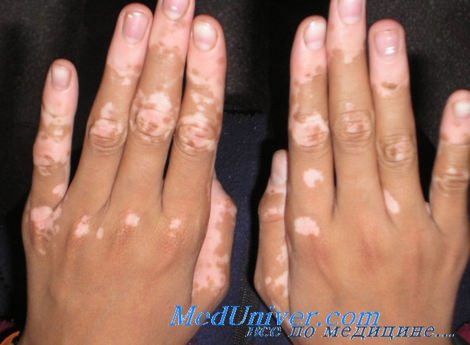
Витилиго
и) Лечение витилиго:
• Основное внимание следует уделить психологическому стрессу, связанному с этим заболеванием кожи (которое часто расценивается как косметический дефект), поскольку возможность повлиять на само заболевание невелика.
• В ретроспективном исследовании 101 ребенка с витилиго были получены данные эффективности местных кортикостероидов средней и высокой степени активности. У 64% из 101 ребенка наступила репигментация очагов, у 24% не было отмечено никаких изменений и у 11% отмечалось ухудшение по сравнению с исходными данными. Побочные эффекты применения местных стероидов наблюдались в 26% случаев на 81,7 ± 44 день наблюдения. Аномальный уровень кортизола был выявлен у 29% пациентов. У двух пациентов с низким уровнем кортизола был установлен диагноз стероид-индуцированной адреналовой супрессии. Вероятность аномального уровня кортизола у детей с поражением головы и/или шеи была выше в 8,6 раза, чем у детей с поражением других участков кожи. Поэтому попытка местной стероидной терапии при нераспространенном витилиго, очаги которого расположены вне головы или шеи, считается оправданной.
• Для лечения витилиго с некоторым успехом применяется эксимер-лазер с длиной волны 308 нм. В одном проспективном исследовании 14 пациентов степень репигментации при одно-, двух- и трехкратном еженедельном лечении через 12 недель составила 60%, 79% и 82% соответственно. Хотя при трехразовых сеансах в неделю репигментация наступала быстрее, степень конечной репигментации зависела от общего количества процедур, а не от их еженедельной частоты.
• В недавнем обзоре литературы с опорой на требования доказательной медицины было установлено, что проведенные исследования витилиго оказались большей частью описанием отдельных случаев, пилотными и клиническими испытаниями с небольшим количеством пациентов и часто с отсутствием контрольной группы. Имеется лишь несколько рандомизированных контролируемых исследований с высоким уровнем доказательности. Основные выводы этих исследований сводятся к следующему:
• Очаги на лице и шее лучше всего «отзываются» на все виды терапии, в то время как акральпые участки кожи - в меньшей степени.
• При генерализованном витилиго наиболее эффективна фототерапия УФ-Б излучением, которая вызывает самое малое число побочных эффектов; ПУВА-терапия является методом лечения второй линии.
• Эксимер-лазер с хорошим ответом на лечение, является альтернативой УФБ-терапии, особенно при локализованном витилиго на лице; здесь эксимер-лазер может даже превосходить УФБ-терапию по эффективности. При комбинации с местными иммуномодуляторами ответ па лечение ускоряется.
• Местные кортикостероиды являются препаратами выбора при локализованном витилиго. Альтернативными препаратами могут служить местные иммуномодуляторы (такролимус, пимекролимус).
• Успех любого метода лечения зависит от типа и локализации витилиго. На сегодняшний день не существует такого вида терапии витилиго, который можно было бы считать наиболее эффективным.
• Важно контролировать провоцирующие факторы заболевания, такие как сопутствующие заболевания, стресс и травмы кожи.
• Использование солнцезащитных средств предупреждает ожоги депигментированных участков и травму неповрежденной кожи, а также уменьшает контраст между такими очагами.
• Отбеливание непораженной кожи у пациентов с распространенной депигментацией уменьшает контраст с депигментированными очагами и может способствовать благоприятному косметическому эффекту. Для постоянного отбеливания кожи вокруг очагов витилиго назначают монобензиловый эфир гидрохинона в виде 20% крема (Бенокин). Результаты отбеливания необратимы, что повышает риск солнечного ожога кожи.

Витилиго
к) Рекомендации пациентам с витилиго. Необходимо разъяснить пациенту, что его состояние является доброкачественным, а также ободрить больного, если имеются признаки психологического дистресса.
л) Наблюдение пациента врачом. Основными направлениями последующей терапии являются консультирование и эмоциональная поддержка.
Как скрыть белые пятна на коже? Что поможет сделать пятна витилиго не видно?
Витилиго - достаточно распространенное в наши дни заболевание, вызываемое нарушением пигментации кожи и проявляемое появлением белых пятен на различных участках тела. Очаги витилиго чаше всего располагаются на открытых местах: лице, шее, руках или ногах. Однако нередко пятна витилиго появляются и на других частях тела, например, в области таза, на изгибах локтей, голове и вокруг глаз. При этом волосы, растущие на пораженном участке, также обесцвечиваются и производят впечатление раннего поседения.
Большинство людей страдающих витилиго, регулярно красят посветлевшие волосы и брови обычной тушью и краской, а вот как скрыть белые пятна на коже, они не знают. Если пятна витилиго проявляются на лице или шеи, то самым простым испытанным временем средством их скрыть является обыкновенный йод. Йод придает коричневую окраску коже и делает пятна витилиго менее заметными, но мазать пораженные участки толстым слоем йода и повторять эту процессу по несколько раз в день нельзя. Кожа, особенно детская, может получить ожог от соприкосновения с большим количеством йода, маскировать им белые пятна следует очень осторожно.
Если участки поражения витилиго обширные, то нужного эффекта маскировки белых пятен без использования специальных средств косметического камуфляжа трудно достичь. К таким средствам относятся:
1. Автозагар. Самый простой и экономичный способ маскировки белых пятен на коже - это использование автозагара - средства, придающего коже цвет загара без воздействия солнечного цвета. Продается сейчас автозагар во всех магазинах, а разновидностей его не счесть. Автозагар в форме спрея очень удобно наносить, а ложится он более равномерно, чем автозагар в виде крема, лосьона или молочка. Но интенсивность автозагора-спрея намного ниже, чем у других разновидностей этого средства.
Автозагар в форме крема, молочка и лосьона отличается большей стойкостью эффекта, они глубоко проникают в кожу и ухаживают за ней. В продаже можно встретить автозагар и в виде салфеток, которые удобно носить с собой и использовать, когда надо замаскировать белые пятна в нужный момент. Для регулярного нанесения на пятна витилиго лучше всего подходят качественные автозагары известных фирм, которые обладают нежной текстурой, мягким воздействием и не вызывают аллергию.

Перчатка для нанесения автозагара
Цвет автозагара следует выбирать с учетом типа здоровой кожи, а не белых пятен витилиго. Для маскировки витилиго лучше всего подойдет:
- блондинкам со светлой кожей автозагар с пометкой "light";
- обладателям персиковой кожи автозагар с пометкой "medium";
- брюнеткам со смуглой кожей автозагар с пометкой "dark".
Автозагары не следует наносить на все тело, достаточно их нанести на белые пятна в несколько слоев до тех пор, пока не станет видно разницы между основным цветом кожи и обесцвеченным участком. Все автозагары постепенно в течение дня стираются с кожи, особенно в летние дни и поэтому наносить их придется регулярно после принятия душа и посещения бассейна. А еще они пачкают одежду и постельное белье, кроме автозагара-спрея.
2. Тональный крем и пудра. Использование тонального крема и пудры для макияжа белых пятен не менее популярно, чем автозагар. Этот тип маскировки чаще всего применяется для того, чтобы скрыть белые пятна на лице. Окрашивание пораженных витилиго участков тональным кремом проводят в два этапа, сначала на пятна наносят тональный крем одного оттенка с естественным цветом кожи или на один тон светлее его, а затем пудрой растушевывают цвет, чтобы не было видно разницы.

3. Перманентный татуаж. Эффект перманентного татуажа самый продолжительный. Поэтому он в последние годы стал одной их самых востребованных процедур среди людей, уставших от необходимости ежедневно маскировать пятна витилиго косметическими средствами. Однако считать этот способ маскировки дефекта кожи также нельзя считать идеальной. Уже через несколько недель полученный результат татуажа не радует - пятна витилиго постепенно увеличиваются в размерах и выходят за пределы кожи, покрытой несмываемой краской. Докрасить повторно этот участок сложно, поэтому все равно придется его маскировать автозагаром или тональным кремом.
4. Аптечные мази. В аптеках тоже продают несколько разновидностей мазей и спиртовых настоек, для лечения пятен витилиго. Это Мелагинин Плюс, Фторокорт, Полькортолон, Элидел, Витилем плюс, Витиколор, спиртовые настойки зверобоя и т.д. Действие всех этих препаратов направлено на стимулирование выработки меланина, однако добиться этого эффекта невозможно без применения препаратов в течение длительного времени.
Во многих западных странах уже открыты специальные клиники, где успешно лечат витилиго методом ПУВА-терапии, основанной на сочетании ультрафиолетового облучения с применением фотосенсибилизаторов. В качестве фотосенбилизатора в Финляндии применяют Пувален, в Египте - Меладонин, во Франции - Ламадин, в Германии - Метоксарален. К сожалению, для многих россиян ПВА - терапия недоступна из-за дороговизны, ведь для полного исчезновения пятен витилиго требуется провести 100-200 сеансов, а детям младше 12 лет она вообще противопоказано.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Лампа Вуда – это небольшой прибор, оснащённый ртутно-кварцевыми лампами в 18 Вт, и специальными увеличительными линзами. Благодаря компактным размерам лампы, ее можно использовать для осмотра кожи на разных участках тела. Лампа Вуда – это специализированный светильник для диагностирования дерматологических заболеваний. Под светом ультрафиолета, излучаемого лампой, кожный покров излучает свечение, цвет которого меняется в зависимости от его здоровья и целостности. Аппарат помогает врачу поставить точный диагноз в кратчайшие сроки.Аппарат имеет длинную историю, существования, которая берёт своё начало в 1903 году в городе Балтимор. Именно тогда физик Роберт Вуд придумал, как можно использовать на пользу людям люминесцентную лампочку, испускающую ультрафиолетовые волны.Он универсален и прост в обращении, поэтому широко используется не только в медицинских учреждениях, санаториях и косметологических центрах, но и в быту. Пользуясь таблицей свечения лампы Вуда, даже человек без врачебного образования сумеет поставить себе диагноз до похода в больницу. Если диагностика проводилась специалистом в клинических условиях, то врач может сразу назначить лечение, не направляя пациента на биохимическое обследование.Суть же самой диагностики предельно проста – если на коже под светом лампы появляются светящиеся пятна, значит на ней обосновались болезнетворные микроорганизмы. В зависимости от того, каким цветом светится участок, врач ставит диагноз и назначает лечение.
Диагностика черной лампочкой
Аппарат применяется в том случае, когда у специалиста есть подозрение, что пациент страдает одним из следующих недугов:
- грибковые поражения;
- дерматоз;
- кандидоз;
- микроспория:
- трихофития;
- руброфития;
- лейкоплаксия;
- волчанка;
- онкология.
Лампа Вуда помогает обнаружить болезнь как на открытых участках кожи, так и на волосистой части головы, бровей, под ногтями, а также на слизистых тканях. Диагностическая процедура проводится в полной темноте и занимает около минуты. Время процедуры ограничено, и вот почему:
- интенсивное воздействие ультрафиолета такой частоты негативно действует на эпидермис, вызывая пигментацию и аллергические высыпания;
- инфицированные участки кожи обнаруживаются и фиксируются сразу, а цвет указывает на точный диагноз. Дополнительных мер не требуется;
- процедура проводится исключительно на чистой коже, так как сальные выделения, пот, грязь или косметические средства могут исказить результаты диагностики.
Если кожа была очищена недостаточно, под воздействием лампы на ней появляется серое свечение, которое может перекрывать существующие проблемы и мешать диагностике.Перед процедурой, врач надевает на пациента тёмную повязку и специальные очки, для предотвращения получения ожога ультрафиолетом. Сама лампа Вуда должна быть расположена на безопасном расстоянии от кожи в 15 -20 сантиметров.
Как светится микроспория, лишай?
При помощи этого инструмента можно выявить целый спектр дерматологических заболеваний. Важно понимать, какое свечение сигнализирует о том или ином недуге.
- микроспория – голубовато-зелёное;
- отрубевидный лишай – ржаво-оранжевое или бледно-жёлтое;
- эритразма – ярко-красное;
- псевдомонадная инфекция – ярко-зеленое;
- акне – оранжево-красное;
- грибковая инфекция – зелёное;
- дефицит меланина в коже – коричневое;
- онкология – красное;
- если пациент полностью здоров, а его кожа чистая, то от неё исходит синее свечение.

Обратите внимание! Список болезней, которые обнаруживает лампа Вуда может быть дополнен или расширен.
Как сделать самому в домашних условиях?
Лампа Вуда пригодится для бытового использования, если дома есть маленький ребёнок или домашние животные. Её можно приобрести в специализированных магазинах косметологического или медицинского оборудования, однако дешевле сделать своими руками.

Конечно, она будет выглядеть не так аккуратно, как профессиональный инструмент, но все же будет выполнять свою функцию. Для изготовления лампы Вуда в домашних условиях вам понадобится:
- чёрная ультрафиолетовая люминесцентная лампа;
- корпус от светильника;
- защитный экран от света или фольга для его сооружения;
- очки для стоматологов или для процедуры кварцевания.
Лампочку вкрутите в светильник и приделайте защитный экран так, чтобы свет от лампы не бил в глаза. Прибор для домашней диагностики дерматологических заболеваний готов.
Как проводить осмотр кожи?
Перед диагностикой пациент должен принять душ и очистить кожу от загрязнений и следов мазей, кремов и т. п. Лучше, если обследуемый прекратит ими пользоваться за сутки до процедуры. Усердно тереть и дезинфицировать пораженный участок не нужно.Домашняя диагностика проводится точно так же, как и клиническая – в тёмном помещении без окон, или же они должны быть закрыты плотными, тяжёлыми шторами. Все присутствующие в помещении люди надевают защитные очки. Воздействовать на ткани нужно с расстояния не менее 15 –20 см.
Противопоказания к применению
Диагностика лампой Вуда не имеет строгих противопоказаний, однако, использование прибора на детях младшего дошкольного возраста, беременных и кормящих женщинах должно быть строго ограничено.Диагностика лампой Вуда дает высокоточные результаты и позволяет врачу быстро составить план для дальнейшей терапии. Цена за такую услугу варьируется от 800 до 1300 рублей, в зависимости от клиники.
Читайте также:

