Что приводит к нарушению микрофлоры кожи
Обновлено: 24.04.2024
Дисбактериоз, что это такое? Дисбактериоз ( или более правильно дисбиоз) является нарушением баланса микрофлоры. Это не самостоятельное заболевание, а симптомокомплексом при многих патологиях. Но это не отменяет того факта, что это серьезная проблема для больных любого возраста. Особо часто встречается дисбактериоз у детей.
Дисбактериоз симптомы которого не столь очевидны, как, например, проблемы с желудком и кишечником, также может быть причиной различных проблем на коже. Наша кожа – это целая экосистема, которая включает микробную флору и ороговевшие клетки эпидермиса. Микрофлора кожи взаимосвязана с микрофлорой кишечника и влияет на защитные свойства нашего кожного покрытия.
При дисбактериозе кожи нарушается соотношение патогенных и полезных микроорганизмов, возрастает количество золотистых стафилококков и других болезнетворных бактерий. На ранней стадии, еще до появления серьезных проблем, например, воспалений, прыщей, угрей, можно выявить микробный дисбаланс, который проявляется в виде повышенной сухости кожи, шелушений, высыпаний и различных раздражений.
Дисбактериоз и его лечение предусматривает определение состояния аутомикрофлоры кожи (АМФК). АМФК – это ваш уникальный набор бактерий, которые живут на поверхности кожи. На одном квадратном сантиметре могут сосуществовать от 10 тысяч до 1 миллиона бактериальных клеток. Лечение при дисбактериозе предусматривает мероприятия, направленные на восстановление нормального АМФК, подавление роста патогенных бактерий.
Дисбактериоз у взрослых, если речь идет о дисбактериозе коже, довольно широко распространен. Кафедра Института дерматологии провела статистическое исследование, которое диагностировало нарушение микрофлоры кожи у более чем 30% здоровых женщин. Если вы замечает повторяющиеся воспаления кожи, необходимо своевременно пройти диагностику. Начатое на ранних статдиях лечение дисбактериоза поможет избежать перехода в хронические формы воспалительных процессов.
Основной проблемой данного заболевания является то, что оно может протекать незаметно. Однозначно то, что дисбактериоз кишечника ухудшает состояние кожи больного, ведь кожа является своеобразным зеркалом состояния здоровья всего человеческого организма. Нарушение баланса кишечной микрофлоры отражается на составе микрофлоры других органов: слизистых оболочках, коже (дисбактериоз кожи), влагалище (дисбактериоз в гинекологии). То есть, дисбактериоз, причины возникновения которого разнообразны, влияет на состояние всего организма. Если у вас возник дисбактериоз, лекарства, которые вы принимали в последнее время, могли послужить причиной этому. Ведь самой распространенной причиной нарушений микрофлоры кишечника есть бесконтрольное использование антибиотиков.
Если возникает такое заболевание, как дисбактериоз чем лечить его становится насущной проблемой. Главное то, что больной должен знать: данное заболевание можно и нужно вылечить. Как и при других нарушения микрофлоры, при возникновении такого нарушения, как дисбактериоз кишечника лечение предусматривает комплексный подход: выведение токсинов и патогенных бактерий и восстановление нормальной микрофлоры кишечника.
Для эффективного лечения заболевания дисбактериоз препараты, которые входят в курс лечения, должны содержать пребиотики и сорбенты. Таким препаратом является Лактофильтрум®.
Дисбактериоз у детей
Дисбактериоз у ребенка распространенное явление и причиной этому зачастую служит неправильное питание. Ранее отлучение малыша от грудного вскармливания, , не сбалансированное питание матери ребенка, использование не адаптированных под потребности малыша искусственный смесей бессистемный , прием антибиотиков, проблемы с переносимостью лактозы, ослабленный иммунитет и аллергические реакции на те, или иные продукты – все это может послужить причиной возникновения дисбактериоза у малышей.
Если у ребенка возник дисбактериоз, лекарство, которое припишет врач, не будет иметь существенных отличий от препаратов при лечении данного заболевания у взрослых. Но особую роль стоит уделить коррекции питания, это позволит не только сделать лечение более эффективным, но и исключит рецидивы.
Источник:
*В.А.Молочков, МОНИКИ им. М.Ф. Владимирского, ФППОВ ММА им. И.М. Сеченова «Лактофильтрум как фактор повышения бактерицидной функции кожи», Эффективная фармакотерапия в дерматологии, №1, апрель 2010г., Москва. * - исследования кафедры Института дерматологи
Д.м.н. Л.С. Круглова
Московский Научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения г. Москвы
Современная медицинская наука дает возможность практикующему врачу рассматривать заболевания не только в узких рамках симптомокомплекса, но и с точки зрения изменения функциональных резервов организма человека в результате нарушения его адаптационных возможностей. Неуклонный рост заболеваемости атопическим дерматитом (АтД), наличие рецидивирующих, хронических форм создают потребность в интеграции лечебно-реабилитационных технологий, направленных на восстановление и сохранение здоровья, нарушенного данной патологией.
По современным представлениям человеческий организм является определенной экологической нишей для множества разнообразных микроорганизмов, которые в норме формируют своего рода различные биотопы, являющиеся достаточно сложными системами, сформировавшимися в процессе эволюции и со временем приобретшие определенную устойчивость применительно к особенностям макроорганизма. Биотопы отличаются не только многокомпонентностью, но и количественным разнообразием входящих в них представителей микрофлоры [1].
Постоянство бактериальной аутомикрофлоры организма человека позволяет рассматривать бактерий, существующих преимущественно в четырех локализациях - на коже и слизистой полости рта, кишечника, половых органов - как своеобразный прокариотический орган. Причем изменения в одном из биотопов могут приводить к нарушениям в других. Формирование микрофлоры биотопов организма, и в первую очередь кожи и кишечника, происходит уже с самого рождения ребенка при прохождении по родовым путям. В дальнейшем на формирование влияет много факторов: состав микрофлоры биотопов матери, вид вскармливания, а затем и характер питания, состояние соматического здоровья ребенка и состояние окружающей среды [2,3].
Из всех биотопов организма наибольшая численность и видовое разнообразие бактерий отмечается в биотопе кишечника: так, на площади в 200 м 2 обитает 10 12 -10 14 бактерий, может встречаться до 450 видов различных микроорганизмов, общая масса которых доходит до 5% массы самого кишечника [4,5]. При этом в разных отделах кишечника количество и состав микроорганизмов биоценоза различен. В тонком кишечнике микробов меньше - это преимущественно лактобациллы, стрептококки и веилонеллы, в толстом кишечнике их больше, причем преобладают кишечные палочки и анаэробные бактерии.
Многочисленные микроорганизмы обеспечивают такие важные функции, как выработка ферментов, участвующих в метаболизме белков, липидов, жиров, нуклеиновых и желчных кислот, формирование механизмов иммунной защиты, поддержание гомеостаза организма, продукция биологически активных веществ и витаминов, детоксикация эндогенных и экзогенных субстратов и многие другие.
Микрофлора кишечника условно подразделяется на защитную, сапрофитную и оппортунистическую (условно-патогенную). Защитная микрофлора наиболее многочисленная (до 95%) и в основном представлена лактобактериями, бифидобактериями и кишечной палочкой с нормальными ферментативными свойствами. Именно они обеспечивают постоянство микрофлоры за счет колониальной резистентности. Так, бифидобактерии, лактобактерии выделяют молочную, уксусную кислоты, другие вещества, обладающие избирательным антимикробным действием. Кислая среда, обусловленная жизнедеятельностью этих микроорганизмов, препятствует проникновению и закреплению на слизистой патологических микробов, не свойственных данному биотопу. Помимо этого, бифидобактерии стимулируют клеточное звено иммунитета и участвуют в синтезе иммуноглобулинов. Данные бактерии являются естественными биосорбентами и способны накапливать значительное количество соединений тяжелых металлов, фенолов, формальдегидов и других токсичных веществ [6,7]. Однако в соответствии с современными воззрениями, скорее всего, недостаточное количество лактобактерии является основным отягчающим фактором при атопическом дерматите.
Именно лактобактерии в значительной степени снижают всасывание аллергенов в кишечнике и стимулируют синтез иммуноглобулинов класса А, которые, особенно в раннем детском возрасте, являются основными антителами против пищевых аллергенов [8,9].
Сапрофитная микрофлора кишечника представлена эпидермальным и сапрофитным стафилококками, энтерококками и другими микроорганизмами, основной функцией которых является утилизация конечных продуктов метаболизма макроорганизма [5].
Оппортунистическая микрофлора может быть представлена различными микроорганизмами (3-гемолитический стрептококк, золотистый стафилококк, спороносные анаэробы, грамотрицательные энтерококки, грибы рода Candida ), которые при определенных условиях вызывают патологический процесс [5].
Таким образом, в кишечном микробиоценозе, как в единой системе, существуют корреляционные связи между различными видами бактерий. Нарушение колонизационной резистентности кишечника, связанное с изменением состава постоянной микрофлоры, способствует колонизации патогенными и условно-патогенными бактериями, нарушению основных функций, что и приводит к формированию дисбиоза [Мельникова, 1997; Билимова, 2000; Белова с соавт., 2004; Cammaro-ta, Ogava, 1998].
Согласно существующему в России медицинскому стандарту оказания специализированной помощи при патологии желудочно-кишечного тракта (ЖКТ) дисбиоз кишечника рассматривается, как своеобразный клинико-лабораторный синдром, который характеризуется изменением качественного и/или количественного состава аутомикрофлоры, с возможной транслокацией микроорганизмов в несвойственные для них биотопы; при этом данные изменения могут сопровождаться клиническими симптомами поражения кишечника. В широком понимании дисбиоз является проявлением общего нарушения в различных микробиотах организма, которое приводит к нарушению функционирования микробиот и сопровождается определенными симптомами, ассоциированными с различными патологическими состояниями [5,10,11].
При развитии дисбиоза защитная микрофлора кишечника перестает выполнять свои функции в достаточной степени, что приводит к формированию патологических состояний либо усугублению течения имеющейся соматической патологии [12,13]. Ассоциированные с дисбиозом заболевания в зависимости от преобладания механизмов, отягчающих течение болезни, условно подразделяются на 4 группы:
- заболевания органов пищеварения,
- гнойно-воспалительные заболевания,
- аллергические заболевания,
- заболевания, связанные с нарушением обмена веществ (метаболизма).
Безусловно, рациональные схемы лечения атопического дерматита должны включать методы детоксикации (в частности, энтеросорбции) и использование препаратов, восстанавливающих и поддерживающих нормальную микрофлору кишечника. Энтеросорбция является неинвазивным методом детоксикации и направлена на выведение из организма различных эндогенных и экзогенных аллергенов, токсинов, патогенных микроорганизмов и продуктов их жизнедеятельности. Известно, что на фоне проведения энтеросорбционных мероприятий происходит повышение функциональной активности клеточного и гуморального иммунитета, ускоряется регресс объективных и субъективных симптомов АтД [17,18].
Существенным является и то, что сорбенты позволяют снизить медикаментозную нагрузку, а в ряде случаев и обходиться без них. Требования к современным энтеросорбентам следующие: высокие сорбционные свойства (емкость); отсутствие токсических свойств и системной фармакокинетики; атравматичность для слизистых оболочек ЖКТ; хорошая эвакуаторная способность; высокая комплаентность [19].
Механизм процесса энтеросорбции зависит от двух факторов - характеристик сорбента и структуры подлежащих сорбции веществ. Сорбенты могут отличаться по ряду признаков: лекарственная форма, физические свойства и химическая структура. Одними из самых эффективных сорбентов являются природные органические на основе пищевых волокон, такие как лигнин, который не усваивается в пищеварительной системе человека и полностью ферментируется кишечными бактериями. Важнейшее свойство лигнина - высокая сорбционная активность.
Вместе с тем большой интерес представляет развитие относительно нового направления в лечении атопического дерматита - включение в комплекс терапевтических мероприятий пребиотиков , выделенных из естественных источников и обладающих определенными регулирующими свойствами в отношении функционирования биотопа кишечника. В отличие от пробиотиков, которые поставляют необходимые бактерии извне, пребиотики выступают в качестве питательной среды для развития собственной нормальной микрофлоры организма, что способствует более быстрому и устойчивому восстановлению нормальной аутомикрофлоры кишечника [20,21]. Как правило, в качестве пребиотиков используют вещества, содержащие бифидогенные факторы, стимулирующие рост и развитие полезных бактерий. Таким веществом, в частности, является лактулоза - синтетический стереоизомер молочного сахара - лактозы.
Таким образом, на сегодняшний день идеальным сочетанием можно считать комбинированные лекарст венные средства, содержащие пребиотик и адсорбент. Таким средством является препарат Лактофильтрум ® , включаюший сорбент и пребиотик. В качестве сорбента препарат содержит растительный компонент - лигнин, который обладает неспецифическим дезинтоксикационным действием. За счет большой площади поверх ности и развитой системы пор обладает высокой сорбционной емкостью и таким образом способен выводить из организма токсины, аллергены и патогенные микро организмы. В качестве пребиотика выступает лактулоза, положительное влияние которой на микрофлору кишечника обусловлено целым рядом фармакологических свойств. Так, продукты бактериального метаболизма лактулозы сдвигают рН среды в толстой кишке в кислую сторону, что при водит к подавлению размножения патогенных микроорганизмов и угнетению процессов гниения. Помимо этого, являясь пищевым субстратом для бактерий, лактулоза стимулирует рост собственных бифидобактерий и лактобактерий в толстом кишечнике, а это, в свою очередь, восстанавливает, нарушенные функции биотопа кишечника.
Активные составляющие препарата не инактивируются в агрессивных средах желудка и двенадцатиперстной кишки, что обеспечивает 100%-ю доставку непосредственно к месту действия.
Лактофильтрум ® производится из компонентов природного происхождения в таблетированной форме и удобен в применении. Препарат зарекомендовал себя как высоко безопасный, который практически не имеет противопоказаний к применению и побочных эффектов [22,23].
В клинических условиях под нашим наблюдением находилось 40 пациентов (средний возраст 18,9±2,3 года, продолжительность заболевания 11,4±2,7лет) с диагностированным по основным критериям атопическим дерматитом в стадии обострения. У большинства пациентов АтД носил распространенный характер - ДИШС (Дерматологический индекс шкалы симптомов) составил 18,2±2,3 балла, что соответствует среднетяжелому течению АтД. В зависимости от проводимого лечения пациенты были разделены на 2 сопоставимые по всем параметрам группы. В основную группу вошли 20 больных, которые получали препарат
Лактофильтрум ® по 2 таблетки 3 раза в сутки на протяжении 21 дня и фармакотерапию, соответствующую стандартам при данной патологии. Пациенты 2 группы (20 человек) получали традиционную медикаментозную терапию.
До лечения у 97,5% пациентов был диагностирован дисбиоз кишечника, причем у 52,5% пациентов он протекал с клиническими симптомами (метеоризм, усиление перистальтики, нарушение стула, дискомфортные субъективные ощущения). После комплексного лечения в основной группе у 95% пациентов отмечалась нормализация содержания лактобактерий, бифидобактрий и Е. coli. Такая же тенденция наблюдалась и в отношении клинических симптомов дисбиоза. В группе сравнения достоверно значимых изменений количественного содержания лактобактерий, бифидобактрий и Е. coli не отмечалось (рис.1).
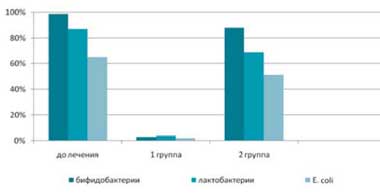
Рис. 1. Число пациентов с нарушением колониальной резистентности
до и после комплексного лечения, включающего применение Лактофильтрума ®
и традиционного медикаментозного лечения
Под влиянием комплексного лечения (1 группа) через 3 недели общие проявления всех объективных симптомов заболевания сохранялись в среднем лишь у 10% больных, в то время как в группе сравнения они были выражены в 54% случаев (рис. 2).
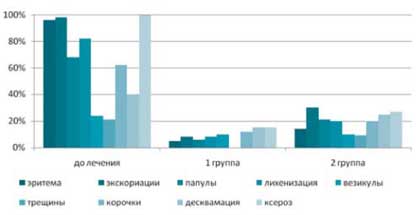
Рис. 2. Динамика регресса клинических симптомов у больных атопическим дерматитом под влиянием различных методов лечения
К концу лечения индекс ДИШС, отражающий тяжесть течения АтД, в основной группе снизился на 84%, в группе сравнения лишь на 53%. Анализ выраженности зуда с использованием опросника Behavioral rating scores (BRS) показал выраженное отрицательное влияние зуда на повседневную деятельность пациентов с АтД. Так, до лечения в 1-й группе значение BRS составило 7,1 ±0,4 баллов, во 2-й группе - 6,8±0,5 баллов. Уже через 1 неделю от начала лечения в 1-й группе отмечался более выраженный регресс субъективной симптоматики: снижение BRS на 55%, во 2-й группе - на 26%. К концу лечения в 1-й группе значение BRS составило 0,4±0,1 балла. В контрольной группе к концу лечения индекс снизился лишь на 58% (рис. 3). Эти данные находились в соответствии с показателями биохимических маркеров зуда (табл. 1).
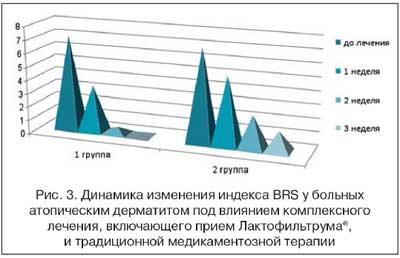
Таблица 1.
Динамика показателей гистамина и серотонина в сыворотке крови у больных АтД под влиянием комплексного лечения, включающего прием Лактофильтрума ® и традиционной медикаментозной терапии
| Изучаемый показатель | Контроль(n=20) | До лечения (n=40) | После лечения | |
|---|---|---|---|---|
| 1 группа (n=20) | 2 группа (n=20) | |||
| Серотонин (мкмоль/л) | 0,6±0,03 | 2,35±0,24Р1** | 0,81±0,32Р2*** | 1,46±0,22РГ**,РЗ* |
| Гистамин (мкмоль/л) | 0,8±0,06 | 2,14±0,62Р1** | 0,87±0,13Р2*** | 1,35±0,25Р1***,Р2** |
| Примечание: Р1 - сравнение с нормой; Р2 - сравнение с показателями до лечения; РЗ - сравнение с основной группой; *- р | ||||
Как видно из приведенных в таблице данных, после комплексной терапии, включающей применение Лактофильтрума ® отмечалось восстановление повышенных в исходном состоянии показателей серотонина и гистамина до нормальных значений - 0,81 ±0,32 и 0,87±0,13 (рВ процессе лечения с улучшением клинической картины заболевания пропорционально улучшались и показатели качества жизни (рис. 4). В результате анализа полученных данных, более выраженная положительная динамика дерматологического индекса качества жизни (ДИКЖ), особенно в первые дни терапии, была отмечена у пациентов 1 группы. Так, в первую неделю параметры ДИКЖ улучшились на 30% в 1 группе и лишь на 8% во 2 группе (рис. 5). К концу курса лечения ДИКЖ улучшился на 87 и 54% соответственно.
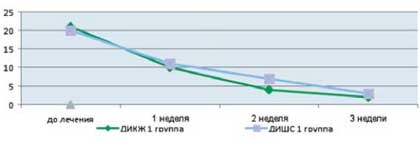
Рис. 4. Динамика изменения показателей, отражающих субъективные и объективные симптомы заболевания
у пациентов с АтД под влиянием комплексного лечения, включающего прием Лактофильтрума ®
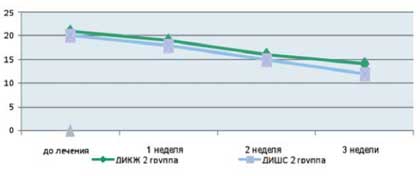
Рис. 5. Динамика изменения показателей, отражающих субъективные и объективные симптомы заболевания
у пациентов с АтД под влиянием традиционной медикаментозной терапии
Таким образом, по оценке самими пациентами эффективности и комфортности проводимого лечения, метод, включающий применение Лактофильтрума ® , является наиболее эффективным.
Выводы
Нарушение колониальной резистентости кишечника, приводящее к повышенной эндотоксинемии, аллергизации и нарушению гомеостаза, может отразиться на состоянии кожи и течении атопического дерматита.
Представители нормальной микрофлоры биоты кишечника выполняют физиологически важную функцию поддержания постоянства внутренней среды организма, принимают участие в формировании иммунобиологической реактивности макроорганизма. Нарушение нормоценозаспособствуетхронизации патологических процессов (в частности, атопического дерматита).
Включение препарата Лактофильтрум ® в комплекс терапии больных АтД приводит к более быстрому и выраженному регрессу кожных высыпаний и субъективных ощущений, нормализации функции биотопа кишечника, что в конечном итоге способствует значитель-номуулучшению качества жизни. Препарат не токсичен, не вызывает побочных эффектов, обладает высокой комплаентностью.
Литература
Гнойничковые заболевания кожи наблюдаются довольно часто. Они превалируют в структуре дерматологической заболеваемости (особенно в детской практике) и составляют до 30–40% хирургической патологии.
В норме кожу колонизируют грамположительные бактерии (протеонобактерии, коринеформные бактерии, эпидермальные стафилококки, микрококки, стрептококки, Dermobacter hominis) и дрожжеподобные грибы рода Malassezia. Реже встречается транзиторная микрофлора (S. aureus, Str. pyogenes и др.), при снижении иммунитета на коже возрастает количество грамотрицательных бактерий (Klebsiella, Proteus, Escherichia и др.).
Причиной гнойничковых заболеваний кожи становятся такие микроорганизмы, как стафилококки, стрептококки, пневмококки, кишечная палочка, вульгарный протей, синегнойная палочка и ряд других.
Пиококки весьма распространены в окружающей нас среде: воздухе, пыли помещений, на одежде и т.д., но далеко не во всех случаях инфекционные агенты способны вызвать заболевание. Естественная защита организма включает ряд особенностей.
- Неповрежденный роговой слой кожи непроницаем для микроорганизмов. Роговой слой состоит из плотно прилегающих друг к другу роговых пластинок, обладающих отрицательным электрическим зарядом, что отталкивает бактерии с одноименным зарядом и обеспечивает механическое препятствие для внедрения пиококков.
- Жизненный цикл клеток эпидермиса предусматривает постоянное отшелушивание роговых чешуек, с которыми с поверхности кожи удаляется большое количество микроорганизмов (цикл полного обновления клеток эпидермиса составляет 28 суток).
- Кислая среда на поверхности кожи (рН 3,5–6,7), обусловленная кератином и в меньшей степени кожным салом и потом, является неблагоприятным фоном для размножения микроорганизмов.
- Свободные жирные кислоты, входящие в состав кожного сала и эпидермального липидного барьера, обладают бактерицидным эффектом. Наиболее выраженное бактерицидное действие оказывают ненасыщенные жирные кислоты (линолевая, линоленовая, олеиновая), при этом наибольшая чувствительность к действию указанных ненасыщенных жирных кислот отмечена у стрептококков, несколько меньшая – у золотистых стафилококков.
- Антагонистические и антибиотические свойства нормальной микрофлоры кожи оказывают тормозящее действие на развитие патогенных микроорганизмов, установлено, что микрофлора здоровой кожи состоит на 50% из сапрофитов, на 42% – из условно патогенных микроорганизмов и на 8% – из патогенных.
- Клетки Лангерганса в эпидермисе, базофилы, тканевые макрофаги, Т-лимфоциты в дерме обладают иммунологическими защитными механизмами.
Факторы, способствующие возникновению пиодермий
К экзогенным факторам относятся:
- загрязнение и массивность инфицирования патогенными микроорганизмами при нарушении санитарно-гигиенического режима;
- нарушение целостности рогового слоя эпидермиса, вызванное физической травмой (ожог, отморожение, воздействие радиации и т.д.);
- длительное и нерациональное использование антибактериальных средств (наружное применение и пероральный прием);
- прием глюкокортикоидов, цитостатических, иммуносупрессивных препаратов.
К эндогенным факторам, снижающим сопротивляемость организма, относятся:
- хронические заболевания внутренних органов (эндокринопатии: сахарный диабет, синдром Иценко-Кушинга и др; болезни пищеварительного тракта, печени, хронические интоксикации, заболевания сосудов, приводящие к нарушению микроциркуляции);
- первичная и вторичная недостаточность иммунокомпетентной системы;
- очаги хронических гнойных инфекций;
- заболевания, связанные с изменением количества и химического состава кожного сала;
- возрастные особенности.
Патогенез пиодермий
В патогенезе стафилодермий важную роль играет лейкотоксин, повреждающий стенки сосудов, через которые к очагу инфекции проникают сегментоядерные нейтрофильные гранулоциты, а в дальнейшем – лимфоидные клетки, гистиоциты, что создает массивный лейкоцитарный инфильтрат. Продвижение нейтрофильных гранулоцитов и других клеток к очагу инфекции обусловлено положительным хемотаксическим действием стафилококкового лейкоцидина. Нейтрофильные гранулоциты инфильтрата останавливают распространение инфекции не механическим путем, а создают чрезвычайно активный биологический барьер, уничтожая стафилококки с помощью фагоцитоза и с участием соответствующих антител.
Ограничивает распространение инфекции также ранняя (через 1–2 часа после инфицирования) блокада лимфатических сосудов, обусловленная их закупоркой плазмой, свернувшейся под влиянием коагулазы.
В отличие от стафилодермий, в очаге стрептококковой инфекции не образуется лейкоцитарная инфильтрация. В результате действия стрептокиназы, дезоксирибонуклеазы, гиалуронидазы и других ферментов резко повышается проницаемость стенок сосудов, что способствует выходу в окружающие ткани большого количества плазмы крови, которая разжижается под действием стрептокиназы. Это ведет к развитию резкого отека и образованию пузырей, наполненных серозным экссудатом.
Таким образом, для стафилодермии характерен инфильтративно-некротический, нагноительный, а для стрептодермии – экссудативносерозный тип воспалительной реакции.
Реакция макроорганизма при различных формах пиодермий различна. При острых локализованных и распространенных пиодермиях показатели неспецифической резистентности (фагоцитарная активность лимфоцитов, уровень комплемента и лизоцима, бактерицидность кожи), как правило, остаются в пределах нормы или даже повышены. У большинства больных хроническими пиодермиями отмечается выраженное снижение функциональной активности нейтрофильных лимфоцитов и моноцитов, которое проявляется замедлением хемотаксиса, нарушением бактерицидной скорости этих клеток. Электронно-микроскопические исследования очагов поражений кожи при хронических пиодермиях выявляют незавершенный фагоцитоз, утолщение микрокапсулы стафилококков, появление L-форм.
Классификация пиодермий
Пиодермии разделяют на стафилококковые (стафилодермии), стрептококковые (стрептодермии) и атипичные.
Пиодермии могут быть первичными, возникшими на неизмененной коже, и вторичными, осложняющими течение различных дерматозов (атопического дерматита, хронической экземы, болезни Дарье, чесотки и др.). Также пиодермии подразделяют на поверхностные и глубокие формы, в зависимости от того, формируются ли после болезни рубцы.
К стафилококковым пиодермиям традиционно относят остиофолликулит, фолликулит и перифолликулит, сикоз, фурункул, гидроаденит, карбункул, а также стафилодермии детского возраста (везикулопустулез, стафилококковая пузырчатка новорожденных, множественные абсцессы Фингера, синдром стафилококковой обожженной кожи).
Принципы терапии пиодермий
Диагностика не представляет трудностей, и диагноз устанавливается на основании клинической картины. При остро возникших поверхностных формах обычно не требуется микробиологическое исследование, но при часто рецидивирующих формах, при хронических пиодермиях такое исследование провести необходимо, также следует определить чувствительность микрофлоры к назначенным ранее препаратам.
При распространенных поверхностных и глубоких формах пиодермии требуется системная антибактериальная терапия. Это могут быть следующие препараты: – бензилпенициллин внутримышечно, 300 000 ЕД 4 раза в сутки, 7–14 суток;
- доксициклин внутрь, 100–200 мг/сут, 7–14 суток;
- левофлоксацин внутрь, 250–500 мг 1–2 раза в сутки;
- ломефлоксацин внутрь, 400 мг 1 раз в сутки;
- линкомицин внутрь, 500 мг 3–4 раза в сутки, 7–14 суток;
- оксациллин внутрь, 250 мг 4 раза в сутки, 7–14 суток;
- олеандомицин внутрь, 250 мг 4 раза в сутки, 7–14 суток;
- офлоксацин внутрь, 400 мг 2 раза в сутки, 7–14 суток;
- рокситромицин внутрь, 150 мг 2 раза в сутки;
- спарфлоксацин внутрь, 200 мг 1 раз в сутки;
- спирамицин внутрь, 1000 мг 2 раза в сутки;
- ципрофлоксацин внутрь, 500 мг 2 раза в сутки, 7–14 суток;
- эритромицин внутрь, 250 мг 4 раза в сутки, 7–14 суток.
При возникновении абсцессов, фурункулов, карбункулов, гидраденитов показано их хирургическое вскрытие.
В качестве препаратов для местной терапии поверхностных форм возможно применение следующих антисептиков:
- спиртовые растворы борной кислоты/резорцинола на очаги поражения и окружающую кожу 2–3 раза в сутки, 3–5 суток;
- бриллиантовый зеленый, 1%-ный спиртовой раствор на очаги поражения и окружающую кожу 2–3 раза в сутки, 3–5 суток;
- калия перманганат, 0,1–0,5%-ный раствор на очаги поражения и окружающую кожу 2–3 раза в сутки, 3–5 суток;
- метиленовый синий, 1%-ный спиртовой раствор на очаги поражения и окружающую кожу 2–3 раза в сутки, 3–5 суток;
- пасты, кремы, мази, содержащие антибиотики (линкомицин, гентамицин, фузидовую кислоту и т.д.).
При глубоких, а также при хронических, рецидивирующих формах в отсутствие эффекта от лечения назначают:
- преднизолон внутрь, 20–40 мг/сут (2/3 дозы утром и 1/3 – днем) до достижения клинического эффекта;
- анатоксин стафилококковый очищенный подкожно: начинают с 0,1 мл, каждый раз дозу увеличивают на 0,1 мл, до 0,3 мл 3 раза в неделю;
- иммуномодулирующие препараты в зависимости от иммунного статуса пациента.
При местной терапии глубоких или хронических, рецидивирующих формах сочетают промывание язв калия перманганатом (0,1–0,5%-ный раствор) с наложением на очаги поражения мазей с антибиотиками:
- линкомицин, 2%-ный, 1–2 раза в сутки, 7–14 суток (до 4 недель);
- тетрациклин, 3%-ный, 1–2 раза в сутки, 7–14 суток (до 4 недель);
- эритромицин, 1–2%-ный, на очаги поражения 1–2 раза в сутки, 7–14 суток (до 4 недель);
- хлорамфеникол, эмульсия 1%-ная, 5%-ная или 10%-ная, 1–2раза в сутки, 7–14 суток (до 4 недель);
- крем или мазь с фузидовой кислотой 1–2 раза в сутки 7–14 суток (до 4 недель).
Большинство пациентов с пиодермиями — дети с отягощенным аллергологическим анамнезом, и очень часто назначение антибиотиков вызывает развитие аллергий. Поэтому необходимо применение комбинированных препаратов, содержащих топические глюкокортикоиды и антибиотик.
Фузидовая кислота в лечении пиодермий
В качестве препаратов для местного лечения пиодермий авторами этой статьи были выбраны лекарства, основным компонентом которых является фузидовая кислота.
Фузидовая кислота высокоактивна в отношении грамположительных бактерий (Staphylococcus spp., Streptococcus spp., Corynebacterium minutissimum и т.д.). Ее действие связано с подавлением синтеза белка в бактериальной клетке за счет ингибирования фактора, необходимого для транслокации белковых субъединиц и элонгации пептидной цепи. Итогом становится гибель бактерии. При наружном использовании в виде крема или мази фузидовая кислота легко проникает через здоровые и поврежденные кожные покровы, при этом системная адсорбция препарата очень низкая. Фузидовая кислота может накапливаться в гное, что делает актуальным ее применение при гнойничковых инфекциях.
Кроме фармацевтических форм в виде крема и мази, содержащих фузидовую кислоту, имеются препараты в виде раствора, а также комбинированные средства, содержащие высокоэффективные глюкокортикоиды и фузидовую кислоту (Фуцидин), что особенно актуально при развитии пиодермий на фоне атопического дерматита или в случаях вторичной инфекции при дерматозах.
Проведенное за рубежом исследование 1119 пациентов показало, что, в отличие от неомицина и других антибиотиков, фузидовая кислота практически не вызывает аллергий и может применяться при бактериальных осложнениях контактных и аллегических дерматитов, атопическом дерматите (Stuttgen G., Bauer E., Cassels-Brown G.).
Исследование, проведенное бельгийскими учеными, показало, что тип резистентности бактерий к фузидовой кислоте резко отличается от устойчивости к другим антибактериальным препаратам (Cassels-Brown G.). Фузидовая кислота снижает резистентность микроорганизмов к антибиотикам и при сочетанном назначении антибиотика (в частности, неомицина) и фузидовой кислоты повышается чувствительность микрофлоры к неомицину, что значительно увеличивает эффективность терапии.
Препарат наносится на пораженные участки кожи 2–3 раза в сутки в течение 7 суток, при хроническом процессе или рецидивирующем течении пиодермий необходимо удлинять курс терапии.
Крем и мазь Фуцидин не имеют возрастных противопоказаний, что актуально для детской практики.
Авторы этой статьи применяли крем Фуцидин у 86 пациентов в возрасте от 1 года до 18 лет с диагнозами «импетиго», «фолликулит» и «вульгарные акне».
Курс местной терапии проводился в течение 7–10 суток, препарат наносился на пораженные участки дважды в день. На 3–4-е сутки от начала терапии у 80% пациентов не было отмечено новых высыпаний.
У всех пациентов переносимость была хорошей, полностью патологический процесс разрешался к 7–14-м суткам.
Эффективность терапии 2%-ным кремом Фуцидин гнойничковых процессов на коже была оценена как высокая. Можно с уверенностью рекомендовать данный препарат для практической дерматологии, в том числе в педиатрии.
Список литературы находится в редакции.
Сведения об авторах:
Ирина Марковна Корсунская – профессор, заведующая лабораторией физико-химических и генетических основ дерматологии ЦТП ФХФ РАН, д-р мед. наук
Ольга Борисовна Тамразова – врач-дерматолог, Тушинская ДГБ №7, канд. мед. наук
Ирина Леонидовна Соркина – врач-дерматолог, ГКБ №14 им. В.Г. Короленко
Зульфия Анатольевна Невозинская – врач-дерматолог, КВД № 16, канд. мед. наук
Напротив, употребление пищи и/или пищевых добавок с пробиотиками может оказывать воздействие как на настроение, так и на кожные высыпания, путём снижения системного воспаления и оксидативного стресса, увеличения содержания триптофана, нормализации в мозге уровня стресс-гормонов, модуляции содержания липидов в тканях и, возможно, регуляции гликемического контроля.
2. Механизм родов и особенности неонатального периода
Микробиота кожи устанавливается сразу после рождения. Индивидуальные различия в составе микробиоты кишечника и кожи могут быть вызваны режимом родов (естественные роды или кесарево сечение, больничные или домашние условия, использование антибиотиков и т. д.). Во время естественных родов младенцы вступают в контакт с вагинальными микробами своей матери, что будет определять состав колонизаторов, включая Lactobacillus, Prevotella, Atopobium и Snethia spp. При кесаревом сечении дети приобретают свою микробиоту из окружающей среды (главным образом, Staphylococcus spp. и других бактерий кожи), которые не обязательно происходят от их матерей. Изменения в структуре ранней колонизации новорожденного могут привести к неблагоприятным последствиям. Раздражители могут критически влиять на развивающуюся иммунную систему ребенка и могут привести к развитию атопических, хронических воспалительных и аллергических заболеваний.
3. Возраст
Состав микробиома кожи изменяется в период полового созревания, когда происходит эндокринно-индуцированная гиперплазия сальных желез и впоследствии усиливается экскреция кожного сала. Наиболее выраженные изменения затрагивают области, где плотность сальных желез является самой высокой (лицо, плечи, грудь и спина). Доминирующие позиции здесь приобретают липофильные микробы, включая члены семейств Corynebacteriaceae и Propionibacteriaceae.
P.acnes, один из наиболее доминирующих липофильных микробов человеческой пост-подростковой кожи, представляет собой грамположительную, анаэробную палочку. Было показано, что P. acnes выделяет различные ферменты, включая липазы, которые продуцируют жирные кислоты из липидов кожного сала и могут подавлять рост других микробов. P. acnes также выделяет короткоцепочечные жирные кислоты (SCFA) во время анаэробного брожения, одна из которых, пропионовая кислота, проявляет антибактериальные свойства. Сгенерированные свободные жирные кислоты вместе с секретируемыми SCFA могут способствовать поддержанию кислотности кожи для защиты от многих микробов. Эти данные объясняют, почему эта бактерия является доминирующей в коже, богатой кожным салом. Формирование окружающей среды, которая враждебна другим микробам, свидетельствует о том, что наблюдаемое уменьшение разнообразия микробиоты во время полового созревания является прямым следствием увеличения количества P. acnes.
Возрастные изменения структуры и функций кожи связаны с комбинацией эндогенных внутренних факторов,(например, клеточного метаболизма, иммунной активности, гормонального состояния) и экзогенных факторов окружающей среды, (воздействия солнца, загрязняющих веществ, других токсинов). Старение кожи характеризуется уменьшением степени потоотделения, выделения кожного сала и иммунных функций, что приводит к значительным изменениям в физиологии кожи, включая pH и липидного состава. Эти физиологические изменения обеспечивают изменения в экологии кожи, которые могут влиять на микробиом.
4. Психологический стресс
Психологический стресс изменяет состав микробиоты кожи, разрушает натуральную антимикробную защиту эпидермиса и позитивные взаимосвязи кишечной и кожной микробиот, вызывая локальное и системное воспаление.
5. Антибиотикотерапия и вакцинация
Вакцины могут стимулировать иммунную систему для удаления или предотвращения роста одного вида или одного-нескольких штаммов вида из микробиоты человека. Это может изменить количество и состав микробиоты. Два хорошо известных примера, не связанных с кожей, но выявляющих такую зависимость, - это прививка конъюгированными вакцинами против Haemophilus типа b и Streptococcus pneumoniae, которая защищает от легочной инфекции или предотвращает колонизацию дыхательных путей. Вакцины устраняют наиболее вирулентные штаммы Haemophilus influenzae и S. pneumoniae из глоточной микробиоты, но они неизбежно заменяются менее вирулентными, невакцинными серотипами. Вакцины против кожных патогенов, таких как P. acnes и S. aureus, если таковые имеются, могут играть аналогичную роль, устраняя патогенные штаммы.
Антибиотики, которые можно рассматривать как чудо современной медицины, значительно уменьшают количество и разнообразие микробиоты человека, тем самым обеспечивая возможность разрастания патогенных бактерий в разных участках тела. Например, антибиотик миноциклин, который широко используется для борьбы с акне, может уменьшить количество P. acnes, а также нарушить гомеостаз микробиоты кожи.
6. Использование косметики
Аборигенная микробиота кожи занимает многочисленные места обитания на коже и, тем самым, усложняет выживание и рост для переходных патогенов. Применение косметики может неблагоприятно воздействовать на кожу, если она уменьшает количество микробов и их разнообразие (дезодоранты или антибактериальные мыла) тогда как увлажняющие средства, которые помогают поддержать увлажненность, могут поддерживать микробиоту кожи и уменьшать шелушение.
7. Географические, экологические, социально-экономические факторы и образ жизни
Индивидуальные привычки вместе со свойствами окружающей среды являются важными детерминантами состава микробиоты кожи человека. Вестернизация человеческого образа жизни явно снизила микробную нагрузку и разнообразие в нашей среде. Эпидемиологические исследования в конце двадцатого века показали, что изменения, произошедшие после промышленной революции, включая личную и бытовую гигиену, а также снижение размера семьи, привели к значительному увеличению распространенности атопических и других заболеваний. В 1989 году Дэвид П. Страчан предложил гипотезу о гигиене, которая предполагает, что количество и разнообразие микробов, с которыми мы вступаем в контакт, имеет решающее значение для развития нашей иммунной системы.
В целом, вестернизацию связывают с нарастающим доминированием типа Actinobacteria и, в особенности, рода Propionibacterium на коже. Эти данные подтверждают гипотезу об исчезновении микробиоты, предложенную Мартином Блэйзером. Согласно ей, двумя основными маршрутами для приобретения постоянной микрофлоры являются вертикальный перенос (передача матери ребенку) и горизонтальный перенос (из окружающей среды через загрязненную среду, пищу, питьевую воду и физический контакт). Из-за изменений в гигиене, жилищных условий и семейных моделях последний путь постепенно стал менее заметным в человеческой популяции. Как следствие, потеря отдельных групп микробов у матери может унаследоваться последующими поколениями, и, таким образом, может стать постоянной. По цепному эффекту будет наблюдаться постепенное снижение разнообразия у наших постоянных микробов или, другими словами, исчезновение микробиоты. Эти события могут быть связаны с постепенным увеличением распространенности болезней вестернизации, включая атопические заболевания, такие как астма, а также ожирение и метаболический синдром.
Данный Сайт использует cookie-файлы в целях предоставления Вам лучшего пользовательского опыта на нашем Сайте, а также в целях обеспечения быстрой и эффективной навигации по Сайту. Продолжая использовать данный Сайт, вы соглашаетесь с использованием нами cookie-файлов.
Файлы cookie, необходимые для выполнения веб-сайтом важнейших функций и задач
Эти файлы cookie абсолютно необходимы для надлежащей работы нашего сайта. Они гарантируют его безопасность и правильное отображение контента.
Файлы, улучшающие работу веб-сайта
Эти файлы cookie позволяют нам улучшить работу веб-сайта и сделать его удобнее. Например, с их помощью мы можем определить, способен ли ваш браузер выполнять на веб-сайте небольшие программы (скрипты), расширяющие его функциональность, или сохранить ваши предпочтения, такие как размер шрифта или язык.
Аналитические файлы cookie и технологии
Эти файлы cookie используются для сбора информации о том, как посетители работают с нашим сайтом. Мы используем эти сведения для создания отчетов и улучшения сайта. Эти файлы cookie собирают анонимную информацию, в том числе о количестве посетителей сайта, ресурсах, с которых они перешли, и страницах, которые они посмотрели.
Рекламные файлы cookie и технологии
Эти файлы cookie используются для сбора информации о том, как посетители используют наш веб-сайт, и позволяют показывать им рекламу, отвечающую их интересам, на нашем и других сайтах.
Эти файлы cookie и технологии позволяют вам делиться страницами и материалами, которые заинтересовали вас на нашем сайте, через социальные сети и другие сторонние ресурсы.
Компании, использующие такие файлы cookie и технологии, могут предоставлять ваши сведения третьим лицам и/или использовать их для демонстрации вам целевой рекламы на других веб-сайтах.
Некоторые файлы cookie, создаваемые с этой целью, могут храниться до 24 месяцев с момента последнего посещения вами нашего сайта.
Файлы cookie и технологии, расширяющие функциональность веб-сайта
Такие файлы cookie используются для добавления на наш веб-сайт функций, предоставляемых сторонними поставщиками. Без них посетителям будут недоступны некоторые возможности нашего сайта. Данные, собираемые нашими поставщиками услуг с этой целью, могут предоставляться в анонимизированной форме третьим сторонам и использоваться для показа целевой рекламы.
Файлы cookie для обеспечения безопасности
Эти файлы cookie помогают повысить безопасность нашего сайта и защищают его от вредоносных действий посетителей. Данные, собираемые нашими поставщиками услуг с этой целью, могут предоставляться в анонимизированной форме третьим сторонам и использоваться для показа целевой рекламы.
Для получения дополнительной информации об используемых файлах cookie, а также способах их отключения и блокировки см: Политика Cookies и Пользовательское соглашение АО «АКРИХИН».
Читайте также:

