Что появляется на коже весной
Обновлено: 29.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Депигментация кожи - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Депигментация – это нарушение обмена меланина, при котором появляются участки неравномерно окрашенной кожи.
Меланин – это пигментное вещество, содержащееся в клетках кожи (меланоцитах), которое защищает организм от воздействия ультрафиолетовых лучей.
Основная проблема людей, страдающих депигментацией, – психологический дискомфорт, связанный с видом и локализацией белых пятен. Однако при выраженном недостатке меланина даже небольшое воздействие солнечных лучей может привести к ожогам.
Меланин придает окраску волосам, коже, радужной оболочке глаз. Различают ахромию – полное отсутствие меланина в коже и гипохромию – уменьшение количества меланина в меланоцитах.
Депигментация может быть врожденной. В таком случае речь идет об альбинизме, при котором меланин практически отсутствует в клетках кожи, ее производных и в радужной оболочке глаз.

Например, депигментация участков кожи после травм, термических и химических ожогов. Витилиго является еще одной разновидностью потери цвета кожи. Витилиго – это заболевание, которое характеризуется появлением участков депигментации разных форм и размеров. Они могут быть как единичными, так и множественными, чаще молочно-белого цвета. Очаги могут возникнуть на любом участке кожи, но чаще локализуются на коже век, периорбитальных областях, шее, в подмышечных впадинах, в области суставов. У части пациентов отмечают обесцвечивание волос в зонах депигментации. Редко появление пятен сопровождается зудом и шелушением.

Приобретенные депигментированные пятна в течение жизни могут оставаться одного размера, могут увеличиваться и сливаться друг с другом, некоторые могут исчезать, при этом появляются новые на других участках тела.
Чаще всего причиной депигментированных пятен на коже являются наследственные нарушения пигментного обмена.
К ненаследственным факторам возникновения белых пятен относятся: эндокринологические нарушения, аутоиммунные поражения, различные дерматологические заболевания, длительная стероидная терапия, посттравматическая депигментация, воспалительные процессы, дефицит железа и витамина В 12 .
Депигментация может быть единственным симптомом, а может быть следствием перенесенного кожного заболевания или травмы.
- альбинизм;
- витилиго;
- псориаз;
- аллергические реакции кожи;
- системные заболевания (например, системная красная волчанка);
- депигментация при меланоме;
- поствоспалительная депигментация;
- грибковые заболевания кожи;
- депигментация на фоне приема некоторых лекарственных препаратов.
При обнаружении участков кожи с недостаточным окрашиванием следует проконсультироваться с дерматологом. Депигментации могут сопутствовать различные неврологические нарушения, в таком случае потребуется консультация невролога и терапевта ( педиатра , если нарушения пигментации кожи возникли в детском и подростковом возрасте). По показаниям назначают консультации других специалистов.
В зависимости от типа нарушения пигментации и сопутствующих симптомов врач может назначить различные методы обследования.
Иногда достаточно визуального осмотра дерматологом и использования лампы Вуда (люминисцентной). Лампа необходима для дифференциальной диагностики депигментации с грибковыми поражениями кожного покрова. При дерматологических заболеваниях проводят соскоб с кожи.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.
При подозрении на более тяжелую патологию врач может назначить биопсию депигментированных участков кожи с гистологическим и цитологическим исследованием, когда изучают структуру кожи, определяют количество меланоцитов на участке гипопигментации, проводят поиск патологических элементов кожи.
При наличии показаний может быть назначен анализ крови для оценки гормонального фона. Исследуют уровень гормонов в крови: адренокортикотропного гормона (АКТГ) , тироксина – Т4 , трийодтиронина – Т3 , тиреотропного гормона – ТТГ , определяют в сыворотке крови уровень антител к тиреопероксидазе и антител к тиреоглобулину . Для поиска сопутствующей патологии исследуют уровень глюкозы крови натощак, функцию печени и почек (печеночных ферментов – АЛТ , АСТ , уровень билирубина , белка крови , уровень креатинина , мочевины ), проводят клинический анализ крови для исключения анемической гипопигментации. Для выявления сопутствующей аутоиммунной патологии целесообразно исследование на содержание в сыворотке крови антинуклеарных антител , антител к париетальным клеткам желудка .
Возможно назначение компьютерной томографии и магнитно-резонансной томографии для поиска опухолевидных образований головного мозга, приведших к нарушению пигментного обмена.
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
При подозрении на аллергическую природу нарушения пигментации кожи проводят тесты для выявления аллергии и типа аллергена .
При сочетании депигментации с кожными новообразованиями требуется осмотр дерматологом для исключения злокачественного перерождения опухолей.
Целью лечения депигментированных пятен является улучшение качества жизни и психологического комфорта пациента.
Часто эти люди страдают из-за особенностей внешности и несоответствия стандартам красоты. Для решения этой проблемы необходимо замедлить прогрессирование заболевания или уменьшить активность патологического процесса. С этой целью при витилиго используют топические (местные, наружные) медикаментозные средства. В случае отсутствия эффекта назначают ультрафиолетовую терапию или облучение ультрафиолетовым эксимерным светом. Взрослым пациентам при неэффективности терапии могут назначить ПУВА-терапию с применением фотосенсибилизатора. При этом на тело наносят специальный препарат и затем проводят длинноволновое ультрафиолетовое облучение. Комплексная терапия помогает восстановить пигментацию в очагах витилиго и уменьшить площадь депигментированных участков.
На сегодняшний день эффективных методов терапии альбинизма не существует. Людям с этой патологией необходимо контролировать состояние кожи и зрения. Необходимо защищать кожу от солнечных ожогов и соблюдать рекомендации офтальмолога по защите глаз от солнечных лучей. Если депигментированные пятна возникли вследствие грибковой инфекции (например, лишая), необходимо провести полную дезинфекцию помещения и предметов, находящихся в пользовании больного, соблюдать правила гигиены. Врач в этом случае может назначить антимикотики (противогрибковые препараты), которые сокращают срок лечения и предотвращают рецидив.
При аллергической природе депигментации исключают аллерген, назначают гипоаллергенную диету и используют местные препараты для лечения кожной аллергии.
Лечение депигментации – долгий и кропотливый процесс.
Правильную терапию может назначить только дерматолог. Самостоятельное лечение чаще всего неэффективно, т. к. без определения истинной причины появления белых пятен на коже невозможно подобрать верную тактику лечения.
Динамику изменения формы и размера пятен можно фиксировать с помощью фотографирования. Оценку цвета и размеров пятен проводит лечащий врач. Во избежание возникновения депигментации, при солнечной погоде для защиты кожи следует использовать специальные крема с показателями фотозащиты SPF (Sun Protection Factor) от 30 и выше.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гиперпигментация кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперпигментация кожи – это различное по локализации, форме и размеру избыточное отложение пигмента меланина, приводящее к изменению цвета кожных покровов различной интенсивности.
Поверхностный слой кожи (эпидермис) представляет собой многослойный (пять слоев) эпителий. Наибольшее количество меланоцитов, главная функция которых - продукция меланина, находятся в базальном слое кожи (базальной мембране)
Формирование пигментных пятен во многом зависит от состояния базальной мембраны.

Разновидности гиперпигментации кожи
По механизму возникновения различают следующие виды гиперпигментации кожи:
- меланоцитарные – пигментация возникает за счет увеличения числа клеток меланоцитов;
- меланиновые – пигментация вызвана увеличением выработки и накопления меланина или снижением скорости обновления рогового слоя эпидермиса.
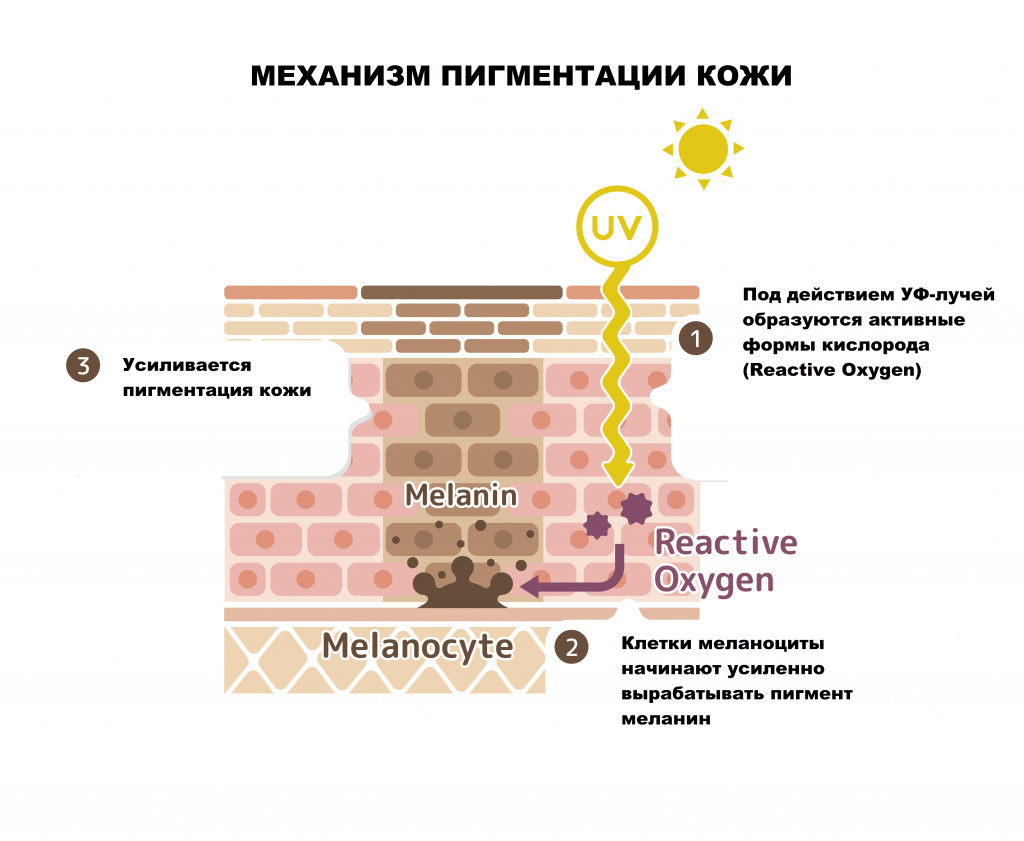
Возможные причины гиперпигментации кожи
Ученые выделяют несколько основных причин гиперпигментации кожи:
- генетическая предрасположенность;
- воздействие ультрафиолета (изолированно или в комбинации с другими причинами);
- ожоги (термические, химические, электрические);
- воспалительные процессы;
- инфекционные заболевания, в том числе паразитарные;
- эндокринные нарушения;
- метаболические нарушения;
- использование веществ растительного происхождения и лекарственных препаратов с фотосенсибилизирующим действием
Привычные для людей веснушки (эфелиды) являются ярким примером реализованной генетической предрасположенности, в основе которой лежит увеличение образования меланина.
При каких заболеваниях возникает гиперпигментации кожи
В группу меланоцитарных пигментаций входят различного вида лентиго.
Простое лентиго возникает в любом возрасте как одиночное (или множественное) образование размером до 5 мм, коричневого цвета. С течением времени не меняется.
При пигментной ксеродерме лентиго возникает в возрасте до 2 лет на участках кожи, подверженных воздействию солнца (на лице, шее, тыльной стороне кистей рук), затем распространяется по телу. Часто сочетается с кератозом – утолщением и шелушением кожи.
Солнечное лентиго появляется, как правило, после 40 лет на участках кожи, ранее подвергавшихся солнечным ожогам. Выглядит как пятна размером от 1 до 3 см, их цвет может варьироваться от светло-желтого до темно-коричневого.

Сетчатое лентиго напоминает черную кляксу и считается разновидностью солнечного лентиго. Чаще всего встречается у лиц с I и II фототипами кожи, у которых были в анамнезе сильные солнечные ожоги с образованием пузырей.
Реже встречаются другие виды лентиго, возникающие изолированно под воздействием ламп соляриев, лекарственной терапии (ПУВА-лентиго) или в составе синдромов с поражением других внутренних органов (например, при синдроме Пейтца–Егерса лентиго слизистой оболочки ротовой полости сочетается с полипами кишечника).
Гиперпигментация кожи может возникать при гормональном дисбалансе.
Например, во время беременности повышается уровень эстрогенов, и на фоне воздействия ультрафиолета может сформироваться хлоазма – округлые пятна разного размера и цвета на лице.
На поздних сроках беременности могут потемнеть имеющиеся родинки, веснушки, соски и ареолы грудных желез, белая линия живота, кожа вокруг пупка. Нередко хлоазма наблюдается у женщин, принимающих гормональные контрацептивы, а также с воспалительными или опухолевыми патологиями яичников. Редко хлоазма регистрируется у мужчин - как правило, у них обнаруживают повышенный уровень лютеинизирующего гормона и сниженный уровень тестостерона.
Гиперпигментация кожи по всему телу с более темными участками, открытыми для солнечных лучей, наблюдается при первичной или вторичной хронической недостаточности надпочечников (болезнь или синдром Аддисона) из-за низкого уровня гормона кортизола.
В результате избыточной функции щитовидной железы (тиреотоксикоза) возникает вторичная недостаточность коры надпочечников, при этом пигментация может быть диффузной или ограниченной в виде хлоазмы.
При заболеваниях, сопровождающихся крайней степенью истощения (кахексией), кожа шеи, живота, половых органов окрашивается в грязно-коричневый цвет.
Пигмент может накопиться в местах термического, химического или электрического ожога, травм с повреждением кожных покровов. Пигмент часто остается после разрешившихся фурункулов, карбункулов, крапивницы, красного плоского лишая, псориаза, а также после чесотки и педикулеза.
При меланозе Риля на тыльной стороне кистей и предплечья появляется синевато-коричневая сетчатая пигментация, то же происходит при контакте с синтетической одеждой, резиновыми изделиями или углеводородом, подкрепленном воздействием ультрафиолета.
Некоторые растения (бобовые, инжир, петрушка, цитрусовые) содержат фотосенсибилизирующие вещества – псоралены.
Присутствуя в пище, они увеличивают фоточувствительность кожи. Такие растения могут входить в состав косметических средств, - если нанести их на кожу, а затем выйти на солнце, то на месте нанесения возникнет гиперпигментация. Фотосенсибилизирующим действие обладают и некоторые лекарства: сульфаниламиды, тетрациклины, нейролептики и др. Прием цитостатиков замедляет скорость обновления эпидермиса, поэтому пигмент выводится медленнее.
К каким врачам обращаться при гиперпигментации
При возникновении гиперпигментации следует обратиться к врачу-дерматологу. Если в результате обследования выявятся патологии внутренних органов, может потребоваться консультация эндокринолога, терапевта, гинеколога, уролога и других специалистов, а если есть риск озлокачествления процесса – врача-онколога.
Диагностика и обследования при гиперпигментации кожи
Диагностика гиперпигментаций проводится на основании данных клинического осмотра и опроса пациента.
При необходимости врач может удалить пигментированное образование (например, сетчатое лентиго) с последующим гистологическим исследованием для подтверждения его доброкачественности.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.

Ослабленный иммунитет и плохая наследственность увеличивают риск обострения аллергии. Если родители аллергики, то очень большая вероятность, что и ребенок им будет. Кроме того, весной мы чаще простужаемся, иммунитет снижается и риск возникновения неприятной реакции становится больше.
Что вызывает весеннее обострение аллергии?
Весной увеличивается концентрация потенциальных аллергенов в воздухе:
- плесневые грибки,
- пыльца растений,
- пыль и пылевые клещи,
- шерсть линяющих домашних животных.
Аллергия на плесневые грибки начинается ещё до сезона цветения и спорообразования, потому что аллергены находятся в оттаявшей сырой почве, прошлогодней хвое, листьях и траве. От чего обостряется аллергия? От сырости, домашних растений в горшках и аквариумах.
Симптомы аллергии на грибковые споры:
- кашель,
- чихание,
- зуд,
- заложенность,
- течение из носа,
- слезотечение.
Аллергия на пыльцу растений называется поллиноз. Она возникает, когда начинается цветение, поэтому из дома сложно выйти. При поллинозе краснеют глаза и текут слезы с соплями, в тяжелых случаях появляется астма. Её симптомы: одышка, тяжесть в груди и приступы затруднённого дыхания.
Высок риск перекрестной аллергии: одна усугубляется другой. Чаще всего это реакции на аллергены в пище. В таком случае может болеть живот, бывает тошнота или рвота, на коже появляется сыпь и преследует зуд. Поэтому следует избегать опасных продуктов:
- шоколада,
- цитрусовых,
- орехов,
- рыбы,
- морепродуктов,
- незрелых и экзотических фруктов.
Контактная бытовая аллергия, к примеру, на шерсть животных, обостряется весной из-за линьки и веществ для привлечения партнера. Пылевые клещи тоже появляются весной или осенью. Кроме того, в это время начинается пора ремонтов: разбираются завалы и появляется пыль. А где пыль и бытовая химия — там и аллергия.

Как избавиться от аллергии?
- Для профилактики избегайте потенциальных аллергенов или сведите контакт с ними к минимуму.
- При поллинозе отложите на потом прогулки по паркам и поездки за город, ходите по улицам в медицинской маске.
- Используйте кондиционеры с фильтрами или очистители воздуха.
- Не сушите стираное бельё на улице.
- Заходя с улицы, сразу переодевайтесь и принимайте душ.
- При аллергии на споры грибков чаще проводите тщательную уборку, чтобы не было плесени, мойте холодильник, душ и ванную.
- Исключите из рациона аллергенные продукты, придерживайтесь диетического питания.
Для лечения симптомов аллергии необходимо провести обследование, чтобы определить вид аллергии. Для этого обратитесь к врачу-аллергологу, который назначит обследование. В таком случае назначаются кожные пробы, анализ антител lgE или провокационные стресс-тесты. После приходите на повторный прием с результатами для назначения лечения:
- от покраснения и текущих слёз помогут глазные капли;
- капли в нос для снятия отёчности и сужения сосудов;
- от общих симптомов и кожных реакций помогают антигистаминные препараты — их назначают в любом случае;
- серьёзного лечения требуют проявления аллергии со стороны горла и дыхательных путей: необходимо снять отёк, иначе человеку грозит удушье. Внутривенно вводятся гормоны-глюкокортикоиды и сульфат магния;
- при пищевой аллергии назначаются энтеросорбенты.
Полностью избавиться от болезни, к сожалению, невозможно. Вы можете только облегчить состояние и ограничить контакт с аллергеном. Если у вас сильная реакция — отёк Квинке или бронхиальная астма, возможно, лучше уехать на время в другой регион, где цветение ещё не началось. К концу весны концентрация аллергенов снизится, и вы вернетесь к привычному ритму жизни.

Причины появления веснушек – солнечные лучи и генетическая предрасположенность. Но зачем нужны веснушки и можно ли от них избавиться? На этот вопрос ответила врач-косметолог:
Что такое веснушки и почему они появляются?
Веснушки в переводе с греческого – солнечные пятна и поэтому можно смело говорить, что их появление связано с поцелуем солнца. Веснушки, которые также называют конопушками – это небольшие участки кожи с повышенным содержанием меланина, который придает коже свой цвет.
К числу частых причин появления веснушек относят:
Под действием солнца клетки кожи вырабатывают дополнительный меланин, который защищает ее от ультрафиолета. Этим и объясняется появление веснушек после. Их появление может быть локализованным или разлитым и формируются в области: лица, рук, шеи и груди. В летнее время становятся более выраженными, темнее. А вот зимой практически незаметны, но это не правило.
Наследственная предрасположенность – еще одна весомая причина их появления. Все зависит от типа меланина, который вырабатывается организмом: эумеланин, защищающий кожу от ультрафиолетовых лучей и феомеланина, не обладающий такой способностью. Но учеными было доказано: феомеланин помогает организму эффективнее избавляться от цистеина – аминокислоты, которая образуется при стрессе и в большой концентрации опасна. У людей с темными волосами, глазами и смуглой кожей в основном вырабатывается эумеланин. А вот у обладателей светлого типа кожи, волос и глаз вырабатывается феомеланин и именно эта группа пациентов склонна к появлению веснушек.
Важно!
Веснушки могут появляться не только у рыжих или блондинов, но даже у жгучих брюнетов. Учеными было установлено, что за склонность к формированию веснушек отвечает Mc1r - ген, регулирующий производство меланина у человека. Удалось установить еще одни ген, связанный с активной выработкой пигмента – IRF4, правда работает он только в команде.
Опасны ли веснушки?
Совершенно не опасны. Однако чаще у таких людей более чувствительная кожа к действию солнечных лучей, поэтому нужно проявлять особую осторожность и принимать все меры безопасности для защиты.
Стоит помнить, что некоторые отметины на коже похожи на веснушки, например, пигментные пятна или даже родинки. Однако при детальном рассмотрении все же возможно найти отличия.
Как предотвратить образование веснушек?
Защита от солнечных лучей, использование солнцезащитных кремов поможет защитить кожу и одновременно предотвратит формирование веснушек, однако их использование не поможет убрать уже имеющиеся.
Ассоциации дерматологов рекомендуют придерживаться следующих правил:
- использовать водостойкие солнцезащитные кремы с SPF 30 или выше;
- при выходе на солнце носить одежду с длинными рукавами, шляпы с широкими полями и солнцезащитные очки;
- избегать пребывания на солнце во время его наибольшей активности, т.е. с 10 до 16 часов;
- повторно наносить крем каждые 2 часа, после купания или обильного потоотделения;
- отказаться от посещения соляриев.
Как избавиться от веснушек?
Не всем нравятся веснушки и их устранение – популярная процедура в косметологии. Удалить их можно несколькими способами:
Многочисленные кремы, средства для пилинга содержат трихлоруксусную кислоту и фенол. Существуют и другие средства, которые помогут избавиться от солнечных пятен, но подбираются они индивидуально, в зависимости от типа кожи и выраженности проблемы. Эффективными оказываются лазеротерапия и химический пилинг. Однако перед выбором процедуры нужно учитывать возможные последствия и противопоказания.
История избавления от веснушек уходит глубоко в века. Использовали различные доступные средства и продукты, которые могут быть эффективны, тем не менее, нет достаточной научной базы для этих утверждений. Самый популярный метод – использование лимона, хотя вряд ли концентрация витамина С будет достаточно высокой, чтобы добиться видимых результатов. Мед, как антиоксидант, также может помочь облегчить их выраженность. Алоэ вера содержит салициловую кислоту и алоин, помогающие устранить веснушки.
Косметологи не рекомендуют пользоваться домашними средствами для того, чтобы проводить подобные процедуры. Велика вероятность, что вы травмируете нежную кожу лица.
А стоит ли избавляться от веснушек?
Избавление от веснушек может быть опасным. Дело в том, что после отбеливания кожи повышается чувствительность к ультрафиолету. Поэтому специалисты чаще не советуют их трогать и избавляться от веснушек, к тому они украшают лицо, делают обладательниц особенной, “поцелованной солнцем”.
Когда нужна помощь специалиста?
Наличие веснушек неопасно, однако под этими безобидными отметинами может скрываться рак кожи. В группе риска пациенты со светлой кожей, длительно пребывающие на солнце, и при появлении следующих симптомов необходима консультация врача:
- зуд;
- кровоточивость;
- увеличение размера пятна и изменение его формы.
Заключение
Веснушки – безобидные пигментные пятна на коже, и причина генетическая предрасположенность и/или воздействие солнечных лучей. Тем не менее обладательницы веснушек должна заботиться о защите кожи от солнечных лучей.
Даже если принято решение избавиться от веснушек, то доверить эту процедуру нужно исключительно специалисту – косметологу или дерматологу. Домашние эксперименты могут быть весьма опасными и привести к осложнениям, особенно если веснушки были распознаны неправильно.
PR Mradul , S Sacchidanand. // Comparative study of 70% trichloroacetic acid and 80% phenolic peeling in the treatment of freckles. // JCAS // Dec, 2012. 5(4).
Читайте также:

