Что под кожей в области поясницы может образоваться
Обновлено: 19.04.2024
Признаки проблем с почками на ранней стадии. Что запускает болезни почек?
Весной обостряются многие хронические болезни, в том числе и почек. Но о том, что у него запущенная болезнь почек, чаще всего человек узнаёт внезапно. Первые симптомы неполадок в работе почек заподозрить можно только по анализу крови, однако многие люди не любят ходить по врачам и просто их игнорируют, а затем попадают в больницу с инфарктом.
Дело в том, что при нарушении работы почек в крови образуется избыток кальция, который оседает на стенках сосудов и сужает их просветы. Поэтому у больных почечной недостаточностью смертность от инфаркта и инсультов самая высокая. Точнее, согласно статистике, 90% людей, страдающих заболеваниями почек, умирают от инфаркта.
Запускают болезни почек следующие факторы:
- Гипертония. Постоянное повышенное давление приводит к повреждению почечных сосудов и нарушению их работы.
- Ожирение. Избыток жира приводит к увеличению механического давления на почки, что затрудняет их работу. Кроме того, жировые ткани вырабатывают компоненты, снижающие тонус сосудов.
- Сахарный диабет. Из-за повышенного содержания сахара в крови почки работают в усиленном режиме, пытаясь очистить кровь, что приводит к быстрому их истощению.
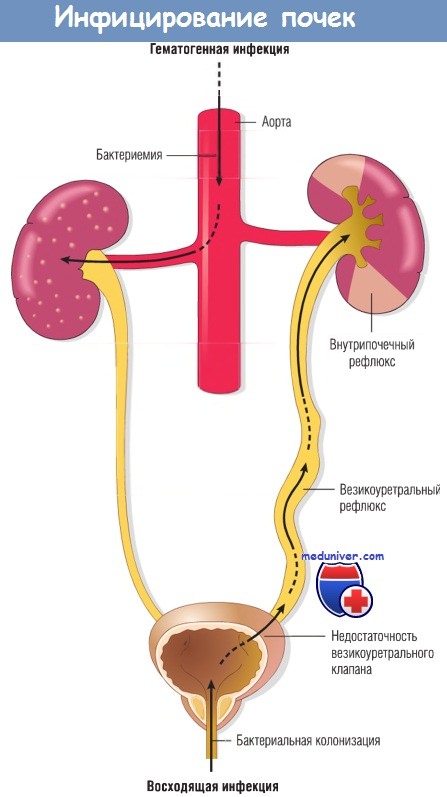
Два пути инфицирования почек: через кровоток (в результате бактериемии) и через нижние мочевыводящие пути.
Чаще наблюдается восходящая инфекция (сочетание инфекции мочевого пузыря, везикоуретрального рефлюкса и внутрипочечного рефлюкса).
- Резкое похудение. Почки окружены жировой прослойкой, которая выполняет защитную функцию. При резком похудении эта прослойка может исчезнуть совсем и почки становятся уязвимыми.
- Курение и алкоголь. Употребление спиртных напитков в больших количествах приводит к обезвоживанию всего организма, в результате чего густеет кровь и ухудшается работа почек. Во время курения в организм поступает много токсичных веществ, а это дополнительная нагрузка на почки.
- Переохлаждение. Пиелонефрит - острое воспаление почек чаще всего развивается после переохлаждения. Симптомы пиелонефрита - боль в пояснице, повышенная температура, резь и жжение при мочеиспускании.
Существуют определенные признаки, по которым можно понять, что в работе почек появились проблемы:
1. Упадок сил. Быстрая утомляемость, упадок сил, головные боли, постоянное желание спать, незначительное повышение температуры - все это может быть следствием нарушения обмена веществ, когда почки плохо очищают кровь и не выводят токсины.
2. Бессонница. Регулярная бессонница тоже может сигнализировать о появлении сбоев в работе почек и накоплении в крови токсинов. Одышка, появившаяся во время сна, тоже может быть связана с неполадкой в работе почек.

4. Частое мочеиспускание. Посещение туалета через каждые полчаса также плохой признак, свидетельствующий о повреждении почечных фильтров - нефронов. А еще частое мочеиспускание может быть симптомом цистита или полиеонефрита. Для мужчин частые походы в туалет могут быть сигналом об увеличении простаты.
5. Кровь в моче. Здоровые почки, фильтруя кровь, не пропускают кровяные тельца в мочу, если же нефроны сбоят, то они могут просачиваться через фильтры и попасть в мочу, окрашивая ее в красный цвет. Кроме того, присутствует кровь в моче при наличии опухоли, камней в почках или инфекции.
6. Изменился внешний вид мочи. При неполадках с почками фильтры пропускают белок в мочу, в результате чего она становится мутной, а на поверхности ее может образоваться пена. Кроме того, при развитии цистита и пиелонефрита появляется чувство боли и жжения при мочеиспускании.
8. Боль в пояснице. Боль в пояснице - характерный симптом заболеваний почек. Как правило, на ранних стадиях развития болезни поясница болит только с одной стороны, а усиливается боль во время физической нагрузки или при изменении положения тела.
9. Отсутствие аппетита. Непонятное отсутствие желания кушать может указывать не только повышение температуры тела. Чаще всего причиной исчезновения аппетита являются токсины, которых становится слишком много в крови из-за дисфункции почек.
Пояснично-крестцовые лимпомы: липомиеломенингоцеле
Пояснично-крестцовые липомы представляют собой скопления частично инкапсулированной жировой и соединительной ткани и во многих случаях связаны с недостаточным слиянием задних костных структур. Различают три типа: интрадуральные липомы, липомиеломенингоцеле и фибролипомы конского хвоста. Bulsara et al. (2001) сообщали о 114 случаях: 22 затрагивали конский хвост, 64% были липомиеломенингоцеле и 16% были интраспинальными липомами.
Arai et al. (2001) сообщали о 120 поясничных липомах, 47 из которых протекали бессимптомно.
Редкими, составляющими менее 1 % всех опухолей спинного мозга, являются интрадуральные липомы, которые могут быть цервикальными, грудными или поясничными. Они имеют мягкую консистенцию, и почти половина содержит экстрамедуллярный, экстрадуральный компонент. Спинномозговой канал может быть нормальным или с местным расширением, возможно наличие узкой spina bifida. Они могут вызывать сдавление спинного мозга, но без видимой аномалии на спине.
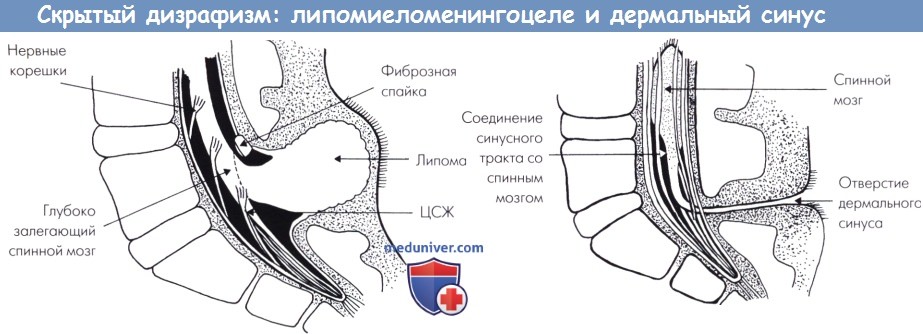
Скрытый дизрафизм:
(слева) Липомиеломенингоцеле. Липома имплантируется на глубоко залегающем спинном мозге, что часто вызвано неполной нейруляцией.
Интрадуральная липома находится в прямой связи с подкожной липомой. Имеется различная степень менингеального выпячивания через костный дефект.
В большинстве случаев поражение асимметричное.
(справа) Врожденный дермальный синус. Синусный тракт поднимается на два или более тел позвонков.
Он может оканчиваться на глубоко залегающем спинном мозге, как показано здесь, или в дермоидной кисте.
Липомиеломенингоцеле состоят из липомы или липофибромы, прикрепленных к дорсальной поверхности открытого, без нейруляции спинного мозга под интактным кожным покровом. Липома выбухает в пояснично-крестцовой области и по периферии сливается с нормальной подкожной жировой клетчаткой. Они, главным образом, асимметричные и в наиболее характерной локализации отклоняются к одной из сторон межъягодичной щели. Липома может распространяться в краниальном напралении в спинномозговом канале, покрывая дорсальный сегмент нейрулированного мозга, и иногда содержит дермоидные и эпидермальные кисты.
Менингоцеле часто связаны с липомами. Менингоцеле выступает напротив асимметричной липомы и вызывает поворот невральной пластинки. Спинномозговой канал открыт кзади, в связи с чем подкожная липома продолжается непосредственно от интраспинальной части. Обычно имеется фиброзная связка между последней пластинкой краниально к дефекту. Спинной мозг часто перегибается через эту связку, которую необходимо отделить для освобождения невральных структур. Во всех случаях каудальный конец спинного мозга ограничен в подвижности на уровне ниже L2 (Hirsch и Pierre-Kahn, 1988, Kanev et al., 1990, Pierre-Kahn et al., 1997).
Патология костей с нарушением сегментации, агенезией костных пластинок или частичная агенезия крестца представлены в более 40% случаев. Часты аномалии кожи в виде меток, ангиом или синусов. КТ и МРТ необходимы перед хирургическим лечением для уточнения анатомических деталей повреждения. Патологические изменения кожи присутствуют почти в 90% случаев, предоперационный неврологический дефицит в одной или обеих нижних конечностях — у 57% (врожденная — у 22%). Расстройства сфинктера, двигательный дефицит и урологические проблемы обычны перед операцией, но могут появляться и после хирургического вмешательства. Многие повреждения остаются асимптомными, вопрос о необходимости хирургического лечения остается спорным (Naidich et al., 1983, Hirsch и Pierre-Kahn, 1988, Harrison et al., 1990, Pierre-Kahn et al., 1997).
Часто можно наблюдать прогрессирующую неврологическую задержку развития (Cochrane et al., 2000). Среди 93 пациентов, находившихся под наблюдением в течение пяти лет или более (Pierre-Kahn et al., 1997), прогрессирование неврологической патологии отмечено у 59% и было быстрым у 43%. После оперативного пособия, выполненного 50% пациентам, отмечалось значительное улучшение, которое, однако, со временем исчезло. Через 5 лет 53% из этих пациентов не имели симптомов.
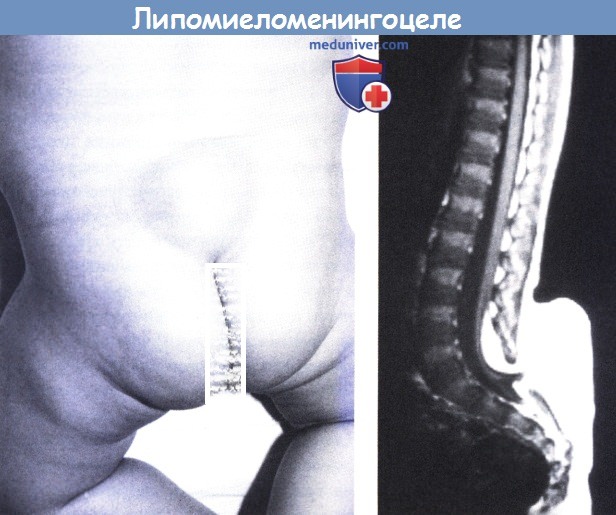
Липомиеломенингоцеле.
Покрытые кожей глубоко залегающие липоматозные массы.
(слева) МРТ: внутримозговые массы, связанные с подкожной липомой.
Обратите внимание на низкое завершение спинного мозга на верхнем полюсе липомы.
От чего возникла боль в области поясницы? Как отличить боль в почках от радикулита?
Люди, не понаслышке знающие симптомы заболеваний почек, утверждают: " Человек, не испытавший на себе боль в почках, даже представить себе не может, каким может быть настоящая боль". На самом деле боль в почках может быть двух видов: острой и тупой. Острую почечную боль называют почечной коликой, основная причина развития этой болезни образование камней в почках из-за врожденного нарушения обмена веществ. Поэтому если ваши родственники страдают мочекаменной болезнью, то вам надо быть особенно внимательным к своему здоровью и принять своевременные меры для профилактики развития мучительных и сильных болей в почках.
Чаще всего нарушения работы почек проявляют себя тупой и ноющейся болью в области поясницы. Нередко боль в пояснице, вызванную почечной недостаточностью, люди путают с радикулитом, который стараются самостоятельно вылечить различными мазями и согревающими процедурами. Радикулит начинается с сильной боли, при которой нельзя не согнуться, не разогнуться. Боль в почках, как правило, бывает тянущейся и локализуется не только в пояснице, но и отдает в ноги.
Самолечение почечной боли недопустимо. Если у вас появились боли в пояснице, то в первую очередь обратите внимание, нет ли у вас изменения в моче. Если она концентрированного цвета или мутная, имеет сильный запах, то это говорит о том, что боль в пояснице возникла из-за нарушений работы почек. Важную информацию о возможном нарушении нормального функционирования почек дают обследования УЗИ и данные магнитно-резонансной томографии.
Зачастую боль в пояснице возникает вследствие пиелонефрита, цистита, гломерулонефрита, гидронефроза, мочекаменной болезни, поликистоза, опущения или рака почек. Причину появления болевых ощущений в почках можно выявить только по результатам анализов. Для пиелонефрита и цистита характерно увеличение в моче лейкоцитов и патогенных бактерий, для гломерулонефрита характерным признаком является повышение содержания в моче эритроцитов. Все инфекционные заболевания почек требуют немедленного лечения антибиотиками, в противном случае велика вероятность попадания инфекции в кровеносные сосуды и развития серьезных осложнений.

Воспаление почек можно распознать по возрастающей боли в пояснице и внизу живота. Характерный симптом почечных болей - резкое усиление болевых ощущений при постукивании по руке, расположенной в области 12-го ( самого нижнего) ребра со стороны спины. Врачи урологи определяют болезни почек и путем пальпации передней брюшной стенки при лежащем положении пациента. Чувствительность при прикосновении на область локализации боли отличает нарушение работы почек от радикулита.
При радикулите, наоборот, массаж и протирания могут облегчить состояние больного. Несвоевременное обращение к врачу приводит к прогрессированию заболеваний почек и появлению симптомов, которые наиболее характерны для почечных заболеваний. Это сильное повышение температуры, рвота, тошнота, озноб, частые мочеиспускания, отеки ног и лица, быстрая утомляемость, повышение артериального давления и зуд кожи. При воспалительных заболеваниях почек может наблюдаться учащенное мочеиспускание и появление кровянистых выделений в моче.
Боли в почках могут быть вызваны отравлением алкоголем, чрезмерным употреблением лекарственных препаратов и вредных для здоровья продуктов. Ведь почки - это самые главные фильтры нашего организма, каждая из которых имеет форму боба и весит не более 300 граммов. Длина почки около 10 см, ширина - не более 6 см. Вот такой маленький орган за всю жизнь человека очищает от вредных примесей около 1 тонны крови и выводит из организма более 30 тонн мочи.
Подозрения на отклонения в работе почек должны у вас появиться сразу же, как только вы заметите уменьшение или увеличение количества выводимой мочи из организма. В норме у взрослого человека этот показатель составляет 0,5 -2,0 литра. Любые изменения в мочеиспускании и выделении мочи свидетельствуют о проблемах в работе почек.
Для профилактики почечных болей нужно придерживаться следующих рекомендаций:
1. Всегда держать поясницу и ноги в тепле. Любое переохлаждение ослабляет иммунитет и открывает ворота инфекции.
2. Ограничить употребление жареной, острой, соленой и жирной пищи. Исключить из рациона питания кофе, газированные напитки и вредные для здоровья продукты.
3. Пить каждый день не менее полулитра чистой негазированной воды. Не увлекаться распитием не очищенной родниковой и колодезной воды, которые богаты карбонатами.
4. Регулярно принимать отвары различных лекарственных растений, которые обладают мочегонным действием. Летом в ежедневный рацион обязательно включать арбузы, огурцы и дыню. Чтобы избежать образования камней в почках, в летний период не следует допускать постоянного ощущения жажды.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Уплотнения под кожей – болезненные или безболезненные образования, возникающие в разных местах – на конечностях, в области паха, на лице, голове, спине, шее или груди. Они могут появляться после травмы, при нарушении обмена веществ или обострении какого-либо заболевания. При выявлении шишек под кожей следует обязательно проконсультироваться с врачом, чтобы исключить злокачественные опухоли или при их наличии начать правильное лечение.
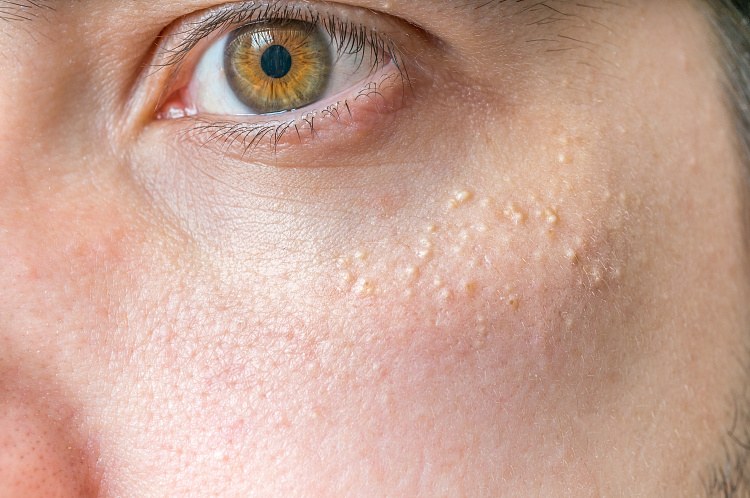
Симптомы уплотнений под кожей
Образования под кожей сопровождается такими симптомами:
- воспаление мягких тканей;
- болезненные ощущения;
- повышение температуры тела;
- интоксикация организма;
- ухудшение общего состояния.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 19 Мая 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Причины
К причинам возникновения уплотнений под кожей относятся:
- фиброма кожи;
- гемангиома;
- инфекционные заболевания;
- бородавка;
- родимое пятно;
- инородные тела;
- усиленная работа сальных желез.
Виды уплотнений
Врачи выделяют множество видов подкожных уплотнений. Наиболее распространенными считаются:
- липомы;
- гигромы;
- атеромы;
- увеличенные лимфатические узлы;
- просянка;
- абсцесс;
- грыжа;
- злокачественные новообразования.
Цитата от специалиста ЦМРТ

Цитата от специалиста ЦМРТ
Причины образования уплотнений под кожей могут быть совершенно разными. Заочно ставить диагноз по одному такому симптому, даже учитывая локализацию образования, нельзя. Необходима очная консультация специалиста. Среди причин — аллергическая реакция, гормональные нарушения, аутоиммунные заболевания, доброкачественные или злокачественные опухоли. Важно не откладывать визит к специалисту и пройти назначенные исследования для постановки точного диагноза.

Липомы
Липомы или жировики – доброкачественные опухоли, возникающие в жировой ткани кожи. Бывают единичными и множественными. Они появляются у людей с патологиями печени, заболеваниями поджелудочной железы, при сахарном диабете и на фоне алкоголизма. также на липомы могут оказывать влияние генетическая предрасположенность, болезни мочевыделительной системы и гормональные изменения в организме.
Жировики чаще диагностируются у женщин во возрасте от 30 до 45 лет. У них возникают безболезненные твердые шарики под кожей. Уплотнения имеют склонность к росту.
Гигромы
Гигрома или синовиальная киста – доброкачественная опухоль, наполненная серозно-слизистой или серозно-фиброзной жидкостью. Она может развиться после неудачной хирургической операции на кисти, вследствие травмы или наследственной предрасположенности. У женщин синовиальная киста встречается в 3 раза чаще, чем у мужчин. Гигромы могут вызывать острую боль или сопровождаются постоянными тупыми болями. В 40% случаев они не вызывают симптомов.
Атеромы
Атерома – доброкачественная округлая опухоль, состоящая из капсулы, заполненной густой желтой или белой жидкостью с неприятным запахом. Они диагностируются у 5-10% людей. Атеромы бывают 2 видов- истинные и ложные. Истинные атеромы появляются из микрочастиц эпидермиса при наследственной предрасположенности. Ложные образования развиваются в области закупорки сального протока, приводя к скоплению секрета. Атеромы могут возникать у людей с нарушенным обменом веществ, при неблагоприятных экологических условиях и гормональных изменениях.
Увеличение лимфоузлов
Воспаление лимфоузлов может быть симптомом инфекций. Вблизи с увеличенным лимфоузлом иногда можно заметить царапину или глубокую рану. Если после ее лечения уплотнение не рассосалось и вызывает болевые ощущения, следует немедленно посетить врача.
Просянка
Заболевание, характеризующееся образованием мелких белых уплотнений. Они могут быть единичными или сгруппированными. Просянка возникает при задержке кожного сала и неправильном уходе за кожей. Нередко белые угри выявляют на коже лица у новорожденных детей. Со временем они самостоятельно проходят, не вызывая осложнений.
Абсцесс
Характеризуется болезненным уплотнением под кожей, покраснением и местным повышением температуры. Причинами абсцесса могут стать механические повреждения, удар и инъекция. Необходимо сразу обратиться к врачу, чтобы избежать негативных последствий.
Грыжа
Припухлость развивается в области бедер, паха, пупка и других мест. Ее могут вызывать хронические патологии легких, поднятие тяжестей, беременность и роды, запоры и травмы позвоночника. Грыжа нередко сопровождается болевым синдромом, тошнотой и рвотой.
Злокачественные опухоли
Их особенностью считается то в течение длительного времени они протекают бессимптомно. Заметные проявления возникают на поздних стадиях, когда образования достигают значительных размеров. В таких случаях требуется только оперативное вмешательство.
Диагностика
Для выявления липомы врач проводят опрос пациента и визуальный осмотр с пальпацией пораженного места. Из инструментальных методов применяют УЗИ, электрорентгенография, компьютерная томография и МРТ. Они помогают определить очаги просветления.
Обнаружить гигрому можно с помощью рентгенографии, УЗИ или пункции гигромы. При подозрении на грыжу врач назначает УЗИ и диафаноскопию.
Для диагностики уплотнений под кожей в сети клиник ЦМРТ используют такие методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Если вы заметили новое уплотнение под кожей, запишитесь на прием к терапевту. Он оценит возможный характер образования, выяснит предрасполагающие причины и направит к соответствующему специалисту: к хирургу для удаления доброкачественного образования или к онкологу для лечения злокачественной опухоли. Если уплотнение небольшое, терапевт может назначить лечение самостоятельно.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Лечение уплотнений под кожей
При липомах врач назначает оперативное вмешательство. К современным методикам хирургического лечения относится удаление уплотнения лазером, ультразвуковая, радиоволновая и криогенная деструкция. Также в курс лечения входят витаминные комплексы, иммунные и противовоспалительные препараты, гормональные средства. Пациент во время лечения должен придерживаться диетического питания.
При гигромах эффективными методами лечения считаются парафиновые прогревания, аппликации лечебной грязью и электрофорез с плазмолом. В отягощенных случаях требуется введение в пораженные участки глюкокортикоидов и отсасывание гнойного содержимого.
Если у пациента неглубокая атерома, тогда эффективно накладывать повязки с антисептическими мазями и наносить антибактериальные препараты. Устранить зуд и шелушение помогут гормональные лекарства. При интоксикации организма назначают жаропонижающие средства.
Для лечения уплотнений под кожей в сети клиник ЦМРТ применяют разные методы:
На сервисе СпросиВрача доступна консультация невролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте, поясница болит от мышечного спазма, принимайте фламадекс 25мг 2р в день, толизор 150мг 3р в день 10дней. По поводу шариков- могут быть добро качественные липомы, сделайте УЗИ мягких тканей

Здравствуйте.
Чаще всего такие образования являются липомами. Пройдите УЗИ данной области.
Боли в области поясницы могут быть связаны с обострением остеохондроза позвоночника вследствие поднятия тяжести.
Желательно пройти МРТ пояснично-крестцового отдела позвоночника.
По лечению:
- ксефокам 8мг 2 р в день 5 - 7 дней
- для снятия мышечного спазма миорелаксанты - толперизон 150мг 2 р в день 2 недели
Когда боль уменьшится, начинайте регулярно делать гимнастику для позвоночника по Бубновскому. Хорошо помогает плавание.
Избегайте поднятия тяжестей, резких наклонов и поворотов, длительных вынужденных положений тела. Если работа сидячая, старайтесь делать перерывы каждый час хотя бы 5мин для разминки.


Здравствуйте. Это похоже на миофасциальный синдром, а может жировки, такое бывает , не переживайте. Пройдите узи данной зоны где шарики и сможете успокоиться.
Желательно пройти МРТ пояснично-крестцового отдела позвоночника.
По лечению:
Тексаред 20 мг 1 таблетка в день после еды - 7 дней.
Толперизон 150 мг по пол таблетке 3 раза в день - 2 дня, затем по 1 таб 2 раза в день - 12 дней.
Комбилипен табс по 1 таб 2 раза в день - 1 месяц
Втирать Диклофенак мазь 2% в поясницу - 3 раза в день – 10 дней.
Спать на ортопед матрасе полужестком.
Как боли уменьшатся на спину гимнастику регулярно, можно по Бубновскому.

Здравствуйте, это похоже на нейроостеофиброз, такие уплотнения образуются при остеохондрозе позвоночника, это нормально, в народе это называют отложение солей, но стоит посетить доктора чтобы в этом точно
Для того, чтобы снять болевой синдром нужны противовоспалительные препараты например ксефокам 8 мг 2 раза в день в сочетании с витаминами группы В например нейробион 1 таб 3 раза в день и миорелаксантами мидокалм 1 таб 2 раза в день.
Хорошо сочетать медикаментозную терапию с физиотерапией, например электрофорез с гидрокортизолом на поясничный отдел позвоночника.
Для профилактики необходимо регулярно делать зарядку для позвоночника. Хорошо помогает йога и плавание. Избегать длительных вынужденных положений тела и подъёма тяжести
Читайте также:

