Что означают на снимке пятна на позвоночнике
Обновлено: 27.04.2024

Кольцевидная эритема – многоформное поражение кожного покрова, характерной особенностью которого служит появление на коже пятен и высыпаний кольцеобразной формы. Цвет кожи пораженных участков изменяется и приобретает красный, ярко-розовый либо синюшный оттенок. В зависимости от причин, вызвавших заболевание, могут наблюдаться отек, местное повышение температуры и другие проявления болезни. Изменение цвета кожи возникает из-за расширения просвета кровеносных капилляров, пронизывающих соединительную ткань, и связанного с ним застоя крови.
Разновидности патологии
Медики выделяют несколько видов кольцевидной эритемы, в зависимости от причин, вызывающих заболевание:
- центробежную эритему Дарье – наиболее часто поражающую мужчин среднего возраста, реже – детей и пожилых людей, относящуюся к инфекционно-аллергическим проявлениям;
- мигрирующую – заболевание инфекционной природы, возникающее вследствие укуса клеща, зараженного боррелией;
- ревматическую, или кольцевидную анулярную эритему – один из симптомов, сопровождающих ревматизм, характерных для детей и подростков.
По внешним признакам кольцевая эритема может протекать:
- в шелушащейся форме – с облущиванием отмершей кожи по краям или всей поверхности пятен;
- в везикулярной форме – с появлением небольших заполненных жидкостью пузырьков по краю или всей поверхности пятен;
- в гирляндообразной форме – с наиболее легким течением, для которого характерны бледно-розовые пятна, располагающиеся цепями или гирляндами и исчезающие спустя несколько суток;
- в микрогирляндообразной форме – с небольшими, до 1 см в диаметре пятнами, иногда сопровождающимися шелушением или образованием пузырьков, с длительным течением.
Медицинская литература упоминает и о других, очень редких видах кольцевидной эритемы – телеангиэктатической, пурпурозной или уплотненной.
Симптоматика
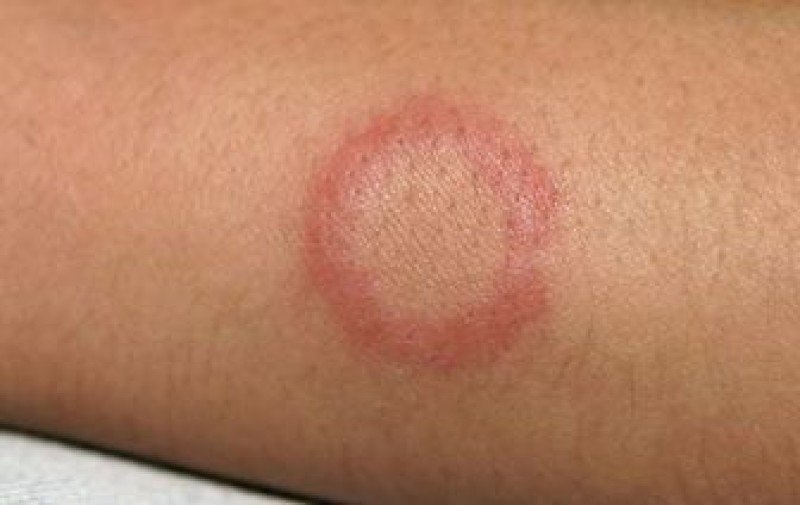
Основным проявлением заболевания служит появление на коже характерных высыпаний в форме неправильных колец с яркой каймой, приподнятой над поверхностью кожи. При центробежной эритеме Дардье они появляются, как правило, на участках кожи, обычно прикрытых одеждой, – на спине, животе и груди, предплечьях. Кольцевидная эритема после укуса мошки представляет собой единичное пятно, распространяющееся от места проникновения инфекции, причем в окончательном виде оно может достигать 20-25 см в диаметре. Пятна могут сопровождаться зудом или жжением. При ревматической форме патологии неприятные ощущения отсутствуют.
Причины заболевания
Существует множество заболеваний и состояний, которые могут стать причиной кольцевидной эритемы, так как она не является самостоятельным заболеванием и всегда возникает на фоне какого-либо патологического процесса. Кожные проявления наиболее часто развиваются на фоне:
- накопления в организме токсинов;
- ревматизма;
- грибковых, вирусных или бактериальных инфекций;
- хронических воспалительных заболеваний;
- нарушений функции эндокринной железы;
- туберкулеза;
- боррелиоза;
- снижения защитной функции иммунной системы;
- аллергической реакции;
- онкозаболевания;
- глистной инвазии;
- приема некоторых лекарственных препаратов.
Кроме того, во многих случаях кольцевидная эритема Дарье возникает без видимых причин у совершенно здоровых людей.
Диагностика
При появлении кольцевидной эритемы диагностика базируется на данных дерматологического осмотра и сборе анамнеза. Основной задачей обследования становится определение причины, вызвавшей патологические изменения кожи. Для этого пациенту назначают:
- анализ соскоба кожи на грибок; ;
- тестирование на трепонематоз; кожи для гистологического анализа;
- серологическое исследование крови;
- аллергические тесты.
По полученным результатам могут быть назначены специфические исследования, чтобы определить состояние тех или иных органов и выявить исходное заболевание.
Лечение
Основной принцип лечения кольцевидной эритемы заключается в прекращении действия фактора, провоцирующего патологию. В зависимости от результатов диагностики пациенту могут быть назначены препараты для приема внутрь:
- антибиотики, противовирусные средства для лечения инфекции;
- противоаллергические и гипосенсибилизирующие средства;
- цитостатики;
- противогельминтозные средства;
- глюкокортикоиды.
Кроме того, могут быть полезны наружные средства – антигистаминные, стероидные либо цинкосодержащие мази для снижения неприятных ощущений, уменьшения симптоматики. При кольцевидной эритеме клинические рекомендации могут включать ограничение определенных продуктов, вызывающих аллергическую реакцию: кондитерские изделия, грибы, орехи, консервы, копчености, цитрусовые и т. д. Следует быть готовым к тому, что процесс лечения будет длиться несколько месяцев, а также к возможности рецидивов.
Диагностика и лечение кольцевой эритемы в Москве
Клиника АО «Медицина» проводит эффективную диагностику и лечение кольцевой эритемы в Москве. Мы обладаем мощной лабораторно-диагностической базой, позволяющей выполнять наиболее современные и информативные виды анализов и диагностических процедур. Консультации ведут опытные врачи высшей категории. Запишитесь на прием онлайн или по телефону в удобное для вас время.
Вопросы и ответы
Какой врач лечит кольцевидную эритему?
При подозрении на кольцевую эритему необходимо безотлагательно обратиться к дерматологу, который проведет соответствующую диагностику и назначит лечение по ее результатам. В дальнейшем могут понадобиться консультации аллерголога, ревматолога, онколога либо других специалистов, в зависимости от причины, вызвавшей появление красных пятен на коже.
Кольцевая эритема – заразна ли она?
Нет, эта патология не передается другим людям даже в тех случаях, когда ее причиной является инфекционное заболевание.
Насколько опасна кольцевидная эритема?
Сама по себе кольцевая эритема не представляет большой опасности. При своевременно начатом адекватном лечении пациент гарантированно выздоравливает. Однако пренебрежительно относиться к ней не стоит: при отсутствии лечения заболевание переходит в хроническую форму с постоянными рецидивами. Кожные проявления свидетельствуют о наличии проблем со здоровьем, поэтому при их появлении необходимо, не откладывая, обратиться к квалифицированному дерматологу.

Гемангиома позвоночника – распространенная сосудистая опухоль костной системы. Согласно сведениям ВОЗ, патология присутствует у каждого 10 жителя Земли. Болезнь часто прогрессирует у женщин в возрасте до 40 лет, частота обнаружения проблемы у мужчин – ниже. Долгое время процесс протекает бессимптомно, боли и другие признаки проявляются в запущенных случаях. Опухолевый процесс не имеет предрасположенности к малигнизации, потому решение о целесообразности хирургического вмешательства принимают индивидуально.
Информация о заболевании
Гемангиома позвоночника встречается у 10-11,5% населения. В общей сложности заболевание встречается в 1,5-2% случаях из общей массы доброкачественных новообразований скелета. Не имеет предрасположенности к перерождению в злокачественное. Такие случаи являются исключительными, составляют не более 1% от общей массы.
Чаще всего встречается гемангиома грудного отдела позвоночника в области 6 позвонка. Поражения крестцового и шейного отдела выявляют редко. Образования часто находятся в пределах одного позвонка.
В современной классификации различают 4 вида гемангиом, разных по гистологическому строению:
- капиллярные – образованы переплетением капилляров, слои разделяются прослойкой фиброзных и жировых тканей;
- рецематозные – включают крупные вены и артерии;
- кавернозные – состоят из прослоек соединительной ткани, покрытой эндотелием, включают много полостей с разными размерами и формой;
- смешанные – соединяют в себе особенности, свойственные для гемангиом всех перечисленных типов.
Различают агрессивное и неагрессивное течение заболевания. Для первого случая, характерно стремительное увеличение размеров новообразования, появление выраженных симптомов. Неагрессивные имеют благоприятное течение. Рост опухоли не прослеживается. Образование прогрессирует медленно и бессимптомно. Есть клинические случаи подтверждающие возможность самопроизвольного рассасывания.
Основная причина образования гемангиомы позвоночника – наследственная предрасположенность. Этот фактор подтверждают сведения статистики. Риск развития опухоли для человека возрастает при обнаружении патологии у его близких родственников. Вероятность прогресса усиливается при получении травм позвоночника и при гипоксии тканей.
Болезнь у женщин часто прогрессирует в возрасте до 40 лет. Частота обнаружения патологии сравнивается с мужчинами после достижения климактерического возраста. Медики связывают это со стабилизацией гормонального фона и снижением уровня эстрогенов в крови.

Симптомы опухолевого процесса зависят от габаритов и размещения опухоли по отношению к телу позвонка. Длительный период заболевание протекает в скрытой форме, не провоцируя возникновение клинической картины. Выявляется патология случайно, при проведении обследования после получения травм или по другим показаниям.
На раннем этапе развития патологии проявляется болевой синдром. Сама боль – слабая, появляется периодически. Ее интенсивность увеличивается по мере роста гемангиомы, в конце она становится нестерпимой. Опасны новообразования размером более 1 см в диаметре. Они провоцируют не только боль. Длительное течение приводит к расстройствам неврологического спектра, проявляющимся из-за нарушения структуры позвонка и сдавливания спинного мозга.
Заподозрить проблему на раннем этапе развития помогает боль, возникающая в ночное время или усиливающаяся после физических нагрузок. Она должна локализоваться в области пораженного позвонка. Не исключено онемение, парезы и параличи пораженной зоны.
Для диагностики патологии используют такие методы:
- рентгенологическое исследование в нескольких проекциях;
- компьютерная томография;
- магнитно-резонансная томография.
Атипичная гемангиома позвонка также подтверждается при использовании данных методов. Рентген позволяет установить опухоль позвоночника, но для постановки диагноза его недостаточно. Точные сведения получают после проведения КТ. МРТ показано пациентам с подозрениями на гемангиому шейного отдела позвоночника.
При агрессивном течении признаки гемангиомы позвоночника проявляются ярко. Не исключено появление серьезных осложнений, к перечню которых относят:
- компрессионные переломы тела позвонков;
- сдавливание спинного мозга и его корешков;
- парезы и паралич;
- нарушение функций органов тазовой области.
Предупредить развитие опухолевого процесса у лиц, имеющих наследственную предрасположенность практически невозможно. Снизить вероятность патологии помогает спокойный образ жизни с отказом от избыточной физической активности, важно избегать травм.
Информация о лечении
Если опухолевый процесс обнаружен, но симптомы и прогресс отсутствуют, особое лечение не требуется. Пациенту необходимо обследоваться у профильных специалистов 2 раза в год и проходить МРТ минимум 1 раз в год. Лечением патологии занимаются:
- вертебрологи;
- неврологи;
- онкологи.
Записаться на прием к ведущим специалистам и пройти обследование на новейшем оборудовании можно в АО «Медицина» (клиника академика Ройтберга). Полноценная диагностика позволяет улучшить прогноз на выздоровление пациента.
Метод лечения гемангиомы позвоночника определяется в зависимости от формы процесса, расположения новообразования, состояния и возраста пациента. В современной клинической практике используют следующие методы лечения гемангиомы позвоночника.
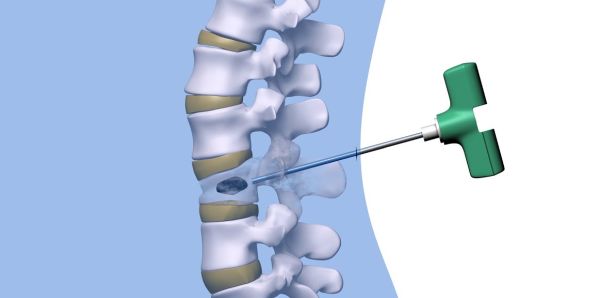
- Резекция позвонка. Обеспечивается удаление деформированных мягких тканей с последующей резекцией пораженных участков кости. Сейчас метод считают устаревшим из-за высокой вероятности осложнений в ходе операции. Есть риск массивного кровотечения из сосудов и каверн. Резекция проводится при сильной компрессии спинного мозга и нервных корешков.
- Лучевая терапия. Практика состоит в облучении сосудов опухоли. Мягкий компонент перерождается, а пораженные костные ткани, пронизанные капиллярами, не меняют структуру. Применение этого метода оправдано при установленном риске малигнизации.
- Алкоголизация. Новая методика, разработанная в конце 20 века. Ее принцип основан на введении спирта в область новообразования. Компонент вызывает тромбоз сосудов, провоцирует разрушение эндотелия, что приводит к уменьшению размеров опухоли. Несмотря на высокую результативность, практику используют редко. Связано это с высоким риском осложнений в виде миелопатии, паравертебрального абсцесса, патологических переломов.
- Эмоблизация. Эмболы вводят в сосуды, находящиеся рядом с опухолью, или непосредственно в образование. Основная цель – остановить питание гемангиомы и сдержать ее рост.
- Чрескожная пункционная вертебропластика. В опухоль вводят костный цемент. Сосуды и каверны сдавливаются и разрушаются. Полость заполняется прочным материалом, обеспечивающим целостность позвонка. Эта малоинвазивная практика признана самой безопасной. Пациенты могут вернуться к привычной жизни через несколько суток после воздействия. Боли, свойственные для патологии исчезают сразу.
Прогноз на восстановление для пациента – благоприятный. При своевременной диагностике и правильно определенной схеме лечения возможно полное выздоровление, исключающее риск рецидива болезни.
Частые вопросы
Болит ли гемангиома позвоночника?
Гемангиома позвоночника на раннем этапе развития редко провоцирует появление острого болевого синдрома. Дискомфорт появляется при физических нагрузках и резких движениях, но быстро проходит. Боль характерна для образований, достигших 1 см в диаметре – их обязательно надо лечить или удалять оперативно, иначе качество жизни пациента снизится.
О каких противопоказаниях при гемангиоме должен знать пациент?
Перечень противопоказаний при гемангиоме позвоночника включает:
- посещение саун, солярия, длительное пребывание на солнце и другое тепловое воздействие;
- массаж пораженной области (провоцирует усиление кровотока);
- мануальная терапия;
- лечебная физкультура;
- длительное пребывание в положении стоя или сидя (более 4 часов).
Рекомендуется ограничить прием витаминов и иммуностимуляторов, потому что такие средства способны провоцировать рост новообразования.
Опасна ли гемангиома позвоночника?
Гемангиома опасна при неконтролируемом течении. Она может стать причиной неврологических расстройств, приводящих к снижению качества жизни. Присутствует небольшая вероятность перерождения клеток в раковые. Состояние пациента надо контролировать на всех этапах лечения.
Куда обратиться для диагностики и лечения в Москве?
При подозрении на развитие гемангиомы позвонка в Москве можно обратиться в АО «Медицина» (клиника академика Ройтберга), имеющее удобное расположение в ЦАО (метро Маяковская). Опытный персонал обеспечит индивидуальный подход, проведет обследование на качественном оборудовании, дифференцирует диагноз и определит лучшую схему лечения.
Нередко пациенты, прошедшие МР-томографию, обеспокоены наличием белых пятен на снимках МРТ. Действительно, на изображениях, полученных в ходе МР-томографии, преобладает серый цвет. Яркие белые пятна на МРТ не только выделяются на его фоне, но и могут свидетельствовать о развитии патологического процесса. В данной статье мы рассмотрим возможные причины появления белых пятен на МРТ головного мозга и позвоночника.
Белые пятна на МРТ головного мозга

Белые пятна на МРТ головного мозга могут определяться в норме и при патологии, поэтому точную причину их возникновения сможет назвать только врач-рентгенолог, интерпретирующий МР-изображения. Ликвор (жидкость) в желудочках головного мозга и субарахноидальном пространстве на Т2ВИ в норме имеет яркий (белый МР-сигнал), и низкий МР-сигнал на Т1ВИ. В остальных случаях наличие гиперинтенсивного МР-сигнала на Т2ВИ и Tirm указывает на патологию: это может быть опухоль, гематома, абсцесс, лейкоареоз, тромб и др. При подозрении на опухоль пациенту будет предложено пройти МРТ с контрастом.
Множественные очаги гиперинтенсивные на Т2ВИ и на Tirm (белого цвета) могут быть признаком рассеянного склероза или энцефалопатии.
Белые пятна на МРТ позвоночника

Пациенты, получившие снимки МРТ позвоночника, могут быть встревожены наличием на них белых пятен в костном мозге тел позвонков исследуемого отдела позвоночника. Как правило, белые пятна в позвонках являются проявлением гемангиомы или компрессионного перелома тела позвонка в сочетании с клиновидной деформацией последнего.
Яркие пятна вдоль замыкательных пластин позвонков могут быть следствием перестройки костного мозга при остеохондрозе. Постановка диагноза во всех случаях проводится с учетом не только Т2ВИ, но Т1ВИ и Stir. В ряде случаев белые пятна на МРТ позвоночника свидетельствуют о метастатическом поражении позвонка, при этом первичная опухоль может быть локализована в легких, молочной железе, яичнике или простате. Подтвердить или исключить новообразование поможет МРТ с контрастом. Крайне важно уметь отличить гемангиому, жировую дистрофию от метастатического поражения.
Таким образом, появление белых пятен на снимках может быть обусловлено различными причинами. Подчеркнем, что причину их возникновения сможет назвать только врач-рентгенолог, интерпретирующий полученные изображения.
В одной из предыдущих статей мы разбирали, что могут означать белые пятна на МР-томограммах. В данном материале мы рассмотрим возможные причины появления темных пятен на МРТ, преимущественно локализованных в структурах головного мозга и позвоночника.
Пятна на МРТ головного мозга

Мы уже рассказывали, что превалирующим цветом МРТ-снимков является серый, а белые или черные пятна на МР-томограммах могут быть проявлением как нормы, так и патологии. Можно выделить различные причины появления пятен на МРТ мозга, но прежде чем мы перечислим их, стоит отметить, что только врач-рентгенолог может компетентно оценить природу появления пятен на МР-томограммах.
Если белое пятно в головном мозге при патологии может свидетельствовать об опухоли, абсцессе, лимфоме, зоне псевдотуморозной демиелинизации, внутримозговой гематоме и др., то насыщенно черное пятно на МРТ мозга свидетельствует о выпадении МР-сигнала от структур, не содержащих атомы водорода (воздух, обызвествление, очаг склероза, кортикальная кость).
Это связано с тем, что работа любого магнитно-резонансного томографа настроена на атомы водорода, а их в организме человека в избытке.
Те органы и ткани, которые не содержат атомов водорода, дают выпадение МР-сигнала и проявляют себя выраженной гипоинтенсивностью сигнала на Т1 и Т2ВИ.
Черные пятна на МРТ изображениях головного мозга в норме выявляются от воздуха, содержащегося в придаточных пазухах носа и от наружной кортикальной пластинки костей свода и основания черепа. При патологии воздух может выявляется при пневмоцефалии, в абсцессах, по ходу раневого канала и др.
Пятна на МРТ позвоночника
Темное пятно на МРТ позвоночника может встречаться как в норме, так и при патологии. В первом случае выпадение МР-сигнала выявляется в норме от наружной замыкательной пластинки тел позвонков, дужек и их отростков, во втором случае (при патологии) от очагов склероза, локализованных в костном мозге тел позвонков, обызвествлений или сосудов, в которых замедлен кровоток.
Опытные врачи

Врач высшей категории

Пашкова Анна Александровна
Кандидат медицинских наук



Александров Тимофей Александрович

Томограф экспертного класса

- Напряженность магнитного
поля — 1,5 Тл (высокопольный) - Высокое качество изображения
- Тонкие срезы
- Все виды МРТ-исследований
 |  |  |
| на диск | на пленку | на флешку |

Заключение врача-рентгенолога


Артефакты (от лат. artefactum) - это погрешности, допущенные человеком, в процессе исследования. Артефакты значительно ухудшают качество изображения. Существует обширная группа физиологических (другими словами, относящихся к поведению человека) артефактов: двигательные, дыхательные, артефакты от глотания, моргания, случайных неуправляемых движений (тремор, гипертонус). Все артефакты, связанные с человеческим фактором, легко преодолеваются, если человек в процессе исследования полностью расслаблен, дышит ровно и свободно, без глубоких глотательных движений и частых морганий. Однако в медицинской практике нередки случаи использования легкого наркоза.
Магнитно-резонансная томография не имеет возрастных ограничений, поэтому ее можно проводить детям с самого рождения. Но ввиду того, что во время процедуры МРТ необходимо соблюдать неподвижность, обследование маленьких детей проводится в условиях анестезиологического пособия (поверхностного наркоза). В нашем центре исследование под наркозом не осуществляется, поэтому мы обследуем детей исключительно с семилетнего возраста.
Все противопоказания к проведению МРТ можно разделить на абсолютные и относительные.
Абсолютными противопоказаниями к проведению МРТ являются следующие особенности пациента: наличие у него кардиостимулятора (водителя ритма сердца) и других вживляемых электронных устройств, присутствие ферримагнитных (железосодержащих) и электрических протезов стремечка (после реконструктивных операций на среднем ухе), гемостатических клипс после операций на сосудах головного мозга, брюшной полости или легких, металлических осколков в области глазницы, крупных осколков, дроби или пуль вблизи сосудисто-нервных пучков и жизненно важных органов, а также беременность до трех месяцев.
К относительным противопоказаниям относятся: клаустрофобия (боязнь замкнутого пространства), наличие в теле пациента массивных не ферримагнитных металлических конструкций и протезов, наличие ВМС (внутриматочной спирали). Кроме того, все пациенты с магнитосовместимыми (не ферримагнитными) металлическими конструкциями могут обследоваться только по прошествии месяца после проведенного оперативного вмешательства.
Направление врача - необязательное условие посещения центра МРТ. Нам важна Ваша забота о своем здоровье, согласие на проведение обследования, а также отсутствие противопоказаний для проведения МРТ.
Любому человеку знакома головная боль, но если она повторяется подозрительно часто, безусловно, это нельзя оставить без внимания. Мы рекомендуем пациенту с сильными головными болями пройти МРТ головного мозга и его сосудов. В отдельных случаях этого может быть недостаточно, потому как не всегда причина головных болей связана именно с патологией головного мозга. Головные боли могут быть следствием шейного остеохондроза, поэтому наши специалисты дополнительно советуют пройти МРТ шейного отдела позвоночника и сосудов шеи.
Средняя продолжительность одного исследования в нашем центре составляет от 10 до 20 минут, однако, все зависит от выявленных изменений: иногда для уточнения заболевания врач-рентгенолог может расширить протокол исследования и прибегнуть к использованию контрастного усиления. В таких случаях время исследования увеличивается.
Магнитно-резонансная томография – это полностью безвредный и безопасный метод лучевой диагностики. В основе получения изображения МРТ отсутствует ионизирующие излучение, свойственное методу компьютерной томографии (КТ). Но существуют противопоказания, с которыми необходимо ознакомиться, перед тем как записаться на обследование.
Абсолютным противопоказанием к МРТ является беременность до трех месяцев. При подозрении на ургентные (угрожающие жизни) заболевания женщины решение о проведении МРТ в ранние сроки беременности принимает врач-гинеколог.
В нашем центре можно пройти МРТ во время беременности во втором и третьем триместре – для этого необходимо предоставить направление от лечащего врача, назначившего МРТ, а также справку от акушера-гинеколога о том, что проведение магнитно-резонансной томографии разрешено.

Витилиго – это патология, которая характеризуется обесцвечиванием эпидермиса. На коже появляются светлые пятна (обычно неправильной, произвольной формы), которые остаются такими навсегда и не восстанавливают свой цвет. Чем темнее кожа, тем заметнее эффект.
Локализуется витилиго на любых местах – на руках, ногах, туловище, лице, волосистой части головы и даже во рту. Причем предсказать локализацию невозможно – цвет кожных покровов теряется без какой-либо логики.
Особенности витилиго
- не заразно – при любом контакте заразиться им невозможно;
- не несет никакой опасности для жизни – все проблемы носят эстетический характер;
- не является инфекционным.
Опасаться людей с такой особенностью точно не стоит, а если она проявилась у вас, то вашей жизни и здоровью ничего не угрожает. Правда, обратиться к врачу и проверить основные показатели организма все равно нужно.
Причины и основные проявления
На данный момент медицина на 100% не знает, каковы причины витилиго. Но есть понимание того, как этот процесс происходит. За цвет нашей кожи отвечают специальные клетки-меланоциты и количество меланина в них. Когда такие клетки начинают гибнуть, участки кожи обеспечиваются.
Факторы, которые запускают этот процесс, пока находятся под вопросом. Но врачи предполагают, что этому способствуют следующие моменты:
- проблемы аутоиммунного характера. Предполагается, что меланин по каким-то причинам разрушается защитными клетками собственного организма;
- генетический фактор. Нередко синдром витилиго наблюдается у детей и внуков тех людей, которые страдали этой патологией;
- серьезные стрессы, которые могут дать в организме абсолютно любой сбой;
- сильное воздействие на кожу – например, контакт с серьезными химикатами или солнечные ожоги.
Часто установить причину проявления не представляется возможным, но некоторые факторы врачи стараются хотя бы исключить, чтобы в организме не было других проблем.
Как начинается и протекает заболевание: клинические проявления

Чаще всего первые признаки заболевания проявляются в возрасте до 20 лет. Причем болезнь витилиго сразу начинается в тех местах, которые больше контактируют с солнцем – на руках, лице, ногах.
Пятна могут располагаться симметрично, захватывая большие участки тела, но могут появляться и только на одной стороне тела либо захватывать относительно небольшой участок. Нередко пятна прогрессируют в течение относительно короткого времени (год или два), а затем прекращают свой рост. В начале болезни витилиго очень трудно сказать, какое количество тканей будет поражено, остановится ли она на определенном уровне. Чаще всего встречаются случаи, когда пятна постепенно разрастаются, захватывают все больше кожных покровов.
Диагностика витилиго
Процесс диагностики относительно простой. Врач-дерматолог осматривает кожные покровы (в том числе и под ультрафиолетовой лампой), чтобы исключить другие заболевания – псориаз, дерматит или что-то другое. Затем пациенту предлагают сдать дополнительные анализы, чтобы посмотреть, нет ли анемии, аутоиммунных заболеваний, диабета.
Для подтверждения диагноза часто нужна биопсия – изучение маленького участка кожи, чтобы исключить нежелательные образования и процессы.
Лечение витилиго в Москве
Столкнувшись с такой проблемой, пациент, конечно, интересуется, как вылечить витилиго. Сразу уточним, что 100% действенных способов не существует. Некоторые варианты лечения позволяют значительно затормозить процесс осветления тканей – однако всегда есть риск, что он начнется заново. Легче всего добиться результатов на первых этапах заболевания.
Сейчас есть препараты для лечения витилиго, но их эффективность не слишком высокая, поэтому врачи отдают предпочтение комплексному подходу. В зависимости от конкретной ситуации лечение витилиго осуществляется при помощи:

- некоторых гормональных средств. Обычно выбирают более мягкие и щадящие;
- кремов с глюкокортикоидами. Ни в коем случае нельзя назначать себе такие препараты самостоятельно – у них есть серьезные побочные эффекты при неправильном применении;
- мази от витилиго с пимекролимусом или такролимусом. Их назначают при незначительных поражениях кожи и часто совмещают с фототерапией;
- ПУВА-терапия. Она предполагает использование препаратов на основе псоралена, а также УФ-лучей. Терапия длительная, обычно она растягивается на полгода-год и повторяется несколько раз в неделю.
Поскольку витилиго у людей дает нежелательный эстетический эффект, при не слишком выраженных пятнах цвет кожи выравнивают за счет здоровых участков – их осветляют, что делает пятна менее заметными.
К кардинальным методам лечения витилиго относится пересадка кожи, что не рекомендуется врачами, поскольку вместо эстетической проблемы можно получить риск серьезных осложнений.
Самолечение: работает ли?
Домашние способы – это не лечение, а, скорее, профилактика витилиго. Чтобы поддерживать кожу в хорошем состоянии и защищать ее от лишнего стресса рекомендуется:
- пользоваться средствами от губительного воздействия солнца. Это кремы с SPF, которые выпускаются и для тела, и для лица. Рекомендуется наносить такие кремы достаточным (толстым) слоем, а также постоянно обновлять, если того требует инструкция;
- выбирать безопасные средства для автозагара – на данный момент — это составы с дигидроксиацетоном;
- укреплять иммунитет, следить за качеством анализов. При необходимости пропивать курсы витаминов (по рекомендации эндокринолога);
- следить за психологическим состоянием. Поскольку психосоматика для витилиго считается одной из вероятных причин, необходимо заботиться о своем спокойствии и комфорте.
Считается, что состояние кожи улучшают отвары и компрессы (например, из семян редьки), а также настойки для внутреннего применения – на основе ромашки, зверобоя, душицы и других трав. Важно понимать, что все эти средства не помогут остановить болезнь или повернуть ее вспять. Это вспомогательные варианты для поддержания иммунитета. Но будьте осторожны: натуральные средства также имеют побочные эффекты и могут вызывать аллергию.
Вопросы-ответы
Ответим на наиболее популярные вопросы, связанные с причинами и лечением витилиго.
Можно ли вылечить витилиго?
Конкретные прогнозы может дать врач в процессе лечения, когда будет видно, насколько действует выбранная схема. Но помните, что имеющиеся пятна окончательно не исчезнут и всегда возможны рецидивы.
Что такое витилиго у девушек?
У девушек, как и мужчин, детей и пожилых людей, витилиго – это обесцвеченные участки кожи, которые появляются в результате разрушения меланина. Это не заразно и не опасно.
Как вылечить заболевание навсегда?
К сожалению, нет такого способа, который помог бы избавиться от проблемы навсегда и «откатить» последствия заболевания обратно, до равномерной кожи без пятен.
Чем опасно витилиго?
Сам по себе этот синдром не опасен – главное, исключить другие заболевания, что и делают врачи во время диагностики. В остальном эта проблема чисто эстетическая – она не влияет на продолжительность и качество жизни.
Если у вас на коже появились светлые пятна, обратитесь к опытным дерматологам, чтобы исключить нежелательные заболевания и/или назначить эффективное лечение.
Читайте также:

