Что означает ожог на ладони
Обновлено: 18.04.2024
Обожглись? Мы подготовили полное руководство по ожогам. Вместе с экспертом мы разобрались, что делать при ожогах, какие степени и виды ожогов бывают, как лечить их в домашних условиях и предотвратить появление шрамов.
врач-хирург высшей категории, кандидат медицинских наук, главный комбустиолог Ставропольского края, заведующий отделением гнойной хирургии ГБУЗ СК "ГКБ №2" Ставрополя
Что такое ожог
Ожог – это комплексная травма вследствие высокотемпературного, химического, электрического или радиационного воздействия на тело, которое разрушает и/или повреждает кожу и подлежащие ткани.
Ожоги являются одним из наиболее широко распространенных видов травм, которые могут произойти как в быту, так и на производстве, и представляют собой не только медицинскую, но и социально-экономическую проблему.
Лечение пострадавших от ожогов — это комплексный и непрерывный процесс, направленный на восстановление кожных покровов.
Степени тяжести ожогов
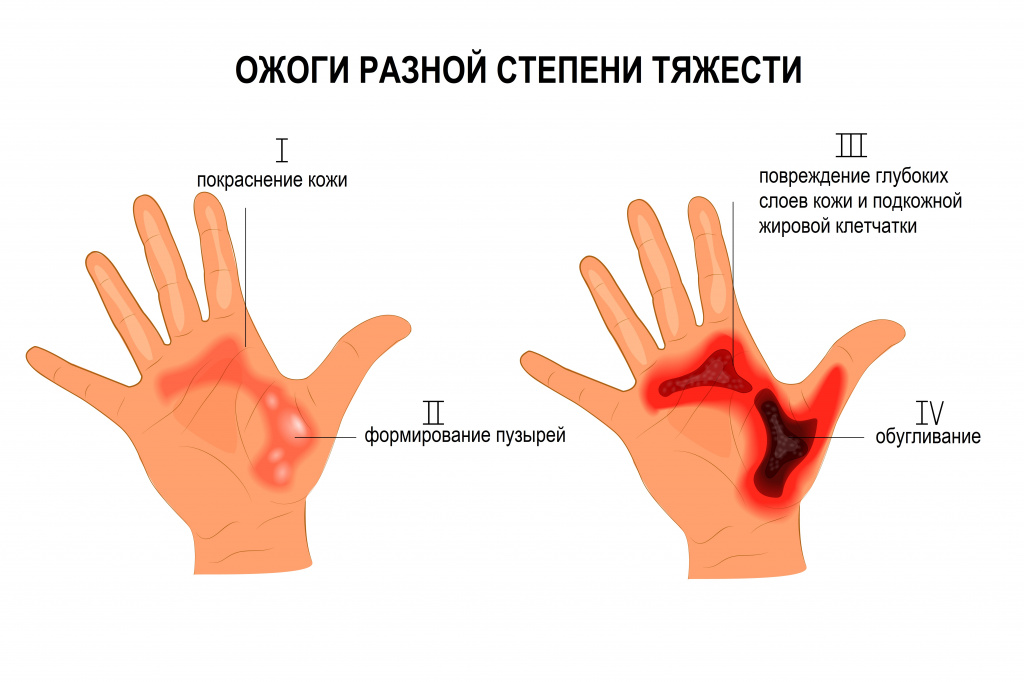
Первая
I степень - это поверхностные ожоги, при которых поражаются эпидермис и верхние слои собственно кожи (дермы).
Вторая
II степень - это пограничные ожоги, при которых кожа поражается почти на всю глубину, но остаются непораженными многие дериваты кожи (волосяные фолликулы, сальные и потовые железы).
Третья
III степень - это глубокие ожоги, при которых кожа поражается полностью, нередко поражение распространяется на подкожно-жировую клетчатку, могут пострадать даже мышцы и кости.
Четвертая
IV степень присваивается в тех случаях, когда происходит омертвление и даже обугливание не только кожи, но и глубже лежащих тканей – мышц, сухожилий и даже костей. Омертвевшие ткани частично расплавляются и отторгаются в течение нескольких недель. Заживление протекает очень медленно. На месте глубоких ожогов часто образуются грубые рубцы. На шее и в области суставов при этом, как правило, образуются рубцовые контрактуры.

Тяжесть ожога определяется площадью и глубиной поражения. Глубина ожогового поражения зависит от температуры поражающего фактора и времени его воздействия, а также своевременной и правильно оказанной первой (доврачебной) помощи.
Риск для жизни зависит не только от глубины, но и от площади ожога. Поэтому при поступлении пациента с термическими ожогами в стационар специалисты комплексно оценивают площадь поражения.
Врачи рассчитывают площадь ожога по «Правилу девяток»:
- вся площадь поверхности тела – это 100%;
- площадь головы и шеи — 9 %
- передняя поверхность туловища – 18%
- задняя поверхность туловища – 18%
- нижние конечности по 18%
- верхние конечности по 9%
- область промежности – 1%
Первая помощь при ожогах
Первая помощь пострадавшим от ожогов должна оказываться сразу, уже на месте происшествия. Сначала необходимо прекратить действие термического агента и, по возможности, удалить все материалы, соприкасающихся с обожженной поверхностью (одежда, обувь, украшения).
Никакие манипуляции на ожоговых ранах при этом не проводятся. Нельзя прокалывать и удалять пузыри, отделять приставшие предметы (одежду, битум, брызги металла, пластика). Прилипшую одежду нельзя отрывать от обожженной поверхности, лучше ее отрезать вокруг раны.

Необходимо не позднее, чем через 10-15 минут после травмы охладить обожженную поверхность проточной водой. Это сокращает время перегревания тканей, препятствуя углублению ожога. Охлаждение уменьшает отек и снимает боль, оказывает благоприятное влияние на дальнейшее заживление ожоговых ран.
Пострадавшему с ожогом следует дать обезболивающие (например, таблетка анальгина, пенталгина или кетанала) и антигистаминные препараты (например, таблетка супрастина, тавегила или кларитина), а при отсутствии рвоты, особенно при обширных ожогах, напоить. В качестве «противошокой терапии» до приезда скорой помощи лучше всего давать пить минеральную воду без газа или воду с растворенной в ней содой и солью (на 1 л воды – 1 ч.л. соли и 0,5 ч.л. соды) в количестве 1-1,5 л в час.
Виды ожогов
В зависимости от механизма получения ожоги делятся на следующие виды: термические (пламенем, кипятком, контактные); электрические; химические; лучевые и смешанные (термохимические).
Кипятком или паром
Площадь ожога небольшая, но относительно глубокая
Что делать?
Необходимо в течение 10-15 минут охладить пораженную поверхность кожи проточной водой с температурой 15 градусов. Обратиться к специалисту, потому что только он может правильно определить степень, глубину и площадь поражения.
Нельзя обрабатывать ожог мазями и прочими химическими средствами.
Маслом
Площадь ожога относительно небольшая, но относительно глубокая, преимущественно 2-3-й степеней
Что делать?
Необходимо в течение 10-15 минут охладить пораженную поверхность кожи проточной водой с температурой 15 градусов. Обратиться к специалисту, потому что только он может правильно определить степень, глубину и площадь поражения.
Нельзя обрабатывать ожог мазями и прочими химическими средствами.
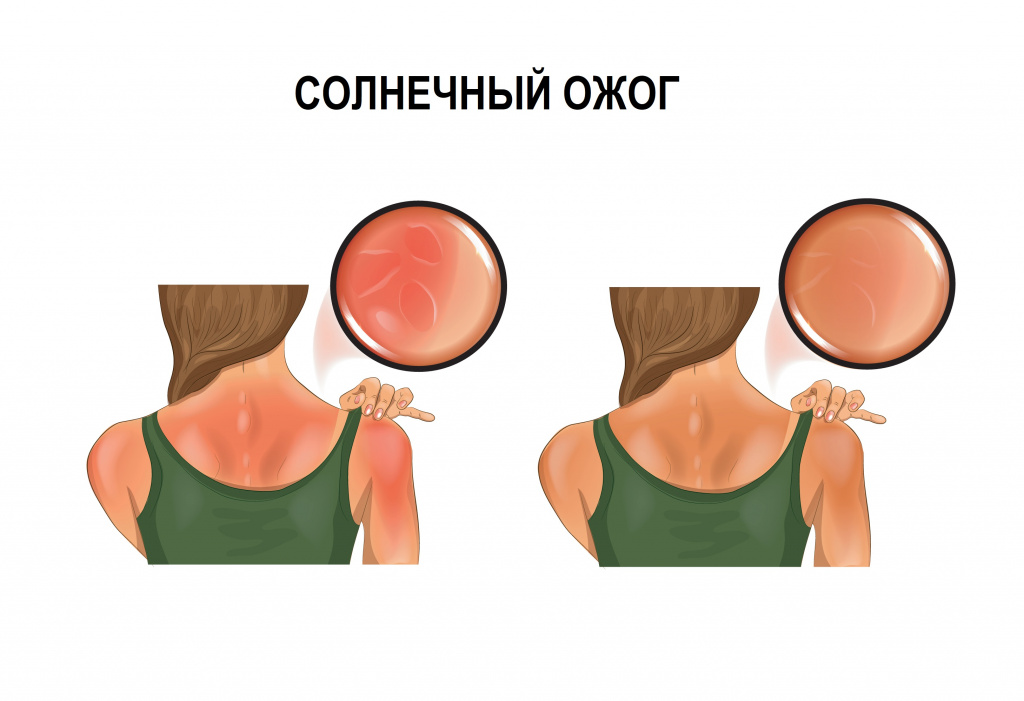
Солнечный ожог
Поражение кожи, которое возникает под воздействием ультрафиолетового света; глубина преимущественно 1-й, редко 2-й степени
Что делать?
Охладить пораженную поверхность, принять обезболивающие препараты и антигистаминные препараты, потому что при солнечных ожогах, как правило, возникает отек ткани. И незамедлительно обратиться к врачу.
Нельзя использовать мази и народные средства. Зачастую используют мед, прополис, яичные желтки, но делать этого категорически нельзя, можно усугубить ситуацию.
Химический ожог
Возникает в результате воздействия химически активных веществ
Что делать?
Необходимо осторожно удалить одежду и порошковые химические вещества с поверхности тела. Затем промыть проточной водой на протяжении 10-15 минут.
Нельзя тереть пораженный участок кожи салфетками, смоченными водой. А также использовать мази и народные средства. Антидоты и нейтрализующие жидкости при химических ожогах в настоящее время не применяют!
Электрический ожог
Возникает в точках входа и выхода заряда из тела; особенностью является наличие нескольких ожогов малой площади, но большой глубины
Что делать?
В первую очередь, необходимо устранить действие электрического тока. А также незамедлительно обратиться к специалисту, потому что зачастую несколько суток больные не подозревают о тяжести своего состояния.
Нельзя применять мази и народные средства во избежание ухудшения состояния.
Ожог борщевиком
Едкий сок борщевика провоцирует серьезные ожоги 1-й - 2-й степени; схожи с химическими ожогами)
Что делать?
Удалить с кожи сок и промыть чистой проточной водой.
Нельзя использовать жирорастворимые мази и народные средства.
Ожог утюгом или другим горячим предметом
Площадь ожога всегда ограничена размерами предмета и имеет относительно чёткие границы и значительную глубину, 2 - 4 степеней
Что делать?
Охладить поврежденную поверхность под проточной водой и наложить сухую повязку.
Нельзя использовать лёд, мази и народные средства.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ожоги: причины появления, симптомы, диагностика и способы лечения.
Определение
Ожоги - это травмы, возникающие в результате высокотемпературного, химического, электрического или радиационного воздействия, которое повреждает кожу и подлежащие ткани. Ингаляционной травмой называют повреждение слизистой оболочки дыхательных путей и/или легочной ткани за счет воздействия термических и/или токсикохимических факторов.
Причины появления ожогов
К наиболее частым относят термические ожоги, которые связаны с воздействием высоких температур. Обычно это ожоги горячими жидкостями и паром, реже – открытым пламенем. Контактные термические ожоги развиваются при контакте с горячими предметами или веществами, например, раскаленным металлом, горячей смолой, битумом, асфальтом и т.д.
Химические ожоги возникают вследствие агрессивного воздействия на кожу или слизистые оболочки химических веществ. Кроме ожогов эти вещества вызывают и другие поражения кожи - контактные дерматиты и экземы.
Электротравма (травма в результате действия на организм электрического тока) также может привести к ожогу и сопровождаться местной и общей реакцией. У взрослых электротравмы, как правило, связаны с профессиональной деятельностью, у детей - с использованием домашних электроприборов.
Поражения молнией встречаются с одинаковой частотой у лиц всех возрастных групп, чаще это происходит за городом у жителей сельской местности.
Лучевые ожоги вызывает ультрафиолетовое, инфракрасное и ионизирующее излучение. Солнечные ожоги кожи знакомы многим, они обусловленные чрезмерным воздействием на нее солнечных лучей. Ионизирующее излучение приводит как к местным, так и к общим изменениям в организме, получившим название «лучевая болезнь».
Ингаляционные травмы происходят при вдыхании горячего воздуха, пара и/или под действием токсичных химических соединений (продуктов горения), попадающих в дыхательные пути вместе с дымом.
Классификация ожогов
По этиологии (причинам) формирования:
- Термические ожоги (пламенем, кипятком, контактные).
- Электрические ожоги.
- Химические ожоги.
- Лучевые ожоги.
- Смешанные ожоги.
- Ингаляционные травмы:
- термические (термоингаляционное поражение дыхательных путей);
- токсикохимические (острые ингаляционные отравления продуктами горения);
- термохимические (смешанные).
- I степень – ожоги на уровне верхних слоев эпидермиса.
- II степень – поражение на всю глубину эпидермиса.
- III степень – некроз (омертвление) поверхностных и/или глубоких слоев кожи, включая дерму.
- IV степень – некроз всех слоев тканей (обугливание).
По площади повреждения ожоги делятся на ограниченные (локальные) и обширные.
![Степени ожогов.jpg]()
Симптомы ожогов
Клиническая картина ожоговых состояний зависит от глубины и площади поражения и включает местные и общие проявления. Для поверхностных ожогов, площадь которых составляет менее 10% поверхности тела, характерны только местные проявления. Ожоги I степени проявляются отечностью, гиперемией (покраснением) кожи, выраженной болезненностью. При II степени образуются пузыри, заполненные прозрачной жидкостью. Для ожогов III и IV степени характерно появление пузырей с геморрагическим (кровянистым) содержимым, обугливание кожи, подкожной жировой клетчатки и подлежащих тканей вплоть до костей; болевая и тактильная чувствительность отсутствуют.
При поражении органов зрения больной жалуется на сильную резь в глазах, светобоязнь, отек и покраснение век и конъюнктивы.
При ингаляционных ожогах отмечается осиплость голоса, кашель со скудной вязкой, возможно, черной мокротой (копотью). Часто сопровождаются ожогами лица, шеи, передней поверхности грудной клетки.
Распространенные поверхностные ожоги (более 30% поверхности тела у взрослых) и глубокие ожоги (более 10% поверхности тела у взрослых), а также ожоги меньшей площади и глубины у детей и пожилых людей или у лиц с хроническими заболеваниями сопровождаются развитием ожоговой болезни.
Выделяют несколько стадий этого состояния.
Ожоговый шок продолжается от 12 до 72 часов и связан с нарушением кровообращения и водно-солевого баланса. Сразу после травмы пострадавший возбужден, у него может повышаться давление, учащаться пульс и дыхание, через 1-2 часа возбуждение сменяется заторможенностью, наблюдаются озноб, мышечная дрожь, повторяющаяся рвота, температура тела может как повышаться, так и снижаться. Отмечается уменьшение количества мочи, при этом моча приобретает темный цвет.
Следующая стадия – острая токсемия, которая развивается вследствие всасывания в кровь продуктов распада поврежденных тканей и длится до 10-15 дней. Эта стадия проявляется самыми разнообразными нарушениями психики (возбуждением, спутанностью сознания, галлюцинациями, нарушениями сна), а также поражением внутренних органов (сердца, легких, органов желудочно-кишечного тракта), поэтому у пациента наблюдаются перебои в работе сердца, кашель, одышка, боль в животе. Третий период – септикотоксемия, продолжающаяся от 2-3 недель до 2-3 месяцев. Проявления связаны с гнойными осложнениями (обильным гнойным отделяемым из раны, плохо заживающей раной), пациент испытывает вялость, отсутствие аппетита, снижается вес.
Прогноз в каждом конкретном случае определяется распространенностью поражения, исходным состоянием здоровья пострадавшего и адекватностью проводимого лечения.
Диагностика ожогов
Постановка диагноза, как правило, затруднений не вызывает. Для определения тактики лечения врач оценивает выраженность болевого синдрома, площадь и глубину ожогов, наличие признаков сочетанной травмы, поражения дыхательных путей, ожогового шока.Поскольку при обширных, глубоких ожогах в той или иной степени страдают все органы и системы организма, проводится расширенная лабораторная и инструментальная диагностика.
Лабораторная диагностика может включать самый разнообразный спектр анализов.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Красные пятна на ладонях: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Появление красных пятен на ладонях может быть причиной личного дискомфорта и нарушения социальных контактов.
- Воспаление – пятна обычно красного цвета, исчезают при надавливании (папулы, волдыри и узелки), как правило локализуются в верхних слоях кожи, обычно слегка возвышаются над поверхностью кожи. Возникают при аллергических и воспалительных заболеваниях кожи.
- Геморрагии – не исчезают при надавливании, поскольку кровь проникает в кожу из-за повреждения сосуда, например, при васкулитах.
- Пузыри – возникают при накоплении жидкости между слоями кожи.
Появление красных пятен на ладонях может быть вызвано разнообразными причинами: от аллергических реакций до серьезных системных, аутоиммунных заболеваний. Важно вовремя установить причину и начать лечение.
- Аллергическая реакция или крапивница является наиболее частой причиной возникновения красных пятен на ладонях.
Крапивница появляется в виде волдырей – отечных красных элементов кожи, которые очень похожи на ожоги крапивой.
Возможно появление пятен при ношении украшений или после контакта с моющими и косметическими средствами.
![псориаз.jpg]()
Чесотка сопровождается выраженным, мучительным зудом, что связано с движением клещей внутри слоев кожи.
- Некоторые системные и аутоиммунные заболевания могут приводить к появлению красных пятен на ладонях: при пурпуре Шенлейна–Геноха появляются красные пятна на конечностях, не исчезающие при надавливании (из-за пропитывания кровью участков кожи). Заболевание сопровождается болями в суставах и в животе, иногда появляется кровь в моче.
- Болезнь Кавасаки (слизисто-кожный лимфонодулярный синдром) встречается как правило у детей до 5 лет. В основе заболевания лежит системный васкулит, с преимущественным поражением средних и мелких артерий. Заболевание начинается с высокой температуры тела, сопровождается покраснением конъюнктивы глаз, трещинами губ, воспалением слизистых оболочек носа, глотки и увеличением шейных лимфатических узлов. На 2–5-й день заболевания возникают отечность и покраснение ладоней и ступней.
- При циррозе печени появляются красные «печеночные» ладони (пальмарная эритема), которые возникают из-за тяжелого нарушения функции печени. При циррозе печени также характерны следующие яркие симптомы: желтуха с зудом, увеличение живота, расширение вен на животе, появление сыпи и сосудистых звездочек.
- Инфекционный эндокардит – не самая очевидная причина появления на ладонях красных пятен. Изменения кожи на ладонях названы по фамилии врачей, впервые описавших эти элементы при инфекционном эндокардите: узелки Ослера - болезненные подкожные узлы величиной с половину горошины, имеющие лиловый оттенок, располагаются на подушечках пальцев рук и ног, а также на возвышении большого пальца и мизинца. Пятна Джейнуэя - маленькие геморрагические пятна или папулы на ладонях и подошвах, иногда буро-синюшного цвета. Клиническая картина при инфекционном эндокардите включают в себя фебрильную лихорадку, озноб, учащение сердцебиения, шелушение кожи, геморрагические высыпания на конъюнктивах глаз, полости рта.
- При ожогахкожи I степени возможно появление красных пятен на ладонях, при ожогах II степени появляются пузыри.
Особенно внимательно необходимо относиться к ожогам у детей раннего возраста и своевременно обращаться за медицинской помощью. В связи с особенностями кожных покровов детей и развития общих реакций организма в ответ на повреждение может произойти резкое ухудшение состояния ребенка, несмотря на относительно маленькую поверхность ожога.
В случае, если человека беспокоят только кожные проявления: покраснение, шелушение и зуд, следует обратиться за консультацией к дерматологу. Если красные пятна на ладонях сопровождаются другими симптомами, потребуется консультация терапевта или педиатра . По показаниям терапевт или педиатр назначают консультации других специалистов. Среди них может быть кардиолог , хирург, ревматолог, гепатолог.
В связи с тем, что красные пятна на ладонях могут быть симптомом различных заболеваний, при первичном обследовании решающую роль играет осмотр врачом. После консультации врач определит объем лабораторно-инструментальных методов исследования. В перечень обследования могут войти:
- Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Длительное заживление раны: причины, диагностика и способы лечения
Определение
Регенерация (восстановление) кожи и тканей – важный и сложный физиологический процесс. Он зависит от площади и глубины повреждения, сопутствующих заболеваний и многих других факторов.
Длительно незаживающие раны привносят существенный дискомфорт в повседневную жизнь, поскольку им сопутствуют боль, отек, истечение из раны прозрачной жидкости, крови или гноя, неприятный запах из раны, чувство распирания в поврежденной области.
Разновидности незаживающих ран
В зависимости от причины возникновения все длительно незаживающие раны можно разделить на травматические (появившиеся в результате механической травмы, ожога и т.д.) и трофические (появившиеся в результате нарушения кровообращения в пораженной области).Возможные причины длительного заживления ран
Длительное заживление ран является симптомом многих патологических состояний, характеризующихся нарушением нормальных физиологических процессов регенерации тканей.Факторы, влияющие на заживление ран:
- Возраст оказывает прямое влияние на процесс восстановление тканей. У детей раны заживают гораздо быстрее, чем у пожилых людей. Это связано с более активным обменом веществ в организме ребенка по сравнению с взрослыми.
- Масса тела влияет на обменные процессы в организме. Жировая ткань не нуждается в интенсивном кровообращении, поэтому увеличение ее количества в несколько раз относительно нормы (ожирение) ведет к замедлению регенерации тканей и частым осложнениям течения раневого процесса. При крайне низкой массе тела наблюдается замедление обмена веществ в организме за счет уменьшения количества энергии, следовательно, все раны заживают медленнее.
- Адекватное кровообращение в области повреждения обеспечивает ткани достаточным количеством питательных веществ и кислорода для восстановления. Недостаточный приток артериальной крови и нарушенный отток венозной крови существенно замедляют течение раневого процесса и способствуют развитию различных осложнений. Длительное сдавливание тканей при нахождении в вынужденном положении (например, у лежачих больных) приводит к развитию пролежней, которые также характеризуются продолжительным заживлением.
- Инфицирование раны нарушает процесс регенерации за счет активного размножения микроорганизмов, их воздействия на ткани и постоянной активации выраженного воспалительного процесса. Образуется большое количество гнойного экссудата, формируются участки некроза и нарастает общая интоксикация.
- От состояния иммунитета зависит адекватность воспалительной реакции и способность организма противостоять присоединению вторичной инфекции.
- Сопутствующие заболевания, такие как сахарный диабет, тяжелые инфекции, нарушения в системе кроветворения, сердечная и дыхательная недостаточность, замедляют регенерацию за счет нарушения образования и доставки необходимых веществ в область раны, а также выведения токсичных продуктов обмена из организма.
- Применение некоторых лекарственных средств и видов лечения может оказывать существенное влияние на нормальное течение процесса заживления раны. Так, бесконтрольное применение обезболивающих (нестероидных противовоспалительных препаратов) может привести к замедлению регенерации из-за подавления воспалительных процессов, которые в норме происходят в любой ране. Применение лучевой и химиотерапии также может стать причиной замедленного заживления ран, так как погибают не только опухолевые клетки, но и клетки, отвечающие за регенерацию тканей. При этом сама злокачественная опухоль забирает большое количество питательных веществ на свой рост, что негативно сказывается на всех процессах в организме.
-
Хроническая венозная недостаточность (также проявляющаяся варикозным расширением вен) - одна из самых распространенных причин длительно незаживающих ран на ногах. Нарушается венозный отток от нижних конечностей и доставка питательных веществ к тканям, нарастает гипоксия (снижение притока кислорода к тканям). Впоследствии возникают обменные нарушения в тканях и формируются длительно незаживающие трофические язвы.
Людям, страдающим хронической венозной недостаточностью, требуется постоянный тщательный уход за кожей, а при возникновении трофической язвы - профилактика увеличения раневой поверхности и ее инфицирования.
Диагностика и обследования при длительном заживлении ран
В большинстве случаев врач назначит необходимый комплекс лабораторно-инструментальных методов исследования.-
Клинический анализ крови: общий анализ с подсчетом тромбоцитов, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
![Оказание первой помощи при ожогах]()
Умерших от ожогов было бы значительно меньше, а мучения пострадавших были бы не такими сильными, если бы уже с первых минут им правильно начали оказывать помощь. Достаточно применять доступную каждому схему простейших действий непосредственно на месте происшествия, чтобы не только уменьшить чудовищные боли, но и значительно увеличить вероятность спасения пострадавшего.
Ожоги подразделяются на: термические (от воздействия пламени, раскаленных предметов, горячей и горящей жидкости), химические (от воздействия кислот и щелочей), ожоги от воздействия солнечных лучей (лучевые), электрического тока (электрические).
Существует 4 степени ожогов:
1 степень – покраснение кожи, отёчность. Самая легкая степень ожога.
П степень – появление пузырей, заполненных прозрачной жидкостью (плазмой крови).
Ш степень – омертвение всех слоёв кожи. Белки клеток кожи и кровь свёртываются и образуют плотный струп, под которым находятся повреждённые и омертвевшие ткани.
1У степень – обугливание тканей. Это самая тяжёлая форма ожога, при которой повреждаются кожа, мышцы, сухожилия, кости.
Первым фактором, влияющим на тяжесть состояния пострадавшего, является площадь ожога.
Определить площадь ожога можно с помощью «правила девяток»: когда кожная поверхность ладони составляет 1%,
кожная поверхность руки составляет 9% поверхности тела,
кожная поверхность ноги – 18%,
кожная поверхность грудной клетки спереди и сзади – по 9%,
кожная поверхность живота и поясницы живота и поясницы – по 9%. Ожог промежности и гениталий- 1% площади ожога. Ожоги этих областей являются шокогенными повреждениями.
ЗАПОМНИ! При больших по площади ожогах происходит опасное для жизни обезвоживание организма.
Алгоритм действий при ожогах:
1. Прекратить воздействие высокой температуры на пострадавшего, погасить пламя на его одежде, удалить пострадавшего из зоны поражения.
2. Уточнить характер ожога (ожог пламенем, горячей водой, химическими веществами и т.д.), а также площадь и глубину. Пострадавшего завернуть в чистую простыню и срочно доставить в медсанчасть.
3. Провести транспортную иммобилизацию, при которой обожжённые участки
тела должны быть в максимально растянутом положении.
4. При небольшом ожоге обожжённый участок можно поместить под струю холодной воды из крана на 10-15 минут, при обширных ожогах этого делать нельзя.
5. Одежду в местах ожога лучше разрезать и наложить вокруг ожога асептическую повязку, вату при этом накладывать нельзя.
6. При поражении пальцев переложить их бинтом.
7. Обожженную часть тела зафиксировать, она должна находиться сверху.
8. При транспортировке раненого в лечебное учреждение обеспечить ему покой.
ЗАПРЕЩАЕТСЯ:
- оставлять пострадавшего одного;
- наносить на обожжённое место мазь, крем, растительное масло, присыпать порошками;
- снимать остатки одежды с ожоговой поверхности;
- при ожоге полости рта давать пить и есть.
2. Электрические ожоги (поражение электрическим током).
При поражении электрическим током имеет значение не только его сила, напряжение и частота, но и влажность кожных покровов, одежды, воздуха и продолжительность контакта.
Существует несколько вариантов прохождения электрического тока по телу:
1) верхняя петля прохождения тока (через сердце);
2) нижняя петля прохождения тока (через ноги);
3) полная (W-образная петля прохождения тока).
ЗАПОМНИ! Наиболее опасна та петля, путь которой лежит
через сердце.
Характер повреждений при поражении электрическим током:
- Током бытового напряжения до 380В – появляются метки на коже в виде кратеров, иногда внезапная остановка сердца.
- Током напряжения до 1000В – судороги, спазм дыхательной мускулатуры, отёк мозга, внезапная остановка сердца.
- Током напряжения свыше 10000В – электрические ожоги и обугливание кожи, разрыв органов, опасные кровотечения, переломы костей и даже отрывы конечностей.
ЗАПОМНИ! Крайне опасно касаться оборванных висящих или лежаших на земле проводов или даже приближаться к ним. Электротравму возможно получить и в нескольких метрах от провода за счёт шагового напряжения.
Оказание первой медицинской помощи при поражении электрическим током:
- Освободить пострадавшего от действия электрического тока.
- Убедиться в отсутствии реакции зрачка на свет.
- Убедиться в отсутствии пульса.
- При внезапной остановке сердца нанести прекардиальный удар по грудине.
- Приступить к ингаляции кислородом.
- Приложить к голове холод.
- Приподнять ноги.
- Сделать искусственную вентиляцию лёгких.
- Продолжить реанимацию.
- Вызвать скорую помощь.
- При ожогах и ранах – наложить стерильные повязки. При переломах костей конечностей – табельные или импровизированные шины.
- Химические ожоги.
Вызываются кислотами, щелочами, отравляющими веществами кожно-резорбтивного действия, ядовитыми техническими жидкостями. При всасывании данных веществ они нередко сопровождаются общим отравлением организма.
Алгоритм действий при химических ожогах:
1.Определить вид химического вещества.
2. Поражённое место промывают большим количеством проточной холодной воды из-под крана в течение 15-20 мин.
3. Если кислота или щелочь попала на кожу через одежду, то сначала надо смыть её водой с одежды, а потом осторожно разрезать и снять с пострадавшего мокрую одежду, после чего промыть кожу.
4. При попадании на тело человека серной кислоты или щелочи в виде твердого вещества необходимо удалить ее сухой ватой или кусочком ткани, а затем пораженное место тщательно промыть водой.
5. При поражениях щелочью места ожогов промыть под струей холодной воды, при наличии лимонной и уксусной кислоты - обрабатывают 2% раствором.
6. На место ожога наложить асептическую повязку.
7. При ожогах, вызванных фосфорорганическими веществами, обожжённую часть промыть под сильной струёй воды и наложить асептическую повязку.
8. При ожогах негашеной известью удалить её частицы и наложить асептическую повязку (можно нанести примочку с 20% раствором сахара).
Читайте также: