Что нужно есть во время беременности с гематомой
Обновлено: 27.04.2024
Как ухаживать за кожей лица и тела в период ожидания ребенка, как бороться с растяжками, правильно выбрать бюстгальтер, в каком случае стоит носить бандаж и какая косметика небезопасна во время беременности — давайте разберемся.Женщина, ожидающая ребенка, выглядит особенно таинственно и привлекательно. Кожа будто светится, во всем облике ощущается большая и прекрасная работа по созданию чего-то невероятного — новой человеческой жизни. В этот период будущим мамам нужно баловать себя, а чтобы им было легче ухаживать за собой, мы рассказываем о том, как это делать правильно во время беременности.
Уход за кожей
Все знают о том, что кожа лица женщины в положении порой словно светится изнутри. Это связано с тем, что благодаря гормональным изменениям больше крови приливает к лицу и оно выглядит посвежевшим. Однако у беременных женщин случаются и проблемы с кожей.
Пигментные пятна — очень распространенное явление в этот период. Они могут появляться на лице, животе и груди. Как правило, в течение 4 – 5 месяцев после рождения ребенка они уходят.
Однако, чтобы снизить их выраженность на лице, дерматологи настойчиво рекомендуют пользоваться солнцезащитным кремом с SPF не меньше 30, а также не пренебрегать тональным кремом — так вы будете чувствовать себя привлекательной и уверенной в себе. Кстати, BB- и СС-кремы удачно сочетают в себе функции увлажнения, защиты от солнца и тонирования кожи.
Акне — шелушения и высыпания на коже беременных женщин — связывают с изменением гормонального баланса в организме. Кожа может стать более сухой, чувствительной и подверженной раздражению. Не переживайте, это временно.
- Используйте защиту от солнца.
- Выберите новый увлажняющий крем для чувствительной кожи.
- Очищайте кожу с помощью мягких пенок для лица.
- Используйте средства против акне, однако прежде убедитесь в том, что они не содержат веществ, не рекомендуемых для беременных.
Какая косметика вредна беременным
Декоративная косметика, как правило, не содержит вредных для беременных ингредиентов. Наоборот, эксперименты с макияжем — замечательная возможность для женщин в положении проявить заботу о себе и настроиться на позитивный лад.
С «уходовыми» средствами все иначе. Дерматологи рекомендуют в период беременности быть внимательной к тому, из каких ингредиентов состоят крема, тоники и другие косметические средства, которые женщина наносит на кожу. Дело в том, что многие вещества способны проникать сквозь кожу и попадать в кровь, что потенциально может навредить ребенку.
Вот список ингредиентов, которые считаются небезопасными для беременных женщин.
- Ретиноиды. Обычно их добавляют в антивозрастную косметику. Это витамины группы А, которые ускоряют обновление клеток кожи и препятствуют распаду коллагена, однако они могут вредить будущему малышу — в том случае, если принимаются внутрь. Хотя официальных данных о вреде ретиноидов при наружном использовании нет, врачи все же рекомендуют воздерживаться от применения косметики с этим ингредиентом в период ожидания ребенка.
- Салициловая кислота и BHA, одна из ее форм. Она используется в большом количестве косметических средств, и ее предназначение — лечение акне. Она также вредит нерожденному ребенку, прежде всего при приеме внутрь. Врачи не возражают против наружного применения салициловой кислоты в составе кремов или тоников — если ее концентрация не превышает 2 %. Но если эта добавка есть в скрабах и пилингах, салициловая кислота глубже проникает в кожу, а это уже считается небезопасным для малыша.
- Соя. Продукты из нее полезны беременным женщинам при добавлении в рацион. Чем же вредит соя при наружном применении? Косметика на основе этого ингредиента делает пигментные пятна темнее благодаря фитоэстрогенам, входящим в состав сои. Кстати, тем же эффектом обладает масло бергамота.
Как бороться с растяжками
Можно ли предотвратить появление растяжек во время беременности? Дерматологи говорят о том, что здесь ключевую роль играет генетическая предрасположенность, и около половины женщин наблюдают появление растяжек в период ожидания ребенка — на животе, груди, ягодицах и бедрах. Даже специальные кремы против появления растяжек не защитят от них. Если на коже женщин в вашей семье они есть, то и вы от их появления не застрахованы.Вот факторы, которые могут повысить вероятность появления растяжек:
- многоплодная беременность;
- быстрый набор веса;
- вы носите крупного ребенка;
- у вас избыток околоплодных вод.
Дерматологи все же рекомендуют профилактические меры:
- прием контрастного душа с одновременным массажем жесткой мочалкой, можно использовать скрабы;
- ежедневное увлажнение кожи с помощью растительного масла, молочка или крема для тела.
Маслом можно мазать и животик будущей мамы, но гарантий, что растяжек не будет, никто дать не может. Не стоит зацикливаться на этом: если они появятся, их проявления можно уменьшить.
Как поступать, если растяжки все же появляются
Во-первых, помните, что они становятся бледными спустя 12 месяцев после родов. Полностью избавиться от них нельзя, но можно сделать их почти незаметными. «Свежие», меньше 3 месяцев, растяжки лучше поддаются коррекции.Вот какие косметические процедуры для этого используются, обычно комплексно:
- лазерная шлифовка, это самый эффективный способ борьбы с растяжками;
- SPA-процедуры — обертывания, маски, пилинги;
- массаж;
- мезотерапия.
Ногти и волосы во время беременности
Замечательная новость: в период ожидания ребенка ногти будущей мамы становятся крепкими, а волосы — блестящими и более густыми. Возможны и сюрпризы: волнистые волосы могут стать прямыми, или наоборот.
- •\tСтоит иметь в виду, что шевелюра кажется густой не из-за того, что волос стало расти больше, а из-за того, что сейчас они меньше выпадают. В обычной жизни в среднем в день мы теряем около 100 волос, а в период беременности процесс их выпадения сильно замедляется. После родов волосы вернутся в свое привычное состояние.
- Многих женщин беспокоит избыточный рост волос на лице и теле — не стоит тревожиться, это временно. Выбирайте удобный для вас способ эпиляции. Однако помните, что кремы для депиляции считаются не совсем безопасными для беременных.
- Также не стоит начинать пользоваться домашним эпилятором, если раньше такого опыта не было: как правило, количество вросших волос при беременности увеличивается, а бороться с ними крайне сложно, так что лучше не повышать вероятность их возникновения.
Можно ли красить волосы во время беременности
Научных данных, подтверждающих опасность использования обычной краски с аммиаком во время беременности, нет. Однако рекомендуется временно перейти на более щадящие, возможно нестойкие, краски или колорирование вместо классического окрашивания.
- В этот период нужно особенно строго следовать инструкциям к краскам для волос — проверять их на аллергенность, нанося немного краски на кожу и выжидая нужное время. Ни в коем случае не пытайтесь окрасить брови или ресницы краской для волос: это очень опасно и может привести к непоправимым последствиям, вплоть до слепоты.
Стоит помнить, что в этот период не рекомендуется экспериментировать с химической завивкой: во-первых, входящие в состав специальной смеси вещества могут оказаться небезопасными для ребенка, а во-вторых, волосы ведут себя не так, как обычно. Результат может быть непредсказуемым.
Уход за грудью во время беременности
Как правило, все готовы к тому, что во время беременности грудь становится больше — в среднем на 1 – 2 размера. Ее вес увеличивается, и связки не справляются с выросшей нагрузкой. После завершения грудного вскармливания она может стать больше или меньше, тут все индивидуально.
Но если на ее размер влиять нельзя, то можно ли предотвратить изменение формы? Также многие женщины отмечают, что в процессе беременности и родов соски становятся больше и темнее. Чувствительность груди может меняться в этот период. Чего ожидать?
1. Что касается сосков, то их размер после завершения грудного вскармливания может уменьшиться, они могут стать светлее, однако в каждом случае все индивидуально. Чувствительность же сосков, как правило, возвращается к тому состоянию, которое было до беременности.
2. Специалисты говорят о том, что предотвратить изменение формы груди нельзя. Это естественное явление. Вот к каким средствам можно прибегнуть, чтобы грудь была более упругой:
2.1.1. после консультации со специалистом делать планку и другие специальные упражнения — они воздействуют на грудные мышцы, а не на ткани груди, но тем не менее это может давать эффект;
2.1.2. массаж груди в сочетании с миндальным, кокосовым или оливковым маслом улучшит тонус кожи. Нужно быть осторожной и не массировать зону сосков, чтобы не стимулировать выработку окситоцина, что может вызвать тонус матки. Рекомендуется выполнять его около трех раз в неделю;
2.1.3. хорошая осанка, которой можно добиться с помощью занятий йогой и гимнастикой, — в результате улучшается и форма груди;
2.1.4. специальное белье рекомендуется носить, прежде всего, для комфорта — во время беременности грудь увеличивается, и ей нужна дополнительная поддержка.
Как выбрать бюстгальтер в период беременности
Врачи считают, что острой необходимости в использовании специализированного белья для беременных нет. Главное, чтобы оно не сдавливало грудь.
- Грудь растет в 1-м и 2-м триместрах, только к 3-му достигая того размера, который сохранится в период кормления.
- Можно выбирать одинаковые бюстгальтеры для беременных и кормящих женщин и сразу покупать бра, которые для кормления нужно частично расстегивать.
- При выборе бюстгальтера важно обращать внимание на состав ткани: хлопок с лайкрой предпочтительнее. Такое белье растягивается при необходимости, не доставляя дискомфорта. Лямки должны быть широкими, а чашечки — охватывать грудь целиком. Не нужно выбирать бюстгальтеры с косточками: они могут сместиться и пережать проток в период кормления грудью.
- Со второго триместра из сосков может выделяться молозиво — используйте специальные вкладыши для бюстгальтера.
- Сколько бюстгальтеров нужно покупать? Как правило, женщинам в период беременности и кормления хватает трех специальных бюстгальтеров.
Бандаж в период беременности
Желание носить бандаж испытывают многие мамы: нагрузка на спину и копчик дает о себе знать. Однако врачи категорически не рекомендуют покупать бандажи и носить их без веских причин. И вот почему:
- мышцы живота не укрепляются и медленнее восстанавливаются после родов;
- в третьем триместре бандаж может мешать ребенку занимать правильное положение перед родами.
Как правило, врач может порекомендовать ношение бандажа при сильных болях в спине или многоплодной беременности. В любом случае нужно следить за тем, чтобы этот «элемент гардероба» не сдавливал живот, не причинял дискомфорта. Как правило, в нем не рекомендуется спать. Кроме того, необходимо делать перерывы в течение дня — здесь нужно следовать рекомендациям врача.
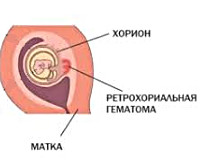
Ретрохориальная (гравидарная) гематома – это скопление сгустков крови в пространстве между стенкой матки и плодным яйцом, вернее, оболочкой яйца – хорионом, вследствие его отторжения от маточной стенки. Хорион в будущем, после 16-ти недель, преобразуется в плаценту, а значит, он выполняет те же функции, что и последняя. Ретрохориальная гематома возникает в первом триместре беременности.
Как правило, эта патология является следствием угрозы прерывания беременности, но может образовываться в результате разрушений стенок сосудов матки хориональными ворсинками при росте хориона. Получается порочный круг: растущая гематома усугубляет угрозу прерывания беременности, а продолжающаяся угроза стимулирует рост гематомы.
По времени образования выделяют ретрохориальную и ретроплацентарную гематомы, что, в принципе, одно и то же.
По тяжести течения ретрохориальная гематома может быть легкой, средней или тяжелой степени.
Причины
Причины образования ретрохориальной гематомы схожи с факторами, вызывающими угрозу прерывания беременности:
- механическое воздействие на матку (травмы, ушибы);
- гормональные нарушения (недостаток прогестерона);
- генетические аномалии плодного яйца (грубые пороки развития);
- стрессы;
- тяжелая физическая нагрузка;
- воспалительные и опухолевые заболевания матки (эндометрит, эндометриоз, миома);
- инфекции, передающиеся половым путем;
- профессиональные вредности (шум, вибрация, излучение);
- ранние и поздние токсикозы;
- резкие скачки артериального давления;
- инфантилизм и аномалии половых органов;
- употребление алкоголя и наркотиков, курение;
- системные заболевания (системная красная волчанка, коллагенозы и прочие);
- хронические соматические заболевания (сахарный диабет, сердечно-сосудистая патология и другие);
- заболевания свертывающей системы крови;
- нарушенная экология.
Также к ним относят заболевания, связанные с патологией сосудов, в том числе и сосудов матки.
Симптомы ретрохориальной гематомы
Как правило, данное заболевание является случайной находкой во время прохождения планового УЗИ. Жалоб женщина не предъявляет и чувствует себя удовлетворительно. Но иногда ретрохориальную гематому сопровождают признаки угрозы прерывания беременности.
Как выходит гематома
Основным проявлением являются темно-красные или коричневатые кровянистые выделения из половых путей. Интенсивность их незначительна (от мажущих до умеренных) и зависит от размеров гематомы и срока беременности.
Темно-красные выделения при ретрохориальной гематоме, подтвержденной УЗИ, являются, скорее, благоприятным, нежели опасным признаком. Они свидетельствуют об опорожнении ретрохориальной гематомы.
Опасные выделения при гематоме
Появление ярко-красных выделений считается неблагоприятным симптомом, особенно в совокупности с болями внизу живота. Это говорит либо о нарастании размеров гематомы и усилении угрозы прерывания, либо о том, что гематома свежая, только что образовавшаяся, и она требует немедленного лечения.
Кроме того, женщину беспокоят боли ноющего или тянущего характера, которые локализуются внизу живота или в области поясницы. Обычно болевые ощущения постоянные, но могут возникать и периодически, усиливаясь после физических нагрузок и прочих факторов.
В некоторых случаях ретрохориальная гематома протекает вообще безо всяких кровянистых выделений, и ее наличие устанавливают уже после родов, обнаруживая на плаценте старый участок кровоизлияния.
Рассасывание гематомы длится от 2-х до 4-5-ти недель.
Диагностика
Основным диагностическим методом ретрохориальной гематомы является УЗИ матки и плодного яйца.
При проведении этой процедуры обнаруживаются следующие признаки:
- локальное утолщение маточной стенки, что свидетельствует о повышении маточного тонуса (возможен кратковременный гипертонус при проведении УЗИ с вагинальным датчиком, в таком случае необходимо повторить УЗИ трансабдоминальным датчиком, то есть через переднюю брюшную стенку. Сохраняющийся мышечный тонус свидетельствует об угрозе прерывания беременности);
- изменение формы плодного яйца вследствие давления на него утолщенного участка миометрия (плодное яйцо приобретает ладьевидную или каплевидную форму);
- обнаружение ретрохориальной гематомы, уточнение ее размеров, места локализации и увеличения или уменьшения при повторном обследовании.
Кроме того, необходимы следующие лабораторные анализы:
- общие анализы крови и мочи; (тромбоциты, время кровотечения, фибриноген, протромбин и прочие факторы); на флору;
- биохимический анализ крови;
- обследование на заболевания, передающиеся половым путем;
- исследование гормонов (по показаниям); и доплерометрия плода на поздних сроках беременности.
Лечение ретрохориальной гематомы
Лечение женщин с ретрохориальной гематомой ведет акушер-гинеколог.
В первую очередь, для расслабления мышечного тонуса матки и купирования признаков угрозы прерывания беременности, назначается постельный режим, с приподнятыми ногами, что позволяет нормализовать кровообращение в матке и опорожнить гематому при условии ее локализации в дне матки.
- половая жизнь;
- подъем тяжестей;
- физическая нагрузка.
С этой и не только целью врач предложит пациентке госпитализацию.
Беременной женщине рекомендуется скорректировать диету: исключить продукты, вызывающие газообразование (бобовые, капусту), закрепляющие стул или усиливающие перистальтику кишечника (шоколад, кофе, грубая клетчатка). Переполненный газами кишечник давит на беременную матку и усугубляет угрозу прерывания, увеличивая размеры гематомы.
Обязательно соблюдать психоэмоциональный покой, для этого назначаются седативные средства:
- настойка пустырника, валерианы или пиона;
- новопассит.
Для расслабления маточного тонуса, применяются спазмолитики:
На ранних сроках врач прописывает гормональные препараты и индивидуально (!) подбирает необходимую дозировку и сроки приема:
Для улучшения маточно-плацентарного кровотока назначают:
- витамин Е;
- фолиевую кислоту;
- курантил, актовегин (строго по назначению врача);
С целью остановки или профилактики кровотечения в месте локализации гематомы применяются кровоостанавливающие средства:
Последствия и прогноз
Ретрохориальная гематома в большинстве случаев не представляет дальнейшей угрозы для течения беременности, которая завершается благополучно, через естественные родовые пути.
Неблагоприятным прогностическим признаком являются размеры гематомы около 60см 3 , или если площадь гематомы составляет 40% и более от размеров плодного яйца.
Возможные последствия (в порядке уменьшения вероятности):
- самопроизвольный аборт; (несостоявшийся выкидыш);
- хроническая внутриутробная гипоксия плода;
- задержка внутриутробного развития плода.
Некоторые исследования при беременности
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Ретрохориальная гематома – это патологическое состояние раннего срока гестации, характеризующееся скоплением крови между внешней оболочкой бластоцисты и эндометрием, отслойкой хориональной пластинки от децидуальной оболочки. Проявляется кровянистыми выделениями из влагалища, схваткообразной болью внизу живота, иногда протекает бессимптомно и обнаруживается случайно во время планового инструментального исследования. Диагностируется на основании анализа жалоб беременной, результатов клинического осмотра и ультрасонографии. Лечение консервативное – покой, лекарственные препараты.
МКБ-10
Общие сведения
Ретрохориальная гематома – скопление крови в ретрохориальном пространстве, сопровождающееся частичным отторжением плодного яйца. Если ранее гематому считали предиктором грядущей плацентарной недостаточности, в современном акушерстве нарастает тенденция относить её к первичному проявлению данной патологии. Кровоизлияние возникает в первом триместре беременности на пятой-одиннадцатой неделе. Частота встречаемости составляет 1,3-3%, с гематомой связано 18% случаев кровотечения на ранних сроках гестации. Субхориальные гематомы даже при адекватном лечении нередко приводят к спонтанному аборту, а при прогрессировании беременности значительно повышают вероятность развития акушерских и перинатальных осложнений.

Причины
Причины возникновения ретрохориальных гематом до настоящего времени точно не изучены. Кровоизлияние между оболочками является следствием поверхностной инвазии трофобласта. Такое состояние чаще всего обусловлено неадекватной готовностью к имплантации эндометрия и бластоцисты ввиду изменения количества и качества гормонов, продуцируемых яичниками, поражения рецепторного аппарата эндометрия и нарушения иммунной регуляции.
Считается, что ведущим этиологическим фактором является недостаточность лютеиновой фазы и связанный со сниженной продукцией прогестерона иммунный конфликт матери и эмбриона. Это объясняет наибольшую частоту встречаемости патологии при беременностях, развившихся после овариальной стимуляции (при экстракорпоральном оплодотворении, у женщин с гиперандрогенией), сопровождающихся недостаточностью жёлтого тела. К другим причинам формирования ретрохориальных гематом относятся:
- Инфекции. Возникновение внутриматочной гематомы на раннем сроке нередко связано с хроническим аутоиммунным эндометритом, пусковым фактором которого становится инфекция. Вероятность ретрохориальных кровоизлияний увеличивается при бактериальном вагинозе, являющемся источником неспецифической инфекции, и вирусном поражении. Контаминация вирусом (герпеса, Коксаки, прочих энтеровирусов, цитомегаловируса) клеток цитотрофобласта делает их мишенью иммунной атаки организма.
- Акушерский анамнез. У женщин, ранее перенёсших операцию кесарева сечения, иные хирургические вмешательства на матке или неоднократные выскабливания эндометрия, риск повышен ввиду возможного попадания инфекционного агента в полость матки и структурных повреждений, вследствие которых нарушается процесс формирования эндометрия, уменьшается количество прогестиновых рецепторов, что негативно влияет на модуляцию клеточного иммунного ответа. В группе риска также находятся пациентки с привычным невынашиванием беременности.
- Другие маточные факторы. К неполноценной предгравидарной трансформации эпителия могут приводить аномалии развития матки. Вероятность возникновения патологии увеличивается при миомах (преимущественно – субмукозных узлах).
- Гемодинамические и гемореологические нарушения. Факторами риска являются артериальная гипертензия у матери, врождённые нарушения свёртывания крови, проявляющиеся тромбофилией, хронический ДВС-синдром. Эти патологические изменения потенцируют снижение продукции гормонов и синтеза иных белков формирующейся плацентой.
- Специфические иммунные состояния. Отмечается преобладание клеточного (Th-1 типа) иммунного ответа, маркёрами которого могут быть псориаз, контактный дерматит, органоспецифические иммунные поражения и привычное невынашивание. Одной из причин развития гематомы с отслойкой хориона считается близкая гистологическая совместимость супругов.
На вероятность возникновения патологии влияют соматические заболевания (сахарный диабет, болезни щитовидной железы и печени), бытовые и производственные факторы (загрязнение атмосферы, воздействие низких или высоких температур, сильного шума, пониженное или несбалансированное питание, гиповитаминозы), возраст матери (менее восемнадцати, более тридцати лет), хорионбиопсия, травмы. Чаще повреждение сосудов провоцирует тупая травма живота, длительное воздействие вибрации.
Патогенез
Патогенез ретрохориальной гематомы до сих пор неизвестен. Если ранее считалось, что гематома является следствием отслойки яйца и ампутации сосудов, в настоящее время понятие причинно-следственной связи радикально изменилось. Предполагается, что патология связана с неполноценностью гестационной перестройки спиральных артерий матки, вследствие которой в межворсинчатом пространстве устанавливается ранний постоянный кровоток.
Во время первой волны (на пятой-седьмой неделе гестации) инвазии цитотрофобласт внедряется в спиральные артерии эндометрия, процесс сопровождается секрецией ферментов, разрушающих соединительнотканные и мышечные структуры стенок сосудов с их последующим замещением фибриноидной массой. В результате диаметр артерий значительно увеличивается, способность к сокращению утрачивается, в их устьях четырёхкратно снижается давление крови. Эти изменения необходимы для нормального плацентогенеза, поддержания полноценного жизнеобеспечения плода. Цитотрофобласт образует внутреннюю выстилку артерий, полностью перекрывая просвет 20-50% сосудов и не допуская контакта межворсинчатого пространства с материнской кровью на первом этапе формирования плаценты.
При неполной перестройке артерий мышечно-эластиновые волокна стенок замещаются фибрином лишь частично, давление в них повышено, цитотрофобластические «пробки», перекрывающие сосуды, неполноценны, в результате чего маточно-плацентарный кровоток начинается преждевременно. Ввиду слабой васкуляризации ворсины хориона в этот период не готовы к приёму артериальной крови, богатой кислородом и свободными радикалами, чем обусловлено их повреждение и образование гематомы, отслаивающей хориальную пластинку.
При поступлении небольшого объёма крови, слабом поражении ткани гематома со временем разрешается, продолжается развитие плаценты и эмбриона. Нарастание кровотечения из спиральных артерий приводит к росту образования, дальнейшей отслойке хориона, значительному повреждению синцитиотрофобласта вследствие оксидативного стресса, гибели эмбриона, самопроизвольному аборту.
Классификация
С учетом размеров, определенных в ходе ультразвукового исследования, гематомы классифицируют как маленькие (занимающие до 20% маточной площади плодного яйца), средние (20-50%), крупные (свыше 50%). По расположению выделяют корпоральные (находящиеся в области стенок, дна матки) и супрацервикальные (над внутренним зевом матки) образования. Мелкие, а также супрацервикальные гематомы имеют более благоприятный исход – маленький объём не влечёт масштабной отслойки, а расположение вблизи с цервикальным каналом способствует быстрому опорожнению и регрессу. Ранние кровоизлияния формируются на 5-7 неделе гестации, поздние – на восьмой-одиннадцатой. Гематомы также различают по стадиям развития:
- Неорганизованные. «Свежие» гематомы, возникшие сразу после кровоизлияния, представляют собой полость, заполненную жидкой кровью. Через 12 часов после кровотечения начинается процесс организации, сопровождающийся образованием и оседанием сгустков. В случае продолжения кровотечения, отсутствия оттока содержимого гематома увеличивается в размерах, отделяя плодное яйцо от матки.
- Организованные. Организация гематомы свидетельствует о прекращении кровотечения. Организованная гематома состоит из соединительной ткани и постепенно уменьшается. Полное исчезновение у 70% беременных наблюдается через 1-2 месяца, у 30% гематомы могут сохраняться до родов.
Симптомы ретрохориальной гематомы
Патология в 16-30% случаев протекает бессимптомно. У остальных больных наблюдаются мажущие кровянистые выделения из половых путей, отделение кровяных сгустков или кровотечение. Скудные коричнево-бежевые выделения свидетельствуют об организации гематомы. Частым симптомом считаются схваткообразные боли внизу живота. Болевым синдромом обычно сопровождается корпоральные гематомы, кровянистыми выделениями – супрацервикальные. Общее самочувствие остаётся без изменений. Выделение алой свежей крови из влагалища, усиление боли и ухудшение самочувствия нередко являются признаками начинающегося аборта – состояния, требующего срочной госпитализации.
Осложнения
Наиболее неблагоприятными исходами патологии являются спонтанный аборт (в 9-18% случаев) и замершая беременность (1-2%). Гематома, особенно крупная, сопровождающаяся кровянистыми выделениями, нередко становится предвестником будущих осложнений. Ретрохориальная гематома повышает риск преждевременных родов в 3,5 раза на 22-27 неделе гестации и в два раза после 28 недели. Вероятность отслойки плаценты увеличивается в 2-2,5 раза, преэклампсии – в 4. Также существуют риски для плода – у младенцев матерей, перенёсших гематому в начале беременности, в 2,6 раза чаще наблюдается задержка внутриутробного развития, дистресс-синдром.
Диагностика
Диагностические мероприятия проводятся акушером-гинекологом. Внутриматочная гематома дифференцируется с угрозой выкидыша, вызванной другими причинами, внематочной беременностью, пузырным заносом, опухолями шейки и тела матки. Важным этапом является выяснение причины развития патологии. Диагноз устанавливается на основании данных следующих исследований:
- Клинический осмотр. По результатам опроса больной и общего осмотра врач диагностирует беременность (если пациентка ранее не была поставлена на учёт), а по субъективным признакам может заподозрить гематому. При гинекологическом исследовании по состоянию шейки матки и интенсивности кровотечения (если таковое имеет место) устанавливается стадия возможного аборта.
- Ультрасонография. Гематома определяется в ходе УЗИ матки как серповидное гипо- или анэхогенное образование, занимающее часть окружности плодного яйца. Для выбора тактики лечения оценивается жизнеспособность эмбриона по наличию сердцебиения. Эхография имеет прогностическую ценность: неблагоприятными факторами самопроизвольного аборта являются крупный размер гематомы, её корпоральное расположение, прогрессирующее повышение сосудистого сопротивления в хориальной ткани и спиральных артериях, признаки задержки развития эмбриона, нарушение его сердечной деятельности.
Определение причины кровоизлияния затруднено. С этой целью осуществляют бактериальное исследование влагалищного мазка, диагностические гормональные тесты (уровень эстрогенов и прогестинов, хорионического гонадотропина, плацентарного лактогена, трофобластного гормона) ПЦР-анализ на вирусные инфекции, коагулограмму, анализ на антитела к хорионическому гонадотропину и фосфолипидам, типирование генов HLA II класса. Назначают консультации иммунолога, гематолога и медицинского генетика. Тем не менее, уточнить этиологию удаётся далеко не всегда.
Лечение ретрохориальной гематомы
Лечение консервативное, проводится амбулаторно или в условиях стационара (при кровотечении) акушером-гинекологом. Если эмбрион жизнеспособен, терапия направлена на сохранение и пролонгирование гестации, в случае его гибели производится искусственное прерывание беременности. Отслойка хориона расценивается как угрожающий аборт. Для предотвращения дальнейшего отделения и изгнания плодного яйца назначается покой (в том числе половой), этиотропное лечение:
- Гемостатическая терапия. Для купирования кровотечения применяется транексамовая кислота, средство, обладающее как кровоостанавливающим, так и противовоспалительным действием, использование которого не приводит к выраженным изменениям в системе гемостаза.
- Гормональная терапия. Натуральный микронизированный прогестерон действует сразу в нескольких направлениях, обеспечивая иммуномодулирующий и противовоспалительный эффекты, снижая тонус матки. Кроме того, препарат эффективно предотвращает дальнейшее излитие крови после гемостаза.
Симптоматическое лечение включает энзимотерапию для ускорения резорбции гематомы. Для снижения тонуса матки назначаются седативные препараты, спазмолитики и физиотерапия (электрорелаксация матки, электрофорез магния, иглорефлексотерапия). Особое внимание уделяется борьбе с запорами. Патогенетическое лечение зависит от причин, вызвавших патологию (например, при верифицированной иммунной тромбофилии вводят антиагреганты и глюкокортикоиды).
Прогноз и профилактика
Прогноз сохранения и успешного завершения беременности при ретрохориальной гематоме во многом зависит от возможности выявления и устранения причин патологии, своевременного начала лечения. Важнейшим аспектом первичной профилактики является прегравидарная подготовка – комплексное обследование супругов и коррекция выявленных нарушений за несколько месяцев до планируемой беременности. К другим мероприятиям относится избегание искусственных абортов, бытовых и профессиональных вредностей, полноценное сбалансированное питание и потребление витаминов, рациональный режим труда и отдыха. Вторичная профилактика заключается в постоянном акушерском мониторинге.
1. Ретрохориальная гематома. Вопросы этиопатогенеза, диагностики и терапии/ Ковалева Ю.В.// Журнал акушерства и женских болезней – 2013 – №4.
2. О роли отдельных продуцентов ворсин плаценты в патогенезе ретрохориальной гематомы при неразвивающейся беременности/ Груздев С.А., Милованов А.П., Калашников А.С., Хайруллин Р.М.// Фундаментальные исследования – 2013 – №7.
3. Морфологические особенности гестационной перестройки спиральных артерий в первом триместре беременности при незрелости плаценты/ Гриневич В.Н.// Фундаментальные исследования – 2011 – №5.
При беременности женский организм испытывает достаточно серьезные нагрузки. Если питание будущей мамы подобрано правильно, поступающие компоненты пищи поддержат и укрепят здоровье, как самой женщины, так и будущего ребенка у нее в утробе.

Серьезные недочеты в рационе могут неблагоприятно отразиться на развитии плода, особенно – если ему не хватает важных питательных веществ. Поэтому, важно знать, что можно и нельзя есть беременным, какие блюда или продукты не рекомендуются, а на что обратить особенное внимание, чтобы разнообразить свой рацион, одновременно пополнив запасы минералов, витаминов и других полезных веществ.
Беременность и еда: сколько, что и как кушать?
Каждая беременность уникальна, и нет единого и верного совета для всех будущих мам в отношении питания. Есть ряд общих советов по выбору и приготовлению еды для беременных, но вам необходимо адаптировать свою диету к вашим индивидуальным потребностям и следовать советам врача .
Определяя, что кушать беременной, стоит придерживаться основных правил здорового питания на протяжении всей беременности. Ежедневный сбалансированный рацион беременной женщины должен содержать:
- Много свежих фруктов и овощей (не менее 400 г свежих или приготовленных плодов);
- Блюда и продукты из цельнозерновых углеводов (гречка, рис, пшеница, овес, рожь и т.д.);
- Разные виды молочных продуктов (кефир, йогурт, творог, сыры);
- Достаточный объем белка (курица, морская жирная рыба два раза в неделю, фасоль или горох).

Наряду с этим, еда беременной женщины должна содержать витамины и минералы, которые необходимы для здоровой беременности:
- Фолиевая кислота.
- Холин.
- Кальций.
- Докозагексаеновая кислота (DHA).
- Железо.
- Цинк.
- Витамины A, B2, B6, B12, C и D.
Сколько кушать при беременности, зависит от текущего веса будущей мамы и срока беременности. В целом, трехразовое питание и два-три перекуса оптимальны для сбалансированного рациона беременной женщины, хотя вы можете увеличить количество перекусов по мере развития беременности.
Если у вас есть ограничения в питании, посоветуйтесь с акушером-гинекологом или диетологом, чтобы подобрать здоровую сбалансированную диету в период вынашивания плода. Если есть некоторые проблемы со здоровьем (пищевая аллергия, непереносимость глютена) важно придерживаться гипоаллергенной или безглютеновой диеты, ваш врач будет контролировать течение беременности и включит дополнительный прием питательных веществ, минералов, витаминов.
Что нельзя есть во время беременности?
Есть ряд продуктов или блюд, которые могут быть потенциально опасны для матери или плода, которые нельзя кушать беременным на любом сроке или только в определенном триместре.
Различные блюда, в состав которых входят сырое мясо либо рыба. Суши, тартар, роллы, вяленая рыба или строганина: данные продукты не проходят температурную обработку (варку, обжаривание) и потенциально могут быть опасны для здоровья (содержат патогенные бактерии или паразитов). Взрослые люди от подобной продукции могут получить расстройство кишечника, а развивающемуся плоду такая пища может угрожать тяжелыми проблемами в здоровье. Кроме того, многие лекарства против паразитов и инфекций при беременности запрещены. Поэтому проще избегать потенциально опасных продуктов и не рисковать.

Некипяченое (парное) молоко или непастеризованные сыры. Молочная продукция, которая не проходит термическую обработку – это идеальная среда, в которой могут активно размножаться патогенные микроорганизмы. Наиболее опасна бруцелла.
Это кокковая бактерия, которая может провоцировать серьезные осложнения во втором-третьем триместре беременности. Тем женщинам, которые проживают в сельской местности, перед планированием беременности стоит сделать прививку от бруцеллеза. Она эффективна и защищает на срок от 5-6 месяцев до 10-12 месяцев.
Сырые яйца (куриные, перепелиные, утиные). Любые виды яиц от домашней птицы могут быть опасны в плане заражения сальмонеллой. Это возбудитель тяжелых кишечных инфекций, провоцирующий высокую температуру, понос и рвоту. Для плода опасно и само заболевание, и его лечение, включающее антибиотики. Поэтому нельзя есть во время беременности сырые яйца, при их термической обработке сальмонеллы погибают.
Крайне опасен для будущих мам алкоголь. В течение первого триместра он может провоцировать грубые дефекты развития плода, которые могут быть несовместимы с его жизнью. В период второго-третьего триместра алкоголь провоцирует задержку развития мозга и всей нервной системы. Безопасных доз алкоголя нет, он запрещен при беременности.
Лесные грибы. Ядовитые виды грибов могут успешно замаскироваться под съедобные, а те плоды, которые растут недалеко от дорог и промышленных зон городов, как губка впитывают в себя токсические соединения. Поэтому от них во время беременности стоит отказаться. Если очень хочется блюд с грибами, можно отдать предпочтение культивируемым вешенкам или шампиньонам.
Кроме того, стоит проконсультироваться с врачом по поводу употребления специй и некоторых трав. Они могут приводить к повышению сократительной активности матки и риску кровотечения.
Что можно есть во время беременности?
Во время беременности бывает сложно определить, какие продукты можно кушать беременным. Чтобы сузить круг вопросов, мы собрали несколько идеальных продуктов, которые следует добавить , чтобы создать сбалансированную диету для беременной женщины.
Темная листовая зелень. Беременны вы или нет, всегда полезно есть зелень. Темные и листовые овощи, такие как капуста, шпинат и брокколи, богаты фолатами и другими витаминами.
Бобовые. Чечевица особенно богата фолиевой кислотой. Другие бобовые, такие как фасоль и горох, содержат белок, и они дадут ощущение сытости, а также будут питать вашего растущего ребенка.
Йогурт. Жирный йогурт содержит меньше сахара, чем его обезжиренные версии, он более вкусный и содержит много кальция. Это отличный вариант завтрака или закуски и полноценное дополнение к любой сбалансированной диете для беременной женщины.
Сладкий картофель, морковь, сладкий перец. Красные, оранжевые и желтые овощи не только делают вашу тарелку красивой и красочной, но и содержат бета-каротин, который превращается в витамин А.
Лосось и другая жирная рыба. Дикий лосось - отличный источник жирных кислот омега-3. Многие беременные женщины вообще избегают рыбы, но одна или две порции этого блюда в неделю - отличный вариант обеда или ужина.

Если хочется чего-то особенного
Тягу к определенным продуктам во время беременности трудно игнорировать. Клубника или арбуз среди зимы, огурец с медом или другие экзотичные желания у будущих мам – не редкость. Некоторые люди считают, что тело говорит вам, что нужно есть именно этот продукт по какой-то причине, в то время как другие считают, что это гормоны, которые влияют на пищевое поведение.
Но стоит ли уступать своим желаниям, зависит от того, какой продукт вы хотите. Брокколи? Конечно, ешьте в удовольствие. Пончики? Можно, но совсем немного – они калорийны. Если хочется мела или сырых овощей, подумайте о том, чтобы сдать анализ крови на железодефицитную анемию.
Здоровый набор веса
Прибавка массы - признак здоровой беременности. Однако, будущие мамы не должны прибавлять больше, чем нужно для поддержания здоровья и вынашивания ребенка. В среднем женщина должна набрать 12 кг (от 11 до 15 кг) во время беременности. Женщины с недостаточным весом должны набирать немного больше, а женщины с избыточным весом - немного меньше. Ваш врач определит идеальную прибавку веса, и будет контролировать набор массы на каждом приеме.
Когда вы узнаете, что беременны, постарайтесь не переходить к образу мышления «нужно есть для двоих». В первом триместре вы можете перейти на сбалансированную диету для беременной женщины, но вам не нужно есть намного больше, чем обычно. Потребность в калориях должна быть увеличена на 300-350 калорий в день во время беременности и на 500 калорий в день во время первых 6 месяцев лактации. Тогда можно говорить о здоровом наборе веса. Избыточные прибавки могут приводить к отложению лишнего жира, с которым потом, после родов, будет трудно бороться, и который негативно влияет на здоровье.
Нужно много жидкости
Большинство женщин не пьет достаточно воды, поэтому поставьте перед собой задачу - изменить это во время беременности. Прием жидкости уменьшает тошноту, регулирует температуру тела и увеличивает уровень энергии.
Старайтесь выпивать 8–10 стаканов воды в день. Всегда носите с собой бутылку с водой, если собираетесь куда-нибудь. Идеальным вариантом станет обычная питьевая вода. Хотя газированные напитки и фруктовые соки могут утолить жажду, именно вода лучше всего подходит для развивающегося ребенка. Кроме того, иногда можно использовать кислородные коктейли при беременности.

Сбалансированная диета беременной женщины должна быть направлена на употребление здоровой пищи и получение тех основных питательных веществ, которые необходимы для беременности, чтобы обеспечить вас и вашего малыша энергией в течение следующих девяти месяцев.
Женщина в положении нередко задумывается о том, что она должна пересмотреть свой рацион и составить его в соответствии с потребностями малыша. Действительно, беременность и питание — это неразрывно связанные понятия: питание будущей мамы может влиять на развитие ребенка во время беременности, а также на его здоровье после появления на свет. В то же время, мнения о том, какие продукты должны входить в рацион мамы, довольно часто в корне разнятся. Попытаемся разобраться в основах правильного питания во время беременности.

Замечательно, если будущая мама начала задумываться о своем рационе заранее и освоила основы здорового питания для планирующих беременность. В таком случае ей не составит большого труда наладить режим, будучи в интересном положении. Она уже знает, что правильное питание беременной женщины не должно быть однообразным, в меню необходимо внести блюда из различных продуктов питания: мяса, рыбы, злаков, овощей, фруктов и т.д.
Вполне логично, что здоровое питание для беременных исключает частое употребление вредных продуктов: фаст-фуда, соленых и копченых изделий, сладкого и мучного. Важно помнить, что в большинстве случаев, чрезмерное их потребление может негативно сказаться на ребенке и чтобы не навредить малышу, стоит их есть в меру.
В первом триместре будущую маму может мучать тошнота и рвота – признаки раннего токсикоза, из-за которых женщины нередко пропускают приемы пищи по утрам. Врачи настаивают, что на завтрак необходим хотя бы маленький перекус. Можно подобрать то, что не будет вызывать приступы тошноты: например, какой-нибудь фрукт или постный продукт.
Диетологи, которые дают советы по здоровому питанию, рекомендуют использовать такие методы, как запекание, тушение, варение либо приготовление на пару. При этом блюда сохраняют максимум витаминов для мамы и малыша.
Это золотое правило полезного питания беременных и кормящих матерей. Употребление не менее полутора-двух литров воды в день помогает вывести шлаки и наладить опорожнение кишечника.
Рацион будущей мамы в первом триместре должен быть здоровым и сбалансированным. Ешьте много овощей и фруктов — они богаты витаминами и клетчаткой. Не забывайте об углеводной пище — она удовлетворяет возросшие потребности женского организма в энергии. Не отказывайтесь от мясных и молочных продуктов, которые поставляют протеины — строительный материал для растущего плода. Время от времени устраивайте рыбные дни, чтобы получать достаточное количество незаменимых омега-кислот.
В начале беременности плод наиболее уязвим, поэтому будущей маме желательно питаться только качественной и свежей пищей. Особенно опасны на ранних сроках сырые продукты и блюда, прошедшие недостаточную термическую обработку, такие как непастеризованное молоко, сыры с плесенью, яйца всмятку, суши, мясо «с кровью» и т.д. Они могут привести к бактериальным инфекциям, опасным для здорового течения беременности.
Большинство женщин, планирующих зачатие, начинают следить за питанием перед беременностью. Но даже если будущая мама не задумывалась об этом ранее, никогда не поздно начать употреблять полезные продукты. Итак, как правильно питаться при беременности?
В 1 триместре диетологи рекомендуют постепенно переходить на здоровое питание. Слишком резкая смена рациона не принесет пользы. Питание на ранних стадиях беременности должно быть разнообразным. В 1 триместре следует плавно вводить продукты, содержащие полезные микроэлементы. Самое важное: сохранить хорошее настроение и самочувствие у будущей мамы.
Во 2 триместре идет бурное развитие плода. В этот период необходимо включить в рацион продукты, которые способствуют дальнейшему росту малыша. Идет развитие головного мозга, дыхательных органов, происходит закладка зубов и укрепляется костная система. Маме необходимо употреблять блюда, содержащие кальций и витамин D.
В 3 триместре необходимо как можно больше внимания уделить калорийности пищи. В этот период велика вероятность быстрого набора веса, который может осложнить последние недели беременности и процесс родов. При отеках, которые часто возникают в 3 триместре, следует проконсультироваться со специалистом и соблюдать специальную диету.
Нежирное мясо, яйца, нежирные сыр и творог, печень, бобовые, хлеб грубого помола, морская капуста, свежевыжатый сок, фрукты и овощи, зерновые культуры, морская рыба.
Хлеб с отрубями, молочные продукты, шпинат, печень морской рыбы, нежирное мясо, каши из зерновых, овощи и фрукты, зелень.
Как видно из таблицы, в первом и третьем триместре список не рекомендованных и разрешенных продуктов примерно одинаков. Самое главное — сделать еженедельное меню разнообразным и сбалансированным, которое поможет малышу правильно развиваться.
В организме будущей мамы постоянно происходят изменения, плод растет и развивается, а значит, потребность в веществах и микроэлементах меняется в зависимости от срока беременности. Питание беременной женщины по неделям должно оставаться здоровым и разнообразным. Однако нужно добавлять в рацион определенные продукты.
- 1-4 недели: кисломолочные продукты (особенно творог), зеленые овощи, яйца, брокколи, шпинат, овсяная каша, индейка;
- 5-10 недели: кисломолочные продукты, квашеная капуста, сухофрукты, нежирная говядина, фрукты, морсы;
- 11-16 недели: молоко и кисломолочные продукты (творог, кефир, сыры), нежирные рыба и мясо, фрукты и овощи;
- 17-24 недели: капуста, болгарский перец, морковь, постное мясо птицы, кролика, рыба, яйца, ягоды, зелень;
- 25-28 недели: зерновые каши (овсяная, гречневая), супы на нежирном бульоне, тушенное овощи, запеченное или отварное мясо.
- 29-34 недели: красная рыба, орехи, яйца, кисломолочные продукты.
- 35-40 недели: свежие фрукты, тушеные овощи, салаты, мясо в небольших количествах.
Специалисты отмечают, что питание беременной должно быть сбалансированным. В нем должны присутствовать источники белка, жиров, витаминов и минералов. Чем ближе сроки родов, тем более «легким» должен быть рацион будущей мамы.
Специалисты рекомендуют своим пациенткам использовать пирамиду питания для беременных. Врачи справедливо считают, что это графическое изображение, подобно таблице, обобщает всю необходимую информацию. Оно показывает, чем питаться во время беременности и что нельзя употреблять ни в коем случае. Для удобства восприятия продукты для здорового питания размещены в порядке уменьшения пользы (снизу вверх).
- зерновые;
- овощи и фрукты;
- молочные и мясные продукты;
- животные жиры, сладости.
Последний этаж — животные жиры и сладости — это те продукты, которых должно быть как можно меньше в питании беременной и кормящей женщины.
Итак, мы рассмотрели, как правильно питаться беременным: какие продукты лучше употреблять и какого режима приема пищи нужно придерживаться будущей маме. Беременность – это период, когда предоставляется отличная возможность позаботиться о себе и будущем ребенке. Женщине в «интересном положении» следует помнить о том, что питание играет важную роль в развитии плода. Кроме того, ежедневный рацион питания влияет на самочувствие и настроение самой мамы.
По большому счету, никакие продукты из ассортимента обычного супермаркета, если они не испортились и приготовлены правильно, не способны навредить крохе — только фигуре будущей мамы. Действительно вредные для плода продукты попадают на стол совсем другими путями: это крупная хищная морская рыба (может содержать значительное количество ртути), дичь (могут остаться частички свинца от дроби), продукты, купленные «на трассе», «у бабушки» и т.д. (состав токсичных веществ может быть очень разнообразным).
В течение всей беременности будущей маме нельзя употреблять спиртные напитки. Медицина считает, что безопасной дозы алкоголя в период вынашивания малыша не существует, поэтому от него нужно отказаться полностью.

Смотрите обучающие видео, в которых опытные мамы делятся своими секретами.

В течение последних двух месяцев беременности ребенок готовит энергетические запасы, ведь скоро он не будет постоянно питаться от вас.

Правильное, сбалансированное питание или витаминно-минеральные комплексы — что выбрать?

Если в первой половине беременности вы можете позволить себе пить, сколько хочешь, то во второй, возможно, столкнетесь с ограничениями.
Мы контролируем ситуацию и продолжаем поставки детского питания в магазины. Если у вас есть вопросы, обращайтесь на нашу горячую линию.
Мы считаем, что грудное вскармливание является идеальным питанием для младенцев, и всецело поддерживаем рекомендацию Всемирной организации здравоохранения об исключительно грудном вскармливании в течение первых шести месяцев жизни ребенка. Также мы признаем, что грудное вскармливание не всегда может быть доступно для родителей. Какой бы вариант кормления вы ни выбрали, клуб Nestlé Baby&me всегда готов предоставить новейшую научно обоснованную информацию, чтобы вы чувствовали поддержку и были уверены в том, что даете своему ребенку лучшее питание.
с помощью электронной почты или телефона
Войдите в систему, чтобы продолжить узнавать больше о правильном питании на каждом этапе развития вашего малыша!
Введите электронную почту или телефон.
Ссылка для авторизации выслана на e-mail.
pagespeed.lazyLoadImages.overrideAttributeFunctions();
ВАЖНОЕ ЗАМЕЧАНИЕ. Мы считаем, что грудное вскармливание является идеальным началом питания для младенцев и полностью поддерживаем рекомендацию Всемирной организации здравоохранения об исключительно грудном вскармливании в течение первых шести месяцев жизни с последующим введением адекватного питательного прикорма вместе с продолжением грудного вскармливания до двухлетнего возраста.
Мы также понимаем, что грудное вскармливание не всегда возможно для родителей, поэтому рекомендуем вам поговорить со своим лечащим врачом о том, как кормить ребенка, и получить совет о том, когда вводить прикорм. Если вы решите не кормить грудью, помните, что такое решение может быть трудно отменить и оно имеет социальные и финансовые последствия. Введение частичного кормления из бутылочки сократит количество грудного молока. Детскую смесь всегда следует готовить, использовать и хранить как указано на этикетке, чтобы избежать риска для здоровья ребенка.
Читайте также:

