Что можно есть при экземе беременным
Обновлено: 18.04.2024
Атопия — этот термин характеризует предрасположенность к развитию атопического дерматита, бронхиальной астмы и / или аллергического ринита.
Атопическая экзема — это воспаление кожи, которое вызывает сухость и зуд кожи. Поражает любые участки кожи, включая лицо, но самыми распространенными местами являются локти, колени, запястья и шея. Встречается с одинаковой частотой как у женщин, так и у мужчин, и обычно начинается в первые недели или месяцы жизни. Наиболее часто встречается у детей, поражая, по меньше й мере, 10% детей грудного возраста. Может сохраняться и у взрослых или после асимптомного периода может вернуться в подростковом и во взрослом возрасте. Многие факторы окружающей среды ухудшают состояние кожи при экземе. К ним относятся повышенная температура, пыль, контакт с раздражающими средствами (например , мыло или моющие средства), стресс и инфекции. Также ухудшается состояние кожи при экземе во время беременности (см. ниже).
Атопический дерматит беременных возникает у женщин, которые уже страдают экземой, и вызывает обострение болезни (примерно у 20% больных атопическим дерматитом беременных). Помимо этого, существует группа женщин, у которых первое проявление этого заболевания началось в период беременности (к ним относится оставшиеся 80% случаев). Зачастую они имеют более чувствительную кожу с тенденцией к сухости и раздражению (так называемый атопический диатез), а также возможно, что кто-то из их родственников страдает атопическими заболеваниями (астма, аллергический ринит, атопический дерматит).
Атопический дерматит беременных развивается обычно в течение первой половины периода беременности (у 75% — до третьего триместра). АДБ ранее был известен как «почесуха беременных», но в это определение не входят все виды изменений кожи, которые могут наблюдаться при этом виде заболевания. Поэтому это название уже не употребляется.
Какова причина атопического дерматита беременных? Причина полностью не ясна. Атопия — заболевание, которое носит наследственный характер (см. ниже) и проявляется на генетическом уровне. Люди-атопики имеют сверхактивную иммунную систему и склонность к воспалению кожного покрова (покраснение и эрозии). Защитный барьер кожи у таких людей не работает как надо, и поэтому кожа склонна к сухости и развитию инфекций . Во время беременности иммунная система значительно изменяется, что может привести к ухудшению существующего дерматита или проявлению первых признаков развития атопического дерматита. Эти изменения обычно проходят после родов; хотя рецидив заболевания может проявиться у некоторых женщин во время повторной беременности.
Носит ли атопический дерматит семейный характер? Да. Атопическая экзема (также как и астма или сенная лихорадка), как правило, встречается в семьях людей, страдающих этими заболеваниями. Если один или оба родителя поражены экземой, астмой или поллинозом, вероятнее всего, что их дети будут склонны к этим видам заболеваний. Также, из-за наследственности, у вашей сестры или матери тоже мог возникнуть атопический дерматит во время беременности. Существует высокая вероятность появления атопического дерматита во время последующих беременностей.
Каковы симптомы атопического дерматита беременных и как он выглядит? Главным симптомом является сильный зуд, который может доставлять дискомфорт во время сна. Важность кожной сыпи зависит от типа АДБ. Если вы страдаете ухудшением уже существующей экземы, вероятно, что ваша кожа будет красной и сухой. Если экзема активная (во время обострения), у вас могут образоваться небольшие пузырьки с прозрачным содержимым на кистях и стопах или на коже может возникнуть мокнутие. На участках кожи, которые подвергаются постоянным расчесам, кожа может огрубеть, возникает так называемая лихенификация. Если у вас впервые появился атопический дерматит во время беременности, то сыпь проявляется в более легкой форме. Две трети пациентов страдают от красных, зудящих, шелушащихся пятен (так называемый экзематозный тип АДБ ). Очагом поражения, также как и при атопической экземе, является шея, грудь, локтевые сгибы и подколенные ямки. Еще треть пациентов имеет мелкие узелки (1 - 2 мм), или несколько большие бляшки (5 - 10 мм), иногда с наличием небольших открытых ран (экскориаций, которые появляются в результате расчесов кожи) на животе, спине и конечностях (так называемая «почесуха»).
Как поставить диагноз атопического дерматита беременных? Обычно легко установить диагноз при обострении уже существующей экземы на основании характерной клинической картины, и учитывая историю болезни. Однако при первом проявлении атопического дерматита диагноз установить труднее. Его можно спутать с таким заболеванием кожи, как чесотка или с кожной сыпью, вызванной аллергией на медицинские препараты, и другими специфическими кожными заболеваниями, возникающими во время беременности. Лучше всего рассказать вашему семейному врачу об атопическом дерматите у вас или у членов вашей семьи, а также о предрасположенности к другим атопическим заболеваниям (так называемый атопический диатез, см. выше).
Может ли повлиять атопический дерматит беременной женщины на будущего ребенка? Нет, проявление сыпи у матери не причиняет никакого вреда ребенку. Однако на фоне атопического дерматита у ребенка может развиться генетическая предрасположенность к атопическим заболеваниям (экзема, астма или сенная лихорадка).
Можно ли вылечить атопический дерматит беременных? Не полностью; из - за генетической предрасположенности к этому заболеванию. Но есть много способов контролировать его. В особенности первые проявления атопического дерматита хорошо поддаются лечению и легко контролируются.
Как лечить атопический дерматит при беременности? Основной целью лечения является облегчить зуд и уменьшить воспаление и покраснение кожи. Важно, чтобы во время беременности использовались лечебные препараты, которые являются полностью безопасными для здоровья матери и ребенка. Чаще всего используют увлажняющие средства, стероидные кремы или мази.
Увлажняющие (смягчающие кремы и мази) могут применяться несколько раз в день для предотвращения сухости кожи. Их много, поэтому важно выбрать именно то средство, которое вам подходит. Увлажняющие средства для ванн и использование заменителей мыла во многих случаях приносят облегчение. Не рекомендуется слишком часто принимать ванну или душ, это пересушивает кожу.
Стероидные кремы или жирные мази, содержащие стероиды часто необходимы для уменьшения симптомов. Их следует наносить только на пораженные участки кожи. Следует использовать самые слабые (например, гидрокортизон) или средней силы стероидные кремы. Количество крема должно быть минимальным. В идеальном случае 1 - 2 маленьких тюбика (15 - 30 гр.) будет достаточно. Тем не менее, в более тяжелых случаях, использование более сильного стероидного крема или мази в больших количества всегда предпочтительнее приема стероидов в виде таблеток.
Назначение стероидных таблеток является последним шагом для контролирования состояния, они должны приниматься только в небольших дозах и в течение короткого периода времени. Преднизолон является препаратом, который назначают во время беременности в случае серьезных обострений экземы.
Некоторые пациентки могут также воспользоваться дополнительными методами лечения, например, ультрафиолетовыми лучами (УФ типа B), которые считаются безопасными во время беременности.
Антибиотики могут оказаться необходимыми при мокнутии. Это может означать, что экзема инфицирована бактериями.
Следует избегать использования крема или мази, которые подавляют иммунную систему, такие как такролимус (Protopic ®) и пимекролимус (Elidel ®), поскольку они не получили лицензию на применение во время беременности. Хотя считается, что неофициальное использование этих препаратов на ограниченных областях кожи не причиняет вреда будущему ребенку, но серьезные исследования в этой области не проводились.
Кроме этого, зуд кожи могут облегчить антигистаминные препараты. Безопасными лекарствами в период беременности считаются:
- Седативные (успокоительные): клемастин, диметинден, хлорфенирамин.
- Неседативные: лоратадин, цетиризин.
Насколько это лечение является безопасным для здоровья матери и ребенка? Необходимо ли специальное наблюдение? Применение самых слабых или средней активности стероидных кремов или мазей в умеренных количествах является безопасным во время беременности. Сильные стероидные кремы или мази могут повлиять на развитие плода. Дети в этих случаях могут родиться с недостаточным весом, особенно при применении стероидных кремов или мазей в больших дозах (более, чем 50 г - 1/2 большого тюбика в месяц, или больше 200 - 300 г - 2 - 3 - больших тюбика в течение всего периода беременности). Короткие курсы (около 2 - х недель) преднизолона (стероиднoй таблетки), который является препаратом выбора среди таблетированных стероидных гормонов во время беременности, обычно не причиняeт вред ребенку. Однако оральное применение больших доз (более 10 мг в день) преднизолона в течение более длительного периода (более 2 - х недель) в течение первых 12 недель беременности может привести к развитию «заячьей губы» или «волчьей пасти» у ребенка. Продолжительное лечение стероидными таблетками (в котором обычно нет необходимости при АДБ) может также повлиять на развитие ребенка в целом, в частности на рост плода.
При применении стероидных таблеток у матери существует риск развития диабета (высокий уровень сахара) и гипертонии (высокое артериальное давление). Поэтому в дородовых клиниках должны проводиться постоянные измерения кровяного давления и анализы мочи, в то время как УЗИ может определить отклонения в развитии ребенка.
Возможны ли нормальные роды? Да.
Могут ли женщины с атопическим дерматитом беременности кормить грудью? Да. Даже при лечении стероидными таблетками женщина может кормить ребенка грудью, так как только незначительное количество стероидов попадает в грудное молоко. Однако эти женщины подвергаются риску развития экземы сосков из-за повышенной чувствительности кожи. Поэтому рекомендуется применение увлажняющих кремов для этой части тела. Если это стероидные кремы, то перед кормлением грудью ее нужно тщательно вымыть, чтобы предотвратить попадание в рот ребенка.
Несмотря на все усилия, которые были предприняты для того, чтобы информация, приведенная в данной информационной брошюре, являлась точной, не каждый из описанных способов лечения подходит или является достаточно эффективным для всех пациентов. Ваш лечащий врач сможет предоставить вам более подробную информацию.
Общая информация данной брошюры была заимствована из информационной брошюры для пациента (BAD). Эта брошюра была подготовлена рабочей группой "Kожные заболевания во время беременности", Европейской академии дерматологии и венерологии (ЕАДВ) и может не отражать официальной точки зрения Академии.

Кожа — самый большой орган человека, который выполняет барьерную функцию. И часто именно кожа первой реагирует на контакт с аллергенами.

У некоторых людей генетически обусловлена атопия — особенность конституции, которая заключается в чрезмерной, несоразмерной реакции на контакт с аллергенами, химическими веществами и факторами окружающей среды. Атопия отличается от истинной аллергии, не считается болезнью, а рассматривается врачами как особенность организма. Возникает обычно при длительном воздействии раздражающего фактора и не всегда приводит к повышению уровня иммуноглобулина Е.
Если человек склонен к атопии, то периодически у него может возникать атопический дерматит — воспаление кожи, проявляющееся следующими симптомами:
- раздражение, зуд;
- покраснение кожи;
- небольшие высыпания, пузырьки;
- шелушение кожи.
Так как атопический дерматит — хроническое заболевание, кроме лечения в период обострения необходима коррекция образа жизни. Важно придерживаться диеты, чтобы избежать проявлений болезни или хотя бы сделать ремиссию максимально длительной.
Диета очень важна при любых кожных заболеваниях. Врачи давно знают, что правильно подобранное питание помогает уменьшить проявления псориаза, экземы и способствует стойкой ремиссии. Это справедливо и в отношении атопического дерматита. Важно сказать, что под диетой понимается не ограничение калорийности рациона, не сокращение употребления жиров и углеводов, а сбалансированное, качественное питание, способное обеспечить организм ценными нутриентами, не перегрузив его аллергенами и пищевым мусором.

Гипоаллергенная диета при атопическом дерматите
Вот основные рекомендации по организации питания при атопическом дерматите:
- важно исключить все потенциально вредные продукты, которые негативно влияют на желудочно-кишечный тракт: чипсы, сухарики, шоколадные батончики, майонез, газированные напитки, леденцы с красителем, пирожные;
- негативно влияют на кожу копчености, сосиски, сардельки, то есть любые виды переработанного мяса;
- стоит избегать бульонов, лучше варить супы на овощных отварах или просто на воде;
- плавленые сыры под запретом, а вот нежирный сыр твердых сортов можно есть — он полезен и богат кальцием;
- как ни странно, но могут навредить и некоторые овощи — редис, редька, квашеная капуста, маринованные овощи и соленья, баклажаны, красный сладкий перец, помидоры;
- лучше на время отказаться от земляники, клубники, цитрусовых, облепихи, ананасов, дыни;
- кофе, какао и шоколада стоит избегать, во всяком случае в моменты обострений, а во время ремиссии снизить их потребление;
- вместо цельного молока стоит пить кефир или простоквашу;
- от морепродуктов и рыбы лучше на время отказаться;
- под запретом мед и сдобная выпечка, все орехи;
- можно есть нежирные сорта мяса, все крупы, кроме манной, кисломолочные продукты, твердые неострые и сычужные сыры, хлеб второго сорта или цельнозерновой, зеленые овощи, например, кабачки, патиссоны, стручковую фасоль, огурцы, зелень;
- кофе можно заменить отваром шиповника, некрепким чаем;
- в качестве лакомства очень хорошо запекать яблоки, они богаты калием, также можно сварить компот из сухофруктов, не добавляя изюм.

Достаточно много продуктов можно себе позволить, поэтому нет ничего сложного в организации полноценного рациона, который позволит улучшить состояние кожи.
Важны не только продукты, но и способ их приготовления. При атопическом дерматите нельзя жарить пищу, лучше варить, запекать и готовить на пару.
Часто атопический дерматит поражает детей, которые реагируют даже на незначительное попадание аллергена в организм. Например, ребенок съедает несколько ягод земляники, и через некоторое время у него возникают кожные реакции, ухудшается настроение и общее самочувствие. Но часто с возрастом такие реакции проходят или становятся намного менее выраженными, тогда можно будет снять или ослабить ограничения. Если атопия сохраняется и во взрослом возрасте, придется корректировать свою жизнь и придерживаться общей гипоаллергической диеты хотя бы в острый период. Диета вносит весомый вклад в улучшение состояния при атопическом дерматите, как и рациональное питание при псориазе. Если перестроить питание тяжело, можно вести пищевой дневник и составлять меню на неделю.

Во время беременности по физиологическим причинам у женщины меняется иммунитет. Это может быть причиной обострения хронических проблем и появления новых заболеваний. Кроме того, сказываются гормональные изменения. В первую очередь от них страдает кожа, которая становится подверженной различным заболеваниям: акне, дерматозам, крапивнице, грибковым инфекциям и пр.

По тем же причинам при беременности возникает экзема, доставляющая сильный дискомфорт из-за зуда, сыпи и покраснений. Ситуация осложняется тем, что в этот период можно использовать не все лекарства. В связи с этим предлагаем разобраться в вопросе, чем лечить экзему при беременности, какие препараты и методы можно использовать, а какие нельзя.
Особенности развития экземы при беременности
У большинства беременных обостряется экзема, которая была еще до беременности. Хотя нередко заболевание возникает у тех, кто до этого с ним не сталкивался. Это объясняется снижением иммунитета и гормональными изменениями, что выступает распространенными причинами развития экземы.

Заболевание имеет неифекционную природу, поэтому не оказывает существенного влияния на плод. Больше дискомфорта испытывает женщина, из-за постоянного зуда ухудшается ее эмоциональное и физическое состояние, могут появляться проблемы со сном и аппетитом. Поэтому обострение обязательно требует лечения, которое подбирают исходя из характера и тяжести симптомов.
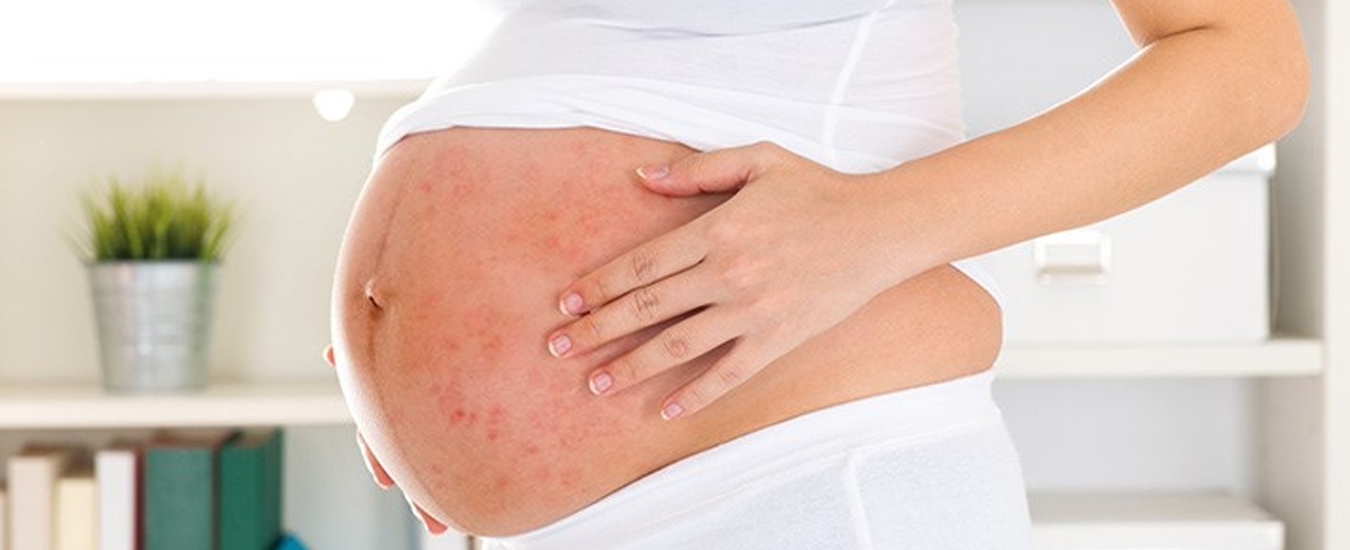
Характер обострений
Течение и выраженность экземы, как и других кожных заболеваний при беременности изменяется. Чаще происходят обострения. Причем экзема, для которой характерны внезапные рецидивы, может протекать еще тяжелее, чем до беременности. Течение болезни настолько непредсказуемо, что может, наоборот, наступить ремиссия, которая продолжается вплоть до родов, а затем опять сменяется обострением.
Обострение экземы при беременности по степени распространение уступает только атопическому дерматиту беременных, который характеризуется экзематозной (чаще всего) или папулезной (реже) сыпью. Она возникает на шее, сгибательных поверхностях конечностей, в области живота. Наиболее распространены очаги экземы на руках в районе кистей. Есть редкая форма заболевания — экзема сосков. В обоих случаях обострение приходится в основном на первый-второй триместры.
Как лечат экзему при беременности
Поскольку экзема во время беременности может иметь разный характер течения, способы коррекции симптомов подбирают индивидуально. Общий принцип лечения заключается в назначении мазей и других местных средств, которые будут оказывать минимальное влияние на организм женщины.

Возможно, кроме дерматолога и гинеколога потребуется консультация других узких специалистов, например, гастроэнтеролога, который исключит болезни желудка, или лора, который обнаружит воспаления ЛОР-органов. Это объясняется тем, что причиной обострения экземы может стать другое заболевание. С учетом этого, а также принимая во внимание срок гестации и симптомы, врач подбирает, как и чем лечить экзему при беременности.

Гормональные препараты
Использовать гормональные мази можно только по назначению врача. Такие препараты могут оказывать негативное влияние на плод. По этой причине их не используют в первом триместре беременности. Большинство гормональных мазей разрешены с 12-16 недель и при условии, что потенциальная польза для женщины выше риска для плода. Оценить это может только специалист, который учтет способность того или иного лекарства проникать через плаценту и его влияние на тонус матки.
Гормональные мази от экземы при беременности стараются назначать в крайних случаях, когда нормализация режима питания и негормональные средства не дали результатов. Другое правило — использовать такие серьезные препараты краткими курсами и только местно, т. е. для обработки кожи, а не приема внутрь.
Негормональные препараты
В большинстве случаев лечение экземы у беременных происходит с применением негормональных мазей, которые мягко влияют на организм женщины, помогая устранить воспаление и неприятные симптомы. Среди таких препаратов выделяют Бепантен, Элидел, Цинковую мазь.
В клинике «ПсорМак» для лечения используют негормональную мазь на основе растительных компонентов, разработанную по авторской методике доктора В. Ф. Мака, имеющего опыт в дерматологии более 25 лет. Уникальный способ лечения помог уже сотням пациентов, в чем можно убедиться, изучив их отзывы и результаты лечения. Растительная мазь не раздражает кожу и не усугубляет течение болезни, а мягко снимает покраснение, воспаление, зуд и другие неприятные симптомы экземы.
Диета и профилактика
Чтобы не провоцировать обострение экземы, женщине необходимо соблюдать диету. Полезно употреблять много овощей и фруктов, свежей зелени, круп, нежирного мяса, молочных продуктов. Избегать необходимо:
- выпечки,
- шоколада,
- цитрусовых,
- орехов,
- цельного коровьего молока,
- морепродуктов,
- красных овощей и фруктов,
- меда.
В доме не должно быть никаких аллергенов вроде перьевых подушек или ковров, в которых могут находиться клещи. Необходимо меньше контактировать с бытовой химией — проводить уборку и мыть посуду в перчатках. Одежда должна быть из мягких натуральных тканей с небольшим содержанием вискозы, без синтетики и шерсти.

Экзема — один из распространенных видов дерматоза (заболевания кожи) наряду с дерматитом и псориазом. Бывает острой или хронической (рецидивирующей). В последнем случае болезнь протекает со сменой периодов обострения и ремиссии (облегчения), когда симптомы ослабевают или исчезают почти полностью.
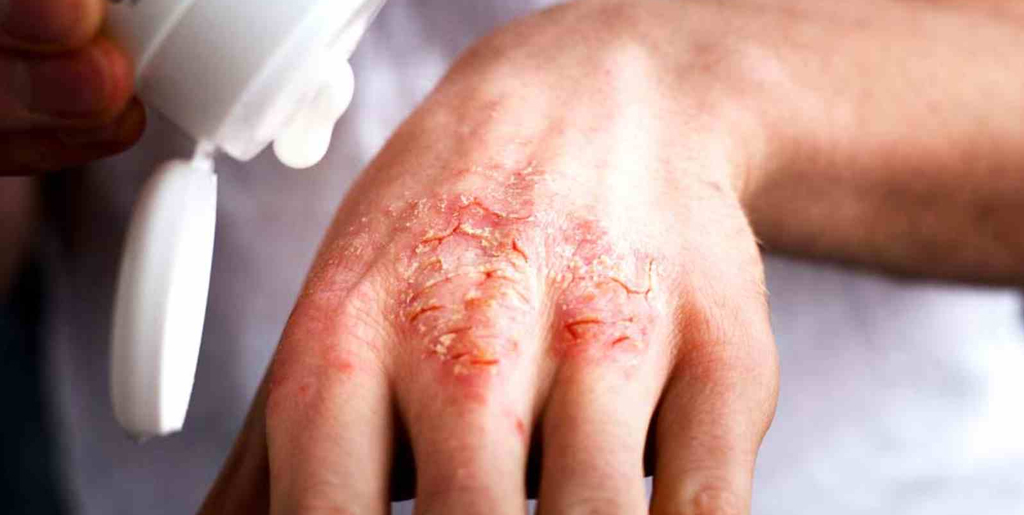
Почему экзема становится хронической
Хроническая экзема развивается, если долгое время не лечить острую стадию заболевания. Другой причиной выступает постоянное влияние на человека аллергенов. Из-за этого острая форма не поддается лечению и переходит в хроническую. К этому приводят аллергены, попадающие в организм через органы дыхания, пищеварительную систему, а также контактные аллергены, которые негативно влияют на кожу. Также хроническое воспаление поддерживают:
- долгий контакт с водой, особенно горячей;
- хронические бактериальные, грибковые инфекции;
- постоянный стресс, эмоциональное перенапряжение и недостаток сна;
- воздействие на кожу горячего, сухого или холодного воздуха.
Это основные причины хронической экземы. Кроме того, рецидивирующее течение свойственно ряду определенных форм заболевания:
- Дисгидротической экземы. Для заболевания характерно сезонное обострение, т. е. усиление симптомов при смене двух контрастных сезонов — жаркого лета и холодной зимы.
- Нуммулярной экземы. Ее можно распознать по высыпаниям, которые по форме напоминают монеты. Без лечения болезнь длится неделями и месяцами, усугубляясь со временем. И даже после лечения болезнь легко может вернуться, т. е. пациент вновь сталкивается с обострениями.
- Варикозной экземы. Возникает при хронической недостаточности вен ног, при которой замедляется кровообращение. Экзема встречается у 2,7-10% пациентов с таким диагнозом. Болезнь имеет хроническое, рецидивирующее течение и склонность к прогрессированию.
- Себорейной экземы. Еще одна хроническая форма, причиной которой выступает неправильная работа сальных желез. Из-за этого на волосистой части головы, лбу и крыльях носа возникают розовые зудящие пятна.
Особенности протекания хронической экземы и отличия от острой
О хронизации процесса можно говорить, если впервые возникшие симптомы не прошли за 2 месяца. Экзема хронического течения, в отличие от острой, протекает в 2 стадии, такие как обострение и ремиссия, которые сменяют друг друга. Рецидивы обычно происходят в холодное время года, а в теплое можно заметить улучшение. Кроме низкой температуры обострение могут спровоцировать:
- повышенная потливость;
- контакт с аллергенами, например, цветочной пыльцой;
- стрессы и переживания;
- ослабление иммунитета;
- прием некоторых лекарств;
- употребление аллергенных продуктов.
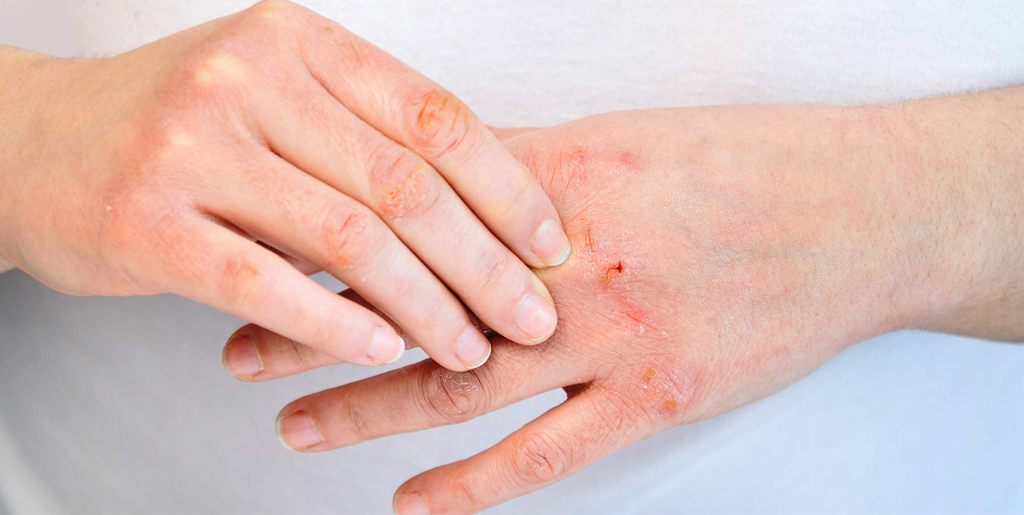
При хронической стадии экземы всегда есть сыпь и зуд. Причем зуд обычно предшествует появлению высыпаний и по нему можно определить, что скоро произойдет обострение. При хронической экземе на коже больше сухих корок, чем мокнущих высыпаний, из-за чего такую форму заболевания иногда называют сухой. Корки трескаются, сильно зудят, вызывая дискомфорт и даже бессонницу.
При обострении признаки хронической экземы усиливаются. Рядом с сухими корками появляются новые мокнущие высыпания, но из них выходит меньше экссудата, чем при острой форме. К другим характерным симптомам относятся:
- сильное шелушение кожи;
- нарушение пигментации кожи, развитие пигментных пятен;
- выраженный линейный рисунок на коже;
- чрезмерное уплотнение и огрубение очагов высыпания;
- расчесы и трещинки на участках утолщения.
Хроническая экзема в стадии ремиссии проявляется постоянным шелушением очагов поражения. Кожа на этих местах рубцуется, поэтому становится плотной, может приобретать сине-красный оттенок у смуглых людей и бледно-розовый или бежевый у светлокожих.
Как лечить хроническую экзему
Острая и хроническая экзема имеют несколько разные принципы лечения. Это обусловлено тем, что рецидивирующая форма заболевания сложно поддается терапии, обострения все равно часто происходят. Поэтому важно обратиться к врачу как можно раньше, чтобы не затягивать процесс.

Основные принципы борьбы с хронической экземой:
- Исключить провоцирующие факторы. Необходимо прекратить влияние негативных факторов на организм. Если это аллерген, нужно его устранить, исключить контакт с кожей, если стресс — избавиться от переживаний, если прием лекарств — обратиться к врачу за назначением аналогов.
- Снять зуд. Чтобы человек перестал травмировать кожу расчесыванием и усугублять процесс, необходимо избавить его от зуда. Для этих целей применяют антигистаминные препараты.
- Устранить сухость кожи. В этом помогают отшелушивающие эмульсии и влажные компрессы, которые кроме увлажнения кожи уменьшают зуд.
Главное в лечении — остановить воспаление. Здесь необходима эффективная мазь от хронической зудящей экземы, которая обладает нужным противовоспалительным действием, но не является для кожи провоцирующим фактором и не имеет большое количество побочных эффектов. В клинике «ПсорМак» для этих целей применяется особая мазь на растительных компонентах, разработанная по собственному рецепту. В отличие от гормональных средств она не вызывает обострений и не усугубляет течение болезни.
Лечение экземы всегда назначается индивидуально. Поэтому, если вы столкнулись с заболеванием и вам кажется или вы уверены, что оно перешло в хроническую стадию — обратитесь к дерматологу клиники «ПсорМак». В рамках консультации специалист поставит предварительный диагноз, назначит дополнительные исследования, на основе которых пропишет действенные препараты и даст другие рекомендации для достижения ремиссии заболевания.
Один из эффективных способов борьбы с кожными заболеваниями – соблюдение основ правильного питания. Предлагаем вам ознакомиться с диетой при экземе. Наряду с назначенным врачом медикаментозным лечением и физиотерапевтическими процедурами, скорректированное питание при экземе способно существенно уменьшить проявления заболевания. Благодаря приведенным ниже советам, а также сводной таблице запрещенных и разрешенных продуктов, вам будет намного проще избежать обострений болезни и продлить периоды ремиссий.

Гипоаллергенная диета при экземе у взрослых и детей: что можно есть?
Список продуктов, разрешенных при кожных болезнях, должен озвучивать доктор, ориентируясь при этом на интенсивность экземы, ее природу, симптомы и общее состояние здоровья. Каждый случай по-своему индивидуален, поэтому то блюдо, которое вызывает обострение заболевания у одного пациента, может быть совершенно безопасным для другого. Однако существует ряд общих ограничений: их следует придерживаться большинству людей, страдающим от кожного зуда, покраснений и высыпаний.
Каким же должно быть питание при экземе на руках, ногах и других частях тела?
В первую очередь, нужно отметить оптимальный способ приготовления еды. Придется отказаться от жареных блюд. В некоторых случаях такой отказ может быть временным и вступать в силу только в период обострений заболевания. Однако пациент существенно улучшит состояние здоровья, если исключит жареные продукты совсем. В качестве альтернативы можно употреблять запеченные блюда, а в некоторых случаях – приготовленные на гриле (однако этот аспект обязательно нужно обсудить с врачом).
Блюда, которые входят в меню диеты при экземе, рекомендуется отваривать или готовить на пару. Что касается свежих овощей и фруктов, то они в большинстве случаев употребляются в сыром виде (исключение могут составлять яблоки и груши – их часто запекают). Овощные и фруктовые соки не должны иметь в составе сахар и консерванты. Если соки концентрированные, лучше разбавлять их водой.

В большинстве случаев обострение экземы вызывает белковая пища, блюда с высоким содержанием крахмала и сахара, а также овощи, ягоды и фрукты красного, черного, желтого и оранжевого цветов. Однако так как диета должно быть сбалансированной и полноценной, нельзя слепо отказываться от всех видов белковой пищи и сладостей, чтобы полностью переключиться на безопасные растительные продукты. Именно поэтому не рекомендуется составлять себе рацион самостоятельно: делать это должен квалифицированный аллерголог, дерматолог или диетолог. При этом и сам пациент должен достаточно хорошо ориентироваться в разрешенных и запрещенных продуктах, чтобы находить должную замену потенциально опасным блюдам.

Какие же продукты подходят для составления меню диеты при экземе, а от каких стоит отказаться? Ответ вы найдете в таблице:
Читайте также:

