Что может быть если кровь попала под кожу
Обновлено: 24.04.2024
Порез – это повреждение кожи, нанесенное острым предметом. Небольшие порезы задевают только кожу и жировую ткань непосредственно под кожей, они обычно проходят самостоятельно. Более серьезные порезы (резаные раны) могут затрагивать мышцы, сухожилия, кровеносные сосуды, связки и нервы. Такие повреждения должен осмотреть врач.
Царапины и ссадины – это поверхностное повреждение одного или нескольких слоев кожи. Царапины и ссадины обычно затрагивают самый верхний слой. Из них может идти кровь, но они никогда не становятся зияющими. Обычно царапины и ссадины возникают при падении на руки, колени и локти. Поскольку они часто задевают много нервных окончаний, они бывают очень болезненными. Обычно царапины и ссадины быстро проходят, но в случае попадания инфекции необходимо обратиться к врачу. Хотя царапины и ссадины обычно являются очень незначительными повреждениями и на них не обращают большого внимания, их необходимо промыть и продезинфицировать, чтобы не допустить попадания инфекции и возникновения шрамов. Инфекция может попасть при любом повреждении кожи, даже при самой легкой царапине.
Cимптомы
Обычно при порезах и ссадинах возникает небольшое кровотечение, которое останавливается через 10 минут. При развитии кровотечения, которое не удается остановить в течение 20 минут, или порез был сделан грязным предметом (ржавый нож, лопата и т.д.) и в ране есть инородных предметов (грязь, осколки), необходимо обратиться к врачу. Также следует обратиться за медицинской помощью, если имеется необходимость введения противостолбнячной сыворотки (если последний раз она была введена более 10 лет назад), при глубоких или длинные порезах, порезах на лице, в случаях, когда невозможно соединить края раны с помощью пластыря или имеется зияющая рана. Глубокие порезы в области суставов, ладоней, лица, шеи, груди или любых других участков, где вы не допускаете возникновения шрамов, порез у маленького ребенка, особенно если он срывает повязку, признаки инфекции (покраснение, боль и припухлость вокруг раны), онемение поврежденного участка также требуют осмотра врача. Необходимо вызвать скорую помощь, если имеется неконтролируемое кровотечение, невозможность нормально двигаться или шевелить пальцами рук и ног, признаки шока.
Осложнения
- сильное кровотечение при повреждении крупных сосудов;
- инфекция раны, которая проявляется в виде воспаления, жара, сильной боли и образования гноя; . Это заболевание центральной нервной системы (головной и спинной мозг), вызываемое бактериальной инфекцией, попавшей в рану.
Первая помощь при порезах, ранах и ссадинах
Следует промыть рану слабым раствором антисептика, наложить давящую повязку.
При выраженном кровотечении или пульсации крови следует немедленно обратится за медицинской помощью.
Убедитесь, что в ране нет грязи, осколков или других инородных тел.
Обратитесь к врачу, если вы не можете сами промыть и очистить рану от инородных тел.
Перебинтуйте рану самостоятельно, используя стерильные бинты или салфетки. При неглубоких порезах можно использовать бактерицидный пластырь.
Повязку накладывайте поперек, а не вдоль, чтобы соединить края раны и ускорить заживление.
Влажные раны заживают быстрее и после них остаются меньшие шрамы, чем от сухих ран. Корка, образующаяся на сухих ранах, препятствует обновлению клеток эпидермиса (поверхностного слоя кожи).
Что может сделать врач
Закрыть зияющую рану, наложив швы или специальную повязку, очистить рану. Оценить глубину повреждения, при необходимости госпитализировать для оказания медицинской помощи (при повреждении сосудов, сухожилий и нервов).
Выписать антибиотики при бактериальной инфекции. Ввести противостолбнячную сыворотку при необходимости.
Советы хирургам по защите от инфекций передающихся через кровь
1. Какие заболевания, передающиеся с кровью, имеют наибольшее значение для хирурга?
Обычно среди возбудителей, передающихся при контакте с зараженной кровыо, основное внимание уделялось вирусу иммунодефицита человека (ВИЧ), однако рост заболеваемости гепатитом С в Северной Америке привел к тому, что именно гепатит сейчас является наиболее частым среди заболеваний, передающихся таким путем.
В настоящее время инфицирование вирусом гепатита В, который уже почти 50 лет считается профессиональной патологией хирургов, реже приводит к развитию заболевания, что связано с распространением прививок и разработкой сравнительно эффективной схемы лечения в случае контакта с вирусом.
2. Каков сравнительный риск заражения ВИЧ, HBV и HCV?
а) ВИЧ. На данный момент приблизительно 1 миллион жителей США инфицированы ВИЧ. Последние наблюдения показывают, что передача ВИЧ в больничных условиях происходит редко. Медработники составляют только 5% от всех больных СПИДом, и у большинства из них есть другие факторы, помимо профессиональных, вероятно, и вызвавшие заболевание. Наибольший профессиональный риск отмечен у медицинских сестер и работников лабораторий.
С 1 января 1998 года не отмечено ни одного документированного случая передачи ВИЧ от больного к врачу в результате профессионального контакта.
б) HBV. Нет сомнений, что все хирурги за время нормальной трудовой карьеры контактируют с HBV. Считается, что 1,25 миллиона жителей США болеют хроническим гепатитом В. Чрескожная инъекция инфицированной иглой приблизительно в 30% случаев приводит к развитию острого заболевания. В 75% гепатит В протекает клинически скрыто, а 10% инфицированных на всю жизнь остаются носителями вируса.
У многих носителей, потенциально заразных для окружающих, заболевание протекает бессимптомно, с минимальным прогрессированием или без прогрессирования. Примерно в 40% болезнь постоянно прогрессирует, приводя к циррозу, печеночной недостаточности или даже к генатоцеллюлярному раку.
в) HCV. Гепатит С стал для хирургов самой главной проблемой. Считается, что хроническим гепатитом С страдают приблизительно 4 миллиона жителей США. Риск сероконверсии при чрескожной инъекции инфицированной иглой составляет около 10%, однако в 50% острое заболевание приводит к хроническому носительству инфекции. О течении гепатита С до сих пор существуют различные мнения, однако почти у 40% больных хроническая HCV-инфекция приводит к развитию цирроза.
В последнем случае высок риск развития рака печени, вероятность которого достигает 50% в течение 15 лет.
3. Обеспечивает ли вакцинация против гепатита В полную защиту от заболевания?
В настоящее время для всех хирургов и лиц, работающих в операционной, доступна эффективная вакцинация против гепатита В. Вакцину против гепатита В получают с помощью рекомбинантной технологии; она не является разрушенными частицами вируса, полученными от инфицированных людей. Вводят три дозы вакцины, после чего следует определить титр поверхностных антител, чтобы убедиться в успешности вакцинации.
Приблизительно у 5% вакцинированных людей выработки антител не происходит и требуется повторная вакцинация. Некоторые люди остаются рефрактерными к вакцинации, для них сохраняется риск острого гепатита В. Вакцинация не гарантирует иммунизацию.
Согласно некоторым исследованиям, 50% практикующих хирургов не обладают достаточным иммунитетом к HBV из-за различных причин: отсутствия вакинации у старых хирургов, более чем 5-летнего срока после вакцинации, недостаточного количества рекомбинантной вакцины или неправильной вакцинации и, наконец, неспособности выработать соответствующий иммунный ответ.
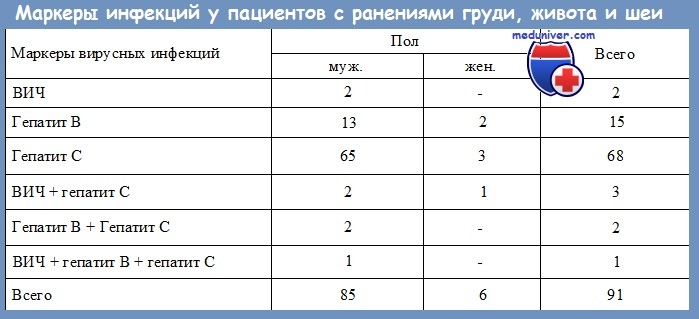
4. Существует ли риск заражения больных от хирургов, инфицированных HBV?
Передача вируса гепатита В от хирурга к больному документирована. Анализ крови хирургов, которые могут заразить больных, как правило, положителен на е-антиген вируса гепатита В. Е-антиген является продуктом распада вирусного нуклеокапсида и говорит об активной репликации вируса в печени. Обнаружение е-антигена свидетельствует о высоких титрах вируса и сравнительно высокой заразности больного.
Большое количество документированных случаев передачи гепатита В больным от лиц, занятых в хирургии, может вызвать особенные проблемы и ограничение клинической деятельности для клиницистов, передавших эту инфекцию. В одном из последних отчетов из Англии сообщается о передаче вируса гепатита В больному даже от хирурга с отрицательным анализом па е-антиген HBV.
В последнее время одна национальная организация призывает ограничить деятельность е-антиген-положительных хирургов. Вопрос, можно ли хирургу с хроническим гепатитом В продолжать практику, будет обсуждаться в будущем.
5. Какова правильная тактика при чрескожном контакте с кровью больного, у которого есть гепатит В?
Тактика зависит от вакцинированности медработника. Если он вакцинирован и имеет положительный титр антител, то ничего предпринимать не надо. Если медработник не вакцинирован и не имеет антител к HBV, то ему или ей следует ввести дозу анти-HBV иммуноглобулина и начать серию вакцинации против гепатита В.
Медработникам, которые ранее были успешно вакцинированы от гепатита В, однако не имеют или имеют незначительный титр антител, следует ввести дозу анти-HBV иммуноглобулина и повторную дозу вакцины против гепатита В. Поскольку в большинстве случаев таких контактов с больным неизвестно, инфицирован он или нет, то, в общем, хирургам необходимо знать, есть ли у них антитела, и периодически повторять иммунизацию против гепатита В через каждые 7 лет.
6. Чем HCV отличается от HBV? Кто из них опаснее?
а) Заболеваемость в США:
- HBV: примерно 1,25 миллиона больных.
- HCV: примерно 4 миллиона больных.
б) Путь и последствия заражения:
- HBV: ДНК-вирус, передающийся с кровью; острая форма переходит в хроническую в 10% случаев.
- HCV: РНК-вирус, передающийся с кровью; острая форма переходит в хроническую в 50% случаев.
в) Профилактика:
- HBV: эффективная рекомбинантная вакцина.
- HCV: в настоящее время вакцины не существует.
г) Защита после контакта:
- HBV: людям, которые не были вакцинированы и не имеют антител к HBV, целесообразно введение анти-HBV иммуноглобулина.
- HCV: клиническая эффективность анти-HCV иммуноглобулина не доказана. Среди больных, с которыми имеют дело хирурги в США, больше лиц с хроническим гепатитом С, чем с хроническим гепатитом В, а вакцины против HCV-инфекции нет. Риск сероконверсии для гепатита С составляет 10% против 30% для гепатита В, однако HCV-инфекция гораздо чаще переходит в хроническую форму (50% против 10%). Поэтому HCV-инфекция представляет для хирургов гораздо большую угрозу.
7. Насколько высок риск для медработника заразиться ВИЧ?
Передача инфекции подтверждалось, если был зафиксирован контакт медработника с кровью или биологическими жидкостями инфицированного больного, после чего была отмечена сероконверсия ВИЧ. Профессиональный риск безусловно выше у медицинских сестер и работников лабораторий. Общее число заражений несравнимо с большим количеством контактов с вирусом, которые, по всей видимости, имели место с начала эпидемии (начало 1980-х годов).
8. Меньше ли риск заражения ВИЧ при выполнении операций лапароскопическим способом?
В последнее время лапароскопическую хирургию у ВИЧ-инфицированных больных считают хорошей заменой открытым вмешательствам. Данный метод уменьшает вероятность контакта с кровью и острыми инструментами, однако за счет некоторых его особенностей возможно заражение хирургов иными путями, чем при обычной операции. При десуфляции пневмонеритонеума во время лапароскопических вмешательств происходит разбрызгивание капелек ВИЧ-инфицированной крови в операционной. Риск заражения можно уменьшить, направляя воздух в закрытую систему и принимая соответствующие меры предосторожности при смене инструментов.
9. Является ли эффективным методом защиты использование двойных перчаток?
Вследствие возможности контакта поврежденной кожи с кровыо риск заражения людей, работающих в операционной, вирусом гепатита или ВИЧ повышен. Хотя двойные перчатки могут не предотвратить повреждения кожи, показано, что они явно уменьшают вероятность контакта с кровыо. Исследования, посвященные контакту с кровыо в операционной, показали, что в 90% такой контакт происходит па коже рук хирурга дистальнее локтя, включая область, защищенную перчатками. Согласно одному исследованию, если хирург надевает две пары перчаток, то вероятность контакта его кожи с кровыо уменьшается па 70%. Прокол наружной пары перчаток наблюдали в 25% случаев, в то время как прокол внутренней пары — только в 10% (в 8,7% у хирургов и в 3,7% у ассистентов). Прокол внутренней пары перчаток отмечался при операциях, длившихся более 3 часов; он всегда сопровождался проколом наружной пары. Наибольшее повреждение происходило па указательном пальце неведущей руки.
10. Представляет ли большую угрозу для хирургов попадание капелек в глаза?
Исследование эпидемиологических центров показало, что приблизительно в 13% случаев документированной передачи ВИЧ имел место контакт со слизистой и кожей. Попадание капелек в глаза часто недооценивают, хотя этот вид контакта легче всего предотвратить. В недавно проведенном исследовании изучали 160 пар защитных экранов для глаз, используемых хирургами и ассистентами. Все операции длились 30 минут и более. На экранах подсчитывали количество капелек, вначале макроскопических, потом микроскопических. Кровь была обнаружена на 44% из исследуемых экранов. Хирурги замечали брызги всего в 8% случаев. Лишь 16% капелек были видны макроскопически. Риск попадания капелек в глаза был выше для хирурга, чем для ассистента, и увеличивался с увеличением времени операции. Доказано, что важным является также тип вмешательства: риск выше при сосудистых и ортопедических операциях. Защита глаз должна быть обязательной для всех работающих в операционной, особенно для непосредственно оперирующих лиц.
11. Как часто кровь хирурга контактирует с кровью и биологическими жидкостями больного?
Контакт с кровью возможен при повреждениях кожи (уколы, порезы) и соприкосновении с кожей и слизистыми (прокол перчатки, царапины на коже, попадание капелек в глаза). Контакт вследствие повреждения кожи наблюдают в 1,2-5,6% хирургических процедур, а контакт вследствие соприкосновения с кожей и слизистыми — в 6,4-50,4%. Разница в приводимых цифрах обусловлена различиями в сборе данных, выполняемых процедурах, хирургической технике и мерах предосторожности. Например, хирурги в San Francisco General Hospital принимают крайние меры предосторожности, надевая водонепроницаемую форму и две пары перчаток. Случаев передачи инфекции какому-нибудь медработнику при контакте его неповрежденной кожи с инфицированными кровью и биологическими жидкостями не отмечено. Однако сообщалось о заражении ВИЧ медработников, не имеющие других факторов риска, вследствие контакта с их слизистыми и кожей ВИЧ-инфицированной крови. Вероятность передачи инфекции при таком контакте остается неизвестной, поскольку в проспективных исследованиях у медработников после контакта их слизистой и кожи с ВИЧ-инфицированной кровью сероконверсии отмечено не было.
Риск заражения существует для всех работающих в операционной, однако он намного выше для хирургов и первых ассистентов, поскольку 80% случаев загрязнения кожи и 65% случаев повреждений приходится именно на них.
12. Только ли хирургической техникой объясняется загрязнение кожи?
Кожа с царапинами может контактировать с кровью или биологическими жидкостями даже при соблюдении всех мер предосторожности. К сожалению, далеко не вся защитная одежда защищает в равной степени. В одном исследовании отмечены дефекты у 2% стерильных хирургических перчаток сразу после их распаковки.
13. Какова вероятность сероконверсии после контакта крови медработника с кровью больного для ВИЧ и HBV?
Вероятность сероконверсии после укола иглой составляет 0,3% для ВИЧ и 30% для HBV.
14. Какова вероятность для хирурга заразиться ВИЧ на рабочем месте за все время его карьеры?
Риск передачи ВИЧ хирургу можно вычислить, зная частоту обнаружения ВИЧ у хирургических больных (0,32-50%), вероятность повреждения кожи (1,2-6%) и вероятность сероконверсии (0,29-0,50%). Таким образом, риск заразиться ВИЧ от конкретного больного находится в интервале от 0,11 на миллион до 66 на миллион. Если хирург выполняет 350 операций в год в течение 30 лет, то риск заражения на протяжении всей карьеры для него составляет от 0,12% до 50,0%, в зависимости от переменных величии. В этом подсчете допущено несколько предположений:
а) Мы допустили, что заболеваемость ВИЧ является величиной постоянной, однако считается, что в Соединенных Штатах за год она увеличивается на 4,0-8,6%.
б) Учитывается только контакт с зараженной кровью при повреждении кожи; возможность контакта со слизистыми и кожей (без ее повреждения) не принимается во внимание.
в) Риск считается одинаковым для всех операций, однако известно, что он зависит от длительности и срочности операции, а также от объема кровопотери.
Очевидно, что эти предположения не способствуют точности вычислений, поэтому подсчитанная вероятность — всего лишь грубая оценка на основании имеющихся данных.
15. Знают ли хирурги о своем профессиональном риске?
16. Есть ли эффективные методы уменьшить риск заражения хирургов инфекциями, передающимися с кровью?
Профилактике заражения HBV, помимо общих мер предосторожности, способствует высокоэффективная вакцина, которая, однако, не используется так часто, как следовало бы. Большинство хирургов в возрасте 45 лет и старше не вакцинированы. Также отработан протокол лечения после контакта. Наиболее прагматичный подход для профилактики передачи HCV и ВИЧ — уменьшить вероятность повреждения кожи и контакта с кожей и слизистыми за счет применения оптимальных методик и мер предосторожнсти.
Наконец, при попадании крови необходимо быстро ее удалить. При загрязнении кистей или рук следует их немедленно обработать. Если это невыполнимо, то область контакта надо смочить раствором повидон-йода, а когда это будет возможно — обработать.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что делать при попадании лекарств под кожу? Первая помощь при экстравазации
Лечение и первая помощь при экстравазации - попадании лекарств под кожу. Объем вмешательства зависит от стадии экстравазации, вводимого раствора и специфических антидотов. Схема лечения повреждений 3-4-й стадии не разработана. При отсутствии рандомизированных контролируемых исследований некоторые организации опубликовали протоколы лечения, основанные на собственном опыте, серии случаев и единичных достоверных данных.
1. Во всех случаях экстравазации - попадании лекарств под кожу выполняют следующее:
а. Немедленно прекращают внутривенную инфузию.
б. Убирают стягивающие повязки, которые могут действовать как жгут (например, при фиксации конечности).
в. Придают конечности возвышенное положение для уменьшения отека.
г. Местно применяют согревающие и охлаждающие пакеты, что спорно. Под действием тепла происходит местная вазодилатация, способствующая реабсорбции инфильтрированных растворов. Однако, согласно данным литературы, влажные согревающие пакеты могут вызывать мацерацию кожи.
2. Экстравазация 1-й и 2-й стадии:
а. Убирают внутривенный катетер.
б. Выбирают антидот.

Стадии экстравазации - попадания лекарств под кожу
3. Экстравазация 3-й и 4-й стадии:
а. Оставляют внутривенный катетер на месте и с помощью шприца объемом 1 мл аспирируют как можно больше введенной жидкости.
б. Убирают катетер, за исключением случаев, когда необходимо введение антидота.
в. Решают вопрос об использовании гиалуронидазы или антидота.
г. Метод многократных пункций. После экстравазации кислыми или гиперосмолярными растворами развивается напряженный отек с побледнением кожи над местом инфильтрации. Использование стилета после соблюдения мер асептики дает возможность свободно вытекать инфильтрированному раствору, при этом уменьшаются отек и вероятность развития некроза. Затем накладывают повязку, смоченную физиологическим раствором, в целях улучшения дренирования.
д. Промывание физиологическим раствором. Некоторые авторы рекомендуют использовать метод промывания физиологическим раствором подкожных тканей. После обработки и инфильтрации участка 1% лидокаином подкожно вводят 500-1000 ЕД гиалуронидазы. Затем выполняют четыре маленьких разреза скальпелем по периферии участка инфильтрации. Проводят промывание. Вводят физиологический раствор через катетер, установленный подкожно в один из разрезов, жидкость изливается через другой разрез. Образовавшееся вздутие массирующими движениями выдавливают в сторону разреза для облегчения удаления веществ, излившихся из сосуда.
4. Специфические антидоты лекарств:
а. Фентоламин:
(1) Применяют при лечении повреждений в результате экстравазации вазопрессоров, например допамина и адреналина, которые вызывают повреждение тканей за счет интенсивной вазоконстрикции и ишемии.
(2) Эффект развивается практически сразу. Наиболее эффективен в течение часа, но можно вводить до 12 ч. Биологический период полувыведения фентоламина при подкожном введении составляет менее 20 мин.
(3) Механизм действия: конкурентная блокада а-адренорецепторов, приводящая к расслаблению гладкомышечных клеток и гиперемии.
(4) Для новорожденных дозы не установлены. Они зависят от размера повреждения и массы тела новорожденного.
(5) Рекомендуемые дозы варьируют в пределах от 0,01 мг/кг на одно введение до 5 мл раствора с концентрацией 1 мг/мл.
(6) Раствор в концентрации 0,5-1,0 мг/мл вводят подкожно в инфильтрированную область после удаления внутривенного катетера.
(7) Меры предосторожности. Могут возникать гипотензия, тахикардия и нарушения ритма; следует вводить крайне осторожно у недоношенных; повторно вводить в малых дозах.
б. Нитроглицерин местно:
(1) Эффективен при лечении повреждений, обусловленных экстравазацией допамина.
(2) Механизм действия: расслабление гладких мышц сосудов.
(3) Применение: 2% нитроглицериновая мазь из расчета 4 мм/кг на пораженную область, возможно повторное применение каждые 8 ч, если перфузия тканей не улучшается.
(4) Также используют трансдермальные пластыри.
(5) Меры предосторожности. Всасывание через кожу может привести к гипотен-зии.
в. Тербуталин:
(1) Эффективен в лечении периферической ишемии, возникшей вследствие экс-травазации вазопрессоров у взрослых и детей старшего возраста; о применении в неонатологической практике публикации отсутствуют.
(2) Механизм действия: периферическая вазодилатация в результате активации бета2-адренорецепторов.
(3) Вводят подкожно в концентрации 0,5-1,0 мг/мл; дозы у взрослых варьируют от 0,5 до 1 мг.
5. Лечение раны после экстравазации - попадания лекарства под кожу:
Цель лечения раны у новорожденных с частичной или полной утратой кожи заключается в достижении заживления первичным или вторичным натяжением без образования рубцов, контрактур и проведения оперативного вмешательства. Используют разные схемы лечения в разных лечебных учреждениях.
а. Промывают поврежденную область стерильным физиологическим раствором.
б. На пораженный участок наносят сульфадиазиновую мазь и меняют повязки каждые 8 ч, осторожно очищая раневую поверхность, повторно наносят мазь. Сульфонамиды повышают риск ядерной желтухи, поэтому противопоказаны новорожденным в первые 30 дней жизни.
в. Аморфные гели на водяной основе, содержащие полимер карбоксиметилцеллюлозы, пропиленгликоль и воду, сохраняют рану влажной и облегчают ее заживление. Их выпускают в форме гелей и пленок, которые можно накладывать прямо на раневую поверхность и оставлять на месте при повторных перевязках. Гель легко удаляется с помощью физиологического раствора, его меняют каждые 3 дня. Более частую смену повязок проводят при избыточной экссудации.
г. Влажно-высыхающие повязки с физиологическим раствором и повязки с повидонйодом также эффективны. Обильное нанесение повидон-йода на открытую рану не рекомендуют у новорожденных с очень низкой массой тела, поскольку всасывание йода может угнетать функцию щитовидной железы.
д. Эффективность применения антибактериальных мазей не доказана.
е. Заживление раны оценивают каждый день. Для заживления необходимо от 7 дней до 3 мес.
ж. Если рана находится на сгибательной поверхности, выполняют пассивные упражнения в пределах физиологического объема при каждой смене повязки в целях предотвращения контрактур.
6. Консультация пластического хирурга:
а. Проводят при повреждениях всей толщины кожи и значительных по площади отдельных повреждениях, обусловленных экстравазацией.
б. Могут потребоваться ферментативная или хирургическая обработка раны или трансплантация кожи.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Тромбофлебит при венепункции. Обработка места венопункции
Тромбоэмболии. Возникают при попадании в вену сгустков различной величины, которые могут образоваться в переливаемой крови, эритроцитной массе или разноситься током крови из тромбированных сосудов пациента. Клинически характеризуются появлением симптомов легочного инфаркта. Через некоторое время после трансфузии у больного возникают боли в груди, кровохарканье, лихорадка. Если большой сгусток закупоривает легочную артерию или ее ветвь, наблюдается картина воздушной эмболии. Чаще всего причиной тромбоэмболии является неудачная пункция сосуда, неправильная техника заготовки и хранения крови и ее компонентов. Последние две причины реже способствуют возникновению тромбоэмболии, так как сгустки не могут пройти через иглу. При закупорке иглы следует немедленно прекратить трансфузию и удалить иглу. В качестве терапии применяют стрептазы (стрептодеказа, урокиназа) — активаторы фибринолиза. Их вводят через катетер в легочную артерию для местного воздействия на тромб. Также назначают гепарин внутривенно (24 000—35 000 ЕД в сутки), сердечно-сосудистые и болеутоляющие препараты.
Тромбофлебит. Возникает при многократных пункциях, при длительных вливаниях (более 7—12 ч), при неудачной пункции вены с ее проколом и образованием гематомы, при пункции тромбированного сосуда. Характеризуется уплотнением по ходу вены. Главное правило профилактики этого осложнения — соблюдение асептики при пункции вены.
Обработка места пункции. Оперирующий должен обработать руки (достаточно мытья с мылом), надеть халат, маску, перчатки. Если волосы на теле больного не закрывают доступа к вене, их можно не сбривать. Вначале кожу в месте пункции обрабатывают мьшом или детергентом, растворенным в воде, затем антисептическим препаратом. Далее место обрабатывают спиртовым раствором йода (1—2 %-ным) с последующей обработкой 70 %-ным этиловым спиртом. Кожу очищают, начиная от места пункции, и обрабатывают по направлению от места венепункции круговыми движениями.
При пунктировании глубоких вен применяют местную анестезию (1 %-ный раствор лидокаина вводится в кожу и подкожную клетчатку).
В экстремальных ситуациях оперирующий должен действовать по обстоятельствам в соответствии с реальными возможностями соблюдения стерильности.
Существует несколько приемов, позволяющих облегчить ход венепункции:
1. Наложение жгута способствует лучшему контурированию вен. При этом должна сохраняться артериальная пульсация. Применяется при венепункции поверхностных вен руки, подмышечной ямки.
2. Положение Тренделенбурга — больной лежит на столе, руки вытянуты вдоль туловища, головной конец стола опущен на 15—25°. Это увеличивает венозный приток, облегчает попадание крови в шприц даже при минимальной аспирации и уменьшает опасность воздушной эмболии. Используется при пункции и последующей катетеризации подключичной вены, внутренней яремной вены.
3. Сдавливание вены пальцем выше места пункции для дополнительного контурирования вены. Применяется при доступах к наружной яремной вене.
4. Применение пробы Вальсальвы — больного просят выдохнуть призакрытой голосовой щели, а если проводится управляемое дыхание, производят задержку дыхания на вдохе. Это увеличивает наполнение вены, уменьшает опасность пневмоторакса. Используется при пункции и катетеризации внутренней яремной вены.
Венепункция проводится иглой, отсоединенной от системы. Пункция включает в себя прокол кожи над веной и прокол ее стенки с введением иглы в просвет сосуда (приблизительно 1/2 длины иглы). После поступления из просвета иглы капель крови можно отсоединять канюлю от системы или проводить катетеризацию. При получении проб крови достаточно, чтобы только часть среза иглы находилась в вене и обеспечивала вытекание крови. При внутривенных инъекциях это недопустимо, так как через оставшийся вне просвета сосуда срез иглы вводимый раствор попадет в окружающие ткани. Поэтому при попадании кончика иглы в вену шприц прижимают к коже, что при правильном нахождении среза иглы (повернут вверх) делает безопасным продвижение ее внутрь сосуда, не опасаясь его перфорации.
Если пункция вены произведена с целью вливания каких-либо медикаментозных жидкостей, правильность попадания иглы в сосуд проверяют потягиванием поршня шприца к себе. При правильном попадании иглы струя крови свободно потечет в шприц. Перед пункцией вены следует убедиться, нет ли в шприце с набранным лекарством пузырьков воздуха. Для этого устанавливают шприц строго вертикально иглой вверх и выпускают через иглу воздух и небольшую часть вводимого раствора. При введении лекарства шприц должен быть постоянно прижат к коже, чтобы кончик иглы находился близко к ней. В этом случае попадание раствора под кожу можно сразу заметить.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Большинство небольших порезов не представляют опасности. Большие раны, особенно, если задействована артерия, могут вызвать сильное кровотечение. В зависимости от вида раны и ее расположения, могут быть повреждены сухожилия и нервы. Кровотечение из значительных ран и/или глубоких порезов требует медицинского вмешательства. Кроме наружных кровотечений, отмечаются также кровотечения из внутренних органов. Любое подозрение на внутреннее кровотечение требует срочного обращения за медицинской помощью.
Причины кровотечений
Кровотечения возникают при повреждениях внутренних органов и ранах, а также самопроизвольно. Самопроизвольное кровотечение чаще всего связано с заболеваниями и поражениями в желудочно-кишечном или мочеполовом трактах.
Cимптомы кровотечения
При открытых кровотечениях кровь вытекает из открытой раны, возможно развитие травматического шока; у больного может отмечаться холодный липкий пот, головокружение после травмы; очень частый пульс (учащенный сердечный ритм); одышка; спутанность сознания, снижение внимания; слабость.
При внутреннем кровотечении может отмечаться боль в животе, вздутие живота; кровь в кале (черная, темно-бордовая или ярко красная) или очень темный кал; кровь в моче (красная, розовая, чайного цвета); вагинальное кровотечение (сильнее, чем обычно или после менопаузы); кровь в рвотной массе (выглядит ярко красной или коричневой, как кофе).
Осложнения
Пониженное артериальное давление (артериальная гипотония) и шок. При длительно существующем небольшом по объему внутреннем кровотечении – железодефицитная анемия (снижение гемоглобина).
Что можете сделать Вы
При любом подозрении на шок требуется медицинская помощь. При подозрении на внутреннее кровотечение или кровотечение из естественных отверстий - немедленная госпитализация.
При кровотечении из-за укуса: сдавите место укуса и попытайтесь поднять рану выше уровня сердца. С помощью салфетки и мягкого мыла энергично промойте зону укуса под проточной водой на протяжении 5 минут.
При незначительном кровотечении из пореза или царапины: тщательно обработайте рану мягким раствором антисептика (перекись водорода), чтобы вымыть грязь и инородные вещества. Покройте рану стерильной марлевой повязкой или лейкопластырем. Каждый день проверяйте состояние раны. Если повязка намокает, замените ее новой. После того, как рана затянется коркой, можно снять повязку. Проконсультируйтесь с врачом в случае, если рана покраснела, опухла, долго не заживает, теплеет или повязка все время мокнет.
Кровотечение из большого пореза или рваной раны: необходимо срочно обратиться за медицинской помощью. Оберните рану стерильной марлей или куском чистой материи. По возможности оденьте чистые латексные или резиновые перчатки, чтобы обезопасить себя от контакта с кровью пострадавшего. Если это возможно, поднимите кровоточащее место над уровнем сердца.
В течение 5 минут сдавливайте рану поверх марли или куска материи (за это время не прекращайте следить за раной и убирать кровяные сгустки, которые могут образовываться на марле). Если кровь сочится через марлю, не снимайте ее, а повяжите новую повязку сверху, продолжая оказывать давление непосредственно на рану.
Что может сделать врач
Провести тщательную очистку и проверку раны, закрыть зияющую рану, наложив швы или повязку; прописать антибиотики в случае бактериальной инфекции; в случае необходимости сделать инъекцию против столбняка.
Профилактические меры
Держите ножи и острые предметы подальше от маленьких детей. При работе с колющими и режущими инструментами соблюдайте правила техники безопасности.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
Читайте также:

