Что лучше всего вытягивает гной из фурункула в домашних условиях
Обновлено: 28.04.2024
Фурункул — это острое гнойное воспаление волосяного фолликула, которое распространяется на связанную с ним сальную железу и ткани подкожно-жировой клетчатки, которые их окружают. Воспалительный процесс провоцируется гноеродной микрофлорой и чаще всего вызывается золотистым стафилококком. Заболевание может развиваться на любом участке кожи с волосяными фолликулами, но чаще формируется в зонах, которые склонны к загрязнениям и трению. Такой нарыв люди без медицинского образования часто называют словом «чирей».
При появлении множественных фурункулов развивается фурункулез. Фурункулы чаще возникают у мужчин. Увеличение количества больных с такими нарывами наблюдается осенью и весной.
Классификация фурункулов
Выделяют три стадии фурункула:
- Инфильтрация.
Наблюдается в первые 3–4 дня после инфицирования, характеризуется появлением увеличивающегося в размерах уплотненного болезненного участка красноватого цвета.
- Нагноение и некроз.
В центре инфильтрата образуется гной. Над поверхностью кожи появляется гнойно-некротический стержень, который после созревания прорывается вместе с гноем. - Заживление.
Пораженные ткани постепенно покрываются грануляционными тканями и заживают, формируя рубец.
В некоторых случаях фурункул протекает стерто и некротический стержень не формируется.
Воспалительный процесс при фурункулезе бывает:
- Местный.
Поражение ограниченного участка кожного покрова. Обычно распространение одного нарыва вызвано его неправильным лечением.
- Общий.
Появление многочисленных нарывов на значительной площади кожи. Такой воспалительный процесс развивается при ослабленном иммунитете на фоне анемии, нарушений в работе нервной системы или длительных хронических заболеваний.
Фурункулез может протекать остро или хронически. В первом случае нарывы возникают одновременно или в течение небольшого временного промежутка и сопровождаются проявлениями общей интоксикации: слабостью, повышением температуры и пр. При хроническом течении фурункулы присутствуют длительно и не сопровождаются выраженными симптомами интоксикации. Как правило, такое течение заболевания наблюдается при ослабленном иммунитете.
Этиология фурункула
Основная причина фурункула — проникновение золотистого стафилококка в волосяной фолликул. Воспаление может вызываться и другими стафилококками. Многочисленные исследования показывают, что в норме эти микроорганизмы находятся на поверхности кожи, но только 10 % из них являются патогенными. У большинства пациентов с гнойными нарывами это соотношение изменяется, и число патогенных стафилококков иногда достигает 90 %. Такое нарушение микрофлоры кожи может вызываться дополнительным загрязнением кожных покровов или снижением иммунитета.
В первом случае стафилококки попадают на кожу при несоблюдении правил личной гигиены или санитарно-гигиенических норм в быту и на производстве. Инфекция может передаваться через грязные руки, с пылью, при ношении грязной одежды и пр.
Во втором случае снижение реактивности иммунной системы обусловлено различными хроническими заболеваниями и негативными внешними воздействиями. Тогда причины фурункула связаны со следующими состояниями и патологиями:
- длительными хроническими заболеваниями и инфекциями: бронхитом, тонзиллитом, синуситом, гепатитом, пиелонефритом, туберкулезом и др.;
- эндокринными нарушениями: метаболическим ожирением, гипотиреозом, сахарным диабетом;
- иммунодефицитами;
- длительным приемом глюкокортикоидов или других препаратов, снижающих иммунитет;
- химиотерапией;
- гиповитаминозом;
- неполноценным питанием;
- частым физическим переутомлением;
- переохлаждением;
- пребыванием в условиях жаркого и влажного климата.
Способствовать появлению фурункула может такое заболевание кожи как акне, при котором волосяные фолликулы и сальные железы закупориваются скоплением жировых выделений.
Патогенез фурункула
В начальной стадии воспалительного процесса в устье фолликула формируется пустула, в которой находятся стафилококки, лейкоциты и фибрин. Возбудители инфекции спускаются по фолликулу и вызывают воспаление, которое проявляется появлением инфильтрата. Впоследствии пораженные ткани некротизируются, и вокруг них скапливается гной. Гнойный экссудат скапливается вокруг устья фолликула и вместе с некротическим стержнем выходит на поверхность кожи. В области дефекта тканей скапливаются грануляции и формируется рубец. Со временем он может рассасываться.
Клинические проявления фурункула
Чаще всего фурункулы появляются в наиболее подверженных загрязнению, трению и потливости зонах. К ним относятся:
- лицо;
- шея;
- грудь;
- ягодицы;
- бедра;
- поясница;
- подмышечные и паховые зоны.
Весь процесс развития нарыва обычно занимает 10 дней.
После инфицирования вокруг пораженного волосяного фолликула формируется небольшой инфильтрат в виде узелка (до 1–3 см в диаметре). Его появление вначале сопровождается покалыванием и зудом, а затем сменяется болью. Примерно через 1–2 дня фурункул краснеет, становится более горячим на ощупь и выступает над кожными покровами в виде конуса.
Примерно на 3–4 сутки на вершине конуса появляется гнойно-некротический стержень в виде пустулы. Нарыв становится максимально болезненным, особенно при расположении в носу или слуховом проходе.
В этот период у больного может повышаться температура до 38 °С, ощущаться слабость, головная боль и другие симптомы общей интоксикации. Эти проявления более характерны для фурункулеза и редко появляются при единичных и мелких фурункулах.
В нарыве скапливается гной, и на пике гнойно-некротического процесса стержень и гнойный экссудат выходят наружу. После этого симптомы фурункула быстро проходят и начинается процесс восстановления тканей.
Фурункул в стадии заживления очищается, заполняется грануляциями и заживает. На его поверхности формируется рубец. Вначале он красно-синий, но со временем постепенно светлеет, становится белесым и слегка втянутым. Степень его выраженности зависит от глубины воспаления и способности кожи к регенерации. В некоторых случаях он полностью рассасывается и исчезает.
Особенности фурункула у детей
Кожа у детей отличается повышенной чувствительностью к воздействию внешних и внутренних неблагоприятных факторов. Кроме этого, дети не всегда соблюдают правила личной гигиены. Именно поэтому в юном возрасте фурункулы — довольно частое явление.
В большинстве случаев это заболевание не приводит к осложнениям, но при появлении большого гнойника, его расположении на лице, множественных нарывах и возникновении выраженной общей интоксикации лечение должно проводиться в условиях стационара. Признаки фурункула в детском возрасте всегда должны быть поводом для обращения к врачу, поскольку только он может предотвратить развитие опасных осложнений и выявить первопричину воспаления. В некоторых случаях она может быть связана с опасными хроническими заболеваниями.
Осложнения фурункула
Иногда даже одиночный нарыв может приводить к развитию осложнений. Чаще всего осложняются гнойники в зоне преддверия слизистой носа и носогубного треугольника. Нередко к опасным последствиям приводят попытки выдавливания фурункула, его травмирование во время бритья или других процедур. Также частой причиной осложненного течения становится неправильное лечение.
К осложнениям фурункула относят следующие последствия:
- местные: карбункул, абсцесс, рожу, флегмону, фурункулез;
- отдаленные: лимфаденит, лимфангит, флебит;
- общие: сепсис, поражения головного мозга и абсцессы внутренних органов.
Местные осложнения вызываются находящимися в гное возбудителями воспаления. Вместе с гноем они могут поражать окружающие нарыв ткани и становиться причиной инфицирования других участков тела.
При прогрессировании воспалительного процесса возбудители попадают в лимфатическую систему и вены. Такое распространение инфекции приводит к отдаленным осложнениям и вызывает воспаление лимфатических узлов и сосудов, вен.
Самым опасным последствием фурункула является распространение инфекции на артериальные сосуды. При проникновении в кровь стафилококки разносятся по организму и могут приводить к пиелонефриту, сепсису, формированию абсцессов на внутренних органах и тканях головного мозга, развитию менингита, арахноидита.
Диагностика фурункула
При появлении признаков воспаления кожных покровов следует обратиться к врачу-дерматологу. После осмотра и проведения дерматоскопии специалист поставит диагноз. Для выявления возбудителя воспаления и составления тактики медикаментозного лечения проводят бактериологический посев отделяемого с определением чувствительности к антибиотикам.
При множественных фурункулах или при их частом появлении проводится общее обследование больного:
- общий анализ крови и мочи;
- бактериологическое исследование мочи;
- анализ крови на сахар;
- флюорография;
- УЗИ органов брюшной полости и почек;
- рентгенография придаточных пазух носа;
- рино- и фарингоскопия.
При необходимости пациенту назначают консультации педиатра, эндокринолога, отоларинголога, гастроэнтеролога и других специалистов. После получения всех результатов обследования врач будет знать, как вылечить фурункул максимально эффективно.
При развитии осложнений может понадобиться выполнение посева крови на стерильность, люмбальной пункции, МРТ головного мозга и КТ почек.
Лечение фурункула
Тактика лечения фурункула определяется клиническим случаем. При легких проявлениях оно может ограничиваться применением местных препаратов и проведением физиотерапевтических процедур. При необходимости консервативная терапия дополняется назначением антибиотиков. В сложных случаях для вскрытия гнойника проводится удаление фурункула хирургом.
Во время лечения следует тщательно соблюдать правила личной гигиены, не прикасаться грязными руками к очагу воспаления, чаще менять постельное белье и одежду, ограничивать действие сырой воды на зону поражения. Категорически запрещается пытаться выдавливать или прокалывать гнойник.
В легких случаях лечение ограничивается назначением физиотерапевтических процедур (УВЧ, сухое тепло) на стадии созревания и наложением повязок с мазями, которые ускоряют вскрытие гнойной полости. При фурункулах на лице применяют ускоряющие вскрытие гнойника кератолитические средства. После его самопроизвольного дренирования применяют антибактериальные, противовоспалительные и ранозаживляющие мази. При плохом отхождении гноя назначают протеолитические ферменты.
При неосложненных фурункулах допустимо применение некоторых народных средств для ускорения созревания нарыва. Для этого могут использоваться компрессы из картофеля или алоэ. Их применяют только по согласованию с врачом. После вскрытия гнойника лучше принимать назначенные специалистом препараты.
Антибиотики с учетом чувствительности возбудителя назначаются при больших или множественных гнойниках, появлении нарывов на лице, частых рецидивах, возникновении признаков распространяющейся флегмоны, риске развития эндокардита и других осложнениях. Системное лечение антибактериальными препаратами назначается больным с патологиями иммунной системы.
При частом возникновении гнойников и множественных фурункулах рекомендуется лечение выявленных хронических заболеваний. Курс терапии в таких случаях назначает профильный специалист. При необходимости рекомендуют прием иммуномодуляторов, иногда — аутогемотерапию, ультрафиолетовое и лазерное облучение крови (УФОК и ВЛОК). Некоторым больным прописывают введение стафилококковой вакцины или анатоксина, прием гамма-глобулина.
При неэффективности консервативной терапии рекомендуют хирургическое лечение. Оно проводится при помощи классических способов или лазером.
Операции выполняют под местной анестезией. После вскрытия гнойника удаляют гнойный экссудат и участки некроза. Ткани обрабатывают антибиотиками или антисептиками. При необходимости проводят дренирование. На рану накладывают стерильную повязку с антибактериальной мазью.
При применении лазерной технологии необходимости в применении местной анестезии нет. Такой метод дает дополнительный обеззараживающий эффект, бескровный и не оставляет после себя рубцов. Благодаря лазеру ткани заживают быстрее.
Оптимальный метод для удаления фурункула выбирает врач. После операции больному назначают медикаментозную терапию и проводят перевязки.
Фурункулы – это болезненные, воспаленные, заполненные гноем полости в коже. Размер фурункула может быть от горошинки до грецкого ореха. Хотя фурункулы могут возникать на любом участке тела, чаще всего они возникают в тех областях, где есть волосяной покров и где происходит трение, например: шея, подмышки, пах, лицо, грудь, ягодицы и т.д.
Карбункулы – это особенно крупные фурункулы или несколько рядом расположенных фурункулов, которые обычно более глубокие и болезненные. При подозрении на карбункул обязательно проконсультируйтесь с врачом, т.к. воспаление может проникнуть в кровоток, и тогда вам могут понадобиться антибиотики.
Причины возникновения фурункула
Фурункулы возникают, когда бактерии проникают в волосяной фолликул. Кожная ткань вздувается и появляется красная, наполненная гноем, болезненная припухлость. Пока фурункул не вскроется и не опорожнится (содержащийся в нем гной не выйдет), фурункул будет болеть, и к нему будет неприятно прикасаться.
Cимптомы
Если у фурункула не формируется головка или не наблюдается улучшения в течение трех дней, или если фурункул очень болезненный, с большим количеством гноя, если возникающая боль мешает движению, или если фурункул возник в области лица, позвоночника или в ректальной зоне, если при этом повышается температура или видны красные полоски, расходящиеся от фурункула (лимфангит), а также при частом появлении (фурункулез) даже небольших фурункулов следует обязательно обратиться к врачу
Осложнения
- распространение фурункулов на другие части тела;
- септицемия (заражение крови).
Что можете сделать Вы
Мойте руки с антибактериальным мылом, прежде чем прикасаться к фурункулу и после контакта с фурункулом (неважно, с ранкой или гнойной головкой).
Мягко нанести на пораженную область антибактериальное средство 3-4 раза в день. Наложите теплый компресс на 15 минут 3-4 раза в день для облегчения боли и ускорения созревания гнойной головки. Затем следует закрыть фурункул толстым слоем марли и держать повязку сухой. Ни в коем случае не царапайте и не ковыряйте фурункул, не выдавливайте и не вскрывайте фурункул самостоятельно, т.к. это может разнести инфекцию. Если фурункул открылся сам, осторожно удалите гной, затем тщательно обработайте это место перекисью водорода. Потом наложите сухую повязку. Повторяйте процедуры каждый день до полного заживления. Примите обезболивающее, чтобы облегчить боль и уменьшить воспаление. Не используйте безрецептурные препараты (кремы, мази), содержащие антибиотики без консультации врача. Никогда не пытайтесь сами вскрыть фурункул без разрешения врача.
Тщательно мойте руки перед приготовлением пищи, т.к. бактерии из фурункула могут вызвать заражение пищи. Диабетикам при возникновении фурункула следует немедленно обратиться к врачу.
Что может сделать врач для лечения фурункула
Ваш врач может вскрыть фурункул, сделав небольшой надрез хирургическим лезвием, так, чтобы гной мог выйти, удалить гной и наложить сухую повязку. При необходимости выписать подходящие антибиотики (в т.ч. и мази). При частых фурункулах (фурункулез) назначить анализы (в т.ч. чтобы убедиться, что у вас нет сахарного диабета).
Профилактические меры
Принимайте ванну или душ хотя бы раз в день. Не царапайте зудящее место на коже, т.к. это может спровоцировать попадание инфекции в поврежденное место.
Наносите антисептический лосьон, чтобы не допустить попадания инфекции.
Р-р д/местн. и наружн. прим. масляный 20%: 5 мл, 10 мл, 15 мл, 20 мл, 30 мл или 50 мл фл., 15 мл, 20 мл или 25 мл фл.-капельн.
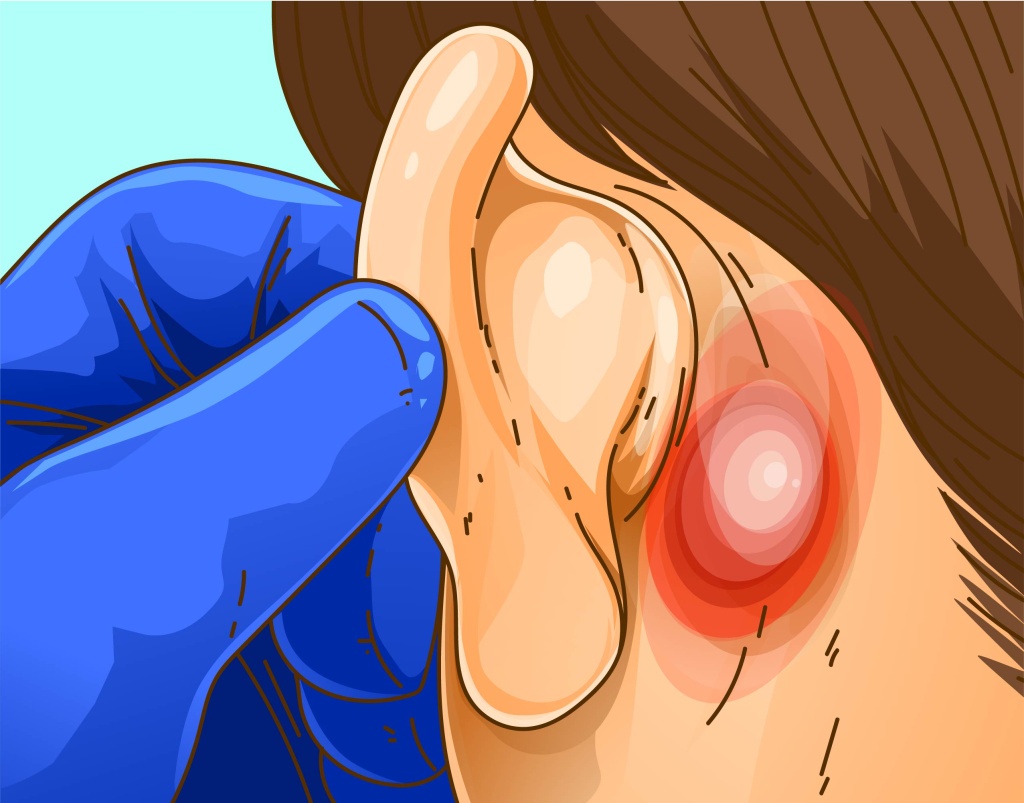
Гнойное воспаление волосяного фолликула, которое поражает окружающие ткани и сальную железу называется фурункулом (народное название — чирей). Он вызывается патогенными бактериями и имеет острое течение. Чаще этому заболеванию подвержены мужчины с жирной, пористой кожей.
Важно! Самостоятельное лечение нередко приводит к образованию рубцов, что становится эстетической проблемой. Также без обращения к врачу такое воспаление может приводить к гнойному абсцессу.
Как не допустить подобных осложнений, и что делать при возникновении чириев – рассмотрим в этой статье.
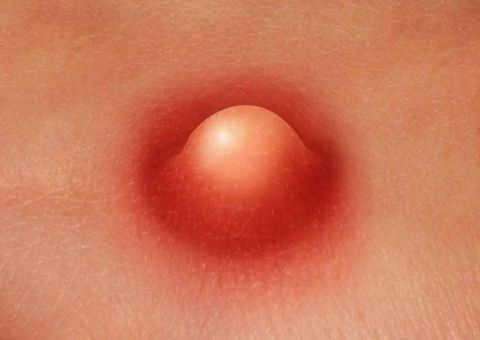
Как развивается фурункул
Заболевание вызывается условно-патогенными микроорганизмами, которые уже есть на коже человека. При благоприятных условиях (чрезмерная влажность, снижение местного иммунитета) их количество начинает стремительно расти, что и становится причиной воспаления.
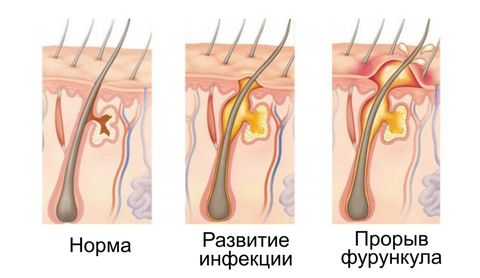
Фурункул в своем развитии последовательно проходит несколько стадий:
- Возникновение уплотнения (инфильтрата) в волосяной луковице.
Появляется припухлость и покраснение. При прикосновении может возникать дискомфорт. Через пару дней инфильтрат увеличивается в размере до 3 см, становится плотным. Окружающие ткани отекают. Эта стадия длится 4–5 дней.
Следующий этап возникает, когда внутри очага воспаления образуется некротический стержень. Он формируется из из погибших иммунных клеток (лейкоцитов). Внешне в центре уплотнения появляется белая головка. Это пустула – полость, заполненная гнойным содержимым.
Последняя стадия, которая завершается вскрытием чирея. Созревшая пустула прорывается. В норме наружу начинает выходить гной вместе с некротическим стержнем (гнойная внутренняя пробка желтоватого цвета). Обычно этот процесс длится не более 3-х дней. Признаком того, что все гнойное содержимое вышло является появление крови. На месте фурункула сначала формируется язва. Впоследствии она заживает и рубцуется. До момента появления светлого шрама проходит не менее 7–10 дней.
Для острой формы характерно появление многочисленных фурункулов, которые сменяют друг друга или возникают одновременно. Период обострения может длиться пару недель, а может 2–3 месяца. Это зависит от состояния иммунитета и вида лечения. При хроническом течении возникают единичные воспаления с определенной периодичностью. Иногда период затишья болезни может продолжаться до года.
Симптомы фурункула
Симптоматика зависит от стадии развития и места локации кожного недуга. Первые признаки, по которым можно заподозрить фурункул:
- Ощущение зуда, покалывания.
- Участок кожи уплотняется, появляется краснота.
- При развитии патологического процесса чирей приобретает форму конуса.
- Возникает отечность. Размер воспаления может увеличиться до 1–3 см.
- Болезненность.
Интенсивность проявлений зависит от того, где они находятся. На участках тела, где отсутствует волосяной покров (ладони, подошва ног) фурункулы не развиваются. Чаще всего они появляются в местах, которые подвергаются частому загрязнению или трению об одежду. Это шея, предплечье, лицо, ягодицы, поясница, бедра.
В редких случаях возможно появление фурункула в носу, в ухе. При этом из-за воспаления и отека тканей ухудшается слух или возникают проблемы с дыханием. В области паха чирей проявляется сильным отеком и болью, которая усиливается при движении.
Если на стадии инфильтрации начать грамотное лечение, то можно остановить дальнейшее развитие патологического процесса. После формирования гнойно-некротического стержня и папулы симптомы усиливаются. Дергающая боль спадает только на стадии вскрытия и полного очищения фурункула. При многочисленных образованиях возможно повышение температуры и ухудшение общего самочувствия – слабость, вялость, головная боль.
Причины фурункула
Главный виновник – золотистый или эпидермальный стафилококк. Это распространенные бактерии, и избежать контакта с ними невозможно. Они находятся в окружающей среде, в пыли, на коже. Почти 70% людей так или иначе являются носителями этих микроорганизмов. Некоторые врачи считают, что наличие определенного их количества в организме является нормальным состоянием и не требует лечения. Но это при условии, что бактерии не приводят к развитию проблем со здоровьем.
Наличие одного возбудителя недостаточно чтобы возникло инфекционное заболевание. Фурункулез развивается при наличии предрасполагающих факторов. Они могут быть внутренними (эндогенными), то есть зависят от состояния организма и самочувствия человека в целом. А также внешними (экзогенными) – влияние окружающей среды.
К группе эндогенных причин относятся:
- Нехватка витаминов, авитаминоз.
- Физическое истощение.
- Гормональные сбои.
- Эндокринные заболевания.
- Патологии желудочно-кишечного тракта.
- Алкоголизм.
- Снижение иммунитета, иммунодефицитные состояния.
- Чрезмерное потоотделение.
- Повышенная выработка кожного сала.
- Дерматологические болезни (дерматит, экзема).
К внешним провоцирующим причинам можно отнести неосторожное бритьё, расчесывание кожи, мелкие ранки, ссадины, постоянное трение об одежду, использование неподходящих косметических средств. Нередко причиной развития фурункула в подмышечной впадине является использование антиперспирантов.
К одной из причин относят и психологическое состояние. Постоянное напряжение приводит к усиленной выработке адреналина (гормона стресса). Это становится причиной гормональных нарушений и истощения надпочечников. Также частые отрицательные эмоции приводят к снижению защитных сил организма, что дает зеленый свет для роста болезнетворных бактерий.
Осложнения фурункула
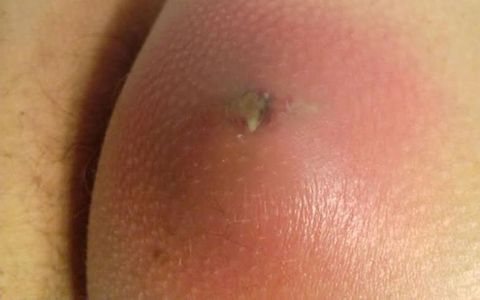
Основное последствие запущенного фурункулеза – рубцы. При чувствительной коже образуются глубокие шрамы, которые долго имеют красноватый оттенок. Дефект также нередко сочетается со стягиванием окружающей ткани. Этот косметический недостаток не проходит самостоятельно. Требуется профессиональная шлифовка кожи.
У людей, с ослабленным здоровьем патология способна привести к формированию гнойного абсцесса. Еще одним тяжелым последствием считается флегмона. При таком образование гнойный процесс поражает подкожную клетчатку. Имеет склонность к быстрому распространению на окружающие ткани.
Опасно возникновения фурункула на верхней губе или в носу. При отсутствии грамотного лечения инфекция способна подняться выше по кровеносным сосудам в мозговую оболочку и вызвать гнойный менингит. Также велика вероятность попадания инфекции в общий кровоток, что может вызвать сепсис. Эти заболевания требуют срочной госпитализации. При отсутствии врачебной помощи возможен летальный исход.
Если патологический процесс возник в области шеи, на предплечье или бедре, то при распространении воспаления поражаются лимфатические узлы и возникает лимфаденит.
Нужно ли обращаться к врачу при фурункуле?
Существует множество народных «бабушкиных» рецептов, которые вроде как призваны помочь быстрому созреванию и вскрытию гнойника. Но все эти рецепты могут привести к плачевным последствиям, так как наоборот будут способствовать распространению инфекции в более глубокие слои кожи. На этапе нагноения необходимо проводить только хирургическое вскрытие в условиях врачебного кабинета.
Определить тип воспаления, а также стадию развития может только дерматолог или хирург. Для выявления причины требуется сдача лабораторных анализов, а также для уточнения возбудителя делается соскоб с кожи. При хронических высыпаниях рекомендуется проверить иммунный статус пациента. Важным пунктом диагностики является проверка на ИППП. Поэтому при возникновении гнойных патологических процессов на коже обязательно обратитесь к дерматологу.
Лечение фурункула
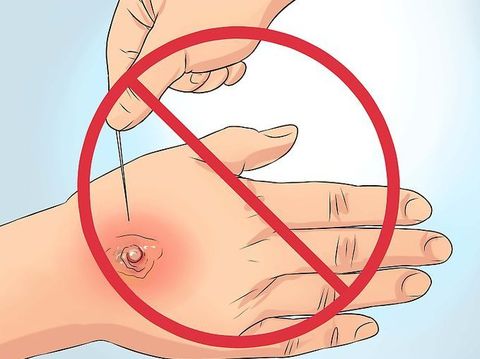
На начальной стадии, когда появились только первые симптомы, применяются консервативные методы. Местное лечение включает:
- Устранение неблагоприятных внешних факторов – бритье, трение, косметические средства закупоривающие поры кожи.
- Обработка по схеме воспаленного участка антисептическим раствором.
- Компрессы с антибактериальной мазью.
Также рекомендован курс витаминов. При соблюдении всех рекомендаций врача этого может быть достаточно для уменьшения воспалительного процесса.
Однако, если уже имеется гнойное содержимое, требуется хирургическое вмешательство. Самостоятельно вскрывать фурункул запрещено. Это делает врач при соблюдении всех антисептических правил.
Под местной анестезией делается небольшой разрез, через который осуществляется отток гнойного содержимого. После очищения раны, накладывается повязка с лекарственным средством. При простых фурункулах госпитализация не требуется. Последующее лечение проводится в домашних условиях.
При сильном отеке и остром болевом синдроме, рекомендована госпитализация. Если фурункулез привел к развитию осложнений проводится операция под местным или общим обезболиванием.
При необходимости назначается прием антибактериальных препаратов. Хороший заживляющий результат дает физиолечение, например, УФ-облучение.
Профилактика фурункула
Для предотвращения фурункулеза придерживайтесь следующих профилактических мер:
- не носите тесную, облегающую одежду из искусственных материалов;
- не злоупотребляйте алкоголем;
- поддерживайте иммунитет на оптимальном уровне;
- испытывайте больше положительных эмоций;
- правильно питайтесь;
- не пользуйтесь косметическими средствами, в состав которых входят комедогенные компоненты;
- замените антиперспирант на натуральный дезодорант;
- защищайте кожу лица и шеи при работе в пыльном помещении;
- следите за хроническими заболеваниями.
Фурункул — это острое гнойно-некротическое воспаление, которое возникает в волосяном фолликуле, а дальше поражает сальную железу и ее клетчатку. Фурункул может вырасти и в очень неудобном месте — внутри носа, в проекции крыльев ноздрей или в зоне преддверия. Но еще более неприятно, когда воспаление развивается на внутренней и боковой стенке или дне носовой полости.
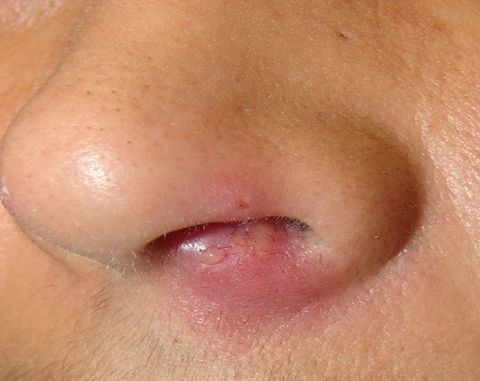
Фурункул не является редким заболеванием, такой диагноз ставят более, чем в половине случаев гнойно-воспалительных заболеваний кожи. В 17% локализуется на лице или носу. В зависимости от того, насколько тяжело протекает заболевание, человек может утратить работоспособность на срок до 3 недель.
У фурункула есть и народное название — чирей. Патология чаще возникает у взрослых людей, в 70% случаев гнойное воспаление поражает мужчин. Для людей, склонных к фурункулезу, опасно межсезонье. Осенью и весной организм более уязвим, чем в обычное время.
Важно! Фурункул — это не безобидный прыщик. Это серьезный диагноз, требующий лечения в клинике. Если болезнь не лечить или делать это ненадлежащим образом, с большой степенью вероятности могут развиться тяжелейшие осложнения, вплоть до общего заражения крови и летального исхода.
Лечением фурункула носа занимается врач-отоларинголог.
Что такое фурункул носа
Гнойные воспаления на кожи бывают нескольких видов. Но именно при фурункулезе гнойное воспаление не ограничивается только волосяным фолликулом, в процесс вовлекаются ткани, которые окружают очаг воспаления.
Возбудитель болезни — золотистый либо эпидермальный стафилококк. При неблагоприятных внешних обстоятельствах или снижении иммунных сил организма, защитный барьер кожи ослабевает. Вредоносные микроорганизмы проникают через внешние повреждения внутренней поверхности ноздрей или наружного кожного покрова. Ведь когда у человека снижен иммунитет, ослабевают и защитные свойства кожи. То есть пот человека и выделяемое из пор кожное сало уже не обладают достаточными защитными свойствами.
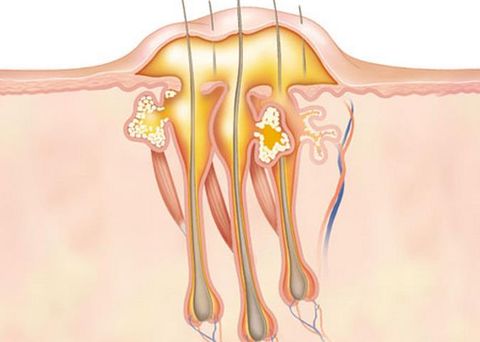
В устье волосяного фолликула проникает инфекция и запускает болезненный и опасный воспалительный процесс. Место воспаления нагнаивается и наполняется смесью белых кровяных клеток, бактерий и клеток кожи. Далее инфекция опускается по корню волоса внутрь фолликулы. Воспаляются окружающие ткани, образуются гнойные массы. Гнойное содержимое накапливается под слоем кожи, которая окружает устье волоска.
Важно! Венозная сеть на лице устроена так, что воспаление может распространяться буквально по всем тканям. При этом может возникнуть тромбоз кавернозного синуса — закупорка сосудов пазухи головного мозга.
Почему появляется фурункул в носу
Главная причина — активность возбудителей заболевания, стафилококков и стрептококков. У большинства людей эти микроорганизмы постоянно живут на слизистых оболочках — в том числе, и носа, но здоровый организм держит их жизнедеятельность под контролем. Чтобы колония микроорганизмов начала расти и наносить вред организму необходимы предрасполагающие факторы:
- трещинки, ссадины и другие механические повреждения слизистой оболочки носовой полости. Это могут быть микротравмы кожи при повышенном потоотделении, зудящие расчесы при экземах и дерматитах. А также царапины, порезы и даже неаккуратно удаленные из ноздрей внутренние волоски;
- очаги хронической инфекции — кариес, хронические тонзиллит, гайморит, ангины;
- гнойничковые высыпания на носу и щеках;
- переохлаждение организма;
- недостаток витаминов, несбалансированные диеты, физические перегрузки;
- перенесенный стресс;
- тяжелые хронические заболевания — онкология, ВИЧ, сахарный диабет;
- нарушение правил личной гигиены — редкое мытье лица, жизнь в антисанитарных условиях, привычка касаться лица грязными руками, самостоятельное выдавливание гнойничков;
- тяжелые условия труда, вредное производство, частый контакт с загрязненным воздухом, агрессивными химическими веществами;
- гормональный сбой.
Как протекает болезнь
Фурункул носа может возникнуть на его крыльях или кончике, вестибулярной части носовой полости, передней часть перегородки.
Заболевание проходит через одинаковые стадии, независимо от того, где в какой части носа локализуется фурункул и какими патогенными микроорганизмами вызвано воспаление. Этапы развития патологии таковы:
- Начальная стадия. Внезапно отекает участок носа. Он краснеет, границы пятна не имеют четкой формы. Место, где вскоре появится фурункул, сильно болит, неприятные ощущения усиливаются при попытке его прощупать. Вскоре отечность распространяется на прилегающие ткани – щеку, губу, участок под носом.
- Стадия инфильтрации. На болезненном участке вырастает конусовидный бугорок – инфильтрат. Он постоянно причиняет боль: ноющую – в любом положении тела пациента и резкую — при надавливании на бугорок. Отечность увеличивается. Этап длится 1–3 дня.
- Стадия формирования абсцесса. Наступает спустя 3–7 дней с момента появления первых болезненных признаков. На верхней точке инфильтрата сквозь утончившуюся кожу можно увидеть стержень – гнойник желтоватого цвета. В ближайшие 2–3 суток он сформируется в «головку» нарыва, фурункул размягчается. Процесс созревания сопровождается сильнейшим напряжением мягких тканей носа и постоянной болью. Все это время пациент испытывает нарастающую слабость, у него повышается температура, могут возникнуть ломота в суставах и головные боли.Это симптомы общей интоксикации.
Боль усиливается при движении челюстями: разговоре или приеме пищи. Ночью пациент не может полноценно отдохнуть, так как боль становится сильнее.
- Этап разрешения. Нарыв вскрывается: самостоятельно или после вмешательства хирурга. Некоторое количество гноя истекает наружу, выходит стержень, спрессованный из отмерших клеток, и погибший волос. Образовавшийся «кратер» организм самостоятельно очищает и заполняет молодой соединительной тканью. Первые 3–4 дня на месте фурункула заметен рубец, но через несколько недель он становится менее заметен.
Иногда фурункул «отболевает» и рассасывается сам, без вскрытия и извлечения содержимого.
На этом этапе пациенту становится лучше, общие симптомы ослабевают.
Лабораторный анализ крови, проведенный на стадии инфильтрации, укажет на воспалительный процесс. При инструментальном обследовании врач выявит:
- образование тромбов в зоне угловой вены — у края орбиты глаза в направлении кавернозных вен твердой мозговой оболочки;
- увеличение лимфатических узлов;
- отечность век, переполнение кровью кровеносных сосудов слизистой оболочки глаза, затрудненное движение глазных яблок;
- ухудшение зрения.
Внимание! Ни при каких условиях не вскрывайте фурункулы носа самостоятельно.
Кровоток в тканях головы проходит интенсивно и возбудитель воспаления в считанные минуты может попасть в главный круг кровообращения или ткани головы. А это уже чрезвычайная ситуация, которая приведет к развитию сепсиса и, возможно, смерти.
Какие могут быть осложнения
Фурункулы носа сопровождаются осложнениями в 20–25% случаев. Основные причины следующие:
- попытки самостоятельно выдавить фурункул;
- неадекватное лечение, в том числе — самостоятельное, народными средствами;
- случайное нанесение травмы, в том числе — во сне.
Содержимое фурункула содержит патогенные микроорганизмы, которые инфицируют соседние участки тканей. Наиболее опасно и неприятно, когда нескольких гнойников сливаются в одно обширное гнойное поражение кожи. Несколько фурункулов, одновременно возникших на теле пациента — это более тяжелое заболевание — фурункулез.
Среди осложнений заболевания:
- Глазные патологии. Это изменения венозного оттока и отек конъюнктивы, смещение глазного яблока вперед (выпученные глаза), воспаление глазницы, слепота.
- Флебит вен лица, острое хроническое воспаление сосудов, разрушающее венозные стенки. Симптомы флебита: боль и покраснения в месте, где располагается пораженный сосуд, отек верхнего и нижнего век и мягких тканей (мешка) под глазом. Зона воспаления уплотнена, у пациента повышается температура тела в среднем до 38,5 С, озноб и общая мышечная слабость.
- Септический тромбоз венозного синуса. При этом также повышается температура, появляется озноб и потливость, налицо бурный инфекционный синдром — тошнота и рвота, головокружения, потеря сознания. Генерализованный сепсис при фурункуле носа наблюдается реже.
- Местные осложнения – гаймориты, фронтиты и воспаления носовой перегородки.
- Воспаления мозговых оболочек – арахноидит, менингит, абсцесс головного мозга.
Как установить диагноз
В большинстве случаев диагноз можно поставить на основании внешнего осмотра и риноскопии, а также выслушав жалобы пациента. Даже на начальной стадии без труда различимы отечно-инфильтративные изменения тканей носа и лица. Пациент жалуется боль в области, где начинает развиваться фурункул, головную боль и недомогание.
При осмотре врач постарается выявить возможные начальные признаки сепсиса. В числе первых анатомических зон риска — веки, глазницы, основание черепа, внутричерепные вены.
Для того, чтобы подтвердить диагноз, врач назначит лабораторные исследования:
- общий анализ крови с определением количества нейтрофилов и СОЭ;
- анализ крови и мочи на содержание углеводов. Таким образом будет исключена возможность заболевания сахарным диабетом;
- анализ мазка из носа на чувствительность к антибиотикам.
Может случиться, что невозможно точно установить причину возникновения заболевания или есть вероятность, что инфекция распространится в придаточные пазухи носа. Тогда пациенту полагается рентгенография лицевого скелета, либо КТ лицевого скелета и МРТ головного мозга.
При сложном анамнезе врач направит пациента на консультацию к врачам смежных специальностей.
Как лечить фурункул в носу
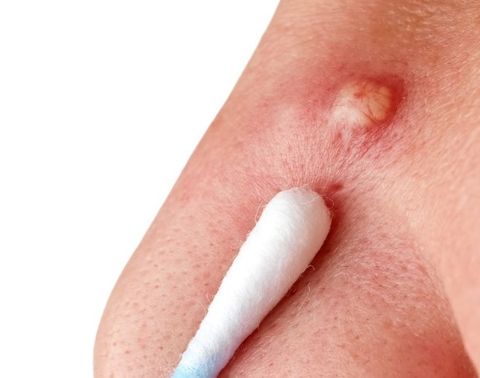
На стадии инфильтрации врач назначит консервативное лечение лекарственными препаратами. По определенной схеме будет необходимо принимать:
- антибиотики;
- антигистаминные препараты, они уменьшат отек и устранят возможные проявления аллергии;
- обезболивающие и жаропонижающие средства;
- мази с противовоспалительным и антимикробным действием;
- антикоагулянты — они призваны предупредить развитие внутричерепных осложнений;
- витаминные комплексы, которые способствуют укреплению иммунитета.
Кроме того, врач составит схему правильного питания и порекомендует физиотерапевтические процедуры. Например — сухое тепло, УВЧ-терапию.
Если некротический стержень отходит тяжело, пациенту показаны протеолитические ферменты — специальные вещества, расщепляющие пептидные связи между аминокислотами в белках и пептидах.
Если врач назначает хирургическое вскрытие фурункула, волноваться не стоит. Место манипуляции обезболят местными анестетиками или введут кратковременный наркоз.
После вскрытия абсцесса пациент должен продолжать принимать антибиотики и другие лекарственные препараты по установленной схеме.
При рецидиве заболевания лечение направлено на то, чтобы укрепить иммунитет. Для применяется:
- Аутогемотерапия – введение пациенту его собственной крови под кожу или в мышцу.
- Облучение крови лазером или ультрафиолетом.
- Введением специальных иммуномодулирующих вакцин – гамма-глобулина. стафилококкового анатоксина. Терапия может быть назначена после проведения иммунограммы (тестирование по результатам анализа венозной или артериальной крови).
- Системная антибиотикотерапия. Проводится по специальным показаниям, если заболевание протекает тяжело или фурункул располагается в особенно опасном месте. Например, в районе носогубного треугольника.
- Коррекция хронических и сопутствующих патологий.
Лечение фурункула при беременности
В организме будущей мамы происходит гормональная перестройка, иммунитет снижается. При погрешностях в соблюдении личной гигиены в носу может развиться фурункул.
Такой очаг воспаления угрожает здоровью и мамы, и малыша. Поэтому необходимо посетить врача и подобрать лекарства, которые разрешено применять при беременности. Это могут быть антибиотики, мази и антисептические средства.
Когда фурункул входит в стадию абсцесса, врач может предложить хирургическое вскрытие гнойника.
Во время беременности гораздо опаснее проводить лечение самостоятельно или пытаться выдавить фурункул. Особенности гормонального статуса в этот период могут привести к лавинообразному развитию осложнений.
Фурункул в носу у ребенка
Если воспаление возникло в носу у ребенка, обязательно обратитесь к врачу. Заболевание может указывать на скрытые патологии. Их нужно выявить как можно раньше, так как от этого зависит, насколько успешным будет лечение.
Важно! Никогда не используйте в отношении ребенка рецепты народной медицины и не покупайте медикаменты по совету друзей. Стремясь обезопасить ребенка от «химии» и антибиотиков, вы можете спровоцировать развитие сепсиса.
Фурункул у малыша развивается так же, как и у взрослого человека. Принципы лечения аналогичны. Если врач сочтет это необходимым, гнойник вскроют под кратковременным наркозом, погрузив малыша в непродолжительный сон.
Если пациент вовремя обратился в поликлинику и соблюдал рекомендации врача — прогноз излечения заболевания благоприятный. Возможно, вы больше никогда с этим заболеванием не столкнетесь.
Если случилось осложнение — внутричерепная патология, тяжелое, декомпенсированное заболевание – выздоровление зависит от состояния пациента и эффективности лечения.
Чтобы предупредить развитие фурункула, важно избегать травм носа и прилежащих к нему тканей, соблюдать правила личной гигиены, вовремя лечить любые гнойные заболевания. Важно следить за состоянием иммунитета и лечить эндокринные патологии.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Фурункулы – попросту говоря, гнойники, или чирьи – обычно появляются внезапно, быстро увеличиваясь в размерах за счет скапливающегося в их полости гноя. Гнойник может появиться практически где угодно: в области спины, шеи, на лице, в подмышечных впадинах. Многие ошибочно принимают фурункул за обычный прыщ, который, по их мнению, пройдет самостоятельно. Это не совсем так: фурункул намного опаснее прыща и может привести к серьезным последствиям, вплоть до септических осложнений. Поэтому лечить его нужно, и чем раньше, тем лучше. А помочь в этом может правильно подобранная мазь от фурункулов.
Код по АТХ
Фармакологическая группа
Фармакологическое действие
Показания к применению мазей от фурункулов
Развитие фурункула протекает поэтапно и делится на несколько важных стадий:
- Инфильтративная стадия – характеризуется покраснением кожи по окружности возле волосяной луковицы. Покрасневший участок постепенно отекает и уплотняется, диаметр сформировавшегося уплотнения увеличивается, достигая 3-5 см.
- Нагноение – это период, когда в центре уплотнения образуется своеобразный стержень, имеющий вид выступающего над поверхностью кожи гнойного возвышения. Эта стадия сопровождается нарастанием интоксикации: может повышаться температура, появляется резкая боль в фурункуле. Финальным этапом стадии считается самостоятельное или принудительное вскрытие капсулы с гноем, когда стержень выходит на поверхность.
- Заживление – это наиболее позитивная стадия, в течение которой боль утихает, кожа приобретает естественный цвет, а отек уменьшается вплоть до полного исчезновения. На месте вскрытия фурункула образуется разного размера рубчик.
Мази от фурункулов можно применять фактически на любой стадии воспалительного процесса. Правда, на каждом этапе назначается соответствующая данному периоду мазь.
Так, на первом этапе пригодится мазь, действие которой направлено на стимуляцию созревания фурункула и его вскрытия.
На втором этапе уместной станет мазь от фурункулов, вытягивающая из его полости гной со стержнем.
На третьем этапе применяют заживляющие мази, ускоряющие регенерацию глубоких и поверхностных тканей.

[1], [2], [3]
Код по МКБ-10
Форма выпуска
Современная медицина располагает большим количеством наружных лекарственных препаратов, помогающих в борьбе с фурункулами. Каждый препарат эффективен на определенном этапе течения воспалительного процесса.
Отличаются мази от фурункулов и по локализации воспаленного элемента. Например, если фурункул сформировался в области слизистых (например, в носовой полости или на половых органах), то мазь должна быть как можно менее агрессивной, чтобы не оказать раздражающего действия на слизистую. К таким мазям относятся мази синтомициновая и гепариновая: эти препараты активизируют «созревание» гнойника и легко выводят гнойное содержимое, не допуская его дальнейшего распространения.
Мазь, вытягивающая гной из фурункула:
- Ихтиоловая мазь – одна из самых эффективных мазей от фурункулов, так как является одновременно и антисептиком и дезинфицирующим средством. Единственный недостаток ихтиоловой мази – это её запах, поэтому не все пациенты соглашаются на лечение данным препаратом. Ихтиоловая мазь практически не имеет побочных проявлений и при соблюдении дозировки не сопровождается негативными симптомами.
- Гепариновая мазь при нанесении на область фурункула позволяет расширить поверхностные сосуды, что приводит к оптимальному всасыванию других активных составляющих препарата. Кроме сосудорасширяющего эффекта, гепариновая мазь эффективно устраняет боль, служит антисептиком, имеет в своем составе антибактериальные и противовоспалительные компоненты.
- Мазь Вишневского от фурункулов применяется уже на протяжении многих десятилетий. Актуален данный препарат и поныне: он недорогой и в то же время очень эффективный. Действие мази основано на стимуляции местного метаболизма за счет местно-раздражающих компонентов. Как следствие, фурункул за короткое время зреет и вскрывается с выведением патологического содержимого наружу. Применение мази на этом не заканчивается: её продолжают наносить на ранку для полной остановки воспалительного процесса и очищения раневой поверхности от отмерших частичек тканей. В большинстве случаев при использовании мази Вишневского фурункул вскрывается и заживает на протяжении 2-3 суток.
Мазь от фурункулов с антибиотиком:
- Синтомициновая мазь имеет в своем составе хлорамфеникол – антибиотик широкого спектра антибактериальной активности. Мазь применяют для обработки фурункулов по нескольку раз в сутки. Препарат не подходит для продолжительного применения, так как микробы могут выработать резистентность к препарату.
- Тетрациклиновая мазь – это популярный бюджетный препарат, который часто назначается врачами для избавления от фурункулов. Тетрациклин – антибиотик – разрушающе действует на рост и развитие болезнетворных микроорганизмов, уничтожая их клетки. Мазь наносят под повязку, на несколько часов. Предпочтительно делать перевязки каждые 6-8 часов.
- Офлокаин – это универсальная мазь от фурункулов на лице и других частях тела. Офлокаин отличается качественной антимикробной, противоотечной и обезболивающей способностью. Основной компонент данной мази от фурункулов – антибиотик офлоксацин, который останавливает размножение бактерий и угнетает дальнейшее развитие воспалительной реакции. Дополнительный ингредиент мази – это лидокаин, известное анестезирующее вещество. Лидокаин практически мгновенно облегчает боль, улучшая общее состояние пациента. Мазь можно применять по нескольку раз в сутки, по мере необходимости.
- Бактробан – это мазь от фурункулов в носу и не только. Бактробан эффективен и безопасен, его назначают и взрослым, и детям, ввиду отсутствия выраженных противопоказаний и побочных проявлений. Основным ингредиентом мази служит мупироцин – антимикробное средство, губительно действующее на патогенную микрофлору. Мазь от фурункулов обычно распределяют по пораженной поверхности небольшим слоем, затем покрывают повязкой.
Мазь для рассасывания фурункулов (заживляющая мазь):
- Цинковая мазь представлена такими компонентами, как окись цинка и вазелин. Основное действие цинковой мази – присушивающее, антивоспалительное и антисептическое. Кроме этого, мази присуще и гигроскопическое свойство, которое позволяет ускорять процесс заживления и восстановление кожных покровов. Цинковая мазь безопасна: её без ограничений можно использовать для избавления от фурункулов в детском возрасте и в период беременности.
- Серная мазь – это местное дерматологическое средство, обладающее антимикробным и антипаразитарным действием. При нанесении серной мази на ранку, сформировавшуюся после вскрытия фурункула, образуются сложные соединения с антисептическими свойствами. Мазь можно использовать всем пациентам, начиная с 3-х летнего возраста. На слизистых препарат не используют.
Помимо перечисленных, существуют и другие не менее эффективные мази от фурункулов. Например, качественно заживляют ранки и восстанавливают кожные покровы такие мази от фурункулов, как Гентаксан, Бепантен, Солкосерил, Банеоцин, Декспантенол, Пантодерм, Эплан. Чтобы подобрать наиболее подходящий препарат, рекомендуется проконсультироваться с врачом.
Лечение фурункула мазью Левомеколь
Мазь Левомеколь наиболее востребована в качестве средства для лечения фурункулов. Активными ингредиентами мази выступают метилурацил и хлорамфеникол – вещества, способствующие остановке воспалительного процесса и восстановлению тканей.
Мазь от фурункулов Левомеколь используют следующим образом:
- Обрабатывают место фурункула раствором перекиси водорода, раствором хлоргексидина или обычной водкой.
- Наносят достаточный слой мази на фурункул, сверху прикладывают сложенный в несколько раз бинт или кусочек марли. Закрепляют бинтовой повязкой или лейкопластырем.
- Повязку меняют 2-3 раза в день, до вскрытия гнойника и выхода гнойного содержимого наружу. После этого ранку обрабатывают раствором перекиси водорода и снова прикладывают бинт с мазью Левомеколь.
Оптимально использовать мазь от фурункулов Левомеколь не более 4-х дней.

[4], [5]
Читайте также:

