Что лучше от розацеа скинорен или азелик
Обновлено: 18.04.2024
Сибирский государственный медицинский университет, Томск
ГБОУ ВПО «Сибирский государственный медицинский университет», Томск, Россия, 634050
Оценка эффективности комбинированной терапии папулопустулезной формы розацеа 15% гелем азелаиновой кислоты и 1% гелем клиндамицина фосфата в сочетании с косметическими средствами
Журнал: Клиническая дерматология и венерология. 2018;17(5): 85‑85
Сибирский государственный медицинский университет, Томск
РЕЗЮМЕ Приведена оценка и представлена динамика клинической картины и психоэмоционального состояния пациентов с папулопустулезной формой розацеа на основе показателей шкалы диагностической оценки розацеа (ШДОР) и дерматологического индекса качества жизни (ДИКЖ). Цель исследования — оценить эффективность и переносимость комбинированной терапии папулопустулезной формы розацеа 15% гелем азелаиновой кислоты и 1% гелем клиндамицина фосфата с косметическими средствами. Материал и методы. Работа выполнялась на базе КЛДЦ СибГМУ (амбулаторный прием), под наблюдением находились 20 пациентов (10 (50%) женщин и 10 (50%) мужчин, средний возраст составил 43,2±10,4 года). У больных была диагностирована папулопустулезная форма розацеа. Дебют заболевания отмечался в 38,8±9,3 года. Всем пациентам проводилась комбинированная терапия 15% гелем азелаиновой кислоты и 1% гелем клиндамицина фосфата с косметическими средствами. Всем исследуемым проводилось дерматоскопическое исследование при помощи дерматоскопа Dermlite 3gen (США) методом кросс-поляризации, соединенного с фотокамерой Nicon 1 для получения микроизображения. До начала и в ходе терапии проводилось изучение качества жизни пациентов методом анкетирования, с использованием ДИКЖ. Клиническая картина тяжести заболевания и его динамика оценивались с помощью ШДОР, элементами которой являются распространенность поражений, выраженная в процентах; объективные (папулы, пустулы, эритема, телеангиэктазия, отек, офтальморозацеа) и субъективные проявления (жжение и покалывание кожи). Выводы. При затруднении постановки диагноза розацеа рекомендовано применение дерматоскопии пораженной кожи. Признаки в виде полигональных сосудов, фолликулярных пробок и поверхностных чешуек являются характерными для розацеа. При папулопустулезной форме розацеа эффективна комбинированная схема местной терапии, включающая применение 15% геля азелаиновой кислоты и 1% геля клиндамицина фосфата в комбинации с косметическими средствами для ухода, о чем свидетельствует снижение индексов ШДОР и ДИКЖ.
Сибирский государственный медицинский университет, Томск
ГБОУ ВПО «Сибирский государственный медицинский университет», Томск, Россия, 634050
Розацеа — хроническое, рецидивирующее заболевание (как правило кожи лица), которое сопровождается воспалением, имеет полиэтиологическую природу и характеризуется прогредиентным течением, а также резистентностью к традиционной терапии [1—6]. Согласно клинико-статистическим данным, розацеа весьма распространена, составляя 5—20% в структуре дерматологической заболеваемости, причем за последние 10—15 лет этот показатель имеет стойкую тенденцию к повышению [1, 2, 7, 8].
Встречается розацеа у представителей всех рас, но преимущественно у светлокожих женщин [2, 9]. Следует подчеркнуть и социальное значение розацеа, поскольку впервые заболевание начинается на третьем десятилетии жизни и достигает расцвета в 40—50 лет на видимых участках кожи с запуском пролиферативных процессов и формированием фим. Представление о собственной непривлекательности пагубно влияет на психику пациентов, приводя к тревоге и депрессии [4, 7].
Розацеа представляет собой ангионевроз, локализующийся преимущественно в зоне иннервации тройничного нерва и обусловленный различными причинами: сосудистыми нарушениями; изменениями в соединительной ткани дермы; действием микроорганизмов; дисфункцией пищеварительного тракта; иммунными нарушениями; изменениями сально-волосяного аппарата; оксидативным стрессом; климатическими факторами; психовегетативными расстройствами.
В развитии розацеа определенную роль играют такие факторы, как конституциональная ангиопатия; эмоциональные стрессы; нарушения гормонального равновесия; воздействие химических агентов [3].
В последние годы большое внимание уделяют роли кателицидинов в развитии розацеа. Кателицидины — семейство многофункциональных белков, которые обеспечивают в коже защиту первой линии против инфекционных агентов, влияя на местные воспалительные реакции и ангиогенез путем непосредственного воздействия на эндотелиоциты и иммунитет. У больных розацеа в коже лица в 10 раз повышен уровень кателицидинов и в 10 000 раз повышен уровень протеаз в роговом слое, которые активируют кателицидины.
Lacey и соавт. (2007 г.) выделили бактерию (Bacillus oleronius) из клеща рода Demodex, которая, воздействуя на пептиды, стимулирует воспалительные реакции у больных папулопустулезной розацеа. В патогенезе пустулезной и глазной розацеа этиологическое значение имеет эпидермальный стафилококк, что, возможно, связано с реализацией его патогенных свойств из-за повышения температуры лица вследствие расширения сосудов. Обсуждают также взаимосвязь розацеа с Helicobacter pylori [3].
Выделяют четыре основных подтипа розацеа (соответствующих эритематозной, папулопустулезной, гипертрофической стадиям и офтальморозацеа в прежних классификациях) и один вариант — гранулематозную розацеа [3].
подтип I — эритемато-телеангиэктатический;
подтип II — папулопустулезный;
подтип III — фиматозный;
подтип IV — глазной.
Наружное лечение предпочтительно при всех типах розацеа, за исключением гипертрофического, при котором наиболее эффективными оказываются хирургическое лечение и системные синтетические ретиноиды [3].
При эритемато-телеангиэктатическом подтипе применяют азелаиновую кислоту, а также лазерные технологии [3, 10—13].
При папулопустулезном подтипе от легкой до умеренной степени тяжести рекомендуют азелаиновую кислоту, метронидазол, короткий курс антибактериальных препаратов, 1% гель клиндамицина, который угнетает рост бактерий на поверхности кожи [3, 14].
В основе лечебных мероприятий лежит обеспечение адекватного ежедневного ухода за кожей c помощью аптечных косметических средств. Косметические средства Joyskin запатентованы для терапии розацеа [15] .
Цель исследования — оценить эффективность и переносимость комбинированной терапии папуло-пустулезной формы розацеа 15% гелем азелаиновой кислоты (Азелик) и 1% гелем клиндамицина фосфата (Клиндовит) с косметическими средствами Joyskin.
Материал и методы
Работа выполнена на базе КЛДЦ «Сибирского государственного медицинского университета». Под наблюдением находились 20 амбулаторных пациентов (10 (50%) женщин и 10 (50%) мужчин, средний возраст составил 43,2±10,4 года). У больных была диагностирована папулопустулезная форма розацеа. Дебют заболевания отмечался в 38,8±9,3 года.
Климатические условия оказывали влияние и на сезонность появления розацеа и ее рецидивов одинаково в обеих группах. Обострение и возникновение розацеа в холодные периоды можно объяснить особенностями климатических условий региона. Климат Томской области характеризуется холодной зимой и относительно теплым влажным летом и сопровождается значительными перепадами температуры как в течение года, так и в течение суток.
Все пациенты получили системное лечение в соответствии со стандартами оказания медицинской помощи больным розацеа: метронидазол по 0,25 мг 3 раза в день в течение 28 дней, препараты для укрепления сосудистой стенки (аскорутин по 1 таблетке 3 раза в день курсом 1 мес).
Все пациенты наносили точечно на пустулы 1% гель клиндамицина (Клиндовит) 2 раза в день (утро, вечер) и 15% гель азелаиновой кислоты (Азелик) 2,5 см (1 finger dosetipe) 1 раз в день на высыпания (днем). Затем через 8 нед гель Клиндовит отменяли. В качестве профилактики 1 раз в день утром еще 3—4 мес наносили гель Азелик. На все время лечения для очищения и восстановления барьерных свойств кожи все пациенты применяли аптечные косметические средства для ухода Joyskin («Capeypharma», Польша): очищающий тоник для лица и интенсивный увлажняющий крем.
Всем участникам проводили дерматоскопическое исследование при помощи дерматоскопа Dermlite 3gen (США), соединенного с фотокамерой Nicon 1 для получения микроизображения, методом кросс-поляризации. Проводилось исследование чистой кожи в области лба, щек, носа, подбородка. Для выявления дерматоскопических признаков и особенностей кожи пациентов с розацеа полученные результаты сравнивали с результатами дерматоскопии кожи лица контрольной группы (здоровые лица).
До начала и в ходе терапии изучали качество жизни пациентов методом анкетирования. О трансформации качества жизни судили по самостоятельной оценке респондентами своего физического, психического, социального и экономического благополучия: данные получали методом анкетирования с использованием дерматологического индекса качества жизни (ДИКЖ). Максимальный суммарный балл составляет 30 баллов.
Клиническая картина тяжести заболевания и его динамика оценивались с помощью шкалы диагностической оценки розацеа (ШДОР), элементами которой являются распространенность поражений (в %); объективные (папулы, пустулы, эритема, телеангиэктазия, отек, офтальморозацеа) и субъективные проявления (жжение и покалывание кожи). Максимальное количество баллов, указывающее на тяжелое течение розацеа, составляет 21 балл; минимальное количество баллов — 0.
Статистическая обработка результатов проводилась с использованием пакета прикладных программ SPSS 17.0 for Windows. Критический уровень значимости при проверке статистических гипотез в данном исследовании принимался равным 0,05 (р — достигнутый уровень значимости). Проверка на нормальность распределения количественных данных проводилась по критерию Шапиро—Вилка. Обобщение результатов исследования проводили с использованием описательных статистик (медиана и межквартильный размах Me — Q1; Q3) для количественных признаков, не соответствующих нормальному закону распределения, и порядковых признаков.
Результаты
У всех пациентов с папулопустулезной формой розацеа ШДОР характеризовался 10 (6; 15) баллами. На фоне стойкой эритемы и отечности кожи лица отмечались папулы плотно эластической консистенции ярко-красного цвета (до 30 штук), единичные пустулы с гнойным содержимым. На коже крыльев носа располагались мелкие телеангиэктазии. Отмечались незначительное шелушение кожи и не резко выраженная гиперемия конъюнктивы век. Субъективно пациентов беспокоило умеренное чувство жжения.
До терапии средние значения ШДОР составили 10 (8; 14) баллов, ДИКЖ — 10 (7; 12) баллов. Эти данные свидетельствуют о том, что влияние заболевания на жизнь пациента было от умеренного до сильного.
Эффективность терапии оценивалась в конце 1-го месяца лечения, через 3 и 6 мес. У всех пациентов в конце 1-го месяца отмечалось полное купирование обострения, однако значение индексов (ШДОР и ДИКЖ) снизились незначительно.
ШДОР через 3 мес лечения снизился с 10 (8; 14) до 6 (4; 6) баллов, а через 6 мес — до 2 (1; 2) баллов. Также отмечалось снижение ДИКЖ с 10 (7; 12) до 1 (1; 4) балла. Через 6 мес ДИКЖ держался в пределах 1 (1; 2) балла (p<0,001).
Все пациенты отмечали положительную динамику и улучшение качества жизни, что выражалось нормальными показателями ДИКЖ через 3 и 6 мес терапии.

Положительная динамика показывает эффективность применения 15% азелаиновой кислоты в сочетании с 1% гелем клиндамицина фосфата и с косметическими средствами для ухода Joyskin (рис. 1). Рис. 1. Сравнительная динамика индекса ШДОР и ДИКЖ, выраженная в баллах, в группе до лечения, через 3 и 6 мес терапии (р<0,001).
В качестве примера на рис. 2, 3, Рис. 2. Пациент Ф., 28 лет. Розацеа, папулопустулезная форма, до терапии. Рис. 3. Пациент Ф., 28 лет. Розацеа, папулопустулезная форма, в конце 1-го месяца терапии. 4 представлены фотографии пациента за время наблюдения.

Рис. 4. Пациент Ф., 28 лет. Розацеа, папулопустулезная форма, через 3 мес терапии.
Топический антибиотик — 1% гель клиндамицина фосфата (Клиндовит) — после нанесения на кожу быстро гидролизуется в протоках сальных желез с образованием клиндамицина, обладающего антибактериальной активностью. В состав Клиндовита, помимо активного компонента, введен аллантоин, оказывающий противовоспалительное и успокаивающее действие, а также эмолент, обеспечивающий смягчение кожи и улучшение переносимости препарата.
Включение в комплексную терапию косметических средств линии Joyskin позволяет значительно снизить побочные эффекты (покраснение, сухость, шелушение) и способствует интенсивному и длительному увлажнению кожи.
Выводы
1. При затруднении с постановкой диагноза розацеа рекомендовано применять дерматоскопию пораженной кожи. Признаки в виде полигональных сосудов, фолликулярных пробок и поверхностных чешуек являются характерными для розацеа.
2. При папулопустулезной форме розацеа эффективна комбинированная схема местной терапии, включающая применение 15% геля азелаиновой кислоты (Азелик) и 1% геля клиндамицина фосфата (Клиндовит) в комбинации с косметическими средствами для ухода Joyskin, о чем свидетельствует снижение индексов ШДОР и ДИКЖ.
Исследование было проведено на кафедре в рамках кандидатской работы, без поддержки компанией.
The study was carried out at the department as a part of the PhD thesis work and was not supported by any company. There is no conflict of interest.
Сведения об авторах
М.Л. Арипова — асп. каф. дерматовенерологии и косметологии ФГБОУ ВО СибГМУ Минздрава России.
Концепция и дизайн: С.А. Хардикова, М.Л. Арипова
Сбор и обработка материала: С.А. Хардикова, М.Л. Арипова
Статистическая обработка данных: С.А. Хардикова, М.Л. Арипова
Написание текста: С.А. Хардикова, М.Л. Арипова
Редактирование: С.А. Хардикова, М.Л. Арипова
The concept and design of the study: S.A. Khardikova, M.L. Aripova
Collecting and interpreting the data: S.A. Khardikova, M.L. Aripova
Statistical analysis: S.A. Khardikova, M.L. Aripova
Drafting the manuscript: S.A. Khardikova, M.L. Aripova
Revising the manuscript: S.A. Khardikova, M.L. Aripova
The study was carried out at the department as a part of the PhD thesis work and was not supported by any company.
There is no conflict of interest.
ФГОУ Институт повышения квалификации Федерального медико-биологического агентства РФ, Москва
Институт биоорганической химии им. М.М. Шемякина и Ю.А. Овчинникова РАН, Москва, 117997, Российская Федерация
Азелаиновая кислота в терапии акне и розацеа
Журнал: Клиническая дерматология и венерология. 2018;17(2): 87‑91
ФГОУ Институт повышения квалификации Федерального медико-биологического агентства РФ, Москва
Представлены данные зарубежных и отечественных клинических исследований по изучению эффективности и безопасности применения топических препаратов азелаиновой кислоты (АК) для лечения акне и розацеа. Показаны преимущества АК (комплаентность, эффективность, безопасность) по сравнению с другими наружными лекарственными средствами. АК характеризует широкий спектр активности: противовоспалительный, антиоксидантный, противомикробный, антикератинизирующий и антитирозиназный. Это позволяет считать АК препаратом выбора в лечении акне и средством первой линии в лечении папулопустолезной розацеа.
ФГОУ Институт повышения квалификации Федерального медико-биологического агентства РФ, Москва
Институт биоорганической химии им. М.М. Шемякина и Ю.А. Овчинникова РАН, Москва, 117997, Российская Федерация
Акне и розацеа — наиболее распространенные заболевания в практике дерматолога и косметолога. Диагностика и выбор алгоритма терапии представляют определенные трудности. Высокая распространенность, хроническое рецидивирующее течение, выраженные психоэмоциональные расстройства, снижение качества жизни пациентов с акне и розацеа объясняют важность задачи дальнейшего совершенствования терапии.
Розацеа
Механизмы, вызывающие патологический процесс при розацеа и акне, изучены не конца. Розацеа является хроническим заболеванием кожи с участками покраснения (преимущественно в лицевой области), образованием гнойничковых и других высыпаний. При исследовании RISE, проведенном в России и Германии и включившем соответственно 3013 и 3052 лиц в возрасте 18—65 лет, выявлено 5% больных с розацеа в России и 12% — в Германии [1]. Среди больных розацеа в обеих странах женщины составляли 75% (средний возраст 40 лет), для больных была характерна светлая кожа (фототипы II и III по шкале Фитцпатрика) [2]. Распространенность розацеа коррелирует с фототипом кожи и общей солнечной активностью в регионе проживания, что демонстрирует ключевую роль инсоляции в провоцировании заболевания [3].
Розацеа классифицируют четырьмя подтипами и одним вариантом заболевания:
— эритемато-телеангиэктатическая (подтип 1);
— папуло-пустулезная (подип 2);
— фиматозная (подтип 3);
— офтальмическая розацеа (подтип 4).
Выделяют вариант гранулематозной розацеа, которую чаще регистрируют у людей с IV и V фототипом кожи. В исследовании RISE основным подтипом был эритемато-телеангиэктатический (подтип 1), что подтверждается результатами и других исследований [4, 5].
Розацеа характеризуется формированием эритемы, эдемы, ощущения жгучей боли. Гистологически обнаруживают расширенные кровеносные сосуды без признаков неоангиогенеза. При всех формах заболевания наблюдается накопление тучных клеток и фибробластов в зоне поражения, что свидетельствует о синтезе хемокинов и ростовых факторов, вызывающих миграцию этих клеток в дерму. При эритематозной форме (наиболее распространенной) повышено число сенсорных нейронов, непосредственно вовлеченных в патогенез заболевания. Поскольку при розацеа наблюдается расширение сосудов, приводящее к локальному обогащению питательными веществами тканей, это может быть причиной присоединения вторичной инфекции. У части больных в очагах воспаления выявляют клещей рода демодекс. Роль клещей в патогенезе розацеа остается дискуссионной. Показано, что розацеа ассоциирована с патологией пищеварительного тракта, дисфункцией эндокринной системы, изменениями в сально-волосяном аппарате и соединительной ткани дермы, иммунными нарушениями, психовегетативными расстройствами, повышением количества микроорганизмов на кожном покрове [6—9]. Причиной соматических заболеваний может быть повышенная реактивность сосудов не только кожи, но и других органов.
Акне является заболеванием кожи, характеризующимся гиперплазией сальных желез, гиперкератозом и образованием комедонов — сально-роговых пробок в протоках сальных желез с частичной или полной их закупоркой. Заболевание чаще всего начинается в пубертатном периоде при адренархе и характеризуется повышенной продукцией сала, что приводит к снижению локального иммунитета в сальных железах и присоединению вторичной инфекции, наиболее часто вызванной Propionibacterium acnes — анаэробной грамположительной бактерией. Бактерия P. acnes использует жирные кислоты кожного сала, в том числе пропионовую, стимулирующую размножение микроорганизма. При избыточной продукции меняется состав кожного сала, снижается уровень линолевых кислот, увеличивается уровень сквалена и перекисных липидов, повышается уровень насыщенных жиров [3, 10, 11]. Комедоны развиваются в местах, богатых сальными железами: на лице (99%), спине (60%) и груди (15%) [12].
В отличие от розацеа акне является распространенным кожным заболеванием, составляя 20—30% всех случаев дерматологических заболеваний [12]. Прогрессирующее течение акне, толерантность к проводимой терапии, косметические недостатки снижают качество жизни пациентов, вызывают значительный дискомфорт и психоэмоциональные расстройства преимущественно депрессивного характера [13, 14].
Патогенез акне связан с увеличенной продукцией кожного сала и дисбалансом липидов секрета сальных желез. Колонизация P. acnes является следствием снижения местного иммунитета и дополнительным стимулом его активации. В норме P. acnes составляют до 50% микроорганизмов, колонизирующих кожу с большим количеством сальных желез и только 5—10% в остальных участках тела [15]. Воспалительный процесс в области сально-волосяного фолликула приводит к развитию фолликулярного гиперкератоза и обтурации протоков сальных желез (микрокомедон, комедон).
Общие характеристики розацеа и акне
Анализ полиморфизма генов показывает наличие генетической предрасположенности к обоим заболеваниям, по крайней мере, у половины больных [16—25]. Однако распространенность акне свидетельствует о том, что патогенез заболевания ассоциирован с полиморфностью многих генов [3].
Общим для обоих заболеваний является преимущественная локализация процесса на коже лица. В эффекторной фазе розацеа и акне принимает активное участие врожденный иммунитет. Роговой слой кожи представляет основную преграду для патогенов. Большое значение имеет поддержание определенной кислотности кожи, так называемой «кислотной мантии Маркионини», состоящей из компонентов потового и сального секретов, в состав которой входят молочная кислота, свободные жирные кислоты, уроканиновая кислота и другие компоненты, обеспечивающие коже кислый рН (5,3—5,6). Показано, что при акне рН кожи повышается, что поддерживает пролиферацию в кожном сале основных комменсалов — бактерии P. acnes и, как результат, способствует активации механизмов врожденного иммунитета, в частности синтеза клетками, выстилающими потовые и сальные железы, антимикробных пептидов (АМП) [26].
АМП — это низкомолекулярные соединения, состоящие из аминокислот (пептиды) и обладающие антимикробной активностью против широкого спектра микроорганизмов: грамотрицательных и грамположительных бактерий, вирусов, простейших и грибов [27]. АМП относятся к первой линии защиты и присутствуют конституционально; их уровень увеличивается при воспалении или травме. К АМП относят α-, β-и θ-дефензины, кателицидины, S100-белки, РНКазы.
В патогенезе розацеа показана роль антимикробных пептидов, синтез которых осуществляется нейтрофилами, тучными клетками, макрофагами, находящимися в периваскулярном пространстве [28—32]. Активация тучных клеток является результатом расширения сосудов и связана с противомикробной и репаративной функциями этих клеток. Особую роль в патогенезе розацеа играет кателицидин, из которого в результате протеолитического гидролиза в клетках образуется пептид LL-37, играющего одну из главных ролей в патогенезе розацеа [32].
Врожденная иммунная система также принимает участие в развитии акне. Изменение количества и состава кожного сала активирует иммунную систему задолго до появления комедонов [33]. Основными АМП, вовлеченными в патогенез акне, являются β-дефензины 1 и 2 [34—36]. Также, как и при розацеа, в патогенез акне вовлечены нервные окончания сосудов кожи; доказана роль повышенной продукции нейропептида кортикотропин-рилизинг-гормона и повышения экспрессии рецептора меланокортина 1 [37—39]. При акне показана также активация toll-подобных рецепторов на клетках врожденной системы [40].
Таким образом, при акне и розацеа по разным причинам нарушается нормальный гомеостаз кожного покрова лица, что обусловливает активацию врожденного иммунитета, нарушение кислотности кожи, присоединение специфической инфекции, дополнительно стимулирующей врожденный иммунитет.
Азелаиновая кислота в терапии акне и розацеа
Одним из широко применяемых топических средств в дерматологии и косметологии является азелаиновая кислота (АК). АК — конечный продукт окисления линолевой кислоты, который образуется естественным путем в нормальной коже. После нанесения на кожу препараты АК легко проникают в эпидермис и дерму. В системный кровоток попадает до 4% от общей дозы. АК восстанавливает кислотность кожи, что само по себе оказывает лечебное действие. Так, терапевтическим эффектом обладают и другие кислоты, например ретиноевая, ацетилсалициловая, фруктовые [41, 42]. Кроме влияния на рН кожи, АК, в частности, подавляет синтез реактивных форм кислорода нейтрофилами, усиливает экспрессию гена p53 в себоцитах, что ведет к их гибели; оказывает местное антиандрогенное действие за счет снижения активности 5a-редуктазы I типа и, соответственно, уменьшает концентрацию дигидротестостерона в себоцитах, тем самым нормализуя процессы кератинизации и салоотделения [43, 44]. Показано, что АК оказывает антиоксидантное действие, снижает продукцию супероксидных и гидроксильных радикалов и уменьшает воспаление [45]. При длительном использовании АК наблюдается нормализация процесса дифференцировки клеток эпидермиса, снижается поствоспалительная гиперпигментация [46].
По данным клинических исследований [47] АК эффективна как в виде монотерапии, так и в сочетании с антибиотиками. АК в виде монотерапии может быть рекомендована для лечения комедонального акне, папулопустулезного акне легкой и средней степеней тяжести, для поддерживающей терапии [48, 49]. При тяжелом папулопустулезном и конглобатном акне рекомендована комбинация АК с системными антибиотиками. Монотерапия А.К., бензоил пероксидом (БПО) и местными ретиноидами оказывает сопоставимый эффект [48]. Так, в работе H. Gollnick и соавт. [48] приведены данные двух клинических исследований, включивших 351 и 229 больных акне, по сравнительной эффективности 15% геля АК с 5% гелем БПО и 1% гелем клиндамицина. Авторы показали, что применение препаратов в течение 4 нед обеспечивало равную во всех группах 70% эффективность по снижению числа воспалительных элементов. Побочные эффекты в виде локального жжения и раздражения больше были выражены в группе пациентов, применявших БПО, чем в группе лиц, использовавших АК [48]. Минимальные побочные эффекты наблюдались в группе больных, пролеченных гелем клиндамицина. В исследовании G. Stinco и соавт. [49] изучали себостатическое действие АК, адапалена и БПО при лечении 65 больных акне средней тяжести. С помощью себуметрии оценивали уровень секреции кожного сала в области лица. Все используемые препараты оказывали сравнимый терапевтический эффект, однако только АК и БПО обеспечивали снижение продукции кожного сала. По отзывам больных, АК переносится лучше, чем местные ретиноиды или БПО. В косметологии АК активно используют в виде пилинга для проблемной, пористой кожи и для лечения поствоспалительной гиперпигментации. В российских рекомендациях по ведению больных акне АК (25% крем или 15% гель) указан как препарат первой линии для монотерапии комедональных и воспалительных акне. Для лечения акне у женщин в качестве базисной терапии рекомендованы ретиноиды в комбинации с АК.
Для наружного лечения розацеа 2-го типа (папуло-пустулезной) Российское общество дерматовенерологов и косметологов, а также Американское общество по акне и розацеа рекомендуют метронидазол, АК, клиндамицин и другие препараты [50, 51]. Данные ряда клинических исследований показали эффективность монотерапии розацеа 15% гелем АК [52—55]. В ходе метаанализа 2016 г., включившего 57 рандомизированных клинических исследований с общим числом участников 13 630 (больные розацеа 1-го и 2-го подтипов), сравнили эффективность топических препаратов метронидазола, АК, ивермектина, бримонидина и других, а также системных антибиотиков или их сочетаний с топическими ретиноидами. Лучшие результаты были показаны при использовании топического метронидазола и АК [56, 57]. При длительной терапии для поддержания контроля папулопустулезной розацеа в качестве поддерживающей терапии рекомендовано применение АК до 6 мес [58].
Микронизация
АК слаборастворима в водных растворах, соответственно эффективная концентрация пропорциональна растворенной доле А.К. Для увеличения эффективности плохо растворимых веществ используют микронизацию и нанонизацию препаратов. Нанонизированные и микронизированные формы лекарственных средств позволяют повысить биодоступность, растворимость и стабильность препаратов, лучшее проникновение коллоидов через барьеры тканей и клеточные мембраны. С точки зрения биофармацевтики наноразмер является идеальным, однако с точки зрения производства лекарств получение наночастиц проблематично, что связано с имеющимися методами их получения. По этим причинам микронизация труднорастворимых препаратов является наиболее подходящим решением. Микронизация может включать измельчение активного вещества различными методами с последующим введением в различные носители (гидрогели, кремы, пенки).
Российские врачи в арсенале сегодня имеют несколько препаратов, содержащих АК, один из них микронизированный препарат — 15% гель Азелик (АО «Акрихин»). Для повышения эффективности действия высоких концентраций АК требуется повышение растворимости кислоты в основе в виде геля. Гель Азелик 15% (АО «Акрихин», Россия) является единственным отечественным микронизированным препаратом, размер частиц АК составляет менее 100 мкм [59]. Микронизированная форма обеспечивает легкое проникновение препарата через роговой слой кожи, что способствует реализации антибактериального, кератолитического и депигментирующего эффектов АК [59]. Это позволяет считать гель Азелик препаратом выбора для лечения акне, а также препаратом первой линии в терапии папулопустулезной розацеа.
Вы сдали общий тестостерон - надо было сдать свободный. Если он выходит за рамки нормы, то можно применить КОК или спиронолактон, так как сыпь в этом случае может быть андрогензависимой. Если же он в норме - то в первую очередь, надо дообследовать желудок на предмет хеликобактера и лечить дисбиоз


Можно, но смысла в этом особого нет. Только если витамин д. В вашем случае это точно не гормональная проблема - надо решать вопрос с ЖКТ




Здравствуйте! Екатерина, никаких проявлений розацеа на фото нет.Все высыпания- лёгкая степень акне.Показаний для назначения солантры и метрогила я не вижу.
Вам нужен крем ( гель) азелик, азикс-дерм, скинарен 2 раза в день длительно.Эффект от лечения будем ждать через 2 месяца.
Если к этому лечению гинекологи добавят КОК, будет прекрасно.

Здравствуйте! Не вижу по фото проявлений розацея, вижу акне. Крема которые вы применяли для лечения розацеи,помогали вам? Из диеты исключить молоко, фаст-фуд. Умываться утро/вечер сетафил дермаконтрол пенка для умывания или эффаклар, Авен и другие аптечные серии. Вечером наносить адаклин или клензит на чистую сухую кожу, длительно, курс минимум 3 месяца! В начале использования препарата возможно обострение болезни, не нужно отменять препарат (это прописано в инструкции к препарату) , уменьшите частоту его применения, например 2 раза в неделю, по мере стихания верните ежедневное использование. Необходимо так же использовать солнцезащитные крема для лица утром.
Дарья, прикрепила фото последнее, такая ситуация была с щеками, средства лакрима от розацея их вылечили почти, но лоб хуже, весь в комедонах

Здравствуйте, акне лёгкой степени, нет розацеа.
Скинорен или азелик 1 раз в день 16 недель, дифферин гель 1 раз в день, вечером 16 нед, солнцезащитные крема утро/день, умывание и уход эффаклар LA Roshe posay, консультация гинеколога для назначения кок
Юлия, дифферен я уже курсом мазала в прошлом году, он помог, несмотря на это высыпания снова есть, значит ли это, что он не подходит? После него лоб был чистым месяц-два и все

Юлия, у меня половые гормоны в норме, щитовидка тоже, месячные регулярные, вы считаете этого недостаточно?

Причина может быть не только в тестостероне, а также в избыточном количестве секссвязывающего глобулина, он переносит гормон к клеткам или в генетически заложенном избыточном количестве рецепторов к гормону, тогда клетки сальных желез воспринимают норм как избыток
Розацеа - хроническое кожное заболевание, с характерным покраснением кожи и воспалительными элементами в виде папул и гнойников.
Это ангионевроз (изменения кожи) находится в зоне иннервации тройничного нерва и обусловлен несколькими причинами: сосудистые нарушения, изменения в соединительной ткани средних слоев кожи, иммунные нарушения, изменения сально-волосяного фолликула, неблагоприятные климатические факторы, стрессы, психовегетативные расстройства.
Покраснение, сосудистая сетка на лице и воспаления на этом фоне - это не просто прыщи, а особое кожное заболевание, способное спровоцировать и ухудшить течение болезни и целый ряд сопутствующих внешних и внутренних факторов. Самостоятельно розацеа не пройдет, нужно обратиться к врачу, чтобы снять обострение и понять, как жить, чтобы избегать неприятных обострений.
Розацеа, красное лицо, сосудистые звездочки

Сосудистые звездочки на лице
Красное лицо. Вы его видите у себя?
Очень часто, пациенты приходят на консультацию и говорят о том, что их беспокоит красное лицо. Кто-то замечает эту красноту сам, когда сходит в баню, после того как выпьет красного вина или после пробежки. И красное лицо остается очень долго. Краснота сходит медленно. У некоторых людей покрасневшее лицо вообще не проходит.

Врач-косметолог Юлиана Шиян
Комментарий врача-косметолога, дерматолога Юлианы Шиян:
Приходит пациентка за антивозрастной коррекцией губ. Она говорит, что видит оплывший овал лица и упавшие скулы, но совершенно не замечает своего красного лица. Это не обязательно сосудистые звездочки, а именно нисходящая краснота на лице.
И когда я спрашиваю: А что-то ещё вас беспокоит кроме возрастных изменений? Она не говорит что её беспокоит красное лицо, потому что она просто этого не замечает.
Подвох этого состояния в том, что краснота на лице развивается очень постепенно. Когда-то в юности она замечала, что после бани, сауны или пробежки - лицо краснело, но проходило. Со временем это проходить перестает, но мы каждый день видим себя в зеркале и привыкаем к отражению. И медленно растущее покраснение остается незамеченным.
Не зря говорят некоторые пациенты: Я выгляжу как алкоголичка!
Такая краснота на лице придает женщине налет некой асоциальности.
Какие причины могут вызывать красноту лица?

- просто покраснение
- покраснение с высыпанием
- покраснение проходящее
- покраснение непроходящее
- покраснение сопровождающиеся зудом и сухостью
- комбинация всех этих признаков
Сюда добавляются и офтальмологические симптомы. Офтальморозацеа - покраснение глаз.
Есть понятие - Прерозацеа . Это не диагноз, но у человека явно прослеживается склонность к таким покраснениям, что в дальнейшем может привести к тому, что разовьётся определённая форма розацеа.
Прерозацеа проявляется таким образом, когда покраснения на носу, в области щек, на подбородке и в центральной части лица - проходят и появляются спустя некоторое время. Это может происходить по разным причинам:
- стресс
- переохлаждение
- алкоголь
- горячие напитки
В принципе любой вот провокатор имена для розацеа, он провоцирует и прерозацеа. И если у вас краснеет определенная зона на лице, то значит надо менять условия создающие это покраснение.
Как не допустить развитие розацеа и покраснение лица? Провокаторы розацеа
Розацеа - (так называемый, купероз и сосудистые звёздочки) - конституциональная особенность и это значит, что полностью вылечить пациента невозможно. Мы только можем снять обострение у человека и в дальнейшем, он должен соблюдать определенные правила поведения и питания. Конституциональная особенность розацеа, это врожденное реагирование сосудов на определённые факторы (провокаторы).
Видео: Чем лечить розацеа, купероз и красное лицо
Надо избегать таких провокаторов, либо снижать их воздействие на свой организм. Если исключить полностью невозможно, то необходимо ограничивать. Было проведено много исследований по этому поводу и ученые вывели самые распространённые факторы-провокаторы розацеа:
- Солнце - загар, длительное пребывание на солнце
- Повышение температуры (бани-сауны,солярии). Даже если вы закрываете в солярии лицо от загара, у вас всё-равно происходит нагрев тканей и это является провоцирующим фактором. Даже горячий душ в лицо и какие-то жаркие страны, жаркий климат - является провокатором розацеа.
- Резкие перепады температуры: когда из жары в холод из холода в жар.
- Интенсивные тренировки: кардионагрузки, когда вы очень долго бегаете и активно занимаетесь спортом. Сам тренажерный зал это не такой сильный провокатор, а вот кардионагрузки при беге или велосипедное езде, действительно влияют значительно.
- Алкоголь является сильным провокатором - крепкий алкоголь, всё что выше 40 градусов (коньяк, водка и так далее). Алкоголь в виде красного вина очень сильный провокатор. Если у вас есть покраснение лица, то вы могли заметить усиление покраснения после бокала красного вина. Пища тоже является провокатором, причём не просто состав пищи, но и температура еды.
- Если вы пьете очень горячий чай, очень горячий кофе, едите горячий суп. Если вы употребляете острую пищу, в которой содержится капсаицин - это красный перец. Перец Чили является очень сильным провокатором (это доказано). Провокаторами, являются продукты в которых содержится Циннамальдегид. Это могут быть совершенно обычные продукты: помидоры, цитрусовые, корица, баклажаны, имбирь, лук. Их надо избегать в своём рационе. Интересно: Многие думают, что кофе, шоколад, крепкий чай являются провокаторами - на самом деле нет! Сейчас доказано, что эти продукты содержащие высокие дозы кофеина снижают риски проявления розацеа. Так что, кофе тёплый (не горячий) и тёплый чай вы можете пить спокойно.
- Еще одним провокатором, чуть ли не самым главным, является стрессовая нагрузка. Стрессовая нагрузка может быть непросто в виде каких-то очень сильных потрясений. Это могут быть регулярные хронические переживания в виде внутренней тревоги. Если у вас есть склонность к покраснению никогда не терпите эти переживания и всегда пейте легкие седативные препараты (растительного происхождения: валериана, пустырник). Обратитесь к неврологу чтобы он назначил вам седативные средства.
Эти постоянные стрессовые нагрузки приведут к тому, что у вас будет красное лицо и как следствие - Розацеа. Когда я рассказала вам об этих провокаторах, теперь кажется, что не надо выходить на улицу, ничего толком не есть, в баню не сходи, никуда не сходи, пол солнце не выйди! Понятно, что исключить всё это из своей жизни невозможно! Но зная, что у вас есть склонность к покраснениям, какие-то моменты вы всё-же можете исключить.
Видео: Провокаторы Розацеа. Жизнь без видимых сосудов
Врач-косметолог рассказывает о возможности предотвращения розацеа
Как аллергия на какой-то препарат или аллергия на какой-то продукт. Вы знаете что вас есть аллергия - Вы можете съесть клубники и получить сыпь, а можете не съесть клубники и не получить сыпь.
Аналогично с розацеа. Если вы знаете выпив красного вина, запустите провоцирующий фактор, выпейте белого в конце концов! Если вы любите ходить в баню раз в неделю, но прошли лечение, успокоили своё лицо, и при этом продолжаете ходить в баню, тогда просто смиритесь с тем, что всё ваше лечение пройдёт мимо вас и эффект от него очень краткосрочным!
Выбор всегда за вами. Не надо исключать все продукты, но вы можете исключить только горячее, только острое и некоторые продукты которые я перечислила выше.
Вы можете заниматься спортом, но при этом не делать очень интенсивные нагрузки, которые провоцируют прилив крови к лицу.
Вы можете ходить в баню с друзьями, но при этом сидеть где-то в предбаннике.
Шутки шутками, но я думаю, что вы уловили мою мысль. Если для вас важно, чтобы лицо было светлое, чистое, не покрасневшее, без высыпаний и розацеа, то придется себя ограничивать.
Консультируя новых пациентов, я обнаружила, что нередко люди ошибочно считают, что страдают акне, имея при этом все признаки розацеа. Иногда такие ошибки встречаются и во врачебных назначениях.
Итак, человек уверен, что у него акне, в то время как на самом деле имеет место папуло-пустулезная форма розацеа.
Как отличить?
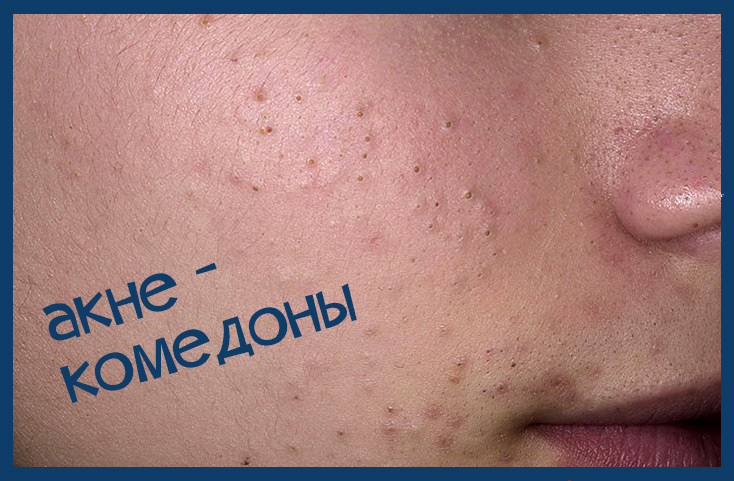
Папуло-пустулезную форму акне часто путают с папуло-пустулезным типом розацеа.
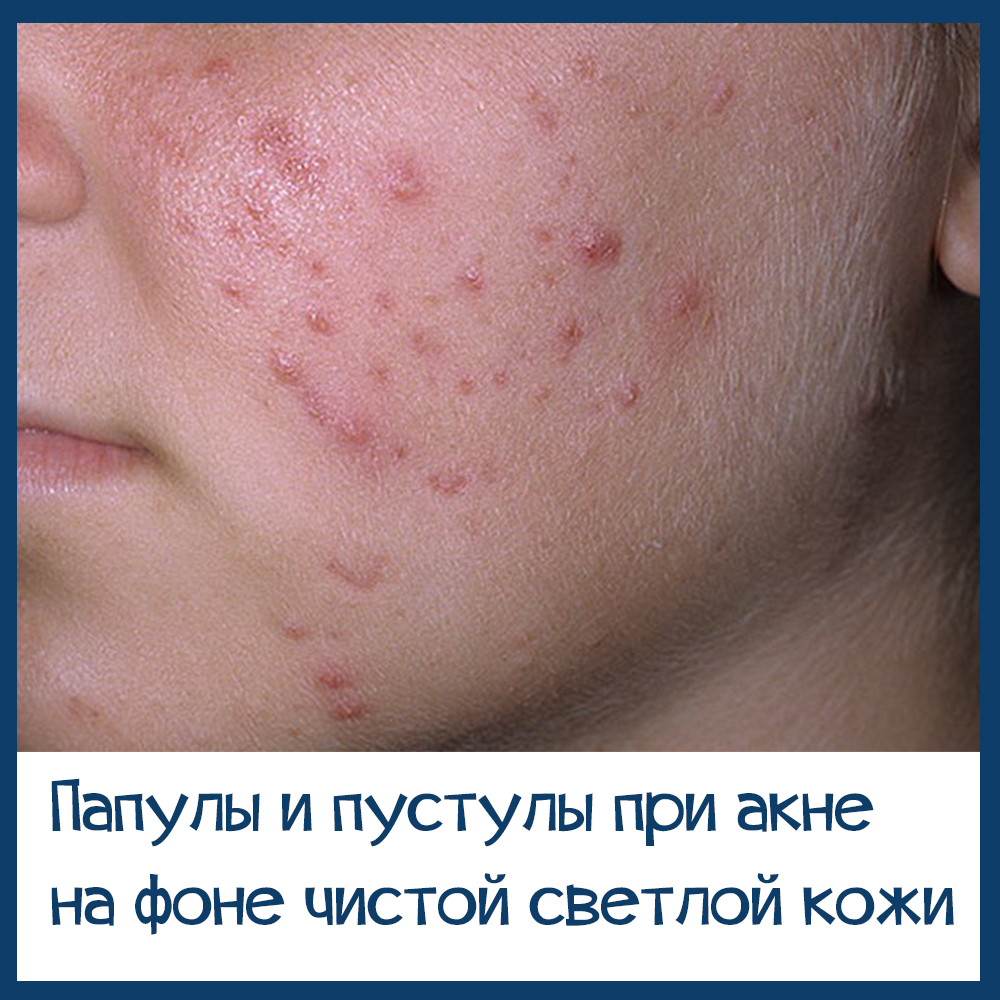
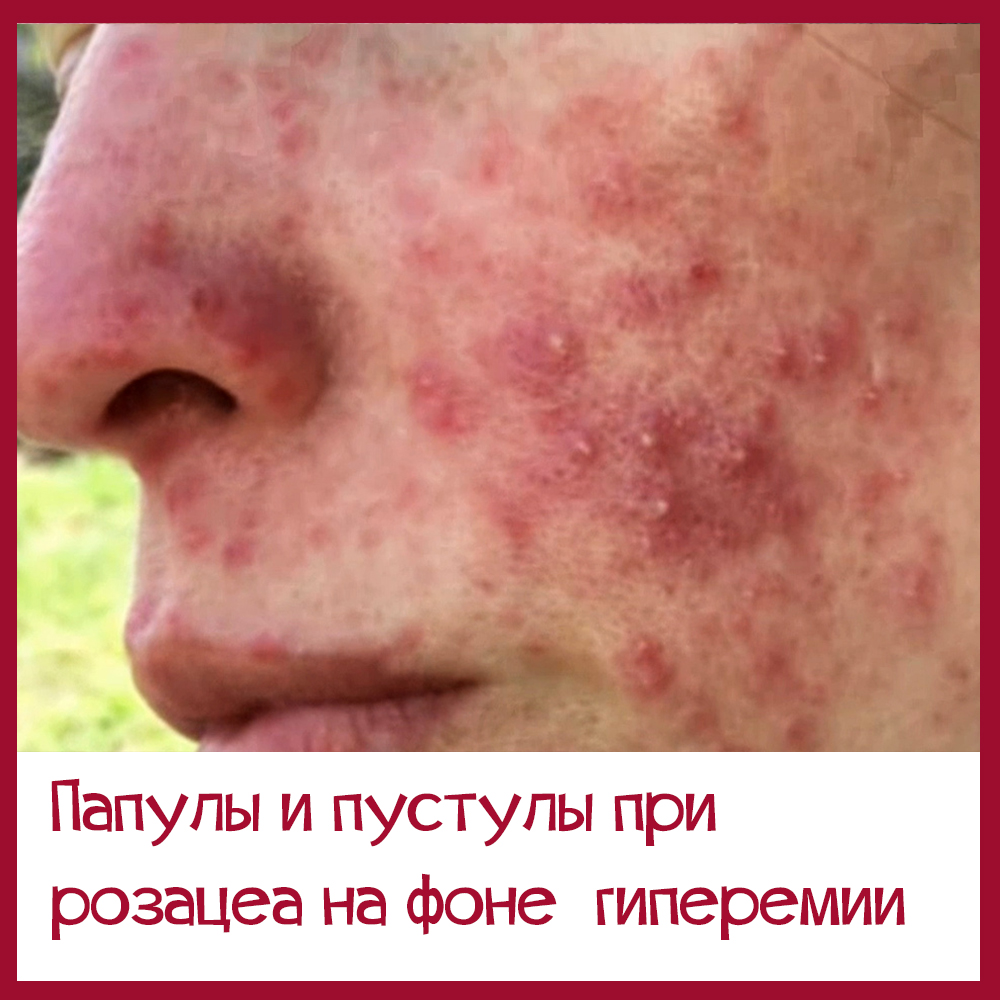
Несколько фото лиц с разными формами розацеа, они клакабельны - нажмите, чтобы посмотреть в полном размере.
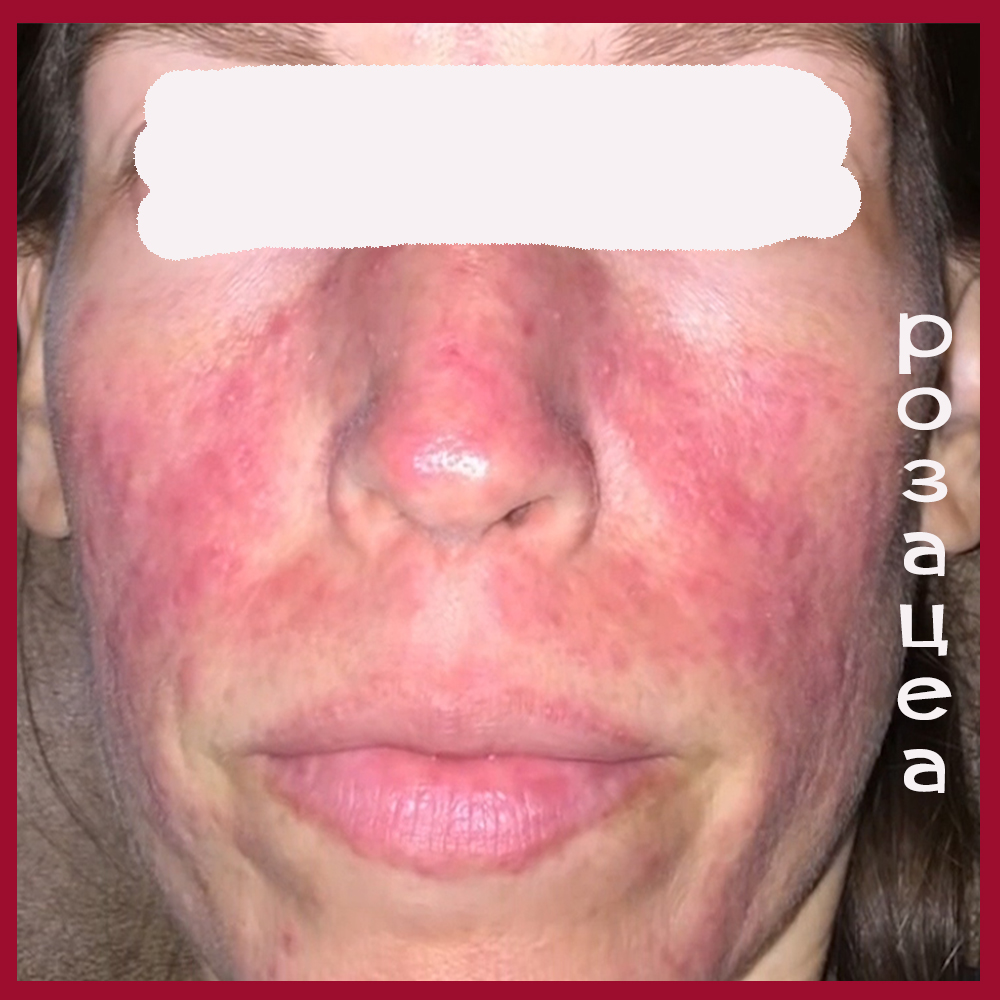
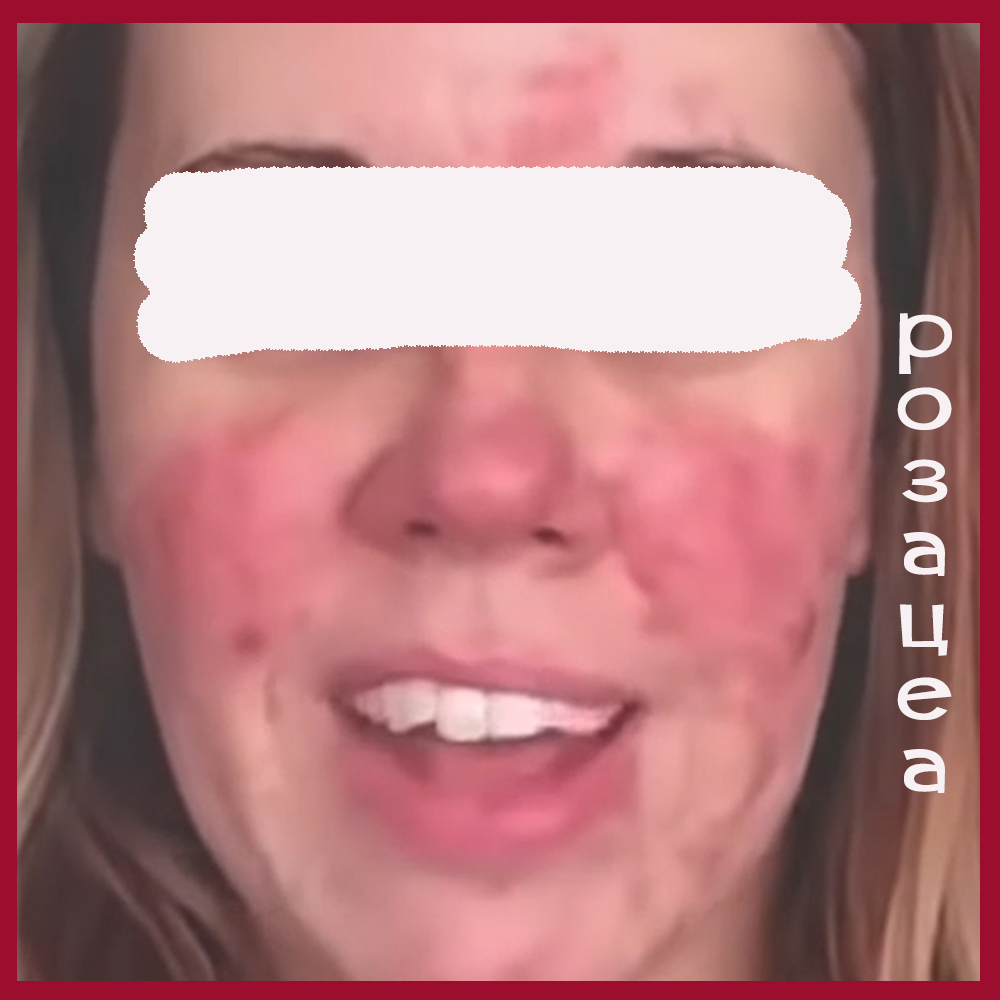
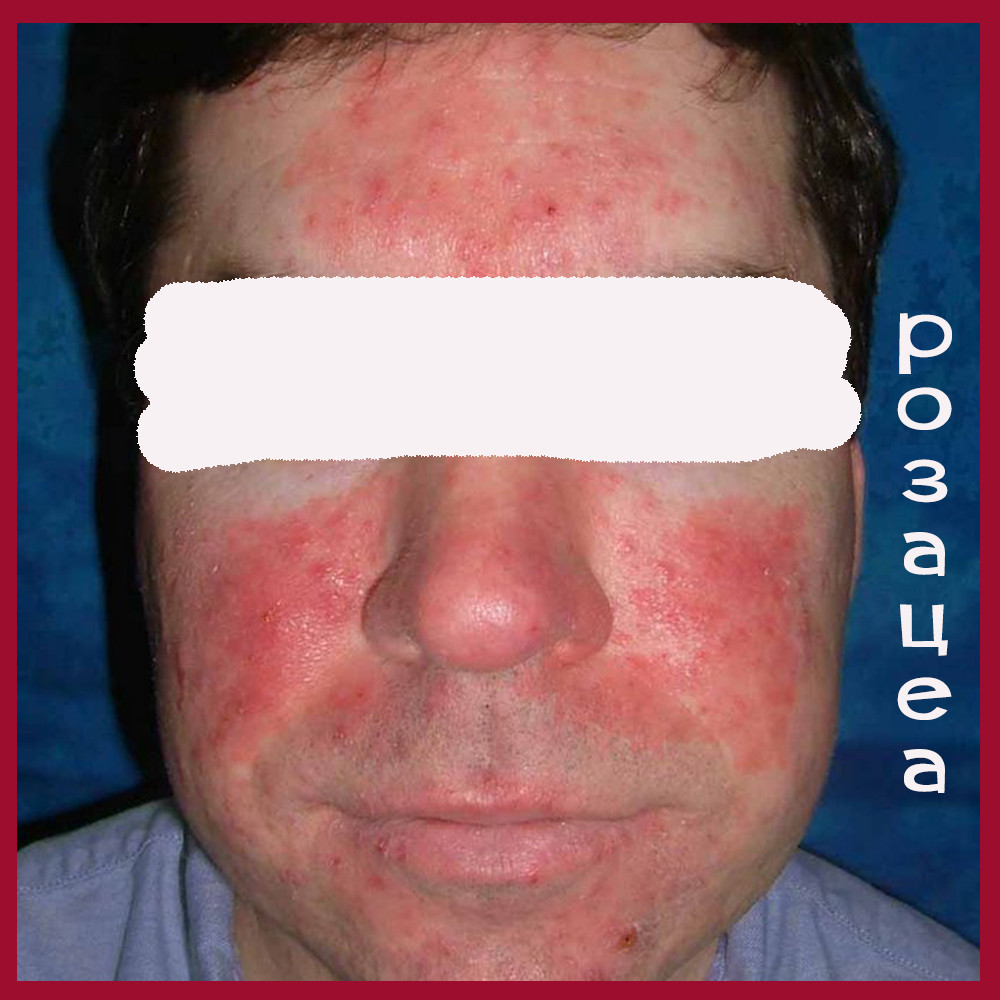
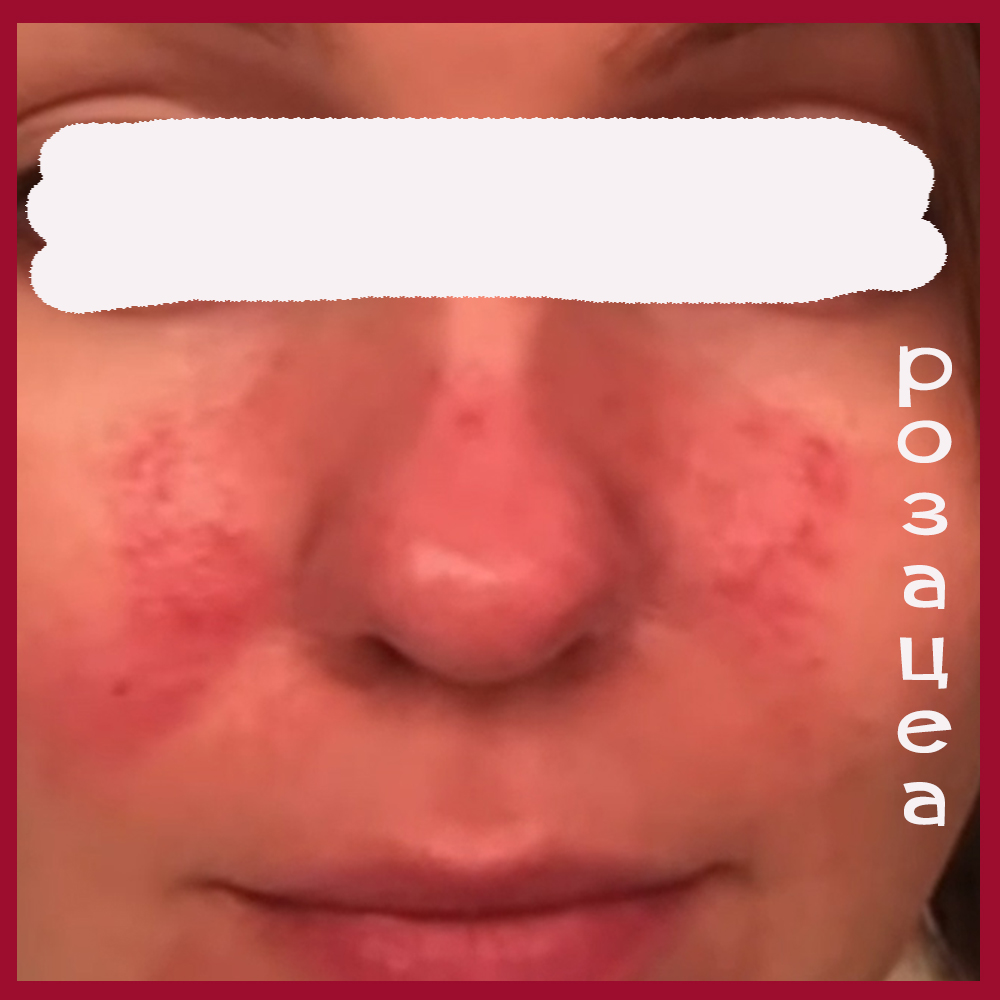
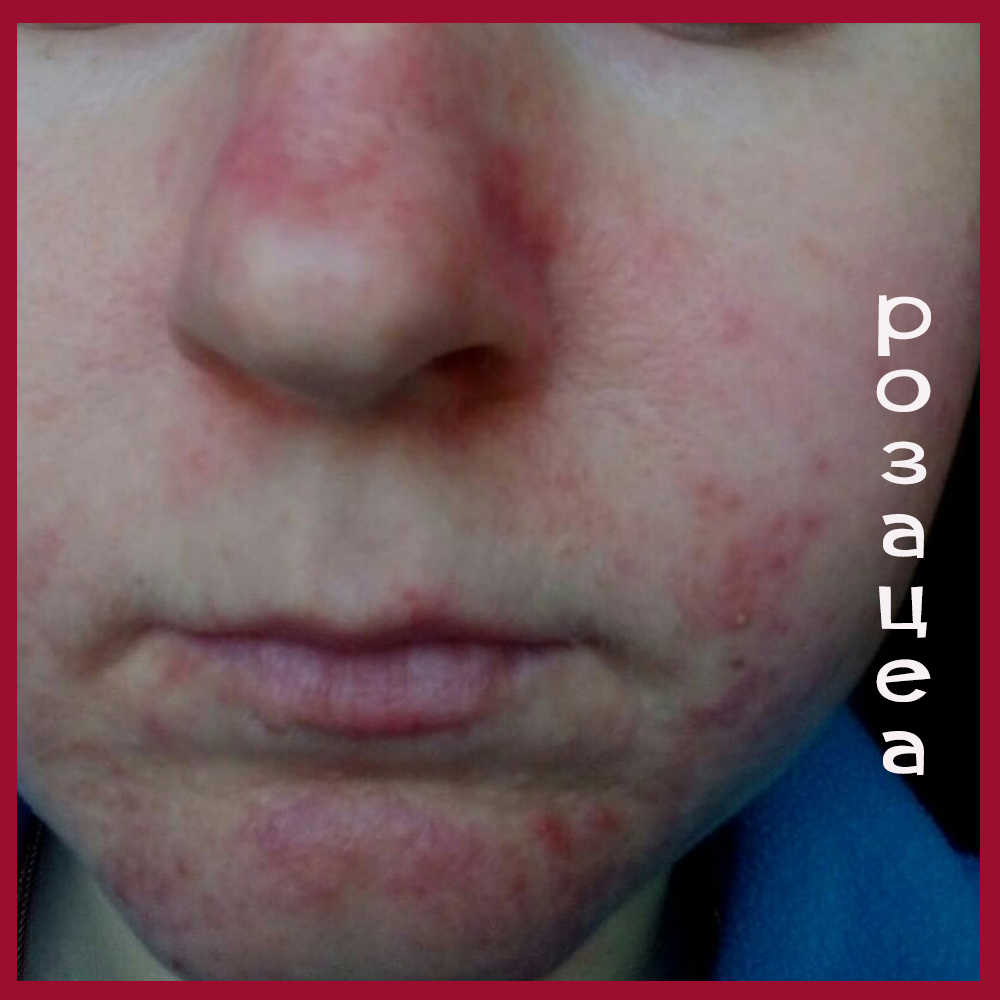
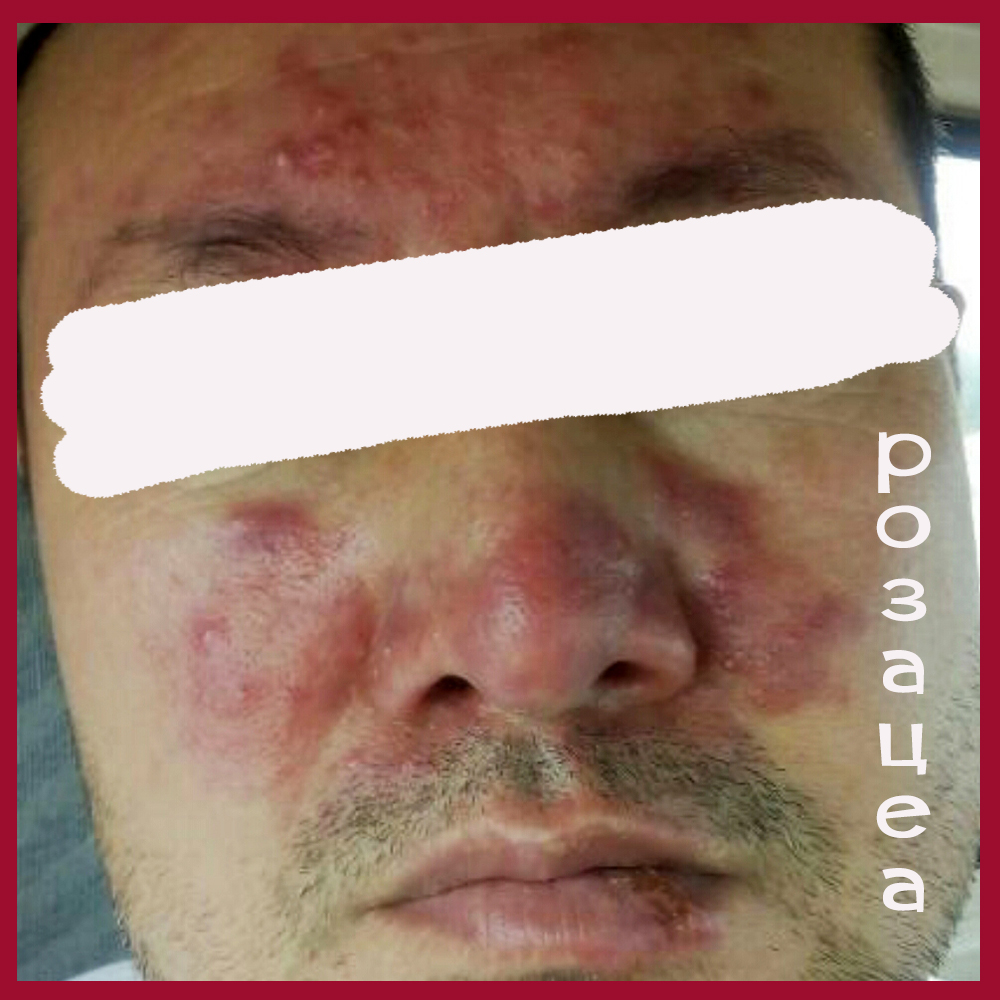
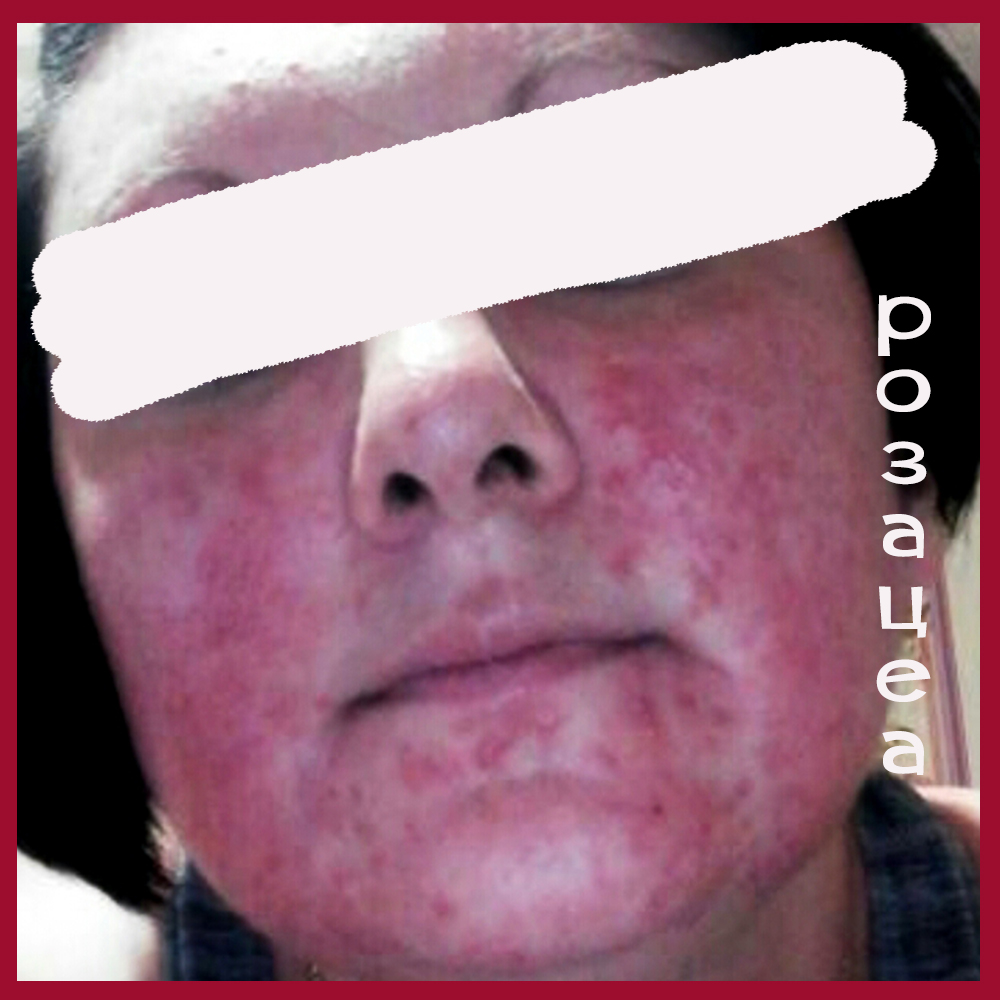
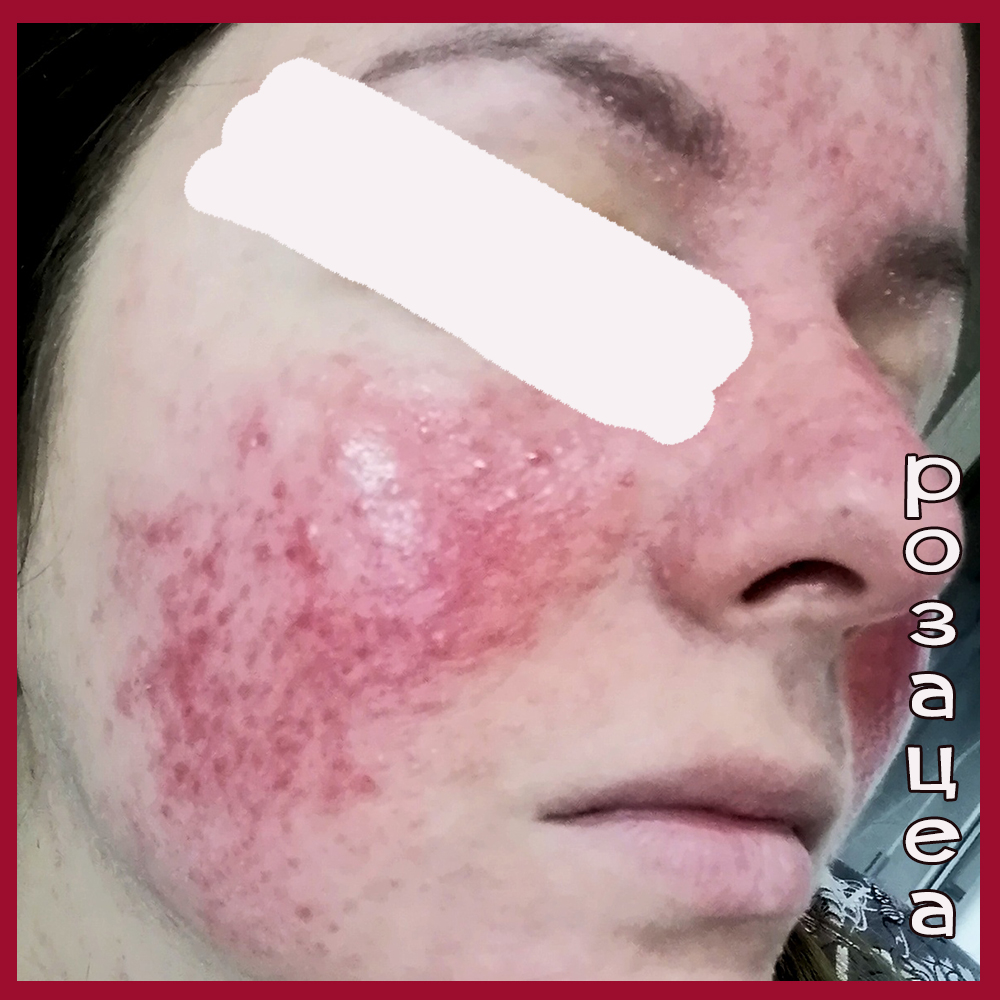
Подходы к наружной терапии акне и розацеа разные.
При комедональной форме АКНЕ препаратами выбора, наиболее действенной и обоснованной терапией будут местные ретиноиды, такие как Дифферин, Клензит, Ретиноевая мазь, Ретасол, Адаклин.


При папуло-пустуллезной форме АКНЕ самые подходящие — это средства на основе бензоил пероксида — Базирон, Эффезел.
В случае папуло-пустуллезной РОЗАЦЕА — самый действенный и патогенетически обоснованный препарат Азелик/Скинорен, то есть 15-20%-ная азелаиновая кислота.

Азелаиновая кислота за счет своего противоспалительного действия работает и при любой форме акне тоже, то есть вреда от неё не будет при любых прыщах.
А вот активные и дерматологически агрессивные препараты антиакне, такие как Базирон, могут усугубить ситуацию с крайне чувствительной и раздраженной кожей при розацеа.
Поэтому, если по какой-либо причине у вас нет возможности уточнить диагноз у опытного дерматолога, или есть причины сомневаться в правильности постановки диагноза, в общем в том случае, когда нет полной уверенности — акне или розацеа, то предпочтение надо отдать препаратам с азелаиновой кислотой и избегать дополнительных агрессивных воздействий на кожу. Под запретом: пилинги, скрабы, скатки, спирт, электропроцедуры.
Про препараты азелаиновой кислоты подробно рассказано в видео Розацеа 3 В любом случае, почти всегда, в первые одну-две недели от Азелика/Скинорена будет ощущаться сильное жжение в первые 10 минут после нанесения. Это не аллергия, это нормально. Довольно быстро кожа адаптируется и становится виден результат. Вначале проходит/бледнеет общая краснота кожи, а затем и начинает уменьшаться количество папул/пустул. Использовать Азелик можно длительно, месяцами. От него кожа становится только лучше во всех отношениях. Азелаиновая кислота — это компонент не только лечебной косметики, но и осветляющей и противовозрастной. До достижения полной ремиссии никакой другой дополнительный кислотный уход не показан.
Если же кожа раздражена настолько, что Азелик/Скинорен вызывает нестерпимое жжение, то лучше сначала понизить реактивность кожи при помощи успокаивающих средств с нейтразеном (содержится в успокаивающих сыворотках профессиональых брендов) или азуленом (например эфирное масло ромашки, отвары, гидролаты ромашки), и только потом начинать пользоваться Азеликом. Про это подробно рассказано в видео и статье про демодекс и демодекоз
Способ экстренно успокоить жжение и красноту поврежденной кожи описан в статье " Срочно успокоить кожу! "
Подходы к питанию, образу жизни, общему оздоровлению организма при акне и розацеа в целом очень похожи. Главное - убрать сахар, молочное, белую муку, красное мясо, колбасы. Стоит употреблять в пищу побольше овощей (особенно все виды капусты), листовую зелень, сырые орехи, ягоды, фрукты, из круп — гречку, пшено, бурый рис, киноа, амарант. Пить большое количество чистой теплой воды.
Но при розацеа есть и дополнительные провоцирующие продукты — триггеры воспаления. Алкоголь, кофеин, корица, очень горячая и очень холодная пища. На это обязательно стоит обратить внимание.
Вот отзывы которые ежедневно оставляют люди, получив хорошие результаты улучшения качества кожи без моего личного участия, просто используя советы из моих видео и статей.
Когда краснота и чувствительность уменьшились, и хочется ввести в уход другие кислоты помимо азелаиновой, то начинать надо с самых мягких и низкопроцентных полигидроксикислот, например 5% лактобионовой.
А про то, как сочетать аптечные средства азелаиновой кислоты с увлажнением и другими уходовыми средствами рассказано в видео Розацеа 5.
В уходе еще стоит обратить внимание на бережное очищение. Нередко при розацеа значительное облегчение приносит исключение из ухода воды, то есть очищение кожи молочком для чувствительной кожи без смывания. А вот наружные (и внутренние) средства, содержащие серу, подходят и при акне и при розацеа.
Азелаиновую кислоту необязательно использовать в форме аптечных гелей. У российского профессионального бренда Аркадия есть крем с такой же концентрацией азелаиновой кислоты как в аптечных средствах, но более интересного состава, запаха и консистенции. И мне кажется, что жжение от него меньше чем аптечных средств.

На страничке “Добрый косметолог советует” есть примеры аптечных и профессиональных уходовых средств, подходящих для чувствительной кожи с розацеа и куперозом.
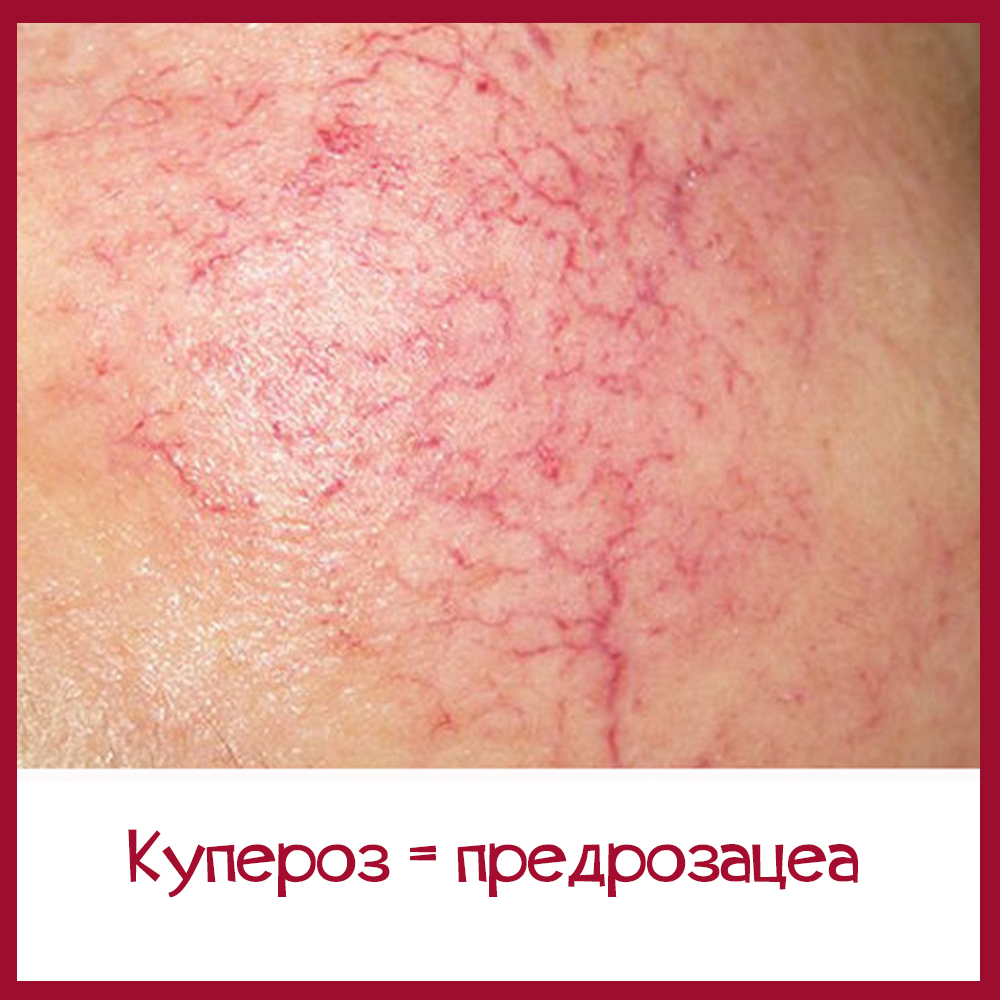
Кстати, медицинского диагноза «купероз» не существует. Косметическая проблема «купероз» с медицинской точки зрения рассматривается как предрозацеа, то есть ранняя, начальная стадия розацеа.
Одними косметическими средствами невозможно вылечить розацеа, но можно значительно улучшить эстетическое состояние кожи. Такая косметика увлажняет, оказывает противовоспалительное, успокаивающее, смягчающее действие, защищает от внешних агрессивных воздействий, улучшает местный иммунитет, угнетающе действует на бактерии и Demodex.
Приведу примеры некоторых аптечных средств специально разработанных для кожи с розацеа и куперозом. Урьяж (URIAGE), БиодермА (BIODERMA), Авен (AVENE), есть такие кремы и в многих других аптечных и профессиональных линиях. В этих же аптечных сериях есть и тональные средства специально для кожи с покраснениями. Некоторые из них имеют зеленоватый оттенок, который при наложении на красный цвет кожи, нейтрализует его.
Урьяж
Розельян дермо-очищающая эмульсия для лица и контура глаз
Розельян Мицеллярная вода очищающая для кожи, склонной к покраснению
Розельян Очищающая Мицеллярная вода для гиперчувствительной кожи
Розельян насыщенный крем против покраснений
Розельян крем против покраснений
Розельян маска против покраснений
Розельян Тональный уход натуральный золотистый
Розельян СС крем SPF 30
Норева
Сенсидиан AR Интенсивный крем против покраснений
Сенсидиан Успокаивающий крем для сухой и очень сухой кожи
Сенсидиан Пальпебраль Крем для век против раздражений
Биодерма.
Сенсибио H2O Мицеловый раствор
Сенсибио AR BB Крем
Авен
Крем и эмульсия от покраснений Антиружер
Космотерос
Гель успокаивающий «Антикупероз»
Гель "Ингибитор-актив"
Как быстро помочь коже, когда она "горит и пылает" - рассказано в этой статье.
© Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript. , апрель 2019
Читайте также:

