Что это может быть маленький гнойный прыщ на руке
Обновлено: 25.04.2024
Дисгидроз кистей рук - симптомы и методы лечения
Кожные заболевания на сегодняшний день являются достаточно распространенными. Часто можно встретить людей, страдающих от дисгидроза кистей рук или стоп. Многие считают, что причиной возникновения такого заболевания является закупорка сальных желез, но это не так. Волдыри на ладонях и пальцах свидетельствуют о нарушениях внутри.
Возможно, у вас есть какие-либо проблемы с желудочно-кишечным трактом, также есть вероятность, что у вас аллергия, которая проявляется как раз таки в пузырьках на ладонях. Дерматологи утверждают, что причиной может быть обычный стресс и нервное перенапряжение. Вашему вниманию предлагается информация касательно того, как понять, что у вас дисгидроз кистей рук, и как можно решить данную проблему.
Симптомы дисгидроза кистей
- Зуд. Перед тем как у вас появятся высыпания на ладонях, кожа будет чесаться. Достаточно неприятное ощущение, бороться с которым очень сложно. Некоторые пациенты сильно расчесывают руки до крови, что категорически запрещено из-за опасности попадания инфекции.
- Образование пузырьков. Это небольшие бугорки с жидкостью, которые появляются достаточно быстро. Они могут появиться отдельными волдырями, а могут сливаться в единое пятно. Ни в коем случае нельзя их разрывать или давить, иначе может попасть инфекция. Внутри пузырьков находится прозрачная жидкость, поэтому визуально есть сходство с ожогами.
- Вскрытие пузырьков. Спустя какое-то время эти пузырьки начинают вскрываться, из них выделяется прозрачная жидкость, а кожа становится грубой. Появляются шелушения и трещинки, которые со временем проходят. Если попадает инфекция, то возможно появление покраснений, воспалений и нагноений.
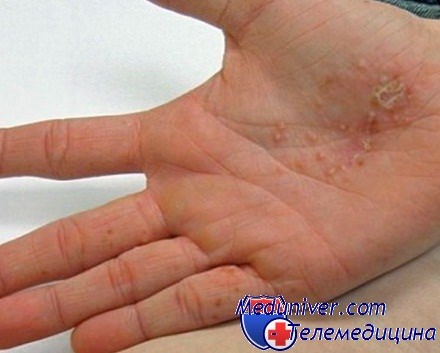
Если говорить о быстром процессе образования, то процесс выглядит так.
1. Появление зуда.
2. Появление пузырьков с жидкостью.
3. Небольшая отечность кистей рук.
4. Болевые ощущения в местах, где пузырьки лопнули.
5. Огрубение кожи, появление шелушений.
6. Процесс заживления и обновления клеток.
Достаточно сложный процесс для клеток, но занимает это несколько дней. Кожа может длительное время восстанавливаться, если вы не будете использовать различные мази. Для того чтоб четко прослеживать динамику заболевания необходимо регулярно проходить лечение у дерматолога, который вовремя выявит ваши проблемы и поможет грамотно подобрать оптимальные методы.
Как развивается дисгидроз рук у детей?
У детей дисгидроз появляется значительно реже, чем у взрослых, ведь они меньше контактируют с химией и иммунитет у них сильнее. На самом деле дисгидроз кистей рук и у взрослых и у детей проходит одинаково. Единственным недостатком является то, что дети чаще и сильнее расчесывают пузырьки с жидкостью и заносят инфекцию. Именно поэтому у них заболевание может прогрессировать сильнее, а процесс заживления может длиться до 1,5 недель. Позаботьтесь о том, чтоб ваш ребенок меньше трогал свои руки, обрабатывайте их мазью и не позволяйте ему их давить.
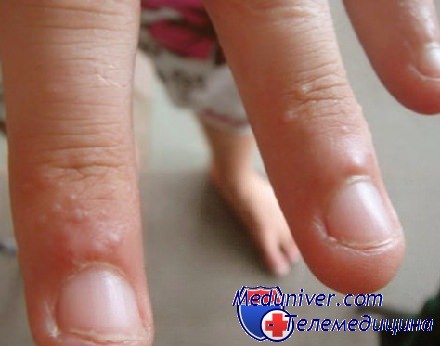
Методы лечения дисгидроза кистей рук
Многие считают, что избавиться от заболевания можно при помощи мази или таблеток, но стоит отметить, что в данном случае необходим комплексный подход. Это соблюдение диеты, режима дня, обработка пораженных участков кожи и медикаментозное лечение. Даже, если вы будете грамотно действовать и четко следовать инструкции дерматолога, могут быть обострения. Однако опускать руки не стоит, ведь чем раньше вы начнете бороться за чистую здоровую кожу, тем быстрее выздоровеете.
1. Диета. Этот метод уникальный тем, что помимо борьбы с дисгидрозом вы также оздоровите свой организм. В первую очередь стоит исключить из рациона продукты, которые у многих вызывают аллергию: все виды цитрусовых, шоколад, яйца, мед, жирное мясо и дрожжевую выпечку. Также ешьте меньше сладкого и забудьте о своих вредных привычках. Так вы очистите кожу не только на руках, но и на лице, что является плюсом. Перейдите на растительную пищу, употребляйте овощи и фрукты. Если сильно любите мясо и не можете от него отказаться, то в небольших количествах можете есть птицу и нежирную говядину. Благоприятно влияют кисломолочные продукты, поэтому больше ешьте творога, пейте кефир и домашние йогурты.
2. Режим дня. Если вы хотите быстрее выздороветь, то побеспокоиться нужно будет даже о режиме дня. Сон должен длиться не менее 8 часов в ночное время суток, важно, чтоб вам не мешал свет и посторонние звуки. Так вы сможете расслабиться и отдохнуть от дневной суеты. Исключите стрессы и конфликтные ситуации. Желательно, чтоб первые недели вашего лечения совпали с отпуском, так вы меньше будете волноваться. Людям, основная деятельность которых связана с физической активностью, необходимо дополнительно уделять отдыху пару часов в дневное время суток.
3. Общие методы лечения. Если дисгидроз развивается из-за нервного перенапряжения, то пациенту назначают успокаивающие. Ни в коем случае нельзя самостоятельно начинать медикаментозный курс без предварительной консультации врача. Если проблема в работе кишечника, то прописывают курс препаратов, которые выводят шлаки и токсины. Порой необходима дополнительная консультация эндокринолога и гастроэнтеролога для выявления возможных причин заболевания. Иногда для того, чтоб избавиться от дисгидроза кистей рук, необходимо полностью нормализовать обмен веществ.
4. Внешнее воздействие на заболевание. В первую очередь это мази, которые прописывает дерматолог. Необходимо четко следовать инструкции и систематизировать ваше лечение. Иногда это мази с антибиотиками, если есть вероятность того, что причиной заболевания стали бактерии. Дополнительно делайте ванночки с корой дуба, чередуя с ванночками с содой. Исключите моющие средства и стиральные порошки. Если вы используете крем для рук, обязательно проконсультируйтесь с дерматологом касательно состава продукта. Чистотел и цинковая мазь также отлично помогают избавиться от дисгидроза кистей рук за короткий промежуток времени.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое комедоны (чёрные точки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алфимовой Валерии Дмитриевны, косметолога-эстетиста со стажем в 6 лет.
Над статьей доктора Алфимовой Валерии Дмитриевны работали литературный редактор Маргарита Тихонова , научный редактор Татьяна Репина и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Комедоны — это невоспалительные мелкие узелки белого или чёрного цвета, которые создают на коже ощущение неровности. Они возникают при закупорке устьев волосяных фолликулов. С остоят из клеток кожи — кератиноцитов, и кожного сала — себума.

Обычно комедоны — это одно из проявлений акне. Но иногда они возникают самостоятельно [17] .
Основная причина появления комедонов — избыток кожного сала и нарушение кератинизации — образования и отшелушивания клеток кожи. Эти изменения приводят к появлению так называемой "пробки", которая заполняет сально-волосяной проток.
Факторы риска
Комедональная форма акне , как правило, возникает в период полового созревания — 12-16 лет . В это время у подростков формируется свой гормональный статус, который может повлиять на состояние кожи. Под воздействием гормонов она становится более жирной, что способствует развитию комедонов.
Но иногда комедоны образуются после 20 лет. Этому способствуют факторы, которые стимулируют выработку кожного сала. К таким факторам относят:
- наследственную предрасположенность;
- гормональные изменения;
- неправильный уход за кожей;
- неадекватное питание — чрезмерное употребление сладких, рафинированных, цельномолочных и мучных продуктов;
- частые стрессовые ситуации.
В основном работу сальных желёз регулируют гормоны. Поэтому пациентам с комедонами и другими проявлениями акне рекомендуется обратиться к эндокринологу ил гинекологу-эндокринологу. Он оценит гормональный статус и при необходимости поможет его скорректировать.
Усугубить течение комедональной формы акне могут эндокринные нарушения:
-
; ; — СПКЯ;
- гиперандрогению; ; и 2-го типа;
- инсулинорезистентность [12] .
Комедоны, появившиеся на фоне этих заболеваний, хуже поддаются лечению.
Предположительно к причинам развития комедонов относят нарушения работы пищеварительного тракта, такие как гастрит, язва желудка, дисбактериоз и др. Их взаимосвязь с акне подтверждается рядом исследований, но влияние таких заболеваний на появление комедонов пока не доказана [6] [18] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы комедонов
Комедоны хаотично располагаются на лице, декольте и спине. Их к оличество зависит от состояния организма и особенностей кожи: размера сальных желёз и количества выделяемого себума. Поэтому у кого-то на коже образуется всего 5-10 комедонов, а у кого-то — 100 и более элементов.

Из-за длительного присутствия комедона в сально-волосяном протоке запускается воспалительная реакция . В ней участвуют грибы рода Malassezia и бактерии рода Cutibacterium acne . В результате воспаления развиваются более тяжёлые формы акне.

Американская академия дерматологии выделяет четыре степени тяжести акне:
- I степень — наличие комедонов и до 10-ти папул — небольших розовых узелков , иногда с чёрной точкой в центре;
- II степень — сочетание комедонов и папул, появление не более 5-ти гнойничков — пустул;
- III степень — сочетание комедонов и папуло-пустулёзной сыпи, появление не более 5-ти узлов;
- IV степень — явное воспаление кожи с образованием болезненных узлов и кист [2] .
Патогенез комедонов
В основе образования комедонов лежит нарушение нормальной работы сальных желёз. Они расположены в глубоких слоях кожи, у корня волоса.
Сальные железы продуцируют собственный секрет — себум, или кожное сало. Продвигаясь вверх по сально-волосяному протоку , он создаёт на коже защитный барьер, придаёт ей эластичность, поддерживает нормальный уровень pH, способствует сохранению влаги.
Клетки, которые вырабатывают себум, постоянно обновляются: они смещаются в сторону устья сальной железы, постепенно накапливают секрет и разрушаются. Кератиноциты, которые выстилают в ыходной проток фолликула, тоже постоянно обновляются и отшелушиваются.
Когда функция сальных желёз нарушается, происходит следующее:
- Сальные железы начинают вырабатывать слишком много себума. Он превращается в густую липкую массу, которая полностью заполняет проток.
- Образование кератиноцитов усиливается, клеток становится больше. Они застревают в густом себуме и закупоривают выходной проток сальной железы.
Когда просвет канала полностью заполнен, содержимое сально-волосяного протока начинает давить на стенки канала. Устье протока расширяется, в итоге образуется комедон. В такой среде со временем активируется условно-патогенная флора. Она начинает поглощать избыток себума, который является для неё питательной средой. В результате сально-волосяной фолликул воспаляется — развивается акне [3] .
Наследственность, гормональные нарушения и питание
Генетическая предрасположенность к образованию комедонов может быть связана с одной из четырёх особенностей:
- большим размером сальной железы;
- гиперчувствительностью рецепторов сальных желёз к половым гормонам — андрогенам;
- гиперандрогенией — высоким уровнем андрогенов;
- повышенной активностью фермента 5-альфаредуктазы при нормальном уровне половых гормонов.
Последняя особенность связана с переходом андрогена в дигидротестостерон — ДГТ. Такой переход происходит под влиянием фермента 5-альфаредуктазы .
ДГТ контролирует активность сальных желёз и процесс кератинизации. Этот гормон связывается с андрогенными рецепторами по принципу "ключ-замок", где "ключ" — это гормон, а "замок" — это андрогенный рецептор. Но "открыть замок" можно только с помощью другого гормона — инсулина или инсулиноподобного фактора роста — IGF-1 [3] .
Сами по себе инсулин и глюкоза необходимы для организма. Их уровень повышается после употребления любых продуктов. Но при чрезмерном количестве сладостей, рафинированных и других продуктов концентрация инсулина и глюкозы становится больше. Причём сначала увеличивается уровень глюкозы в крови, а потом — инсулина. И дальше всё развивается по тому же сценарию, приводя к активной выработке кожного сала и образованию комедонов.
Уровень инсулина также повышается при употреблении цельномолочных продуктов. Инсулин связывается с андрогенными рецепторами и повышает уровень ДГТ. Этот гормон, в свою очередь, связывается с рецепторами сальных желёз и стимулирует выработку себума.
Поэтому людям, генетически склонным к повышенному салоотделению, следует быть особо осторожными и контролировать употребление сладостей, молочных и рафинированных продуктов.
Неправильный уход за кожей
Кожа, склонная к развитию комедональной формы акне, нуждается в грамотном уходе.
Мыло, жёсткие скрабы и спиртовые средства с поверхностно-активными веществами только травмируют кожу, приводя к появлению новых комедонов. Эти средства нарушают рН кожи — её защитный барьер, из-за чего она становится пересушенной. О рганизм будет пытаться восстановить кожный барьер, усилив выработку себума и образование кератиноцитов. Но это лишь усугубит состояние кожи.
Людям, склонным к образованию комедонов, также не рекомендуется пользоваться маслами, плотными кремами и массировать кожу. Плотные кремы и масла могут ещё больше закупорить сально-волосяной проток, а усиленное разминание, растирание и давление на кожу привести к обострению болезни.
Стресс
Стрессовые ситуации являются триггерным фактором комедональной формы акне [4] [5] . Это связано с выработкой нейромедиаторов, в частности субстанции Р. Это вещество передаёт сигнал, запускает процесс воспаления, расширяет сосуды и увеличивает проницаемость капилляров.
Сальные железы обладают повышенной чувствительностью к субстанции Р. Поэтому нейромедиаторы связываются с клетками сальных желёз и стимулируют их активность. В результате усиливается образование себума [7] .
Классификация и стадии развития комедонов
Комедоны бывают закрытыми и открытыми.
Закрытые комедоны — это белые подкожные узелки около 1 мм в диаметре. Из-за маленького отверстия в коже содержимое таких узелков почти не контактирует с внешней средой, а кератиноциты, которые образуются в устье протока, не могут "прорваться" на поверхность кожи и увеличивают давление внутри.
Иногда закрытые комедоны появляются у новорождённых в первые недели жизни. В этом возрасте болезнь проходит самостоятельно, лечение не требуется. В остальных случаях закрытые узелки перерастают в открытые комедоны [3] .

Открытые комедоны — это чёрные точки размером 0,5-1,0 мм . Причина их тёмного цвета — пигмент меланин и кислородное окисление содержимого комедона через большое отверстие в коже [1] . После исключения триггерного фактора они, как правило, перестают расти и исчезают.

Осложнения комедонов
Если не устранить триггерные факторы и вовремя не обратиться к дерматологу, комедоны могут увеличиться и привести к развитию более тяжёлых форм анке, таким как пустулы (гнойнички), узлы и кисты.

Узлы — это подкожные уплотнения. Чаще возникают на лице и спине. Кожа над узлами становится синюшной, истончается, в ней появляются отверстия, из которых выделяется гной. Заживают узлы с образованием рубцов.

Киста — это подкожное полостное образование. Оно формируются при расплавлении содержимого узла. Заживают с образованием грубых рубцов [9] .

Осложнения самолечения
Пациенты часто пытаются самостоятельно "выдавить" комедоны. Тем самым они рискуют травмировать кожу и сосуды. Эти повреждения могут привести к отёку, воспалению, присоединению бактериальной инфекции и поствоспалительному покраснению кожи — эритеме.
Поствоспалительная эритема — это длительно заживающее покраснение. Оно возникает из-за травмы сосудов при чрезмерном надавливании на поверхность кожи.

Вторичная бактериальная инфекция проникает в комедон через открытое устье фолликула. Она приводит к появлению гнойничковой сыпи.

Диагностика комедонов
Первым делом врач осматривает пациента и проводит пальпацию. Доктор определяет тип кожи и количество комедонов, оценивает место их расположения, размер и глубину залегания, осматривает кожу на наличие воспаления, узлов и кист.
При сочетании комедонов с акне тяжесть течения болезни оценивается по шкале Кука [2] [16] . Чем выше показатель, тем тяжелее течение:
- 0 баллов — на коже есть несколько небольших комедонов или папул, которые заметны только при близком рассмотрении;
- 2 балла — на коже есть несколько открытых или 20-30 закрытых комедонов, четверть лица покрыта небольшими папулами — до 6-12 штук;
- 4 балла — почти половина лица покрыта небольшими папулами или комедонами, на коже есть несколько пустул и больших выступающих комедонов;
- 6 баллов — примерно ¾ лица покрыто папулами и/или большими открытыми комедонами, есть множество пустул;
- 8 баллов — поражена почти вся площадь лица, особое внимание на себя обращают большие выступающие пустулы.
После осмотра доктор собирает полный анамнез — историю болезни, и затем назначает лечение.
Дифференциальная диагностика
Иногда комедоны похожи на образования, возникающие при гиперплазии сальных желёз — их доброкачественном увеличении. В этом случае образование представляет собой одну увеличенную сальную железу, дольки которой расположены вокруг сального протока. При надавливании на такое образование содержимое не выделяется.

Внешне напоминать комедоны могут плоские бородавки — наросты на поверхности кожи. Эти образования отличаются плоской формой, но при этом слегка выпуклые.

Бородавки и гиперплазия сальных желёз не связаны с образованием комедонов. Для устранения этих патологий используют другие способы коррекции.
Также комедоны нужно отличить от милиумов — эпидермальных или фолликулярных роговых кист. Эти кисты внешне напоминают небольшие узелки белого цвета. Часто они появляются на коже вместе с комедонами, но отношения к ним не имеют [13] .

Лечение комедонов
Основа лечения — индивидуальный подход. Первым делом врач разъясняет пациенту особенность его состояния и причину проявления комедонов. Затем проводит терапию, назначает лечение и корректирует домашний уход.
Вывести пациента из комедональной формы акне в продолжительную ремиссию может только комплексным подход. Он состоит из трёх этапов:
- назначение комедонолитиков;
- аккуратное удаление комедонов;
- нормализация питания.
Комедонолитики — это средства, которые предотвращают закупорку сально-волосяных протоков. Наиболее эффективным является ретинол , или ретиноевая кислота — форма витамина А. Это вещество стимулирует рост клеток, уменьшает сальные железы и объём вырабатываемого себума.
К другим комедонолитикам с доказанной эффективностью относят азелаиновую , салициловую и АНА-кислоту, цинк, серу и резорцин . Они регулируют салоотделение, убивают бактерии, уменьшают покраснение и отёчность кожи [7] .
Лечение стойких и распространённых комедонов проводится с помощью наружных средств, в состав которых входят ретиноиды, бензоилпероксид и азелаиновая кислота. При сочетании комедонов с папулами, пустулами, узлами и кистами доктор назначает изотретиноин для приёма внутрь. Все эти средства должны использоваться строго по показаниям и под наблюдением врача.
Механическое удаление комедонов выполняется дерматологом. Перед этим врач может назначить гигиеническую чистку лица — химический пилинг. Процедура позволяет избежать осложнений и улучшить текущее состояние кожи.

Нормализация питания направлена на исключение продуктов, которые стимулируют выработку кожного сала. Поэтому людям с жирным типом кожи, склонной к появлению комедонов, рекомендуют ограничить употребление цельномолочных продуктов и продуктов с высоким гликемическим индексом. Это позволит избежать излишней стимуляции сальных желёз.
Особенности домашнего ухода :
- Очищающее средство не должно пениться, содержать спирт и ПАВы — поверхностно-активные вещества. Стоит отдавать предпочтение мягким очищающим гелям или эмульсиям без масел.
- Тоник для дополнительного очищения и увлажнения должен быть мягким. Желательно, чтобы в его состав входил комедонолитик, например салициловая кислота.
- Крем не должен утяжелять кожу, делать её более жирной. Рекомендуется выбирать средство с более жидкой текстурой, без интенсивных жирных компонентов.
- Домашние пилинги и полирующие средства помогут регулярного поддерживать эффект лечения. Концентрация активных компонентов в них должна быть низкой. Жёсткие скрабы могут травмировать кожу, поэтому пользоваться ими не рекомендуется.
- Чтобы усилить действие косметических средств, можно воспользоваться сывороткой с активными компонентами.
- Для дополнительного очищения кожи от избытка жиров можно делать подсушивающие, салорегулирующие маски.
Все средства домашнего ухода должны содержать в себе АНА-кислоты, ретинол, салициловую кислоту, серу или цинк. Конкретную комбинацию ингредиентов назначает врач.
Прогноз. Профилактика
При соблюдении всех рекомендаций и устранении триггерных факторов комедональную форму акне можно устранить за несколько месяцев в зависимости от степени поражения.

Прыщи могут проявлять себя различным образом. Они могут быть единичными или располагаться группами, выражать собой первичные или дополнительные признаки. В некоторых случаях область распространения может охватывать всю кисть. Любой вид воспалений имеет определённые причины. Далее будут более подробно рассмотрены наиболее распространённые случаи.
Если произошло резкое похолодание, то организм не успевает к нему приспособиться. Кожа получает ожог. В результате на кистях рук могут возникнуть прыщи. Точно такое действие на кожные покровы оказывает резкое повышение температуры. В этом случае также происходит ожог, который впоследствии проходит. При на протяжении долгого времени на руках остаются прыщи.
Когда происходят нарушения, связанные с обменом веществ, в организме начинают накапливаться шлаки. Они могут спровоцировать возникновение тяжёлых болезней. Организм в таком состоянии испытывает сложности с их выводом и пытается это сделать через кожные покровы. От этого могут возникать воспаления практически по всему телу.
Обычным явлением при зашлакованности становится большое количество мелких гнойных прыщей на руках и в других местах. В этом случае для того, чтобы определить курс лечения, нужно обратиться к дерматологу, который поставит диагноз и найдёт истинную причину болезни.

Аллергическая реакция
В этом случае при воспалении возникают зуд и покраснение кожи. Иногда можно наблюдать её шелушение и появление белых пузырьков. Интенсивность проявления реакций зависит от силы воздействия аллергена. Воспаления могут дополнительно сопровождаться сильными отеками, появлением слёз, кашлем или чиханием. Непосредственными причинам может быть следующее:
- Иногда это реакция на присутствии в меню определённых продуктов. Например, это может относиться к молоку, орехам или рыбе. В других ситуациях проблема возникает из-за употребления слишком большого количества определённого вида еды. Иногда причиной становится съеденный шоколад.
- Распространённым аллергеном является шерсть домашних животных или попадание пыли в дыхательные пути.
- Прозрачные прыщи на руках могут возникать из-за использования определённых лекарственных средств, бытовой химии, косметики или украшений. Например, если женщина носит браслет, в некоторых случаях он может вызвать аллергическую реакцию на кисти руки в виде воспалений.

В том случае, если аллергия привела к образованию прыщей, есть возможность вылечиться. Если аллерген, послуживший её причиной, удалить, то через небольшой отрезок времени состояние кожи станет нормальным.
Влияние гормонов и наследственные причины
В человеческом организме гормоны регулируют протекание различных процессов. Если нарушается их баланс, то это может привести к серьёзным проблемам для здоровья. В человеческой жизни имеются периоды, когда соотношение гормонов нарушается в силу естественных причин: беременность у женщин или подростковый возраст. В это время существует повышенная вероятность образования прыщей на кистях рук.
Обычно их возникновение связано с тем, что сальные железы начинают более интенсивно вырабатывать кожный жир. Он смешивается с ороговевшими кусочками кожного покрова или грязью и становится причиной образования гнойных воспалений.

Для профилактики и лечения таких нарушений нужно следить за чистотой кожи и использовать здоровое питание. Могут помочь специальные медицинские средства — гормональные мази от прыщей на запястьях. Однако при этом более эффективным будет принятие профилактических мер для предотвращения гормональных нарушений.
Некоторые патологии могут передаваться вместе с генами последующим поколениям. Среди них можно назвать следующие:
- болезнь Дарье;
- псориаз, приводящий к образованию пятен на коже;
- избыточная скорость выделения кожного сала.
Такие нарушения здоровья служат постоянной причиной для образования прыщей на руках. Много их образуется на руках, груди, спине и плечах. Наследственная природа таких заболеваний делает борьбу малоэффективной.

Влияние болезнетворных микроорганизмов
Иногда прыщи на кистях рук возникают вследствие инфекционных болезней. Это может произойти, например, из-за кори, краснухи или ветрянки. Красными кожными воспалениями последствия не ограничиваются. Необходимо лечение заболеваний, которые послужили их причиной.
Могут возникать слабость, озноб, повышение температуры или другие симптомы. Лечение гнойных пузырьков происходит путём борьбы с болезнью, ставшей их причиной. Параллельно нужно предпринимать меры для ослабления проявления болезненных симптомов.
При этом происходит распространение сухих спор грибка и некоторые из них могут попасть в рану. В этом случае много нагноений появляются не только на руках, но и на других частях тела. Отличительной особенностью прыщей такого рода является локальное расположение гнойников и пятен. Место их расположения зависит от того, как именно произошло заражение.

Острые вирусные заболевания
Существуют опасные заболевания, в результате которых поражаются ладони, кисти и пальцы. Вот наиболее распространённые и опасные из них. Лечение вирусных болезней протекает со значительными сложностями.
Возбудителем стрептодермии является вирус стрептококка. Обычно он проникает в организм через повреждение кожи. При этом заболевании прыщики прозрачные — внутренняя полость содержит мутную жидкость. Они сильно чешутся с внутренней и внешней стороны. При заболевании пациент ощущает слабость.
Стрептодермия является очень заразным заболеванием. Оно поражает женщин и мужчин. Степень воздействия зависит от состояния иммунитета. При его ослаблении действие болезни может распространится на суставы и сердечно-сосудистую систему. Воспаления могут быть на ладонях или между пальцами.

Нейродермит представляет собой хроническое заболевание.
Он может иметь различные виды, которые отличаются местом, где поражён кожный покров. Воспаления могут возникать, на левой или правой руке и в других местах.
Другие возможные причины
Ранее были упомянуты факторы, влияющие на образование прыщей, которые возникали из-за серьёзных нарушений здоровья. Существуют также другие виды таких причин. Иногда при порезе в рану попадает инфекция и происходит нагноение. В этом случае возможно эффективное лечение. Если гной не вышел, то можно поступать следующим образом.

Такая ситуация часто возникает у маленьких детей, которые очень активны и часто пачкают руки. Даже при незначительных повреждениях кожи возможно образование прыщиков. Этого можно избегнуть, если следить за чистотой рук малыша и приучить его к водным процедурам.
Среди подростков ситуация усложняется гормональной предрасположенностью к образованию воспалений, которые зудят. В это время происходит активного выделение кожного сала.
Для того, чтобы принять профилактические меры от нагноений в этом возрасте, которые болят, нужно тщательно следить за чистотой рук и обеспечить здоровое питание юноше или девушке.
Во взрослом возрасте в большом числе случаев на первое место выходит возникновение стрессов. Они могут иметь не только эмоциональную природу, но и ситуации, когда человек испытывает голод, физическое перенапряжение, перенапряжение или другие аналогичные состояния. Ещё одной распространённой причиной является заболевание демодекозом.
Лечение прыщиков на руках
Способы борьбы с этим кожным заболеванием связаны, в первую очередь, с причиной, из-за которой оно возникло. Появление водянистых нагноений на кистях рук причиняет человеку значительные неудобства. Они обычно сопровождаются не только сильным дискомфортом, но и зудом, жжением. Когда это происходит, нужно сосредоточить усилия на их лечении. Первым шагом, чтобы избавиться от прыщиков, является выяснение их причины.
Важно провести медицинское обследование и получить надёжный диагноз. Он станет основой для врачебных процедур. Непосредственно лечить прыщи возможно, однако, если не устранить настоящую причину, то проблема появится вновь. При появлении высыпаний важно правильно принять нужные меры. Важно помнить о следующем.
| На что обратить внимание? | Как это сделать правильно? |
| Диета | Избегать солёного, копчёного, жирного. Включить в рацион овощи и фрукты. |
| Чистота кожи | Надо регулярно промывать поражённую поверхность. Достаточно использовать мыло и тёплую воду. |
| Средства народной медицины | Отвары ромашки, календулы, зверобоя могут помочь в снятии симптомов. |

Эти меры важны, но недостаточны. Нужно обратиться к врачу для постановки диагноза. Требуется провести лечение той болезни, которая стала причиной проблемы.
Снятие симптомов
Хотя для полного излечения необходимо устранение причины заболевания, тем не менее возможно предпринять меры для устранения симптомов. Однако всё же нельзя забывать, что максимальный эффект имеет место при комплексном применении лечебных мер. Чтобы избавиться от подкожных нагноений в первую очередь необходимо обеспечить соблюдение чистоты рук.
Можно использовать витамин E в жидком виде. Он может быть приобретён в любой аптеке. При увлажнении кожной поверхности он не только смягчает кожу, но и способствует усилению регенерационных процессов кожи, которая ранее покрылась воспалениями.
Обычно для лечения такой ситуации, когда вскочил прыщик, используют следующие лекарственные препараты:
- кортикостероиды;
- заживляющие кремы и мази;
- иммуномодуляторы;
- антигистаминные средства.

Для снятия симптомов могут быть применены народные средства. В частности, можно применить для этой цели водяной отвар, сделанный с использованием берёзовых почек, ивовой коры, ежевичных листьев. Помогает, если прикладывать к коже кашицу из картофеля и листьев капусты.
Высыпания на руках у детей
Когда у ребёнка на руках у ребёнка вылезли гнойные воспаления, важно принять меры для лечения. Для этого важно определить, что могло послужить причиной для этого. Так, например, если высыпания появились в младенческом возрасте, то наиболее вероятной причиной является потница. В более старшем возрасте может быть несколько причин того, что выскочили прыщики:
- ветрянка;
- псевдотуберкулёз;
- менингококковая инфекция.

Если малыш страдает от патологии нервной системы, высыпания могут порождаться гиперемией. В этом случае на ладонях можно увидеть большое количество мелких красных точек. Этот симптом называют геморрагической сыпью. Если она появляется и продолжает распространяться по всему телу, то возникает необходимость в том, чтобы провести госпитализацию ребенка.
Когда на ладонях высыпали гнойники, применяются антисептики. Ребёнку, например, смазывают кожу раствором йода или настойкой календулы. Процедуру необходимо повторять 2-3 раза в течение одного дня.

Профилактические меры
Важно знать, как уменьшить риск возникновения прыщиков на кистях рук. Для этого нужно придерживаться следующих несложных правил:
- После возвращения домой с улицы, посещения туалета в обязательном порядке мыть руки с мылом. Если имеется склонность к аллергическим реакциям, рекомендуется использовать гипоаллергенное мыло. Надо, в частности, тщательно промывать сгибы между пальцами.
- Всегда использовать только своё личное полотенце для вытирания ладоней.
- Если возникла ситуация, когда нужно помыть руки, но нет такой возможности, использовать для отмывания правой и левой руки антибактериальные салфетки.
- Нужно контролировать своё состояние и по возможности избегать эмоциональных стрессов, а также похожих на ни по воздействию тяжёлых физических состояний (перенапряжений, переохлаждений, длительного пребывания под прямыми солнечными лучами и подобных).

Для профилактики высыпаний на руках нужно иметь твердую решимость их не допускать.
Что делать при появлении прыщей?
Нужно обратиться к врачу для постановки диагноза. Узнав причину, по которой возникла проблема, необходимо пройти соответствующее лечение. Кроме этого имеет смысл принять меры для того, чтобы убрать симптомы — зуд, жжение, покраснение. Важно не только провести лечение, но и не забывать о профилактических мерах. Нужно заботиться о чистоте рук и исключить влияние стрессовых факторов, которые могут спровоцировать проблему снова.

Пустулёз ладоней и подошв – это хронический воспалительный дерматоз, который проявляется рецидивирующими высыпаниями на ладонях и подошвах стерильных пустул.
Синонимы
ладонно-подошвенный пустулёз, персистирующий ладонно-подошвенный пустулёз, хронический ладонно-подошвенный пустулёзный псориаз, пустулёзный бактрид Эндрюса.
Эпидемиология
Анамнез
Ладонно-подошвенный пустулёз характеризуется появлением на коже ладоней и подошв симметрично расположенных беловато-желтоватых пустул величиной с булавочную головку, увеличивающихся в размерах и нередко сливающихся друг с другом с образованием так называемых «гнойных озер». Пустулы сначала располагаются на фоне неизменённой кожи ладоней и подошв, а в дальнейшем вокруг них появляется лёгкое покраснение кожи. Реже встречается одностороннее поражение, которое чаще всего предшествует распространению патологического процесса на другую ладонь и/или подошву. Заболевание протекает волнообразно: на фоне уже существующих высыпаний могут появляться свежие гнойнички. Впоследствии они подсыхают с образованием корок и чешуек красно-коричневого цвета, которые затем отшелушиваются.
Течение
острое начало с последующим хроническим рецидивирующим многолетним течением. Ремиссии, как правило, носят нестойкий характер ввиду рефрактерности (устойчивости) к лечению.
Этиология
Предрасполагающие факторы
- стресс;
- приём лекарственных препаратов (препаратов лития);
- очаги хронической инфекции в организме (хронический тонзиллит, гайморит, отит, зубные гранулёмы);
- курение (больше 20 сигарет в сутки);
- пребывание в странах, где сочетаются высокая влажность и высокая температура воздуха (Южная Европа, Западная Азия, Южная Азия, Юго-Восточная Азия, Австралия и Океания, Южная Америка);
Жалобы
На наличие болезненных и нередко зудящих высыпаний гнойничков (пустул) на коже ладоней и подошв, иногда на боли и скованность в суставах.
Дерматологический статус
процесс поражения кожи чаще всего носит распространённый, симметричный характер, элементы сыпи склонны к слиянию.
Элементы сыпи на коже
Элементы сыпи на слизистых
- стерильные полушаровидные пустулы от 0,2 до 0,5 см в диаметре, располагающиеся на фоне неизменённой или гиперемированной кожи, подсыхающие с образованием бурых корок;
- корки бурого цвета, до 0,5 см в диаметре, располагающиеся на месте подсохших пустул, которые могут отторгаться с образованием эрозий;
- болезненные эрозии на месте корок, от 0,2 до 0,5 см в диаметре, располагающиеся на фоне воспалённой или неизмененной кожи, которые в дальнейшем бесследно разрешаются;
- на фоне эрозий и корок могут формироваться болезненные трещины, которые впоследствии эпителизируются;
- пластинчатые чешуйки серебристо-белого, серого или цвета нормальной кожи на поверхности воспалительных пятен в местах ранее бывших высыпаний, образующиеся при их разрешении;
Придатки кожи
Локализация
ладони и подошвы, ладонная поверхность пальцев, сгибательная поверхность лучезапястных суставов, боковые поверхности пальцев и редко – тыл пальцев.
Дифференциальный диагноз
С пустулёзным псориазом ладоней и подошв; дисгидротической формой микоза стоп, осложнённой вторичной инфекцией; хроническим акродерматитом Аллопо; пустулёзной токсикодермией; вирусной пузырчаткой полости рта и конечностей; экземой кистей и стоп, осложнённой вторичной инфекцией.
Сопутствующие заболевания
артрит, САПГО-синдром (синовиит, акне, ладонно-подошвенный пустулёз, гиперостоз, остеит), очаги хронической инфекции в организме (хронический синуит, хронический отит, аднексит, тонзиллит, зубные гранулёмы, хронические пиодермии), гастродуоденит (язвенная болезнь желудка и/или 12-ой кишки), невротические расстройства, сахарный диабет, тиреоидит, псориаз.
Диагноз
Наличие пустулёзных высыпаний в сочетании с отрицательными результатами посева содержимого пустул. В сомнительных случаях для подтверждения диагноза проводят гистологическое исследование биоптата пораженной кожи.
Патогенез
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Гнойные прыщи на теле. Причины и методы лечения
Чистая кожа - это один из критериев красоты, ведь именно здесь проявляются последствия различных заболеваний. Вы можете съесть продукт, который абсолютно не подходит вашему организму, и это отразится на вашей внешности. Порой появляются гнойные прыщи, которые свидетельствуют о каких-либо нарушениях в работе вашего организма.
В первую очередь стоит отметить, что давить такие прыщи категорически нельзя, ведь все может закончиться как небольшим воспалением, так и заражением крови. Многие пренебрегают этим правилом, а потом удивляются, почему прыщи не подходят, а их количество только увеличивается. Давайте поговорим о том, почему появляются гнойные прыщи в определенных местах на теле и как с ними бороться.
Причины появления гнойных прыщей
1. Активная работа сальных желез. У всех нас разные типы кожи, ведь один страдает от повышений потливости и жирного блеска, а кто-то не может грамотно подобрать увлажняющий крем, чтоб избавиться от сухости и постоянного чувства стянутости. Если на поверхности вашей кожи постоянно жирная пленка, то велика вероятность, что вы столкнетесь с такой проблемой как гнойные прыщи. Из-за того, что сальные железы активно работают, может происходить закупорка пор, а это ведет к образованию крупных гнойных прыщей.
2. Злоупотребление антибиотиками и гормональными препаратами. Применение сильных по действию медикаментов может привести к нарушениям различного рода. Если вы принимаете антибиотики, то пейте дополнительные препараты, чтоб ваш организм мог сопротивляться бактериям.
3. Несоблюдение правил гигиены. Это звучит для современного человека достаточно странно, но многие действительно не понимают, что жесткая мочалка и густая пена - это отличная профилактика гнойных прыщей на различных участках тела. Необходимо регулярно удалять пыль, грязь и жир с поверхности кожи, чтоб не перегружать клетки и способствовать их быстрому восстановлению. Обязательно позаботьтесь о том, чтоб мочалка была идеально чистой, для этого тщательно просушивайте ее каждый раз после применения и обрабатывайте антисептическими средствами.
4. Гормональные изменения в связи с женским циклом или беременностью. Из-за изменений в организме могут происходить некоторые слои в работе различных систем. Меняются некоторые химические соединения, поэтому есть вероятность, что на теле появятся некрасивые гнойные прыщи. Многие женщины отмечают, что сразу после родов кожа вновь становится гладкой и красивой. Если женщина беременна, то ее органов перестраивается, поэтому многие сталкиваются с такой проблемой как гнойные прыщи не только на лице, но и на груди, спине и плечах.
5. Неграмотное использование декоративной косметики. Это касается женщин, которые любят наносить слишком много косметики и забывают смыть ее перед сном. Часто причиной появления гнойных прыщей является тональный крем или слишком жирные лосьоны для тела. Научитесь использовать косметику грамотно, и не экономьте на продуктах, которые вы на себя наносите. Автозагар, оттеночные лосьоны для тела и жирные кремы оставьте для особого случая, а на каждый день выберите что-то более легкое.
Причины появления гнойных прыщей на различных участках тела
Гнойные прыщи в области лобка:
- Половое созревание.
- Простудные заболевания половых органов.
- Венерические заболевания.
Гнойные прыщи на ногах:
- Повреждение волосяной луковицы во время эпиляции
- Вирусные заболевания
- Заболевания сосудов, варикоз
- Врастание новых волосков
Гнойные прыщи на груди:
- Серьезные заболевания внутренних органов
- Переохлаждение организма
- Аллергическая реакция
- Сбои в работе желудочно-кишечного тракта
- Использование в своем гардеробе одежды из синтетических тканей, которые у некоторых людей могут вызывать раздражение.
- Стресс
- Употребление вредных продуктов питания
- Заболевания половой системы.
Гнойные прыщи на ягодицах:
- Чрезмерно сухая кожа, которая нуждается в регулярном увлажнении.
- Сидячий образ жизни, из-за чего нарушается кровообращение.
- Потница
- Аллергическая реакция на новую бытовую химию, продукты питания или косметику.
- Переохлаждение организма.
Гнойные прыщи на животе:
- Аллергия
- Ветрянка
- Сифилис
- Простудные заболевания
Гнойные прыщи на шее:
- Частое употребление гормональных препаратов
- Употребление стероидов
- Употребление противозачаточных средств.
Гнойные прыщи на лице:
- Неграмотное использование косметики
- Нарушение пищеварения
- Аллергические реакции.
Методы борьбы с гнойными прыщами
На самом деле существует достаточно большое количество различных методов, воспользовавшись которыми вы сможете избавиться от гнойных прыщей. В первую очень стоит обратить внимание на советы дерматолога и косметолога, потому как именно эти специалисты могут точно определить вашу проблему и назначить курс лечения. Ни в коем случае не давите прыщи, даже если у вас есть антисептические средства. Конечно, начать необходимо с правильного питания и соблюдения правил гигиены, а уже потом покупать дорогостоящие мази и посещать профессиональных косметологов и дерматологов.
1. Химический пилинг. Для того чтоб глубоко проникнуть под кожу необходимо применить достаточно сильные по действию препараты. Салициловая и феноловая кислоты лучше всего помогают в решении данной проблемы. Они проникают глубоко под кожу и эффективно воздействуют на источник воспаления.
2. Мази. Иногда дерматологи прописывают своим пациентам специальные мази, которые вытягивают инфекцию на поверхность кожи и убивают микробы. Посетите специалиста и приобретите по его рекомендации эффективную мазь, использовать которую вы сможете в домашних условиях. Мази прекрасно подходят для ежедневного применения и редко вызывают аллергию.
3. Ультразвуковое лечение. При помощи высокочастотного колебания гной из прыща выходит на поверхность, что и необходимо. Также ультразвук эффективно убивает микробы, поэтому не стоит волноваться, если вы решили отдать предпочтение именно этому методу.
Читайте также:

