Что если идет кровь из носа и синяки
Обновлено: 19.04.2024
7546 12 Августа
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ушиб: причины появления, симптомы, диагностика и способы лечения.
Определение
Ушиб — закрытое механическое повреждение внутренних тканей или органов без значительного нарушения их структуры. Для ушибов характерна внезапность, быстрота и кратковременность действия травмирующего фактора. Ушибы носят большей частью местный характер. Наиболее уязвимы дерма и расположенные под ней сосуды, что приводит к образованию гематом и отеков. В результате сильного ушиба могут быть травмированы внутренние органы. Тяжесть процесса определяется видом поврежденной ткани или органа, на которые воздействует травмирующий агент (кожа, подкожная клетчатка, мышцы, паренхиматозные или полые органы, головной или спинной мозг и др.).
В тех случаях, когда повреждение носит тяжелый характер, происходят множественные разрывы мелких сосудов с последующим кровоизлиянием и нарушением функции органа.
Причины появления ушибов
Ушиб считается наиболее распространенным видом бытовых травм и возникает, как правило, при падении или ударе о твердые предметы. У детей первых лет жизни преобладают бытовые, игровые травмы, ушиб мягких тканей лица и шеи. В более старшем возрасте основными считаются транспортные, спортивные и уличные травмы.
Ушиб легкого и/или ушиб сердца в результате механического воздействия на грудную клетку является потенциально опасной травмой - подавляющее большинство пострадавших составляют водители, ударившиеся грудью о рулевую колонку автомобиля.
Ушиб поверхностных мягких тканей всегда сопровождается отеком места повреждения в результате пропитывания кожи лимфой, кровью и местного асептического воспаления. Выраженность отека зависит от площади повреждения подкожной клетчатки в месте ушиба. Так, например, в области свода черепа ввиду тонкого слоя подкожной жировой клетчатки отек незначительный, тогда как даже слабые ушибы лица сопровождаются сильным отеком.
В результате ушиба головы может развиться сотрясение мозга.
Сильное глубокое кровотечение нередко приводит к дополнительной травме соседних тканей в результате их сдавливания, что сопровождается постепенным усилением боли и нарушением функции травмированного органа.
Нередко в месте травмы наблюдаются ссадины и неглубокие раны, которые служат входными воротами для возбудителей инфекции.
Классификация заболевания
Ушибы различаются по степени тяжести:
- первая — легкое повреждение без нарушения целостности кожного покрова либо с незначительными царапинами и ссадинами, практически безболезненное, самостоятельно заживающее на протяжении нескольких дней;
- вторая — ушиб мышц, сопровождающийся сильной болью, образованием отеков и гематом;
- третья — в результате ушиба могут быть повреждены связки и сухожилия;
- четвертая — ушиб внутренних органов с сильным отеком и болезненными ощущениями, с возможностью нарушения работы поврежденных органов.
Кровоизлияние в месте ушиба проявляется сине-багровым пятном, цвет которого постепенно меняется на зеленоватый и желтый. В зависимости от локализации ушиба синяк и припухлость могут проявиться незамедлительно, как происходит в случае повреждения подкожной клетчатки и верхних слоев кожи. В случае ушибов глубоко расположенных тканей гематома формируется спустя несколько часов и даже суток.

Травмы мягких тканей сопровождаются болью различной интенсивности. Так, при ушибах крупных нервов и их окончаний боль всегда резкая, простреливающая. При ушибах туловища и конечностей могут возникать напряженные гематомы с распирающими болями, иногда с поверхностным онемением.
Отек, сопровождающий ушиб, снижает подвижность травмированных тканей, создавая дискомфорт во время движения или поворота туловища (например, при ушибе ребер). Самую сильную боль пострадавший испытывает сразу после ушиба мягких тканей, а через пару часов она стихает. При надавливании болезненность увеличивается.
При ушибе сустава через несколько часов после травмы его объем увеличивается, нарушается функция, усиливается боль (особенно при движении).
Сильная боль возникает при ушибе надкостницы, наружных половых органов, крупных нервных стволов.
Симптомы ушиба и закрытого перелома очень схожи между собой: сильная боль, отек, ограничение подвижности. Но если в случае ушиба боль стихает в течение 2–3 часов, то при переломе она, напротив, может усиливаться.
Общее состояние больных при ограниченных, поверхностных ушибах обычно не страдает. Но при множественных ушибах тела, больших или нагноившихся гематомах, гемартрозе (кровоизлиянии в полость сустава) возможна лихорадка с температурой до 38°С и выше, обусловленная всасыванием продуктов распада крови.
Симптомы ушиба легких включают повышенную чувствительность и болевые ощущения в области грудной клетки, ребер и в некоторых случаях одышку. Другие физические признаки могут наблюдаться по причине сочетанных повреждений.
Диагностика ушиба
Основные методы диагностики:
-
рентгенография грудной клетки;
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Что такое носовое кровотечение? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лапутиной Софьи Владимировны, ЛОРа со стажем в 20 лет.
Над статьей доктора Лапутиной Софьи Владимировны работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Носовое кровотечение или эпистаксис — распространённый симптом ЛОР-заболеваний, который возникает при нарушении целостности сосудов, расположенных в полости носа, носоглотки, околоносовых пазухах, а также при повреждении верхней стенки полости носа [13] .
Хотя бы один раз в жизни с носовым кровотечением сталкивались 60 % населения. Наиболее часто этому подвержены дети в возрасте 6-10 лет, особенно проживающие в жарком сухом климате или страдающие аллергическим насморком [5] . У взрослых людей носовое кровотечение зачастую возникает как следствие травмы, повышенного артериального давления или нарушения свёртывания крови. Артериальное давление повышается при перелёте в самолёте или при подъёме на большую высоту в горах, что также может приводить к носовому кровотечению.
Точную частоту носового кровотечения определить невозможно, поскольку большинство эпизодов разрешаются либо самопроизвольно, либо с помощью самолечения и не фиксируются.
Кровотечения в 80 % случаев происходят из области Киссельбаха — сосудистого сплетения, расположенного в передних отделах перегородки носа [5] .
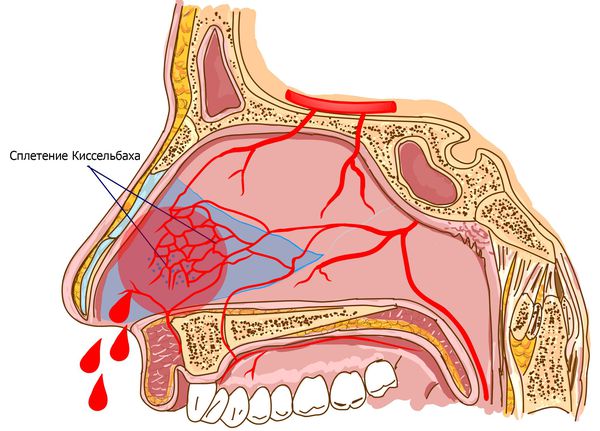
Для большинства людей носовое кровотечение не является серьёзной неприятностью. Однако оно может быть опасным для больных с тяжёлыми заболеваниями (например, с гемофилией) и для пожилых людей, приводя к значительной кровопотере и резкому падению кровяного давления.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы носового кровотечения
Носовое кровотечение является симптомом, а не самостоятельным заболеванием. В современной медицинской литературе принято разделять носовые кровотечения на передние и задние.
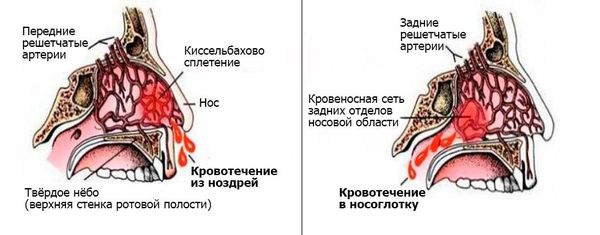
Передние кровотечения возникают при повреждении небольших сосудов передней части носовой перегородки, они заметны сразу, незначительны и чаще всего останавливаются самостоятельно [5] .
Задние кровотечения встречаются гораздо реже, протекают тяжелее и угрожают жизни больного. Спонтанно они возникают в основном у пожилых пациентов, имеющих сопутствующие заболевания, например гипертоническую болезнь или нарушение свёртывания крови. Заднее кровотечение может сперва протекать бессимптомно или постепенно проявляться тошнотой, кровавой рвотой, анемией, кровохарканьем, чёрным жидким стулом.
Небольшой объём кровопотери до 100-150 мл не причиняет большого вреда организму, однако дети или пациенты с лабильной психикой могут впасть в панику или потерять сознание.
При дальнейшей потере крови нарастают следующие симптомы:
- слабость;
- шум, звон в ушах;
- мелькание мушек перед глазами;
- головокружение;
- учащённое сердцебиение;
- бледность кожи.
Если помощь не оказана вовремя, состояние ухудшается:
- понижается артериальное давление;
- нарастает одышка;
- появляется синюшность кожи в области кистей и стоп.
Кровопотеря более одного литра приводит к развитию геморрагического шока — потери сознания, выраженному увеличению частоты сердечных сокращений, резкому падению артериального давления [10] .
Патогенез носового кровотечения
Основная причина кровотечения — это повреждение сосудов носовой полости, пазух носа или носоглотки. Сосуды могут повреждаться в результате травмы или спонтанного разрыва.
Основными сосудами, обеспечивающими кровоснабжение полости носа и перегородки, являются передняя и задняя решетчатые артерии (верхние отделы), клиновидно-нёбная артерия (задние отделы), большая нёбная артерия и верхняя губная артерия (нижние отделы). Ветви этих артерий создают анастомозы (переплетения) и в некоторых местах подходят очень близко к поверхности слизистой оболочки.
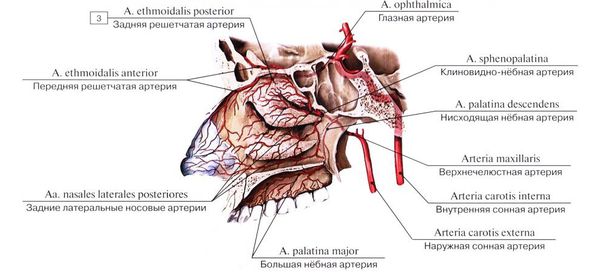
В передних отделах носовой перегородки с обеих сторон расположено богатое кровью сосудистое сплетение, которое образовано переплетениями вышеперечисленных артерий. Этот участок назван в честь немецкого отоларинголога зоной Киссельбаха или киссельбаховым сплетением. У детей носовые кровотечения чаще всего возникают именно из этой области.
Кровотечение из носа, которое повторяется неоднократно, называют рецидивирующим. Чаще всего оно вызвано следующими причинами:
- повышение артериального давления (49 % пациентов с рецидивами);
- последствия травмы (21 %);
- приём определённых лекарств (9 %);
- болезни носа и придаточных пазух (6 %);
- заболевания печени (4 %);
- опухоли и другие заболеваний (4 %);
- причина повторных эпизодов не установлена (7 %) [6] .
Классификация и стадии развития носового кровотечения
Классификация носового кровотечения сложна, в упрощённом варианте она представлена в следующем виде :
По причине:
1. Нарушение целостности сосудистой стенки:
- травма;
- искривление перегородки носа — слизистая носовой перегородки при этом растягивается и истончается;
- новообразования в полости носа и в околоносовых пазухах.
2. Нарушение свёртывания крови:
- гемофилия;
- тромбоцитопения (снижение в крови количества тромбоцитов — клеток, которые обеспечивают нормальную свёртываемость крови);
- дефицит витамина К — соединение активно участвует в обмене веществ, с его участием в организме образуются важные факторы свёртывающей системы.
3. Истончение слизистой оболочки
-
;
- гипертоническая болезнь;
- геморрагические диатезы (заболевания, при которых проявляется повышенная кровоточивость в связи с недостатком факторов свёртывания);
- заболевания печени;
- болезни носа и носовых пазух (любые воспалительные и опухолевые процессы);
- лейкоз [7] .
По локализации:
1. Носовые кровотечения из сосудов полости носа:
- из передних отделов полости носа;
- из задних отделов полости носа.
2. Носовые кровотечения из сосудов, расположенных вне полости носа:
- кровотечения из околоносовых пазух, носоглотки;
- кровотечения из внутричерепных сосудов;
- кровотечение из внутренней сонной артерии;
- кровотечение из сосудов твёрдой мозговой оболочки.
3. По периодичности:
- однократные;
- рецидивирующие;
- привычные (кровотечения, возникающие несколько раз в год).
Осложнения носового кровотечения
Осложнения кровотечения могут быть вызваны как кровопотерей, так и последствиями способов его остановки. Наиболее частое осложнение кровотечений — острая кровопотеря. Слабое кровотечение можно остановить самостоятельно, оно не несёт серьёзной опасности. Массивное кровотечение приводит к высокой кровопотере, которая нарушает кровообращение и жизнедеятельность организма.
Для этого состояния характерны:
- бледность кожных покровов;
- снижение АД;
- холодный липкий пот;
- уменьшение объёма циркулирующей крови и депонирование крови ( накопление крови, временно не участвующей в циркуляции, в отдельных сосудистых регионах).
- анемия;
- снижение гемоглобина;
- уменьшение гематокритного числа ( объёма красных кровяных клеток в крови );
- если кровопотеря продолжается, то больной погибает.
Методы остановки носовых кровотечений также имеют свои особенности, связанные с анатомией и физиологией слизистых оболочек. Применение тампонады носа может приводить к следующим последствиям: сдавлению здоровых сосудов, нарушению целостности слизистой оболочки носа, что способствует рецидивам.
Диагностика носового кровотечения
Диагностика включает общий осмотр, ЛОР-осмотр и лабораторное обследование.
Общий осмотр
Уже при первичном осмотре можно выявить симптомы, относящихся к возможным причинам развития кровотечения.
При наследственных гемофилиях наблюдается поражение скелета и прочие признаки патологии опорно-двигательного аппарата. Обращают на себя внимание синяки, кровоизлияния в области склеры, участки точечных кровоизлияний (петехиальная сыпь) на фоне общей бледности кожи.
О заболеваниях печени может говорить желтоватая окраска кожи, слизистых оболочек, глазных склер.
При болезни Рандю-Ослера (генетической патологии, которая возникает в результате недоразвития эндотелия сосудов) появляются характерные сосудистые пятна размером с булавочную головку на губах, крыльях носа и других участках кожи.
При гипертонической болезни — покраснение кожи, повышенное артериальное давление.
ЛОР-осмотр
В обязательном порядке проводится передняя риноскопия (осмотр передних отделов носа), задняя риноскопия (осмотр задних отделов носа), фарингоскопия (осмотр полости рта и глотки).
Наиболее предпочтителен осмотр пациента при помощи эндоскопа. При эндоскопии можно выявить кровоточащий сосуд, тщательно осмотреть носоглотку и наиболее труднодоступные участки носовой полости.
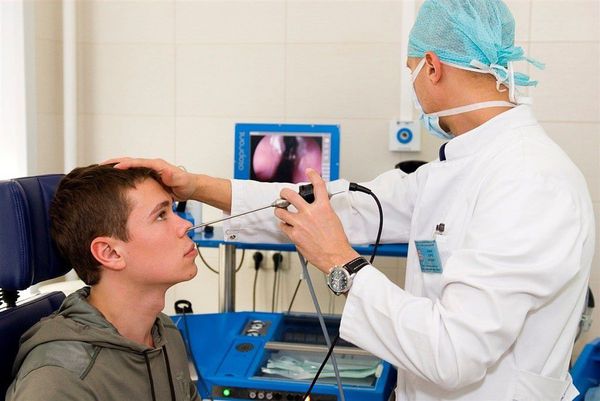
В последние годы при патологии носа и околоносовых пазух активно применяют функциональные исследования:
- реографию (оценка тока крови в сосудах);
- контактную биомикроскопию (осмотр участков слизистой оболочки под микроскопом с помощью специального освещения);
- лазерную допплерографию (оценка кровообращения в мелких сосудах) [12] .
Лабораторное обследование
Всем пациентам с кровотечением необходимо произвести лабораторную диагностику, в которую входят:
- общий анализ крови (уровень гемоглобина, гематокрит, тромбоциты);
- биохимический анализ крови (глюкоза, печеночные ферменты и др.);
- коагулограмма (время кровотечения, время свёртывания) .
При отклонениях в лабораторных показателях, при рецидивирующих кровотечениях и наличии наследственных заболеваний крови проводится полное гематологическое обследование [10] .
Лечение носового кровотечения
Остановка кровотечения из носа — одна из самых ранних медицинских практик. Ещё Гиппократ предложил сжимать крылья носа для предотвращения кровопотери. Так как носовое кровотечение может встретиться в жизни каждого человека важно знать правильный порядок действий.
Доврачебная помощь:
- Если кровотечение возникает из передних отделов носа, для его остановки достаточно посадить или уложить пострадавшего с приподнятой головой. Многие считают, что нужно запрокинуть голову назад, но это неправильно. В этом случае кровь заглатывается, что приводит к тошноте и рвоте. Запрокинутое положение головы нарушает отток крови от вен головы и шеи, в результате повышается давление в артериях, и ситуация усугубляется.
- Необходимо определить, из какой половины носа идёт кровь. Часто достаточно ввести в эту половину небольшой ватный или марлевый шарик, смоченный сосудосуживающими каплями ("Нафтизин", "Санорин") или 3 % раствором перекиси водорода.
- Плотно прижать крыло носа пальцем к носовой перегородке и удерживать в таком положении до 15 минут.
- Приложить к переносице холод — кусочек льда в целлофановой обёртке, мокрое полотенце.
- Измерить артериальное давление. Если оно повышенное, и пациенту ранее назначен препарат от гипертонии, то следует принять его. Если это первый эпизод резкого повышения давления, то необходимо вызвать скорую — гипертонический криз особенно опасен у пациентов без стажа гипертонической болезни (высокий риск инсульта).
- Если меры не помогли за 15-20 минут, необходимо вызвать скорую. Мероприятия первой помощи продолжают оказывать до приезда врача.
Если кровотечения рецидивируют (повторяются) несколько раз в месяц, следует обязательно обратиться к ЛОР-врачу в плановом порядке.
Врачебная помощь.
Самый распространённый метод остановки кровотечения из носа — тампонада. При правильном и своевременном применении её эффективность составляет 80 % — 90 % [9] .
Различают два способа выполнения тампонады носа: переднюю и заднюю. В большинстве случаев достаточно передней тампонады.
1. Передняя тампонада. Показанием для передней тампонады полости носа служит отсутствие эффекта от простейших методов остановки переднего носового кровотечения в течение 15 минут. В качестве тампона применяют длинные узкие турунды, изготовленные из бинта. Их можно пропитывать мазями с антибиотиками, гемостатическими препаратами. Турунды послойно укладывают в кровоточащую половину носа с помощью пинцета и носового зеркала. Далее обязательно выполняют тампонаду со второй стороны, чтобы не допустить нежелательного смещения носовой перегородки. Для удержания тампонов накладывают пращевидную повязку. Пациента оставляют под наблюдением, периодически осматривая заднюю стенку глотки. Эффективность передней тампонады связана с механическим давлением туго уложенного тампона на участок с повреждённым сосудом, а также кровоостанавливающими свойствами препарата, которым пропитан тампон [9] . Тампоны оставляют на срок от 1 до 3-4 дней.
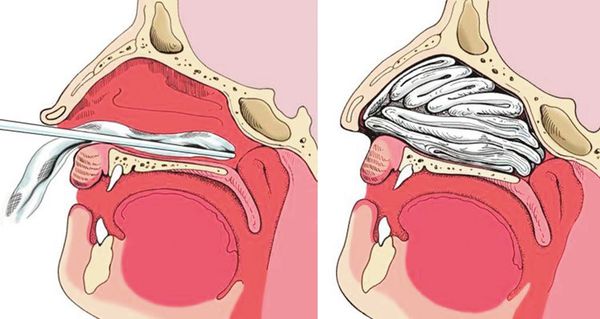
2. Задняя тампонада. Если после выполнения передней тампонады кровь продолжает стекать по задней стенке глотки, прибегают к задней тампонаде носа. При помощи специального катетера в носоглотку заводят плотный тампон квадратной формы, устанавливают его в задних отделах носа, далее вновь проводят переднюю тампонаду и фиксируют носоглоточный тампон с помощью нитей. Вместо марлевых тампонов в нос могут устанавливать специальные губки, пропитанные гемостатиком — веществом, улучшающим свёртываемости крови. Кроме того, разработаны специальные баллонные носовые катетеры, которые устанавливаются в носовой ход и раздуваются воздухом, что является альтернативой классической тампонаде носа.
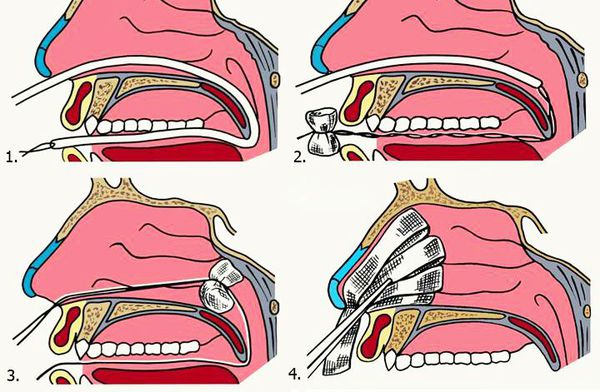
Возможные последствия остановки кровотечения путём введения в носовую полость тампонов:
- выводные каналы придаточных пазух носа перекрываются, у пациентов с ослабленным иммунитетом повышается риск развития в них воспалительных процессов;
- нахождение тампонов в носу приводит к выраженному дискомфорту пациента, вызывает головную боль, возможно повышение температуры и развитие общих признаков воспалительного ответа организма [11] ;
- тампоны могут травмировать слизистую оболочку и при недостаточном уходе создают условия для развития патогенных микроорганизмов.
В случае, если повреждённый сосуд небольшой и обнаружен врачом, остановить кровотечение можно с помощью современного медицинского оборудования: лазерной фотокоагуляции, криокоагуляции, диатермокоагуляции с помощью игольчатого электрода, коагуляции холодноплазменным методом.
В угрожающих случаях, если сосуд расположен в задних отделах носа, является крупной сосудистой ветвью или стволом, кровотечение останавливают хирургически путём — перевязкой крупных сосудов. Данный способ применяется относительно редко — у 4,5–10 % пациентов, находящихся в стационаре [7] . Чаще всего к перевязке крупных сосудов прибегают при отсутствии результата выполненных мероприятий врачебной помощи.
Медикаментозная терапия.
Одновременно с механическими способами остановки носового кровотечения применяется медикаментозная терапия:
- гипотензивные препараты в случае гипертонической болезни;
- гемостатическая терапия при нарушениях в системе свертывания.
При значительной кровопотере проводится переливание крови. В тяжёлых случаях лечение осуществляют комплексно отоларинголог, терапевт, кардиолог, при необходимости гематолог и реаниматолог [9] .
Прогноз. Профилактика
Прогноз зависит от причины кровотечения, общего состояния пациента, наличия и степени выраженности основного заболевания. В большинстве случаев прогноз благоприятный.
Для предупреждения повторных носовых кровотечений пациенту необходимо соблюдать следующие рекомендации:
- Исключить травмирование носа. Для многих детей характерна "пальцевая" травма (попросту "ковыряние" в носу), при которой слизистая носа полностью не заживает. Образуются сухие корки, удаление которых пальцем приводит к появлению участков эрозии и травмированию сосудов. Родителям следует рассказать ребенку о неблагоприятных последствиях таких действий.
- Не нужно сильно сморкаться и активно промывать нос в период заживления после недавно перенесённого эпизода кровотечения.
- В течение суток после кровотечения нельзя выполнять интенсивные физические упражнения, особенно связанные с наклонами головы, поднятием тяжести.
- При сухости носа и в период заживления рекомендовано увлажнять его солевыми растворами (Аква ЛОР, Аква Марис, Салин, физиологический раствор). Эти растворы максимально близки по составу к жидкостям человеческого организма и предотвращают пересыхание слизистой оболочки. В состав некоторых солевых растворов также включают пантенол, который ускоряет заживление.
- Наносить на передние отделы носа препараты, стимулирующие регенерацию поверхностных клеток слизистой оболочки, — аптечные масла на основе витаминов А и Е, спрей Олифрин, гель Солкосерил.
- Для укрепления стенки сосудов принимать Аскорутин по 1 таблетке 3 раза в день до 10 дней.
- Следить за влажностью воздуха, особенно в зимний период, когда помещение отапливается. Для устранения чрезмерной сухости в комнате полезно использовать увлажнители воздуха [11] .

Пациент также должен знать меры профилактики в отношении своего основного заболевания и придерживаться медицинских рекомендаций. Основные меры профилактики — контроль артериального давления, выявление и лечение заболеваний свёртывающей системы крови и своевременное обращение за медицинской помощью.



Услуги клиники

Носовое кровотечение (научное название — эпистаксис) — это патологическое истечение крови из назальных сосудов через ноздри или по глотке. Обычно такое состояние не представляет серьезной угрозы. Но если оно случается часто, то требует врачебной консультации, поскольку может быть симптомом тяжелых заболеваний.
Причины возникновения
Возможные причины кровотечения:
- механическая травматизация слизистой оболочки носа;
- отклонение носовой перегородки в одну или обе стороны от средней линии;
- истончение слизистой оболочки носа;
- воспалительные процессы различного происхождения;
- доброкачественные или злокачественные образования внутри носоглотки;
- гипертермия во время инфекционного процесса или после перегревания на солнце;
- обострение гипертонической болезни;
- гормональные нарушения;
- злоупотребление сосудосуживающими каплями;
- продолжительное употребление НПВС;
- передозировка антикоагулянтами, приводящая к проблемам со свертываемостью крови;
- расширение кровеносных сосудов при употреблении спиртного;
- заболевания кровеносной системы, сердца или сосудов;
- изменения барометрического давления (ныряльщики, альпинисты, во время авиаперелетов).
У будущих мам, чаще в третьем триместре, появляются легкие назальные кровотечения на фоне разрастания капиллярной сетки в полости носа из-за повышенной выработки эстрогенов.
Виды носового кровотечения
Кровотечение из носа бывает 2-х видов и классифицируется по локализации:
- Переднего отдела — кровь течет из одной или обеих ноздрей в виде капель или струей. Чаще всего это отклонение от нормы затрагивает капилляры. Такой эпистаксис не опасен и обычно прекращается без посторонней помощи.
- Заднего отдела — из каналов носа кровь не появляется, а, стекая в глотку, попадает в пищеварительный тракт. Его провоцируют повреждения крупных кровеносных сосудов, локализованных в нижних отделах носа. Для их купирования обычно нужна медицинская помощь.
Заднее кровотечение — это более редкое явление, чем переднее, но представляет большую угрозу для жизни. Кровотечения из носовой полости также делят по периодичности на: однократные, рецидивирующие или привычные.
Симптомы
Главный симптом эпистаксиса — это выход крови наружу из ноздрей или ее попадание в ротовую полость из верхней части глотки. В более тяжелых случаях выявляют сопутствующие признаки:
- слабость, тошнота, нарушение пространственной ориентации;
- ощущение заложенности в ушах;
- головные боли;
- тахикардия;
- гипотония;
- бледность кожных покровов.
Если кровь оказывается в желудке, то возникает рвота с кровяными сгустками, а стул приобретает темный окрас.
Первая помощь при носовом кровотечении
Для остановки кровотечения первая помощь включает следующее:
- Пострадавшего усаживают на стул или кресло так, чтобы корпус его тела слегка склонялся вперед.
- Тампон из ваты или марли обильно смачивают водой или 3% перекисью и помещают в ноздрю, из которой течет кровь.
- Прежде чем достать тампон, его снова увлажняют, подавая жидкость через пипетку, а затем осторожно извлекают.
Если нет травм перегородки носа или перелома лицевых костей, а под рукой не оказывается ничего для изготовления тампона, то просто прижимают крылья носа к перегородке большим и указательным пальцем. Время такой фиксации — 3-5 минут. Пострадавший должен дышать ртом, слегка наклонив вперед голову.
Также целесообразно приложить к переносице или затылку что-то холодное на четверть часа. Чтобы убедиться в том, что кровь не стекает в глотку, достаточно просто сплюнуть и оценить состояние слюны. Если в ней отсутствуют прожилки крови, то причин для беспокойства нет.
Что делать запрещено
При кровотечении из носа запрещено:
- придавать больному лежачее положение на спине;
- поднимать подбородок вверх;
- сморкаться;
- употреблять горячую пищу или питье.
Не допускается продолжать самостоятельно оказывать помощь, если кровь из носа не останавливается более 20 минут.
Когда обращаться к врачу
Бригаду скорой медицинской помощи в обязательном порядке вызывают в таких случаях:
- кровотечение массивное и продолжается слишком долго;
- имеется подозрение на травматическое повреждение или попадание чужеродного тела;
- диагностированы любые болезни, связанные с нарушением гемостаза.
Возраст также может влиять на сложность лечения. Чем старше пациент, тем сложнее остановить кровь и тяжелее последствия от кровопотери.
Во врачебной консультации также нуждаются те, у кого постоянно идет кровь из носа, когда повышается артериальное давление или на фоне обострения других системных заболеваний. Прежде всего назальные кровотечения — это профиль отоларинголога (ЛОРа), но также таким пациентом могут заинтересоваться эндокринологи, гематологи и другие специалисты.
Диагностика и лечение
Обследование носового кровотечения начинают со сбора анамнеза и общего физикального осмотра с применением носорасширителя и носоглоточного зеркала.
Чтобы точно выявить причину патологии, задействуют дополнительные диагностические методы:
-
;
- коагулограмму; ; ;
- рентген, КТ, МРТ.
При кровотечении из носа лечение начинают с быстрого купирования патологического состояния с целью предотвращения большой кровопотери. Затем устраняют причину, вызвавшую эпистаксис, и проводят профилактику возможных последствий острой кровопотери.
Если кровотечение не удается остановить за счет использования передней или задней тампонады и применения кровоостанавливающих препаратов, то прибегают к следующим манипуляциям:
- радиоволновой метод — сосуды прижигают аппаратом Сургитрон, который через электроды излучает высокочастотные радиоволны, молниеносно испаряющие влагу в клетках и способствующие коагуляции.
- электрокоагуляция — сосуды прижигают под воздействием электрического тока;
- криокоагуляция — прижигание слизистой с помощью жидкого азота;
- лазерная коагуляция — сосуд выпаривается под действием высокой температуры узконаправленного лазерного луча;
Если эпистаксис связан с нарушением свертываемости крови, то больному назначаются гемостатики. Если причина кроется в гиповитаминозе, то пациенту подбирают поливитаминный комплекс.
Профилактика
Чтобы избежать появления кровотечения у взрослых или детей, полезно придерживаться таких правил:
- избавиться от привычки ковырять в носу;
- на фоне аллергической или простудной заложенности носа не сморкаться слишком часто;
- во время занятий опасными видами спорта (бокс, регби) надевать защитный шлем;
- сосудосуживающие средства использовать строго по инструкции (не дольше 7 дней);
- чтобы уменьшить давление в полости носа, чихать следует с открытым ртом;
- если ранее коагулянты вызывали назальное кровотечение, то при их очередном назначении, обязательно сообщать это своему врачу.
Также важно не сдирать, образовавшиеся после кровотечения, корочки в носу до тех пор, пока слизистая самостоятельно не восстановится. Иначе кровотечение в таком случае может повторяться каждый день.
Во время работы на производстве с загрязненным воздухом необходимо использовать индивидуальные средства защиты. Для профилактики кровотечений полезно регулярно проходить плановые профилактические осмотры. При очередном эпизоде эпистаксиса, важно показаться отоларингологу для выяснения причины кровотечения и получения рекомендаций на будущее.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Носовое кровотечение - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Носовое кровотечение, или эпистаксис – истечение крови из сосудов полости носа через ноздри или по задней стенке глотки.
По одной из самых распространенных классификаций эпистаксис подразделяется на передние и задние кровотечения.
Передние носовые кровотечения возникают в передней части носа и проявляются кровотечением из ноздрей. Это самый распространенный тип кровотечений из носа. При правильно оказанной первой помощи они неопасны и легко поддаются остановке.
Задние носовые кровотечения встречаются гораздо реже, чем передние, но они могут повлечь за собой серьезную кровопотерю и чаще требуют квалифицированной помощи в условиях стационара. Сопутствующими симптомами могут быть кровохарканье, тошнота, рвота кровью, изменение цвета кала на черный (мелена, или жидкий дегтеобразный стул).
- термические (вдыхание горячего или холодного воздуха, тепловой или солнечный удар);
- химические (вдыхание токсичных соединений в виде паров, аэрозолей, газов);
- перепады атмосферного давления.
- вследствие травматического воздействия на структуры носа с нарушением целостности сосудистой стенки: пальцевая травматизация тканей носа; травма инородными телами (мелкими игрушками, деталями конструктора, карандашами) − частая причина носовых кровотечений у детей раннего и дошкольного возраста; кровотечение после лечебно-диагностических вмешательств на полости носа и околоносовых пазухах;
- легкая травматизация слизистой носа возможна при воспалительных заболеваниях, например, при синуситах, аллергических и инфекционных ринитах, когда возникает полнокровие в месте поражения;
- атрофия слизистой оболочки носа (изменение строения и утончение слизистой) вследствие недостаточного увлажнения поступающего воздуха. Данное состояние может развиться из-за гормональных нарушений, хронических инфекционных заболеваний носа и пазух, избыточного применения сосудосуживающих препаратов и др.;
- различные новообразования (как доброкачественные, так и злокачественные) могут являться причиной рецидивирующих носовых кровотечений.
- кровотечение, развивающееся спонтанно или через некоторое время после травмы, может указывать на патологию различных звеньев системы свертывания крови (гемостаза);
- вследствие применения некоторых лекарственных средств, влияющих на свертывающую систему крови: ацетилсалициловой кислоты (аспирина), клопидогрела, дипиридамола, варфарина, дабигатрана, ривароксабана, апиксабана. При возникновении кровотечений во время приема данных препаратов необходимо срочно обратиться к врачу для коррекции терапии основного заболевания;
- воспалительные заболевания сосудов (васкулиты различной этиологии);
- у беременных женщин, чаще в III триместре беременности, могут возникать незначительные кровотечения. Это является следствием васкуляризации (т. е. образования новых капилляров) полости носа на фоне повышения выработки эстрогенов. Также беременность может сопровождаться тромбоцитопенией (снижением числа тромбоцитов), что служит существенным риском развития кровотечений.
В большинстве случаев кровотечения из носа не являются симптомом какого-либо заболевания и возникают вследствие травмы или иного физического воздействия
такого, как сухой горячий воздух, изменение атмосферного давления (во время полета в самолете, при быстром подъеме на высоту в горах, во время и после занятий дайвингом). Однако если кровотечения возникают неоднократно, тяжело останавливаются и их нельзя связать с каким-либо физическим фактором, то необходимо обратиться за медицинской помощью к специалисту.
- артериальная гипертензия;
- атеросклероз сосудов (нарушение эластичности сосудистой стенки вследствие ее структурного изменения при нарушении липидного обмена);
- инфекционные и аллергические риниты;
- атрофия слизистой оболочки;
- папилломавирусная инфекция;
- опухоли носа;
- патологии свертывающей системы крови.
В группу заболеваний, связанных с нарушением гемостаза (сосудисто-тромбоцитарного звена), входят различные тромбоцитопении (уменьшение числа тромбоцитов), тромбоцитопатии (наследственные и приобретенные структурные дефекты тромбоцитов) и разные типы болезни Виллебранда (наследственная патология свертывающей системы крови, обусловленная качественным и количественным изменением фактора Виллебранда).
К заболеваниям коагуляционного звена гемостаза (за него отвечают факторы свертывающей системы) относятся наследственные заболевания, такие как:
- гемофилия А (дефицит фактора VIII);
- гемофилия В (дефицит фактора IX);
- гемофилия С (дефицит фактора XI);
- дефицит витамин К-зависимых факторов свертывания крови (II, VII, IX, X) при заболеваниях печени, лечении варфарином, недостатке витамина К в организме.
Также выделяют кровотечения из полости носа, обусловленные аномалией развития сосудов при следующих заболеваниях:
- наследственная телеангиэктазия (болезнь Рандю-Ослера) – недоразвитие сосудистой стенки капилляров;
- синдром Марфана – наследственная патология соединительной ткани;
- локальный ангиоматоз – избыточное разрастание сосудов.
Диагностика носовых кровотечений основана на осмотре носа, полости рта, носоглотки и глотки с помощью специального оборудования. Это необходимо для определения наличия и оценки заднего кровотечения.
- признаки (видимость) обильного кровотечения;
- выраженная слабость;
- бледность;
- учащенное сердцебиение;
- снижение артериального давления;
- дезориентация.
Для определения тяжести и этиологии повторных кровотечений используют следующие диагностические тесты:
- общий анализ крови с определением количества эритроцитов, гемоглобина, гематокрита, тромбоцитов;
- биохимический анализ крови для определения функции печени (основное место образования факторов свертывания крови), уровня холестерина в крови, уровня кальция;
- коагулограмму при подозрении на патологию свертывающей системы крови и пациентам, принимающим антикоагулянты.
- При кровотечении из носа нужно сесть, слегка наклонившись вперед. Нельзя ложиться или наклонять голову назад – это может привести к проглатыванию крови и вызвать рвоту.
- Необходимо зажать переднюю часть носа с двух сторон на 5-7 минут.
- Положить холод на область носа (лед или платок, смоченный в холодной воде).
- Если не удалось остановить кровь, то в носовой ход нужно вставить ватный или марлевый тампон, смоченный 3%-ным раствором перекиси водорода или любыми сосудосуживающими каплями.
- При отсутствии эффекта от всех вышеперечисленных действий в течение 30 минут или при массивном кровотечении, при подозрении на травму, инородное тело, при наличии известных заболеваний и в случае частых носовых кровотечений следует незамедлительно обратиться за медицинской помощью к отоларингологу (ЛОРу) или вызвать скорую медицинскую помощь.
Если причиной носовых кровотечений являются атрофические процессы слизистой полости носа, отоларинголог предложит консервативные методы лечения, которые включают применение мазей, растворов, физиотерапии. При неэффективности перечисленных методов возможно хирургическое лечение.
Для лечения инфекционных ринитов и хронических синуситов отоларинголог назначит антибактериальную или противовирусную терапию в зависимости от возбудителя и индивидуальных особенностей организма.
При часто повторяющихся кровотечениях пациентам с аномалиями сосудов носа предлагается госпитализация для проведения хирургического лечения – прижигания сосудов в полости носа в комплексе с антибактериальной терапией для исключения инфекционных осложнений.
При лечении аллергических ринитов исключают контакт с аллергеном (коррекция диеты, влажная уборка помещения), используют антигистаминные препараты, при необходимости применяют гормональную терапию. Аллерголог может рекомендовать аллерген-специфическую терапию (АСИТ), если известен аллерген.
При частых кровотечениях из носа, вызванных подъемом артериального давления, необходимо обратиться к кардиологу или терапевту для коррекции антигипертензивной терапии (изменение дозы или препарата для снижения артериального давления). При кровотечениях во время приема антиагрегантов (ацетилсалициловой кислоты, тикагрелола, клопидогрела и др.) и антикоагулянтов (варфарина, ривароксабана, дабигатрана, апиксабана и др.) также необходима коррекция терапии специалистом.
- Клинические рекомендации «Артериальная гипертензия у взрослых». Разраб.: Российское кардиологическое общество. – 2020.
- Клинические рекомендации «Рак полости носа и придаточных пазух». Разраб.: Ассоциация онкологов России, Российское общество специалистов по опухолям головы и шеи. – 2020.
- Клинические рекомендации «Аллергический ринит». Разраб.: Российская ассоциация аллергологов и клинических иммунологов, Национальная медицинская ассоциация оториноларингологов, Союз педиатров России. – 2020.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кровоизлияние в глаз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кровоизлияние в глаз – это накопление крови под конъюнктивой, в оболочках глаза и между ними, в камерах глаза или в стекловидном теле. Кровоизлияние обусловлено нарушением целостности сосудов глаза.
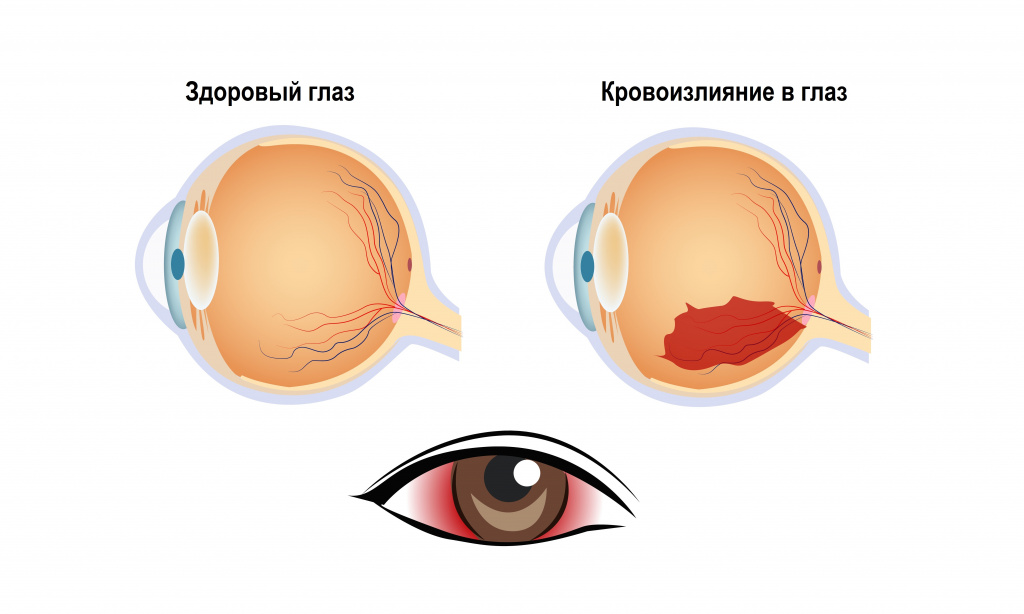
Глаза непрерывно воспринимают, преобразуют и отправляют в зрительный анализатор огромное количество информации.
Глаза чувствительны к изменениям в организме и, хотя достаточно защищены, легко повреждаются внешними воздействиями.
Глазное яблоко находится в полости орбиты – костного каркаса, орбита защищает глазное яблоко сверху, снизу, сзади и по бокам. Глаз в орбите располагается в жировой клетчатке - своеобразной подушке. Спереди глазное яблоко защищено веками и ресницами.
Глазное яблоко состоит из трех оболочек:
- наружной, представленной выпуклой прозрачной роговицей, переходящей в склеру – каркас глазного яблока;
- средней - спереди это цветная радужка, далее цилиарное тело, а сзади – собственно сосудистая оболочка, представленная сетью мелких артерий и вен. В центре радужки находится зрачок, пропускающий свет внутрь глаза. Цилиарное тело вырабатывает внутриглазную жидкость, которая нужна для поддержания формы глаза и помощи в обмене веществ. К цилиарному телу с помощью мышц и связок прикреплен хрусталик – линза. Посредством сокращения и расслабления мышц меняется кривизна хрусталика, таким образом, глаз «переключает» дальность и фокусирует изображение;
- внутренней – сетчатки, которая содержит палочки и колбочки, воспринимающие свет и преобразующие его в электрический импульс, который потом отправляется в головной мозг.
Стекловидное тело заполняет пространство между хрусталиком и сетчаткой глаза и представляет собой гелеобразное вещество.
Глаз имеет два пространства, заполненные внутриглазной жидкостью: передняя камера глаза (между роговицей и радужкой) и задняя камера глаза (между радужкой и стекловидным телом, в ней находится хрусталик). Камеры сообщаются между собой через зрачок.
Конъюнктива – это слизистая оболочка, она выстилает изнутри веки и переходит на видимую часть глаза. Конъюнктива питается за счет сети очень мелких сосудов, расположенной прямо под ней. Снаружи она постоянно омывается слезой, продуцируемой слезными железами.
Разновидности кровоизлияний в глаз
Кровоизлияния в глаз подразделяются в зависимости от места, где накапливается кровь:
- при гипосфагме кровь скапливается между конъюнктивой и склерой из-за повреждения конъюнктивальных сосудов. Выглядит как ярко-красное пятно на белке глаза. Это наименее опасный тип кровоизлияния, не приводит к нарушению зрения, однако стоит насторожиться, если повторяется регулярно;
- при гифеме кровь изливается в переднюю камеру глаза. Гифема имеет 4 степени: 1-я степень характеризуется заполнением камеры не более чем на 1/3, 2-я – не более чем на 1/2, 3-я – более чем на 1/2, но не полностью, 4-я – полное заполнение передней камеры глаза кровью. Если кровь достигает зрачка, перед глазом возникает затуманенность, снижается зрение, появляется боязнь яркого света. При данном типе кровоизлияния возникает боль;
- при гемофтальме кровь заполняет стекловидное тело. Различают полный и неполный гемофтальм. Резко падает зрение, степень нарушения которого зависит от объема излившейся крови. Очень опасный тип кровоизлияния, может приводить к заполнению стекловидного тела соединительной тканью, стойкому снижению зрения и возможной отслойке сетчатки;
- при ретинальных кровотечениях кровь накапливается непосредственно перед сетчаткой (преретинальные кровоизлияния), внутри сетчатки (интраретинальные кровоизлияния) или сразу после слоя палочек и колбочек (субретинальные кровоизлияния).
- механические воздействия, травмы глаза, травмы головы - степень повреждения зависит от силы воздействия;
- внутриглазные операции;
- разрыв новообразовавшихся сосудов;
- заболевания и состояния, влияющие на состав и свойства крови, нарушающие процесс свертывания крови (прием кроворазжижающих препаратов, гематологические заболевания);
- заболевания, влияющие на сосудистую стенку (гипертоническая болезнь, атеросклероз, сахарный диабет);
- заболевания глаз: глаукома (с повышением внутриглазного давления), высокая степень близорукости, отслойка сетчатки, тромбоз (закупорка) центральной вены сетчатки;
- различные инфекции (вирусные, бактериальные, грибковые и т.д.), ведущие к воспалению структур глаз. Конъюнктивит (воспаление конъюнктивы), ирит (радужки), иридоциклит (радужки и цилиарного тела), хориоретинит (сосудистой оболочки и сетчатки), ретинит (только сетчатки);
- повышение внутричерепного давления из-за возникновения лишнего объема в полости черепа при внутричерепных гематомах, опухолях мозга, отеке мозга;
- повышение внутрибрюшного и, как следствие, венозного давления при сильной физической нагрузке, при изнуряющей рвоте, во время родов.
При непроникающих тупых травмах глаза причиной разрыва сосудов является резкое повышение внутриглазного давления, этот же механизм срабатывает при глаукоме.
Новообразовавшиеся сосуды имеют достаточно хрупкую стенку, они могут появляться без веских на то причин или взамен поврежденных, например, при сахарном диабете. Роме того, повышение уровня сахара крови ведет к поражению самых мелких сосудов – капилляров.
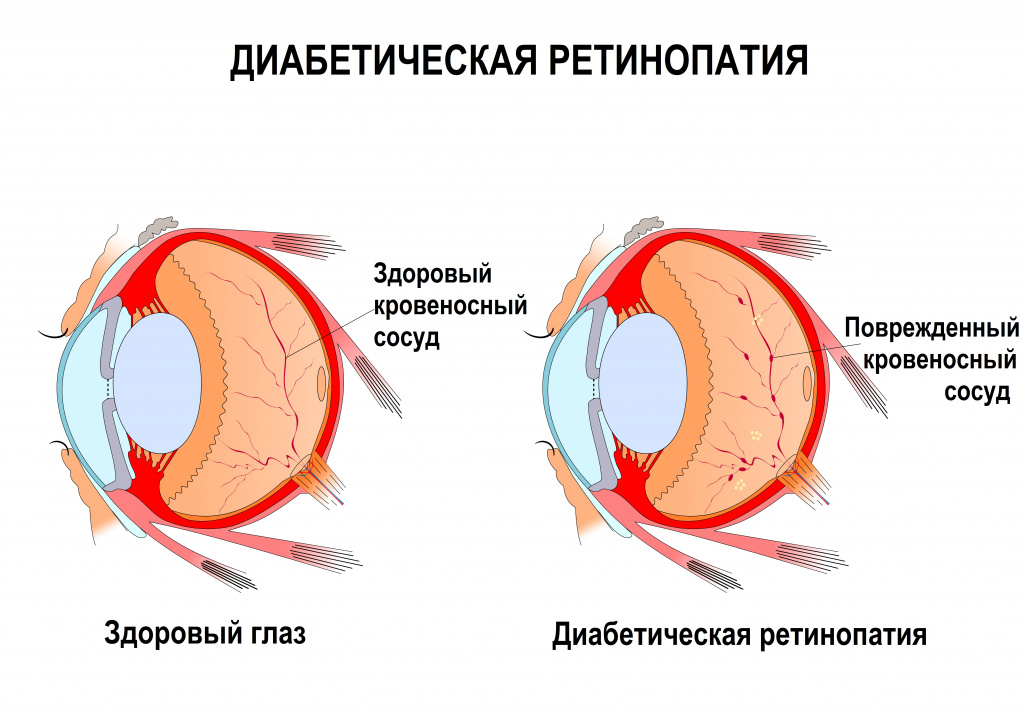
При инфекционных заболеваниях воспалительный процесс приводит к повышению проницаемости сосудов, что может спровоцировать их повреждение.
Это группа заболеваний, при которых нарушаются процессы остановки кровотечения. Например, при гемофилии происходит наследственно обусловленное снижение факторов свертывания крови, из-за чего тромб не может образоваться. При тромбоцитопениях тромбоцитов недостаточно для первичной закупорки повреждения.
Онкологические заболевания крови. Самый яркий пример – острый лейкоз. Опухолевые клетки вытесняют собой клетки костного мозга, затем выходят в кровеносное русло и заменяют собой все здоровые клетки, в том числе те, что отвечают за остановку кровотечения.
Атеросклероз проявляется отложением в сосудах холестериновых бляшек. Постоянное или периодическое повышение артериального давления повреждает внутренний слой сосудов – эндотелий, при этом утолщается средний, мышечный слой, сосуд теряет эластичность. Эти изменения рано или поздно приводят к нарушению целостности любого сосуда.
Отслойка сетчатки от сосудистой оболочки с кровоизлиянием происходит при травмах глаза, воспалительных заболеваниях сетчатки, нарушении ее питания. Повышается риск отслойки у людей с высокой степенью близорукости.
К симптомам отслоения сетчатки резкое снижение зрения, сужение полей зрения или выпадение участка изображения, наличие мушек перед глазами, вспышек света.
К каким врачам обращаться, если произошло кровоизлияние в глаз
Лечением кровоизлияний в глаз занимается офтальмолог, для коррекции сопутствующих состояний может потребоваться консультация терапевта , врача общей практики, невролога .
Диагностика и обследования при кровоизлиянии в глаз
Врач проводит опрос и осмотр пациента и его глаз, определяет остроту зрения, измеряет артериальное давление, внутриглазное давление, изучает структуры передней камеры глаза, осматривает, если возможно, глазное дно.
Может потребоваться ряд дополнительных методов обследования:
- ультразвуковое исследование глаза;
- электроретинография для оценки функциональной активности сетчатки;
- общий анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

