Что делать когда есть нарост как кость на пятках
Обновлено: 28.04.2024
Что такое вальгусная деформация стопы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Саковича Никиты Валерьевича, ортопеда со стажем в 9 лет.
Над статьей доктора Саковича Никиты Валерьевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса. [2] [6] [13]
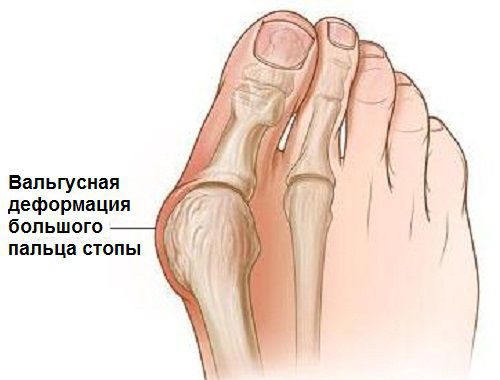
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%. [3] [8]
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
- плоскостопие: поперечное, продольное, комбинированное; врожденное и приобретенное;
- остеопороз: низкое содержание кальция в костях, что приводит к потере жесткости и изменению формы. Причиной могут быть гормональные сбои и наследственная предрасположенность; [10]
- лишний вес: у стопы есть предельный потенциал давления, который она может выдержать, не деформируясь. При снижении сопротивляемости или увеличении веса связки и мышцы не выдерживают и перерастягиваются;
- генетическая предрасположенность: гиперэластичность стопы может быть врожденной. [15] При этом мышечно-связочный аппарат слабый, и вероятность развития плоскостопия увеличивается;
- ходьба в неправильной обуви. Нежелательно постоянно носить узкую обувь и на высоких каблуках, так как нагрузка на стопу распределяется неправильно – почти весь вес приходится на передний отдел, а именно на плюснефаланговый сустав первого пальца; [13][17]
- эндокринные нарушения: резкие изменения гормонального фона во время беременности, при климаксе и даже просто ежемесячные его колебания, обусловленные менструальным циклом, могут стать причиной ослабления связок; [9]
- травмы стопы: удар или падение тяжелого предмета на ногу могут быть причиной перелома или ушиба, которые провоцируют начало деформации.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вальгусной деформации стопы
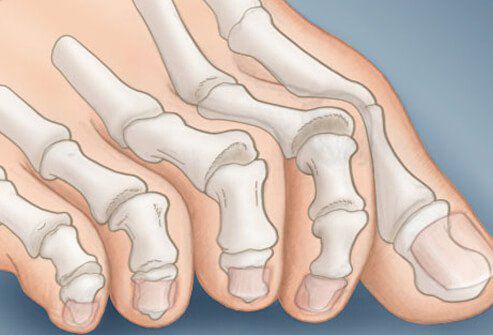
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава. [13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
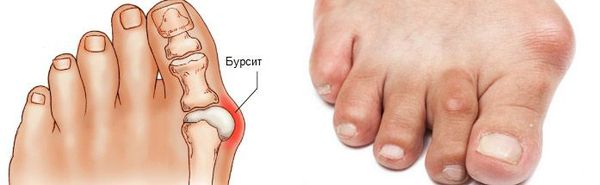
Боль усиливается, прежняя обувь становится узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.
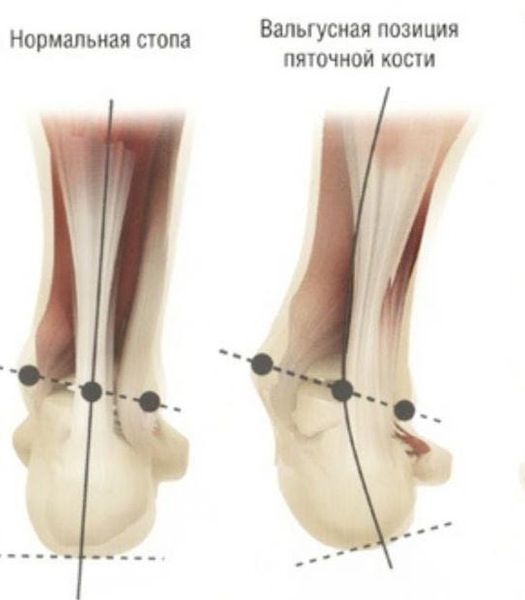
Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость. [11] [15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник. [2] [7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Патогенез вальгусной деформации стопы
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
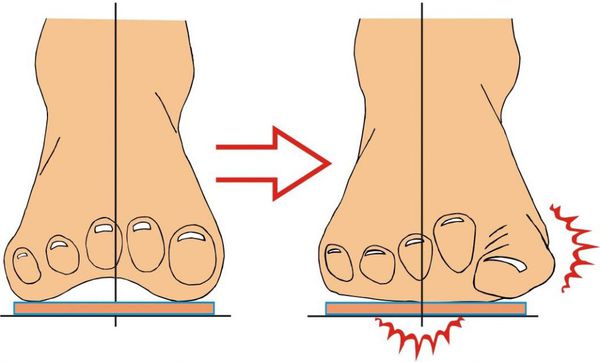
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы. [4] [15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
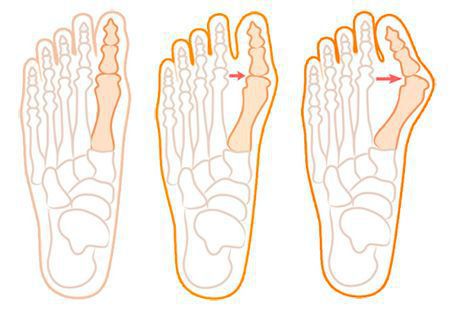
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака. [6] [13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V. [5] [8]
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах. [12]
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава. [10] Данная патология встречается нечасто и обычно является следствием травм.
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
Классификация и стадии развития вальгусной деформации стопы
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
В деформации первого пальца выделяют три стадии на основании углов отклонения:
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы. [16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
- При первой степени человек, как правило, не чувствует дискомфорта или болей. Однако ноги быстрее устают, длительные нагрузки переносятся уже не так легко. Рентгенографически угол свода 130-140 градусов, а высота 25 мм. [2][14]
- Вторая степень диагностируется увеличением угла до 141-155 градусов и опущением свода от 17 до 25 мм. Появляются боли, усиливающиеся при нагрузке. Прежняя обувь становится тесной.
- Третья степень — стопа совсем уплощается, ее угол свода возрастает более 155 градусов, а высота опускается ниже 17 мм. Постоянные боли в мышцах ног, суставах, спине. [7] Развиваются различные осложнения, привычную обувь невозможно носить, а передвигаться на дальние расстояния невозможно.
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы. [13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
- первая стадия: расхождение не более 10-12 градусов;
- при второй степени этот угол увеличивается до 15 градусов;
- третья степень характеризуется расхождением до 19 градусов.
Осложнения вальгусной деформации стопы
Наиболее частым осложнением является воспаление синовиальных сумок (бурс). [12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
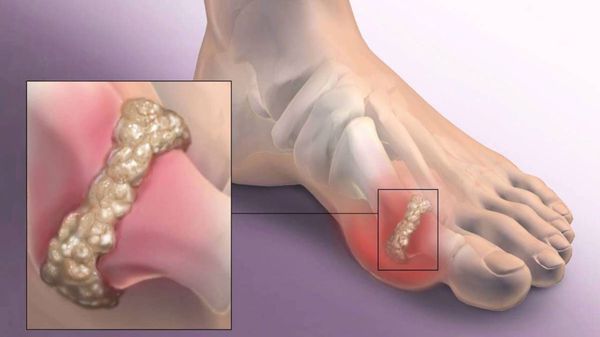
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией. [9] [12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции. [10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит – воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Диагностика вальгусной деформации стопы
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
- очная консультация ортопеда-травматолога;
- рентгенография стоп в 3-х проекциях — в целях определения стадии заболевания, а также выявления сопутствующих патологий, к которым относятся артроз, подвывих и вывих суставов. Исследование необходимо делать под нагрузкой, так как результат искривления углов может отличаться на 20%. По рентгеновскому снимку проводят все расчеты, необходимые для определения тактики лечения.
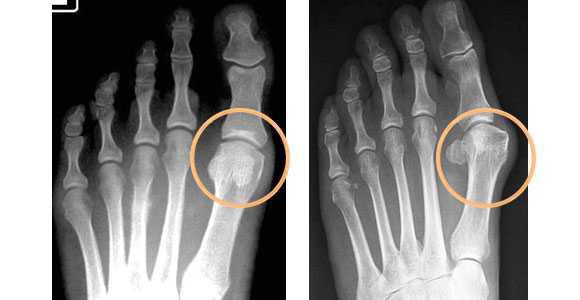
- плантография — для определения плоскостопия (отпечатки стоп);
- подоскопия — осмотр подошвенной части стопы в положении стоя;
- при необходимости исключения других заболеваний может быть назначено КТ или МРТ;
- УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения.
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования. [13]
Лечение вальгусной деформации стопы
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы. [5] [16]
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена. [13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
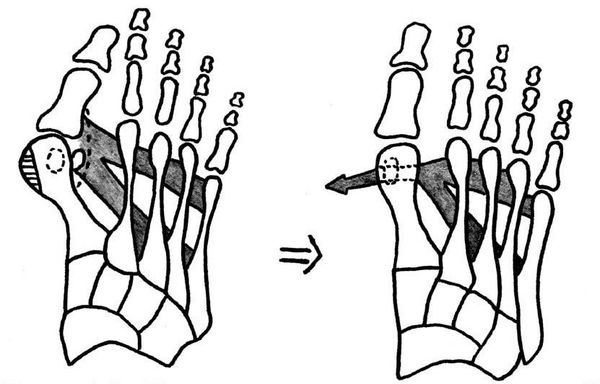
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами. [12] [15] Существует множество методик коррекции первого пальца:
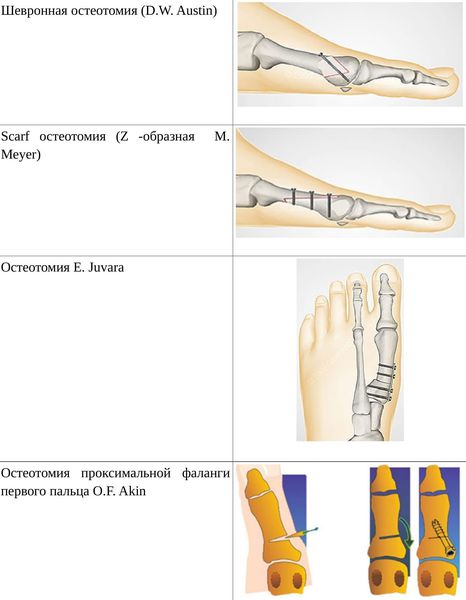
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга). [13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование. [16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO. [9] [15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
- транспозиция сухожилий;
- медиализирующая остеотомия пяточной кости; операция Коттона;
- удлинение латеральной колонны;
- артродез сустава Лисфранка;
- артроэрез;
- трехсуставной артродез. [1][6]
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению. [18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы. [13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли. [6] Кроме того, возможны инъекции кортикостероидов. [11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию. [10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп. [17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы. [12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Прогноз. Профилактика
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива. [13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.

Остеофит (костный нарост), который появляется на задней части пяточной кости немного выше места прикрепления ахиллова сухожилия, носит название деформация Хаглунда, по имени автора, впервые описавшего данное заболевание. Болезнь Хаглунда является достаточно распространенной причиной заднепяточной боли. Клинический диагноз синдрома чаще всего путают с бурситом ахиллова сухожилия и ревматоидным артритом, так как клиническая картина довольно схожа у этих патологий. Симптомы см. ниже.
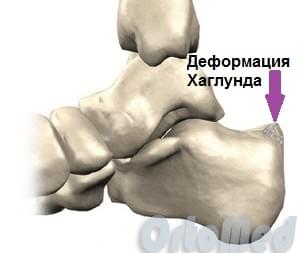
Анатомия пяточной области
Пяточная кость является самой крупной в стопе. К ее бугристости прикрепляется ахиллово сухожилие – самое крупное и мощное сухожилие в теле человека. За счет сокращения задних мышц голени (икроножной и камбаловидной), ахиллово сухожилие тянет пяточную кость, обеспечивая подошвенное сгибание стопы. Эта функция позволяет нам ходить, бегать, вставать на «носочки», прыгать. Между бугром пяточной кости и ахилловым сухожилием находится заднепяточная слизистая сумка, которая помогает легко скользить сухожилию при движениях стопы. Такие сумки есть почти во всех суставах, например, в локтевом, плечевом и др.
Патогенез деформации Хаглунда
Во время постоянного трения ахиллова сухожилия начинается воспаление слизистой сумки. Это хроническое многомесячное воздействие передаётся заднепяточному бугру и медленно начинается образовываться патологический хрящ, изменённые, зачастую с острыми шипами. Это можно увидеть даже на рентгенограмме. Образование этого хряща происходит ввиду защитной реакции организма. Желании укрепить зону постоянного раздражения и улучшить скольжение сухожилия. Но, к сожалению, патологический хрящ на это не способен. Получается замкнутый круг.
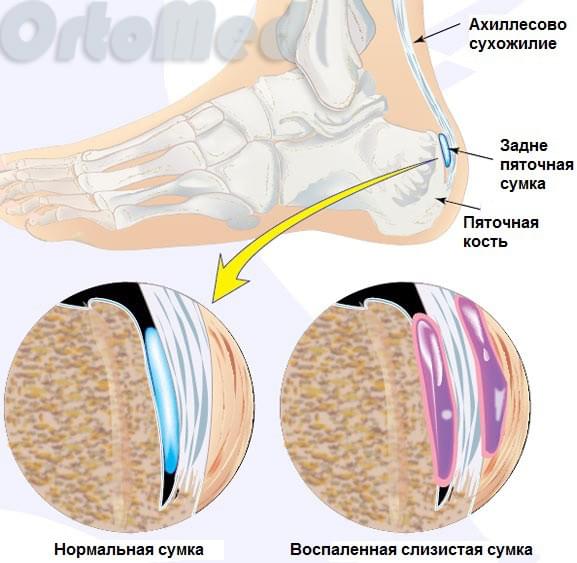
Давление на сумку и ахиллово сухожилие ещё больше увеличивается, что усиливает воспаление, боль и отек. Воспаление слизистой сумки и ахиллова сухожилия без костной деформации называется ахиллобурсит (заднепяточный бурсит). Как правило бурсит предшествует деформации Хаглунда.
Пациенты не особо обращают внимание на «шишку», думая, что это мозоль, до того момента пока она не заболит. И как правило, это состояние довольно тяжело поддается консервативному лечению. Вот почему так важно обратиться к ортопеду на ранней стадит болезни Хаглунда.
Причины деформации Хаглунда
- Высокий свод стопы может способствовать деформации Хаглунда, так как у человека с высокими сводами, пяточной кости наклонена кзади и ахиллово сухожилие сильнее трется о нормальный пяточный бугор, вызывая его увеличение. В конце концов, за счет этого постоянного раздражения, сумка и сухожилие воспаляются.
- Ригидность (уменьшение эластичности) ахиллова сухожилия может также увеличивать риск деформации Хаглунда, так как оно сильнее трется о пяточный бугор. В противоположность этому, сухожилие, которое является более гибким, приводит к уменьшению давления на заднепяточную слизистую сумку.
- Плосковальгусная деформация стопы или варусное отклонение пяточной кости – меняет биомеханику движения стопы и увеличивает давление ахиллова сухожилия на пяточную кость, запуская этот патологический механизм.
Симптомы деформации Хаглунда
Сама деформация Хаглунда может протекать без болевой и воспалительной симптоматики. Отмечается лишь патологический экзостоз (шишка на пятке) на задней поверхности пятки. Деформация обычно не вызывает никаких проблем с функцией стопы. Но в большинстве случаев деформация сопровождается воспалением слизистой сумки и оболочки сухожилия, отеком. Тогда пациенты испытывают боль при ходьбе, а иногда и в покое.
Синдром может проявиться как на одной, так и на обеих стопах.
Признаки и симптомы деформации Хаглунда включают в себя:
- Заметная шишка на задней поверхности пятки;
- Боли в области, ахиллова сухожилия;
- Отек, мозоли на задней части пяточной области;
Именно боль заставляет пациента обратиться к врачу.
Диагностика деформации Хаглунда
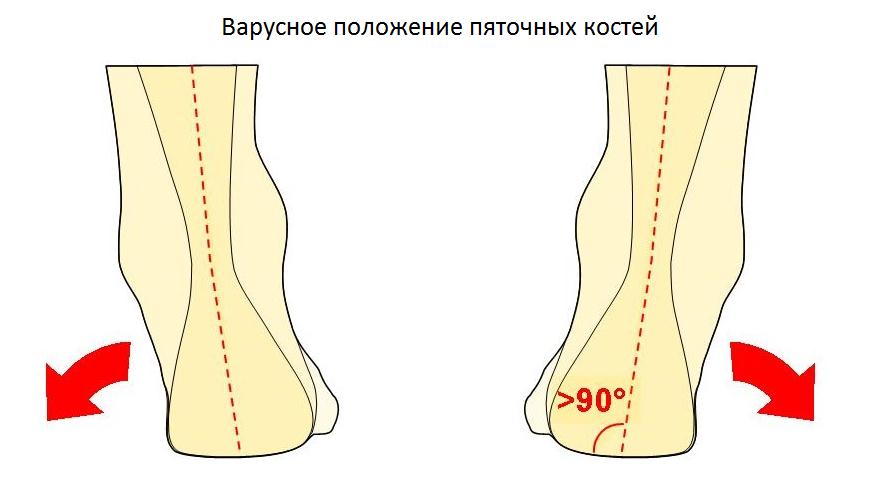
Диагностика начинается с опроса пациента и детального физикального обследования. Обязательно нужно посмотреть на пятки сзади, чтобы убедиться, что нет варусной деформаций пятки (пятка направлена внутрь).
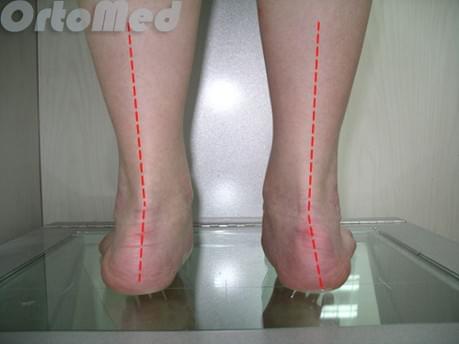
В случае варусного отклонения пяточной кости применяют определенную методику операции – корригирующую остеотомию. Стандартные методы операции не исключат возможность рецидива (повтора заболевания). Обычно диагноз очевиден без дополнительных методов диагностики. Но обязательно выполняются рентгенограммы, для исключения других причин боли в пятке.
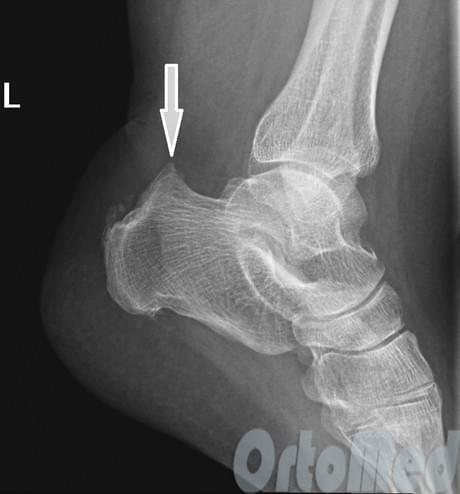
В спорных ситуациях прибегают к магнитно-резонансной томографии (МРТ), чтобы исключить похожее по симптомам заболевание ахиллотендинит. Например, после травм ахиллова сухожилия, появляется плотный рубец (в виде шишки) в месте повреждения и, как правило, он болезненный. Его можно спутать с деформацией Хаглунда, в случае, если пациент не помнит момент травмы.
Лечение деформации Хаглунда
Лечение деформации Хаглунда можно разделить на консервативное и хирургическое. В подавляющем большинстве случаев, лечение начинается с консервативных методик. Операция обычно выполняется, когда консервативное лечение безрезультатно и остается болевой синдром.
Консервативное лечение
Если болезнь Хаглунда сопровождается болевым синдромом, то первым делом необходимо снять воспаление с пораженной слизистой сумки и ахиллова сухожилия:
- В период обострения носить обувь с мягким задником либо без задника (сабо);
- Местное использование противовоспалительных обезболивающих мазей (например: долобене гель, вольтарен, траумель);
- Прием нестероидных противовоспалительных препаратов (например: кетонал, нурофен, найз);
- Физиотерапевтические методы: магнитотерапия, лазеротерапия, ударно-волновая терапия (УВТ)
- Ношение ортеза голеностопного сустава, ограничивающего движения.
Эти простые и широкодоступные методы позволят Вам вернуться к нормальной ходьбе как можно скорее.
Не рекомендуем выполнять инъекции гормональныХ противовоспалительных препаратов, в частности Дипроспана в зону воспаления, так как это многократно увеличивает риск разрыва сухожилия.
Хирургическое лечение
При неэффективности консервативных методов лечения деформации Хаглунда, выполняют оперативное лечение различными методиками, которые зависят от формы и степени деформации. Целью большинства операций является удаление костного экзостоза задней части пятки, чтобы устранить давление на слизистую сумку и ахиллово сухожилие. Воспаленные, отекшие ткани примут нормальный объем, когда давление будет устранено.
Если в клинической картине преобладает боль, отек, воспаление щаднепяточных структур, то в дополнение к резекции (спиливанию) экзостоза, удаляют слизистую сумку. Так как она будет сохранять боль даже после операции.
Удаление экзостоза (шпоры) пяточной кости. Эта операция может проводится под проводниковой или местной анестезией открытым традиционным способом через небольшой (4-5 см) разрез кнаружи от ахиллова сухожилия, либо миниинвазивно через 2 разреза по 5 мм с помощью видео эндоскопической техники.
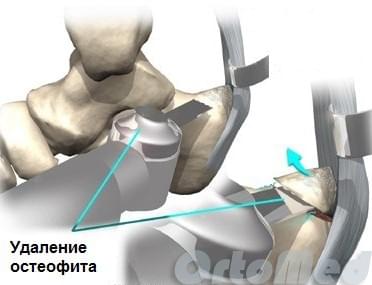
Во время операции ахиллово сухожилие инструментами отодвигается медиально (кнутри), чтобы исключить вероятность его повреждения. Далее экзостоз спиливается медицинской пилой. Острые края зачищают врезой с боковой заточкой. При необходимости иссекается слизистая сумка. Рана зашивается и накладывается стерильная повязка.
Как правило пациенты первую неделю передвигаются в ортезе, для уменьшения подвижности стопы а следовательно, отека, боли, гематомы.
Клиновидная остеотомия пяточной кости.
Данная методика оперативного лечения синдрома Хаглунда применяется, если у пациента высокий свод стопы и как следствие угол пяточной кости больше. Из это следует, что давление заднепяточного бугра на ахиллово сухожилие будет больше. Для этого хирург во время операции выпиливает клин в заднем отделе пяточной кости и фиксирует титановыми винтами, как показано на схеме. Тем самым происходит относительное уменьшение угла и бугор уже не оказывает сильного давления на сухожилие.
Это третий вид операции - устранение варусного отклонения пяточной кости.
После операции
Как правило, первую неделю после операции при деформации Хугланда пациенты передвигаются самостоятельно, ограничивпя нагрузку на оперированную ногу, но иногда требуются костыли. В раннем послеоперационном периоде назначаются протиовоспалительные обезболивающие препараты, антибиотики. Проводятся перевязки до заживления раны. Физиотерапия может выполняться уже с первых суток после операции. Эти методы позволяют уменьшить отек и болевой синдром после операции. В основном назначают 10 сеансов магнитотерапии, лазеротерапии. Швы, как правило, снимают на 10 - 14 день. Иногда шов выпоняют внутрикожно рассасывающимися нитками. В таком случае ничего снимать не нужно. Полная реабилитация проходит за 4-6 недель при первом типе операции (удаление экзомтоза). При осталтных двух типаХ операции восстановление может занять 2-3 месяца. Пока срастается пяточная кость.
Профилактика деформации Хугланда
- Ношение обуви с мягким задником.
- Использование обуви с каблуком 2-4 см при высоком своде стопы.
- При плоскостопии или плосковальгусной деформации необходимо повседневное ношение индивидуальных ортопедических стелек.
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
Болезнь Хаглунда – патологическое костное разрастание в области пяточного бугра, приводящее к развитию болевого синдрома и воспалительных изменений мягких тканей в пяточной области. Как и многие прочие деформации стопы чаще встречается у женщин, любящих покрасоваться на лабутенах. Задник обуви на высоком каблуке образует зону давления по задне-наружной поверхности пяточного бугра и приводит к сдавлению мягких тканей и синовиальной сумки расположенных между ахилловым сухожилием и пяточной костью.

Но нередко этот недуг развивается и у мужчин, носящих классические ботинки с жёстким задником. Собственно говоря, впервые болезнь Хаглунда была описана Patrick Haglund в далёком 1927 году на примере мужчин, играющих в гольф, так как традиционная обувь для гольфа выполнена из сильно дублёной кожи. Любая обувь с жёстким задником, малоразмерная или тесная обувь, особенно вкупе с большими физическими нагрузками могут привести к развитию Болезни Хаглунда. Помимо жёсткой обуви важное значение в формировании болезни Хаглунда играют высокий подъём стопы, варусное отклонение пяточной кости, укорочение ахиллова сухожилия.

Как часто бывает в медицинском сообществе, термин «болезнь Хаглунда», хотя и является широко распространённым, не является корректным. В настоящее время принято выделять Деформацию и Синдром Хаглунда. Под деформацией Хаглунда понимается хронически увеличенные задне-верхная и латеральная пяточные области с периодическими болевыми обострениями, а под синдромом Хаглунда – боль, обусловленную воспалением в ретрокальканеальной сумке, ахилловом сухожилии и поверхностной сумке ахиллова сухожилия, которая может не сопровождаться костным разрастанием.
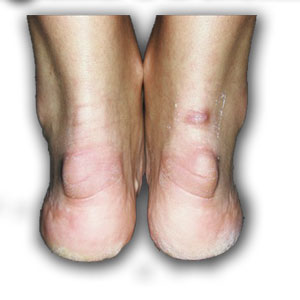
Синдром Хаглунда является одной из частых причин болей в области ахиллова сухожилия и пятки. Диагноз не всегда удаётся поставить по клинической картине, так как многие другие заболевания этой локализации имеют схожую симптоматику, а костная деформация может быть не сильно выражена. Так изолированный ретрокальканеальный бурсит, инсерционный тендинит ахиллова сухожилия, системные заболевания, такие как синдром Рейтера и ревматоидный артрит могут сопровождаться той же симптоматикой. Соответственно и лечение в этих случаях потребуется совершенно иное.
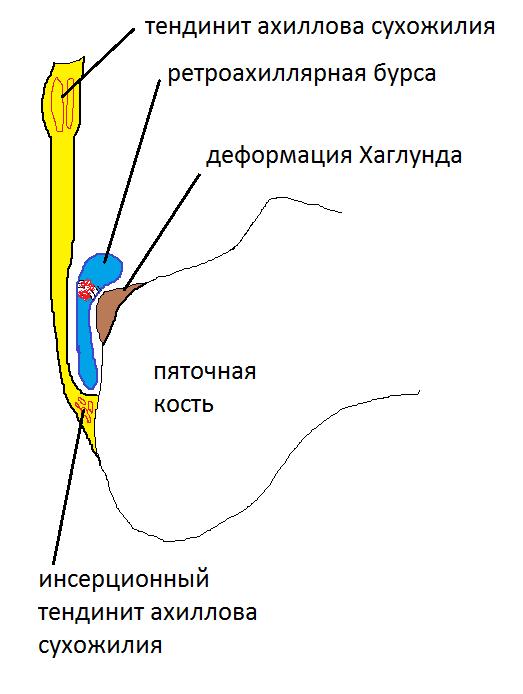
- «шишка» на задней поверхности пятки.
- боль в области места пикрепления ахиллова сухожилия к пяточному бугру.
-отёчность в нижней трети ахиллова сухожилия и его места прикрепления.
-покраснение в нижней трети ахиллова сухожилия и его места прикрепления.
-все вышеперечисленные симптомы могут наблюдаться как на одной так и на обеих стопах.
Высокий подъём, или высокий свод (pes cavus) может быть одной из причин развития болезни Хаглунда. Так как ахиллово сухожилие прикрепляется к задней поверхности пяточного бугра, то изменение горизонтальной оси пяточной кости приводит к его натяжению и избыточному травмированию во время ходьбы.
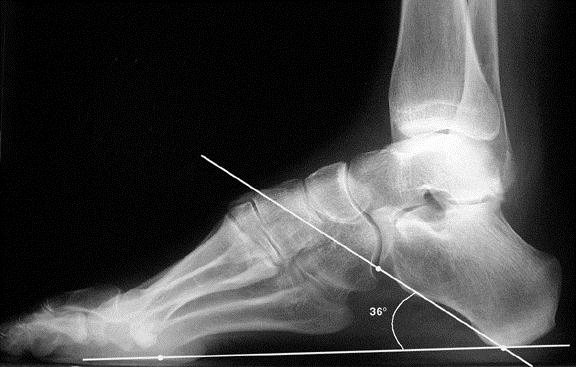
Из за постоянной травматизации пяточной кости ахилловым сухожилием может развиваться костное разрастание, а ретроахиллярная синовиальная сумка становится воспалённой.
Второй причиной развития болезни Хаглунда может быть ригидное, плотное, укороченное ахиллово сухожилие. К этому могут приводить как анатомические особенности, так и тендинит или тендиноз самого ахиллова сухожилия.
Ещё одной причиной развития болезни Хаглунда является варусное положение пяточной кости. В норме человеческой стопе свойственен небольшой физиологический вальгус, то есть пяточный бугор откланяется немного кнаружи от продольной оси голени.
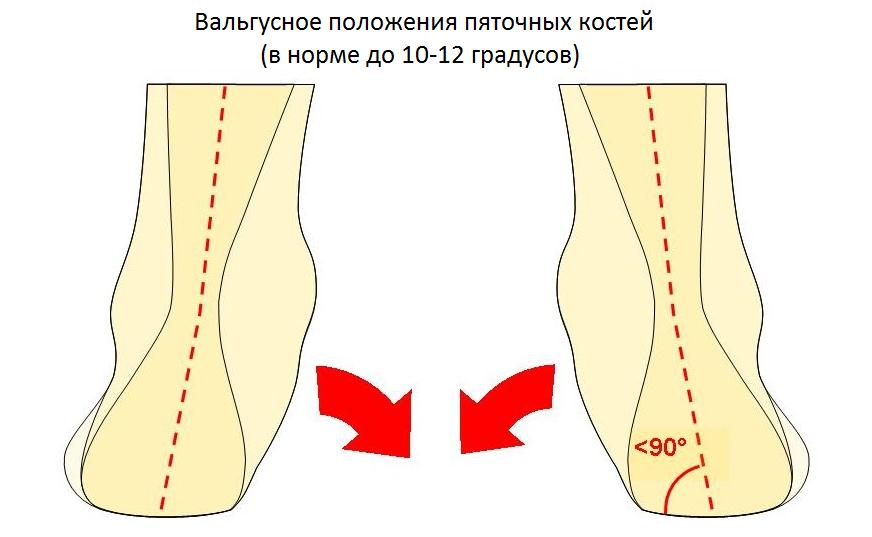
При варусном положении пяточной кости наружная часть пяточного бугра приходит в конфликт с сильно натянутым и трущимся о него ахилловым сухожилием, что в конечносм счёте приводит к формированию костного остеофита в данной области.
Диагностика болезни Хаглунда помимо клинической картины включает рентгенографию, УЗИ и в затруднительных случаях МРТ.
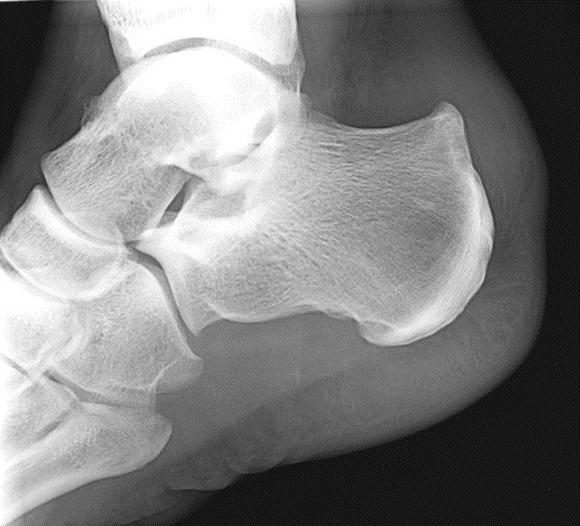
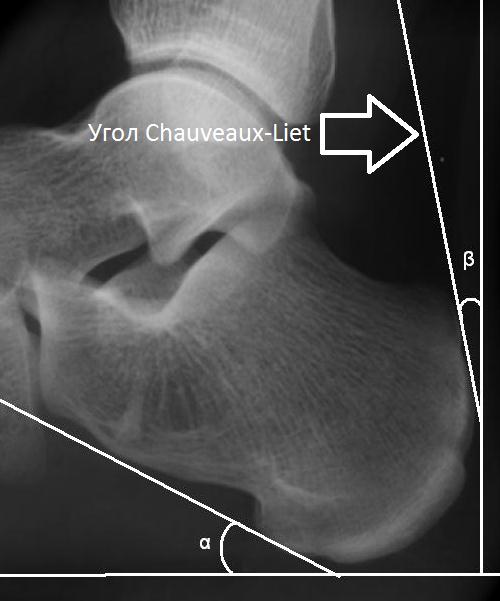
Рентгенография при болезни Хаглунда. При рентгенографии можно обнаружить характерное костное разрастание по задне-наружной поверхности пяточного бугра, исчезновение треугольника Кегера из-за ретроахиллярного бурсита (просветление позади ахиллова сухожилия), утолщение тени ахиллова сухожилия свыше 9 мм на 2 см выше края пяточного бугра из-за тендинита, увеличение угла Chauveaux-Liet меньше 12 °.
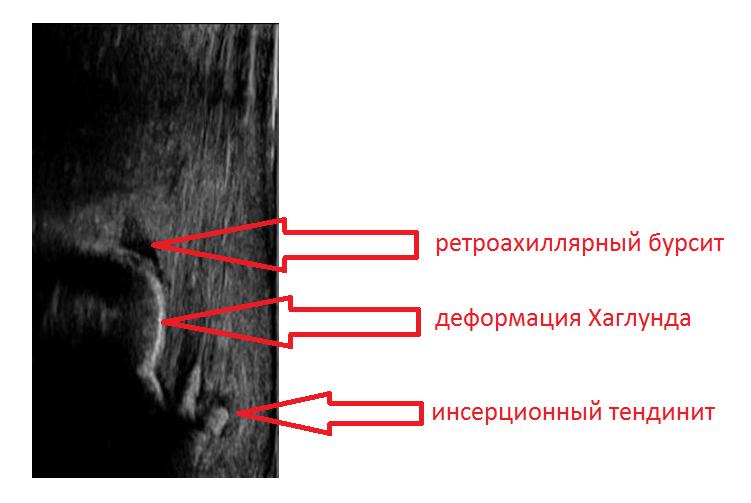
УЗИ (сонография) исследование ахиллярной области позволяет выявить признаки ретроахиллярного бурсита, инсерционного тендинита ахиллова сухожилия и саму деформацию Хаглунда.
МРТ является вспомогательным методом используемым в затруднительных случаях. Позволяет визуализировать утолщение и изменение сигнала в толще ахиллова сухожилия, ретрокальканеальный и ретроахиллярный бурсит, отёк костного мозга в области пяточного бугра. Позволяет дифференцировать болезнь Хаглунда от запущенных случаев инсерционной тендинопатии ахиллова сухожилия и ретроахиллярного бурсита.
Консервативное лечение направлено на снятие острого воспаления в ретроахиллярной синовиальной сумке и предотвращение её травматизации в будующем за счёт ношения ортопедической обуви. Для купирования болевого синдрома и снятия воспаления может быть выполнено введение ГКС длительного действия в смеси с наропином или маркаином в область ретроахиллярной сумки. Эту манипуляцию можно выполнить под УЗИ контролем, но в большинстве случаев она не представляет никаких трудностей учитывая подкожное расположение ахиллова сухожилия. Нельзя вводить ГКС непосредственно в сухожилие так как это вызовет дегенерацию его волокон и в последующем может привести к его разрыву. После снятия острого болевого синдрома показано ношение обуви на 5 см каблуке с мягким задников или вовсе без него.
Нестероидные противовоспалительные препараты и местная криотерапия также способствуют уменьшению болевого синдрома при остром заболевании. При неэффективности всех вышеуказанных мероприятий может быть применена краткосрочная гипсовая иммобилизация.
Хирургическое лечение болезни Хаглунда в большинстве случаев сводится к удалению части пяточного бугра которая конфликтует с ахилловым сухожилием, удаления рубцовой ткани в области ретроахиллярной бурсы, синовэктомии дитсальной порции ахиллова сухожилия, а при выраженных изменениях самого сухожилия удаление дегенеративно изменённых тканей и при необходимости его пластика.
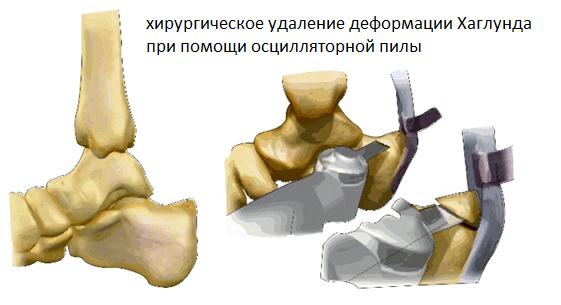
Для выполнения операции может использоваться медиальный, латеральный параахиллярный, трансахиллярный или же эндоскопический малоинвазивный доступ. При выполнении открытого вмешательства резекция деформации осуществляется при помощи осцилляторной пилы и кусачек Люэра. При этом легче проконтролировать полноту резекции как непосредственно визуально так и пальпаторно. Однако 3-4 см разрез выглядит менее косметично и сроки реабилитации составляют от 6 до 12 недель.
Для открытого хирургического лечения болезни Хаглунда используется трансахиллярный или параахиллярный доступ. В клинических исследованиях не получено значимой разницы в функциональных результатах в зависимости от используемого доступа.
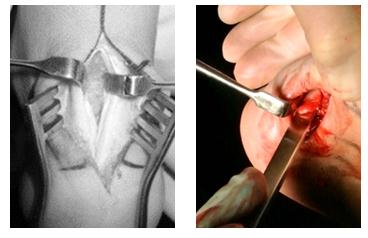
При выполнении эндоскопической кальканеопластики на коже с обеих сторон от ахиллова сухожилия производятся точечные разрезы через которые вводятся камера и инструмент. Диаметр троакаров 4,5 мм, диаметр камеры и инструмента 3,5 мм. Это обеспечивает отличный косметический результат.
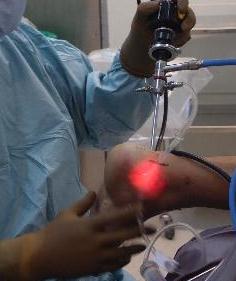
Сначала с латеральной стороны устанавливается артроскоп, затем под визуальным контролем в ретроахиллярную сумку вводится обычная игла, после её позиционирования выполняется второй разрез по игле с медиальной стороны ахиллова сухожилия. В медиальный порт также вводится троакар 4,5 мм, затем производится удаление ретроахиллярной бурсы при помощи абблятора и шейвера для улучшения визуализации.
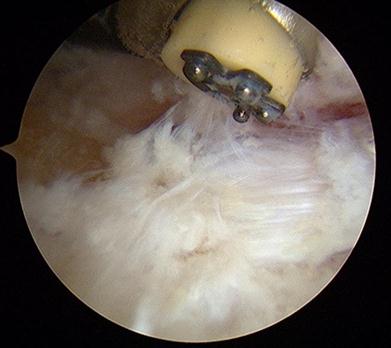
Слой периоста покрывающий деформацию Хаглунда также обрабатывается абблятором. Для определения места и степени импиджмента ахиллова сухожилия стопа переводится в положение максимальной дорсифлексии.
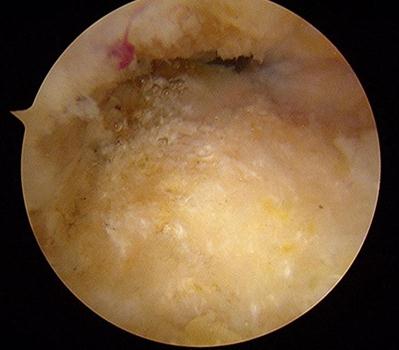
Далее выполняется удаление деформации Хаглунда при помощи артроскопического бура.
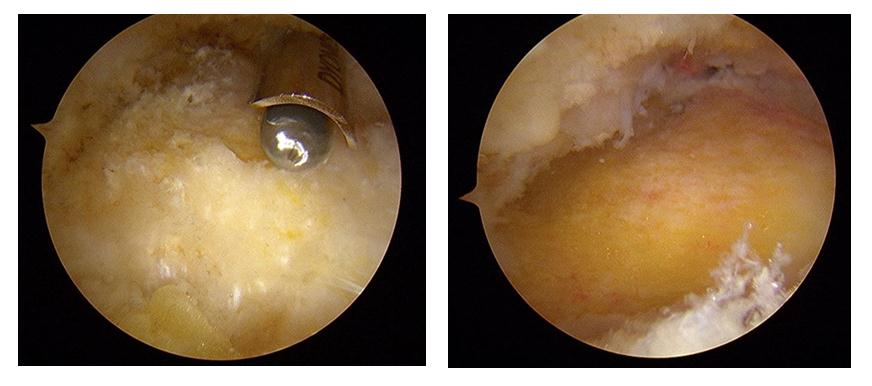
Контроль полноты удаления деформации выполняется рентгенологически.
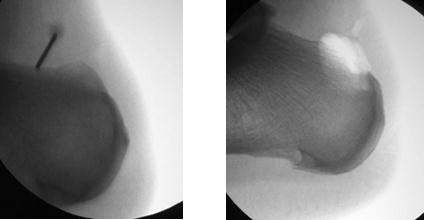
Из положительных моментов эндоскопического вмешательства можно выделить отличный косметический результат, более быструю реабилитацию. Из отрицательных моментов – в некоторых случаях крайне сложно оценить необходимый объём резекции деформации опираясь только на эндоскопическую картину.
Хирургическое лечение при болезни Хаглунда оказывается эффективно в 90 % случаев.

Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Из этой статьи вы узнаете почему появляется косточка на большом пальце, как лечить косточку консервативно, какие показания для операции по удалению косточки, какие существуют операции на косточке большого пальца, сколько стоит операция на косточках, что делать после операции на косточках, какие могут быть осложнения и многое другое.
Словом «косточка» в среде людей, не имеющих отношения к медицине, принято называть любую деформацию в области первого плюсне - фалангового сустава стопы. Существует несколько основных видов такой деформации. Во первых это Халюс Вальгус, Hallux Valgus или вальгусная деформация большого пальца стопы. Во вторых это артроз большого пальца ноги, а вернее, первого плюсне - фалангового сустава стопы. Ниже мы рассмотрим две эти деформации чуть подробнее. Также косточка может развиваться на фоне таких заболеваний как подагра и ревматоидный артрит, по этой причине мы кратко опишем особенности поражения большого пальца стопы при этой патологии.
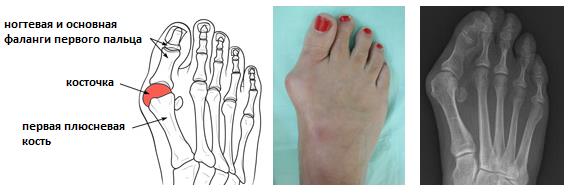
Отклонение первого пальца кнаружи с формированием «косточки» по внутренней поврехности первого плюсне-фалангового сустава получило название Hallux Valgus халюс вальгус, что в переводе с латинского и означает отклонение первого пальца (hallux) кнаружи (valgus). Термин Hallux Valgus был впервые введён в 1871 году Carl Heuter, который назвал так отклонение первого пальца стопы кнаружи от центральной оси тела. Халюс Вальгус наиболее часто встречаемая деформация переднего отдела стопы, его частота возрастает с возрастом и составляет 3% населения в возрасте 15-30 лет, 9 % в возрасте 31-60 лет и 16% лиц старше 60 лет. 9 из 10 пациентов с Hallux Valgus - женщины.
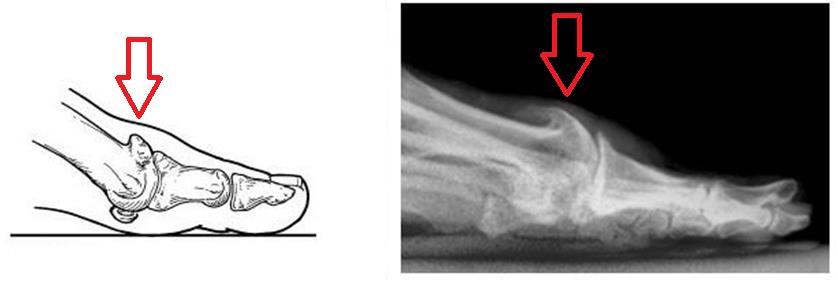
Артроз большого пальца ноги, а вернее, первого плюсне-фалангового сустава получил название Hallux Rigidus, что в переводе с латинского означает тугоподвижный (Rigidus) первый палец стопы (Hallux). Первый плюснефаланговый сустав наиболее часто из всех суставов стопы поражается артрозом. Среди всех деформаций переднего отдела стопы Hallux Rigidus уступает только Hallux Valgus. Значительно чаще встречается в возрастной группе от 30 до 60 лет.
Причины возникновения «косточки» на большом пальце до настоящего момента времени остаются не до конца изученными. В случае если «косточка» формируется на фоне подагры или ревматоидного артрита можно говорить о её вторичном характере по отношению к этим заболеваниям. Но в большинстве случаев эти деформации появляются без какой-либо связи со специфическими болезнями и рассматриваются как самостоятельные заболевания.
Появление Hallux Valgus связывают с множеством факторов. Традиционно возникновение халюс вальгус связывают с ношением обуви на высоких каблуках. И действительно, нельзя не обратить внимание на то, что вальгусное отклонение первого пальца значительно чаще встречается именно у женщин. Узкий и тесный мыс и высокий каблук приводят к перераспределению нагрузки на передний отдел стопы. Но это далеко не единственная причина. Предрасположенность к халюс вальгус наблюдается у лиц с плосковальгусной стопой, поперечным плоскостопием, эквиноварусной деформацией стопы, синдромами гипермобильности соединительной ткани. Все эти анатомические особенности вкупе с ношением обуви на высоком каблуке приводят к перегрузке первого плюсне-фалангового сустава, повреждению его суставной капсулы с внутренней стороны и отклонению первого пальца кнаружи. Если палец отклоняется от своей оси, то все крепящиеся к нему сухожилия в последующем будут приводить к усилению деформации.
После того как такое отклонение произошло, никакие консервативные меры уже не способны вернуть его в нормальное положение и направлены только на борьбу с болью и замедлением прогрессирования болезни. Если пациент не начинает лечение и продолжает носить обувь с тесным мысом и каблуком то деформация будет быстро прогрессировать.
Возникновение артроза первого плюсне - фалангового сустава, Hallux Rigidus связано с рядом анатомических особенностей, таких как чрезмерно длинная и приподнятая кверху первая плюсневая кость, генетические причины, предыдущие травмы первого плюсне - фалангового сустава. Также он наиболее часто поражается при таких метаболических расстройствах как подагра, когда в полости сустава откладываются соли мочевой кислоты, и при ревматоидном артрите, когда ткани сустава атакует собственная иммунная система. Подагра и ревматоидный артрит после нескольких таких атак приводят к возникновению артроза первого плюсне - фалангового сустава, на фоне которого и формируется характерная болезненная тугоподвижность.
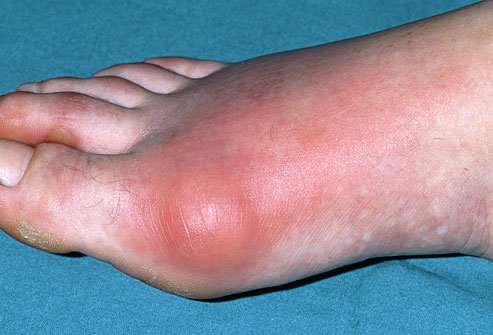
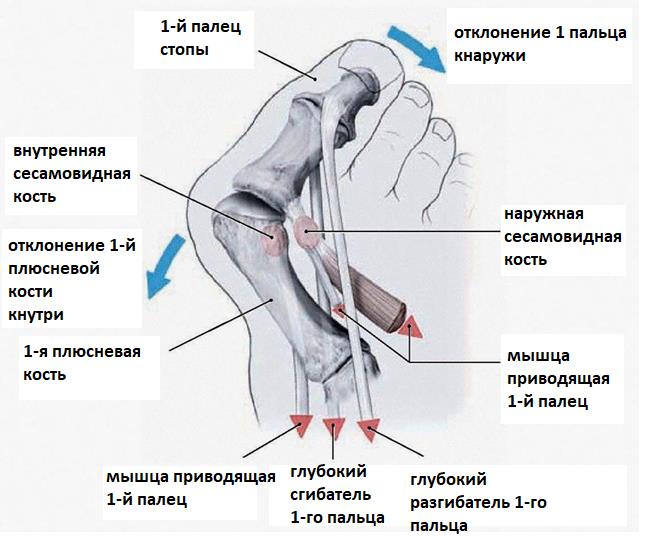
Боли в области первого плюсне-фалангового сустава могут наблюдаться как при вальгусном отклонении первого пальца так и в случае его артроза. При халюс вальгус боли часто связаны с воспалением суставной сумки, или бурсы, расположенной по внутренней поверхности сустава и служащей для уменьшения трения между суставной сумкой, кожей и костью. Когда ось первого пальца отклоняется кнаружи и сама стопа распластывается данная область находится в постоянном натяжении и дополнительно травмируется обувью. Также боли при вальгусном отклонении первого пальца связаны со смещением всего комплекса сухожилий сгибателей первого пальца с расположенными внутри них сесамовидными костями кнаружи.
Боли сопровождают и артроз первого плюсне-фалангового сустава. В этом случае они чаще затрагивают тыльную поверхность сустава или захватывают весь сустав целиком. Боли при этом связаны прежде всего с износом суставного хряща, формированием костных наростов, которые в свою очередь травмируют суставную сумку и окружающие мягкие ткани. Боли при подагре и ревматоидном артрите поначалу носят волнообразный характер и связаны прежде всего с атаками заболевания. То есть в случае подагры – с повышением уровня мочевой кислоты в крови которая кристаллизируется в суставной жидкости, а в случае ревматоидного артрита с повышением уровня антител которые повреждают суставную сумку и приводят к её воспалению.
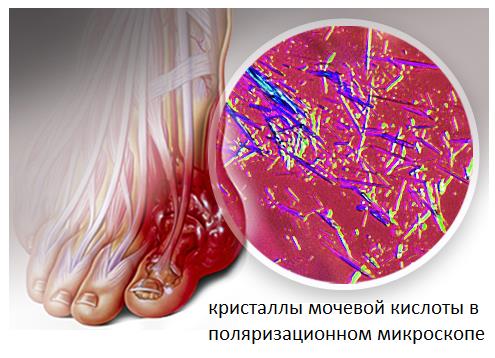
Подагра проявляется внезапными, сильными атаками болей, покраснения и отёка суставов. При этом наиболее часто поражается именно первый плюсне-фаланговый сустав. Подагрическим артритом может заболеть кто угодно, но существуют определенные предрасполагающие факторы (они перечислены ниже). Подагра широко распространена, частота её встречаемости в популяции колеблется от 3,6 до 5,3%.
Подагрическая атака часто начинается внезапно, в течение нескольких часов, часто ночью, у пациента появляется ощущение, что большой палец горит, а любые движения в нём вызывают нестерпимую боль. Приступ длится около 3-5 дней, но остаточные боли могут продолжаться и 2-3 недели после окончания приступа.
Приступы подагры связаны с формированием кристаллов моноурата натрия в суставе, что вызывает воспаление, интенсивную боль, а после нескольких подобных атак - разрушение суставного хряща. Главным условием для появления этих кристаллов служит высокий уровень мочевой кислоты в сыворотке крови. Мочевая кислота является конечным продуктом биологического распада таких веществ как нуклеиновые кислоты и белки. В норме количество мочевой кислоты не велико и она выводится из организма почками. Но в случаях когда в пищу употребляется большое количество пищи богатой нуклеиновыми кислотами (например красное мясо и красное вино) уровень мочевой кислоты значительно возрастает, что может привести к повышению её концентрации в синовиальной жидкости сустава и выпадению в виде острых, иглообразных кристаллов моноурата натрия.
Факторами риска подагрического артрита являются:
-наследственность (повышенная продукция мочевой кислоты или нарушенное выведение её почками)
-диета (содержащая большое количество нуклеотидов, которые при расщеплении выделяют огромное количество мочевой кислоты)
-ожирение (повышенная продукция мочевой кислоты)
-нарушение функции почек (сниженное выведение мочевой кислоты)
-алкоголизм (алкоголь конкурирует с мочевой кислотой за выведение почками)
-приём препаратов (тиазидные диуретики, и малые дозы аспирина - часто применяемые в лечении гипертонии, значительно увеличивают концентрацию мочевой кислоты за счёт нарушения её выведения почками)
-пол и возраст. До менопаузы риск подагрического артрита у женщин крайне низок и подагрой от 30 до 50 лет намного чаще болеют мужчины. Однако после 50 вероятность заболеть подагрой у женщин значительно выше.
Если рассматривать подагру в контексте косточек на ногах, то следует сказать, при своевременном и грамотном лечении основного заболевания сами по себе косточки не будут доставлять вам неудобств.
Острая подагрическая атака купируется интраартикулярной инъекцией ГКС (или системным приёмом ГКС в случае если бывает вовлечено множество мелких суставов) и приёмом высоких доз НПВС на протяжении 2-5 дней, с последующим приёмом НПВС в более низкой дозировке на протяжении 7-10 дней. Хорошо помогает бороться с болевым синдромом местное применение холода по 15 минут каждые 4-5 часов и возвышенное положение конечности. Принимать препараты снижающие уровень мочевой кислоты во время острой атаки не нужно, это только растянет её во времени. После того как атака подагры завершилась, больному следует чётко следовать диете со сниженным содержанием нуклеотидов, соблюдать питьевой режим, отказаться от приёма алкоголя. Также производится контроль уровня мочевой кислоты крови, если этот показатель снижается недостаточно на фоне одной диеты то к лечению добавляется аллопуринол (препарата для снижения уровня мочевой кислоты).
В случае если лечение подагрического артрита и самой подагры было начато несвоевременно, проводилось неправильно, или подагра по каким либо причинам плохо поддавалась терапии, велика вероятность формирования выраженного артроза как следствие разрушения сустава кристаллами мочевой кислоты. В такой ситуации встаёт вопрос о лечении артроза, так как полностью разрушенный сустав не способен уже выполнять свою функцию и причиняет своему владельцу боль уже в отсутствии подагрических атак. О хирургическом лечении артроза читайте ниже.
Ревматоидный артрит – хроническое заболевание, приводящее к поражению множества суставов. Чаще всего первыми поражаются пястно-фаланговые и проксимальные межфаланговые суставы кистей. Ревматоидный артрит широко распространённое заболевание, частота его встречаемости в популяции колеблется от 0,6 до 1,3%.
У 90% людей страдающих ревматоидным артритом поражаются и суставы стоп. Ревматоидный артрит поражает все отделы стопы, но так как эта статья посвящена всестороннему рассмотрению такого явления как «косточка» то мы рассмотрим только характерные особенности поражения первого плюсне - фалангового сустава. Характерная деформация которая появляется в переднем отделе стопы является уникальной для пациентов с ревматоидным артритом. Основной проблемой становится метатарсалгия – боль в средней части переднего отдела стопы.
Чаще всего у людей страдающих ревматоидным артритом поражаются сразу несколько суставов стопы, в том числе переднего отдела. Как следствие формируется серьёзно выраженный халюс вальгус с когтевидной деформацией остальных четырёх пальцев.
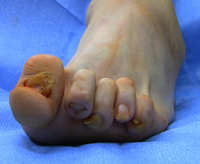
Ревматоидное поражение стопы часто сопровождается вывихом во 2-5 плюсне-фаланговых суставах. Такая деформация стопы приводит к формированию серьёзных мозолей как на подошвенной поверхности стопы так и на когтевидно деформированных пальцах. Ношение любой обуви при этом становится практически невозможно. В таких ситуациях встаёт вопрос о хирургической коррекции деформации.
В случае если «косточка» появляется на фоне подагры или ревматоидного артрита то на первое место выступает специфическое лечение, назначаемое ревматологом. Ортопед в этой ситуации выполняет внутрисуставные инъекции глюкокортикостероидных препаратов, ношение ортопедических стелек и обуви, а в далеко зашедших случаях производит оперативное лечение деформаций. По этому, необходимо сначала исключить эти заболевания перед тем как начинать лечение косточки.
Но чаще всего боли в области косточки возникают при воспалении суставной сумки по внутренней (при халюс вальгус) или по тыльной (при артрозе) поверхности первого плюсне-фалангового сустава. Само по себе воспаление не является показанием к оперативному лечению и в большинстве случаев хорошо поддаётся консервативным мерам.
Самым лучшим методом лечения в этой ситуации является профилактика травматизации. Для снижения риска воспаления «косточки» надо строго запретить себе носить узкую и маломерную обувь, обувь с каблуком больше 5 см и обувь не подходящую для вашей формы стопы. Носите обувь с широким и мягким передним отделом, не давящую на область первого плюсне - фалангового сустава. Использование специальных силиконовых прокладок позволит ещё больше уменьшить давление на больной сустав.
Для медикаментозного снятия воспаления назначается НПВС (например ибупрофен), противовоспалительные мази (например найз), компрессы водка+вазелин 1:1 на ночь, сухой холод местно по 15-20 минут 4-5 раз в день.
В том случае если деформация переднего отдела стопы эластичная, и поддаётся мануальной коррекции, возможно остановить прогрессирование деформации и даже добиться улучшения ситуации при помощи таких методов как лечебная физкультура, тейпирование, ортезирование. Очень важен переход на свободную обувь с анатомической передней частью, чтобы исключить основной фактор провоцирующий деформацию.
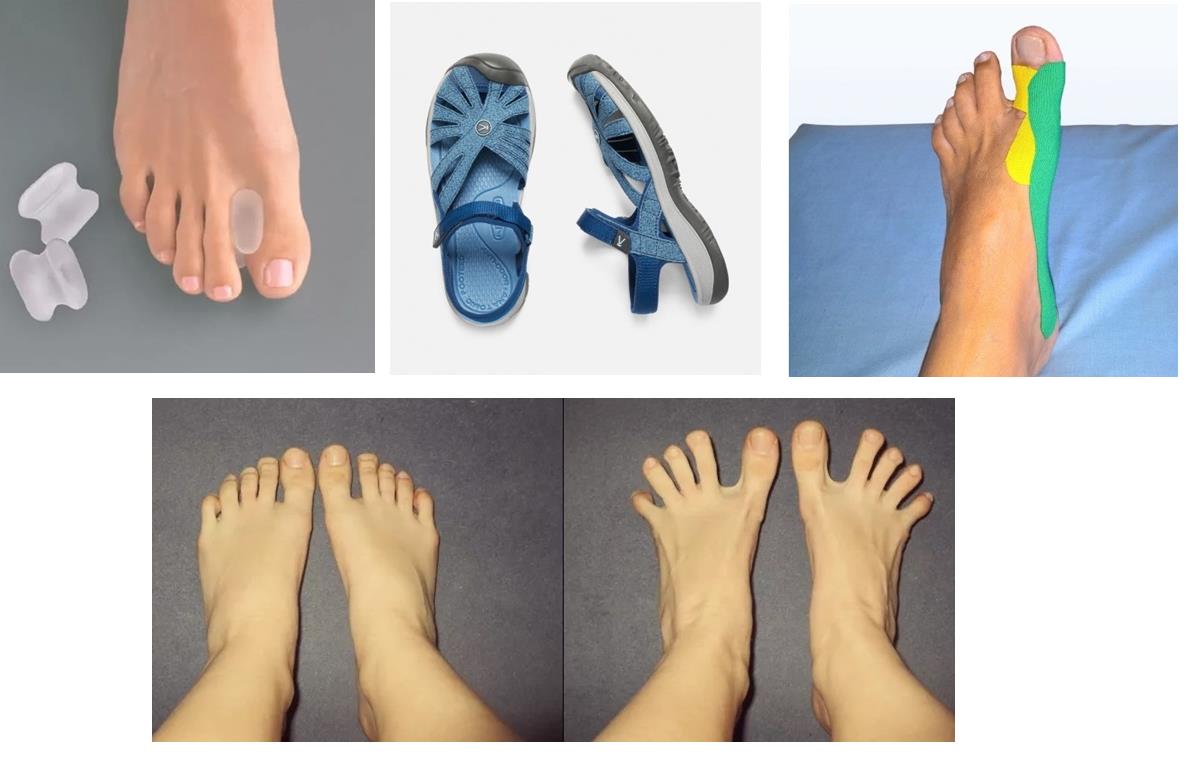
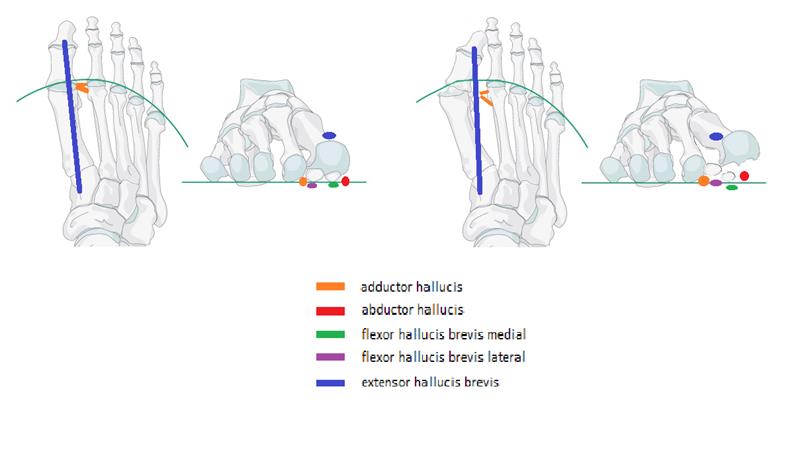
Лечебная физкультура направлена в основном на то чтобы "включить" те мышцы которые при поперечном плоскостопии не работают. Это прежде всего длинная малоберцовая мышца, задача которой - опускать первую плюсневую кость вниз, мышца приводящая большой палец, мышца отводящая мизинец.
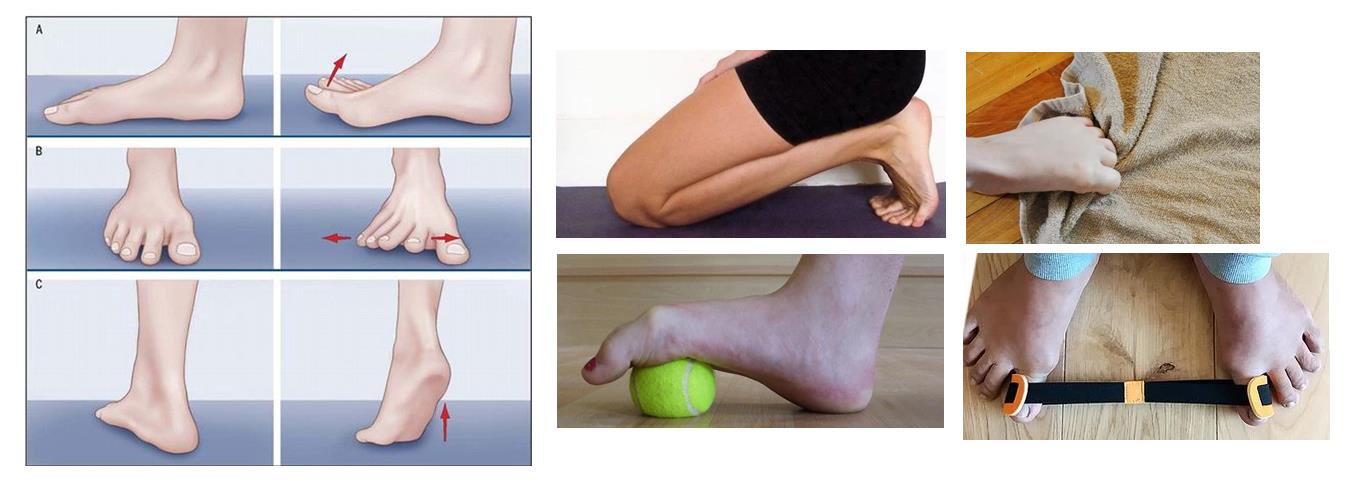
В случае если ваша «косточка» не зашла слишком далеко, этих мер лечения и профилактики будет достаточно.
Если у вас сформировалась ригидная форма Hallux Valgus или вы испытываете постоянные боли в области первого плюсне-фалангового сустава из-за выраженного артроза выход только один – оперативное лечение.
Если консервативные меры не обеспечили вам удовлетворительного качества жизни, то остаётся только один выход – оперативное лечение. Выбор конкретной методики зависит от нескольких факторов:
1) Вид и степень деформации
2) Возраст и степень активности пациента
3) Сопутствующая патология
4) Хирургические навыки и предпочтения хирурга
5) Техническое оснащение операционной
6) Наличие фиксаторов той или иной конструкции
Самое важное - это соответсвие ожиданий пациента и того что в реальности последует после операции. Зачастую пациенты не полностью отдают себе отчёт в степени выраженности болевого синдрома, длительности реабилитации, травматичности самой операции. Риски инфекционных осложнений такие же как для большинства ортопедических операций и не превышают 1%, риск рецидива деформации составляет по разным данным от 7 до 9 %, и зависит от степени деформации, адекватности коррекции деформации, увеличивается при врождённых и юношеских деформациях. При этом общая удовлетворённость пациентов результатами хирургического лечения остаётся высокой и варьирует в диапазоне 75-90%.
В литературе описаны более 200 операций по поводу халюс вальгус. Для того чтобы понять, какая именно операция вам показана, хирургу - ортопеду понадобятся снимки ваших стоп и полноценный клинический осмотр. На рентгенограммах оцениваются такие углы как: межплюсневый угол 1-2, угол халюс вальгус, межфаланговый угол халюс вальгус, дистальный плюсневый суставной угол. Ниже приведена картинка позволяющая понять о каких углах идёт речь.
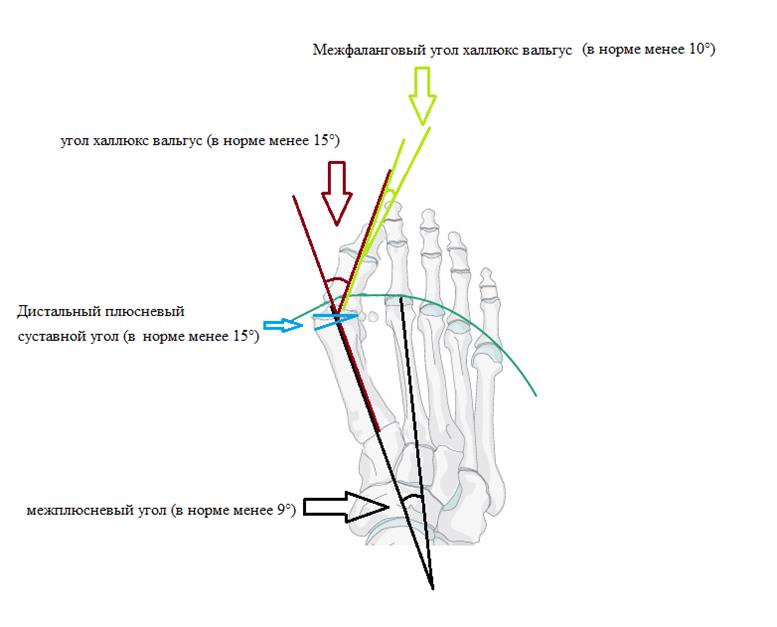
После измерения углов хирург - ортопед оценивает подвижность суставов. При выявлении ригидной деформации в первом плюсне-фаланговом суставе или избыточной подвижности в 1 клиновидно-плюсневом суставе хирургическая тактика может значительно измениться.
Ниже приведена таблица регламентирующая выполнение той или иной операции при халюс вальгус в зависимости от степени и сопутствующих факторов. Конечно она не является истиной в последней инстанции, так как в каждом конкретном случае хирург должен учитывать и многие другие факторы, но она позволяет легко сориентироваться и сузить перечень возможных вмешательств. Данная классификация основана на национальных клинических рекомендациях.

Их часто путают с сухими мозолями из-за внешнего сходства и особенностей локализации. Неправильное лечение или игнорирование проблемы приводят к рецидивам, резкой болезненности, разрастанию новообразований. Избавляться от подошвенных бородавок рекомендуется в клинических условиях. Дома это делать намного сложнее.
Как выглядят подошвенные бородавки
Подошвенными бородавками или, в просторечии, шипицами, называют доброкачественные проявления нескольких штаммов вируса папилломы человека. В отличие от своих «собратьев», оккупирующих обычно более нежные кожные покровы рук, шеи или лица, эти стремятся туда, где эпидермис грубый и подвергается постоянному трению.
Обнаруживают их случайно. Главный симптом — резкая колющая боль в ступне или между пальцами, как от попавшего внутрь камушка или занозы. При осмотре становятся видны рельефные округлые ороговевшие бляшки белого или желтоватого цвета с углублениями в центре. Иногда внутри проступают темные точки — поврежденные капиллярные сосуды дермы. Поверхность кожи в местах поражений обычно шороховатая или глянцево-гладкая. Характерный папиллярный рисунок на ней отсутствует. Это — главное внешнее отличие папиллом от обычных натоптышей. Сухие мозоли кожный узор сохраняют всегда.
При надавливании на шипицу ощущается резкая боль. Ороговевшие клетки прорастают вглубь, раздражая при движении здоровые ткани. В запущенных случаях или при попытках сорвать такую «мозоль» выступает кровь. Повреждения бородавок часто провоцируют развитие вторичных инфекций, что приводит к нагноениям. Онкологической опасности такие новообразования не представляют, но вызывают сильный физический дискомфорт.
Откуда берутся подошвенные бородавки
ВПЧ проникает в организм извне. Патогены любят влажную среду. Заразиться можно, надев чужую обувь, пренебрегая правилами гигиены в салонах педикюра, бане, сауне или бассейне. Подавляемый иммунитетом вирус может годами себя не проявлять. Но в ослабленном организме вирусные частицы начинают делиться очень быстро. Размножению подошвенных штаммов способствуют:
усиленная потливость ступней;
неудобная тесная обувь;
микротрещины на коже;
грибковые инфекции ног;
нарушение кровообращения при деформации суставов: артритах, артрозах, плоскостопии.
Внутри эпидермиса вирус поражает сначала базальный слой. Затем провоцирует разрастание ороговевших частиц, образующих характерные твердые бляшки на коже.
Главный симптом этой формы ВПЧ — сильная боль во время ходьбы. Корешки, достигающие нижнего слоя дермы, постоянно травмируют нервные окончания. Многим больным приходится отказываться от привычной обуви, пользоваться толстыми мягкими стельками, чтобы смягчить мучения.
Как их диагностировать
Предварительный диагноз врач-дерматолог ставит после жалоб пациента и внешнего осмотра стоп. Для исключения злокачественного онкологического иногда проводят лабораторное исследование на определение вида штамма.
За диагностикой следует обращаться только в лицензированные медицинские учреждения. В косметических салонах не всегда есть специалисты должной квалификации. Дома отличить шипицу от сухой мозоли «на глаз» также удается не всегда.
Лекарства от подошвенных бородавок
В состав препаратов для удаления папиллом входят антивирусные соединения, иммуномодуляторы или вещества, разрыхляющие роговой слой кожи. К подавляющим размножение патогенов относятся:
Фторурацил: 5-процентный крем для местного применения, активирует защитные клетки, замедляет разрастание бородавок;
Имиквимод: способствует выработке интерферонов, препятствует дальнейшему поражению кожных покровов;
Виферон: гель для наружного нанесения, обладает высокой антивирусной активностью.
Эти средства практически не имеют побочных действий, но на запущенной стадии папилломатоза малоэффективны. Для разрушения и удаления крупных бородавок применяют кератолитики, некротизирующие и криопрепараты. Все они требуют осторожного обращения, так как содержат кислоты, щелочи и другие химически активные компоненты. Перед использованием необходимо одобрение дерматолога.
Популярные средства от бородавок:
Салипод: пластырь с салициловой кислотой, размягчает пораженные слои кожи, позволяя удалить бородавку и добраться до ее корня;
Суперчистотел: раствор, «выжигающий» ороговевшие слои, способствует некротизации и отмиранию папиллом;
Криофарма: раствор в аэрозольной форме, содержит азотистое соединение, замораживающее участки пораженных тканей.
Наносить эти препараты требуется точечно — на бородавки, четко следуя инструкции, чтобы не повредить здоровую кожу. Период отмирания бородавок после их применения: от 5 до 20 дней. В запущенных случаях нужно повторять процедуру. Остатки папиллом необходимо удалять механически, а ранки — обрабатывать раствором йода.
Клиническое лечение подошвенных бородавок
Врачебная помощь в этих случаях считается более действенной, чем домашняя терапия. Для разрушения новообразований применяют:
Криодеструкцию. На папилломы наносят замораживающий жидкий азот. Процедура практически безболезненна, проводится амбулаторно, длится несколько минут. Бородавки отмирают через 5–10 дней, на их месте образуются небольшие быстро заживающие струпья. Важно не допустить повторного инфицирования ранга.
Электрокоагуляции. Наросты выжигают высокочастотным электротоком. Метод подходит для неглубоких бородавок, проводится под местным обезболиванием. До полного заживления тканей после процедуры требуется носить стерильные повязки.
Радиоволновое лечение. Дороже предыдущих способов. В процессе врач удаляет пораженные участки миниатюрным аппаратом, нагревающим ткани. Радионож избавляет от папиллом сразу, убирая глубоко проросшие. При этом исключается кровотечение из ранок, попадание инфекций, редко возникают рецидивы.
Лазерное лечение. Дает наилучший эстетический результат, так как локальное облучение не оставляет глубоких рубцов, не травмирует здоровую кожу. Операция практически безопасная, не требует повторных сеансов и длительного восстановления. Единственный недостаток — относительная дороговизна.
Выбор метода удаления бородавок зависит от финансовых возможностей пациента, наличия технического оборудования в клинике. Перед операцией требуется пройти общее медицинское обследование.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Читайте также:

