Что делать если сильно чешется шов после операции
Обновлено: 28.04.2024
Мы продолжаем публиковать главы из книги "Паллиативная помощь онкологическим больным" под редакцией Айран Солмон (начало см. "СД" №1' 2000). Тема данной публикации - помощь при таком достаточно распространенном у онкологических больных симптоме, как зуд.
Зуд распространяется при посредстве тех же рецепторов и по тем же проводящим путям, что и боль. К факторам, усиливающим зуд, относятся беспокойство пациента, невозможность занять себя какой-либо деятельностью и сопутствующая этому скука, сухость кожи, вызванная обезвоживанием, или же, напротив, мацерированная кожа; расширение сосудов вследствие жары, близость данного участка кожи к зоне сильного зуда.
Причин возникновения зуда достаточно много. Этому, в частности, способствует генетическая предрасположенность. Так, у 10% людей наблюдается дермография (реакция побледнения и последующего покраснения кожи, как от удара бичом) в том месте, где до этого была проведена линия каким-либо твердым предметом. У таких людей с большой вероятностью образуется порочный круг: зуд - расчесы - усиление зуда - усиление расчесов.
Причиной возникновения зуда может стать нарушение снабжения кожи водой и, как следствие, сухая, шелушащаяся кожа (ксероз) или влажная, мацерированная кожа.
Зуд может быть вызван и первичными заболеваниями кожи. Например, чесоткой, педикулезом, а также аллергическим контактным дерматитом, атопическим дерматитом, крапивницей, буллезным пемфигоидом, герпетиформным дерматитом. Можно перечислить целый ряд кожных аллергенов, которые наиболее часто воздействуют на пациентов хосписа. Это кремы, мыло и другие субстанции, содержащие пахучие вещества, препараты неомицина, спирт (может входить в состав противозудных средств и салфеток для протирания кожи), ланолин (полученный из шерсти овцы), резина (покрытие матрасов и подушек).
Существуют и эндогенные причины возникновения зуда. Например, побочное действие какого-либо лекарственного препарата, механическая желтуха, почечная недостаточность, паранеопластические реакции, особенно при болезни Ходжкина, а также инфильтрация кожи метастазами.
Зуд при почечной недостаточности связан с увеличением количества тучных клеток, а также двухвалентных ионов (магний и кальций) в кожных тканях. Для быстрого облегчения зуда у больных с гиперкальциемией на фоне вторичного гиперпаратиреоидина достаточно нормализовать уровень кальция в организме. В других обстоятельствах гиперкальциемия зуда не вызывает.
5-гидрокситриптофан (серотонин) также вовлечен в процесс возникновения зуда, о чем свидетельствует эффективность антагонистов серотонина при зуде на фоне застоя желчи или почечной недостаточности.
Эффект от применения орального антагониста опиоидов (налтрексон) при застое желчи указывает на вовлечение в процесс появления зуда механизмов, связанных с опиоидными рецепторами.
Среди гематологических причин возникновения зуда может быть недостаток железа в организме, первичная полицитемия.
Зуд могут вызвать и расстройства эндокринной системы, такие как заболевания щитовидной железы, гиперпаратиреоидизм, диабет (зуд обычно локализованный и связанный с кандидозом), а также расстройства психики.
Сухость кожи наблюдается практически у всех пациентов с распространенным раковым процессом. Независимо от того, имеются ли эндогенные причины возникновения зуда или нет, необходимо принимать меры по уменьшению сухости кожи и проводить эти мероприятия следует столь же упорно, как и специфическое лечение других причин. В большинстве случаев (за исключением больных лимфомой или почечной недостаточностью) тщательный уход за кожей способен существенно облегчить зуд.
Наружный слой кожи (ороговевший или кератиновый) нуждается в увлажнении для сохранения своей защитной функции. Вода удерживается в слое жира, который выделяется на поверхность кожи сальными железами. При сухости кожи кератиновый слой сокращается и отшелушивается, обнажая дерму и формируя тонкие отпадающие чешуйки. Обнаженная дерма становится ранимой и провоцирует возникновение зуда. Расчесы, в свою очередь, усиливают воспаление. Так образуется порочный круг, который можно разорвать, увлажняя кожу и сохраняя увлажнение с помощью смазывающего вещества (любриканта) и, тем самым, восстанавливая слой кератина.
Чем больше концентрация масла в смазывающем веществе, тем большим увлажняющим эффектом он обладает. Вот список любрикантов по мере уменьшения концентрации масел: сальные любриканты (вазелин, желтый мягкий парафин, парафиновое желе), затем мази, кремы (суспензия воды на масле) и, наконец, лосьоны (суспензия масла в воде).
Если кожа пациента слишком сухая, то, прежде всего, необходимо прекратить использование мыла. После мытья (ванной или душа) следует нанести на кожу мягкий крем или лосьон. На ночь локальную область зуда нужно покрыть влажной повязкой, а затем влажную повязку покрыть сухой. Защитить растрескавшиеся участки можно с помощью специальной пленочной повязки, например, Opsite, Tegaderm или Bioclusive.
В случае, когда кожа, наоборот, слишком влажная, кератин вбирает в себя воду, разбухает и мацерируется - повреждается. Разрушается защитный барьер, что приводит к инфицированию (обычно дрожжевой формы, реже - стафилококками и стрептококками) и, как следствие, к воспалению и зуду.
Чаще всего места поражений находятся там, где одна поверхность кожи соприкасается с другой поверхностью. Это область промежности, между ягодицами, область паха, под молочными железами, между пальцами рук (особенно при сопутствующем артрите), между пальцами стоп, вокруг пролежней, язв, вокруг стом.
При уходе за влажной кожей прежде всего необходимо убрать избыток влаги с помощью хирургического спирта, фена с прохладным потоком воздуха. При инфицировании следует применять противогрибковые растворы, например, клотримазол и нистатин. При достаточно выраженном воспалении хороший эффект может дать применение 1%-ного раствора гидрокортизона в течение 2-3 дней. Нужно избегать абсорбирующих порошков, например талька, так как его избыток может спровоцировать образование на поверхности кожи твердого царапающего слоя.
Затем следует защитить кожу подходящим барьерным слоем. Для этого применяется паста оксида цинка (на те области, где соприкасаются две кожные поверхности) или барьерный крем. Нужно следить за тем, чтобы не появился аллергический контактный дерматит от применения лекарств с местным действием. Он может возникнуть в результате применения противозудных средств и не отличаться от первичного поражения.
Барьерный слой не принесет пользы, если избыток влаги вызван потливостью. Поэтому не следует использовать барьерный крем или мазь под молочными железами или в области паха, за исключение тех случаев, когда необходима защита кожи от выделений из местной раны или от мочи.
В рамках общего ухода за пациентом, который испытывает зуд, медсестра должна тщательно остригать ногти больного и следить за тем, чтобы не было сильных расчесов, позволяя ему лишь мягкое поглаживание области зуда.
Не нужно использовать мыло (оно изменяет рН кожи и обладает пересушивающим эффектом), а также следует избегать горячих ванн. Осушать кожу нужно осторожно, промокая мягким полотенцем. Одежда пациента должна быть легкой и свободной, а нательное и пастельное белье - из натуральных волокон, лучше из хлопка.
Если у пациента появился зуд, то следует отнестись более внимательно к назначенным лекарственным средствам, особенно к опиоидам. Зуд может быть вызван аллергической реакцией.
При назначении антигистаминных препаратов пациентам с поздними стадиями рака и страдающим зудом нужно помнить, что больному прежде всего должен быть обеспечен адекватный уход за кожей. Сам по себе антигистаминный препарат без ухода за кожей принесет мало пользы. Также не следует злоупотреблять местнодействующими антигистаминными кремами, так как их длительное применение может вызвать контактный дерматит.
В качестве местных мер при зуде хороший результат дает использование кротамитона (юракса) 2-3 раза в день, который имеет мягкое противозудное действие и уменьшает шелушение. Если кожа воспалена, но отсутствует инфицирование из-за расчесов, следует рассмотреть возможность системного применения кортикостероида, например, дексаметазона (2-4 мг 1 раз в день) или преднизолона (10-20 мг 1 раз в день). Если местный зуд связан с поздней стадией рака молочной железы, то назначают нестероидные противовоспалительные средства. Эти препараты уменьшают выработку простогландинов опухолью (простогландины увеличивают чувствительность нервных окончаний к веществам, вызывающим зуд).
Особо следует остановиться на холестатическом зуде. Зуд при механической желтухе будет переноситься легче, если уменьшить желтуху, например, установкой пластиковой трубки в общий желчный проток. Если это невозможно, то нужно рассмотреть применение других мер, так как уход за кожей хотя и важен, но сам по себе снизить холестатический зуд не сможет. Например, в этой ситуации возможно применение таких лекарственных препаратов, как метилтестостерон, рифампицин, левомепромазин, ондастерон.

Практически у каждого пациента после операции чешется шов. Данная проблема может возникать как сразу после хирургического вмешательства, так и через некоторое время. Крайне важно не расчесывать шов, особенно в первые дни. Обычный дискомфорт порой переходит в настоящие мучения. Что делать, если чешется шов после операции? Попробуем рассмотреть эту проблему более подробно.
Причины
Иногда очень сильно чешется шов после операции. Что делать в этом случае? Рассмотрим этот вопрос далее.
Факторы, вызывающие зуд и жжение
Итак, что об этом необходимо знать? Почему чешется шов после операции? Наиболее частая и распространенная причина – некачественное снятие шовного материала. Случайно оставленная нить может сильно раздражать нервные окончания. Со временем фрагменты шовных материалов начинают разлагаться и гнить. Признаком таких процессов является появление красноты вокруг ранки.
Воспаление и зуд могут также вызывать частички пота и грязи. Поэтому крайне важно соблюдать правила личной гигиены и применять рекомендованные врачом препараты.
Если после операции прошло уже более полугода, а шрам до сих пор чешется, то, возможно, причина кроется в чрезмерной сухости кожи. На рубцах кожный покров обычно очень тонкий и легко стягивается. Это вызывает сильное жжение. Особенно ярко данная проблема проявляется в холодное время года.
Снятие зуда

Что делать, если чешется шов после операции? Чем мазать? Обработка швов имеет свои особенности. Важно не вызвать кровотечение и не занести инфекцию в ранку. Каждый способ устранения зуда следует заранее обсудить с лечащим врачом.
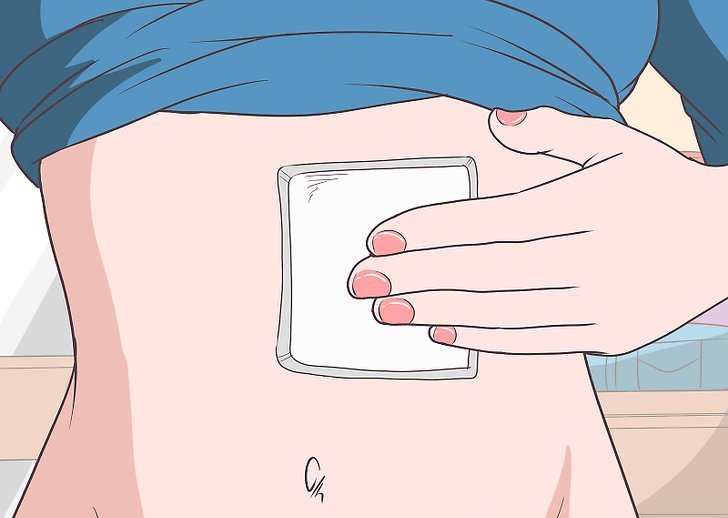
Обычно сильно чешутся швы после операции в первые дни. Из них также может сочиться сукровица и кровь. В этом случае кожа требует особой обработки. Если пациент находится в медицинском учреждении, то лучше всего обратиться к квалифицированному персоналу. Врачи подскажут, какие средства лучше всего использовать для устранения зуда. Если же ждать помощи неоткуда, то можно попробовать приложить к поврежденному участку кожи холодный компресс. Главное, прикладывать его не к самой ране, а к прилегающему участку кожи. В противном случае велик риск нарушения целостности швов. Между кожей и компрессом обязательно следует подложить стерильный бинт. Если для компресса используется лед, то его следует положить в пакет, чтобы талая вода не попала на рану.
Спустя пять дней после операции можно начинать прикладывать к поврежденному участку компресс, смоченный в холодном мятном отваре. Данный способ хорошо успокаивает зуд и в области сформировавшихся рубцов.
Еще один эффективный способ устранить зуд - поглаживания. Если очень чешется шов после операции, можно провести по нему чистыми пальцами. Для поглаживаний можно также использовать кусочек бинта или ватный диск.
Препараты для устранения зуда
Давайте рассмотрим их более детально. Если постоянно чешется шов после операции, можно попробовать более серьезные методы, например, применение специальных медицинских препаратов.
Вот некоторые из них:
- Гормональные уколы: могут быть назначены врачом по ряду показаний. Ставить такие инъекции должен только квалифицированный специалист.
- Рассасывающие мази: такие препараты, как "Дерматикс", "Зерадерм", "Контрактубекс" хорошо снимают жжение и успокаивают кожный зуд.
- Мазь домашнего приготовления из стрептоцида, растительного масла и пчелиного воска: все компоненты смешиваются в равных пропорциях. Средство следует наносить на рубец, когда он начинает особенно сильно зудеть.
- Аппликации с хозяйственным мылом: для этой процедуры следует использовать 72% мыло. Рубец хорошо намыливают и оставляют в таком состоянии на три часа. Для усиления эффекта можно замотать поврежденный участок бинтом, но это необязательно.
- Масло чайного дерева: данное средство хорошо снимает кожный зуд. Смазывать можно как сам рубец, так и кожу вокруг него.
Зуд при стянутости и сухости кожи

Как бороться с данной проблемой? Если сильно чешутся швы после операции через довольно большой промежуток времени, возможно, проблема в чрезмерной сухости кожи. В этом случае можно попробовать использовать увлажняющий крем. Им следует пропитать кожу вокруг шва. Это поможет устранить зуд и снять ощущение стянутости. Свежие швы смазывать кремами без предписаний врача не следует.
Физиопроцедуры
В чем их особенность? Если шов после операции красный и чешется, врач может назначить физиотерапевтические процедуры. Данные методы способствуют скорейшему восстановлению и регенерации кожных покровов, а также улучшению состоянию отдельных участков. Для устранения кожного зуда послеоперационных швов обычно используются фонофорез, магнитные токи и микротоки.
В некоторых случаях физиопроцедуры применяют еще и для того, чтобы придать шву более эстетичный вид. Для этой цели хорошо помогает лазерная хирургия, а именно шлифовка кожи. При процедуре из рубца выпаривается жидкость и омертвевшие клетки, которые могут провоцировать зуд. Также шлифовка помогает выровнять поверхность шрама и сделать его менее заметным.
Воспаление

Иногда чешется шов после операции на животе в результате распространения инфекции. Об этом может свидетельствовать отечность и покраснение прилегающего участка кожи. Обычно больной также жалуется на зуд и боли в поврежденном месте. Данное явление на самом деле довольно распространено. Ведь любой порез или ранка на коже является отличным входом для различных инфекционных агентов. Воспалиться шов может из-за попадания в поврежденной место инородных объектов. Это может быть пыль или частички пота. Чаще всего данная ситуация наблюдается у пациентов со свежими швами. Возможны также случаи воспаления старых рубцов в результате нарушения их целостности.
Первый признак инфицирования – отек. Если рана была зашита некачественно или шовный материал был плохо подобран, возможно воспаление.
Также отечность может появиться в результате аллергической реакции. В этом случае чешется шов после операции так сильно, что терпеть это становится просто невозможно.
Остатки нитей
Фрагмент нити, используемой для зашивания раны, оставшийся после снятия швов, может начать разлагаться. Организм активно отторгает инородный предмет. В результате у человека возникает сильный кожный зуд. Также обычно появляется выпуклость и краснота на месте рубцовых тканей. Причем произойти это может в любое время. Известны случаи, когда отторжение шовного материала происходило спустя несколько лет после перенесенного хирургического вмешательства.
Признаки онкологических заболеваний
Зуд в области шва может быть тревожным симптомом раковых изменений. В особенности это касается тех случаев, когда рубцовая ткань формируется на месте удаленной родинки и прочих патологий. Игнорировать такие симптомы нельзя ни в коем случае. Сразу после появления перечисленных признаков следует обратиться к вашему лечащему врачу.
Лечение воспаления
Что делать, если чешется шов после операции и налицо все признаки воспаления? Попытки самолечения в данном случае могут закончиться довольно-таки плачевно. Лучше обратиться за консультацией к терапевту или хирургу. Врач сможет определить причину зуда и подскажет, что можно сделать, чтобы облегчить эти симптомы. При инфицировании раны, как правило, потребуется повторное хирургическое вмешательство для удаления остатков шовного материала и устранения гноя. Обычно пациентам с данной проблемой выписывают антибактериальные препараты, способные подавить воспалительный процесс.
Если игнорировать симптомы воспаления, проблема может перейти в стадию серьезного нагноения, некроза и сепсиса. Поэтому не стоит пускать все на самотек.
Удаление рубца
- лазерная шлифовка;
- криотерапия;
- радиоволновая терапия.
При наличии определенных особенностей рубца эти методы могут быть недостаточно эффективными. В этом случае единственно возможным способом удаления рубца является его иссечение хирургическим путем. В любом случае назначить оптимальный метод лечения сможет только врач.
Заключение
Теперь вам известно, что делать, если после операции чешется шов, как облегчить зуд и снять симптомы воспаления. Главное, правильно выявить причины дискомфорта. Если они связаны с внешними факторами, то следует обязательно их устранить. Следите за тем, чтобы шов не натирало неудобной одеждой или бижутерией. Также с осторожностью подходите к выбору косметических средств.
Иногда зуд на месте шва связан с аллергией на остатки шовного материала. В этом случае потребуется хирургическое вмешательство для удаления нитей. Если процесс перешел в стадию воспаления и нагноения, потребуется лечение антибактериальными препаратами.
Зуд и жжение являются вполне нормальными проявлениями процесса регенерации тканей. Однако порой они могут доставлять такие неудобства, что приходится обращаться за медицинской помощью. Самый простой способ избавиться от неприятных ощущений – охлаждающие компрессы. Хорошо снимает жжение также отвар мяты. Можно попробовать использовать специальные охлаждающие мази. В особо тяжелых случаях врач может назначить специальные инъекции. Главное – не заниматься самолечением. Прежде чем попробовать любой из методов снятия зуда и раздражения, обязательно проконсультируйтесь с вашим лечащим врачом.
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!






Здравствуйте, на фото видны присоединение вторичной инфекции, мазь супироцин 2 раза в день 7 дней на желтые корки, на остальную поверхность кандидерм крем 2 раза в день 10 дней



Здравствуйте! По фото похоже на микробную экзему.
Обрабатывать шов хлоргекседином, использовать мази с антибиотиками (фуцидин, бактробан) и тридерм или акридерм гк.
Полисорб не нужен, у вас не пищевая аллергия. Обратитесь к травматологу или хирургу, чтобы сделали гипсовую повязку более удобную для обработки шва или сменили на пластиковую съемную лангету

По телу идут экзематиды. Реакция организма на антигены микроорганизмов. Можете принимать антигистаминные (цетрин, зодак). Высыпания будут, пока присутствует очаг инфекции. Поэтому Рекомендую обратиться за очной консультацией, т.к. возможно Вам показаны антибиотики внутрь.

Здравствуйте Ольга.
Это Микробная экзема с аллергидами.
Внутрь Цетеризин 1 таблетка 1 раз в день на 10 дней, внутрь Азитромицин 500мг 1 таблетка 1 раз в день 3 дня.
Наружно спрэй Белодерм-экспресс 2 раза в день на 3-5 дней до прекращения мокнутия, затем перейти на крем Акридерм ГК 2 раза в день на 10-14 дней.
При обработке раны зеленку заменить на фукорцин.


Заклеивать не надо. Достаточно бинтовой повязки. При присыхании бинта, не отдирать, а сначала размочить хлоргексидином.

Здравствуйте, Ольга. Это паратравматическая экзема. Используйте наружно раствор фукорцина, крем акридерм гк 2 раза в день 14 дней.

Здравствуйте, это микробная экзема . Внутрь антигистаминные оставить , ограничить контакт с водой и наружно если мокнет используйте спрей Оксикорт 2 раза в день


Здравствуйте! Это микробная экзема! Наружно на мокнущие поверхности р-р фукорцина 2 раза в день 5 дней, крем акридерм гк или тридерм 2 раза в день 14 дней, если сильно мокнет, то можно начать с препаратов в форме спрея (оксикорт например 2 раза в день, затем как перестанет мокнуть перейти на крем акридерм гк, тридерм). Внутрь цетиризин 10 мг 1 раз в день 10 дней, табл амоксиклав 875+125 2 раза в день 7 дней. Попросить, чтобы сделали лангету съёмную гипсовую, ничем заклеивать не нужно.

Здравствуйте. В 2017 году удаляла невус хирургическим методом. По гистологиии был диспластичечкий невус (если подробнее, то атипичный с очагами меланоцитарной дисплазиии). Врач сказал, что все хорошо, я могу её переживать насчёт онкологии. Так получилось, что я не могла снять швы долгое время из за занятости. Поэтому убрали их только через 25 дней после операции.в это время рана уже зажила в виде самого шва с нитками. Сначала рубец был плоским, не возвышался над кожей, просто болел. Но со временем он начал грубить, уплотняться, возвышался над кожей, приобретать сине-красный оттенок. Через год он уже был в 2 раза больше чем сама рана. Мне врачи сказали, что это келоид. Удалять нет смысла, так как скорее всего будет он опять. Я успокоилась и оставила все как есть. Но дело в том, что шрам периодически побаливает и как мне кажется все равно немного растёт, хоть и более замедленному, чем раньше. Он иногда очень болит, чешется, кожа вокруг него зудит. Иногда неделями не даёт никакой симптоматики. Вчера увидела что на его поверхности будто какие то бугры образовались, сама ткань стала бугристлй, хотя ранее была ровной и гладкой. Цвет сейчас красно-разовый, ранее был с синевой. В последнюю неделю рубец прям как будто тянет, показывает, вечно этот дискомфорт меня отвлекает. Хотя может быть я слишком себя накручиваю, но мне кажется что он без перерыва как-то ноет. Иногда чешется. На ощупь прям плотный очень, хотя иногда при ощупывании он бывает помягче и эластичнее,, а потом опять твердеет. Знаю случай в своём городе о том, что в моей больнице была неправильно проведена гистология и девушке озвучили не тот диагноз. Стали появляться подозрения, что возможно в моей тоже были ошибки и сейчас у меня прогрессирует онкология, а не келоид. Скажите, опасны ли мои симптомы? Нормально ли что рубец спустя 3 года после операции продолжает зудеть, болеть, твердеть.? П. С. Ощупывали лимфоузлы, воспалений нет. Шрам находится на месте трения нижнего белья. Ещё у меня кожа склонна к сухости, часто бывают зуд и стянутость на лице и руках. Заранее благодарю за консультацию
Зуд в послеоперационном периоде – относительно частое явление. Четкая статистика частоты возникновения зуда отсутствует, т.к. в большинстве случаев он не доставляет особых беспокойств пациенту. Иногда зуд становится значимой для пациента и врача проблемой. При этом в современных руководствах по анестезиологии зуду уделяется мало внимания.
ОПРЕДЕЛЕНИЕ
Под зудом понимают патологическое желание расчесывать поверхность кожи или слизистой оболочки.
РЕГИСТРАЦИЯ
Для регистрации зуда и его степени используют визуальные аналоговые шкалы. Но они в большей степени приемлемы для научных исследований, и в меньшей степени – для ежедневной клинической практики.
ПУТИ ПЕРЕДАЧИ ИНФОРМАЦИИ
Ранее зуд с точки зрения путей передачи информации рассматривался как один из вариантов болевого ощущения. Но в настоящее время они расцениваются как разные феномены. Информация о зуде передается по определенным нервным волокнам, которые относят к ноцицептивным С-волокнам. Но в отличие от истинно ноцицептивных проводников волокна, переносящие информацию о зуде, не чувствительным к механическим раздражителям, хотя в то же время обладают чувствительностью к гистамину.
Первый нейрон пути передает информацию к ипсилатеральным задним рогам спинного мозга, где аксон контактирует со специфическим вторым нейроном. Отростки второго нейрона переходят на противоположную сторону и следуют рострально к таламусу в составе контрлатерального передлатерального спиноталамического тракта. В таламусе аксоны второго нейрона контактируют с третьим нейроном, который передает информацию в соматосенсорную область коры (постцентральная извилина головного мозга). Существуют данные о том, что в процесс обработки информации вовлекается и моторная зона (вероятно, при осуществлении действий по расчесыванию области зуда). Хотя путь передачи информации о зуде разобщен от ноцицептивной информации, существуют данные о взаимодействии двух информационных потоков. При этом каждый из них обладает возможностью подавлять передачу информации по другому информационному каналу.
БИОХИМИЧЕСКИЕ СОЕДИНЕНИЯ, ВЫЗЫВАЮЩИЕ ЗУД
Гистамин является наиболее известным биохимическим соединением, вызывающим и потенцирующим ощущение зуда. Гистамин является также тем соединением, которое становится основной целью применения противозудных препаратов. Он выделяется тучными клетками эпидермиса под влиянием серии стимулов. Гистамин активирует Н-рецепторы С-волокон эпидермиса, которые переносят информацию о зуде. При этом 85% Н-рецепторов эпидермиса приходится на тип Н1, 15% – тип Н2. Гистамин принимает участие в формировании ощущения зуда только при дегрануляции тучных клеток, например, при аллергических реакциях, укусах насекомых, при выделении гистамина под влиянием препаратов.
ПРОИЗВОДНЫЕ АРАХИДНОВОЙ КИСЛОТЫ
Простагландины оказывают влияние на ноцицепторы. Простагландины также обладают способностью потенцировать и вызывать сенситизацию рецепторов, принимающих участие в генерации зуда. Потенцирующим эффектом обладают лейкотриены.
Показано, что нестероидные противовоспалительные препараты (НПВП) при аллергическом конъюнктивите уменьшают зуд: в 90% случаев у пациентов, которым назначался кеторолак, наступало улучшение клинического течения заболевания (Raizman M.B., 1995). Colbert S. и соавт., 1999, исследовали эффективность теноксикама при обезболивании абдоминальных операций, в том числе при эпидуральном введении фентанила. Использование теноксикама сопровождалось уменьшением частоты зуда; снижалась также интенсивность боли и частота применения петидина. Таким образом, для профилактики и/или терапии зуда могут использоваться НПВП. В то же время такой подход требует дальнейшего исследования. В подтверждение этому данные Lee L.H. и соавт., 2004. В соответствии с данными авторов в тех случаях, когда у женщин при спинальной анестезии бупивакаином и морфином применялся ингибитор циклооксигеназы второго типа целекоксиб, частота возникновения зуда не менялась.
Данные ряда исследований об эффективности в уменьшении зуда, резистентного к другим мероприятиям, антагониста 5-НТ3 рецепторов привели к выводу, что данные рецепторы также принимают участие в процессах зуда. Наиболее исследованным препаратом этой группы является ондансетрон.
ИНЫЕ БИОХИМИЧЕСКИЕ СОЕДИНЕНИЯ
Внутридермальное введение ацетилхолина не вызывает зуд у практически здоровых людей (может вызывать только боль), но обладает такой способностью у людей с атопическими процессами.
В возникновении зуда могут принимать участие пептиды, как за счет индукции высвобождения гистамина (брадикинин), так и вне этого процесса (вещество Р).
Считается, что при повреждении тканей в формировании зуда могут принимать участие ферменты протеазы.
В некоторых формах зуда принимают участие цитокины.
ПРИЧИНЫ ЗУДА ПРИ ОБЕЗБОЛИВАНИИ
Вероятно, наиболее частой причиной зуда при обезболивании являются наркотические анальгетики. При этом зуд может развиваться как вследствие системного, так и спинального применения наркотических анальгетиков. Считается, что системное введение опиатов вызывает зуд за счет центральных и периферических механизмов, тогда как при спинальном пути введения – лишь при участии центральных механизмов.
Зуд при системном использовании опиатов
Опиоиды могут индуцировать выделение гистамина за счет дегрануляции тучных клеток неиммунологическими механизмами, что в свою очередь ведет к возникновению зуда. Зуд, развивающийся таким механизмом, может быть купирован простым применением антигистаминных препаратов (не во всех случаях). Н2 блокаторы в таких случаях будут не эффективными. Но они обладают способностью потенцировать эффект Н1-блокторов (Kam P.C. и соавт., 1996).
Зуд может быть обусловлен и центральным механизмом вследствие поступления наркотического анальгетика с кровотоком в головной мозг. В таких случаях эффект могут оказать антагонисты наркотических анальгетиков.
Существует иммуно-гистохимическое доказательство о существовании в кожных нервах “микро-опиоидных рецепторов”, которые могут вовлекаться в процессы возникновения зуда, что является обоснованием данных ряда исследований, показывающих эффективность антагонистов наркотических анальгетиков в купировании такого типа зуда (Stander S. и соавт., 2002).
Зуд при спинальном введении опиатов
Существует ряд механизмов возникновения зуда при таком пути введения наркотических анальгетиков. Они полностью не изучены.
В исследовании in vitro в поверхностных нейронах задних рогов спинного мозга при нанесении активаторов зуда возникает ответная реакция. Таким образом, эти нейроны могут принимать участие в формировании ощущения зуда. При нанесении на эти нейроны морфина в низкой концентрации ответная реакция поверхностных нейронов на гистамин увеличивается, одновременно подавляются глубокие нейроны задних рогов. Это один из возможных механизмов зуда после эпидурального введения морфина (Jinks S.L., Carstens E., 2000). Существует предположение, что морфин также подавляет ряд нейронов задних рогов спинного мозга, что является механизмом облегчения передачи информации о зуде другими путями. Налоксон такие механизмы возникновения зуда подавляет не во всех случаях.
После интратекального и эпидурального применения опиоидов, препараты перемещаются к головному мозгу, вызывая зуд центральными механизмами (Chaney M.A., 1995).
В задних рогах спинного мозга расположены m-опиатные рецепторы, которые также могут принимать участие в формировании ощущения зуда. В исследованиях у животных зуд вызывался инъекцией морфина в вещество спинного мозга, и, предположительно, был связан с m-опиатными рецепторами (Szarvas S. и соавт., 2003; Thomas D.A. и соавт., 1993; Thomas D.A. и соавт., 1993). Если зуд развивается таким механизмом, эффект могут оказать антагонисты m-рецепторов. Но их применение может сопровождаться также и купированием аналгезии. Для предотвращения этого можно попытаться прибегнуть к использованию частичных антагонистов.
Гидроксиэтилкрахмалы (ГЭК) являются высоко-молекулярными коллоидными соединениями. Часто упоминаемым побочным эффектом при их использовании является зуд. В одном из исследований возникновения зуда после применения ГЭК у пациентов были выполнена биопсия кожи с последующим иммуноэлектронным микроскопическим исследованием с использованием антител, высоко-специфичных в отношении ГЭК. Было показано, что в маленьких периферических нервах находятся вакуоли, содержащие отложения ГЭК; исчезновение таких отложений во времени происходило параллельно уменьшению зуда. Таким образом, возникновение зуда после применения ГЭК может быть связано с отложением ГЭК в кожных нервах (Metze D. и соавт., 1997). Зуд в таких случаях может быть эффективно купирован местным применением капсаицина.
ЗУД, НЕ СВЯЗАННЫЙ С ОБЕЗБОЛИВАНИЕМ
Существует целый ряд патологических состояний, которые предрасполагают к возникновению зуда. Зуд встречается часто при хронической (но не острой) почечной недостаточности, что может быть обусловлено накоплением индуцирующих зуд химических соединений. Совершенствование технологии диализа привело к уменьшению частоты зуда у такого рода пациентов. В случае неэффективности диализа описаны разные подходы, в том числе применение частичных антагонистов опиатных рецепторов и ондансетрона.
Зуд часто возникает у пациентов с патологией печени, особенно при холестазе. При первичном билиарном циррозе частота зуда достигает 100%. Опять же описано множество подходов, включая применение препаратов, купирующих холестаз, усиливающих элиминацию желчных кислот
Зуд могут вызывать гематологические заболевания, например, полицитемия rubra vera (примерная частота 50%), болезнь Ходжкина (30%), Т-клеточная лимфома (100%). Описано множество методов лечения, но наилучшим является терапия основного заболевания.
Зуд может развиваться при неврологических заболеваниях: опоясывающий лишай, постгерпетический зуд. Редким вариантом является центрогенный неврологический зуд.
Зуд может развиваться при инфекционных заболеваниях, паранеопластических процессах, ряде кожных заболеваниях.
ЗУД В АКУШЕРСТВЕ
Специфическим поражением печени при беременности является холестаз беременных. Он обычно проявляется зудом ладоней и подошв без их покраснения и развивается во втором-третьем триместре беременности (Milkiewicz P. и соавт., 2002). Состояние также сопровождается увеличением частоты заболеваний и летального исхода плода и новорожденного в перинатальном периоде.
Существуют этнические, наследственные и генетические факторы, предрасполагающие к развитию холестаза беременных. Так, его частота в Европе составляет 1%, в Южной Америке – встречается в 10 раз чаще. Резкое увеличение при беременности стероидных гормонов у генетически предрасположенных женщин может вести к развитию холестаза.
В основе диагноза холестаза беременных – настороженность врача, обнаружение нарушения функции печени по данным лабораторных исследований, повышения концентрации желчных кислот в крови при условии исключения других органических причин заболевания печени.
Терапией выбора является урсодезоксихолевая кислота. После родоразрешения состояние пациента обычно быстро улучшается.
Риск рецидива высок при последующей беременности.
Беременные, страдающие холестазом, должны быть предупреждены, что анестезиологическое вмешательство может усугубить зуд. Даже при обезболивании физиологических родов относительно часто развивается зуд, связанный с анестезиологическим пособием. Беременные вообще более предрасположены к возникновению зуду, чем небеременные женщины.
Терапия такова же, как и у небеременных.
ТЕРАПИЯ ЗУДА, СВЯЗАННОГО С ОБЕЗБЛОЛИВАНИЕМ
Зуд лучше предотвратить, исключив препарат, который является причиной его возникновения. Это означает – исключить ГЭК (если применение не продиктовано клинической необходимостью), опиоиды любым путем введения (если такое возможно). Но обычно анестезиологическое пособие нуждается в использовании опиоидов. Тогда необходимо выбрать адекватную для пациента дозу. Пользу может оказать использование в периоперативном периоде НПВП, если не за счет непосредственного фармакологического эффекта, то, как минимум, за счет уменьшения потребности к наркотических анальгетиках.
Показана эффективность охлаждения кожи. Этого можно достичь разными путями, но наиболее простым является использование охлажденного пакета. Описано применение различных мазей, среди которых наиболее хороша известной является каламиновый бальзам (эмульсия каламина, окиси цинка, глицерол, бенонит, цитрат натрия, жидкий фенол). Если зуд умеренный, достаточным шагом может стать простое объяснение пациенту причины возникновения зуда и временность такого явления.
Применение антигистаминных является наиболее известным подходом к терапии зуда. Чаще всего используются ингибиторы Н1-рецепторов. Такой подход наиболее приемлем, когда зуд связан с системным введением препарата, вызывающего периферическое высвобождение гистамина (например, морфин). В резистентных случаях до использования иных подходов можно рассмотреть вопрос об использовании антагонистов Н2-рецепторов, например, ранитидина. Эффективность такого подхода показана при хроническом зуде (Harvey R.P. и соавт., 1981; Baker R.A. и соавт., 2001). Антигистаминные могут оказаться эффективными при терапии зуда в связи со спинальным введением опиоидов. Механизм в таких случаях на самом деле может быть связан с седативным эффектом.
Полные антагонисты наркотических анальгетиков.
Внутривенное введение налоксона эффективно купирует зуд при спинальном использовании наркотических анальгетиков. Но эффект может быть кратковременным, сопровождаться уменьшением степени анальгезии вплоть до ее исчезновения. Вероятно, можно подобрать приемлемую методику применения препарата. В одном из исследований применение ультрамалых доз одновременно с использованием морфина при пациент-контролируемой анальгезии частота зуда была меньше, чем при изолированном использовании морфина (Cepeda M.S. и соавт., 2004), хотя в другом исследований такой же подход оказался не эффективным (Sartain J.B. и соавт., 2003). Налоксон оказался эффективным, если его вводили эпидурально в случае зуда, связанного с эпидуральным введением морфина (Jeon Y. и соавт., 2005) или комбинированным спинально-эпидуральным использованием бупивакаина с фентанилом (Okutomi T. и соавт., 2003).
Частичные антагонисты наркотических анальгетиков.
Если необходимо предотвратить купирование анальгезии, возможным подходом к терапии зуда, вызванного применением наркотических анальгетиков, является использование частичных антагонистов опиатных рецепторов. Описан эффект от внутривенного введения налбуфина при зуде, связанным с эпидуральным введением фентанила (Davies G.G., From R.A., 1988); замены для обезболивания кесарева сечения эпидурально вводимого морфина на буторфанол (Lawhorn C.D. и соавт., 1991). Аналогичные результаты были выявлены при сравнении бупренорфина с фентанилом, хотя применение бупренорфина чаще сопровождалось сильной рвотой (Cohen S., 1992). Применение бупренорфина в этом аспекте эффективно для терапии зуда, обусловленного холестазом на фоне онкологических заболеваний (Zylicz Z. и соавт., 2005) и патологии печени (Juby L.D. и соавт., 1994). Но крупномасштабные исследования его использования для терапии зуда, обусловленного опиоидами, не проводились.
Показана эффективность ондансетрона для терапии зуда, вызванного интратекальным (Iatrou C.А. и соавт., 2005; Pirat A. и соавт., 2005; Charuluxananan S. и соавт., 2000; Borgeat A., Stirnemann H.R., 1999) и эпидуральным (Borgeat A., Stirnemann H.R., 1999; Tzeng J.I. и соавт., 2003) введением морфина. Ондансетрон не оказал существенно влияния на зуд, вызванный интратекальным использованием фентанила как компонента анальгезии родов (Wells J. и соавт., 2004), при артроскопии коленного сустава (Korhonen A.W. и соавт., 2003). Но такой вывод по мнению ряда исследователей является спорным (Gurkan Y., Toker K., 2003; Henry A. и соавт., 2002).
В качестве противозудной терапии исследован пропофол в суб-гипнотических дозах. При сравнении с налбуфином у пациентов, у которых использовался морфин интратекально для анестезии во время кесарева сечения, налбуфин оказался эффективнее (Charuluxananan S. и соавт., 2001). Эффективность не была выявлена ни при сравнении с интралипидом у пациентов, получавшим интратекально морфин для обезболивания атропластики (Grattidge P., 1998), ни при сравнении с плацебо при том же обезболивании кесарева сечения (Beilin Y. и соавт., 1998; Warwick J.P. и соавт., 1997). Но в других работах при тех же условиях поддерживается идея использовать пропофол (Torn K. и соавт., 1994; Borgeat A. и соавт., 1992). При сравнении с налоксоном в лечении зуда, связанного с эпидуральным введением морфина, оба подхода оказались одинаково эффективны, но при использовании налоксона чаще развивался болевой синдром (Saiah M. и соавт., 1994). Отсутствуют работы по исследованию пропофола при зуде, связанным со спинальным введением фентанила.
ЗАКЛЮЧЕНИЕ
Зуд относительно часто встречается при обезболивании. Наилучшим подходом к его терапии является исключение причинного агента. Рекомендуется применение в периоперативном периоде НПВП. При возникновении зуда в первую очередь необходимо прибегнуть к антагонистам Н1-рецепторов, особенно когда зуд обусловлен системным применением препарата, что чаще всего и сопровождается высвобождением гистамина. Незначительный эффект можно получить при дополнительном назначении блокаторов Н2-рецепторов. Если же причина обусловлена спинальным применением опиоидов, помощь опять же могут оказать антагонисты гистамина. Но мета-анализ, в который вошли данные литературы, опубликованные до 2000 года, выявил только данные в поддержку антагонистов m-рецепторов и дроперидола (Kjellberg F., Tramer M.R., 2001). Внутривенное введение налоксона в тщательно продуманной дозе позволит улучшить ситуацию, но необходимо принять во внимание купирование анальгезии. Эффективность других путей введения налоксона следует еще доказать. Альтернативой налоксону является бупренорфин. Данные о его использовании в различных клинических ситуациях отсутствуют. Дозы четко не отработаны. Поэтому окончательное решение остается за клиницистом. Данные в поддержку использования пропофола и ондансетрона противоречивы. К препаратам можно прибегнуть при неэффективности традиционных подходов.
Читайте также:

