Что делать если на пальце нет кожи
Обновлено: 24.04.2024
Чрезмерная сухость кожи часто возникает на открытых участках тела. Обычно это лицо и руки, которые подвергаются негативному влиянию внешних факторов. Такая проблема, как сухая кожа на пальцах рук, возникает у многих людей, независимо от возраста. Помимо сухости отмечают шелушение на ладонях и на костяшках, появление болезненных трещин до крови.
Сухая кожа на пальцах требует комплексного подхода в лечении, для этого нужно определить причину неприятного явления и обеспечить коже правильный уход.
Причины сухой кожи
Для решения проблемы необходимо разобраться, почему кожа пальцев рук трескается, раздражается, зудит и шелушится. К наиболее частым причинам такой патологии относятся:
- дерматологические заболевания - экзема, атопический дерматит, псориаз;
- заболевания других систем и органов - сахарный диабет, патологии почек, печени, щитовидной железы;
- грибковые поражения кожи и ногтей;
- генетическая предрасположенность;
- уязвимость кожи пальцев рук к внешнему воздействию из-за тонкого липидного слоя;
- влияние на кожу рук неблагоприятных атмосферных явлений - солнечных лучей, ветра, мороза;
- применение средств бытовой химии без защитных перчаток;
- частое мытье рук в жесткой воде или злоупотребление санитайзерами;
- сухость воздуха в помещении, вызванная работой отопительных приборов или кондиционеров.
Сухая кожа рук часто наблюдается у новорожденных младенцев и у лиц пожилого возраста старше 70 лет.
Очень сухая кожа на локтях рук является результатом возрастных изменений, а также одним из признаков дерматита или псориаза. В случае заболеваний сухость кожных покровов сопровождается зудом и появлением характерных пятен красного или розового цвета, покрытых чешуйками.
Ключевые признаки повышенной сухости кожи на пальцах - огрубевшие участки вокруг ногтей, покраснения на подушечках или костяшках, шелушение, которое сложно устранить.
Еще одна причина, по которой возникает сухая кожа на пальцах - это неправильный или недостаточный уход за руками, применение некачественных косметических средств.
Каких витаминов не хватает
Чрезмерно сухая кожа на пальцах рук и на других участках может быть следствием дефицита витаминов и других полезных веществ. Улучшить состояние кожи поможет обогащение рациона приемом витаминов С, A, D. Они оказывают антиоксидантное действие, повышают защитную функцию кожных покровов.
Для нормализации деятельности сальных желез, обеспечения необходимого уровня увлажнения кожи рук необходимы такие активные вещества как гиалуроновая кислота и коллаген.
Как помочь сухой коже
Устранить повышенную сухость кожи рук поможет применение косметических средств, содержащих гиалуроновую кислоту, глицерин, натуральные растительные масла, салициловую кислоту.
Полезными для состояния кожи рук будут салонные процедуры по уходу, такие как мезотерапия, биоревитализация, химические поверхностные пилинги. Инъекционные методики по уходу за кожей оказывают увлажняющее и омолаживающее действие, благодаря воздействию гиалуроновой кислоты и коктейлей из других полезных веществ - витаминов, антиоксидантов, пептидов.
При сильной сухости и шелушении показаны питательные маски. Их готовят на основе оливкового или подсолнечного масла. Смесь масел наносят тонким слоем на руки, обматывают их полиэтиленовой пленкой и смывают остатки спустя 15-20 минут.
Полезная маска для сухой кожи рук готовится из меда и глицерина. Эти два компонента смешивают и наносят на сухие участки. Маска способствует смягчению кожи, устранению шершавости, покраснения и раздражения.
Если сухость кожи рук вызвана хроническими заболеваниями, помимо ухода, необходимо медикаментозное лечение. Оно предусматривает прием антигистаминных препаратов, кортикостероидов, ретиноидов. Если шелушение, зуд и трещины между пальцами вызваны грибковыми поражениями, пациенту назначают противогрибковые средства. Лечение осуществляют только врач, самостоятельный подбор лекарств запрещен.


В лечении сухой кожи рук важен комплексный подход. Помимо нанесения кремов, лечебных мазей и питательных масок, важно соблюдать диету с ограничением или полным отказом от гипераллергенных продуктов (шоколад, мед, грибы, цитрусовые).

Другие рекомендации по питанию:
- обогатить рацион употреблением желтых фруктов и овщей, содержащих бета-каротин, витамины С и А;
- включать в меню оливковое, кунжутное, льняное масла;
- употреблять рыбу лососевых пород как источник жирных кислот;
- поддерживать оптимальный водный баланс - в сутки необходимо выпивать не менее 1,5-2 литров воды, полезны также морсы, травяные чаи.
Профилактика
В уходе за сухой кожей рук большую роль играет профилактика. К мерам, предупреждающим патологические изменения, относятся:
- защита рук перчатками во время работы со средствами бытовой химии;
- применение косметических средств для защиты от ультрафиолета и других атмосферных явлений, например, мороза и ветра;
- носить перчатки или варежки в холодное время года;
- для мытья рук пользоваться только средствами, предназначенными для сухой и чувствительной кожи;
- не злоупотреблять использованием санитайзеров.
Важной мерой профилактики является своевременное выявление и лечение дерматологических заболеваний (атопический дерматит, экзема, псориаз). Эти заболевания часто сопровождаются периодами обострения и ремиссии, поэтому бережное отношение к рукам и соблюдение правил по уходу снижают тяжесть проявлений болезней.
Средства при сухой коже
Для ухода за сухой кожей предназначены средства эмоленты. Они оказывают смягчающее и увлажняющее действие. Эмоленты также способствуют восстановлению оптимального водно-липидного баланса кожи.
Серия средств-эмолентов «Эмолиум» включает кремы, гели и эмульсии для тела и купания. Крем «Эмолиум» обеспечивает увлажнение не только эпидермиса, но и более глубоких слоев кожных покровов. Средство применяют для локального нанесения на пораженные кожные участки, в том числе на область рук.
Крем «Эмолиум» можно использовать в комплексе с другими косметическими средствами по уходу. Он рекомендован взрослым пациентам и детям в периоды обострения хронических дерматологических заболеваний - псориазе, атопическом дерматите, экземе.
Увлажняющее и регенерирующее действие достигается благодаря составу косметических средств. Крем «Эмолиум» содержит:
- гиалуронат натрия - удерживает влагу в клетках кожи;
- мочевину - увлажняет кожу на глубоком уровне;
- масла карите и макадамии – натуральные компоненты растительного происхождения создают защитную липидную пленку, смягчают кожные покровы, придают эластичность и упругость;
- каприловую и капроновую кислоты - ликвидируют дефицит липидов в межклеточном пространстве, ограничивают потерю влаги, обеспечивая необходимый уровень увлажнения.
Для достижения необходимого результата и обеспечения интенсивного увлажнения необходимо наносить крем дважды в день. Средство оказывает комплексное воздействие, восстанавливая также обменные процессы в клетках кожи.
3. Makoto Takeo, Wei Chin Chou, Qi Sun, Wendy Lee, Piul Rabbani, Cynthia Loomis Wnt activation in nail epithelium couples nail growth to digit regeneration. Published online 2013 Jun 12. doi: 10.1038/nature12214 [PubMed]
5. Yingzi Yang Wnt signaling in development and disease. Published online 2012 Apr 20. doi: 10.1186/2045-3701-2-14 [PubMed].
6. Zhang, Y. et al. Activation of b-catenin signaling programs embryonic epidermis to hair follicle fate. Development 135, 2161-2172 (2008) doi:10.1242/dev.017459 [PubMed]
Вероятно, что каждый человек, который видел в детстве ящерицу, задавался вопросом, почему оторванный хвост вырастает? А люди не обладают такими свойствами: как рост отрезанных конечностей- рук и ног, и даже пальцев. Для того чтобы найти ответ на данный вопрос понадобилось несколько десятков лет.
Раньше считалось, что у людей пальцы не регенерируют. После ампутации делали культю и применяли протезы. Но в 1972 году в результате врачебной ошибки мальчику, после ампутированного пальца рану не зашили лоскутом кожи. Спустя 3 дня хирург Синтия Иллингвор обнаружила, что кончик пальца начал регенерировать. Клинические исследования врачей подтвердили, что пальцы регенерируют при потери дистальной фаланги до определенного уровня.
Ученые провели множество исследований на мышах, которые позволили сделать несколько выводов: первый, есть популяция стволовых клеток под ногтевой пластинкой; второй, Wnt играет ключевую роль в регенерации кончика пальца.
В данной статье мы опишем последние исследования по вопросу регенерации дистальной фаланги пальца и ногтя, и современные подходы по ведению таких больных.
Кончики пальцев млекопитающих могут восстанавливаться после ампутации, как и у амфибий. Но неизвестно, почему эта способность ограничена областью, связанной с ногтем. Стволовые клетки ногтей NSC находятся в проксимальной матрице и механизмы, определяющие дифференциацию NSC, напрямую связаны с их способностью координировать регенерацию пальцев. NSC подвергаются Wnt-зависимой дифференцировке ноготь. После ампутации эта активация Wnt требуется для регенерации ногтей, а также для привлечения нервов, которые способствуют мезенхимальному росту бластемы, что в конечном счет приводит к регенерации кости, мышц и отпечатков пальца (остаются прежними) [5].
После ампутации кончика пальца недифференцированные мезенхимальные клетки, в том числе судьбы-ограниченные клетки-предшественники накапливаются под раневым эпителием и образуют «бластему». Было выдвинуто несколько гипотез для объяснения механизмов, способствующих регенерации, и образования бластемы.
Одна гипотеза гласит о том, что гематопоэтические стволовые клетки, могут проникать в поврежденные ткани и трансдифференцироваться в потерянные типы клеток.
Другая концепция заключается в том, что остаточные локальные зрелые клетки различных типы могут дедифференцироваться, в плюрипотентный класс клеток.
Третья идея состоит в том, что гомеостаз ткани и регенерация происходит из видов тканеспецифических стволовых клеток, которые первоначально отвечали за их эмбриональное развитие.
На протяжении десятилетий предполагалось бластема образуется из недифференцированной популяция плюрипотентных клеток, которые, как полагают, были получены из зрелых клеток посредством дедифференцировки. Однако последние исследования показывают, что широкий диапазон клеток способствует восстановлению дистальной фаланги мыши. Трансплантация гематопоэтических стволовых клеток и клеток, участвующих в ангиогенезе подтвердил, что стволовые клетки предшественники находятся в живых тканях. Эти результаты в совокупности демонстрируют, что бластему образуют тканевые стволовые клетки, а не плюрипотентные клетки, которые первоначально отвечали за их эмбриональное развитие [4].
Рост и дифференцировка этих мезенхимальных клеток приводит к регенерации пальца. Однако, если ампутация произведена проксимальнее ногтя, то регенерация ни ногтя, ни пальца не возможна, и неизвестно, почему это ограничение существует.
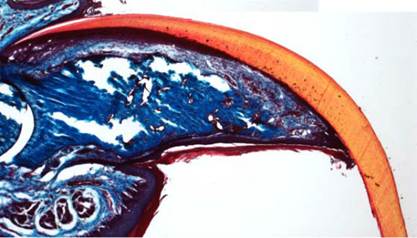
Рис.1. Микрофотография: через пять недель после ампутации кончика пальца мышиный организм отращивает его заново.
Предыдущие исследования показали, что трансплантация ногтей после ампутации на средней фаланге может вызвать эктопическую дифференцировку кости. Это приводит к гипотезе о том, что эпителий ногтей имеет специальную функцию в регенерации пальцев. Изучение этой гипотезы может дать ответы на вопросы: почему регенерация ограничена и связана с ногтевой частью пальца, и как эпителиальные клетки могут влиять на мезенхимальные клетки, участвующие в регенерации пальцев.
Существует гипотеза, что NSC подвергаются Wnt-зависимой дифференцировке ноготь. После ампутации эта активация Wnt требуется для регенерации ногтей, а также для привлечения нервов, которые способствуют мезенхимальному росту бластемы. Чтобы проверить роль активации Wnt в регенерации эпителия ногтей, ученые удалили b-catenin, который является важным медиатором передачи сигналов Wnt. Ученые ждали 2 месяца, но восстановление ногтя не произошло. Это подтверждает важную роль передачи сигналов Wnt в дифференцирующий ноготь.
Потом, чтобы определить, как дифференциация ногтя связана с регенерацией пальцев, ученые лечили мышей тамоксифеном. У контрольных мышей ноготь и кость возобновили свою первоначальную структуру через 5 недель после ампутации.
Под Wnt-активной регенерирующей матрицей мезенхимальные клетки активно пролифирируют. Они определили, что большинство этих клеток экспрессируют Runx2, маркер приверженец остеобласта.
Кроме того, нервы, которые жизненно необходимы для регенерации расположены в пролиферативной мезенхиме Runx2 рядом с Wnt-активным эпителием [6]. Они приравниваются к паракринному фактору, который воздействует на Wnt. Чтобы доказать это, были удалены нервы до ампутации, затем было обнаружено подавление роста бластемы в них. Через 3 недели после ампутации в денериврованных пальцах была значительно снижена сигнализация фибробластного фактора роста (FGF), тогда как в иннервированных пальцах бластема продолжала расти.
Вышеприведенные результаты показывают, что активация Wnt в эпителии ногтя выполняет двойные функции: регенерации ногтей и рост мезенхимных клеток, через его способность индуцировать нервно-зависимую FGF2.
Почему же пальцы не восстанавливаются после ампутации, проксимальнее ногтя? Исследование ампутированных пальцев показало, что ампутации проксимальнее ногтя не смогли активировать эпителиальную сигнализацию Wnt, о чем свидетельствует отсутствие ядерной экспрессии b-catenina и TCF1, что приводит к неспособности регенерировать ноготь и палец.
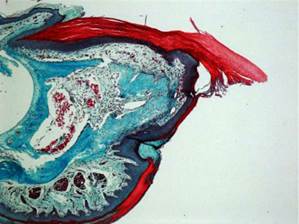
Рис.2. Если ампутирован слишком крупный кусок пальца, то восстановления не произойдёт в силу повреждения эпителиального слоя.
Двойная функция передачи сигналов Wnt является ключевым механизмом в регенерации наконечника пальца. Дальнейшие исследования механизмов, регулирующие НСК, и их взаимодействие с мезенхимными клетками могут привести к новым путям лечения пациентов с ампутацией [3].
В настоящее время консервативным лечением ампутированного кончика пальца у людей является применение окклюзионной повязки, которая обеспечивает герметичную изоляцию пострадавшего участка тела для предотвращения контакта с водой и воздухом. Таким образом, она участвует в создании микроокружения, которое играет важную роль в предоставлении сигналов, которые инициируют регенерацию. После повреждения пальца у людей происходит немедленное высвобождение различных факторов роста, цитокинов и хемокинов, которые запускают и контролируют последовательные стадии восстановления раны.
В восстановлении микроокружения ран важную роль играют следующие факторы:
· тромбоцитарный фактор роста (PDGF)- вызывает миграцию клеток в рану, усиление пролиферации фибробластов и производство внеклеточного матрикса.
· эпидермального фактора роста (EGF) играет важную роль реэпителизации и васкуляризация при восстановлении раны.
· фактор роста эндотелия сосудов (VEGF) и другие факторы роста- им принадлежит решающая роль в ангиогенезе раны, которые затем влияют на общие процессы восстановления.
У трех пациентов в регенерирующей раневой жидкости были найдены все эти факторы роста.

Для дальнейшего исследования были выбраны 5 мужчин (средний возраст 50 ± 15 лет). Окклюзионную повязку применяли при поступлении и меняли один раз в неделю без ополаскивания раны в течение 5 недель. У пациентов было 9 консультаций в течение первых 6 месяцев. Клиническая и морфологическая оценка проводилась через три месяца после травмы.
Рис.3. Репрезентативные изображения ампутированных пальцев. а) при поступлении и до применения окклюзионной повязки; (б) Три месяца после травмы и при клинико-морфологической оценке.
По общему мнению, способность регенерировать кончики пальцев теряется или уменьшается у человека по возрасту. Здесь мы показываем, что у всех наших взрослых пациентов (средний возраст 50 лет) кончики пальцев прошли регенерацию с удовлетворительным клиническим исходом. По определению, повторный рост клеток или тканей во время регенерации заменяет как форму, так и функцию в поврежденных органах. Действительно, клиническая оценка регенерированных кончиков пальцев у наших пациентов показала, что они имеют сопоставимые морфологические и функциональные характеристики с не поврежденными кончиками пальцев. Однако мы наблюдали ключевые механические изменения в регенерированных кончиках пальцев. Увеличение эластичности сопровождалось высокой васкуляризацией в регенерированных кончиках пальцев, что указывало на то, что повышенная сосудистая структура во время регенерации влияет на эластичность этих тканей. Тем не менее, долгосрочные исследования необходимы для подтверждения того, связаны ли эти события и сохраняются ли они во времени после завершения процесса регенерации [2].
В настоящее время в РФ применяют:
· Гильотинный способ-это наиболее простой и быстрый способ: все мягкие ткани пересекают на одном уровне с костью. Раневая поверхность в результате сокращения мышц и кожи приобретает конусовидную форму, отток раневого отделяемого не затруднен. Однако способ имеет явные недостатки. Обширная раневая поверхность обнажена, происходит длительное заживление с краев с исходом в рубцевание.
· Лоскутный способ- это общепринятый способ для создания функциональной культи конечности. Он позволяет использовать здоровые участки кожи, расположенные в зоне поражения конечности, и, таким образом, произвести ампутацию на более низком уровне. Послеоперационный рубец, как правило, подвижен, безболезнен, не препятствует протезированию. Обычно выкраивают два лоскута (передний и задний), причем соотношение их длины может быть различным. Исходя из конкретных условий, допустимо также выкраивать боковые и другие, так называемые атипичные, лоскуты. Если рубец подвижен и безболезнен, его «неправильное» расположение не влияет на функциональные качества культи. Образованные лоскуты должны иметь широкое основание и содержать подкожную клетчатку с фасцией или без нее. Иногда в состав лоскута включают подлежащие мышцы.
Ученые провели серию экспериментов на мышах, которые позволили сделать два важных вывода. Во-первых, была обнаружена популяция стволовых клеток под ногтевой пластиной: отвечающая за формирование новых тканей на месте утраченных и локализованная в эпителии, а не более глубоких слоях. Во-вторых, ученым удалось доказать важность своевременной активации определенного гена: кодирующего белок с кодовым обозначением Wnt.
Этот белок не является новым, открытым только в ходе описываемого исследования. Он достаточно давно изучается как важный элемент системы регуляции активности стволовых клеток и эмбрионального развития. Мыши, у которых в стволовых клетках этот белок не работал, так и не смогли отрастить себе новые кончики пальцев вместо утраченных.
У людей регенерация кончиков пальцев возможна при применении окклюзионной повязки, если ампутация была произведена дистальнее ногтевой матрицы. Дальнейшее исследование этой темы поможет найти новые пути лечения пациентов.
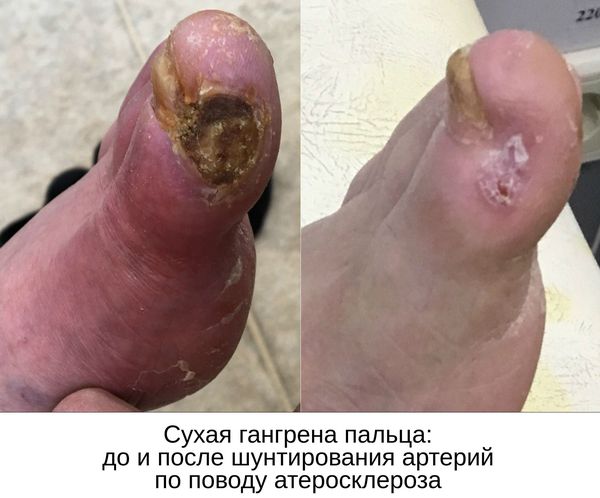
Что такое сухая гангрена? Причины возникновения, диагностику и методы лечения разберем в статье доктора Манасяна К.В., сосудистого хирурга со стажем в 10 лет.
Над статьей доктора Манасяна К.В. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Гангрена — это некроз (омертвление) тканей живого организма, связанных с внешней средой, например, кожи, лёгких, кишечника и других. С древнегреческого данный термин переводится как "разъедающая язва".
Сухая гангрена — это опасное заболевание, требующее незамедлительного лечения. При этой патологии отмирание ткани происходит без выраженного инфекционного и воспалительного процесса. Иначе такой характер течения заболевания называют мумификацией, т. е. отсыханием органа.
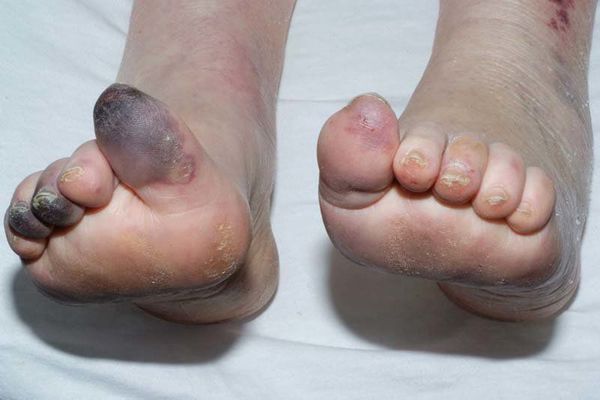
Механизмы возникновения гангрены бывают двух типов:
- прямыми (травматическими и токсическими) — появляются по причине непосредственного повреждения, иногда даже незначительного;
- непрямыми (ишемическими, аллергическими, трофоневрологическими) — происходит опосредованное отмирание тканей через анатомические каналы, в частности, при поражении сосудистой системы.
Исходя из этого факторы риска развития сухой гангрены можно также разделить на две группы:
- Внешние (экзогенные):
- переохлаждение (обмоорожение);
- химический ожог;
- удар током высокого напряжения.
- Внутренние (эндогенные): артерий нижних конечностей; ;
- курение;
- воспалительные заболевания артерий (васкулиты, в частности тромбангиит). [4][5][6]
Зачастую гангрена возникает при совокупности факторов, например, в результате механического повреждения кожи пациента с сахарным диабетом. По статистике, доля людей с мумификацией, развившейся на фоне подобных факторов и приведшей к ампутации конечности, составляет 4,2-6,4 на одну тысячу человек в год. В связи с этим люди с диабетической стопой относятся к группе риска развития гангрены. [10]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
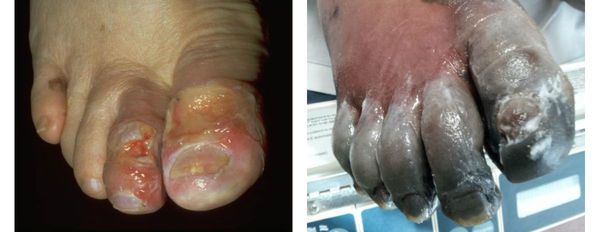
Симптомы сухой гангрены
К симптомам сухой гангрены относятся:
- потемнение кожного покрова (вначале кожа бледнеет, приобретает синюшный оттенок, затем постепенно становится чёрной);
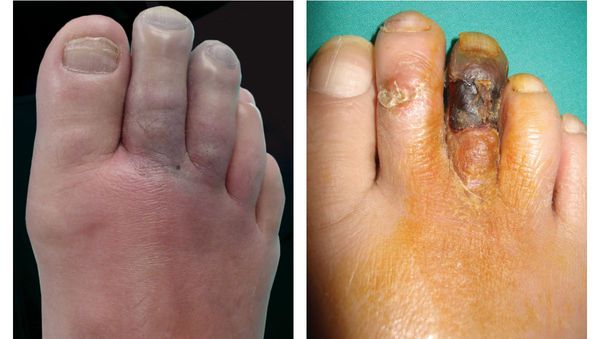
- уменьшение кожи в объёме, её высыхание, сморщивание и уплотнение;
- отслаивание эпидермального слоя кожи;
- снижение температуры конечности (зависимость от температуры окружающей среды);
- снижение чувствительности поражённых тканей (онемение);
- наличие специфического запаха отмирающего участка (хоть и не столь сильного);
- ощущение боли (простреливающие, жгучие и ноющие болевые ощущения, которые могут носить постоянный характер, а также усиливаться при минимальной нагрузке);
- покалывание, жжение или зуд в области поражения;
- нарушение функционирования конечности.
Болевой синдром отражает то, насколько сильно страдают окружающие ткани: чем сильнее боль в зоне некроза, тем больше в этой области живых клеток. Ослабление болезненных ощущений или их исчезновение указывает на прогрессирование заболевания, так как чувствительность отмирающей ткани пропадает в результате гибели нервных окончаний. В это время анатомические области, граничащие с сухой гангреной, остро нуждаются в артериальном кровотоке, которого им не хватает. В итоге в этих тканях вырабатываются продукты метаболизма и болевые импульсы.
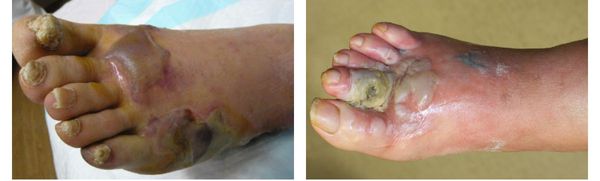
Сухая гангрена начинается с появления небольшого очага на конечности (как правило, расположенного на пальце). Далее она распространяется на прилегающие пальцы, подошвенную и тыльную поверхность стопы, захватывая всё больше тканей конечности.
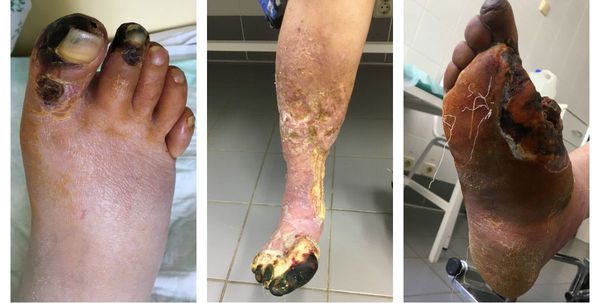
Изменения цвета отмирающих участков кожи связано с накоплением в них гемоглобина и выделением эритроцитарного железа, которое в результате соединения с сероводородом воздуха превращается в сульфид железа.
Зона, которая находится на границе гангрены и здоровой ткани называется демаркацией. Обычно она не оформлена. В исключительно редких случаях при естественном течении болезни она может самостоятельно ограничиться, что приведёт к самоампутации отмирающей конечности. [3] [5] [6]
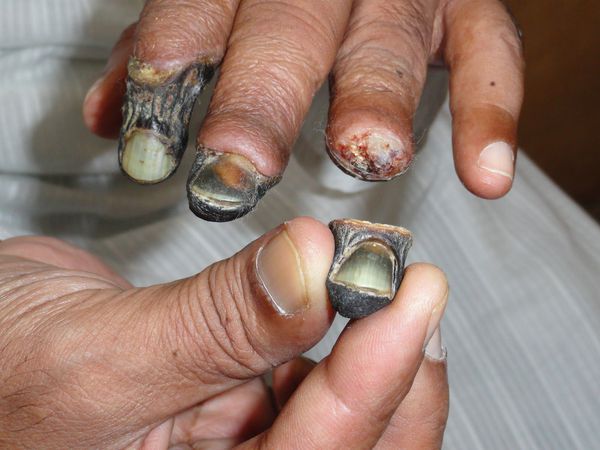
К первым признакам сухой гангрены относятся следующие состояния:
- замерзание конечности даже в тепле;
- боль в ногах и утомляемость после длительной ходьбы;
- наличие долго не заживающих ран и язв на коже конечности.
ВАЖНО: Возникновение одного из этих проявлений при наличии таких предрасполагающих факторов, как сахарный диабет или атеросклероз, — веский повод для скорейшего обращения к врачу-флебологу или хирургу. Промедление как минимум может обернуться для пациента утратой конечности.
Патогенез сухой гангрены
Процесс возникновения и развития сухой гангрены конечностей можно условно разделить на семь этапов:
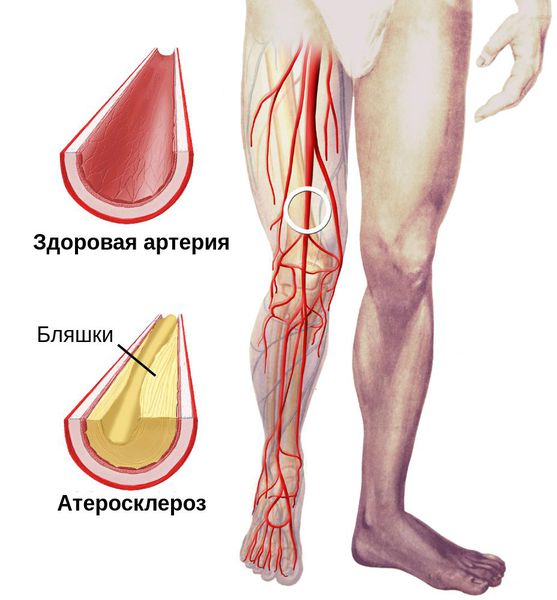
При естественном течении сухой гангрены признаков инфекции не наблюдается (в отличие от влажной гангрены), однако в омертвевших тканях не исключено наличие возбудителей условно-патогенной инфекции. При этом в зонах некроза не происходит бурного развития инфекции.
Процесс развития сухой гангрены ног и рук может длится от нескольких дней до нескольких месяцев в зависимости от уровня поражения артерий и компенсаторных механизмов саморегуляции. [3] [4] [5] [6] Если некроз уже развился, то заживление без удаления некоторой части конечности невозможно.
Классификация и стадии развития сухой гангрены
В зависимости от распространения некроза на конечности можно выделить следующие виды заболевания:
- гангрена пальцев;
- гангрена дистального сегмента стопы (кисти);
- гангрена пяточной области;
- тотальная гангрена стопы (кисти) или голени (предплечья);
- гангрена бедра (встречается крайне редко, так как пациенты просто не доживают до столь массивного гангренозного поражения). [3][5][6]
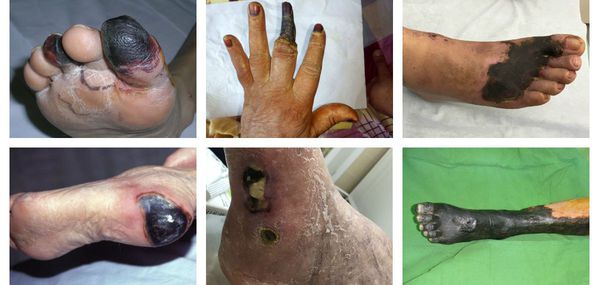
По механизму развития различают два вида гангрены:
- Первичная гангрена — это некроз, развившийся в результате ишемии тканей. Иначе говоря, она связана с нарушением проходимости артериального сосуда, кровоснабжающего определённый участок организма.
- Вторичная гангрена — это некроз тканей, возникающий в результате острого гнойного воспаления клетчаточных пространств и фасциальных футляров. Чаще всего развивается при флегмоне стопы, затрагивая пальцы, а также при или глубоком абсцессе на фоне нейроптической формы синдрома сахарного диабета.
По распространённости выделяют три степени гангрены:
- поверхностную — поражается лишь дерма;
- глубокую — проникает в сухожилия, полости суставов, фасции и кости;
- тотальную — затрагивает все отделы органа или конечности.
Помимо сухой гангрены существует ещё влажная и газовая.
Влажная гангрена протекает с преобладанием инфекционного компонента, т. е. гнилостного расплавления. В процесс вовлекаются все без исключения ткани — кожа, подкожно-жировая клетчатка, фасции, связки, мышцы, сухожилия и кости. Кожные покровы местами приобретают багрово-синюшный, чёрный или серо-зелёный цвет. Характерно появление эпидермальный пузырей, наполненных вначале бурым, а затем зеленоватым содержимым с выраженным неприятным гнилостным запахом.
В отличие от сухой гангрены при влажной ткани не уплотняются, а распадаются, становятся рыхлыми и разжижаются. Отёк и гиперемия кожи быстро распространяются. Кожа голени может быть напряжена, лосниться. Без активного лечения демаркационная линия не появляется, так как процесс стремится к генерализации.
Газовая гангрена отличается возникновением вокруг очага некроза лёгкой крепитации газа под кожей, т. е. ощущением хруста, которое появляется из-за лопающихся пузырьков газа в тканях. Крепитация не слышна, но осязается пальцами как "скрип" крахмала или снега под ногами. Объективно газ в мягких тканях может быть обнаружен при рентгенографии конечности на достаточно "мягких" снимках. [11]
Осложнения сухой гангрены
Само по себе наличие гангрены указывает на полную нежизнеспособность и омертвление тканей, предполагая крайнюю степень патологического процесса. Поэтому отсутствие своевременного лечения может привести к потере поражённой конечности.
Сухая гангрена не может перерасти во влажную или газовую гангрену, как ошибочно утверждают многие источники, потому что изначально при возникновении некроза становится очевиден механизм развития гангрены. [1] [2] [3] [4] [7]
Редкими осложнениями сухой гангрены являются сепсис и септический шок. Они возникают в связи с токсическим действием продуктов распада при проникновении их в системный кровоток. Данные осложнения способны привести к полиорганной недостаточности и, как следствие, летальному исходу.
К проявлениям сепсиса относятся:
- ознобы;
- высокая или очень низкая температура тела (больше 38°C или меньше 36°C);
- одышка (частота дыхания более 20 в минуту);
- артериальная гипотензия (пульс более 90 ударов в минуту);
- аритмия;
- олигурия (объём мочи менее 0,5 мл/кг/ч);
- вялость, заторможенность;
- наличие различных лабораторные показания, не поддающаяся коррекции — низкий уровень белка, тромбоцитов и красных кровяных телец, а также высокий уровень билирубина, остаточного азота, мочевины, сахара в крови и ацетона в моче.
В случае септического шока давление становится крайне низким, даже на фоне интенсивного вливания внутривенных растворов. В связи с этим около 30-40 % пациентов умирает несмотря на оказываемое лечение. [12]
Диагностика сухой гангрены
Диагностика сухой гангрены достаточно проста, так как на некроз указывает внешний вид поражённого органа:
- его сухость;
- уменьшение участка кожи в объёме;
- тёмный, вплоть до чёрного, цвет кожи;
- наличие слабого неприятного запаха и болей непосредственно в мёртвом участке;
- наличие прохладных на ощупь окружающих тканей с выраженным болевым синдромом в них. [1][2][3][4][7]
При осмотре необходимо диагностировать причину сухой гангрены (например, атеросклероз артерий и тромбангиит). Для этого нужно проверить пульсацию артерий как поражённой, так и здоровой ноги на уровне паховых и подколенных областей, позади медиальной лодыжки и на тыле стопы. В дальнейшем необходимо подтвердить причинный диагноз с помощью ультразвукового исследования.
В качестве предоперационной подготовки для определения вида оперативного лечения выполняется ангиография нижних конечностей:
- при протяжённых поражениях артерий выполняется хирургическая операция — аутовенозное шунтирование;
- при коротких поражениях более предпочтительно выполнить эндоваскулярную операцию (наименее травматичное лечение). [1][2]
Для предоперационной подготовки нужно сдавать общий и биохимический анализ крови, а также бактериальный посев. Эти лабораторные исследования помогут выяснить, не является ли причиной сухой гангрены сахарный диабет.
Лечение сухой гангрены
С целью предотвращения гангрены и максимально возможного сохранения конечности требуется восстановить кровоток в тканях, окружающих гангренозный участок.
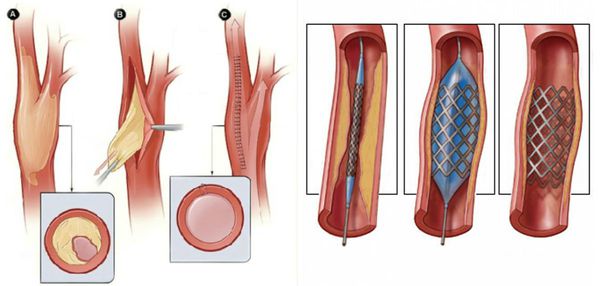
Нормализовать кровообращение в органе можно при помощи оперативного вмешательства:
- Реконструктивные операции на артериях конечности (как правило, руки):
- аутовенозное шунтирование;
- эндартерэктомия (удаление закупорки артерии) с аутовенозной пластикой;
- шунтирование артерий аорто-подвздошно-бедренного сегмента синтетичсекими протезами.
- Рентгенэндоваскулярные операции (не показаны пациентам с тромбангиитом):
- стентирование;
- баллонная ангиопластика артерий.
Паллиативные операции (поясничная симпатэктомия и остеотрепанация), проводящиеся для улучшения качества жизни, и другие нехирургические методы лечения (генная и физиотерапия) не способны предотвратить прогрессирование сухой гангрены.
Саму гангренозную ткань необходимо убрать. Для этого проводят:
- малые ампутации — удаление пальцев или части стопы с некрозом;
- некрэктомию — поверхностное удаление некротического струпа до пределов тканей с удовлетворительным кровотоком.
В случаях обширного гангренозного поражения с потерей опороспособной стопы прибегают к ампутации голени либо бедра. Чтобы избежать подобного печального исхода, важно при первых же признаках гангрены без промедления обратиться к врачу: потерять конечность куда страшнее, чем её лечить. Особенно это относится к людям с сахарным диабетом и атеросклерозом: нельзя ждать, когда гангрена начнёт прогрессировать, иначе удаление поражённой конечности будет неизбежным.
Если всё же обширная гангрена стопы привела к потере её опороспособности, то в таких случаях целесообразно выполнение ампутации голени на уровне границы средней и верхней трети. В дальнейшем это позволит подобрать и использовать удобный протез.
Даже после ампутации гангрены, возникшей из-за закупорки артерий ноги, необходимо выполнить реконструктивную (шунтирующую) или рентгенэндоваскулярную операцию на артериях нижней конечности. Делается это с целью обеспечения кровотока для успешного заживления постампутационной культи голени.
При физических причинах гангрены (отморожение) или химических (внутриартериальное введение синтетичсеких наркотиков) лечение заключается в нормализации вязкости крови. Для этого проводится:
- антикоагулянтная и инфузионная терапия;
- профилактика синдрома полиорганной недостаточности;
- хирургическое удаление участка, поражённого сухой гангреной. [1][2][3]
Прогноз. Профилактика
Прогноз зависит от степени гангренозного поражения:
- при гангрене пальцев или небольших участков стопы конечность можно восстановить при реставрации кровотока, удалении омертвевших тканей и создании благоприятных условий для заживления;
- при тотальной сухой гангрене стопы показана ампутация на уровне голени, но с условием, что кровоток в голени достаточен для заживления постампутационной культи;
- при обширной гангрене голени пациенту показана ампутация ноги на уровне бедра.
Пятилетняя выживаемость при сухой гангрене сравнима с выживаемостью при злокачественных новообразованиях (например, раковой опухолью кишечника): к концу первого года после подтверждения диагноза "Критическая ишемия" (критическое снижение кровоснабжения) лишь 45 % пациентов имеют шанс сохранения конечности, а около 30 % продолжают жить после ампутации бедра или голени, а 25 % — умирают.
Тем не менее число больших ампутаций остаётся высоким, а их исходы — крайне тяжёлыми. Риск смертности в течение 30 дней после таких ампутаций составляет 4-30 %, а риск развития осложнений, таких как инфаркт миокарда, инсульт, инфекция, — 20-37 %. [1] [7] [10]
Реабилитация и протезирование
Трудности в реабилитации пациентов после ампутаций и протезирования у многих пожилых пациентов отрицательно влияют на отдалённые результаты и качество их жизни.
Период реабилитации зависит от объёма гангренозного поражения, качества заживления дефекта, сопутствующих соматических заболеваний, возраста пациента и его желания вернуться к полноценной жизни. Как правило, при успешном лечении и соблюдении всех рекомендаций врача длительность реабилитации составляет 3-6 месяцев.
На качество реабилитации также влияет питание. Поэтому в период восстановления рацион должен состоять из белковой и калорийной (но не жирной) пищи: из мяса индейки, рыбы, фасоли, творога и яиц. От жирной пищи во время реабилитации лучше отказаться.
Первичный протез подбирается после заживления раны культи. Затем, когда сформирована мышца культи, пациенту подбирают вторичный протез. Этим занимается врач-реабилитолог совместно с протезистом. [7] [8] [9]
Профилактика
Для предупреждения развития гангрены у предрасположенных к этому людей (например, лиц с сахарным диабетом, атеросклерозом), важно соблюдать меры профилактики:
- отказ от курения — эта пагубная привычка может привести к ухудшению кровообращения и закупорке сосудов;
- контроль уровня сахара в крови;
- проверка тела на наличие повреждений, их лечение и ежедневное наблюдение за их заживлением;
- незлоупотребление алкоголем.
Также для профилактики гангрены нужно избегать обморожений и иных внешних причин образования некроза.
Что такое эксфолиативный кератолиз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Похлебкиной Алевтины Алексеевны, педиатра со стажем в 6 лет.
Над статьей доктора Похлебкиной Алевтины Алексеевны работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Эксфолиативный кератолиз — это очаговое симметричное шелушение кожи на ладонях, поверхности пальцев и, реже, на подошвах. Заболевание характеризуется сухостью кожи и поверхностными пузырями, заполненных воздухом.
Также эксфолиативный кератолиз называют рецидивирующей фокальной ладонной десквамацией, сухим пластинчатым дисгидрозом и рецидивирующей ладонной десквамацией.

Заболевание широко распространено и часто носит хронический, но доброкачественный характер. Эксфолиативный кератолиз чаще встречается у детей и подростков, реже у взрослых. Нередко его ошибочно принимают за псориаз, экзему или хронический контактный дерматит. У людей с повышенной потливостью рук состояние ухудшается в тёплую погоду и может быть связано с гипергидрозом — усиленным потоотделением [1] .
Ранее эксфолиативный кератолиз называли дисгидротической экземой , и считалось, что заболевание вызвано нарушением работы потовых желёз. Эта связь уже опровергнута, но термин "дисгидротическая экзема" всё ещё используется [2] .
Дисгидротическая экзема, также называемая помфоликсом, может предшествовать эксфолиативному кератолизу. При этом состоянии на пальцах рук, ног, ладонях и подошвах образуются волдыри, наполненные жидкостью, и возникает сильный зуд [2] . Причина дисгидротической экземы неизвестна, но, вероятно, на развитие заболевания влияет множество факторов. В большинстве случаев причину и предрасполагающий фактор выделить невозможно [17] .
Причины эксфолиативного кератолиза
Предполагалось, что экфолиативный кератолиз может быть вызван грибковым поражением, но в дальнейших исследованиях эта гипотеза не подтвердилась.
Возможные провоцирующие факторы эксфолиативного кератолиза:
- трение и контакт с водой[3][6];
- мыло, моющие средства и растворители: химические вещества, содержащиеся в них, могут привести к появлению трещин и пузырей на руках;
- аллергия: продукты питания, загрязнение воздуха и другие вещества могут спровоцировать появление аллергии на коже;
- стресс: может не только вызвать, но и усугубить течение болезни;
- жаркий климат: при тёплой погоде потоотделение усиливается, что может привести к шелушению кожи;
- воздействие солёной воды;
- сухость кожи.
Эксфолиативный кератолиз не связан с дефицитом какого-либо витамина . Встречаются семейные случаи заболевания, однако генетическая роль в развитии эксфолиативного кератолиза изучена недостаточно [14] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эксфолиативного кератолиза
Эксфолиативный кератолиз часто протекает без выраженных симптомов и проявляется незначительным поражением кожи ладонно-подошвенной области [5] . Отшелушиванию кожи предшествует появление наполненных воздухом пузырей, которые никогда не бывают заполнены жидкостью [3] . В некоторых случаях заболевание начинается только с очагового шелушения кожи, без образования пузырей.
После вскрытия пузырей остаются широкие сетчатые, круглые или овальные очаги. Они шелушатся, распространяются по периферии и образуют большие округлые участки, напоминающие кружева.

Участки слущенного эпителия теряют защитную функцию, становятся красными, сухими и покрываются трещинками. Шелушению может предшествовать небольшой зуд или жжение, в некоторых случаях область слущенного эпителия становится болезненной [3] .
Высыпания всегда симметричные. Иногда на кончиках пальцев образуются глубокие трещины, кожа становится жёсткой и немеет — в таком случае для полного заживления потребуется 1—3 недели. Эксфолиативный кератолиз может повториться через несколько недель после того, как на месте отшелушивания образовалась новая кожа.
Патогенез эксфолиативного кератолиза
Эпидермис — верхний наружный слой кожи, состоящий из кератиноцитов. Эти клетки содержат белок кератин, необходимый для прочности и эластичности кожи. Когда кератин разрушается, прочность кожи снижается, из-за чего она начинает шелушиться.
Также в эпидермисе содержатся корнеодесмосомы — белковые структуры, которые соединяют кератиноциты в сеть. В верхнем роговом слое кожи количество таких структур обычно уменьшается. Это нормальный физиологический процесс. Он называется десквамацией. Благодаря нему клетки кожи отшелушиваются, при этом поддерживается постоянная толщина рогового слоя [8] .

Исследование 24 пациентов с эксфолиативным кератолизом показало, что заболевание может возникать из-за дисбаланса активности ферментов, участвующих в процессе десквамации, особенно на коже ладоней [3] .
Точный механизм развития эксфолиативного кератолиза неизвестен. Прояснить возможные генетические или приобретённые причины заболевания помогут дальнейшие исследования десквамационных ферментов и ингибиторов — веществ, подавляющих или задерживающих течение ферментативных процессов. К таким веществам относятся ингибитор секреторной лейкоцитарной протеазы (SLPI), альфа-2 макроглобулин-1 (A2ML1), сульфат холестерина и ион цинка.
Классификация и стадии развития эксфолиативного кератолиза
По МКБ-10 (Международной классификации болезней) дерматологи часто кодируют эксфолиативный кератолиз как L26, относя заболевание к "другим эксфолиативным состояниям".
Классификации и стадийности эксфолиативный кератолиз не имеет. Заболевание иногда может приобретать хроническое течение с периодами ремиссии и обострения.
Осложнения эксфолиативного кератолиза
Эксфолиативный кератолиз не вызывает системных проявлений или осложнений. При заболевании может повреждаться кожа, в результате чего присоединяется бактериальная инфекция. Её признак — красные пятна, которые превращаются в гнойнички и пузырьки. Пузырьки безболезненные и легко вскрываются, образуются желтоватые чешуйки, так называемые "медовые корочки". При этом может возникать зуд.

Диагностика эксфолиативного кератолиза
Диагноз "эксфолиативный кератолиз" ставится на основании данных клинического обследования и сбора анамнеза [15] . Некоторые пациенты отмечают, что состояние усугубляется после воздействия химических или физических раздражителей, таких как вода, мыло и моющие средства. Другие ассоциируют шелушение кожи с повышенным потоотделением.
Эксфолиативный кератолиз, вероятно, распространён, но часто протекает бессимптомно, поэтому врачи его наблюдают редко.
При осмотре отмечаются симметричные округлые участки шелушения на ладонях и, реже, на стопах. При этом воспаление на коже отсутствует.
Обычно дополнительное диагностическое тестирование не требуется. Однако в более сложных случаях, при подозрении на грибковое поражение, может потребоваться исследование с гидроксидом калия (KOH).
Биопсия кожи при кератолизе показывает расщепление и частично разрушенные корнеодесмосомы в роговом слое.
Патч-тесты , оценивающие потенциальную контактную аллергию , при эксфолиативном кератолизе отрицательны.
Дифференциальную диагностику проводят со следующими заболеваниями:
- различные формы дерматита рук, включая контактный дерматит, — для него характерен зуд, воздействие провоцирующих факторов в анамнезе, положительный ответ на гормональные мази;
- дисгидроз — сопровождается зудом, появлением трещин и везикул, наполненных жидкостью; — бляшки с чёткими границами бордово-красного цвета, выступающие над поверхностью кожи;
- дерматофития рук — изменение ногтей на руках и ногах, положительный ответ на противогрибковые препараты, не всегда симметричное поражение;
- простой буллёзный эпидермолиз — пузыри на разных участках кожи младенцев, возникающие после трения;
- ограниченный ладонный гипокератоз — редкое состояние, характеризуется центральной розовой областью с тонкой кожей на ладонях или подошвах стопы, по краям резкий переход к нормальной коже;
- пальмоплантарная кератодерма — возникает на коже стоп и кистей, характеризуется выраженным утолщением кожи [11] ;
- синдром акрального шелушения кожи — генетическое заболевание с пожизненным отслаиванием кожи.
Лечение эксфолиативного кератолиза
Причин возникновения эксфолиативного кератолиза может быть несколько, и не всегда они очевидны. Поэтому лечение болезни направлено на устранение симптомов и усугубляющих факторов. Это достигается защитой рук от физических или химических раздражителей ношением перчаток, когда это возможно.
Активное увлажнение кожи — важный, безопасный и эффективный метод лечения [10] . Наиболее подходящим способом для большинства пациентов являются кератолитические кремы, содержащие мочевину, молочную кислоту, лактат аммония или салициловую кислоту. Кремы с мочевиной увлажняют кожу и предотвращают её сухость. Кремы могут содержать мочевину 20 % или 40 %, 12 % лактата аммония, 6 % салициловой кислоты и 12 % молочной кислоты. Любой из них применяют до двух раз в день.

Приём наружных гормональных препаратов (стероидов) не требуется, так как воспаление отсутствует.
В некоторых исследованиях упоминается использование фотохимиотерапии с псораленом и ультрафиолетовым светом (PUVA), но только при тяжёлых случаях, так как риски этой терапии превышают пользу [9] .
PUVA-терапия заключается в приёме пациентом фотоактивного материала псоралена с последующим воздействием на кожу UVA лучей. Данных, подтверждающих пользу фототерапии при эксфолиативном кератолизе, на сегодняшний день недостаточно.
Возможные побочные эффекты PUVA-терапии: покраснение кожи вплоть образования пузырей, зуд; к редкими побочными эффектам относятся головная боль, головокружение, учащённое сердцебиение и слабость [4] .
Также в литературе встречаются данные о лечении эксфолиативного кератолиза ацитретином [7] [14] . Но для рутинного применения ацитретина в качестве лечения кератолиза информации пока недостаточно. Ацитретин — это производное витамина А, которым лечат псориаз.
Прогноз. Профилактика
Прогноз благоприятный. Обычно симптомы эксфолиативного кератолиза проходят самостоятельно или после прекращения контакта с провоцирующим фактором. Спустя несколько недель или месяцев формируется здоровая кожа. Однако через несколько недель может возникнуть рецидив.
Иногда кератолиз приобретает хронический характер и длится много лет подряд. В таком случае заболевание трудно поддаётся лечению. С возрастом эксфолиативный кератолиз возникает реже [2] .
Меры профилактики:
- избегать веществ, которые способствуют шелушению, например растворителей, антибактериального мыла и некоторых тканей;
- соблюдать гигиену рук и ног с частой стрижкой ногтей — это поможет избежать вторичного инфицирования;
- использовать перчатки при контакте с химическими веществами;
- наносить увлажняющие кремы для рук, особенно полезны кремы, содержащие мочевину, молочную кислоту или силикон.

Роль продуктов питания в развитии эксфолиативного кератолиза не доказана, поэтому соблюдать диету не нужно.

Шелушения на руках – сигнал о том, что кожа недостаточно увлажнена. В диагностике такой признак называется «ксероз». Причины сухости и шелушения кожи рук не всегда патологические. Часто это говорит только о том, что нужно сменить бытовые привычки. Если дискомфорт долго не проходит, симптомы нарастают, нужно обратиться к дерматологу для осмотра.
Причины шелушения кожи рук
Все причины сухости и дискомфорта можно разделить на бытовые и патологические. При бытовых помогает восстановление липидного баланса кожи при помощи увлажняющих кремов, питательных масок для рук и других косметологических средств. Если причина патологическая, потребуется лечение в комплексе.
Бытовые
Причины нарушения гидролипидного баланса и шелушения кожи на ладонях, пальцах рук:
- интенсивное солнечное излучение – УФ-лучи способны разрушать коллаген и эластин в глубинных слоях кожи;
- жесткая вода, агрессивный щелочной рН мыла – ПАВ разрушают липидную оболочку кожи;
- сухой воздух – обладатели чувствительной кожи страдают от сухости и шелушения в сезон отопления без увлажнителя воздуха;
- горячие ванны – длительный прием ванны разрушает секрет сальных желез.
На состояние кожи рук влияют и антисептики, санитайзеры с содержанием спирта от 60%. При меньшей концентрации они малоэффективны, но такое содержание этанола разрушает липидный защитный слой эпидермиса. Регулярное применение антисептика провоцирует шелушения, покраснения, ощущения стягивания и дискомфорт.
Достаточно подобрать мыло с нейтральным рН, натуральный питательный крем и нормализовать микроклимат, чтоб избавиться от дискомфорта. А для защиты от бактерий – подобрать антисептик с пантенолом, растительными экстрактами и эфирными маслами.
Патологические
В дерматологии сухость и покраснение рук – симптом многих заболеваний кожи, но может указывать и на расстройства других систем организма:
-
– воспалительно-аллергическое поражение;
- ихтиоз – дерматоз с нарушением процесса ороговения; – аутоиммунное неинфекционное заболевание;
- фолликулярный кератоз, «гусиная кожа» – поражает внешнюю сторону ладони с волосяными фолликулами.
Шелушение рук может сопровождать болезни щитовидной железы, желудочно-кишечного тракта. Отдельная категория – психосоматика покраснения и зуда кожи рук. Потому дифференциальную диагностику проводит только квалифицированный, опытный врач, способный правильно интерпретировать сигналы организма.

Обратитесь к специалисту, если проблема нарушает привычный ритм жизни, мешает спать, или состояние рук не улучшается после принятия минимальных мер. Особенно важно получить консультацию как можно скорее, если симптомы усиливаются, а сухость сопровождается краснотой, появлением язвочек, воспалений, пузырьков.
Сопутствующая симптоматика
Зачастую ксероз – временное явление, беспокоящее в холодное время года. Интенсивность проявления зависит от общего состояния организма, возраста, наличия патологических причин. О том, что состояние спровоцировано болезнью, могут сказать дополнительные симптомы:
- покраснение, которое распространяется на соседние участки кожи;
- ощущение стягивания, дискомфорт;
- микротрещины;
- сморщенная, обезвоженная кожа;
- усиливающийся зуд;
- появление ран, язвочек, которые с трудом заживают;
- загрубение кожи, утолщение верхнего слоя.
В зависимости от патогенеза заболевания, дерматолог назначит комплексную схему лечения с процедурами и препаратами.
Лечение сильного шелушения рук
Распространенные патологии кожи на руках лечат кремами и мазями с гормональным составом. В схему терапии могут входить витамины и антибиотики.

Во время осмотра дерматолог оценит состояние кожного покрова, определит причину и порекомендует дополнительные меры, которые облегчат состояние:
- реже принимать горячие ванны подолгу;
- увлажнять кожу рук маслами;
- избегать мыла с агрессивным рН;
- использовать полотенца из натуральной ткани.

Общеукрепляющие процедуры способствуют быстрому выздоровлению. Важно нормализовать режим питания и сам рацион, повышать защитные функции организма и улучшать обмен веществ. Этому способствуют физические упражнения, иглорефлексотерапия, массажи, гирудотерапия, эффективность которых доказана при кожных заболеваниях.
Читайте также:

