Что делать если на коже сходит краска
Обновлено: 02.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Депигментация кожи - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Депигментация – это нарушение обмена меланина, при котором появляются участки неравномерно окрашенной кожи.
Меланин – это пигментное вещество, содержащееся в клетках кожи (меланоцитах), которое защищает организм от воздействия ультрафиолетовых лучей.
Основная проблема людей, страдающих депигментацией, – психологический дискомфорт, связанный с видом и локализацией белых пятен. Однако при выраженном недостатке меланина даже небольшое воздействие солнечных лучей может привести к ожогам.
Меланин придает окраску волосам, коже, радужной оболочке глаз. Различают ахромию – полное отсутствие меланина в коже и гипохромию – уменьшение количества меланина в меланоцитах.
Депигментация может быть врожденной. В таком случае речь идет об альбинизме, при котором меланин практически отсутствует в клетках кожи, ее производных и в радужной оболочке глаз.

Например, депигментация участков кожи после травм, термических и химических ожогов. Витилиго является еще одной разновидностью потери цвета кожи. Витилиго – это заболевание, которое характеризуется появлением участков депигментации разных форм и размеров. Они могут быть как единичными, так и множественными, чаще молочно-белого цвета. Очаги могут возникнуть на любом участке кожи, но чаще локализуются на коже век, периорбитальных областях, шее, в подмышечных впадинах, в области суставов. У части пациентов отмечают обесцвечивание волос в зонах депигментации. Редко появление пятен сопровождается зудом и шелушением.

Приобретенные депигментированные пятна в течение жизни могут оставаться одного размера, могут увеличиваться и сливаться друг с другом, некоторые могут исчезать, при этом появляются новые на других участках тела.
Чаще всего причиной депигментированных пятен на коже являются наследственные нарушения пигментного обмена.
К ненаследственным факторам возникновения белых пятен относятся: эндокринологические нарушения, аутоиммунные поражения, различные дерматологические заболевания, длительная стероидная терапия, посттравматическая депигментация, воспалительные процессы, дефицит железа и витамина В 12 .
Депигментация может быть единственным симптомом, а может быть следствием перенесенного кожного заболевания или травмы.
- альбинизм;
- витилиго;
- псориаз;
- аллергические реакции кожи;
- системные заболевания (например, системная красная волчанка);
- депигментация при меланоме;
- поствоспалительная депигментация;
- грибковые заболевания кожи;
- депигментация на фоне приема некоторых лекарственных препаратов.
При обнаружении участков кожи с недостаточным окрашиванием следует проконсультироваться с дерматологом. Депигментации могут сопутствовать различные неврологические нарушения, в таком случае потребуется консультация невролога и терапевта ( педиатра , если нарушения пигментации кожи возникли в детском и подростковом возрасте). По показаниям назначают консультации других специалистов.
В зависимости от типа нарушения пигментации и сопутствующих симптомов врач может назначить различные методы обследования.
Иногда достаточно визуального осмотра дерматологом и использования лампы Вуда (люминисцентной). Лампа необходима для дифференциальной диагностики депигментации с грибковыми поражениями кожного покрова. При дерматологических заболеваниях проводят соскоб с кожи.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.
При подозрении на более тяжелую патологию врач может назначить биопсию депигментированных участков кожи с гистологическим и цитологическим исследованием, когда изучают структуру кожи, определяют количество меланоцитов на участке гипопигментации, проводят поиск патологических элементов кожи.
При наличии показаний может быть назначен анализ крови для оценки гормонального фона. Исследуют уровень гормонов в крови: адренокортикотропного гормона (АКТГ) , тироксина – Т4 , трийодтиронина – Т3 , тиреотропного гормона – ТТГ , определяют в сыворотке крови уровень антител к тиреопероксидазе и антител к тиреоглобулину . Для поиска сопутствующей патологии исследуют уровень глюкозы крови натощак, функцию печени и почек (печеночных ферментов – АЛТ , АСТ , уровень билирубина , белка крови , уровень креатинина , мочевины ), проводят клинический анализ крови для исключения анемической гипопигментации. Для выявления сопутствующей аутоиммунной патологии целесообразно исследование на содержание в сыворотке крови антинуклеарных антител , антител к париетальным клеткам желудка .
Возможно назначение компьютерной томографии и магнитно-резонансной томографии для поиска опухолевидных образований головного мозга, приведших к нарушению пигментного обмена.
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
При подозрении на аллергическую природу нарушения пигментации кожи проводят тесты для выявления аллергии и типа аллергена .
При сочетании депигментации с кожными новообразованиями требуется осмотр дерматологом для исключения злокачественного перерождения опухолей.
Целью лечения депигментированных пятен является улучшение качества жизни и психологического комфорта пациента.
Часто эти люди страдают из-за особенностей внешности и несоответствия стандартам красоты. Для решения этой проблемы необходимо замедлить прогрессирование заболевания или уменьшить активность патологического процесса. С этой целью при витилиго используют топические (местные, наружные) медикаментозные средства. В случае отсутствия эффекта назначают ультрафиолетовую терапию или облучение ультрафиолетовым эксимерным светом. Взрослым пациентам при неэффективности терапии могут назначить ПУВА-терапию с применением фотосенсибилизатора. При этом на тело наносят специальный препарат и затем проводят длинноволновое ультрафиолетовое облучение. Комплексная терапия помогает восстановить пигментацию в очагах витилиго и уменьшить площадь депигментированных участков.
На сегодняшний день эффективных методов терапии альбинизма не существует. Людям с этой патологией необходимо контролировать состояние кожи и зрения. Необходимо защищать кожу от солнечных ожогов и соблюдать рекомендации офтальмолога по защите глаз от солнечных лучей. Если депигментированные пятна возникли вследствие грибковой инфекции (например, лишая), необходимо провести полную дезинфекцию помещения и предметов, находящихся в пользовании больного, соблюдать правила гигиены. Врач в этом случае может назначить антимикотики (противогрибковые препараты), которые сокращают срок лечения и предотвращают рецидив.
При аллергической природе депигментации исключают аллерген, назначают гипоаллергенную диету и используют местные препараты для лечения кожной аллергии.
Лечение депигментации – долгий и кропотливый процесс.
Правильную терапию может назначить только дерматолог. Самостоятельное лечение чаще всего неэффективно, т. к. без определения истинной причины появления белых пятен на коже невозможно подобрать верную тактику лечения.
Динамику изменения формы и размера пятен можно фиксировать с помощью фотографирования. Оценку цвета и размеров пятен проводит лечащий врач. Во избежание возникновения депигментации, при солнечной погоде для защиты кожи следует использовать специальные крема с показателями фотозащиты SPF (Sun Protection Factor) от 30 и выше.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
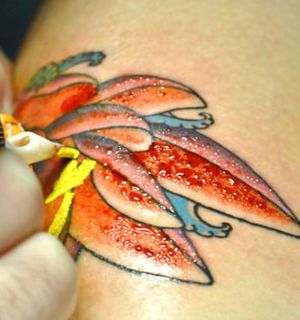
Идеальный результат – это когда пигмент распределяется равномерно, без пробелов, а клиент доволен насыщенностью и цветом татуировки. Составляющими отличного результата являются: профессионализм мастера и идеальная кожа клиента.
Если в первые часы после процедуры из тату выходит краска, это распространенное явление, особенно если краситель концентрированный. Стоит понимать, что это лишь незначительное количество пигмента, смешанного с лимфой.
Нередко требуется проведение коррекции, когда при заживлении татуировки сходит краска. Иногда лимфа не дает в достаточной мере ввести краску, и тогда требуется применение анестезии с сосудосуживающим эффектом. По неопытности некоторые мастера работают с верхним слоем кожи, поэтому краска полностью сходит вместе с корочками при заживлении.
Профессиональный мастер постоянно контролирует оптимальную глубину внесения краски. Если на коже имеются рубцы, необходимо применять особую технику, чтобы рисунок не исчез. Важным условием достижения качественного результата, чтобы пигмент не отваливался от тату, является соблюдение правильного ухода после процедуры. Срывание корочек, расчесывание, контакт с водой вызывают осложнения при заживлении и снижают качество рисунка.
Причины частичного выхода пигмента
- Неправильная техника нанесения.
- Внесение краски в самый верхний слой кожи.
- Высокий уровень выделения лимфы.
- Нанесение на рубцовую или фиброзную ткань.
- Неправильный уход за тату после нанесения.
При возникновении проблем необходимо понять, почему отпадает пигмент, и провести коррекцию.
Как избежать схода краски?
Нанесение тату является вмешательством, которое сопровождается выделением лимфы, локальным повышением температуры и отечностью. После процедуры мастер смазывает кожу заживляющей мазью с антисептиком и накладывает специальный компресс. При заживлении необходимо обеспечить тщательный и правильный уход, чтобы не образовывалось корочек. Если они возникли, их нельзя сдирать, иначе не избежать пробелов в рисунке.

Через 5-8 дней татуировка начинает шелушиться, аналогично солнечному ожогу, и чесаться. В этот период нельзя отшелушивать и сдирать кожу. Она должна сходить естественным путем. Краски могут несколько побледнеть, но спустя три недели наберут насыщенность.
В период восстановления необходимо использовать мазь, которая защитит кожу от пересыхания. Наносят средство тонким слоем, чтобы не препятствовать дыханию кожи. Длительность заживления зависит от особенностей организма, типа кожи, места, где выполнена тату. Обычно полное заживление происходит через 1 месяц, не последнюю роль играют и климатические условия. Главным требованием для достижения хорошего результата является обеспечение надлежащего ухода.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Проблемная кожа - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
В дерматологии устойчивый термин «проблемная кожа» применяется для обозначения вполне определенного спектра косметических проблем: в первую очередь, это повышенная сальность кожи и связанные с ней проблемы, а также сухость кожи и ее возрастные изменения.
В широком смысле «проблемная кожа» – эта любая кожа с косметическими дефектами, вызванными внешними (воздействие окружающей среды) или внутренними (заболевания) факторами.
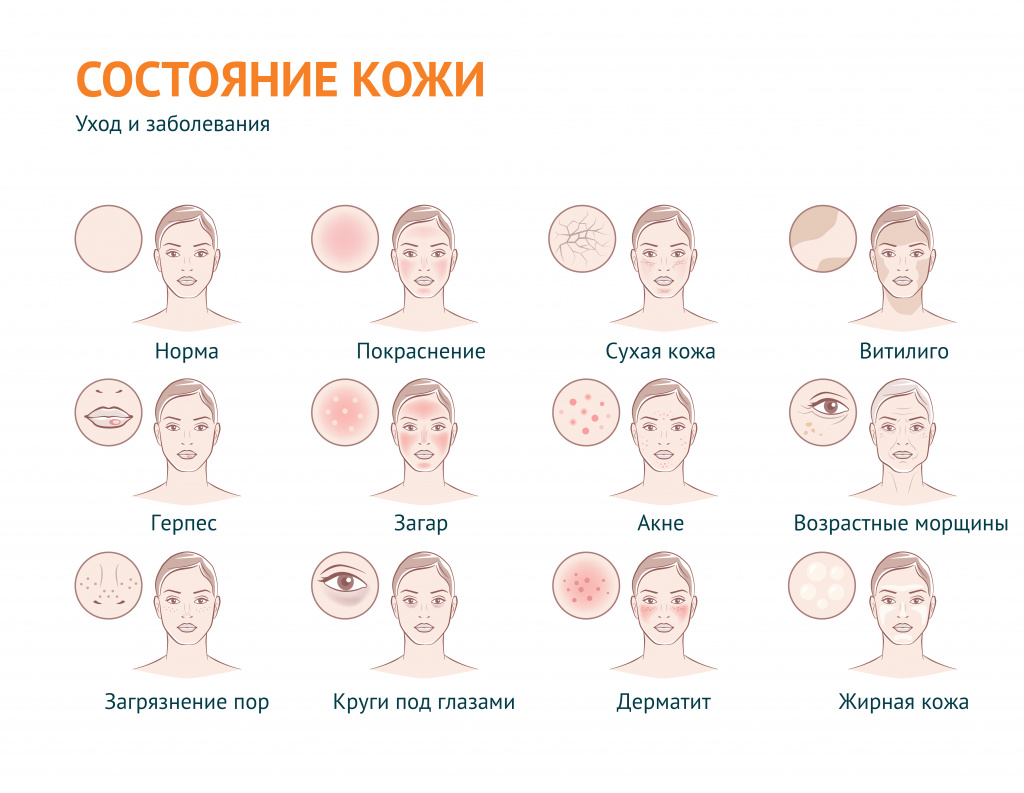
Под этим выражением подразумевают также наличие морщин и растяжек, пигментных пятен и веснушек, бородавок, шрамов, рубцов, сосудистых звездочек, грибковых поражений, бледности или покраснения и т. д.
Проблемная кожа может появиться в подростковом возрасте и быть следствием гормональной перестройки организма или (если речь идет о взрослом человеке) быть индикатором определенных заболеваний.
Жирная кожа – кожа с характерным сальным блеском, вызванным гиперсекрецией сальных желез. Поры жирной кожи расширены и, как правило, закупорены сальным секретом и загрязнениями (так называемыми «комедонами»). Нередко на жирной коже появляются акне (прыщи) – воспаление волосяного фолликула и сальной железы или их разновидности – фурункулы (когда в процесс воспаления вовлекается окружающая ткань). На лице наиболее предрасположена к появлению акне Т-зона – лоб, нос, подбородок. Как правило, на этих участках сальные железы более активны. На теле прыщи чаще всего появляются в пространстве между лопатками или в районе трицепсов.
О чем свидетельствует появление прыщей.
- Прыщи и избыточное оволосение по мужскому типу у женщин: возможная причина – гиперандрогения. Необходимо исследовать уровень половых гормонов.
- Прыщи у беременных чаще всего связаны с гормональной перестройкой организма.
- Белые высыпания у грудных детей могут быть связаны с избытком гормонов в молоке матери. В этом случае нужно проконсультироваться с педиатром.
- Большое количество закупоренных сальным секретом пор не только на лице, но и на теле может указывать на сниженную функцию щитовидной железы. Диагноз ставит эндокринолог.
Сухая кожа. Ксероз, или сухость кожи – это проблема, связанная со сниженным содержанием влаги в роговом слое эпидермиса. В такой коже замедляется метаболизм (обменные процессы). При этом нарушается ее барьерная функция. Кожа становится чувствительной к воздействию внешних факторов, быстро теряет упругость.
Сухой кожа лица, как правило, становится за пределами Т-зоны. На теле сухости часто подвержена кожа живота, поясницы, ног.
Комбинированная кожа. При этом типе кожи зоны наибольшей активности сальных желез лоснятся от кожного сала, остальные участки могут быть сухими, истонченными, склонны к появлению морщин и уязвимы перед внешними факторами.
Возрастная кожа. Чаще всего так называют сухую, истонченную кожу со сниженным тургором. Признаками возрастных изменений могут служить не только морщины, но и гиперпигментация, участки неравномерной пигментации, сосудистые пятна и т. д.
Жирная кожа, склонная к появлению прыщей, не обязательно связана с патологическим процессом. Часто это «визитная карточка» подросткового возраста (13-15) лет. У взрослых данная проблема требует более пристального внимания, поскольку может быть вызвана эндокринными нарушениями (например, болезнями щитовидной железы или гипофиза), заболеваниями желудочно-кишечного тракта, погрешностями в диете, злоупотреблением жирной пищей и простыми углеводами (продуктами, содержащими сахар в больших количествах).
- холецистит;
- колит;
- запоры;
- заболевания печени;
- гиперандрогения (повышенная выработка мужских гормонов);
- гипертрихоз (избыточный рост волос);
- сахарный диабет.
Особенно настороженно следует отнестись к появлению прыщей в детском возрасте (от двух до семи лет) лет. В этом случае следует исключить опухолевые образования надпочечников.
Проблема сухой кожи может быть возрастной (появляется у женщин в период менопаузы), носить перманентный характер либо быть связанной с сезонными климатическими колебаниями и т. п. Однако иногда сухость кожи может быть вызвана нарушениями питания (в частности, нехваткой витаминов А и Е), курением, злоупотреблением кофе, приемом некоторых лекарственных препаратов (например, диуретиков). Но не стоит забывать о том, что такое состояние кожи может быть одним из симптомов серьезных заболеваний, например, сахарного диабета, аллергии и целого ряда тяжелых хронических кожных болезней.
«Возрастная кожа» может появляться не только по мере естественного старения, но и в результате определенных заболеваний. В списке недугов-провокаторов традиционно лидируют сахарный диабет, гипотиреоз, заболевания половых желез, гипоталамо-гипофизарный синдром, легочные патологии, вызывающие кислородное голодание кожи.
Для начальной диагностики обратитесь к дерматовенерологу или терапевту. Возможно, после сбора анамнеза и получения результатов диагностики вас направят к другим специалистам – эндокринологу, гастроэнтерологу, хирургу или аллергологу.
Чаще всего выяснение причины проблемной кожи начинается со стандартных лабораторных исследований – клинического и биохимического анализа крови.
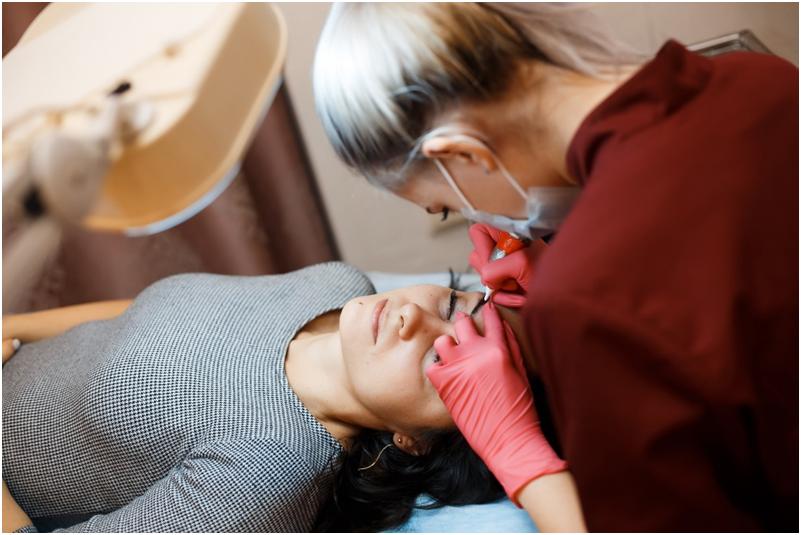
У перманентного макияжа много преимуществ. Однако реабилитация не обойдется без определенных неудобств. Обеспечить качественный результат позволит правильный уход за кожей в период заживления. При правильном уходе на коже могут быть только шелушения или сход пленочки. Но иногда, при нарушении правил ухода, на пигментированном участке могут появляться корочки. Почему формируется струп и возможна ли регенерация кожи без его возникновения? Через сколько дней сходит корочка после татуажа бровей, губ и век? На эти вопросы ответят квалифицированные мастера нашей студии.
Почему появляются корочки
Образование корочки после перманентного макияжа бровей, губ, век – это вполне естественная реакция организма, которая является важной частью регенерации.
Во время татуажа мастер прокалывает кожу тонкой иглой и вводит через нее пигмент. Игла повреждает эпидермис, кровеносные сосуды, соединительные ткани. В ответ кожа реагирует естественными защитными процессами, которые проявляются в виде воспаления, покраснения, боли, отека. При этом на поврежденный кожный покров выделяется незначительное количество крови и лимфы. Именно они и формируют пленочку, корочки или струп, которые защищают кожу в период ее восстановления.
На результат перманентного макияжа бровей корочки влияют крайне негативно. Это же касается татуажа губ и век. Последующее отхождение струпа искажает результат работы мастера, приводит к неравномерному распределению пигмента, формированию белых пятен, нечетких контуров. Грамотный специалист во время коррекции проанализирует ситуацию и исправит недочеты. Однако намного лучше предотвратить формирование плотного струпа с помощью грамотного ухода.
Этапы заживления кожи после перманентного макияжа
Этапы заживления и восстановления кожи по дням в усредненном варианте выглядят следующим образом:
- 1 день. Возникает небольшая припухлость, отек, покраснение, появляется незначительный болевой синдром. В некоторых случаях заметно выделение сукровицы. Пигмент яркий и насыщенный, контур – четкий, аккуратный.При отеке можно приложить холод или принять таблетки от аллергии - они снимают отек.
- 2-3 день. Снижается выраженность отека и красноты. Если уход не соответствовал рекомендациям мастера, на месте нанесения татуажа губ, бровей или век появляются корочки. Цвет темнеет, приобретает еще более выраженный оттенок.
- 4-5 день. Полностью проходит боль и отечность. Начинает сходить верхний слой на месте перманентного макияжа. Если полностью придерживаться предписаний специалиста, после татуажа бровей и других участков не будет отхождения корочек, так как они просто не сформируются. Вместо них сойдет тонкий слой дермы. Пигмент значительно светлеет.
Когда сходят корочки после татуажа
Нельзя точно сказать, сколько держатся корочки после татуажа бровей, губ и век. Для каждой лицевой зоны сроки будут разными. Струп будет закрывать поврежденный участок и препятствовать проникновению инфекций в течение нескольких дней.Период отхождения корок также зависит от возраста, иммунитета, гормонального фона, скорости метаболизма и других факторов.
Однако существуют ориентировочные показатели. Так, после татуажа губ шелушение прекращается через 7-10 дней. После татуажа бровейждать,когда сойдут пленочки, придется около 3-5 дней. Восстановление кожи в области век требует около 4-5 дней. При этом для полной регенерации любой зоны требуется около 3х недель.
Не нужно переживать, если пигмент светлеет и становится неравномерным после того, как сходят корочки после перманентного макияжа бровей, губ или век. Зачастую выходит около 40% оттенка. Пигмент будет проявляться в течение следующих 2-3 недель и станет более выраженным. На коррекции мастер устранит недостатки, подберет подходящую насыщенность цвета.

Почему нельзя отдирать корочки после татуажа
Удаление струпа и шелушений должно проходить только естественным путем. Сдирать корки самостоятельно нельзя. Это испортит внешний вид, навредит здоровью.
Так почему же нельзя отдирать корочки после татуажа бровей, губ и век?Основные причины:
- возникнет вероятность инфицирования поврежденного участка кожи;
- усилится болевой синдром;
- может появиться шрам или рубец;
- продлится процесс заживления;
- организм начнет активно восстанавливать поврежденный участок, выводя при этом пигмент из эпидермиса вместе с сукровицей;
- цвет станет неравномерным, оттенок чрезмерно посветлеет, появятся белые пятна.
Если клиентка содрала корочку после татуажа случайно, например, украшениями или одеждой, мастера рекомендуют обработать участок антисептиком и продолжить ухаживать за кожей по предписанной схеме.
Как ухаживать за кожей, чтобы после татуажа не появлялись корочки
Правильный уход позволит избежать появления корочек после татуажа бровейи других лицевых участков. Необходимо строго придерживаться следующей схемы проведения уходовых процедур:
- Утром и вечером промывать лицо прохладной водой и антибактериальным мылом. Аккуратно промакивать участок бумажным полотенцем или дать ему просохнуть самостоятельно.
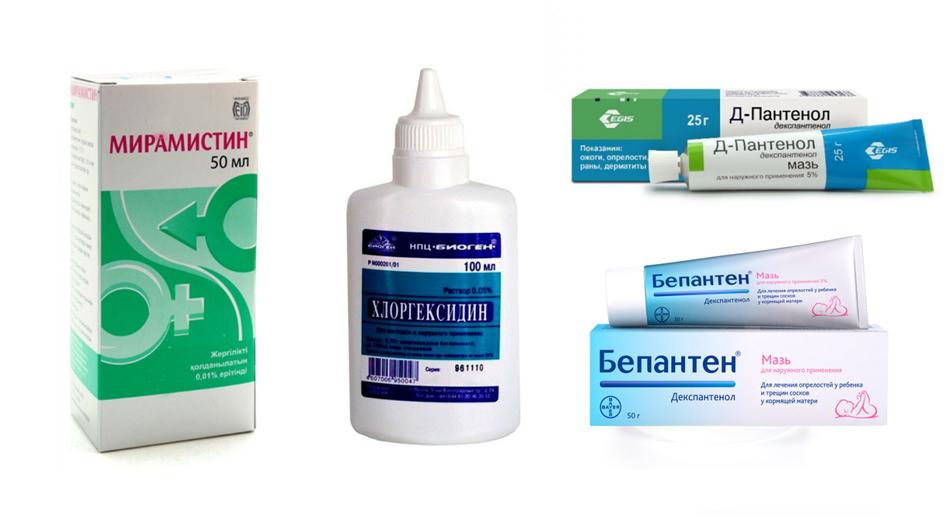
- Высушенную кожу обрабатывать Хлоргекседином или Мирамистином.
- На сухой участок наносить мазь Декспантенол. Именно мазь, потому что крем не дает должного питания и увлажнения кожи. Можно также использовать Депантенол, Бепантен или Пнетнол-Тева.
- Если в области перманентного макияжа появляется чрезмерная сухость, например, после сна, нужно увлажнить участок косметическим вазелином и оставить средство на коже на 30 минут.Или просто использовать только мазь.
Такие процедуры нужно выполнять в течение 7-10 дней. В течение первых четырех дней мазь нужно наносить каждые 2-3 часа. После можно сократить количество обработок до 3-4 раз в день и использовать средство еще около 4-6 дней.
Запрещено распаривать кожу, расчесывать область, тереть полотенцем, ватой или салфетками, протирать участок перекисью, растворами с содержанием спирта и другими препаратами, которые не назначал специалист. От посещения бани, сауны, бассейна, солярия, пляжа также нужно воздержаться. При соблюдении всех правил, дерма быстро восстановится, а эстетичный результат будет радовать в течение 2-5 лет.

Татуаж – это введение под кожу цветного пигмента при помощи тонкой иглы. Глубина – примерно 0,5-1 мм, область воздействия – волосистая часть бровей. Если форму бровей нужно изменить, то краска вводится и за границами роста волос. Это также часто делается, если от природы брови очень тонкие и требуется сделать их шире.
В первые дни после процедуры татуажа (перманентного макияжа) бровям нужен уход. Поврежденная кожа не должна подвергаться агрессивному воздействию. Кроме того, до окончания заживления брови выглядят не очень красиво. Поэтому запланируйте несколько дней «домашнего» режима после процедуры. Если выхода на улицу не избежать, купите большие солнечные очки, закрывающие брови.
Процесс заживления
Сразу после введения пигмента кожа воспаляется, краснеет, отекает, но на следующий день он спадает. Это естественная реакция дермы на множественные проколы иголкой. Зона обработки может слегка «кровить», из нее выделяется сукровица. Весь процесс заживления при соблюдении правил и рекомендаций занимает до 10 дней. Однако этот срок сугубо индивидуален. Главное следовать указаниям специалиста, проводившего процедуру.
Как правильно ухаживать за бровями сразу после процедуры татуажа?
После нанесения перманентного макияжа мастер нанесет на брови плотный слой вазелина или другой защитной мази. Первые два часа кожа должна отдохнуть, поэтому делать ничего больше не нужно.
Через два часа зону татуажа промойте прохладной водой. Для смыва защитной мази используйте антибактериальное мыло. Ни в коем случае не скрабируйте, это только сильнее травмирует раздраженный участок. Через пять минут на сухую кожу нанесите мазь «Бепантен» или «Депантенол» тонким слоем.
Важно! Если наносить мазь обильно, можно создать «парниковый эффект», что негативно скажется на состоянии бровей и доставит дискомфорт.
В первые 3-4 дня кожу нужно обрабатывать каждые 2-3 часа. Порядок действий:
- мягкой безворсовой сухой салфеткой удалите остатки мази, не растирая кожу и не надавливая;
- аккуратно (без нажима) нанесите «Хлоргексидин» или другой антисептик по рекомендации мастера;
- подождите 10-15 минут;
- тонким слоем нанесите «Бепантен» или «Депантенол».
Важно! Нельзя наносить на кожу перекись водорода и средства, содержащие спирт.
В раннем восстановительном периоде нельзя выщипывать волоски в зоне нанесенного перманентного макияжа, чесать брови. Надо исключить лишнее воздействие воды, особенно из водоемов, так как можно занести инфекцию. Нельзя плавать в бассейне – добавки для дезинфекции воды могут повредить татуаж. От посещений бани, сауны также придется воздержаться.
Отечность – это нормальное явление. Однако она должна пройти за 1-2 дня. Если этого не произошло, примите антигистамин. Эффекта сонливости на дает, например, «Зодак». Также может возникать боль, ее купируют простыми обезболивающими.
Важно! Если болевой синдром очень сильный, обратитесь к мастеру, который проводил татуаж, или к врачу-дерматологу.
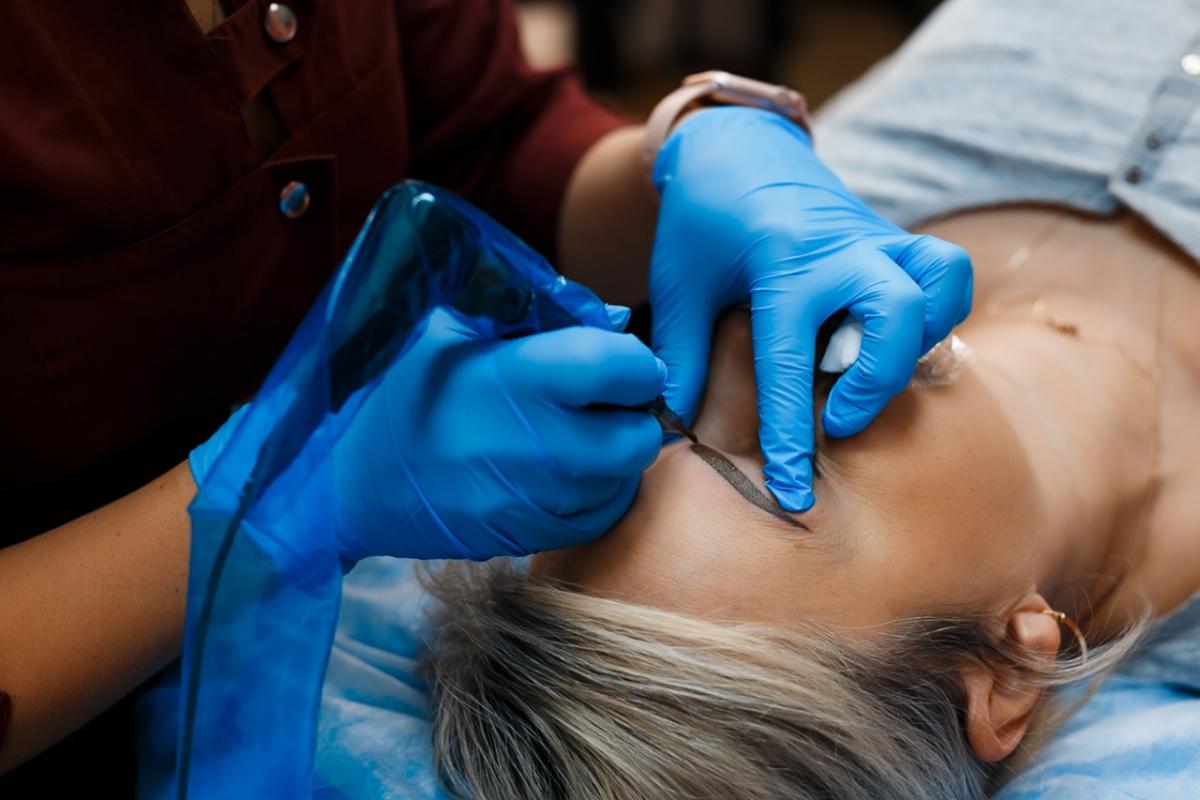
Как ухаживать за бровями после перманентного макияжа через 3-4 дня?
С пятого дня мазать кожу заживляющими мазями достаточно 3-4 раза в сутки. Полный курс – 7-10 дней. Примерно через 3-4 дня после татуажа кожа сходит, что служит подтверждением тому, что процесс заживления идет правильно.
На утро бывает ощущение сильно пересушенной кожи. В этом случае можно тонким слоем на полчаса нанести вазелин. После этого – стандартная обработка.
В первую неделю нельзя наносить косметику на область бровей, потому что это неизбежно травмирует кожу, забивает поры и требует тщательного смывания.
Чего делать нельзя?
- Примерно 10 дней нельзя распаривать зону обработки, ходить в баню и сауну, использовать скрабы.
- Нельзя чрезмерно увлажнять кожу, если она воспалена.
- Кожу желательно оберегать от морской воды, обветривания.
- На 2-3 недели исключите загар – естественный и в солярии. В следующие 3-6 месяцев перед выходом на солнце на брови нужно наносить солнцезащитный крем.
Не следует использовать питательные кремы. Они нередко имеют спиртовую основу и не способствуют заживлению, а наоборот тормозят процесс.
Какие мази использовать?
Подходят мази «Бепантен», «Депантенол», средства от ожогов с содержанием декспантенола. Иногда мастера рекомендуют оксолиновую мазь – она дополнительно защищает от вирусов.
В составе средства должны быть натуральные ингредиенты. Не применяйте продукты на спиртовой основе. Помните, что некоторые мази создают отрицательный эффект и перед применением консультируйтесь со специалистом.
Читайте также:

