Что делать если кровь попала под кожу
Обновлено: 23.04.2024
Вероятность инфильтрации и экстравазального введения значительно уменьшается, если медицинская сестра понимает причины этих явлений, правильно выбирает вену для пункции или катетеризации и оборудование, а также тщательно следит за пациентом.
В соответствии со стандартами сестринской практики, инфильтрацией называется непреднамеренное введение раствора лекарственного средства в ткани, окружающие вену. Такие лекарственные средства могу вызывать раздражение окружающих тканей, если они окажутся в подкожной клетчатке, если же они выливаются на кожу, может развиваться контактный дерматит. Экстравазация — это введение значительного количества раствора лекарства мимо вены, и в некоторых случаев она сопровождается даже тканевыми некрозами.
В связи с этим, надо помнить, что некоторые растворы лекарственных средств не предназначены для ведения в периферические вены. Инфильтрация и экстравазация возникают чаще всего тогда, когда катетер не полностью находится в просвете вены, или же в стенке вены есть разрыв, который способствует утечке раствора. Причины этого явления:
- Катетер введен в вену неправильно;
- Вена повреждена, вокруг имеется отек клетчатки, который препятствует правильному току крови, раствор задерживается и вытекает в окружающие ткани;
- Внутри вены или вокруг катетера формируется тромб, который задерживает раствор, он выходит в окружающие ткани. Также при этом развиваются флебит или тромбофлебит;
- Катетер прокалывает или развивает противоположную стенку вены, что также может сопровождаться флебитом или тромбофлебитом;
- Катетер вытягивается из просвета вены при движении пациента или вследствие ненадежной фиксации.
Хотя чаще всего инфильтраты и экстравазаты возникают при инфузии в периферическую вену, эти осложнения могут развиваться и при использовании центральных венозных катетеров и имплантируемых портов. В этом случае последствия могут быть катастрофическими вследствие большого объема используемого раствора, и еще потому, что эти устройства используются для введения концентрированных и вязких растворов.
В большинстве случаев инфильтраты не приводят к тяжелому поражению тканей, но для пациента они очень некомфортны. Также приходится удалять катетер из вены и устанавливать новый, что может уменьшить число потенциально доступных вен, отнимает время и увеличивает затраты.
Самые серьезные последствия наступают, когда вне просвета сосудов оказываются раздражающие растворы, например, содержащие кальций, калий или препараты для химиотерапии. Повреждение тканей может напрямую зависеть от рН раствора: сильно щелочные или кислые растворы вызывают самые настоящие химические ожоги. Значительно концентрированные лекарственные препараты могут даже вызывать некроз тканей.
Степень повреждения при инфильтрации или экстравазации может зависеть от того, как быстро будут предприняты все меры, так как даже небольшое количество жидкости создает компрессию и повреждение. При раннем выявлении и лечении инфильтратов и экстравазатов можно предупредить повреждение нервов и тканей, и предупредить хирургическое вмешательство. Неспособность своевременно распознать эти осложнения может привести к стойкой деформации, и потере функции, даже в том случае, если пациенту будет проведена реконструктивная операция. Часто такие ошибки заканчиваются судебным процессом.
Чтобы избежать проблем, нужно быть настороженным в отношении признаков и симптомов инфильтрации и экстравазации, которые включают в себя:
- «Надутую» кожу, которая выглядит блестящей, натянутой и плотной;
- Отек в месте введения иглы или катетера;
- Холодная наощупь кожа;
- Дискомфорт;
- Замедление или прекращение инфузии;
- Утечка раствора лекарственного препарата вокруг места введения или под повязкой;
- Если над местом инфузии наложить жгут, инфузия не прекращается;
- Нет тока крови по катетеру, если пережать вену и опустить пакет с раствором (наличие крови не исключает инфильтрацию).
Дискомфорт и жжение при инфузии раздражающего или вязкого раствора может указывать на повреждение сосуда. Жалоба на боль в месте установки катетера или иглы в вену — это основной признак того, что нужно быстро вмешиваться. В этом случае необходимо принять следующие меры:
- Прекратить инфузию;
- Если нет противопоказаний, установить катетер в вену на другой руке;
- При инфильтрате — наложить компресс, если произошла экстравазация, особенно хлорида кальция — срочно приглашайте врача.
До введения вязкого, могущего вызвать сужение сосуда, или токсичного раствора лекарственного средства, необходимо знать, какие нейтрализующие вещества (антидоты) применяются при экстравазации и инфильтрации.
Для предотвращения инфильтрации, нужно выбирать подходящую вену. Выбирайте гладкую и упругую вену, которая не похожа на веревку с узлами. Избегайте сгибательных поверхностей суставов, так как здесь смещение катетера происходит особенно часто. Если такое место — единственное, куда можно установить катетер, используйте шину. Если пациент в сознании, инфузия долгая, а ему хочется двигаться, и например, читать книжку, то лучше избегать использования вен кисти.
Чаще всего оптимально катетеризировать вены предплечья, особенно внутренней его части. Кости — это естественная шина, вены достаточно хорошо фиксированы, поэтому вероятность смещения катетера значительно уменьшается.
Начинайте выбирать вену на предплечье так низко, насколько это вообще возможно (не стоит использовать место сделанной недавно венепункции), но не стоит ипользовать вены на внешней поверхности предплечья около запястья, так как там близко проходят нервы. Лучше не использовать вены внутренней части ниже локтя (антекубитальная ямка) — инфильтрацию в этой зоне очень легко просмотреть и она бывает немаленькой. При значительно инфильтрации в антекубитальной ямке жидкость сдавливает важные анатомические структуры и может привести к повреждению нервов и некрозу тканей.
Чтобы раствор лекарственного препарата максимально смешивался с кровью, выбирайте катетер минимально возможного диаметра, это позволит крови смешиваться с инфузатом, и обеспечить его адекватное разведение.
Всегда водите иглу срезом вверх, чтобы уменьшить риск сквозного прокола вены, тщательно фиксируйте катетер, чтобы он не смещался, особенно у детей и пожитых.
После того, как врач установит катетер в центральную вену, или медсестра — периферическую, место пункции проверяют каждые час-два, особенно если проводится длительная инфузия. Убедитесь, что место пункции вены хорошо видно (лучше применять прозрачные заклейки, а не марлевые салфетки).
Регулярно проверяйте, не появилось ли напряжения и отека в месте введения катетера. Спрашивайте пациента, нет ли боли, если говорить он не может, проверяйте место пункции чаще. Если вы заметите инфильтрацию или экстравазацию, сразу же прекращайте инфузию, и проверяйте, что произошло. Если инфильтрат большой, или раствор был раздражающий — немедленно зовите врача. Если катетер остался на месте, можно попробовать шприцом аспирировать часть попавшей в ткани жидкости, также через катетер можно вести антидот.
После удаления катетера больную руку надо держать в приподнятом положении (например, на подушке), и приложить холодный компресс, если это лекарства для химиотерапии — то теплый компресс. Если появляется некроз (обычно через может быть необходимой консультация хирурга.
Как документировать осложнения инфузионной терапии
Во-первых, нужно измерить участок измененных тканей, чтобы потом можно было оценить эффективность лечения. Обязательно нужно отслеживать состояние кожи и мягких тканей, чтобы избежать тяжелых осложнений, также это помогает оценить качество медицинской помощи.
Применение устройств для фиксации конечности, особенно в детской и гериатрической практике, может давать удивительные результаты: частота смещения катетеров может снизиться до нуля, и не будет тяжелых последствий. Соблюдение описанных выше несложных приемов может предотвратить осложнение. Ну а если оно все-таки возникло, то последствия можно сделать минимальными, если быстро и адекватно реагировать на случившееся.
Отдельно — о центральных венозных катетерах и имплантируемых портах
В соответствии с международными стандартами, раствор лекарственного средства, имеющий рН менее 5 и более 9, не должен вводиться через периферические вены. Например, это — ванкомицин (pH, ∼2.4) и фенитоин (pH, ∼12). То же самое касается и растворов, содержащих более 5% гидролизата белков, или 10% глюкозы.
Поскольку экстравазация такого раствора может иметь катастрофические последствия, то все их вводят через центральный венозный катетер или имплантируемый порт. Если приходится однократно вводить такой раствор в периферическую вену, то его вводят через толстый катетер, через боковой порт во время инфузии физиологического раствора, предпочтительнее иметь отдельный катетер для таких целей.
При введении вязкого или раздражающего раствора через центральный венозный катетер, всегда следует проверять обратный ток крови по катетеру, и часто делать это повторно во время инфузии. Если обратного тока крови нет, то это можно указывать на выход катетера из просвета вены, и утечке раствора в окружающие ткани. Также может быть тромбоз катетера — в этом случае срочно останавливайте инфузию и зовите врача во избежание тяжелых последствий.
Иногда врач проводит контрастное исследование под контролем рентгена, чтобы убедиться в проходимости катетера и может растворить тромб.
Если венозный доступ осуществляется через имплантируемый порт, важно выбирать иглу адекватной длины, чтобы она не выскочила из порта, и раствор не ушел бы в окружающую клетчатку. Если же игла окажется слишком длинной, то это может привести к повреждению мембраны порта, в результате чего экстравазация будет происходить уже через мембрану.
Когда инфузия лекарственного средства проводится через имплантируемый порт, нужно часто осматривать место установки порта, как и при работе с периферическим венозным катетером, чтобы своевременно выявить любую утечку или отек подкожной клетчатки рядом с портом. Если пациент жалуется на ЛЮБОЙ дискомфорт, немедленно прекращайте инфузию и посмотрите, что случилось. При подозрении на проблемы с портом — срочно зовите врача. Иногда порт может отсоединяться от катетера, и в этом случае пациенту нужна немедленная операция.
Шкала оценки инфильтравии в месте инфузии (Journal of Infusing Nursing, 2006)
0 баллов — нет никаких симптомов
1 балл — напряженная кожа, отек до 2.5 см в диаметре, холодная наощупь кожа, боль может быть, а может и не быть
2 балла — Кожа натянута, отек от 2 до 12 см в любом направлении, кожа холодная наощупь, боль может быть, а может и не быть
3 балла — кожа напряжена и просвечивает, большой отек — больше 15 см, в любом направлении, кожа холодная наощупь, боль средняя или умеренная, может быть онемение
4 балла — Кожа напряжена, просвечивает, плотная, может быть даже повреждена, обесцвечена, имеется выраженный отек, более 15 см, в любом направлении, отек глубокий, есть нарушения кровотка, боль от умеренной до выраженной, могут быть синяки
К последней, самой тяжелой степени инфильтрации, также относится утечка любого препарата крови, раздражающего или очень вязкого раствора.
Старение. Знание особенностей кожи пожилых людей облегчает катетеризацию вен у таких пациентов. Со временем, у человека уменьшается содержание коллагена и эластина в коже, и она становится тонкой, «бумажной».
Также истончается подкожно-жировой слой. С возрастом ослабевает и иммунная система, поэтому повреждения кожи после венепункций заживают хуже. Все это повышает риск травмы, кровотечения из места венепункции, и образования гематом. Обезвоживание и плохое питание, которые довольно часто встречаются у пожилых, увеличивают риск разрывов кожи.
Длительное применение кортикостероидов. Как таблетированные, так и топические формы стероидов могут вызвать атрофию эпидермиса и его травмирование. У многих пациентов с хроническими болезнями легких бывает такая кожа.
Ультрафиолет. Ультрафиолетовые лучи солнца могут разрушать коллаген и эластин в коже, частое воздействие солнечных лучей приводит к легкой травматизации кожи.
Антикоагулянты. У пациентов, принимающих антикоагулянты, повышенный риск кровотечения.
Наследственность. Предрасположенность к истончению кожи может быть наследственной.
Повторные обследования и госпитализации. Частые венепункции, проводимые для получения проб крови или сосудистого доступа, могут повреждать здоровую кожу и еще более травмировать уже поврежденные сосуды. На венах могут образовываться рубцы, образуются мелкие капилляры-коллатерали, и появляются тонкие, хрупкие вены, которые плохо подходят для пункции.
Внутривенное употребление наркотиков. Вены могут повреждаться при введении в них едких растворов наркотиков, в результате чего образуется рубцовая ткань. Иногда при введении наркотиков в мягких тканях образуются абсцессы, если раствор вытекает или случайно вводится под кожу.
Сухая кожа. Мыло смывает естественный жировой слой кожи и высушивает ее, в результате чего кожа более чувствительна к травмам.
Правильный подход
Существуют специальные методики, которые позволяют пунктировать и катетеризировать тонкие вены и защитить легко травмирующуюся кожу.
- Самое главное — это сохранить крупные вены локтевой ямки, и начинать с дистальных вен. Однако у стариков вены кисти — не самый лучший выбор из-за тонкой, сухой кожи.
- Выбирайте катетер адекватного диаметра: тонкие вены катетеризируют катетерами калибра 22 и 24 G. В зависимости от целей терапии катетер должен быть возможного наименьшего диаметра и длины.
- По возможности не пользуйтесь жгутом. Если жгут тугой, то вена может просто лопнуть, и когда в нее вводится игла — образуется гематома. Если все же приходится пользоваться жгутом, то накладывайте его не туго, и сразу же распускайте. Также можно наложить жгут на рукав одежды.
- Для уменьшения риска инфицирования, правильно подготовьте кожу для обеспечения венозного доступа. При протирании кожи антисептиком не нажимайте сильно, иногда приходится аккуратно состричь волосы на руке, но брить нельзя. Мелкие порезы при бритье — входные ворота для бактерий.
- Когда вы пунктируете вену, игла должна идти практически параллельно коже. Это снижает вероятность сквозного прокола вены. Обязательно натяните кожу над веной, чтобы не было ее скольжения. После того, как в игле появится ток крови, аккуратно снимите катетер, не формируя, чтобы не разорвать вену.
- Фиксация катетера — еще одна сложная задача, если ваш пациент имеет тонкую, «бумажную» кожу. Тонкая кожа легко травмируется от любого пластыря. Можно воспользоваться пластырем на нетканой основе — он менее травматичен. Необходимо использовать минимальное количество пластыря. Можно использовать специальные пленки для фиксации катетера.
- Самое опасное в плане травмы кожи событие — это удаление пластыря. Чтобы предотвратить это, нетканый пластырь можно просто отмочить — тогда он легко отойдет. Постарайтесь не тянуть за полоску пластыря слишком сильно. Если, несмотря ни на что, появляется надрыв кожи или ссадина — то это лечат, как рану, и не предпринимают никаких попыток венепункции, пока все не заживет. После извлечения катетера лучше прижать кожу сухой стерильной салфеткой, потом обработать антисептиком и ничем не перевязывать, так как это тоже может привести к травме.
- Обязательно повесьте на спинку кровати четкое предупреждение о том, что у пациента плохие вены и хрупкая кожа.
Что можно посоветовать пациенту?
Можно давать пациентам следующие советы:
- Питаться разнообразной пищей с достаточным количеством белка.
- Пить много воды, чтобы поддерживать тонус кожи и сосудов.
- Пользоваться увлажняющими кремами для рук, чтобы восстановить естественный жировой слой кожи и не пользоваться твердым мылом.
- Ограничить пребывание на солнце.
- Носить одежду с длинными рукавами, чтобы избежать травм кожи.
Список литературы
1. Infusion Nurses Society. Infusion nursing standards of practice. J Infus Nurs. 2011;3(suppl 1):S1—S110.
2. Alexander M, Corrigan A, Gorski L, Hankins J, Perucca R, eds. Infusion Nursing: An Evidence-Based Approach. 3rd ed. St. Louis, MO: Elsevier Saunders; 2010.
3. LeBlanc K, Baranoski S. Prevention and management of skin tears. Adv Skin Wound Care. 2009;22(7):325—332.
Как обеспечить венозный доступ у пожилых людей: подсказки
Обеспечение и поддержание венозного доступа у пожилых людей — трудная задача. Старение затрагивает кожу, стенки вен, и кровоток — так, что даже самый опытный специалист не всегда может попасть в вену пожилому человеку. Кожа теряет тонус и эластичность и становится более хрупкой и предрасположенной к травмам. Когда происходит кровоизлияние под кожу, оно распространяется на большую площадь, затрудняя венозный доступ. Также, потеря подкожного жира у пожилых делает вены подвижными, они «перекатываются» под кожей, когда вену пытаются пунктировать. Все эти изменения увеличивают риск разрыва вен, того, что они лопнут, а кожа будет травмирована.
У пожилых часто имеется сразу несколько хронических заболеваний и снижение иммунитета, что делает их уязвимым к инфекциям. Поэтому к асептике при выполнении манипуляций надо относиться очень ответственно, не растирать кожу слишком сильно, чтобы не допускать появления микроцарапин — входных ворот инфекции. У пожилых людей симптомы инфекции могут быть маловыраженными или атипичными. Надо обращать внимание на малейшие изменения сознания, субфебрильную лихорадку, брадикардию или тахикардию, слабость, сонливость и сниженный аппетит.
Вот несколько способов снизить риск венепункции у пожилого человека:
- Постарайтесь не растягивать и не травмировать кожу. По возможности, пользуйтесь мягким жгутом, и не затягивайте его слишком сильно. Если вены достаточно выражены, можно пунктировать вообще без жгута. Никогда не пользуйтесь тугими жгутами у стариков, это может привести к появлению петехий, гематом, или разрыву вен вследствие переполнения их кровью.
- Используйте катетер минимального возможного диаметра. Для назначения растворов и регидратации этого обычно бывает достаточно.
- Обратите внимание на глубину залегания вены. Большинство вен проходят практически параллельно коже, поэтому вводить иглу тоже стоит почти параллельно коже, под углом
- До того, как проколоть кожу, натяните ее над веной, чтобы зафиксировать сосуд. Не зажимайте вену ниже места пункции: вы не увидите, куда колоть.
- Не используйте боковой доступ, прокалывайте кожу прямо над веной, чтобы игла не сместила вену.
- Не торопитесь! Спешка нужна только при реанимации. Работайте медленно и аккуратно — тогда вы сможете ставить катетеры в вены с первого раза.
- Не налегайте на иглу — она и так достаточно острая. Как только почувствуете, что прокололи стенку вены, аккуратно вытащите иглу и проверьте катетер.
- Если попытка пункции и катетеризации вены безуспешна, или появилось большое подкожное кровоизлияние, то аккуратно придавите это место, несколько дольше, чем у молодых пациентов. У пожилых сгусток образуется медленнее, даже если они не принимают антикоагулянты. Если возникает травма кожи, то на 24 часа прикладывают холодный компресс, затем его меняют теплым.
- Тщательно наблюдайте за пациентом, чтобы вовремя заметить симптомы инфильтрации, объемной перегрузки и инфекции. При инфильтрации не всегда бывает немедленный отек, обычно меняется цвет и температура кожи. По возможности, пользуйтесь инфузионными насосами, и устанавливайте низкие показатели давления. При появлении влажных хрипов в легких — инфузию сразу прекращают — это признак объемной перегрузки.
Объясните пациенту, что надо сообщать о боли или отеке в месте катетеризации вены, и расскажите о симптомах осложнений пациенту и его родственникам. После окончания инфузии аккуратно удалите катетер, чтобы не повредить кожу.
Список литературы
Infusion Nurses Society. Infusion Nursing Standards of Practice. J Infus Nurs. 2006;29(1, suppl):S1-S92.
Millam D, Hadaway L. On the road to successful I.V. starts. Nursing. 2003;33(5, suppl 1):S1-S16.
Новые тенденции в инфузионной терапии
Создание культуры безопасности
Сейчас безопасность занимает первое место во всех аспектах организации здравоохранения, это связано с современным анализом медицинских ошибок, и вызванных ими смертей. Большинство экспертов согласны с тем, что это — неизбежное зло, однако их число можно уменьшить. Когда происходит ошибка, самые важные вопросы, на которые нужно получить ответ — это почему, как, когда, где это случилось, и кто это сделал. Нужно стремиться не к наказанию виновного, а к изменению системы — чтобы таких ошибок более не происходило. Анализ ошибок должен быть направлен на улучшение работы системы! Эта культура безопасности включает в себя такие компоненты, как инфекционный контроль, безопасное применение медикаментов, общение с пациентами и работу с персоналом.
Инфекционный контроль
Распространенность травм медицинских работников от уколов иглой продолжает расти. Однако против этого выступают новые технологии и безопасные системы пункции и катетеризации вен. Это снижает контакт персонала с потенциально инфицированной кровью. Медсестры должны принять устройства для безопасного сосудистого доступа, научиться их правильно использовать. Это зависит от нескольких факторов — организационной культуры, высокого качества обучения медсестер, и культуры самого сотрудника, который будет использовать эти устройства.
Нозокомиальные (или внутрибольничные) инфекции — это одно из самых частых осложнений госпитализации, распространенность его составляет от 5 до 10%, или около 2 миллионов случаев в год. Девяносто тысяч этих пациентов умирают, а расходы на их лечение приближаются к 4.5 миллиардам долларов в год (это данные по США). Поэтому важно понимать, что от профилактики нозокомиальной инфекции зависит безопасность пациента.
Четыре основных типа нозокомиальных инфекций — это пневмония, инфекции, связанные с устройствами для инфузии, хирургические инфекции, и инфекции, связанные с мочевыми катетерами. Из них самыми опасными и самыми дорогостоящими в плане лечения являются гематогенные инфекции, связанные с внутривенными устройствами для инфузионной терапии. Сейчас частота таких инфекций в три раза выше, чем это было 30 лет назад.
Концепция закрытой инфузионной системы применяется для контейнеров с жидкостью и для назначения длительной комбинированной инфузии, сейчас эта методика распространилась и на системы внутривенных катетеров. Для традиционного катетера, надетого на иглу, в данном случае требуется короткий набор-удлинитель или безыгольный коннектор, или оба эти компонента. В закрытой системе сочетаются все три устройства, что позволяет необходимость присоединения удлинителя непосредственно к порту катетера. Закрытая система предотвращает вытекание крови, снижает травматизацию вены, и снижает вероятность контаминации при выполнении соединений.
Мероприятия по инфекционному контролю при инфузионной терапии в периферические вены должны проводиться по следующим направлениям:
- Жесткие требования по гигиене рук для медицинских работников;
- Дезинфекция кожи пациента подходящим антисептиком до установки катетера и во время смены наклеек. Для взрослых и детей старше 2 месяцев можно использовать препарат на основе 2% хлоргексидина;
- Применение только однодозовых флаконов для всех парентеральных растворов и лекарственных препаратов, где это только возможно;
- Поддержание строгой асептики при установке катетера и уходе за ним.
Гигиена рук с применением спиртовых салфеток высокоэффективна против широкого спектра бактериальных, вирусных и грибковых инфекций. В больнице такие салфетки должны быть в легком и свободном доступе для персонала, так как это — эффективное средство инфекционного контроля, и снижает то время, которые медицинская сестра тратит на обработку рук.
Многие медицинские ассоциации настойчиво рекомендуют применение однодозовых контейнеров для предупреждения септических инфекций. Вспышки малярии, гепатитов В и С, и ВИЧ-инфекции часто связаны с использованием многодозовых контейнеров, например, для физраствора или гепарина, которые применяются для промывания катетеров. Исследования показывают, что многодозовые флаконы часто не маркируются датой открытия, используются после истечения срока годности и для нескольких пациентов сразу.
Применение больших емкостей с физраствором, как средства промывания катетеров также может стать причиной вспышек катетерных госпитальных инфекций. Однодозовые контейнеры могут выпускаться как в форме флаконов, так и в форме предзаполненных шприцов. В таких контейнерах не содержатся консерванты, поэтому их можно использовать только один раз, затем они утилизируются. Single-dose containers may be single-dose vials or prefilled syringes. Никогда нельзя закрывать колпачком иглу такого шприца или второй раз присоединять его к системе для инфузии.
Безопасное использование медикаментов
Число нежелательных реакций на лекарственные препараты в США в год достигает 1.9 миллионов случаев, примерно 180000 либо угрожают жизни, либо заканчиваются смертельным исходом. Чаще всего это бывает при использовании сердечно-сосудистых средств, антибиотиков, диуретиков, анальгетиков и антикоагулянтов.
Применение компьютерных технологий при назначений лекарственных средств, позволяют улучшить эту статистику — хотя технология сама по себе никогда не бывает застрахованной от ошибок. Современные инфузионные насосы позволяют программировать концентрацию препарата, дозы и скорость инфузии. В США введено обязательное штрих-кодирование лекарственных средств, что поможет предупредить примерно 200 000 случаев нежелательных реакций и ошибок трансфузии в течение последующих 20 лет. Однодозовая фасовка лекарственных средств, и инфузионных растворов, включая препараты для промывания катетеров, также позволяет снизить процент ошибок.
Общение с пациентами и работа с персоналом
Эффективная работа с персоналом, пациентами и коммуникации между отделениями требуют постоянного внимания и улучшений. Если медсестра получает устное указание от врача о назначении лекарственных препаратов, то необходимо четко повторить полученное указание вслух, обязательно уточнить дозу. Следует избегать применений сокращений, так как это может привести к ошибочному назначению лекарственных препаратов. Например, латинскую букву U, которую используют в качестве сокращения слова «единица» легко принять за цифры 4 или 0, что может привести к увеличению дозы.
Такие осложнения инфузионной терапии, как инфильтрация, экстравазация, тромбоз и инфекция могут приводить к потере конечности, поэтому их классифицируют, как тяжелые. Такое осложнение требует тщательного анализа причины, и понимания того, как произошла ошибка, и что нужно сделать, чтобы предотвратить ее появление в будущем.
Инфузионная терапия — это инвазивная процедура, которая может вызывать тяжелые жизнеугрожающие или инвалидизирующие осложнения. Безопасность пациента требует пристального внимания всех медицинских работников. Медицинские сестры, врачи, пациенты, работники медицинских учебных заведений и администраторы — все они вовлечены в той или иной мере в процесс обеспечения безопасности. Культура безопасной работы важна для каждого человека.
Список литературы
Во время Великой Отечественной войны треть (а по некоторым данным — половина) всех смертей произошла из-за кровопотери. А ещё это основная причина гибели после ДТП: при разрыве крупных артерий человек может погибнуть в течение 10-15 минут. Поэтому на всякий случай вот вам инструкция: как быстро остановить кровь.
Виды кровотечений
Они бывают наружными и внутренними. Внутреннее можно узнать по следующим признакам:
- кровь из уха, носа, половых органов;
- рвота или кашель с кровью;
- кровоподтеки;
- раны черепа, грудной клетки или брюшной полости;
- боль в животе, сильное напряжение или спазм мышц брюшной стенки;
- наличие переломов;
- шоковое состояние: его выдают слабость, беспокойство, жажда, холодная кожа.

В таком случае следует немедленно вызвать скорую помощь. Внутреннее кровотечение нельзя остановить подручными способами.
Наружное же делится на:
- артериальное;
- венозное;
- капиллярное.
Если оно случается, человеку можно оказать первую помощь самостоятельно.
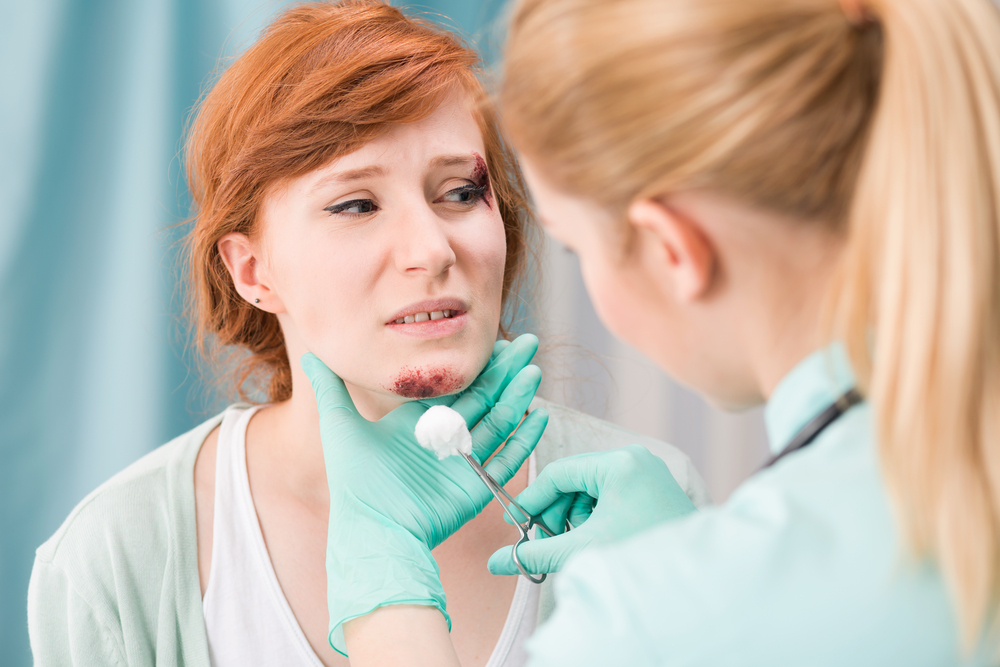
При повреждении капилляров много крови вы не потеряете. Чтобы остановить её, нужно:
- взять чистую марлю и обработать её в перекиси водорода. Если нет марли, можно использовать любую чистую ткань без ворсинок (на них скапливается много бактерий);
- наложить на кровоточащий участок;
- поверх марли положить слой ваты. Ни в коем случае не накладывайте вату на открытую рану: это может вызвать заражение крови;
- перевязать кровоточащее повреждение.
Как остановить венозное кровотечение:
Тут всё серьёзней: пациент может потерять большой объём крови. Самое опасное повреждение — это ранения шейных вен. Воздух может попасть в сосуды, а из сосудов — в сердце. В таких случаях возникает воздушная эмболия — смертельно опасное состояние.
Для остановки венозного кровотечения нужно:
- наложить на повреждённый участок чистую марлю;
- поверх неё — неразвернутый бинт. Если нет бинта, можно сложить марлю в несколько раз и накрыть рану. В крайнем случае подойдёт чистый носовой платок. Это прижмёт концы поврежденных сосудов: если их сдавить, кровотечение прекращается.
Если нет возможности сделать давящую повязку, кровоточащее место нужно прижать пальцами. Только сначала помойте руки.
Как остановить артериальное кровотечение?
Это самый опасный вид: пациент с кровотечением из сонной, бедренной или подмышечной артерий может погибнуть за 3 минуты.
В таких ситуациях следует:
- немедленно заблокировать приток крови к раненому участку: придавить артерию пальцем выше места ранения;
- делать этот до тех пор, пока не подготовят и не наложат давящую повязку или жгут;
- жгут используют только в исключительных случаях: если ранено плечо или бедро, и если кровь бьёт фонтаном. Его нужно накладывать выше раны и только на одежду. Держать следует не более 1 часа зимой и 2 часов летом. Потом ослабить на 5—10 минут и наложить ещё раз чуть выше предыдущего места. Помните, при неправильном использовании жгут вызывает необратимые повреждения: если оставить его на долгое время, конечности просто отмирают. Нужно действовать максимально осторожно;
- если не нужен жгут и вы наложили повязку: раненое место покрывают слоем марли, чтобы не допустить повреждения кожи и нервов;
- пострадавшего нужно максимально быстро доставить в больницу.
Узнать, что делать, если вы подавились за новогодним столом, можно в новом выпуске программы «Жить Здорово».

Кровоизлияние на коже, в виде сыпи, в медицине называют петехией. С этим явлением сталкиваются люди разных возрастов. В большинстве случаев, нет причин для беспокойств. Кожа в местах появления точек, не болит и не воспаляется. Однако иногда, все же лучше пройти обследование, чтобы понять истинную природу такой реакции организма.
Что представляют собой мелкие кровоизлияния на коже
Кровоизлияние под кожей образуется при разрыве капилляров. По причине малого количества крови в самых тонких сосудах, пятна будут иметь размер в пределах миллиметров. Обычно происходит единичная локализация таких точек. Человек не чувствует ухудшения самочувствия, и даже может не знать о наличии петехии на коже.
Чтобы понять, что сыпь на коже это повреждение капилляров, а не аллергия, достаточно надавить на то место – пятна не меняют цвет и не исчезают. Через какое-то время образования посветлеют, а затем исчезнут.
Самая распространенная причина появления
Самой частой причиной кровоизлияния является травма кожи и мягких тканей.
Петехии появляются вследствие:
- повреждения мягких тканей;
- надавливания одежды и ее элементов (бретелек, пояса);
- натирания поверхности кожи.
При этом создается высокое давление, и стенки капилляров лопаются, высвобождая кровь, которая потом растекается под кожей. Такое состояние может быть вызвано и эмоциональным напряжением, во время плача или крика. С возрастом все ткани организма становятся менее прочными, поэтому случаи появления петехии учащаются.
Какие болезни провоцируют петехии
Болезни крови, такие как лейкоз и апластическая анемия, меняют ее состав, в частности, уменьшают образование тромбоцитов. При низкой свертываемости крови и слабости сосудов, происходит кровоизлияние, и раны заживают дольше. Петехии могут появиться на фоне и других болезней крови и органов, участвующих в кроветворении.
Еще одной причиной болезней сосудов могут быть аутоиммунные заболевания. Иммунная система, по неведомым причинам, начинает вести мнимую борьбу с клетками собственного организма. При длительной иммунной атаке начинается воспаление, которое разрушает сосуды.
Петехии могут возникнуть как следствие:
- спондилоартрита;
- геморрагического васкулита;
- системной красной волчанки;
- склеродермии.
Также, временно, кровоизлияние может появиться, при:
- ангине;
- цитомагаловирусной инфекции;
- мононуклеозе;
- скарлатине;
- эндокардите;
- энтеровирусной инфекции.
Дефицит витаминов С и К приводит к петехиальной сыпи под кожей. Тогда кровоподтеки возникают в небольших количествах. Со временем, когда организм восстанавливается после болезни и повышается уровень содержания питательных веществ в потребляемых продуктах, появление петехии снижается.
Опасным состояние считается, когда больной заметил сыпь на теле, в совокупности с другими симптомами:
- Повышение температуры тела.
- Боли при повороте головы.
- Головная боль.
- Трудности с координацией.
- Боли в мышцах.
- Затуманенное сознание.
- Боль в мелких или крупных суставах.
- Расстройство пищеварительной системы.
- Кровоточащие раны, десна.
- Синяки на теле.
Кровоизлияние под кожей не должно пугать человека, если оно появляется не часто, в небольшом количестве, и отсутствуют другие признаки серьезных заболеваний. В противном случае рекомендуется пройти обследование в медицинском учреждении.
На сервисе СпросиВрача доступна консультация хирурга по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Ирина, здравствуйте!На данный момент страшного ничего нет, неприятная ситуация. Имеется подкожная гематомка. Рекомендую Вам:
Руке дать покой, сумку на ней не носить.
Втирать гепариновую мазь 3р в день.
Следите за местом . Если появится гиперемия, отек, боли, температура местная или общая -очный прием хирурга.
Здоровья Вам!

Здравствуйте, Ирина.
Это подкожный кровоподтек. Не волнуйтесь, в течение 7-10дн он отцветет как синяк.
Руке покой, местно Индовазин гель 2р.д 10дн.
Будьте здоровы!

Здравствуйте. Такой вариант возможен. В целом паниковать не стоит все пройдет со временем. Можно местно гепариновую мазь использовать. В целом неприятный конечно естетический момент, но все нормализуется без последствий. Будьте здоровы

Здравствуйте , Ирина !
Страшного нет ничего !
Небольшая подкожная гематома , рассосётся быстро!
Почему ранее такого не было , сейчас есть ?
Возможных причин несколько :
- прокололи не только переднюю стенку, но и заднюю стенку вены , затем немного оттянули иглу назад ,пока из просвета вены производили забор из вены через отверстие на задней стенке немного натекло ;
- кончик иглы мог оказаться не совсем острым, немного туповатым и соответственно отверстие на стенке вены могло сформироваться чуть больше обычного и т.д. !
Причины вот такие банальные , серьёзных причин искать не нужно !
Лечение :
НА ВСЮ ЛОКТЕВУЮ ЯМКУ 2 РАХА В ДЕНЬ НУЖНО НАНОСИТЬ КРЕМ ТРАУМЕЛЬ "С", ПРИЛОЖИТЬ К КРЕМУ МАРЛЕВУЮ САЛФЕТКУ И ТУГО (в пределах разумного!) ЗАБИНТОВАТЬ !
Крем в сочетании с тугой повязкой способствуют наиболее быстрому рассасыванию гематомы !
Повода для тревоги нет !
Удачи Вам !
Яков, Здравствуйте! Спасибо большое за такой подробную консультацию!
А если побаливает немного рука, меня напугали эти 2 полоски запершейся крови, ладно просто синяк …
Это в сосуды попали ?

Да , там где кровь вышла под кожу , там и синяк ,но болит у Вас не синяк, а чуть поглубже, и по мере рассасывания гематомы боль будет уходить !
Если боль значимая, то можно принимать 1 таблетку (50мг) Кетонала ! Принимать не регулярно , а только когда боль ! Через пару дней боль либо исчезнет полностью либо уменьшится так ,что обезболивающий препарат не потребуется!
Читайте также:

