Что делать если эуфиллин ввести подкожно
Обновлено: 07.05.2024
Электрофорез – это физиотерапевтическая процедура, во время которой на организм человека воздействует электрический ток. С помощью электрофореза выполняют введение препаратов через кожу или слизистую оболочку. Препараты для проведения электрофореза разнообразны и подбираются в зависимости от заболевания, которое предстоит вылечить. Достаточно часто электрофорез выполняют с эуфиллином – лекарственным средством, улучшающим кровообращение, устраняющим болевой синдром, расширяющим бронхи. Процедура должна назначаться исключительно лечащим врачом. Не следует прибегать к самолечению, поскольку это может негативно отразиться на состоянии здоровья.
В Юсуповской больнице можно получить консультацию о необходимости выполнения электрофореза с эуфиллином у лучших специалистов Москвы, а также пройти курс терапии заболевания. В центре реабилитации опытные реабилитологи и физиотерапевты выполняют комплексное лечение различных патологий с использованием эффективных методик, в том числе и электрофореза.

Электрофорез с эуфиллином: показания
Эуфиллин – это спазмолитическое средство, которое обладает бронхолитическими и обезболивающими свойствами. Эуфиллин используют для лечения заболеваний органов дыхания (бронхиты, пневмонии), нарушений опорно-двигательного аппарата (остеохондроз, межпозвоночная грыжа), спазмов мышц и сосудов. С помощью электрофореза действующее вещество проникает в организм через кожу. Препарат остается в коже и под кожей, а также поступает в кровеносную и лимфатическую систему. Таким образом обеспечивается продолжительное действие препарата. Электрофорез с эуфиллином способствует улучшению кровообращения, улучшает обменные процессы в тканях.
Заряженные ионы, которые поступают в организм благодаря электрофорезу, раздражают рецепторы тканей, повышаю их чувствительность к препарату. Стимуляция электрическим током активирует защитные реакции в организме и ускоряет регенерацию тканей.
Эуфиллин обладает болеутоляющим эффектом и снимает мышечный спазм, что актуально в лечении остеохондроза. Электрофорез с эуфиллином на шейный отдел позвоночника способствует ослаблению болей, расслаблению мышц, улучшает кровоток и лимфоток в пораженных тканях. Это способствует улучшению состояния больного.
Раствор эуфиллина для электрофореза
Для выполнения процедуры понадобиться двухпроцентный раствор эуфиллина. Его можно купить в аптеке или он уже будет в физиотерапевтическом кабинете. Процедуру следует выполнять в медицинском учреждении под контролем специалистов. Несмотря на то, что электрофорез – относительно безопасная процедура и имеет очень мало противопоказаний, для обеспечения безопасности пациента она должны выполняться профессионалом.
Раствором эуфиллина обильно смачивается марля или фильтрованная бумага. В нее заворачиваются электроды и укладываются на кожу пациента в области пораженного органа, фиксируются дополнительным грузом (например, мешочком с песком). Во время процедуры пациент находится в положении лежа в расслабленной позе.
Электрофорез с эуфиллином выполняют в течение 20 минут. Курс лечения состоит из 10-15 сеансов, которые желательно делать каждый день.
К противопоказаниям использования электрофореза с эуфиллином относятся:
- непереносимость препарата;
- заболевания кожи;
- патологии сердца;
- наличие кардиостимулятора;
- непереносимость процедур с воздействием электрического тока;
- лихорадка;
- онкологические заболевания.
Электрофорез с эуфиллином на шейный отдел позвоночника
Электрофорез с эуфиллином на шейный отдел используется для лечения неврологических и хирургических патологий этой области. Прямое воздействие на очаг поражения лекарственного вещества, минуя желудочно-кишечный тракт, позволяет получать лучший терапевтический эффект. Лекарственный препарат аккумулируется в коже и подкожном слое и сохраняется там примерно 24 часа, что способствует пролонгированному действию средства.
Электрофорез с эуфиллином достаточно безопасен, безболезненный и имеет минимум побочных реакций, поэтому его можно использовать у большинства пациентов с заболеваниями в области шеи, в том числе и у детей. Процедуру активно применяют в педиатрической практике и травматологии. Электрофорез с эуфиллином на шейный отдел позвоночника показан в следующих ситуациях:
- кривошея (искривление шейного отдела позвоночника у младенца во время родов, после травмы и т.д.);
- церебральный паралич;
- нарушение кровообращения в шейном отделе;
- гипертонус мышц;
- остеохондроз;
- остеоартроз;
- грыжи.
Электрофорез с эуфиллином: методика проведения
Процедура выполнения электрофореза достаточно проста, не требует особой подготовки пациента. Человек ложится на кушетку и открывает участки кожи, на которые будут помещаться электроды. Медицинский сотрудник использует марлю, тканевые прокладки или фильтрованную бумагу, которая смачивается эуфиллином (количество препарата рассчитывается по таблице в инструкции), и оборачивает ею электроды. Полученные свертки помещают на кожу в необходимой области и включают аппарат для электрофореза. Сила тока увеличивается постепенно. Пациент должен ощущать небольшое покалывание, никаких болевых ощущений. Если пациент чувствует жжение, сильный дискомфорт, боль, то процедуру следует прекратить. Длительность лечения определяет лечащий врач. В некоторых случая возможно назначение более одного курса электрофореза с перерывом в несколько недель.
Электрофорез с эуфиллином в центре реабилитации Юсуповской больницы
Качественное выполнение электрофореза с эуфиллином проводят в Юсуповской больнице. В центре реабилитации Юсуповской больницы работают высококвалифицированные физиотерапевты и реабилитологи, которые специализируются на лечении различных патологий методом физического воздействия. Специалисты Юсуповской больницы досконально владеют техникой проведения электрофореза с лекарственными средствами и используют в работе современное оборудование. Лечение заболеваний в центре реабилитации Юсуповской больницы способствует ускорению процесса выздоровления и улучшает общее состояние здоровья человека.
Записаться на консультацию к реабилитологам, физиотерапевтам и другим специалистам клиники реабилитации, получить информацию о работе центра реабилитации, уточнить другой интересующий вопрос можно по телефону Юсуповской больницы.
1 таблетка содержит: действующего вещества: аминофиллина − 150 мг; вспомогательные вещества: повидон, магния стеарат, крахмал карто-фельный.
Описание
Фармакотерапевтическая группа
Прочие средства системного применения для лечения обструктивных заболеваний дыхательных путей. Ксантины.
Код АТХ: R03DA05.
Фармакологические свойства
Фармакодинамика
Бронхолитическое средство, производное ксантина; ингибирует фосфо-диэстеразу, увеличивает накопление в тканях аденозинмонофосфата (цАМФ), блокирует аденозиновые (пуриновые) рецепторы; снижает поступление ионов кальция через каналы клеточных мембран, уменьшает сократительную актив-ность гладкой мускулатуры.
Расслабляет мускулатуру бронхов, стимулирует дыхательный центр, по-вышает его чувствительность к углекислому газу и улучшает альвеолярную вентиляцию, что в конечном итоге приводит к снижению тяжести и частоты эпизодов апноэ. Нормализуя дыхательную функцию, способствует насыщению крови кислородом и снижению концентрации углекислоты.
Оказывает стимулирующее влияние на деятельность сердца, увеличивает силу и число сердечных сокращений, повышает коронарный кровоток и повы- шает потребность миокарда в кислороде.
Снижает тонус кровеносных сосудов, главным образом, сосудов мозга, кожи и почек. Оказывает периферическое венодилатирующее действие, уменьшает легочное сосудистое сопротивление, понижает давление в малом круге кровообращения. Увеличивает почечный кровоток, оказывает умеренный диуретический эффект. Расширяет внепеченочные желчные пути. Стабилизирует мембраны тучных клеток, тормозит высвобождение медиаторов аллергических реакций.
Тормозит агрегацию тромбоцитов (подавляет фактор активации тромбоцитов и простагландин Е2 (PgE2)), повышает устойчивость эритроцитов к деформации (улучшает реологические свойства крови), уменьшает тромбообразование и нормализует микроциркуляцию.
Обладает токолитическим действием, повышает кислотность желудочного сока. При использовании в больших дозах обладает эпилептогенным действием.
Фармакокинетика
При приеме внутрь всасывается быстро и достаточно полно. Биодоступность аминофиллина составляет 80-100 %. Алкоголь увеличивает скорость и полноту абсорбции. Бронхорасширяющее действие проявляется при поддержании его концентрации в плазме крови на уровне 10-20 мкг/мл, стимулирующее влияние на дыхательный центр реализуется при более низких концентрациях - 5-10 мкг/мл. Концентрация аминофиллина в плазме свыше 20 мкг/мл является токсической.
После внутривенного введения на 60 % находится в связанном с белками крови состоянии (при циррозе печени доля связанной с белком фракции понижается до 35 %, а у новорожденных детей данный показатель составляет 36 %). Хорошо проникает через гистогематические барьеры и равномерно распределяется в крови, внеклеточной жидкости и мышечной ткани. В жировой ткани не накапливается. Проникает через плацентарный барьер и в молоко матери. Объем распределения составляет 0,3-0,7 л/кг (в среднем 0,45 л/кг).
Подвергается интенсивному метаболизму в печени (около 90 %), под влиянием метилаз и цитохрома Р450 частично переходит в кофеин. У детей до 3 лет вследствие высокой метилазной активности гепатоцитов и медленной элиминации кофеина его концентрация может достигать 30 % от концентрации аминофиллина. У взрослых и детей старше 3-х лет феномена кумуляции кофеина не наблюдается.
Выделяется почками, причем 10 % у взрослых и около 50 % у детей – в неизмененном виде. Период полуэлиминации эуфиллина (Т1/2) зависит от возраста и сопутствующих заболеваний. У новорожденных и детей до 6 мес он составляет >24 ч; у детей старше 6 мес − 3,7 ч; у взрослых, не страдающих бронхолегочной патологией − 8,7 ч. У лиц, выкуривающих 20-40 сигарет в сутки, Т 1/2 укорачивается до 4-5 ч, причем после отказа от курения восстановление скорости элиминации аминофиллина происходит только через 3-4 мес. У лиц с обструктивными заболеваниями легких, сердечной недостаточностью и легочным сердцем период полуэлиминации удлиняется до 24 ч. Прием алкоголя и кофеинсодержащих напитков замедляет элиминацию аминофиллина и повышает его уровень в организме.
Показания к применению
- хронический обструктивный бронхит;
- бронхиальная астма (профилактика бронхоспазма, препарат выбора при астме физического напряжения, дополнительное средство при прочих формах астмы);
- эмфизема легких;
- ночное пароксизмальное апноэ (синдром Пиквика);
- хроническое легочное сердце.
Противопоказания
- повышенная чувствительность к эуфиллину и другим производным ме-тилксантина;
- инфаркт миокарда в острой фазе;
- тахиаритмия;
- гипертрофическая обструктивная кардиомиопатия;
- язвенная болезнь желудка и двенадцатиперстной кишки в фазе обострения;
- тяжелые нарушения функции печени и/или почек;
- гипертиреоз;
- эпилепсия;
- прием эфедрина (у детей);
- детский возраст до 6 лет;
- гастрит с повышенной кислотностью;
- тяжелая артериальная гипер- и гипотензия;
- геморрагический инсульт;
- кровоизлияние в сетчатку глаза.
С осторожностью
Ишемическая болезнь сердца (стенокардия), распространенный атеросклероз сосудов, частая желудочковая экстрасистолия, повышенная судорожная готовность, печеночная и/или почечная недостаточность легкой и умеренной степени, язвенная болезнь желудка и 12-перстной кишки в анамнезе, желудочно-кишечное кровотечение в недавнем анамнезе, неконтролируемый гипотиреоз (возможность кумуляции), длительная гипертермия, гастроэзофагеальный рефлюкс, аденома предстательной железы, беременность, период лактации, пожилой возраст, детский возраст.
Способ применения и дозы
Применяют внутрь после еды, запивая большим количеством жидкости.
Дозу следует подбирать в соответствии с индивидуальными особенностями каждого больного, с учетом клинического ответа и стабильной концентрации эуфиллина в сыворотке крови. Расчет дозы проводят исходя из идеальной массы тела (т.к. препарат не распределяется в жировую ткань).
Внутрь, взрослым следует назначать по 150 мг 3-4 раза в день.
Детям старше 6 лет следует назначать из расчета 7-10 мг/кг в сутки в 4 приема.
Высшие дозы эуфиллина для взрослых: разовая 500 мг; суточная - 1500 мг.
Высшие дозы для детей старше 6 лет: разовая - 7 мг/кг, суточная - 15 мг/кг.
Длительность курса лечения - от нескольких дней до нескольких месяцев, в зависимости от течения заболевания и переносимости препарата. Для уменьшения токсических эффектов эуфиллин следует назначать в минимальных эффективных дозах.
Побочное действие
Со стороны нервной системы: головокружение, головная боль, бессонница, возбуждение, тревожность, раздражительность, тремор.
Со стороны сердечно-сосудистой системы: сердцебиение, тахикардия (в том числе у плода при приеме беременной в III триместре), аритмии, кардиалгия, снижение артериального давления, увеличение частоты приступов стенокардии.
Со стороны пищеварительной системы: гастралгия, тошнота, рвота, гастроэзофагеальный рефлюкс, изжога, обострение язвенной болезни желудка и 12-перстной кишки, диарея, при длительном приеме - снижение аппетита.
Аллергические реакции: кожная сыпь, зуд, лихорадка.
Прочие: боль в груди, тахипноэ, ощущение «приливов» к лицу, альбуми-нурия, гематурия, гипогликемия, усиление диуреза, повышенное потоотделе-ние.
Побочные эффекты уменьшаются при снижении дозы препарата.
Меры предосторожности
Беременность и лактация. Применение эуфиллина при беременности может привести к созданию в организме новорожденного и плода потенциально опасных концентраций теофиллина и кофеина. Новорожденные, матери которых во время беременности (особенно III триместр) получали эуфиллин, нуждаются в медицинском наблюдении для контроля возможных симптомов интоксикации метилксантинами. Назначение препарата во время беременности и лактации требует оценки потенциального риска для ребенка и производится только по экстремальным жизненным показаниям.
Использование в гериатрии и неонатологии. Применение эуфиллина в форме таблеток у детей младше 6 лет не рекомендуется в связи с трудностями при введении препарата. У лиц старше 60 лет применение эуфиллина должно проводиться в низких дозах, в условиях мониторирования концентрации эуфиллина в плазме крови.
Эуфиллин не применяют одновременно с другими производными ксантина. В период лечения следует избегать употребления пищевых продуктов и напитков, содержащих производные ксантина (крепкий чай, кофе, шоколад, какао, мате).
Влияние на способность к вождению автотранспорта и управление механизмами
При приеме внутрь в терапевтических дозах эуфиллин не оказывает влияние на способность к занятию потенциально опасными видами деятельности.
Лекарственное средство может вызвать побочные реакции со стороны нервной системы (головокружение, возбуждение, тремор), пациентам необходимо соблюдать осторожность при вождении автотранспорта и работе с движущимися механизмами.
Взаимодействие с другими лекарственными средствами
Повышает вероятность развития побочных эффектов глюкокортикостероидов и минералокортикостероидов (гипернатриемия), средств для общей анестезии (возникает риск возникновения желудочковых аритмий), средств, возбуждающих центральную нервную систему (увеличивает нейротоксичность).
Противодиарейные препараты и энтеросорбенты снижают всасывание аминофиллина. Рифампицин, фенобарбитал, фенитоин, изониазид, карбамазепин, сульфинпиразон, аминоглутетимид, пероральные эстрогенсодержащие контрацептивы и морицизин, являясь индукторами микросомального окисления, повышают клиренс аминофиллина, что может потребовать увеличения его дозы.
При одновременном применении с антибиотиками группы макролидов, линкомицином, аллопуринолом, циметидином, изопреналнном, эноксацином, небольшими дозами этанола, дисульфирамом, фторхинолонами, рекомбинантным интерфероном альфа, метотрексатом, мексилетином, пропафеноном, тиабендазолом, тиклопидином, верапамилом и при вакцинации против гриппа интенсивность действия аминофиллина может увеличиваться, что может потребо-
вать снижения его дозы.
Увеличивает действие бета-адреностимуляторов и диуретиков (в том числе за счет увеличения клубочковой фильтрации; снижает эффективность препаратов лития и бета-адреноблокаторов. Совместим со спазмолитиками, не применяют совместно с другими производными ксантина. С осторожностью назначают одновременно с антикоагулянтами.
Передозировка
Симптомы: снижение аппетита, гастралгия, диарея, тошнота, рвота (в том числе с кровью), желудочно-кишечное кровотечение, тахипноэ, гиперемия кожи лица, тахикардия, желудочковые аритмии, бессонница, двигательное возбуждение, тревожность, светобоязнь, тремор, судороги. При тяжелом отравлении могут развиться эпилептические припадки (особенно у детей без возникновения каких-либо предвестников), гипоксия, метаболический ацидоз, гипергликемия, гипокалиемия, снижение артериального давления, некроз скелетных мышц, спутанность сознания, почечная недостаточность с миоглобинурией.
Лечение: отмена препарата, промывание желудка, назначение активированного угля, слабительных лекарственных средств, форсированный диурез, гемосорбция, плазмосорбция, гемодиализ (эффективность не высока, перитоне- альный диализ не эффективен), симптоматическая терапия (в том числе метоклопрамид и ондансетрон - при рвоте). При возникновении судорог поддерживать проходимость дыхательных путей и проводить оксигенотерапию. Для купирования припадков введение внутривенно диазепама в дозе 0,1- 0,3 мг/кг (но не более 10 мг). При сильной тошноте и рвоте - метоклопрамид и ондансетрон (внутривенно).
Упаковка
10 таблеток в контурную ячейковую упаковку;
1 или 3 контурные ячейковые упаковки с листком-вкладышем помещают в пачку из картона.
Условия хранения
В защищенном от света и влаги месте, при температуре не выше 25 °С.
Хранить в недоступном для детей месте.
Срок годности
Условия отпуска из аптек
По рецепту врача.
Информация о производителе
Открытое акционерное общество «Борисовский завод медицинских препаратов», Республика Беларусь, Минская обл., г. Борисов, ул. Чапаева, 64,
тел/факс +375(177)735612, 731156.
Одна ампула (5 мл) содержит - действующего вещества: эуфиллина для инъекций – 120 мг; вспомогательное вещество: вода для инъекций.
Фармакотерапевтическая группа
Прочие средства для системного применения для лечения обструктивных заболеваний дыхательных путей. Ксантины.
Код АТХ: R03DA05.
Фармакологические свойства
Фармакодинамика
Эуфиллин представляет собой комплекс теофиллина и этилендиамина. Благодаря наличию этилендиамина достигается растворимость препарата в воде и возможность внутривенного введения.
Теофиллин является бронхолитиком из группы метилксантинов. Механизм действия обусловлен преимущественно блокированием аденозиновых рецепторов, угнетением фосфодиэстеразы, повышением содержания внутриклеточного цАМФ, снижением внутриклеточной концентрации ионов кальция, вследствие чего расслабляется гладкая мускулатура бронхов, желчевыводящих путей, коронарных, церебральных и легочных сосудов, снижается периферическое сосудистое сопротивление. Благодаря уменьшению сосудистого сопротивления в легочной артерии снижает давление в сосудах малого круга кровообращения и нормализует перфузионные процессы в легких. Улучшает сократимость межреберных мышц и диафрагмы, активирует дыхательный центр, улучшает альвеолярную вентиляцию и насыщение крови кислородом, ускоряет мукоцилиарный транспорт. Препятствует высвобождению медиаторов воспаления, тормозит агрегацию тромбоцитов. Усиливает почечный кровоток, оказывает диуретическое действие, обусловленное снижением канальцевой реабсорбции воды и электролитов. Увеличивает частоту и силу сердечных сокращений, повышает коронарный кровоток и потребность миокарда в кислороде.
Фармакокинетика
Химическое связывание с этилендиамином не влияет на фармакокинетику и биодоступность теофиллина. У взрослых около 60 % теофиллина связывается с белками плазмы. Объем распределения теофиллина составляет около 0,5 л/кг. Теофиллин распределяется в крови, внеклеточной жидкости и мышечной ткани.
Проникает через плацентарный барьер и в грудное молоко.
Метаболизируется в печени с участием микросомальных ферментов (CYP1A2 и в меньшей степени CYP2E1). Основными метаболитами являются 1,3-диметилмочевая кислота и 3-метилксантин. Экскреция осуществляется через почки. Около 10 % от дозы выводится с мочой в неизменном виде (у детей – до 50 %). Метаболизм теофиллина имеет значительные индивидуальные различия, поэтому концентрация в сыворотке и период полувыведения могут существенно варьировать. Период полувыведения в среднем составляет: у некурящих взрослых – 7–9 часов; у курящих – 4–5 часов; у детей старше 6 месяцев – 3–5 часов; у новорожденных детей – более 24 часов.
Клиренс теофиллина зависит от возраста, массы тела, пищевого рациона, привычки к курению, одновременного приема других лекарственных средств. У пациентов с сердечной или дыхательной недостаточностью, нарушением функции печени, вирусной инфекцией, период полувыведения удлиняется.
Показания к применению
Противопоказания
- повышенная чувствительность к этилендиамину или аллергия на теофиллины, кофеин и теобромин,
- одновременное применение с другими ксантинсодержащими лекарственными средствами. При назначении терапевтических доз эуфиллина и/или теофиллина одновременно, более чем при одном пути введения или более чем в одном лекарственном средстве, увеличивается опасность серьезной токсичности,
- детский возраст до 6 месяцев,
- острая порфирия,
- острый период инфаркта миокарда,
- пароксизмальная тахикардия.
Меры предосторожности
Взаимодействие с другими лекарственными средствами
Следующие лекарственные средства могут уменьшать клиренс эуфиллина в результате чего увеличивается концентрация теофиллина в плазме и создается потенциал для увеличения токсичности:
- флувоксамин (одновременного применения теофиллина и флувоксамина обычно следует избегать. Там, где это возможно, пациенты должны получать свою дозу теофиллина (возможно уменьшенную в 2 раза) и следует пристально следить за уровнем теофиллина плазмы);
- циметидин;
- макролиды (например, эритромицин, кларитромицин);
- хинолоны (например, ципрофлоксацин, норфлоксацин);
- флуконазол;
- изониазид;
- пропранолол;
- аллопуринол (например, высокие дозы 600 мг в день);
- оральные контрацептивы;
- мексилетин, пропафенон;
- блокаторы кальциевых каналов, дилтиазем, верапамил;
- лекарственные средства на основе зверобоя продырявленного;
- дисульфирам;
- интерферон альфа, вакцины против гриппа;
- метотрексат;
- зафирлукаст;
- такрин;
- тиабендазол;
- гормоны щитовидной железы.
Следующие лекарственные средства могут уменьшать концентрацию теофиллина в плазме:
- рифампицин;
- противоэпилептические (например, карбамазепин, фенитоин, примидон, фенобарбитал);
- ритонавир;
- аминоглютетимид;
- сульфпиразон.
Другие взаимодействия:
- ксантины (совместное применение других производных ксантина, включая теофиллин и пентоксифиллин, противопоказаны из-за риска токсичности);
- литий (эуфиллин увеличивает выведение лития и может снизить его терапевтическую эффективность);
- бензодиазепины (теофиллин может снизить эффект бензодиазепинов);
- хинолоны (повышенный риск судорог);
- общие анестетики (повышенный риск судорог с кетамином, повышение риска возникновения аритмии с галотаном);
- панкуроний (сообщалось о резистентности к нервно-мышечному блоку с панкуронием у пациентов, получающих аминофиллин);
- симпатомиметики (аминофиллин может проявлять синергическую токсичность с эфедрином и другими симпатомиметиками при совместном применении и может привести к сердечной аритмии);
- β2-агонисты (повышенный риск сердечной аритмии (см. также гипокалиемия);
- β-блокаторы (антагонизм с бронхолитическим эффектом эуфиллина);
- сердечные гликозиды (прямое стимулирующее действие эуфиллина на миокард может повысить чувствительность и токсический потенциал сердечных гликозидов);
- аденозин (антагонизм антиаритмического эффекта аденозин с теофиллином);
- антагонисты лейкотриенов (в клинических исследованиях одновременное введение с теофиллином привело к снижению плазменного уровня зафирлукаста, примерно на 30 %, но не влияет на концентрации в плазме крови теофиллина. Однако во время постмаркетингового наблюдения, были редкие случаи повышенных уровней теофиллина у пациентов, применяющих зафирлукаст (см. выше));
- доксапрам (повышенная стимуляция ЦНС);
- гипокалиемия (гипокалиемический эффект бета-2-агонистов может быть усилен при сопутствующем лечении с эуфиллином. Существует повышенный риск гипокалиемии, когда производные теофиллина назначаются совместно с кортикостероидами и диуретиками (см. Меры предосторожности)).
Беременность и лактация
Исследования влияния на репродуктивную функцию у животных не проводились. Не известно может ли теофиллин нанести вред эмбриону при введении беременным женщинам. Несмотря на то, что безопасное использование теофиллина во время беременности не было установлено относительно потенциального риска для плода, теофиллин был использован во время беременности без тератогенного или другого отрицательного влияния на плод. В связи с риском неконтролируемой бронхиальной астмы, безопасность во время беременности, когда введение эуфиллина действительно необходимо, как правило, не ставится под сомнение. Вопрос об использовании эуфиллина во время беременности решает врач. Теофиллин проникает через плаценту.
Теофиллин распределяется в грудное молоко и может иногда вызывать раздражение или другие признаки токсичности у грудных детей и, следовательно, не должен использоваться кормящими матерями.
Влияние на способность к вождению автотранспорта и управление механизмами
Лекарственное средство может вызывать головокружения и другие побочные эффекты. В период лечения необходимо воздерживаться от вождения автотранспорта и управления механизмами.
Способ применения и дозировка
Лекарственное средство предназначено для медленного внутривенного введения.
Раствор должен быть введен очень медленно в течение 4-6 минут по 5-10 мл лекарственного средства (0,12-0,24 г), которое предварительно разводят небольшим объемом (5-10 мл) 5 % декстрозы или 0,9 % раствора хлорида натрия для инъекций.
Перед введением раствор необходимо нагреть до температуры тела. Парентерально вводят эуфиллин до 3 раз в сутки, не более 14 дней. Высшие дозы эуфиллина для взрослых при внутривенном введении: разовая – 0,25 г, суточная – 0,5 г.
Поддерживающая терапия может быть обеспечена путем введения больших объемов инфузионных растворов, скорость введения регулируется таким образом, чтобы обеспечить необходимое количество препарата каждый час.
Обычно при капельном введении 10-20 мл лекарственного средства (0,24-0,48 г) разводят в 100-150 мл 0,9 % раствора натрия хлорида и вводят со скоростью 30-50 капель в минуту.
Терапевтическая концентрация в плазме крови теофиллина считается в диапазоне от 5 до 20 мкг/мл, а уровни выше 20 мкг/мл, скорее всего, связаны с токсическим действием. Также отмечается индивидуальная вариация у каждого отдельного пациента в дозировке, необходимой для достижения концентрации теофиллина в плазме крови, находящейся в желаемом терапевтическом диапазоне.
Во время терапии, больные должны находиться под тщательным наблюдением на предмет токсичности и, где это возможно, следует также контролировать содержание теофиллина, дозы должны быть рассчитаны на основе идеальной массы тела, лекарственное средство не рекомендуется для детей до 6-ти месячного возраста из-за значительных колебаний в метаболизме теофиллина у детей раннего возраста.
Пациенты, не получавшие лекарственные средства с теофиллином
А. Нагрузочная доза эуфиллина 6 мг/кг массы тела может быть введена внутривенно медленно со скоростью, не превышающей 25 мг/мин.
Б. В зависимости от состояния пациента, поддерживающую дозу в течение следующих 12 часов можно рассчитать следующим образом:
- дети в возрасте от 6 месяцев до 9 лет: 1,2 мг/кг/час (снижение до 1 мг/кг/час после 12 часов);
- дети в возрасте от 9 до 16 лет и молодые взрослые курильщики: 1 мг/кг/час (снижение до 0,8 мг/кг/час после 12 часов);
- здоровые некурящие взрослые: 0,7 мг/кг/час (снижение до 0,5 мг/кг/час после 12 часов);
- пожилые пациенты и лица с легочным сердцем: 0,6 мг/кг/час (снижение до 0,3 мг/кг/час после 12 часов);
- пациенты с застойной сердечной недостаточностью или заболеваниями печени: 0,5 мг/кг/час (снижение до 0,1-0,2 мг/кг/час после 12 часов).
Пациенты, уже получающие теофиллин
Нагрузочная доза может быть рассчитана на основании того, что каждые 0,5 мг/кг теофиллина, вводимых в виде нагрузочной дозы, могут привести к увеличению на 1 мкг/мл концентрации теофиллина в сыворотке.
В идеале, введение должно быть отложено до определения теофиллина в сыворотке крови. Если это невозможно и если клиническая ситуация требует, чтобы лекарственное средство вводилось, то вводят в дозе 3,1 мг/кг эуфиллина (эквивалент 2,5 мг/кг безводного теофиллина) на том основании, что это может привести к увеличению концентрации в сыворотке теофиллина примерно на 5 мкг/мл при введении в качестве нагрузочной дозы.
В дальнейшем поддерживающая доза рекомендуется та же, что описана выше.
Передозировка
Эуфиллин имеет узкий терапевтический индекс. Токсичность теофиллина, скорее всего, возникает при сывороточных концентрациях, превышающих 20 мкг/мл, и становится все более тяжелой при высоких сывороточных концентрациях.
Дозы более 3 г могут иметь серьезные последствия у взрослых (40 мг/кг у ребенка). Смертельная доза может составлять всего лишь 4,5 г у взрослых (60 мг/кг у ребенка), но, как правило, она выше.
При введении эуфиллина внутривенно в больших дозах у пациентов с почечной, печеночной недостаточностью или с сердечно-сосудистыми осложнениями, или если инъекция была сделана быстро возможен летальный исход.
Симптомы: тахикардия, в отсутствии гипоксии, лихорадки или при совместном введении симпатомиметических лекарственных средств, может быть признаком токсичности теофиллина.
Желудочно-кишечные симптомы: анорексия, тошнота, рвота, диарея, рвота кровью.
Неврологические симптомы: беспокойство, бессонница, раздражительность, головная боль, возбуждение, галлюцинации, сильная жажда, небольшое повышение температуры, расширение зрачков и шум в ушах. Судороги могут возникать даже без предшествующих симптомов токсичности и часто приводят к смерти. В очень тяжелых случаях может развиться кома.
Сердечно-сосудистые симптомы: сердцебиение, аритмии, артериальная гипотензия, наджелудочковая и желудочковая аритмии.
Метаболические симптомы: гипокалиемия может развиваться быстро и может быть серьезной. Также могут развиться гипергликемия, альбуминурия, гипертермия, гипомагниемия, гипофосфатемия, гиперкальциемия, респираторный алкалоз, метаболический ацидоз и рабдомиолиз.
Лечение: лечение передозировки является поддерживающим и симптоматическим.
Сывороточные уровни теофиллина и калия должны быть проверены. Повторное пероральное введение активированного угля способствует выведению теофиллина из организма даже после внутривенного введения. Может потребоваться агрессивная противорвотная терапия, чтобы было возможно пероральное введение активированного угля.
Судороги могут быть купированы внутривенным введением диазепама 0,1-0,3 мг/кг до 10 мг/кг. Восстановление баланса жидкости и электролитов является необходимым. Гипокалиемия должна быть устранена путем внутривенной инфузии хлорида калия. Может потребоваться седация диазепамом у возбужденных пациентов.
Пропранолол может вводиться внутривенно для коррекции тахикардии, гипокалиемии и гипергликемии при условии, что пациент не страдает от астмы.
В общем, теофиллин метаболизируется быстро и гемодиализ не является оправданным. У больных с застойной сердечной недостаточностью или заболеваниями печени, гемодиализ может увеличить клиренс теофиллина в 2 раза.
Гемосорбцию следует рассматривать, если:
- кишечная непроходимость мешает введению нескольких доз активированного угля;
- плазменные концентрации теофиллина >80 мг/л (острые) или >60 мг/л (хронические). У пожилых людей гемосорбция должна быть рассмотрена при концентрации теофиллина >40 мг/л. Клинические признаки, а не концентрация теофиллина, являются лучшим руководством для лечения.
Побочное действие
Упаковка
5 мл в ампулы из стекла.
10 ампул вместе с листком-вкладышем помещают в коробку из картона (№10).
10 ампул вместе с листком-вкладышем помещают в пачку из картона с одним или двумя вкладышами для фиксации ампул (№10).

array(6) < ["ID"]=>string(5) "29640" ["WIDTH"]=> int(620) ["HEIGHT"]=> int(400) ["SRC"]=> string(86) "/upload/sprint.editor/fd7/img-1656056833-9937-699-adb52bf06d19a80d30fd236bac4d6ed9.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/fd7/img-1656056833-9937-699-adb52bf06d19a80d30fd236bac4d6ed9.jpg" ["DESCRIPTION"]=> string(0) "" >
Гидроцефалия у взрослых – патологическое состояние, которое характеризуется избыточным накоплением спинномозговой жидкости в ликворных пространствах головного мозга. Гидроцефалия бывает самостоятельным заболеванием или следствием разнообразных патологических процессов в головном мозге.
Длительно протекающая гидроцефалия может привести к инвалидности или летальному исходу. Эффективное лечение гидроцефалии у взрослых проводят неврологи Юсуповской больницы.
Гидроцефалия головного мозга у пожилых людей
Гидроцефалия у пожилых людей возникает при скоплении избыточного количества жидкости в головном мозге вследствие нарушения продукции или всасывания спинномозговой жидкости либо закупорки путей, по которым происходит отток ликвора. Избыточное количество цереброспинальной жидкости может придавливать ткани головного мозга к черепу, вызывая поражение мозговой ткани. В Юсуповской больнице профессора и врачи высшей категории устанавливают диагноз с помощью современных методов исследования. Неврологи выясняют причину и степень заболевания, применяют индивидуальные схемы лечения пациентов.
Вещество головного и спинного мозга постоянно омывается спинномозговой жидкостью. Она защищает мозг от повреждений и обеспечивает питательными веществами. Циркуляция ликвора осуществляется в субарахноидальном пространстве между мягкой и сосудистой оболочкой вдоль поверхности больших полушарий мозга и мозжечка. Под основанием головного мозга расположены цистерны, в которых скапливается цереброспинальная жидкость. Они соединяются с субарахноидальным пространством.
Ликвор сосредоточен в трёх желудочках головного мозга. Они сообщаются с четвёртым желудочком, который располагается между стволом мозга и мозжечком. Из четвёртого желудочка спинномозговая жидкость через два боковых отверстия поступает в спинномозговой канал и распространяется вниз до поясничного отдела. При блокировке путей оттока ликвора развивается гидроцефалия.
При наличии повышенного внутричерепного давления врачи Юсуповской больницы назначают пожилым людям диакарб, маннит и маннитол в сочетании с фуросемидом или лазиксом. Эти препараты обладают диуретическим эффектом, выводят избыточное количество жидкости из организма. Диакарб временно блокирует выработку ликвора. Для коррекции уровня калия в организме используют аспаркам или панангин. Питание мозговой ткани у пожилых пациентов улучшается после применения кавинтона, актовегина, церебролизина, семакса.
Нейрохирурги в клиниках-партнёрах Юсуповской больницы выполняют пожилым людям следующие эндоскопические операции:
- акведуктопластику;
- эндоскопическую вентрикулоцистерностомию дна третьего желудочка;
- удаление внутрижелудочковой опухоли мозга;
- септостомию;
- эндоскопическую установку системы шунтов.
После операции улучшается состояние пациентов, неврологические симптомы подвергаются обратному развитию. Пожилые люди с гидроцефалией восстанавливают способность к самообслуживанию, адаптируются к социальной жизни.

array(6) < ["ID"]=>string(5) "29635" ["WIDTH"]=> int(1024) ["HEIGHT"]=> int(600) ["SRC"]=> string(86) "/upload/sprint.editor/81d/img-1656056070-0743-224-51fe1a86c3a62295dcc0238de5885eb1.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/81d/img-1656056070-0743-224-51fe1a86c3a62295dcc0238de5885eb1.jpg" ["DESCRIPTION"]=> string(0) "" >
Симптомы гидроцефалии
Гидроцефалия бывает врождённой и приобретенной.
В зависимости от механизма развития различают следующие виды гидроцефалии у взрослых:
- окклюзионная гидроцефалия у взрослых – развивается по причине нарушения тока спинномозговой жидкости из-за блока ликворопроводящих путей сгустком крови, частью опухоли или спайкой;
- открытая гидроцефалия – возникает вследствие нарушения всасывания в венозную систему головного мозга на уровне венозных синусов, пахионовых грануляций, арахноидальных ворсин, ячеек;
- гиперсекреторная гидроцефалия – развивается при избыточной продукции ликвора сосудистыми сплетениями желудочков.
Открытая гидроцефалия имеет название «сообщающаяся гидроцефалия головного мозга у взрослых». Заместительная гидроцефалия головного мозга у взрослых является одной из разновидностей заболевания. Она сопровождается постепенным уменьшением объёма вещества головного мозга и замещением спинномозговой жидкости.
Бывает гидроцефалия внутренняя и внешняя. Внутренняя гидроцефалия характеризуется чрезмерным содержание ликвора в желудочках. Для наружной гидроцефалии характерно избыточное содержание в субарахноидальном пространстве спинномозговой жидкости при одновременно нормальных показателях её содержания в желудочках.
В зависимости от уровня внутричерепного давления гидроцефалия у взрослых может быть:
- нормотензивной (ликворное давление нормальное);
- гипертензивной (давления спинномозговой жидкости повышено);
- гипотензивной (пониженное ликворное давление).
Острая гидроцефалия развивается в течение 3 суток, хроническая – от 3 недель до 6 месяцев и больше.
Гидроцефалия у взрослых развивается вследствие следующих причин:
- инфекционных заболеваний головного мозга и его оболочек (энцефалиты, менингиты, вентрикулиты);
- новообразований ствола головного мозга, околостволовых структур или желудочков мозга);
- сосудистой патологии головного мозга (субарахноидальное и внутрижелудочковое кровоизлияние в результате разрыва неправильного соединения артериовенозных сосудов или аневризм);
- энцефалопатии (токсические, алкогольные);
- пороков развития нервной системы;
- травм головного мозга и посттравматических состояний.
Атрофическая гидроцефалия развивается на фоне следующих заболеваний:
опухолей желудочков и вещества мозга
токсических и алкогольных энцефалопатий
инфекционных поражений мозга (вентрикулитов, энцефалитов, менингитов)
сосудистой мозговой патологии, в том числе разрыва аневризмы и внутрижелудочковых и субарахноидальных кровоизлияний головного мозга, возникших вследствие дефектов артериовенозных соединений
патологии развития нервной системы (синдром Денди-Уокера, стеноз сильвиевого водопровода)
посттравматических состояний и травм головного мозга
При атрофической энцефалопатии цереброспинальная жидкость заполняет пространство, образующееся внутри черепной коробки в результате уменьшения объема головного мозга. Атрофическая гидроцефалия головного мозга у лиц пожилого и старческого возраста может развиваться на фоне нарушения кровоснабжения головного мозга при артериальной гипертензии, атеросклерозе мозговых сосудов, диабетической ангиопатии.
Клиническая картина зависит от срока формирования гидроцефалии, механизма развития и уровня давления спинномозговой жидкости. При острой и подострой окклюзионной гидроцефалии пациенты предъявляют жалобы на головную боль, более выраженную в утренние часы (особенно после сна), которая сопровождается тошнотой и рвотой, приносящими облегчение. Возникает ощущение давления на глазные яблоки изнутри, появляется чувство «песка» в глазах и жжения. Боль носит распирающий характер. Возможно покраснение склер.
Если давление ликвора увеличивается, присоединяется сонливость. Это является плохим прогностическим признаком, так как свидетельствует о нарастании симптоматики и угрожает потерей сознания. Может ухудшаться зрение, появляться ощущение «тумана» перед глазами. На глазном дне офтальмологи выявляют застойные диски зрительных нервов. Если пациенту не будет оказана медицинская помощь, увеличится содержание ликвора и внутричерепного давления.
В дальнейшем развивается дислокационный синдром – состояние, угрожающее жизни пациента. При сдавлении среднего мозга происходит быстрое угнетение сознания вплоть до комы, развивается парез взора вверх, расходящееся косоглазие, угнетением рефлексов. Когда происходит компрессия продолговатого мозга, нарушается глотание, до потери сознания изменяется голос, угнетается дыхание и сердечная деятельность.
Сообщающаяся гидроцефалия головного мозга у взрослых чаще имеет хроническое течение. Заболевание развивается постепенно, через несколько месяцев после воздействия провоцирующего фактора. Вначале нарушается цикличность сна, появляется сонливость или бессонница. У пациентов ухудшается память, появляется быстрая утомляемость, вялость. По мере прогрессирования заболевания когнитивные нарушения усугубляются вплоть до деменции. Пациенты ведут себя неадекватно и теряют способность к самообслуживанию.
При хронической гидроцефалии у взрослых нарушается ходьба. Походка становится неустойчивой, замедленной. Затем присоединяется затруднение начала движения, неуверенность при стоянии. Пациент в положении сидя или лёжа может имитировать езду на велосипеде, ходьбу. В вертикальном положении эта способность мгновенно теряется. Походка становится «магнитной». Пациент как бы приклеен к полу, а, сдвинувшись с места, делает шаркающие мелкие шаги на широко расставленных ногах или топчется на месте. Определяется повышенный мышечный тонус. В запущенных случаях снижается мышечная сила, появляются парезы в нижних конечностях. Прогрессируют расстройства равновесия, вплоть до невозможности самостоятельно сидеть или стоять.
У пациентов с хронической гидроцефалией может учащаться мочеиспускание, особенно по ночам. Постепенно присоединяются повелительные позывы к мочеиспусканию, требующие немедленного опорожнения. Со временем развивается недержание мочи.

array(6) < ["ID"]=>string(5) "29637" ["WIDTH"]=> int(1000) ["HEIGHT"]=> int(667) ["SRC"]=> string(86) "/upload/sprint.editor/433/img-1656056423-0422-790-aaa976958b4de5868239d00696f24e13.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/433/img-1656056423-0422-790-aaa976958b4de5868239d00696f24e13.jpg" ["DESCRIPTION"]=> string(0) "" >
Умеренная наружная гидроцефалия у взрослого может быть первичным или вторичным заболеванием. Она развивается после инсульта, менингита, в результате артериальной гипертензии, онкологической патологии, нестабильности шейного отдела позвоночника, церебрального атеросклероза. Умеренная наружная гидроцефалия часто протекает бессимптомно и приводит к гипоксии мозга. У пациентов имеют место следующие признаки внешней гидроцефалии:
- головные боли, похожие на мигрень;
- быстрая утомляемость;
- тошнота и рвот;
- нарушение слуха и зрения.
Диагностика гидроцефалии у взрослых
Врачи Юсуповской больницы проводят диагностику гидроцефалии с помощью компьютерной и магнитно-резонансной томографии. Эти методы позволяют определить размеры и форму желудочков, цистерн мозга субарахноидального пространства. Если врачи клиники неврологии выявляют ранние признаки гидроцефалии на МРТ, они назначают медикаментозное лечение, позволяющее остановить прогрессирование болезни. Рентгенография цистерн основания мозга позволяет уточнить тип гидроцефалии и оценить направление тока ликвора.
Неврологи Юсуповской больницы применяют следующие методы диагностики атрофической гидроцефалии:
- магнитно-резонансную или компьютерную томографию, позволяющую определить размеры и форму цистерн мозга, желудочков и субарахноидального пространства;
- рентгенографию цистерн, при помощи которой уточняют тип гидроцефалии и определяют направление тока ликвора;
- диагностическую пробную спинномозговую пункцию со сбором 40-55 мл ликвора, сопровождающуюся кратковременным улучшением состояния пациента;
- ультразвуковое исследование сосудов головного мозга для определения состояния артериального и венозного кровотока.
После анализа результатов комплексного исследования назначают индивидуальное лечение. Тактику ведения пациентов с тяжёлой гидроцефалией вырабатывают на заседании экспертного совета с участием профессоров, врачей высшей категории. Нейрохирурги определяют показания к выполнению оперативного вмешательства.
Пробную диагностическую поясничную пункцию с выведением 30-50 мл ликвора проводят с целью диагностики заболевания. После процедуры временно улучшается состояние пациента вследствие восстановления кровоснабжения ишемизированных тканей мозга на фоне снижения внутричерепного давления. При острой гидроцефалии поясничную пункцию не выполняют в связи с высоким риском вклинения ствола головного мозга и развитием дислокационного синдрома.
Для уточнения диагноза неврологи Юсуповской больницы назначают краниографию, ультразвуковое исследование, ангиографию. Результаты обследования обсуждают на заседании экспертного совета, где вырабатывают тактику ведения пациента с гидроцефалией.
Остались вопросы? Мы вам перезвоним
Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Лечение гидроцефалии у взрослого
Как лечить гидроцефалию головного мозга у взрослых? Начальные стадии гидроцефалии неврологи Юсуповской больницы лечат медикаментозно.
Медикаментозное лечение гидроцефалии у взрослых проводят с использованием следующих препаратов:
- снижающих внутричерепное давление и способствующих выведению избытка жидкости. К таким препаратам относят «Диакарб», «Маннитол» и «Маннит» в сочетании с «Лазиксом» и «Фуросемидом». В данном случае обязательно пациенту назначают препарат «Аспаркам», корректирующий уровень калия в организме.
- улучшающих питание тканей головного мозга. В эту группу входят «Кавинтон», «Глиатилин», «Кортексин», «Холин», «Актовегин», «Семакс» и др.
При острой гидроцефалии проводят трепанацию черепа и накладывают наружные дренажи, обеспечивающие отток избыточной жидкости. По дренажной системе вводят лекарственные препараты. Шунтирование головного мозга при гидроцефалии у взрослых – вид оперативного вмешательства, при помощи которого избыток спинномозговой жидкости выводят в естественные полости организма человека с помощью сложной системы катетеров и клапанов. В полостях ликвор беспрепятственно всасывается.
Нейрохирурги для лечения гидроцефалии у взрослых применяют малотравматичную нейроэндоскопическую методику – эндоскопическую вентрикулоцистерностомию дна третьего желудочка. В желудочки мозга вводят хирургический инструмент с камерой на конце. С камеры изображение передаётся на монитор, что позволяет точно контролировать все манипуляции. На дне третьего желудочка создают дополнительное отверстие, соединяющееся с цистернами основания мозга. Так восстанавливается физиологический отток ликвора между желудочками и цистернами.
Если у вас или близких есть признаки гидроцефалии, звоните по телефону Юсуповской больницы, где контакт-центр работает круглосуточно. Неврологи проведут обследование и после установки диагноза составят индивидуальную схему лечения. Персонал клиники неврологии внимательно относится к пожеланиям пациентов.

array(6) < ["ID"]=>string(5) "29639" ["WIDTH"]=> int(1200) ["HEIGHT"]=> int(784) ["SRC"]=> string(57) "/upload/sprint.editor/bfa/img-1656056755-9452-620-aao.jpg" ["ORIGIN_SRC"]=> string(57) "/upload/sprint.editor/bfa/img-1656056755-9452-620-aao.jpg" ["DESCRIPTION"]=> string(0) "" >
Сколько живут с данным диагнозом
Когда диагностирована гидроцефалия головного мозга у взрослого, продолжительности жизни зависит от нескольких факторов:
array(6) < ["ID"]=>string(5) "29604" ["WIDTH"]=> int(620) ["HEIGHT"]=> int(610) ["SRC"]=> string(74) "/upload/sprint.editor/d7a/img-1656005275-3739-939-uhod-za-pozhilymi-s-.jpg" ["ORIGIN_SRC"]=> string(74) "/upload/sprint.editor/d7a/img-1656005275-3739-939-uhod-za-pozhilymi-s-.jpg" ["DESCRIPTION"]=> string(0) "" >
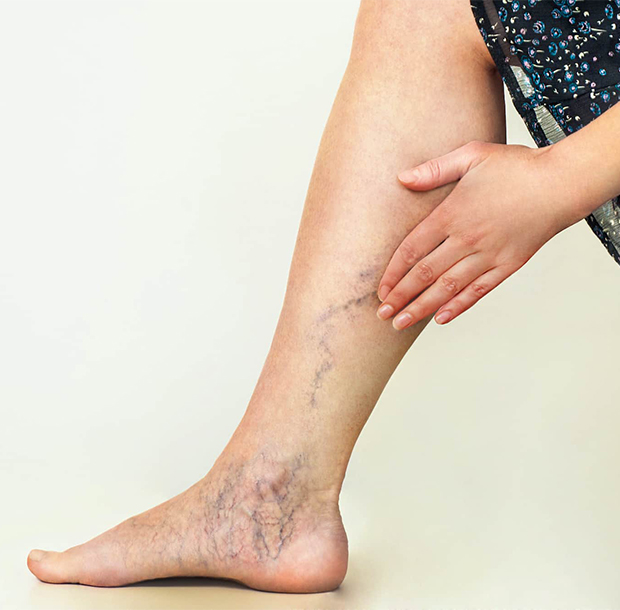
«Что делать, если появилась резкая боль в ноге в ногах, вздулись вены?» – часто спрашивают люди на форумах. Примите таблетку аспирина, наложите компрессионную повязку эластическим бинтом, придайте нижней конечности возвышенное положение и звоните по номеру телефона контакт центра Юсуповской больницы. Врачи отделения флебологии при острой боли в венах на ногах консультируют пациентов круглосуточно 7 дней в неделю. Если у больного появилась пульсирующая боль в вене на ноге, флебологи немедленно проводят ультразвуковое исследование, определяют с помощью современных лабораторных исследований состояние свёртывающей и против свёртывающей системы крови.
Если у пациента очень сильно болят вены на ногах, флебологи назначают неспецифические противовоспалительные препараты, обладающие выраженным анальгезирующим эффектом. Проводится местная терапия мазями и гелями, в состав которых входят венотоники, антикоагулянты, неспецифические противовоспалительные средства. Каждому пациенту индивидуально подбирают схему лечения в зависимости от того, насколько сильно болят и тянут вены на ногах.
После уменьшения болевого синдрома врачи отделения флебологии решают вопрос о необходимости выполнения оперативного вмешательства. Флебологи Юсуповской больницы в совершенстве владеют всеми известными сегодня методиками оперативных вмешательств по поводу варикозной болезни нижних конечностей. Если резкая боль в вене на ноге возникла по причине острого венозного тромбоза, флебологи проводят тромболизисную терапию, а при наличии показаний – удаление тромба из вены хирургическим путём. Дифференцированный подход к лечению каждого пациента позволяет флебологам Юсуповской больницы быстро эффективно купировать острую боль в вене на ноге.
Как и почему болят вены на ногах
Причины боли в венах на ногах могут быть разными:
- Варикозная болезнь нижних конечностей;
- Тромбофлебит;
- Венозный тромбоз.
Болят вены на ступнях ног сверху у людей, которые носят неудобную обувь. Вена на ноге болит как синяк, если нарушена целостность её стенки. У пациентов, чьи нижние конечности подвергаются неадекватным физическим нагрузкам, болят вены на ногах под коленкой.
Как болят вены на ногах? Симптомы хронического заболевания вен зависят от вида болезни и стадии патологического процесса. В начальной стадии варикозной болезни пациенты предъявляют жалобы на тупую боль в ногах, которая появляется к концу дня. При наличии острого тромбоза глубоких вен появляется острая боль в голени, которая усиливается при тыльном сгибании стопы или сдавлении голени в переднезаднем направлении. У пациентов, страдающих тромбофлебитом поверхностных вен нижних конечностей, появляется боль по ходу воспалённой, наряжённой, плотной на ощупь вены. При наличии трофической язвы боль в области кожного дефекта беспокоит постоянно.
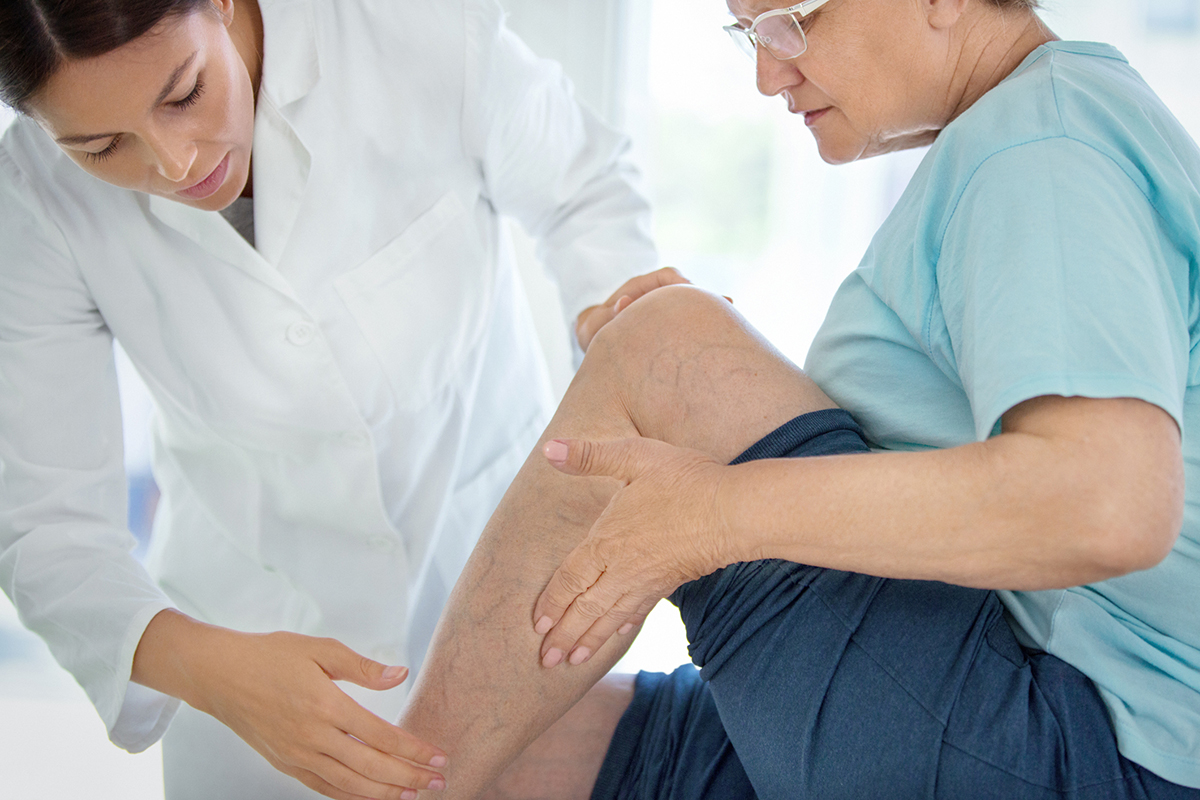
Обследование пациентов с болью в венах ноги
При обследовании пациентов, у которых болит нога в области вены, флебологи обращают внимание на локализацию боли, цвет кожи над веной. Если на ноге появилась вена и болит, проводят ультразвуковое сканирование. Врачи используют 1,2 или 3 режима исследования. Основным является В-режим. Дополнительно используют цветовое кодирование потока крови или импульсно-волновой допплер, а также их сочетание. Метод позволяет одновременно осмотреть вену на ноге, которая болит, определять направление кровотока и его параметры. Пациентам, у которых болят и тянут вены на ногах, обязательно проводят исследование поверхностных и глубоких вен обеих нижних конечностей.
В Юсуповской больнице врачи для ультразвукового сканировании используют аппараты, которые оснащены линейными датчиками частотой 5 МГц и более ведущих мировых производителей. Для сканирования глубоких вен, особенно у полных пациентов, применяют конвексные датчики с меньшей частотой излучения (от 3,5 до 5,0 МГц).
Ультразвуковая допплерография позволяет получить звуковую информацию, по которой врачи судят о наличии или отсутствии кровотока по магистральным венам. По изменению звуковых сигналов при проведении функциональных тестов обнаруживают рефлюкс (обратный сброс) крови. Во время рентгеноконтрастной флебография флеболог проводит осмотр глубоких и поверхностны вен. Он получает исчерпывающую информацию о морфологических изменениях венозной системы. Этот метод исследования применяют при планировании операции у пациентов с закупоркой или недоразвитием вен. Флебологи Юсуповской больницы используют методику чрезбедренной восходящей флебографии.
Радионуклидная флебография позволяет получить данные о характере и направлении кровотока по глубоким, поверхностным и перфорантным венам в условиях, которые максимально приближены к физиологическим. Исследование проводится в положении пациента стоя при имитации ходьбы. Радиофлебография позволяет провести интегративную оценку кровотока во всей системе одновременно.
Внутрисосудистое ультразвуковое исследование проводят для определения формы и протяжённости суженного сегмента вены при нарушении её проходимости после тромбоза или сдавлении венозного сосуда извне. Инфракрасную термографию, компьютерное тепловидение, радиотермометрию используют в качестве дополнительного метода исследования пациентов, у которых причиной боли в венах на ногах является хроническая венозная недостаточность. С помощью этого метода проводят наблюдение за динамикой воспалительного процесса в тканях, а также оценку эффективности лечебных мероприятий.

array(6) < ["ID"]=>string(5) "29606" ["WIDTH"]=> int(1024) ["HEIGHT"]=> int(682) ["SRC"]=> string(86) "/upload/sprint.editor/90d/img-1656005399-5987-994-3790dba87aa45bcc53324933c23f6cac.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/90d/img-1656005399-5987-994-3790dba87aa45bcc53324933c23f6cac.jpg" ["DESCRIPTION"]=> string(0) "" >
Как лечить боль в венах ног
Если пациент предъявляет жалобы на боль в венах на ногах, и определяются другие симптомы варикозной болезни нижней конечности, флебологи проводят комплексную терапию, направленную на устранение болевого синдрома, предотвращение осложнений, улучшение качества жизни больных. Для достижения данных результатов врачи отделения флебологи решают следующие задачи:
- Лечение нарушений гемодинамики;
- Улучшение микроциркуляции;
- Устранение косметического дефекта.
Существуют консервативный, хирургический, флебосклерозирующий методы лечения варикозной болезни нижних конечностей, когда сильно болят вены на ногах. Что делать, если вены в ногах начали болеть внезапно? Если вспухла вена на ноге и болит, необходимо принять внутрь таблетку ацетилсалициловой кислоты, наложить на вену повязку с гепарином, троксевазином или нестероидным противовоспалительным препаратом, и обратиться к флебологу Юсуповской больницы.
Основой лечебных мероприятий при варикозной болезни является эластическая компрессия. Сегодня используют эластичные бинты и медицинский трикотаж. Медицинский трикотаж делится на 3 класса компрессии. Пациентам, которых беспокоит боль в венах на ногах, лечение проводят с использованием трикотажа второго класса компрессии. При помощи эластичного бинта накладывают повязки и бандажи. В аптечной сети имеются бинты короткой, средней и длинной растяжимости. Если болит вена на икре ноги – что делать? Используйте бинты средней растяжимости, примите горизонтальное положение, положите ногу на подушку.
Для лечения пациентов с болью в венах ног флебологи назначают следующие системные препараты:
- Флеботоники;
- Антиагреганты;
- Периферические дилятаторы;
- Нестероидные противовоспалительные средства;
- Энзимы;
- Препараты метаболического действия;
- Препараты на основе простагландина Е.
Местно применяют мази и гели на основе гепарина, веноактивных препаратов, нестероидных противовоспалительных средств, кортикостероидные мази. Из препаратов системного действия в настоящее время наиболее широко применяют препарат микроионизированного диосмина (детралекс). После его приёма уменьшается выраженность тяжести и боли в венах ног, судорог в икроножных мышцах, отёков. Если болят и тянут подкожные вены на ногах, проводят их склерозирование. В других случаях флебологи Юсуповской больницы предлагают пациентам выполнить минифлебэктомию, внутрисосудистую лазерную или радиочастотную облитерацию.
Если болят внутренние вены на ногах – что делать? Причиной боли в голени может быть тромбоз глубоких вен. В этом случае флебологи проводят комплексную терапию, которая направлена на прекращение роста и распространения тромба, предотвращение тромбоэмболии легочной артерии, восстановление проходимости просвета венозного сосуда. Прекращения роста и распространения тромба достигают благодаря антикоагулянтной терапии. Она подразумевает последовательное применение прямых (гепарин) и непрямых (фенилин, аценокумарол) антикоагулянтов. В настоящее время для антикоагулянтной терапии тромбоза глубоких вен широко используют.
array(6) < ["ID"]=>string(5) "29607" ["WIDTH"]=> int(1200) ["HEIGHT"]=> int(800) ["SRC"]=> string(70) "/upload/sprint.editor/ec3/img-1656005475-9682-985-istock-901669282.jpg" ["ORIGIN_SRC"]=> string(70) "/upload/sprint.editor/ec3/img-1656005475-9682-985-istock-901669282.jpg" ["DESCRIPTION"]=> string(0) "" >
Наряду с антикоагулянтами в терапии боли при тромбозе глубоких вен нижних конечностей используют гемореологически активные препараты (реополиглюкин, производные никотиновой кислоты и пентоксифиллина), а также неспецифические противовоспалительные средства внутримышечно или через прямую кишку (в свечах). Для профилактики тромбоэмболии легочной артерии при наличии эмболоопасных (флотирующих) тромбов применяют различные хирургические методы:
Читайте также:

